24 Septiembre de 2020 /
Estudio genético muestra que el coronavirus está mutando y podría esquivar la inmunidad
Científicos estadounidenses dieron a conocer más de 5.000 secuencias genéticas del coronavirus que han permitido estudiar la acumulación continua de mutaciones del virus, entre ellas una que puede haberlo hecho más contagioso, según un estudio difundido este miércoles.
El documento, publicado por el diario The Washington Post y aparecido en el sitio web sobre salud Medrxiv, reveló que los investigadores del hospital Houston Methodist han secuenciado el genoma de 30.000 caracteres del coronavirus desde marzo pasado, cuando el virus apareció por primera vez en la zona metropolitana de Houston (Texas), cuya población se estima en 7 millones de habitantes.
En el estudio, que no ha sido revisado por otros científicos, fueron recogidas 5.085 secuencias, detalló el diario estadounidense. La investigación descubrió que el virus se propagó en Houston en dos oleadas: la primera afectó a personas mayores y a individuos con mayor poder adquisitivo, y la segunda alcanzó a la gente más joven y a los barrios de menos ingresos, donde muchos de sus residentes son hispanos.
Los investigadores descubrieron que las personas afectadas por la variante tenían mayor carga del virus en la parte superior de las vías respiratorias, lo que puede considerarse un factor potencial para que la cepa se propague de forma más efectiva.
A medida que la propagación aumentaba, los científicos hallaron una serie de mutaciones, muchas de las cuales afectaban a la proteína de la punta del Sars-CoV-2, la cual permite al virus entrar en las células.
En concreto, según la versión periodística, una de las mutaciones cambió el aminoácido 614 de «D» (ácido aspártico) a «G» (glicina). “Las investigaciones sugieren que este pequeño cambio -que afecta a tres cadenas idénticas de aminoácidos- podría mejorar la transmisibilidad del virus”, detalló el diario, aunque aclaró que el nuevo informe no encontró que las mutaciones “hayan hecho que el virus sea más letal o hayan cambiado los resultados clínicos”.
James Musser, del Houston Methodist Hospital y autor del estudio, aseguró al Post que al virus se le han “dado muchas oportunidades”, en alusión a la transmisión extendida en el país. Sin embargo, Musser admitió que el caso científico no está cerrado.
Por su parte, David Morens, virólogo del Instituto Nacional de Alergias y Enfermedades Infecciosas (NIAID, por sus siglas en inglés), revisó el nuevo estudio publicado este miércoles y dijo que los hallazgos apuntan a la gran posibilidad de que el virus, a medida que se ha movido a través de la población, se haya vuelto aún más transmisible. De acuerdo con el experto y funcionario del Gobierno estadounidense esto podría “tienen implicaciones para nuestra capacidad de controlarlo”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/XMJTTG5DNVCIG4AU3RFT4PW3SM.jpg) Un operario ensambla partes de un kit de prueba COVID-19 fabricado por Visby Medical en el laboratorio en San José, California (Reuters)
Un operario ensambla partes de un kit de prueba COVID-19 fabricado por Visby Medical en el laboratorio en San José, California (Reuters)
Según el periódico de la capital de los Estados Unidos, Morens señaló sin embargo que se trata de un solo estudio y que no es su objetivo “sobreinterpretar lo que esto significa”. Pero el coronavirus, advirtió, podría estar respondiendo a través de mutaciones aleatorias a intervenciones como el uso de máscaras y el distanciamiento social.
“Usar máscaras, lavarnos las manos, todas esas cosas son barreras para la transmisibilidad o el contagio, pero a medida que el virus se vuelve más contagioso, estadísticamente mejora para sortear esas barreras”, dijo Morens, asesor principal de Anthony Fauci, director del NIAID.
De acuerdo con el especialista, los resultados del estudio podrían mostrar la implicancia que tendrá el coronavirus en el desarrollo de las vacunas. Esto es, a medida que las personas adquieren inmunidad, el virus podría estar bajo presión selectiva para evadir la respuesta inmune humana. “Aunque todavía no lo sabemos, está dentro del ámbito de la posibilidad de que este coronavirus, cuando nuestra inmunidad a nivel de població,n sea lo suficientemente alta, encontrará una manera de sortear nuestra inmunidad. Si eso sucediera, estaríamos en la misma situación que con la gripe. Tendremos que perseguir el virus y, a medida que muta, tendremos que jugar con nuestra vacuna«, dijo Morens.
The Washington Post destacó, además, que en el Reino Unido se dio a conocer un estudio basado en 25.000 genomas, en el que también se encontraron pruebas de que esta variante del virus supera a sus competidores. Estados Unidos sobrepasó ya las 200.000 muertes a causa del coronavirus, que ha afectada a más de 6,9 millones de personas en este país.
Autoridades sanitarias de EE.UU.: «La ciencia guiará nuestras decisiones» sobre una vacuna
El jefe de Administración de Alimentos y Medicamentos (FDA, por sus siglas en inglés), Stephen Hahn, dijo el miércoles que la ciencia «guiará» las decisiones de las autoridades al decidir si se da una aprobación de emergencia, una plena o ninguna de las dos a una posible vacuna contra el coronavirus.
Hablando al Comité del Senado sobre la Salud, el doctor Hahn dijo que esas decisiones serán tomadas por científicos de carrera de la FDA, siguiendo las “rigurosas expectativas de seguridad y eficacia” de la agencia.
Hahn se comprometió a que el proceso de aprobación será “transparente e independiente” y a que la FDA no autorizará una vacuna si sus expertos no se sienten cómodos en dársela a sus propias familias.
El principal experto en enfermedades contagiosas del país, el doctor Anthony Fauci, hablando en la misma audiencia ante el Senado, dijo que al estar varias posibles vacunas en fase de pruebas, los funcionarios predicen que para noviembre o diciembre sabrán si se tiene un tratamiento que sea eficaz y seguro.
Fauci advirtió que mientras hay optimismo por las candidatas a vacuna, “nunca hay una garantía” de encontrar una que funcione. También señaló la necesidad de combinar cualquier programa de vacunación con las medidas de prevención ya conocidas, como usar mascarillas y el mantener las distancias.
“Creemos firmemente que si tenemos una combinación de que la población se adhiera a medidas sanitarias, junto a una vacuna que sea distribuida en Estados Unidos y el mundo entero, podríamos estar listos para vencer esta terrible pandemia que estamos experimentando”, sostuvo Fauci.
Estados Unidos está procediendo con un plan para producir y distribuir dosis de algunas de las vacunas que están en prueba, para que cuando sean autorizadas, si es ese el caso, las dosis puedan estar disponibles rápidamente.
El doctor Robert Redfield, director de los Centros de Prevención y Control de las Enfermedades (CDC, por sus siglas en inglés) le dijo a los senadores que el país ha experimentado un promedio de unos 40.000 nuevos contagios diarios y 800 muertes diarias durante la última semana, y que la población afectada por esos nuevos casos es ahora más joven.
Redfield dijo que aquellos con edades comprendidas entre los 18 y los 25 años representan ahora el 26% de las nuevas infecciones, más que ningún otro grupo.
Redfield también dijo que su agencia ha estado realizando estudios según los cuales el 90% de los estadounidenses no ha sido infectado y por lo tanto es aún susceptible al virus. El funcionario añadió que espera que los resultados sean finalizados y publicados en una semana aproximadamente.
Estados Unidos ha registrado la cantidad más alta de casos de coronavirus en el mundo con unos 6,9 millones de casos confirmados y más de 200.000 muertes.
Fuente: VOA
23 Septiembre de 2020 /
Inicia en EEUU fase final de estudio de vacuna COVID-19
Johnson & Johnson comenzó el miércoles la etapa final de un enorme estudio para tratar de demostrar si una vacuna de una sola dosis contra el COVID-19 puede proteger del virus.
Será uno de los mayores estudios de vacunas del mundo contra el coronavirus hasta el momento, pues probará la vacuna en 60.000 voluntarios en Estados Unidos, México, Argentina, Brasil, Chile, Colombia, Perú y Sudáfrica.
Otras vacunas en Estados Unidos —incluidas las realizadas por Moderna Inc. y Pfizer Inc., y otras en varios países— ya se encuentran en la etapa final de pruebas. Hay muchas esperanzas de que a fines de año haya éxito con al menos una de las candidatas que se están probando en Estados Unidos, tal vez antes.
Los funcionarios de salud estadounidenses insisten en que la búsqueda mundial de una vacuna no está tomando atajos riesgosos.
“Queremos hacer todo lo que podamos sin sacrificar la seguridad o la eficacia. No vamos a hacer eso, para asegurarnos de terminar con vacunas que salvarán vidas”, dijo a los periodistas el doctor Francis Collins, director de los Institutos Nacionales de la Salud de Estados Unidos (NIH por sus siglas en inglés).
No obstante, muchos especialistas en vacunas se preguntan si la Administración de Alimentos y Medicamentos (FDA) se apegará a ese objetivo bajo la intensa presión del gobierno del presidente Donald Trump, quien busca la reelección en las elecciones de noviembre.
Trump ha presentado constantemente un cronograma más rápido para una nueva vacuna de lo que los expertos dicen que es lo adecuado.
El miércoles, Trump tuiteó una liga a un informe noticioso sobre el estudio de Johnson & Johnson, diciendo que la FDA “debe actuar con rapidez”.
Mientras tanto, la prueba de otra vacuna experimental, fabricada por AstraZeneca, permanece detenida temporalmente en Estados Unidos mientras las autoridades examinan cuestiones de seguridad, a pesar de que los estudios con ella ya se reanudaron en otros países.
Días atrás, el vicepresidente Mike Pence instó a los gobernadores estatales a “hacer su parte para fomentar la confianza de la ciudadanía en que será una vacuna segura y eficaz”.
Fuente: AP
Canadá acuerda con farmacéuticas para vacuna del coronavirus
LONDRES (AP) — Los gigantes farmacéuticos GlaxoSmithKline y Sanofi acordaron proporcionar a Canadá hasta 72 millones de dosis de su posible vacuna para el coronavirus, en momentos en que los gobiernos tratan de hallar cualquier tratamiento que funcione.
El martes, las empresas reiteraron su compromiso de hacer que la vacuna sea asequible y esté disponible a nivel mundial.
“Ambas empresas tienen una importante capacidad de investigación, desarrollo y fabricación en todo el mundo y ya están trabajando duro para aumentar la producción”, dijo Roger Conner, presidente de la unidad de vacunas de GSK, en un comunicado. “Este anuncio del gobierno de Canadá respalda nuestros esfuerzos en curso”.
El acuerdo con Canadá sigue a acuerdos anteriores con los gobiernos de Estados Unidos, la Unión Europea y el Reino Unido.
22 Septiembre de 2020 /
¿El coronavirus se propaga fácilmente entre los niños?
Parece que el virus puede transmitirse entre niños y adolescentes, pero la facilidad con la que lo hace puede variar según la edad. Todavía se están realizando investigaciones, pero los menores menores de 10 años parecen los menos propensos a pasar el virus a otros niños y adultos.
Por lo general, los niños no parecen enfermar ni sufrir síntomas de COVID-19 con tanta frecuencia como los adultos cuando están infectados. Algunas evidencias sugieren que esto podría ser especialmente cierto en los de menor edad. Esto ayudaría a explicar por qué parecen menos proclives a expandir el virus: es menos probable que tosan y estornuden.
Algunas de las últimas pruebas proceden de un reciente reporte que mostró que los contagiados en guarderías y campamentos de día en Utah transmitieron la enfermedad a familiares, incluyendo a sus hermanos. Esto sugiere que los niños muy pequeños sin síntomas o con unos muy leves pueden propagar la infección, pero la tasa de contagio era baja.
Un estudio más grande realizado en Corea del Sur sugirió que los niños de más de 10 años pueden transmitir el virus a otros miembros de su familia con más facilidad que los más pequeños, e incluso podrían hacerlo al mismo nivel que un adulto.
Se sospecha que la propagación entre menores fue la causante de un brote en un campamento de verano en Georgia.
Con otros virus respiratorios, “los niños pequeños son fábricas de gérmenes. En este caso, es diferente y no sabemos realmente por qué”, señaló Sean O’Leary, doctor de la Academia de Pediatría de Estados Unidos.
Fuente: AP
21 Septiembre de 2020 /
Una farmacéutica aseguró que una nueva droga experimental redujo sustancialmente la gravedad del Covid-19
La compañía farmacéutica Eli Lilly anunció que una nueva droga experimental aplacó de manera sustancial la gravedad del Covid-19 en pacientes nuevos, reduciendo las chances de que requieran ser hospitalizados como consecuencia de la enfermedad. En concreto, se trata de un anticuerpo monoclonal producido por un paciente recuperado, que la farmacéutica logró replicar.
El anuncio es consecuencia del análisis de resultados obtenidos en una serie de ensayos internos de la compañía. Todavía no han sido evaluados por colegas de quienes los realizaron ni divulgados en publicaciones científicas.
No obstante, en diálogo con The New York Times, el director del Instituto para la Salud Global y enfermedades infecciosas de Carolina del Norte, Myron Hill, se mostró “impresionado”. Indicó a su vez que el ensayo parecía “riguroso” y que los resultados eran “realmente atractivos”.
Los ensayos probaron la droga en más de 450 pacientes diagnosticados con Covid-19. El 1,7 por ciento de aquellos que la recibieron terminaron siendo hospitalizados, en contraste con el 6 por ciento de quienes integraron el grupo placebo. La cifra representa una reducción del 72 por ciento en la cantidad de pacientes que desarrollaron condiciones graves. Los integrantes del primer grupo también mostraron menos síntomas que aquellos del segundo
El objetivo de la farmacéutica es probar la droga en 800 personas de distintas edades y categorías de riesgo a lo largo de los Estados Unidos. Al igual que ha sucedido con las distintas investigaciones relacionadas a tratamientos para el Covid-19, el proyecto ha avanzado a velocidades que no tienen precedentes en la industria médica.
El anticuerpo no produjo efectos secundarios significativos y Eli Lilly indicó que una dosis debería generar suficientes anticuerpos durante un mes.
Un aspecto novedoso del potencial tratamiento es que puede ser aplicado a quienes presentan casos leves o moderados. Actualmente, aquellos que han sido aprobados -el remdesivir y la dexametasona- están circunscriptos a los cuadros que han requerido hospitalización. Alrededor del 80 por ciento de los pacientes de Covid-19 muestran síntomas leves o moderados.
Para crear el anticuerpo monoclonal, científicos de la farmacéutica juntaron plasma de pacientes que se habían recuperado de la enfermedad, para luego comparar los miles de anticuerpos recuperados y seleccionar aquellos que parecían más fuertes.
Luego, los científicos descifraron la secuencia genética del anticuerpo e introdujeron ADN con esa secuencia dentro de ovarios de hamsters, convirtiéndolos de esa manera en “fábricas de anticuerpos en miniatura». Una vez que la cantidad de anticuerpos y bacterias inundaran los recipientes, los trabajadores remueven las segundas para quedarse únicamente con las primeras.
El proceso, no obstante, es extremadamente caro dada la complejidad del proceso de producción de la droga. Dura entre dos y cuatro meses y debe tener lugar en el marco de un ambiente aséptico y frío. El costo es consecuencia de la inversión que requiere mantener en condiciones un ambiente de magnitud tal que permita producir amplias cantidades de anticuerpos monoclonales.
La farmacéutica está probando la droga en residencias de ancianos -que se han visto particularmente afectadas durante la pandemia- para determinar si es también capaz de prevenir la aparición de la enfermedad en trabajadores y residentes. Al igual que lo hacen las que están desarrollando potenciales vacunas contra el Covid-19, ya comenzó a producir altas cantidades de dosis -100.000 de ellas- para poder comenzar a distribuirlas inmediatamente en caso de que resulten efectivas.
La compañía dijo que hablaría con las agencias reguladoras sobre posibles próximos pasos, pero que es demasiado pronto para especular sobre si estos resultados provisionales podrían llevar a alguna acción que permita su uso temprano.
Alzheimer y COVID-19: cómo la cuarentena deterioró los síntomas de los pacientes
Es la principal causa de demencia en todo el mundo. La enfermedad de Alzheimer, descrita por primera vez por el neurólogo alemán Alois Alzheimer, es una enfermedad física que afecta el cerebro. En la Argentina, se estima que 1 de cada 8 adultos mayores de 65 años la padecen, y la cifra alcanza a más de 500 mil personas que lo sufren en total.
El 21 de septiembre se celebra el Día Mundial del Alzheimer, fecha que fue elegida en 1994 por la Organización Mundial de la Salud (OMS) y la Federación Internacional de Alzheimer (ADI) para concienciar y ayudar a prevenir esta enfermedad mental.
La enfermedad de Alzheimer es la principal causa de demencia y abarca entre el 60 y el 70% de los casos a nivel mundial, según datos de la OMS. La demencia comprende problemas de memoria, lenguaje, atención o razonamiento, que por su severidad impiden que una persona realice sus actividades cotidianas en forma independiente. En este contexto, la demencia no está necesariamente acompañada de síntomas conductuales o anímicos, aunque estos pueden estar presentes.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/FI4BBINAENAWBCO7D5JFCZLBSQ.jpg) Desde 1994, el 21 de septiembre se celebra el Día Mundial del Alzheimer (Shutterstock)
Desde 1994, el 21 de septiembre se celebra el Día Mundial del Alzheimer (Shutterstock)
De acuerdo al Instituto de Neurología Cognitiva (INECO), es una enfermedad progresiva, lo que significa que gradualmente se dañarán mayores partes del cerebro. A medida que esto ocurre los síntomas comienzan a ser más severos. Y aunque existen síntomas comunes de la enfermedad de Alzheimer, es importante recordar que cada persona es única. Las personas experimentarán la enfermedad en su propia forma individual.
¿Cuáles son los síntomas iniciales más frecuentes?
-Cambios en la memoria
-Dificultad para realizar tareas habituales
-Desorientación en tiempo y lugar
-Colocar objetos fuera de su lugar habitual
-Cambios en la personalidad y en el humor
A medida que la enfermedad progresa ellos pueden:
-Volverse confusos y olvidar frecuentemente los nombres de personas, lugares, citas y hechos recientes.
– Experimentar cambios de humor. Pueden sentirse tristes o enojados, asustados o frustrados por su aumento en la pérdida de la memoria.
-Volverse más introvertidos porque perdieron la confianza o tienen problemas de comunicación.
A medida que la enfermedad progresa las personas con Alzheimer necesitarán más apoyo de aquellos que cuidan de ellos. Con el tiempo necesitarán ayuda en todas sus actividades diarias.
La enfermedad que no conoce de pandemia
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/FUIJ7N7TFRFEHIDCIDFXMIWIH4.jpg) Es una enfermedad progresiva, lo que significa que gradualmente se dañarán mayores partes del cerebro (Shutterstock.com)
Es una enfermedad progresiva, lo que significa que gradualmente se dañarán mayores partes del cerebro (Shutterstock.com)
De acuerdo a una investigación realizada por investigadores de Fleni, durante el aislamiento social preventivo y obligatorio (ASPO), publicada en la revista científica Frontiers in Psychiatry, que tuvo como eje principal el estudio de los síntomas conductuales de adultos mayores con demencia. “Nuestro objetivo fue estudiar hasta qué punto la cuarentena de COVID-19 había afectado los síntomas conductuales en sujetos con demencia después de las primeras 8 semanas de cuarentena”, explicó la Dra. Gabriela Cohen.
La muestra del estudio se conformó por cuidadores familiares de personas con Enfermedad de Alzheimer (EA) o demencia que convivían en el mismo hogar. Se realizó mediante encuestas en las cuales se indagó sobre tipo y entorno del lugar (hogar o institución de cuidado); servicios de rehabilitación (física, ocupacional, cognitiva); cambios en la medicación psicotrópica y en los síntomas conductuales de los pacientes antes y durante la pandemia.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JCBETC3ZARCNDEKWSYB6O2OAQM.jpg) Durante el ASPO por COVID-19, se produjo un deterioro de los síntomas conductuales de las personas adultas mayores con demencia y/o Alzheimer (Shutterstock)
Durante el ASPO por COVID-19, se produjo un deterioro de los síntomas conductuales de las personas adultas mayores con demencia y/o Alzheimer (Shutterstock)
Entre los principales hallazgos, el más significativo fue un empeoramiento de síntomas como ansiedad, trastornos en el sueño, depresión y mayor uso de psicofármacos. Una posible explicación es el cambio en el día a día que sufrieron los sujetos con demencia por la cuarentena, previo al asilamiento, estrategias tales como tener grupos de apoyo, concurrir a talleres de memoria o centros de día, mantener una rutina de vida activa con actividades recreativas y hacer ejercicio físico eran una parte fundamental del tratamiento. Con la cuarentena muchas de estas actividades se vieron impedidas.
Se observó ansiedad, depresión e insomnio más frecuentemente en sujetos con demencia leve (en comparación con aquellos más severos).
En relación al tipo y forma de uso de los servicios de rehabilitación se detectó que la mayoría de los pacientes habían interrumpido dichas actividades. Además, el uso de psicotrópicos y medicación en general se incrementó durante la pandemia.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/24MPUJREI5A6LB6JAVKSXRPX6A.jpg) Entre los principales hallazgos, el más significativo fue un empeoramiento de síntomas como ansiedad, trastornos en el sueño, depresión y mayor uso de psicofármacos
Entre los principales hallazgos, el más significativo fue un empeoramiento de síntomas como ansiedad, trastornos en el sueño, depresión y mayor uso de psicofármacos
“En nuestro análisis llegamos a la conclusión de que durante el ASPO por COVI-19, se produjo un deterioro de los síntomas conductuales de las personas adultas mayores con demencia y/o Alzheimer. Estimamos que esto se relaciona con una combinación de factores: asilamiento social, falta de servicios de rehabilitación para pacientes externos y mayor estrés de los cuidadores familiares”, explicó el doctor Allegri. Por esta razón, el equipo de estudio indicó la necesidad de desarrollar un plan de acción que colabore en reducir el estrés en los pacientes con demencia, para que puedan sobrellevar esta situación.
¿Se puede prevenir un alzheimer? De acuerdo a los especialistas, hay cuatro pilares fundamentales para prevenirlo:
1- Seguir una dieta saludable con bajo contenido de grasas y alto contenido de cereales, frutas, vegetales y pescado, asegurando una nutrición equilibrada.
2- Realizar actividad física en forma regular (brinda múltiples beneficios en la cognición, el ánimo y la salud en general).
3- Participar de actividades sociales, ya que implican la interacción con otras personas, intercambio de ideas, oportunidades de ejercitar el lenguaje, adaptación y empatía.
4- Estimulación cognitiva, ya sea individual o en forma de talleres grupales, para estimular las funciones afectadas así como para generar estrategias que compensen las dificultades en lo cotidiano (por ejemplo, al aprender un idioma o desarrollar un nuevo hobby).
Florida reporta 2,521 nuevos casos de coronavirus y otras 9 muertes
Los casos de coronavirus en Florida llegaron el sábado a 683,754 luego de reportarse 2,521 nuevos positivos y 9 fallecimientos adicionales de residentes en el estado, informó el Departamento de Salud.
En total se reportaron los resultados de 60,205 pruebas con una tasa de positividad del 4.64 por ciento, manteniéndose por debajo del 5% durante nueve días consecutivos.
En la última semana se ha notificado de 19,760 nuevos casos: 2,521 este domimgo; 3,573 el sábado, 3,204 el viernes, 3,255 el jueves, 2,355 el miércoles, 3,116 el martes y 1,736 el lunes. El promedio de positivos al COVID-19 de la última semana es de 2,822 por día.
Miami-Dade ha tenido hasta ahora 166,881 casos y Broward 75,682. Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 13,296 personas por el COVID-19. Otras 163 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 13,459.
En Miami-Dade han fallecido 3,055 personas por el COVID-19 y en Broward 1,320.
Además, el condado Palm Beach ha tenido 45,329 casos positivos y Monroe 1,809. Un total de 42,453 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough registra 40,751 casos y Orange tiene 38,971 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 19,964 positivos y el condado Collier 12,466 .
Miami-Dade y Broward a segunda fase de reapertura
El condado Miami-Dade, el más afectado por el COVID-19 en Florida, permitió a partir del viernes la apertura de cines, teatros, boleras, salas de conciertos y centros de convenciones.
Carlos Giménez, alcalde de Miami-Dade, hizo un llamado a «familiarizarse» con las reglas a seguir para la apertura de estos espacios manteniendo el distanciamiento, el uso de mascarillas y todas las restricciones vigentes en el condado.
Invitó además a descargar una nueva aplicación para combatir la COVID-19 que ayuda al rastreo de casos.
20 Septiembre de 2020 /
EEUU supera las 200,000 muertes por coronavirus
MIAMI – Estados Unidos superó este sábado las 200,000 muertes por coronavirus y se mantiene como el país más afectado por la pandemia, de acuerdo con el recuento independiente de NBC News este sábado.
Actualmente se reportan 6,766,137 contagios y 200,042 muertes por coronavirus.
California se mantiene como el estado con más contagios de COVID-19 (781,376 casos, 14,911 fallecimientos). Le sigue Texas (714,251 contagios y 15,076 muertes) y Florida (681,233 infectados, 13,449 muertes).
Cinco estados ya han superado las 10,000 muertes por COVID-19 cada uno: Nueva York, Nueva Jersey, California, Texas y Florida. Nueva York sigue siendo el estado con más decesos (454,929 contagios, 33,929 muertes), seguido por Nueva Jersey (202,611 casos y 16,063 fallecimientos).
Georgia, con 302,737 casos y 6,537 muertes, e Illinois, con 272,525 contagios y 8,647 fallecimientos, completan la lista de los estados más afectados por el coronavirus.
Dakota del Norte y Dakota del Sur encabezan la nación en nuevos casos per cápita en las últimas dos semanas, siendo primero y segundo, respectivamente, de acuerdo con la Universidad Johns Hopkins. También han registrado algunas de las tasas de positividad en las pruebas de COVID-19 -casi el 22% en Dakota del Sur-, indicio de que hay más casos de los que captan las pruebas.
BAJA LA CIFRA DE MUERTES DIARIAS
El número de muertes diarias por coronavirus en EEUU está bajando de nuevo tras alcanzar un segundo pico en agosto.
EEUU ha tenido dos picos claros en el número de muertes diarias. En el verano, la cifra llegó a ser aproximadamente la mitad del pico de la primera ola fatal en abril.
Las muertes alcanzaron su primer pico el 24 de abril, con un promedio de 2,240 muertes diarias, cuando la enfermedad causaba estragos en el nordeste. Entonces, en el verano, brotes en Texas, California y Florida llevaron las muertes a un segundo pico de 1,138 el 1 de agosto.
El número de personas que están siendo tratadas por COVID-19 en los hospitales durante los focos en el verano en Florida y Texas ha estado bajando constantemente desde julio.
El balance provisional de fallecidos ha superado ya con creces la cota más baja de las estimaciones iniciales de la Casa Blanca, que proyectó en el mejor de los casos entre 100,000 y 240,000 muertes a causa de la pandemia.
El Instituto de Métricas y Evaluaciones de Salud (IHME) de la Universidad de Washington, en cuyos modelos de predicción de la evolución de la pandemia se fija a menudo la Casa Blanca, calcula que para las elecciones presidenciales del 3 de noviembre EEUU habrá superado los 230,000 fallecidos por COVID-19.
19 Septiembre de 2020 /
Trump asegura que EE.UU. «esencialmente» tiene ya una vacuna contra la COVID-19
WASHINGTON, D.C. – El presidente Donald Trump aseguró este viernes que Estados Unidos cuenta ya «esencialmente» con una vacuna contra el nuevo coronavirus y adelantó que «dentro de poco» se produciría un anuncio al respecto.
«Esencialmente la tenemos, lo anunciaremos dentro de poco», declaró el mandatario durante una rueda de prensa celebrada en la Casa Blanca.
Trump recalcó que en breve el país contará con una vacuna «segura y fiable» y que el Gobierno está preparado para -con la colaboración de las Fuerzas Armadas- distribuir cantidades «masivas» de dosis en tan solo «24 horas», una vez reciba la aprobación de las autoridades sanitarias.
«Antes de final de año tendremos más de cien millones de dosis producidas», se comprometió el doctor Scott Atlas, un radiólogo que en las últimas semanas se ha erigido como el principal asesor del Ejecutivo en la gestión de la pandemia, en detrimento del doctor Anthony Fauci, director del Instituto Nacional de Alergias y Enfermedades Infecciosas.
Atlas dijo que las personas consideradas «más vulnerables», incluidos los empleados de los servicios sanitarios, podrán vacunarse «antes de que termine enero» y enfatizó que, en cualquier caso, su toma no será «obligatoria».
Trump agregó que la Administración espera que hayan «suficientes» vacunas para «todos» los estadounidenses a mediados de abril.

A menos de dos meses para las elecciones presidenciales del 3 de noviembre, en los últimos días la Casa Blanca viene insistiendo en que alguna de las tres posibles vacunas, que ya se encuentran en la fase 3 de la investigación, estará lista antes de que acabe el año o, incluso, antes de que se celebren los comicios.
Este cronograma, no obstante, no ha sido respaldado por algunos de los principales expertos sanitarios en la Administración.
El director de los Centros para el Control y la Prevención de Enfermedades (CDC), Robert Redfield, afirmó el martes durante una audiencia ante el Congreso que no prevé que una vacuna esté ampliamente disponible hasta el segundo o tercer trimestre de 2021.
El propio Fauci intentó hoy rebajar la controversia al afirmar durante una entrevista a la emisora WTOP que «ambos tienen razón».
«El presidente decía que es perfectamente concebible que tengamos una respuesta en octubre. Mi previsión es que será probablemente en noviembre o diciembre (…). Digamos que es noviembre, se podría empezar suministrando a los ciudadanos en la categoría de alto riesgo -como trabajadores sanitarios- ya en diciembre, enero o febrero», sostuvo Fauci.
Fuente: VOA
18 Septiembre de 2020 /
Más de 30 millones de casos del nuevo coronavirus fueron oficialmente registrados en el mundo, según el último recuento de la Universidad de Johns Hopkins, realizado el jueves.
En total, se cuentan 30.003.378 de casos a nivel global, de los cuales 943.203 han muerto,. Más de la mitad de los casos tuvieron lugar en un reducido grupo de países: Estados Unidos (6.669.322), India ( 5.118.253) y Brasil ( 4.419.083).
En este marco, la Organización Mundial de la Salud (OMS)mostró su preocupación este jueves ante el “alarmante” ritmo de transmisión del coronavirus en Europa, enfrentada a un resurgimiento de esta pandemia que también está provocando un flagrante aumento de la brecha entre ricos y pobres.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/DXRMLBPURVDRXNHADL4KV2S2RI.jpg) En julio y agosto aumentaron los entierros y las cremaciones al 200 por ciento respecto a las cifras habituales antes de la pandemia, cuando mensualmente se atendían alrededor de 450 entierros, según datos de la Alcaldía paceña. La Paz, Bolivia. EFE/Juan Carlos Torrejón/Archivo
En julio y agosto aumentaron los entierros y las cremaciones al 200 por ciento respecto a las cifras habituales antes de la pandemia, cuando mensualmente se atendían alrededor de 450 entierros, según datos de la Alcaldía paceña. La Paz, Bolivia. EFE/Juan Carlos Torrejón/Archivo
“Las cifras de septiembre deberían servir de alarma para todos nosotros” en el continente, donde el número de casos es superior a los registrados en marzo y abril, declaró desde Copenhague el director para la región de la organización internacional, Hans Kluge.
La agencia de la ONU también mostró su preocupación por el recorte del tiempo de cuarentena decidido o planeado en algunos países europeos, como Francia, y afirmó que sigue recomendando un aislamiento de 14 días para todas las personas que hayan estado en contacto con el virus.
El 13% de la población mundial ya se garantizó el 50% de las vacunas
La pandemia también está agravando de manera flagrante la brecha entre ricos y pobres.
El miércoles, la ONG Oxfam, tras analizar los acuerdos firmados por los laboratorios que están fabricando las cinco vacunas potenciales más importantes contra el Covid-19, estimó que un grupo de naciones ricas que reúne al 13% de la población mundial ya compró más de la mitad de estas ansiadas dosis.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/TQMLZ6F7O5FB7BOFLGWAX7XWBY.jpg) EFE/EPA/YOAN VALA/Archivo
EFE/EPA/YOAN VALA/Archivo
“El acceso a vacunas que salvan vidas no debería depender de dónde vives o de cuánto dinero tienes”, dijo Robert Silverman, directivo de Oxfam.
La discriminación también se hizo evidente en materia educativa. La pandemia ha provocado el cierre de escuelas y amenaza con borrar los avances logrados en la última década, particularmente en los países más pobres, dijo el miércoles el Banco Mundial.
“El capital humano es absolutamente vital para el futuro financiero y económico del país, así como para el bienestar social”, dijo David Malpass, presidente del Banco Mundial.
“Creemos que más de mil millones de niños han dejado de recibir clases por culpa del covid-19”, precisó, destacando que esta situación “golpea a las niñas con especial dureza”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/F6JZLFRO7FD4NBKK2P224ZIZ5I.jpg) Este balance supone más de 34.714 contagios más que el domingo y de 410 fallecidos. EFE /Justin Lane /Archivo
Este balance supone más de 34.714 contagios más que el domingo y de 410 fallecidos. EFE /Justin Lane /Archivo
La vacuna, eje de campaña en EEUU
Estados Unidos sigue siendo el país más azotado por la pandemia, con casi 197.000 fallecidos y más de 6,6 millones de contagios.
La gestión del coronavirus es uno de los temas centrales de la campaña para las elecciones presidenciales de noviembre y provoca tensos cruces de acusaciones entre el presidente Donald Trump y su rival demócrata Joe Biden.
El miércoles, Trump aseguró que una vacuna viable contra el covid-19 estaría lista en Estados Unidos en octubre, contradiciendo directamente a expertos en salud de su gobierno.
“Estamos muy cerca de esa vacuna (…) Creemos que podemos empezar en algún momento de octubre” o poco después, dijo Trump.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/X2FJGFBBGSRTOORPB6RCJLXOMM.jpg) Imagen de archivo. Migrantes africanos, cubanos y haitianos, que están varados en Honduras después del cierre de fronteras debido al brote de la enfermedad del coronavirus (COVID-19), viajan hacia el norte en un intento de llegar a Estados Unidos, en Choluteca, Honduras. 2 de junio de 2020. REUTERS / Jorge Cabrera
Imagen de archivo. Migrantes africanos, cubanos y haitianos, que están varados en Honduras después del cierre de fronteras debido al brote de la enfermedad del coronavirus (COVID-19), viajan hacia el norte en un intento de llegar a Estados Unidos, en Choluteca, Honduras. 2 de junio de 2020. REUTERS / Jorge Cabrera
Pero el director de los Centros de prevención y lucha contra enfermedades (CDC), Robert Redfield, afirmó poco antes al Congreso que una distribución “muy limitada” de la vacuna a los grupos prioritarios podría comenzar en noviembre y diciembre, pero que la implementación completa llevaría meses.
Una vacuna accesible a todos los estadounidenses que permita “regresar a la vida normal” no estará disponible hasta “finales del segundo o tercer trimestre de 2021”, explicó.
Ante las cifras que registra el continente americano, la directora de la Organización Panamericana de la Salud (OPS), Carissa Etienne, advirtió de los riesgos de retomar una vida “casi normal” y de las flexibilizaciones prematuras de las restricciones.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/O7ZJBFPBEJAPDN7EIPNFGKQBQU.jpg) 17/09/2020 Idlib, Siria, durante la pandemia de coronavirus. POLITICA ESPAÑA EUROPA MADRID INTERNACIONAL OCHA
17/09/2020 Idlib, Siria, durante la pandemia de coronavirus. POLITICA ESPAÑA EUROPA MADRID INTERNACIONAL OCHA
“La semana pasada, las Américas alcanzaron dos hitos sombríos: más de medio millón de muertes y casi 15 millones de casos fueron reportados”, dijo Etienne señalando que grandes poblaciones “siguen siendo vulnerables”.
En América Latina y el Caribe, el coronavirus ya ha provocado más de 316.000 fallecidos y 8,4 millones de contagios.
En Perú, el país del mundo con mayor tasa de infecciones, se relajará el toque de queda nocturno y dominical, gracias a una mejora de las cifras, anunció el presidente Martín Vizcarra.
Con información de AFP via Infobae
17 de Septiembre 2020 /
Moderna podría tener datos sobre eficacia de la vacuna de COVID-19 en octubre
El consejero delegado de la farmacéutica Moderna, Stephen Bancel, dijo este jueves que podrían conocer si su vacuna contra la COVID-19 es eficaz en octubre, aunque consideró que lo más probable es que esos esperados datos sobre la fase final de su desarrollo lleguen en noviembre.
Las declaraciones de Bancel fueron hechas al canal CNBC después de que Moderna presentara su esperado primer informe detallado sobre la marcha de la fase 3 de pruebas clínicas de su vacuna contra el nuevo coronavirus, que ya ha conseguido más de 25,000 participantes, de los 30,000 que requerían.
Además, Moderna ya ha suministrado la segunda dosis de la vacuna a 10,000 voluntarios y aseguró que se está preparando para el “lanzamiento comercial potencial de la mRNA-1273”, como se conoce a la vacuna.
Bancel aseguró que su plan es tener “un informe interino de eficacia” en noviembre, aunque intentarán presentarlo en octubre. “Creo que es improbable, pero es posible. Si el índice de infecciones en el país se reduce en las próximas semanas podríamos tener un escenario en el que sería (la publicación) en diciembre”.
El directivo explicó que las pruebas están diseñadas para comprobar en el 50 % que recibe la vacuna y no el placebo si contraen la enfermedad o no y para ello el índice de infecciones es una variable importante.
Las noticias sobre Moderna llevaron las acciones de la farmacéutica con sede en Massachusetts a subir cerca de un 3 %, después de que se hayan mantenido relativamente bajas por la falta de información sobre la marcha de la fase 3.
El informe de protocolos, de 135 páginas, es más cauto que Bancel a la hora de hacer proyecciones sobre si la vacuna es eficaz y segura para su producción y distribución masiva y considera que los primeros análisis se harían en diciembre y los resultados más definitivos no llegarían hasta la primavera de 2021.
El presidente estadounidense, Donald Trump, ha asegurado que la vacuna contra la COVID-19 estará ampliamente disponible a finales de año, pese a que expertos de su propio gobierno han dicho que habrá que esperar a 2021.
El mandatario también dijo ayer que espera que haya una vacuna disponible en octubre, probablemente, según sus cálculos, pocos días antes de las elecciones del 3 de noviembre en las que se juega su reelección.
Moderna es, junto con AstraZeneca y Pfizer, que colabora con la alemana BioNTech, uno de los más prometedores desarrolladores de la vacuna contra la COVID-19.
AstraZeneca tuvo que detener temporalmente los ensayos debido a que un participante sufrió una reacción adversa y solo ha reiniciado las pruebas en algunos países.
Pfizer, que utiliza una tecnología similar a la de Moderna, de ARN mensajero, espera tener resultados preliminares de eficacia y seguridad en octubre.
Moderna aseguró este jueves que es la primera en presentar un informe con sus protocolos tan detallado, algo que se mantiene en secreto por miedo a perder competitividad.
Fuente: El Nuevo Herald
Coronavirus en EEUU: la cifra de muertos supera los 198,000
Estados Unidos se mantiene como el país más afectado por la pandemia de COVID-19, de acuerdo con el recuento independiente de NBC News este jueves a las 3 a.m. ET.
Actualmente se reportan 6,663,464 contagios y 198,047 muertes por coronavirus.
California se mantiene como el estado con más contagios de COVID-19 (773,320 casos, 14,716 fallecimientos). Le sigue Texas (705,887 contagios y 14,827 muertes) y Florida (671,201 infectados, 13,100 muertes).
Cinco estados ya han superado las 10,000 muertes por COVID-19 cada uno: Nueva York, Nueva Jersey, California, Texas y Florida. Nueva York sigue siendo el estado con más decesos (453,197 contagios, 33,910 muertes), seguido por Nueva Jersey (201,556 casos y 16,055 fallecimientos).
Georgia, con 299,056 casos y 6,419 muertes, e Illinois, con 268,246 contagios y 8,599 fallecimientos, completan la lista de los estados más afectados por el coronavirus.
Dakota del Norte y Dakota del Sur encabezan la nación en nuevos casos per cápita en las últimas dos semanas, siendo primero y segundo, respectivamente, de acuerdo con la Universidad Johns Hopkins. También han registrado algunas de las tasas de positividad en las pruebas de COVID-19 -casi el 22% en Dakota del Sur-, indicio de que hay más casos de los que captan las pruebas.
BAJA LA CIFRA DE MUERTES DIARIAS
El número de muertes diarias por coronavirus en EEUU está bajando de nuevo tras alcanzar un segundo pico en agosto.
EEUU ha tenido dos picos claros en el número de muertes diarias. En el verano, la cifra llegó a ser aproximadamente la mitad del pico de la primera ola fatal en abril.
Las muertes alcanzaron su primer pico el 24 de abril, con un promedio de 2,240 muertes diarias, cuando la enfermedad causaba estragos en el nordeste. Entonces, en el verano, brotes en Texas, California y Florida llevaron las muertes a un segundo pico de 1,138 el 1 de agosto.
El número de personas que están siendo tratadas por COVID-19 en los hospitales durante los focos en el verano en Florida y Texas ha estado bajando constantemente desde julio.
El balance provisional de fallecidos ha superado ya con creces la cota más baja de las estimaciones iniciales de la Casa Blanca, que proyectó en el mejor de los casos entre 100,000 y 240,000 muertes a causa de la pandemia.
El Instituto de Métricas y Evaluaciones de Salud (IHME) de la Universidad de Washington, en cuyos modelos de predicción de la evolución de la pandemia se fija a menudo la Casa Blanca, calcula que para las elecciones presidenciales del 3 de noviembre EEUU habrá superado los 230,000 fallecidos por COVID-19.
Fuente: Telemundo
16 de septiembre 2020 /
“No habrá vacuna para todos hasta 2024”, dijo el director del mayor laboratorio productor del mundo
Mientras la carrera por obtener una vacuna eficaz contra el nuevo coronavirus y la enfermedad COVID-19 que genera ingresa en la recta final, la ansiedad crece en todo el mundo que busca tener en sus manos una herramienta que pueda eliminar esta pandemia.
Los pronósticos más alentadores hablan de que antes de fin de año veremos una vacuna aprobada, de las 9 que están en fase 3 actualmente. Y que en el primer cuatrimestre de 2021 y hacia mitad de ese año, millones de personas ya estarán vacunadas.
Pero hubo otro análisis que provino de una fuente autorizada y que generó preocupación. El director ejecutivo del mayor fabricante de vacunas del mundo advirtió recién a finales de 2024 habrá suficientes vacunas COVID-19 disponibles para que todos en el mundo sean inoculados.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/LLJ6HFINTZCHJH7YCJACGZEA7U.jpg) Una investigadora trabajando en el laboratorio de la vacuna rusa contra el coronavirus Sputnik V
Una investigadora trabajando en el laboratorio de la vacuna rusa contra el coronavirus Sputnik V
Adar Poonawalla, director ejecutivo del Serum Institute of India, explicó al Financial Times que las compañías farmacéuticas no estaban aumentando la capacidad de producción con la rapidez suficiente para vacunar a la población mundial en menos tiempo. “Pasarán de cuatro a cinco años hasta que todos reciban la vacuna en este planeta”, aseguró Poonawalla, quien estimó que si la inyección de COVID-19 es una vacuna de dos dosis, como el sarampión o el rotavirus, el mundo necesitará 15 mil millones de dosis. “Sé que el mundo quiere ser optimista al respecto pero no he oído de nadie que se acerque ni siquiera a ese nivel en este momento”, dijo.
Serum Institute, ubicado en la ciudad de Pune, en el oeste de India, se asoció con cinco empresas farmacéuticas internacionales, incluidas AstraZeneca y Novavax, para desarrollar una vacuna COVID-19 y se comprometió a producir 1000 millones de dosis, de las cuales la mitad se distribuirán en la India.
Poonawalla está en conversaciones con inversionistas para recaudar 600 millones de dólares a fin de aumentar la capacidad de producción de la empresa y cumplir con su objetivo de producir mil millones de dosis. “Estamos haciendo un gran aumento y dilución de capital para tener suficiente capital para administrar las materias primas y el equipo que necesitamos en los próximos uno o dos años para operar a esta escala”, dijo.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/6MTV35QC5NDZRDXL3D2BMKYEMM.jpg) Empleados del gobierno indio toman los datos de una mujer antes de someterla a un test de antígenos para detectar coronavirus en Srinagar, la capital de verano de la Cachemira india. EFE/EPA/FAROOQ KHAN/Archivo
Empleados del gobierno indio toman los datos de una mujer antes de someterla a un test de antígenos para detectar coronavirus en Srinagar, la capital de verano de la Cachemira india. EFE/EPA/FAROOQ KHAN/ArchivoLa compañía farmacéutica fabrica 1.500 millones de dosis de vacunas al año para más de 170 países, la mayoría de los cuales son países en desarrollo, para protegerse contra enfermedades infecciosas como la influenza, el sarampión y la poliomielitis.
La declaración de Poonawalla se produce cuando las compañías farmacéuticas de todo el mundo luchan por una vacuna eficaz que luche contra el COVID-19, que ha matado a casi 930.000 personas en todo el mundo. Su evaluación arroja serias dudas sobre las afirmaciones de los políticos que han prometido vacunas para el próximo mes, a medida que aumentan las preocupaciones de que los grandes pedidos anticipados de Estados Unidos y Europa dejarán a los países en desarrollo al final de la cola.
Como parte de su acuerdo con AstraZeneca, la compañía tendrá como objetivo producir dosis de vacunas que cuesten alrededor de $ 3 para 68 países y bajo su acuerdo con Novavax, para 92 países.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/AN4E23UMX7Q3635Q3WKX5KMZIM.jpg) FOTO DE ARCHIVO: Dos ampollas médicas con la etiqueta «Vacuna» en inglés frente a un fondo en el que se lee «COVID-19» en esta fotografía de ilustración tomada el 9 de septiembre de 2020. REUTERS/Dado Ruvic
FOTO DE ARCHIVO: Dos ampollas médicas con la etiqueta «Vacuna» en inglés frente a un fondo en el que se lee «COVID-19» en esta fotografía de ilustración tomada el 9 de septiembre de 2020. REUTERS/Dado RuvicEn mayo, el científico jefe de la Organización Mundial de la Salud (OMS), Soumya Swaminathan, predijo que pasarían de cuatro a cinco años antes de que la pandemia estuviera bajo control, y agregó que una vacuna “parece por ahora la mejor salida”, pero no era una solución milagrosa.
Otros factores importantes son las medidas de contención y las mutaciones del virus que podrían hacer que una vacuna sea ineficaz. Suponiendo que hay dos o más vacunas que tienen al menos un 75% de protección contra la infección, tres cuartas partes de la población mundial podrían vacunarse a mediados de 2023, precisó Peter Hale, director ejecutivo de la Fundación para la Investigación de Vacunas en los Estados Unidos.
“Eso debería ser suficiente para frenar la propagación de la infección y detener la pandemia, aunque no lo suficientemente bueno como para enviar el virus al basurero de la historia”, agregó Hale.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/LAJRUDBNWJRLLWK4DNCDUOD4OM.jpg) Ilutración fotográfica de archivo que muestra a una mujer con una jeringa y un pequeño bote con la leyenda «VAcuna COVID-19». 10 abril 2020. REUTERS/Dado Ruvic.
Ilutración fotográfica de archivo que muestra a una mujer con una jeringa y un pequeño bote con la leyenda «VAcuna COVID-19». 10 abril 2020. REUTERS/Dado Ruvic.Según la OMS, hasta 2022
La semana pasada, la jefa de científicos de la OMS, Soumya Swaminathan, advirtió que no espera que las posibles vacunas contra la COVID-19 estén disponibles para la población general antes de dos años, aunque los primeros grupos de riesgo podrían ser inmunizados a mediados de 2021.
“Muchos piensan que a principios del próximo año llegará una panacea que lo resuelva todo, pero no va a ser así: hay un largo proceso de evaluación, licencias, fabricación y distribución”, subrayó la experta india en una sesión de preguntas y respuestas con internautas a través de las redes sociales.
Swaminathan indicó que desde la organización se maneja como escenario más optimista la primera llegada de vacunas a diversos países a mediados del próximo año, momento en el que se deberá dar prioridad a los grupos de mayor riesgo, ya que entonces aún no se habrán podido producir dosis para toda la sociedad.
“Es la primera vez en la historia que necesitamos miles de millones de dosis de una vacuna”, afirmó la científica en jefe de la OMS, quien explicó que como mucho en las campañas masivas de vacunación anuales contra otras enfermedades se necesitan cientos de millones de dosis.
Fuente: Infobae
Muertes por coronavirus en Florida pasan de 13,000
Los casos de coronavirus en Florida llegaron el miércoles a 671,201 luego de reportarse 2,355 nuevos positivos y 152 fallecimientos adicionales, lo que llevó el total de muertes en el estado por encima de los 13,000, informó el Departamento de Salud.
En total se reportaron los resultados de 53,857 pruebas con una tasa de positividad del 4.47 por ciento, manteniéndose por debajo del 5% durante cinco días consecutivos.
En la última semana se ha notificado de 19,053 nuevos casos: 2,355 el miércoles, 3,116 el martes, 1,736 el lunes, 2,423 el domingo, 3,190 el sábado, 3,650 el viernes y 2,583. El promedio de positivos al COVID-19 de la última semana es de 2,721 por día.
Miami-Dade ha tenido hasta ahora 165,147 casos y Broward 74,832 . Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 12,939 personas por el COVID-19. Otras 159 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 13,098.
En Miami-Dade han fallecido 2,955 personas por el COVID-19 y en Broward 1,297.
Además, el condado Palm Beach ha tenido 44,459 casos positivos y Monroe 1,791. Un total de 41,851 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough registra 39,888 casos y Orange tiene 38,242 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 19,617 positivos y el condado Collier 12,272.
Fuente: Telemundo51
Muertes de niños por COVID similares a las de adultos
Una revisión detallada a las muertes por COVID-19 entre niños y adultos jóvenes de Estados Unidos dada a conocer el martes muestra que tienen patrones similares a las de pacientes mayores.
El reporte examinó 121 muertes de personas menores de 21 años, registradas hasta el final de julio. Al igual que los adultos, muchos tenían uno o más problemas médicos, como asma, obesidad, padecimientos cardíacos o de desarrollo.
Las muertes fueron además más comunes entre aquellos en ciertos grupos raciales o étnicos, de acuerdo con el reporte de los Centros para el Control y la Prevención de Enfermedades (CDC). Los CDC encontraron que 54 eran hispanos, 35 eran negros y 17 eran blancos, aunque la población blanca del país es mucho mayor.
“Es realmente llamativo. Es similar a lo que vemos entre los adultos» y pudiera reflejar muchas cosas, incluyendo que muchos trabajadores esenciales que siguen trabajando son padres negros e hispanos, dijo el doctor Andrew Pavia, un pediatra experto en enfermedades infecciosas de la Universidad de Utah. Pavia no fue parte del estudio.
No obstante, son pocas las muertes de menores. Representan menos de 0,08% del total de muertes por COVID-19 reportadas a los CDC para entonces, aunque los niños y los adultos en edad universitaria representan 26% de la población del país.
Quince de las muertes fueron vinculadas con un raro padecimiento llamado síndrome inflamatorio sistémico, que puede causar inflamación y problemas cardíacos.
El reporte encontró además que casi dos terceras partes de las muertes fueron de varones y que la tasa de mortalidad aumentó con la edad. Hubo 71 muertes entre los pacientes menores de 17 años, incluyendo una docena de infantes. Las 50 restantes fueron de pacientes de entre 18 y 20 años.
Los científicos siguen tratando de entender por qué los síntomas más severos se vuelven más comunes con la edad. Una teoría existente es que los niños pequeños tienen menos sitios en las superficies de sus vías respiratorios en las que el virus puede acoplarse, dijo Pavia. Otra es que los niños pudieran ser menos propensos a una sobrerreacción del sistema inmunológico al virus, añadió.
En lo que va de año, el saldo registrado por los CDC en los niños es más bajo que las muertes de niños por influenza reportadas durante una temporada usual, que ha sido de 130 en años recientes. Pero comparar los dos es difícil por varias razones, incluyendo que la mayoría de las escuelas no estuvieron abiertas durante la primavera debido a la pandemia.
Fuente: AP
15 Septiembre de 2020 /
Bill Gates pronosticó cuál será la primera vacuna contra el COVID-19
“Es probable que ninguna de las vacunas busque aprobación en los Estados Unidos antes de fines de octubre”. La frase corresponde a BillGates, fundador de Microsoft y quien se ha convertido en un emblema de la lucha contra el coronavirus Sars-CoV-2 que provoca la enfermedad COVID-19. El empresario y filántropo no es optimista respecto a la posibilidad de que se encuentre una cura efectiva y preventiva contra la pandemia y arriesgó que sólo uno de los ensayos que están en fase final podría conducir a una verdadera inmunidad.
Gates, quien ha donado millones de dólares en el desarrollo de una cura contra el coronavirus, indicó que ve difícil que una salga a la luz antes de fin de año y que si eso ocurriera sólo una de las candidatas podría alcanzar la meta: la de Pfizer. “La única vacuna que, si todo va a la perfección, podría solicitar la licencia de uso de emergencia a finales de octubre, sería la de Pfizer”, concluyó en una entrevista por teleconferencia con la cadena televisiva CNBC.
“Creo que una vez que entremos, digamos, a diciembre o enero, es probable que al menos dos o tres busquen la aprobación, si realmente son efectivas. Y entonces tenemos estos ensayos de fase tres que están en curso. La única vacuna que, si todo sale a la perfección, podría solicitar la licencia de uso de emergencia a finales de octubre, sería Pfizer”, pronosticó.
Las otras dos a las que se refiere Gates son la que está desarrollando la empresa Moderna y aquella más extendida, la de la Universidad de Oxford -que ayer anunció que retomaba las pruebas- en conjunto con el laboratorio AstraZeneca. Respecto a la efectividad que pudieran tener estas vacunas, el presidente de la GatesFoundation -que conduce junto a su esposa Melinda– se mostró optimista ya que demostraron en las anteriores fases que había desarrollado inmunidad en los voluntarios que se sometieron a los ensayos experimentales.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/CETEGJ4BXHJPFYN3F3LYH2JIO4.jpg) FOTO DE ARCHIVO: Según Bill Gates el desarrollo más avanzado contra el coronavirus es la vacuna que está en proceso de Pfizer. Para el fundador de Microsoft podría estar antes de fin de año (Reuters)
FOTO DE ARCHIVO: Según Bill Gates el desarrollo más avanzado contra el coronavirus es la vacuna que está en proceso de Pfizer. Para el fundador de Microsoft podría estar antes de fin de año (Reuters)Esa fundación posee acciones en Pfizer, pero también en otras compañías que están desarrollando vacunas, pero en etapas más tempranas, como Johnson & Johnson y Merck.
Respecto a los temores surgidos a partir de que las dosis podrían aprobarse antes de ser seguras -como ocurre en otros países-, Gates se mostró confiado en que las empresas de laboratorio ya anunciaron que no pedirían la autorización a la Administración de Medicamentos y Alimentos (FDA, por sus siglas en inglés) a menos que tengan absoluta certeza de que no generarán daño alguno en el organismo y serán efectivas contra el COVID-19.
En algunos círculos existe la sospecha de que los permisos podrían ser otorgados sin la seguridad que requiere un lanzamiento de esta envergadura. Pero el fundador de Microsoft se manifestó tranquilo en ese aspecto: “La buena noticia es que las principales compañías de vacunas dijeron hoy que no solicitarán ni siquiera la licencia de uso de emergencia hasta que tengan una prueba de eficacia. También tenemos que seguir todos los pasos de seguridad para que las personas sientan que quieren participar en la aplicación de esta vacuna”.
En otra entrevista concedida al sitio STATNews, Gates también cuestionó el tratamiento que dio la Casa Blanca a la pandemia. “Sabes, esta ha sido una situación mal gestionada en cada paso del camino. Es impactante. Es increíble, el hecho de que estemos entre los peores del mundo«.
Cuándo terminará la pandemia
Gates vaticinó que probablemente será a finales del próximo año cuando los Estados Unidos salga de la pandemia del coronavirus. En una entrevista reciente con Bloomberg, adelantó que fuera de territorio norteamericano, podría incluso llevar más tiempo, estirando la inestabilidad sanitaria y financiera hasta el 2022.
Según sus estimaciones, “para el mundo rico, deberíamos ser capaces de acabar con esto (el COVID-19) para finales de 2021, y para el mundo en general para finales de 2022”. Y agregó: “La respuesta más fuerte probablemente vendrá de la subunidad de la proteína. Con tantas compañías trabajando en ello, podemos permitirnos bastantes fracasos y aún así tener algo de bajo costo y larga duración”.
Por mucho que a la gente le gustaría volver al trabajo, o a la escuela, o a la iglesia, o donde sea, “el verdadero fin vendrá de la propagación natural de las infecciones y de la vacuna que produzca la inmunidad de rebaño”, dijo el fundador de Microsoft.
Días atrás, en entrevista con Wire, Gates explicó que una de las razones por las que en EEUU aún se está lejos de una nueva normalidad es la manera en que se testea. “La mayoría de las pruebas de coronavirus en EEUU son un desperdicio, completamente basura”. Para él, en la mayoría de los casos los resultados no llegan a tiempo para que los infectados cambien su comportamiento para evitar infectar a otras personas.
Fuente: Infobae
Un estudio afirma que las mascarillas pueden generar inmunidad frente a la Covid-19
La Humanidad se mantiene expectante ante el desarrollo de una vacuna segura y eficaz, así como de tratamientos más efectivos, capaz de ofrecer el máximo control contra el SARS-CoV-2, cuya capacidad proteica causa manifestaciones clínicas que oscilan entre la ausencia total de síntomas hasta neumonía, distrés respiratorio agudo y muerte. En esta larga espera, la comunidad científica sigue analizando todos los factores que puedan, al menos, minimizar los devastadores efectos que el nuevo virus ha provocado en un elevado porcentaje de la población mundial.
En esta línea, aparece el comentario que publican en The New England Journal of Medicine, los inmunólogos Monica Gandhi y George W. Rutherford, de la Universidad de California, en San Francisco (Estados Unidos), que aunque se trata de una hipótesis, ofrece datos virológicos, epidemiológicos y ecológicos, muy interesantes: el enmascaramiento facial universal puede reducir la gravedad de la infección en personas afectadas y aumentar, por otra parte, las posibilidades de que los nuevos casos sean asintomáticos.
¿Se convierte así el uso universal de la mascarilla en una única y actual forma de conseguir cierta inmunización en espera de una vacuna? De entrada, una enfermedad leve o asintomática podría considerarse un triunfo en un contexto de pandemia en términos de prevención y, en caso de confirmarse, en uno de los escasos pilares del control de la pandemia, que continúa su propagación mundial.
Si se confirma esta hipótesis, el uso universal de la mascarilla podría convertirse en una forma de «variolación» que generaría inmunidad y, por lo tanto, «ralentizaría la propagación del virus mientras esperamos una vacuna«, señalan los autores. La variolación o variolización es un procedimiento de profilaxis que empezó a practicarse, incluso en antiguas civilizaciones, para generar respuesta inmunitaria en patologías como la viruela, inoculando el virus, y que se aplicaba antes del desarrollo de vacuna por el británico Edward Jenner. La técnica consistía en realizar una incisión en la piel del individuo y ponerle el polvo de las costras de viruela. Después se cerraba la incisión y se aislaba al inoculado hasta que la enfermedad le atacara de manera leve, hasta lograr su recuperación.
En marzo, empezó a hacerse evidente el potencial papel del enmascaramiento facial en toda la población cuando comenzaron a circular informes que describían las altas tasas de diseminación viral del SARS-CoV-2 por la nariz y la boca de los pacientes que eran presintomáticos o asintomáticos: las tasas de diseminación eran equivalentes a las de los sintomáticos. Así, un mes después, los Centros para el Control y la Prevención de Enfermedades (CDC) de Estados Unidos, recomendaban que la población usara cubiertas faciales de tela en áreas con altas tasas de transmisión comunitaria, recomendación que se ha seguido de manera desigual en los Estados Unidos, según los autores del artículo.
Cuando esta evidencia se relaciona con otros virus respiratorios también se sugiere que el enmascaramiento facial puede proteger al usuario de la infección, al bloquear la entrada de partículas virales en la nariz y la boca, fenómeno que se evidenció durante pandemia de SARS de 2003 y que contribuyó a su control. Datos más recientes de la Universidad de Boston demuestran que las infecciones por SARS-CoV-2 disminuyeron entre los trabajadores de la salud después de que se implementó el enmascaramiento universal en los hospitales municipales a finales del pasado mes de marzo.
Otros datos reportan que en un brote en un crucero argentino cerrado, por ejemplo, donde los pasajeros recibieron máscaras quirúrgicas y el personal máscaras N95, la tasa de infección asintomática fue del 81% (en comparación con el 20% en brotes anteriores de cruceros sin enmascaramiento universal).
REDUCIR LA CARGA VIRAL, CLAVE
La posibilidad de una «inmunidad» mediante el uso universal de mascarilla se relaciona con una teoría de sobre la patogénesis viral, que sostiene que la gravedad de la enfermedad es proporcional al inóculo viral recibido. «Esta forma de variolización es una forma de disminuir el inóculo infectivo. Hasta que no haya disponible una vacuna es importante reducir el tiempo de exposición; en este caso con el uso de mascarilla universal que se presenta en este artículo como una estrategia para reducir la gravedad de la infección en afectados y, además, para favorecer la infecciones asintomáticas», señala Silvia Sánchez Ramón, jefe del Servicio de Inmunología del Hospital Clínico de Madrid, a quien esta táctica le parece muy adecuada para la población general y de especial importancia para personal sanitario, sobre todo en situaciones de exposición.
Para la inmunóloga, la clave está, por tanto, en disminuir el inóculo infectivo, ya que «su carga inicial juega un papel preponderante en la gravedad de la infección. Por ello, la clave de llevar mascarilla es reducir el inóculo infectivo».
Desde 1938, la ciencia ha explorado, principalmente en modelos animales, el concepto de la dosis letal de un virus, o la dosis a la que muere el 50% de los huéspedes expuestos (LD50). En las infecciones virales en las que las respuestas inmunitarias del huésped desempeñan un papel predominante en la patogénesis viral, como el SARS-CoV-2, las dosis altas de inóculo viral pueden desregular las defensas inmunitarias innatas, aumentando la gravedad de la enfermedad. De hecho, la inmunopatología de regulación negativa es un mecanismo por el cual la dexametasona mejora los resultados en la infección grave por Covid-19.
Si el inóculo viral es importante para determinar la gravedad de la infección por SARS-CoV-2, una razón hipotética adicional para el uso de máscaras faciales sería reducir el inóculo viral al que está expuesto el usuario y el impacto clínico posterior de la enfermedad. «Dado que las mascarillas pueden filtrar algunas gotas que contienen virus (con la capacidad de filtrado determinada por el tipo de mascarilla), la mascarilla podría reducir el inóculo que inhala una persona expuesta. Si esta teoría se confirma, el enmascaramiento de toda la población, con cualquier tipo de máscara que aumente la aceptabilidad y la adherencia, podría contribuir a aumentar la proporción de infecciones por SARS-CoV-2 que son asintomáticas», señalan los autores.
Los CDC estadounidenses estimaron que la tasa típica de infección asintomática con SARS-CoV-2 era del 40% a mediados de julio, aunque en entornos con enmascaramiento facial universal fueron superiores al 80%, lo que supone una evidencia observacional de esta hipótesis.
Pero, llegados a este punto, ¿un aumento en el número de casos de asintomáticos no sería un riesgo añadido para la transmisión comunitaria al no detectar las infecciones? Sánchez Ramón considera que la hipótesis del NEJM se plantea como una estrategia para disminuir la gravedad y conseguir infección asintomática. Y en este último punto, siempre que se lleve mascarilla en lugares cerrados y ante exposición es una posible forma de inmunizar a la población a través de la mascarilla; de ahí el concepto de variolización, sin perder de vista que tanto las personas que tienen síntomas leves como los asintomáticos generan una inmunidad».
Los países que han adaptado el enmascaramiento de toda la población les ha ido mejor, según el trabajo, en términos de tasas de enfermedades graves relacionadas con la Covid y muerte, lo que, en entornos con pruebas limitadas, sugiere un cambio de infecciones sintomáticas a asintomáticas.
«La forma más obvia de evitar que la sociedad sufra los efectos devastadores del Covid-19 es promover medidas para reducir tanto la transmisión como la gravedad de la enfermedad. Mientras esperamos los resultados de los ensayos de vacunas, cualquier medida de Salud Pública que pueda aumentar la proporción de infecciones asintomáticas por SARS-CoV-2 puede hacer que la infección sea menos mortal y aumentar la inmunidad de toda la población sin enfermedades graves ni muertes», indican los inmunólogos estadounidenses.
Fuente: El Mundo
¿Mutación D614G del COVID-19 es la menos mortal?
Desde el pasado 30 de abril se empezó hablar de la mutación Spike D614G del virus SARS-CoV-2. La misma -según algunos estudios- es la más contagiosa. Pero otros investigadores aseguran que es la menos mortal.
Los científicos de Los Alamos National Laboratory informaron sobre las secuenciaciones genéticas que se hacen del SARS-CoV-2. Ellos indicaron que la mutación D614G apareció en Europa en febrero, detalló losintangibles.org.
Ésta llegó a la costa este de Estados Unidos, donde se convirtió en la variante dominante, o más frecuente del virus, y de ahí se ha diseminado al resto del mundo.
Este martes, la Organización Mundial de la Salud (OMS) informó, “aún no hay evidencia científica de que la mutación del coronavirus recientemente identificada en algunos países de Asia por científicos de Corea del Sur cause una enfermedad más leve o sea menos mortal”.
La epidemióloga líder de la OMS, María Van Kerkhove,declaró en una rueda de prensa que en este momento el organismo sanitario internacional se encuentra trabajando con un grupo de especialistas para entender los cambios que puedan ocurrir en la secuencia genética del virus.
Van Kerkhove ha destacado que lo imperativo es seguir monitoreando el virus para entender sus cambios y determinar cuáles mutaciones son importantes o lo hacen comportarse de manera diferente.
En cuanto a la diferencia en los índices de mortalidad entre países, la experta ha señalado que hay muchas razones por las que las muertes varían.
Sobre este aspecto, la experta destacó, que,en Corea del Sur,los primeros infectados fueron personas jóvenes, con menos males subyacentes previos.
“Hasta el momento, más de 75 mil secuencias genéticas del coronavirus de países de todo el mundo están disponibles al público, algo que debe continuar”, finalizó la doctora.
Fuente: El Politico
Los directores de compañías no deberían hacer promesas sobre los resultados de la vacuna contra el coronavirus antes de que la ciencia esté lista, dicen los expertos en salud
(CNN) — Aunque ha habido avances prometedores en la carrera por una vacuna, los expertos en salud pública advirtieron que los estadounidenses deberían ser escépticos ante las afirmaciones de las empresas de que Estados Unidos pronto sabrá si una vacuna covid-19 es segura.
«Hay muchos incentivos para que cualquier empresa sea la primera en producir una vacuna eficaz», dijo el epidemiólogo y experto en salud pública Abdul El-Sayed a Wolf Blitzer de CNN el domingo. «Ver a un presidente ejecutivo de una farmacéutica adelantarse a la ciencia, creo que es algo que todos deberíamos tomar con mucho cuidado.
Los comentarios del Dr. El-Sayed se producen después de que el director ejecutivo de Pfizer, Albert Bourla, le dijo a «Face the Nation» de CBS el domingo que había «bastantes posibilidades» de que el equipo que prueba su posible vacuna sepa si funciona a finales de octubre.
Anne Rimoin, profesora de epidemiología en la Facultad de Salud Pública Fielding de UCLA, también expresó su escepticismo con esa promesa.
«Todo es realmente una especulación en este momento», le dijo Rimoin a Blitzer Sunday. «Quiero ver los datos. Muéstrame los datos».
Cuando se le preguntó si la gente tendría que esperar hasta el 2021 para recibir la vacuna, Bourla dijo que no sabía cuánto tiempo tardarían los reguladores en aprobarla.
«Tenemos una buena posibilidad de que sepamos si el producto funciona para fines de octubre. Entonces, por supuesto, es trabajo del regulador emitir (una) licencia o no».
El Dr. Jeremy Faust, médico de emergencias del Hospital Brigham and Women’s, le dijo a Blitzer que la Administración de Alimentos y Medicamentos de Estados Unidos (FDA), la agencia responsable de regular las vacunas en el país, ha sido criticada después de varios pasos en falso durante la pandemia.
«La gente puede no prestar atención o puede estar asustada porque se ha desperdiciado tanta credibilidad», afirmó. «Es por eso que siempre dices la verdad, incluso si no gana el ciclo de noticias».
Un compromiso por la seguridad de las vacunas
En todo el mundo, hay 35 vacunas en ensayos en humanos. Ocho de ellas se encuentran en grandes ensayos clínicos en etapa tardía hasta el viernes, dijo la OMS; incluidas las de Pfizer, AstraZeneca y la Universidad de Oxford.
Pero la urgencia por desarrollar una vacuna para el virus que ha infectado a más de 6,5 millones y ha provocado 194.079 muertes ha generado preocupaciones de que el resultado final no sea seguro.
Nueve fabricantes de vacunas dijeron que han firmado un compromiso conjunto para mantener «altos estándares éticos», lo que sugiere que no buscarán una aprobación gubernamental prematura para ninguna de las vacunas covid-19 que desarrollen.
Dos de las vacunas en proceso han tenido que pausar sus ensayos
El equipo de investigación de la Universidad de Oxford anunció que su ensayo se reanudaría en el Reino Unido después de que se detuviera la semana pasada debido a una enfermedad inexplicable en uno de los voluntarios, un paso que según los expertos no es sin precedentes.
«En ensayos grandes como este, se espera que algunos participantes se sientan mal y cada caso debe ser evaluado cuidadosamente para asegurar una evaluación cuidadosa de la seguridad», señaló la Universidad de Oxford en un comunicado.
Pausar el ensayo de una vacuna es una precaución estándar, indicó el miércoles el director de los Institutos Nacionales de Salud de Estados Unidos, Dr. Francis Collins, en una audiencia en el Senado. Dijo que está destinado a garantizar que las vacunas experimentales no causen reacciones graves.
El miércoles, AstraZeneca reveló que su juicio se había detenido dos veces debido a eventos adversos.
Aunque no es inaudito, los expertos entrevistados por CNN dijeron que es poco común que un ensayo de Fase 3 se pause dos veces debido a eventos adversos.
«Es lamentable que haya sucedido. Con suerte lo resolverán y podrán continuar con el resto del ensayo, pero no lo sabe. Necesitan investigarlo más a fondo», dijo el Dr. Anthony Fauci, director del Instituto Nacional de Alergias y Enfermedades Infecciosas.
Asegurar que la vacuna funcione para los más vulnerables
Aunque los resultados preliminares muestran signos de que las vacunas en desarrollo pueden funcionar, la Dra. Celine Gounder le dijo a Blitzer que los investigadores no sabrán realmente cuán efectivos son los productos hasta que se prueben en una gama más amplia de poblaciones.
No ha habido suficiente representación de los muy ancianos, los niños, las mujeres embarazadas y las personas con enfermedades inmunosupresoras como el VIH o el cáncer en las pruebas, aseguró.
«Eso importa porque su sistema inmunológico no va a responder a esta vacuna de la misma manera», dijo la internista y especialista en enfermedades infecciosas.
El sábado, la compañía farmacéutica estadounidense Pfizer y su socio alemán BioNTech anunciaron su propuesta de expandir los ensayos clínicos de Fase 3 para incluir 44.000 participantes y poblaciones de pacientes más diversas, incluidas personas de 16 años. Eso es más que el plan inicial de 30.000 participantes, un punto de referencia que planean cumplir la próxima semana, según un comunicado.
La propuesta, que necesitaría la aprobación de la FDA les permitiría a las empresas recopilar más datos sobre la seguridad y eficacia de la vacuna candidata al tiempo que diversifica el grupo de participantes.
«Creo que deberíamos esforzarnos por tener una población lo más diversa posible», dijo Bourla a CBS Sunday, enfatizando la importancia de tener un grupo diverso de voluntarios dado el mayor impacto que covid-19 ha tenido en las comunidades de color.
«Pero ahora mismo no estamos mal. En realidad, tenemos una población que a nivel mundial solo el 60% son caucásicos, el 40%, aproximadamente, minorías», dijo.
A los estudiantes universitarios se les pidió que hicieran su parte
Mientras tanto, a medida que los estudiantes regresan al campus, los funcionarios los instan a que hagan su parte para reducir la propagación del virus poniendo en cuarentena y practicando el distanciamiento social.
Como medida preventiva, la Universidad Estatal de Ohio planea cancelar las vacaciones de primavera en 2021 para reducir la exposición de sus estudiantes, personal y profesores, dijo la universidad el domingo, diciendo que en su lugar permitirá a los estudiantes dos días libres de clases.
La universidad dice que esto «mantendrá unida a nuestra comunidad durante todo el semestre y reducirá las exposiciones relacionadas con los viajes».
«Si bien hubo muchos ajustes en nuestros planes durante el verano, esperamos que nuestra experiencia este semestre permita un plan más fluido y predecible de cara al semestre de primavera», comentó el vicepresidente ejecutivo y rector Bruce A. McPherson en un correo electrónico a estudiantes y profesores.
A los estudiantes de la Universidad Estatal de Michigan se les pidió que se pusieran en cuarentena después de que el departamento de salud local informara 342 nuevos casos entre personas afiliadas a la universidad desde el 24 de agosto, dijo Aaron Stephens, alcalde de East Lansing, Michigan.
«MSU se compromete a hacer todo lo posible para prevenir la propagación del covid-19», dijo el médico de MSU David Weismantel. «La seguridad de toda nuestra comunidad es una prioridad y todos tenemos un papel que desempeñar para prevenir la propagación del virus».
Florida reporta 1,736 nuevos casos de coronavirus y otras 34 muertes
Los casos de coronavirus en Florida llegaron el lunes a 665,730 luego de reportarse 1,736 nuevos positivos y 34 fallecimientos adicionales de residentes en el estado, informó el Departamento de Salud.
En la última semana se ha notificado de 17,461 nuevos casos: 1,736 el lunes, 2,423 el domingo, 3,190 el sábado, 3,650 el viernes, 2,583 el jueves, 2,056 el miércoles y 1,823 el martes. El promedio de positivos al COVID-19 de la última semana es de 2,494 por día.
Miami-Dade ha tenido hasta ahora 164,299 casos y Broward 74,525 . Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 12,642 personas por el COVID-19. Otras 158 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 12,800.
En Miami-Dade han fallecido 2,894 personas por el COVID-19 y en Broward 1,284.
Además, el condado Palm Beach ha tenido 44,139 casos positivos y Monroe 1,787. Un total de 41,374 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough registra 39,600 casos y Orange tiene 38,013 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 19,525 positivos y el condado Collier 12,234.
Fuente: Telemundo51
COVID-19, una seria amenaza que podría alcanzar a las especies marinas
En tiempos sin precedentes, con la pandemia de COVID-19 en curso, que ha afectado la salud pública, la economía y la sociedad a escala mundial, los impactos también alcanzan el medio ambiente y la vida silvestre.
El patólogo Sabateeshan Mathavarajah de la Facultad de Medicina de Universidad de Dalhousie, Halifax, Canadá revela en un reciente estudio que la administración pobre de las aguas residuales puede acarrear efectos devastadores sobre las poblaciones de mamíferos marinos que están ya en la disminución, por quedar expuestas al virus.
Aunque el COVID-19 sea esencialmente una enfermedad respiratoria, los analistas están apuntando a que la patología devendría en una infección multiorgánica, incluyendo, por ejemplo, el aparato gastrointestinal. Los investigadores han mostrado que los pacientes con COVID-19 vierten contaminación a través de su orina y el virus ha sido descubierto en aguas residuales no tratadas en muchos países, incluyendo Italia, España, Francia, y Australia.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/BXFOW5RVQ5ALBLUUR3WVSLECOI.jpg) La amenaza del ecosistema marino se expuso en un estudio científico (Foto: Twitter@FanAnimalMX)
La amenaza del ecosistema marino se expuso en un estudio científico (Foto: Twitter@FanAnimalMX)
Mathavarajah ha puesto sobre el tapete el papel esencial del tratamiento y la gestión de aguas residuales durante estos tiempos. Una consecuencia de la gestión deficiente es la descarga de desechos que transportan el SARS-CoV-2 infecciosoen los sistemas de agua natural que albergan a los mamíferos marinos.
En su análisis, pone de manifiesto la susceptibilidad de las especies de mamíferos marinos, donde prevé que muchas especies de ballenas, delfines y focas, así como nutrias, sean muy susceptibles a la infección. Adicionalmente, el mapeo geográfico destaca cómo la gestión actual de las aguas residuales en Alaska puede llevar a que las poblaciones de mamíferos marinos susceptibles estén expuestas al virus. Dado que más de la mitad de estas especies susceptibles ya están en riesgo en todo el mundo, la liberación del virus a través de aguas residuales no tratadas podría tener consecuencias devastadoras para sus poblaciones que ya están en declive.
Cuidar fauna libre y en cautiverio
Los investigadores indican que muchos tipos de mamíferos marinos que se encuentran cerca de los circuitos de agua naturales contaminados serán expuestos y que es vital determinar cuáles son los que corren más peligro. Para ello los estudiosos han analizado los datos disponibles sobre los genomas ordenados de mamíferos marinos y los sometido a una aproximación de modelado para predecir su susceptibilidad al COVID.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/WEJGOL4VSBEDLGBRACYQY2JNAM.jpg) Ballenas beluga (‘Delphinapterus leucas’) también es una especie en extinción, amenazada por el nuevo SARS-CoV-2 LISA BARRY/NOAA/NMFS/AFSC/MML/NMFS
Ballenas beluga (‘Delphinapterus leucas’) también es una especie en extinción, amenazada por el nuevo SARS-CoV-2 LISA BARRY/NOAA/NMFS/AFSC/MML/NMFS
En el estudio se expresan los enfoques que pueden adoptar el público, los responsables políticos y las instalaciones de tratamiento de aguas residuales para reducir el riesgo de propagación de virus en los sistemas de agua natural. Destacan el potencial de transmisión zoonótica inversa de COVID-19 y su impacto en la vida silvestre marina; cuestiones que pueden mitigarse con las acciones adecuadas para evitar mayores daños a estas poblaciones vulnerables.
Dado que más de la mitad de estas especies susceptibles ya están en riesgo en todo el mundo, la liberación del virus a través de aguas residuales no tratadas podría tener consecuencias devastadoras para sus poblaciones que ya están en declive.
Las graves consecuencias de la transmisión del SARS-CoV-2 por el agua a las poblaciones marinas, trae aparejada la pregunta: ¿hay pasos concretos que podamos tomar para mitigar los riesgos de las pandemias actuales y futuras para las poblaciones de animales marinos salvajes y cautivos?
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/7OXBX657Y5AEPMB6X74HOMZBAE.jpg) Focas franjeadas o listadas del Ártico son una especie en extinción, amenazada también por el virus – DAVE WITHROW / NOAA
Focas franjeadas o listadas del Ártico son una especie en extinción, amenazada también por el virus – DAVE WITHROW / NOAAPara comenzar a abordar esta pregunta, han reunido una lista de posibles enfoques. Por ejemplo, restringir el contacto y el acceso a especies en riesgo en los parques marinos podría ayudar a proteger a los mamíferos marinos en cautiverio. Se ha sugerido un plan de este tipo para proteger a otras especies susceptibles, incluidos leones y tigres, después de la infección zoonótica inversa de un tigre con SARS-CoV-2 en el Zoológico del Bronx en Nueva York. De manera similar, también se predice que los primates no humanos y los monos del viejo mundo serán altamente susceptibles al SARS-CoV-2 y estos hallazgos han llevado a mejores medidas para proteger a estos primates en los zoológicos. Dichas medidas de restricción también deberían estar presentes en los acuarios que albergan mamíferos marinos susceptibles en el futuro.
Para las poblaciones de animales salvajes, la principal preocupación será la posibilidad de exposición a las aguas residuales. Mathavarajah y su equipo instan a monitorear y testear las poblaciones de mamíferos marinos para determinar si ha ocurrido algún evento de transmisión zoonótica inversa. Las nuevas tecnologías de monitoreo serán poderosas para tales tareas. Por ejemplo, SnotBot, en el que un dron recupera el moco de las ballenas, puede utilizarse para identificar cualquier evento de propagación del virus, ya que es probable que el SARS-CoV-2 se detecte en el moco de los animales infectados. Los enfoques no invasivos son invaluables para el seguimiento de la propagación del virus. Por lo tanto, la investigación sobre cómo continuar monitoreando estas especies después de este tiempo será fundamental para evaluar el impacto de una pandemia humana en la vida silvestre.
Pasos preventivos
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/YTEBC4SHBZD2FOUNXBU6XXLIRY.jpg) Los científicos evalúan el potencial del peligro del nuevo coronavirus. SEA SHEPHERD/ Vía Reuters.
Los científicos evalúan el potencial del peligro del nuevo coronavirus. SEA SHEPHERD/ Vía Reuters.Si se identifica una posible propagación del virus, un enfoque factible puede ser la vacunación de determinadas poblaciones de agua dulce continental (por ejemplo, nutrias) o de mamíferos marinos costeros (focas). El enfoque de vacunación demostró previamente que era factible en un estudio de vacunación de focas grises de la isla Sable, donde se utilizó como forma de anticoncepción. Dado que la tecnología de vacunación estará disponible, no es descabellado imaginar que las poblaciones silvestres afectadas por el virus, al igual que los humanos, puedan protegerse mediante la inmunidad colectiva mediante esa vía.
La evaluación y el tratamiento adecuado de las aguas residuales es una medida que será clave para reducir el efecto de la transmisión de los sistemas hídricos naturales. Específicamente, Kore Schlottau, del Instituto de Virología Diagnóstica, Greifswald-Insel Riems, Alemania, describe qué países presentan el mayor riesgo en función de la supervivencia del virus en las aguas residuales.
En las naciones subdesarrolladas con un saneamiento deficiente, la principal preocupación es la salud pública y la posibilidad de que el virus contamine los reservorios de agua potable humana. Sin embargo, estas naciones también tienen un riesgo particularmente alto de propagación del virus si se descargan grandes cantidades de aguas residuales sin tratar en sistemas de agua natural que contienen especies susceptibles.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/FPPHAUPOOZCUZOLSG6WTACIXUM.jpg) Más estudios científicos son necesarios para observar el impacto del virus en la fauna marina – NYT
Más estudios científicos son necesarios para observar el impacto del virus en la fauna marina – NYT
Así, la adopción de medidas adicionales para el tratamiento de las aguas residuales es importante tanto para la salud del público como para la vida silvestre en estos países. Además, la localización precisa de los desbordamientos de aguas residuales y las fugas en las tuberías nos permitirá evaluar mejor dónde existe el mayor potencial de que la vida silvestre se vea afectada.
En este punto de la pandemia, la evidencia disponible indica que las aguas residuales son un vector importante para la transmisión de coronavirus para los humanos y la vida silvestre susceptible.
Fuente: Infobae
13 Septiembre de 2020 /
Ni besos ni abrazos, pero tampoco choque de codos o puños: cómo saludarse correctamente para protegerse del coronavirus
Hace ya ocho meses que la pandemia del coronavirus pone en jaque al mundo. Desde el brote en Wuhan, la ciudad china donde todo comenzó en diciembre pasado, más de 900 mil personas murieron y casi 29 millones se contagiaron.
Y mientras la comunidad científica internacional lucha por conseguir una vacuna que permita dar esperanzas al planeta, la vida se ha modificado sustancialmente. Lo que llaman “la nueva normalidad” hizo que los hábitos de sociabilización cambiaran y esas transformaciones atravisan nuestras vidas familiares y laborales. Las fronteras se cerraron y sólo se abrieron parcialmente, miles de familias quedaron separadas, las cuarentenas superaron largamente los 40 días y el distanciamiento que empujó a la soledad a millones de personas.
En este camino, las reglas tampoco fueron claras. Es que al ser un virus nuevo, las autoridades sanitarias fueron cambiando sus recomendaciones y con esos giros, alimentaron la confusión.
La Organización Mundial de la Salud, muy cuestionada por su reacción tardía a la pandemia, primero no recomendaba el uso de mascarilla. El propio director general de la organización, Tedros Adhanom Ghebreyesus, dijo en conferencia de prensa que los barbijos eran solo para los enfermos o los trabajadores de la salud. Con el correr de los meses ya nadie se atreve a salir a la calle sin un tapabocas. “Llaves, dinero y tapabocas”, suele ser la fórmula que todos repasamos mentalmente antes de abrir la puerta.
Con los niños sucedió lo mismo: primero se dijo que no se contagiaban, luego que eran los principales “vectores” de la enfermedad y, ahora, no hay consenso científico sobre cuán peligrosos son.
Las idas y vueltas en cuanto a las recomendaciones se ampliaron con el correr de los meses: en ese limbo quedó la actividad física, si el virus se transmite a través de los objetos, si permanece suspendido en el aire…
Y ahora, cuando ya nos habíamos acostumbrados al choque de codos como saludo, una nueva directriz lo cambia todo. Si los besos y los abrazos estaban vedados desde el principio, ahora se suma a esa lista de prohibiciones el choque de codo, de pies y de puños.
Según el director general de la OMS, se debe evitar el choque de codos. “Al saludar a las personas es mejor evitar golpes en el codo porque te sitúan a menos de un metro de la otra persona”, explicó en su cuenta de Twitter.
“El chocar de codos que tanto estamos viendo es, en mi opinión personal, un saludo de cierto mal gusto, poco higiénico y que, además, no cumple con la normativa actual que hay en España sobre el distanciamiento social obligatorio”, explicó a ABC Carlos Fuente Lafuente, director del Centro de Formación de Protocolo, ISEMCO y exjefe de Protocolo de la Fundación Princesa de Asturias
Si con los codos no, con los puños menos. Este saludo es muy popular entre los políticos latinoamericanos. El presidente argentino Alberto Ferández, lo utiliza muy seguido. Y los deportistas también lo hicieron propio. Sin embargo tampoco es recomendable, porque para llegar a unirse en un saludo de puños las personas también deben acercarse, quebrando el cerco de 1,5 metros recomendado para no contagiarse ni contagiar.
Queda el de pies, bautizado en las redes como el “Wuhan Shake”, por la ciudad donde se originó el virus. Pero volvemos a lo mismo: las piernas pueden no ser tan largas como para distanciar a las dos personas.
Entonces, ¿cómo saludarse en tiempos de pandemia? Tedros Adhanom Ghebreyesus recomienda usar un saludo sin contacto, como poner la mano sobre el corazón, desde una distancia de separación de al menos un metro.
Tom Freiden, ex director de los Centros para el Control y la Prevención de Enfermedades (CDC) de Estados Unidos, aconseja hacer el “Namasté”, un saludo del sudeste asiático que consiste en acompañar esta palabra con juntar las palmas de las manos a la altura del pecho e inclinarse hacia adelante en señal de respeto.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/4O66NGLF7VERZDFYF5FAX2KOHM.jpg) La nueva normalidad viene con saludos sin contacto (Shutterstock)
La nueva normalidad viene con saludos sin contacto (Shutterstock)
No importa cómo lo hagas, lo que queda claro es que el contacto está vedado. Cualquier inclinación hace que las personas se encuentren a una distancia menor a la recomendada y eso es sinónimo de riesgo. La prohibición, sin embargo, abre la puerta a la originalidad…
Fuente: Infobae
12 Septiembre de 2020 /
Florida reporta 3,650 nuevos casos de coronavirus y otras 176 muertes
Los casos de coronavirus en Florida llegaron el viernes a 658,381 luego de reportarse 3,650 nuevos positivos y 176 fallecimientos adicionales de residentes en el estado, informó el Departamento de Salud.
Este es el primer día en esta semana en que se reportan más de 3,000 casos nuevos.
En total se reportaron los resultados de 73,831 pruebas con una tasa de positividad del 5.53 por ciento, manteniéndose por debajo del 10 por ciento durante 31 días.
En la última semana se ha notificado de 18,170 nuevos casos: 3,650 el viernes, 2,583 el jueves, 2,056 el miércoles, 1,823 el martes, 1,838 el lunes 2,564 el domingo y 3,656 el sábado. El promedio de positivos al COVID-19 de la última semana es de 2,595 por día.
Miami-Dade ha tenido hasta ahora 163,375 casos y Broward 74,084. Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 12,502 personas por el COVID-19. Otras 156 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 12,658.
En Miami-Dade han fallecido 2,836 personas por el COVID-19 y en Broward 1,276.
Además, el condado Palm Beach ha tenido 43,724 casos positivos y Monroe 1,778. Un total de 41,021 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough registra 39,138 casos y Orange tiene 37,701 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 19,370 positivos y el condado Collier 12,132.
Fuente: Telemundo51
11 Septiembre de 2020 /
La mayor preocupación sobre COVID-19 de uno de los expertos en vacunas más reconocidos del mundo
A nueve meses de la aparición del nuevo coronavirus SARS-CoV-2 en China, todavía hay muchas cosas que se desconocen. Y para saber cuánto sabemos y qué tan cerca estamos de llegar a una solución que acabe con la enfermedad COVID-19, es necesario escuchar a los que más investigan. A los especialistas.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/L4JBWZ6KLNGIRJUOJETQQ2U6PQ.jpg) Paul A. Offit es el director del Centro de Educación sobre Vacunas del Children’s Hospital of Philadelphia y experto reconocido internacionalmente en virología e inmunología
Paul A. Offit es el director del Centro de Educación sobre Vacunas del Children’s Hospital of Philadelphia y experto reconocido internacionalmente en virología e inmunologíaUno de ellos, sin dudas, es el doctor Paul A. Offit, director del Centro de Educación sobre Vacunas del Children’s Hospital of Philadelphia y experto reconocido internacionalmente en virología e inmunología, que ha publicado más de 150 artículos en revistas médicas y científicas, y es co-inventor de la vacuna contra el rotavirus RotaTeq.
En una extensa y jugosa entrevista que le hizo el doctor Eric J. Topol, editor en jefe de Medscape, Offit vertió varios conceptos interesantes de cómo estamos hoy posicionados frente al coronavirus, la esperanza volcada en la vacunas en desarrollo, cómo es que no arribamos todavía a un tratamiento eficaz para salvar los casos más graves y el mayor temor que tiene de cara al futuro próximo.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/APD77JRAPFEZFHCA3DAPCHTICQ.jpg) La plataforma de la Organización Mundial de la Salud (OMS) fue creada para garantizar a todos los países un acceso equitativo a una o más vacunas contra la COVID-19 EFE/EPA/DAN HIMBRECHTS/
La plataforma de la Organización Mundial de la Salud (OMS) fue creada para garantizar a todos los países un acceso equitativo a una o más vacunas contra la COVID-19 EFE/EPA/DAN HIMBRECHTS/Topol: —¿Cómo observa este momento de investigación sobre el COVID-19?
Offit: —Bueno, es un momento sin precedentes. Nunca antes en la historia se habían puesto en juego tantas empresas, ni tanto dinero, o tantas ideas diferentes sobre cómo hacer una vacuna. Estamos usando todas las estrategias que se han usado antes para hacer una vacuna, así como un puñado de estrategias que nunca antes se habían usado para hacer una vacuna.
Todo está sucediendo a gran velocidad y, en cierto nivel, eso es desconcertante. Mucho del lenguaje que rodea a esto –“velocidad extrema”, “finalista”, “carrera por una vacuna”– asusta a la gente por insinuar que los plazos se están truncando inapropiadamente o, peor aún, que se están ignorando las pautas de seguridad.
Pero creo que estamos bien. En este momento, 8 compañías se encuentran en medio de ensayos de fase 3 (ensayos grandes, prospectivos y controlados con placebo) para demostrar la eficacia, al menos durante un cierto período de tiempo, y para demostrar la seguridad, al menos en un cierto número de personas.
Mientras las pruebas de la fase 3 no se trunquen, estamos bien. Y mientras la administración Trump no intente meter la mano en el período de aceleramiento de la vacuna llamado Warp Speed y sacar un par de vacunas y venderlas en exceso, porque todavía no hay suficientes datos, creo que estamos bien.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EHRZRU3NDZDZTGKVWHQPIUDIJM.jpg) Fotografía de archivo cedida por la Facultad de Medicina de la Universidad de Maryland que muestra a un participante mientras recibe una dosis durante la fase 1/2 del ensayo clínico de la vacuna candidata de Pfizer/BioNTech, en Estados Unidos. EFE/Facultad de Medicina de la Universidad de Maryland
Fotografía de archivo cedida por la Facultad de Medicina de la Universidad de Maryland que muestra a un participante mientras recibe una dosis durante la fase 1/2 del ensayo clínico de la vacuna candidata de Pfizer/BioNTech, en Estados Unidos. EFE/Facultad de Medicina de la Universidad de MarylandTopol: —¿Qué opina de las vacunas de ARNm? Las dos en las que Estados Unidos ha apostado más son las vacunas de ARNm de Moderna y Pfizer. Nunca antes se han utilizado en personas en un programa de vacunación, mientras que los otros enfoques, al menos algunos de los otros, sí. ¿Crees que hay alguna preocupación por tener una vacuna genética?
Offit: —Creo que cuando no tienes experiencia comercial con una estrategia de vacuna y la estás usando como una forma de intentar detener un nuevo virus, habrá una especie de curva de aprendizaje. Además, este coronavirus de murciélago, que acaba de debutar en la población humana, ha tenido una serie de sorpresas, clínica y patológicamente. Nadie hubiera esperado que un virus respiratorio envuelto que se transmite por pequeñas gotas se propagara en un clima cálido y húmedo durante el verano, una época en la que la gripe ha desaparecido. Nadie hubiera predicho que causaría este síndrome multiinflamatorio inusual en los niños. No conozco ningún otro virus que haga eso.
Creo que el aspecto más sorprendente de este virus es que causa vasculitis (inflamación de los vasos sanguíneos), pero no porque se reproduzca en las células endoteliales que recubren los vasos sanguíneos. Creo que la vasculitis es una función de la respuesta inmune, y un panel de citocinas y quimiocinas están causando eso. Como consecuencia, puede sufrir accidentes cerebrovasculares, ataques cardíacos, enfermedades hepáticas, renales y de otros órganos distales.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/7CCBSCXVBVH5NOEI2EKHZEYHZE.jpg) Offit dice ser realista y espera una vacuna hacia fin de este año
Offit dice ser realista y espera una vacuna hacia fin de este año
También parece tener predilección por los hogares de ancianos. La influenza también mata a las personas mayores, pero menos del 10% de las muertes por influenza ocurren en hogares de ancianos. Aquí, es más del 40%. Así que tiene este virus escurridizo y difícil de caracterizar que ahora está a punto de encontrar con un puñado de estrategias de vacuna para las que no tiene experiencia comercial. Creo que puede asumir que puede haber una curva de aprendizaje aquí. Ojalá hubiera un poco más de humildad por parte de algunas de estas empresas. Siempre se están golpeando el pecho en cuanto a cómo van a recibir esta vacuna. Creo que ayer el director ejecutivo de Pfizer dijo: “Creo que podemos tener una vacuna para fines de octubre”.
Topol: —Pasando a la vacuna. Hay dos ensayos controlados con placebo de 30.000 participantes con los candidatos a vacunas Pfizer y Moderna, que se espera que completen la inscripción a finales de este mes. Ambos tienen un programa de dos dosis. Entonces, después de la primera dosis, hay un refuerzo un mes después, y luego pasarán algunas semanas antes de que vea la respuesta inmune completa esperada. Sabiendo que la inscripción solo terminará este mes en el mejor de los casos, ¿puede explicar cómo podríamos tener una lectura de estas dos pruebas de fase 3 para fines de octubre?
Offit: —No veo cómo es posible. Moncef Slaoui, quien es el director de Warp Speed, creo apropiadamente, dijo recientemente en un programa de la Radio Pública Nacional que pensaba que el mejor de los casos sería el final del año, probablemente el comienzo del próximo año. Creo que es una representación más precisa. Como dijiste, tienes que conseguir que 30.000 personas reciban la dosis 1 de placebo o vacuna. Tienes que esperar un mes, dar a 30.000 personas la dosis 2 de placebo o vacuna, esperar 2 semanas hasta la inmunidad completa, luego tienes que esperar que unas 150 o 160 personas en tu grupo de placebo se enfermen. No solo infectado, sino enfermo. El criterio de valoración clínico de estos ensayos es una enfermedad de moderada a grave.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/GAGP5JIB4US3I5XTK3AXRIIMXY.jpg) Actualmente hay 8 candidatas a la vacuna contra el SARS-CoV-2 en fase 3 – REUTERS/Dado Ruvic/
Actualmente hay 8 candidatas a la vacuna contra el SARS-CoV-2 en fase 3 – REUTERS/Dado Ruvic/Topol: —¿Hay algo que nos estamos perdiendo? ¿Algo importante?
Offit: —Te diré lo que me mantiene despierto por la noche sobre este tema en particular. Tenemos dos formas de detener este virus: una son las medidas higiénicas – mascarillas, distanciamiento social, lavado de manos– y la otra es la vacuna. Con esos dos, podremos controlar este virus. Pero se necesitarán ambos.
Lo que me preocupa es que si tuvieras que elegir cuál es el más fuerte de los dos, yo iría con medidas higiénicas. Quiero decir, si uso una máscara y me pongo a 6 pies de distancia (2 metros) de ti, y tú usas una máscara y te paras a 6 pies de mí, las posibilidades de que yo contraiga el virus de ti o de mí son casi nulas. Tienes dos cosas a tu favor. Uno, tienes una máscara, que va a prohibir que las pequeñas gotas del virus viajen muy lejos. Y dos, incluso si no usara una máscara y me quedara a 6 pies de distancia, lo más probable es que usted no la obtenga.
Topol: —Y, por cierto, si lo contrae, obtiene una dosis menor de virus, lo cual es importante.
Offit: —Eso es correcto. Podría tener una enfermedad más leve.Por otro lado, si tenemos una vacuna y es 75% efectiva contra la enfermedad de moderada a grave, eso significa que 1 de cada 4 personas aún puede enfermarse, incluso muy enferma. También significa que probablemente un porcentaje mayor de ese 25% podría contraer una infección leve, o una infección asintomática, que aún podrían perder, incluso hasta el punto de contagiarse.
Hemos estado pidiendo a estos ensayos que analicen no solo si protegen contra la enfermedad de moderada a grave, sino hasta qué punto protegen contra la asintomática. Creo que es importante saberlo. Pero la gente tiene una expectativa tan poco realista de estas vacunas que las ven como la panacea, como la solución mágica para hacer que todo desaparezca.
Si las personas tienen expectativas poco realistas, como por ejemplo: ‘Me han puesto la vacuna, estoy bien. No necesito usar una máscara. No necesito la distancia social. Puedo participar en actividades de alto riesgo’, entonces hemos perdido uno de los brazos importantes para controlar este virus, posiblemente un brazo más importante. Si, cuando planteamos la vacuna en términos de usuarios, reducimos el distanciamiento social y el enmascaramiento, podríamos terminar teniendo una especie de efecto de equilibrio.
Topol: —Bueno, está planteando un punto crítico y es que el efecto de la vacuna podría aumentar la cantidad de personas que son portadoras asintomáticas. Porque básicamente tienen protección más allá de su mucosa. Pero aún tienen el virus en la nariz y el tracto respiratorio superior para propagarse. Y es por eso que esta combinación de higiene continua –máscaras, distancia y estas otras medidas– va a ser importante en todo momento hasta que consigamos una inmunidad muy densa de la población, ¿verdad?
Offit: —Existe una fórmula para esto, en realidad. Si tiene una vacuna con un 75% de efectividad contra la diseminación significativa, entonces necesitaría inmunizar aproximadamente a dos tercios de la población estadounidense para reducir el R0 a menos de 1, lo que significa detener la propagación, que es lo que desea. Debido a que está hablando de vacunas de dos dosis, al menos las que se están implementando inicialmente, entonces está hablando de 400 millones de dosis. No vamos a tener eso, obviamente, cuando las vacunas se lancen inicialmente.
Fuente: Infobae
Cómo el coronavirus ataca el cerebro?
El coronavirus ataca principalmente los pulmones, pero también los riñones, el hígado y los vasos sanguíneos. Aun así, cerca de la mitad de los pacientes reportan síntomas neurológicos, como dolor de cabeza, desorientación y delirio, lo que sugiere que el virus también puede atacar el cerebro.
Un estudio nuevo presenta la primera evidencia clara de que, en algunas personas, el coronavirus invade las neuronas y las secuestra para hacer copias de sí mismo. Al parecer, el virus también absorbe todo el oxígeno a su alrededor y mata de hambre a las células vecinas.
No está claro cómo llega el virus al cerebro o con qué frecuencia desencadena este rastro de destrucción. Es probable que la infección del cerebro sea poco frecuente, pero algunas personas quizá sean más propensas debido a sus antecedentes genéticos, una carga viral alta o por otras razones.
“Si el cerebro se infecta, podría tener una consecuencia mortal”, afirmó Akiko Iwasaki, inmunóloga de la Universidad de Yale que dirigió la investigación
El estudio se divulgó en línea el miércoles y aún no ha sido revisado por expertos para su publicación oficial, pero varios investigadores señalaron que era cuidadoso y sofisticado, y que mostraba múltiples maneras en las que el virus podría infectar las neuronas.
Los investigadores han tenido que depender de las imágenes cerebrales y los síntomas de los pacientes para dilucidar los efectos del virus en el cerebro, pero “no habíamos visto realmente mucha evidencia de que el virus pudiera infectar el cerebro, a pesar de que sabíamos que era una posibilidad”, señaló Michael Zandi, neurólogo asesor del Hospital Nacional de Neurología y Neurocirugía del Reino Unido. “Estos datos solo proporcionan un poco más de evidencia de que en efecto puede infectarlo”.
Zandi y sus colegas publicaron en julio una investigación que muestra que algunos pacientes con COVID-19, la enfermedad causada por el coronavirus, desarrollan complicaciones neurológicas graves, entre las que están daños a los nervios.
En el nuevo estudio, Iwasaki y sus colegas documentaron la infección cerebral de tres maneras: en el tejido cerebral de una persona que falleció a causa del COVID-19, en un espécimen de ratón y en organoides, grupos de células cerebrales en una placa de Petri que tienen la finalidad de imitar la estructura tridimensional del cerebro.
Se sabe que otros patógenos (incluyendo el virus de Zika) infectan las neuronas. Entonces, las células inmunitarias inundan los lugares dañados, tratando de limpiar el cerebro mediante la destrucción de las células infectadas.
El coronavirus es mucho más sigiloso: se vale de la maquinaria de las neuronas para multiplicarse, pero no las destruye. En lugar de eso, les corta el oxígeno a las células adyacentes, lo que ocasiona que se marchiten y mueran.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/WTGT7X57DEBDXESTRXD45HQKEQ.jpg) Imagen computarizada del virus que causa el Covid-19.
Imagen computarizada del virus que causa el Covid-19.
Los investigadores no encontraron evidencia alguna de una respuesta inmunitaria para solucionar este problema. “Es una especie de infección silenciosa”, dijo Iwasaki. “Este virus tiene muchos mecanismos de evasión”.
Estos hallazgos coinciden con otras observaciones en organoides infectados de coronavirus, señaló Alysson Muotri, neurocientífico de la Universidad de California en San Diego, quien también ha estudiado el virus de Zika.
Al parecer, el coronavirus disminuye rápidamente la cantidad de sinapsis, las conexiones entre las neuronas.
“A unos días de la infección, ya vemos una reducción drástica en la cantidad de sinapsis”, comentó Muotri. “Todavía no sabemos si eso se puede revertir o no”.
El virus infecta una célula mediante una proteína en su superficie llamada ACE2. Esa proteína está presente en todo el cuerpo y en especial en los pulmones, lo que explica por qué son los blancos favoritos del virus.
Estudios anteriores han sugerido, con base en una variable de los niveles de proteína, que en el cerebro hay poca presencia de ACE2 y que es probable que no se vea afectado. No obstante, Iwasaki y sus colegas observaron con mayor detenimiento y descubrieron que de hecho el virus podía introducirse en las neuronas a través de esta entrada.
“Está bastante claro que está expresada en las neuronas y es necesaria para entrar”, dijo Iwasaki.
A continuación, su equipo analizó a dos grupos de ratones: uno con el receptor ACE2 expresado solo en el cerebro, y el otro con el receptor solo en los pulmones. Cuando inocularon el virus en estos ratones, los ratones con la infección en el cerebro bajaron de peso rápidamente y murieron en seis días. En los ratones con infección en los pulmones no sucedió ninguna de las dos cosas.
A pesar de las advertencias de los estudios con ratones, los resultados aún sugieren que la infección del virus en el cerebro puede ser más mortal que la infección respiratoria, afirmó Iwasaki.
El virus puede llegar al cerebro a través del bulbo olfativo (que regula el olfato) a través de los ojos o incluso desde el torrente sanguíneo. No está claro qué ruta está tomando el patógeno, ni si lo hace con la frecuencia suficiente como para explicar los síntomas que se observan en las personas.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/22YT7Y2LYHIDWWR2ZYWNE3NQMI.jpg) Personal médico trata a un paciente con Covid-19 en Francia. Foto: REUTERS/Eric Gaillard/File Photo
Personal médico trata a un paciente con Covid-19 en Francia. Foto: REUTERS/Eric Gaillard/File Photo
“Creo que este es un caso en el que los datos científicos les llevan ventaja a las pruebas clínicas”, dijo Muotri.
Los investigadores tendrán que analizar muchas muestras de autopsias para calcular cuán común es la infección cerebral y si está presente en las personas con manifestaciones más leves de la enfermedad o en los llamados portadores de larga duración, muchos de los cuales presentan una gran cantidad de síntomas neurológicos.
Entre el 40 y el 60 por ciento de los pacientes con COVID-19 presenta síntomas neurológicos y psiquiátricos, señaló Robert Stevens, neurólogo de la Universidad Johns Hopkins, pero es probable que no todos los síntomas se deban a la invasión del virus en las neuronas. Pueden ser resultado de una inflamación generalizada en todo el cuerpo.
Por ejemplo, la inflamación en los pulmones puede liberar moléculas que hacen que la sangre se vuelva viscosa, obstruya los vasos sanguíneos y provoque derrames cerebrales. “No es necesario que las neuronas mismas estén infectadas para que eso ocurra”, comentó Zandi.
No obstante, en algunas personas, agregó, lo que desencadena los accidentes cerebrovasculares puede ser el bajo nivel de oxígeno en la sangre por las neuronas infectadas: “Distintos grupos de pacientes pueden verse afectados de diferentes maneras”, dijo. “Es muy posible que se vea una combinación de ambos factores”.
Algunos síntomas cognitivos, como la confusión mental y el delirio, pueden ser más difíciles de detectar en pacientes que están sedados y conectados a respiradores. Los médicos deberían pensar en reducir los sedantes una vez al día, de ser posible, para evaluar a los pacientes con COVID-19, señaló Stevens.
c.2020 The New York Times Company via Infobae
10 Septiembre de 2020 /
OMS no muy preocupada por pausa en pruebas de vacuna
LONDRES (AP) — La principal científica de la Organización Mundial de Salud (OMS) dice que la agencia no está demasiado preocupada por la pausa en las pruebas clínicas de una vacuna de coronavirus desarrollada por la Universidad de Oxford y AstraZeneca.
La doctora Soumya Swaminathan llamó la pausa en los ensayos clínicos de Oxford “una llamada de atención” a la comunidad global para que se dé cuenta de que “existen altos y bajos en las investigaciones”.
Swaminathan dijo que los datos iniciales en las candidatas a vacunas hasta ahora han sido “muy prometedores”, al mostrar que las inyecciones han causado respuesta inmunológica, pero agregó que se deben realizar pruebas con decenas de miles de personas para determinar si la vacuna puede proteger de forma segura a la gente de las infecciones.
“Pudiera ser que veamos algunos resultados para el fin del año, pudiera ser el año próximo”, dijo. “Tenemos que ser un poco pacientes y esperar los resultados”.
Científicos dudan de los resultados de la vacuna rusa contra el coronavirus
Un grupo de científicos internacionales cuestionó los resultados de un estudio de la apresurada vacuna rusa contra el coronavirus que se publicaron en la revista médica The Lancet, y señaló que algunos de los hallazgos parecían improbables.
Los investigadores manifestaron incertidumbre sobre niveles aparentemente idénticos de anticuerpos en varios participantes del estudio que fueron inoculados con la vacuna experimental. Este y otros patrones en los datos presentan “varias causas diferentes de inquietud”, según una carta abierta escrita por el profesor de la Universidad de Temple Enrico Bucci y firmada por más de una docena de científicos.
Además de ese detalle desconcertante, los investigadores también lamentaron la falta de datos completos y adecuadamente presentados para su evaluación. “Los datos numéricos de todos los experimentos y los archivos originales FACS en formato fcs, por ejemplo, serían de gran ayuda para evaluar el presente estudio, ya que permitirían reproducir directamente todos los análisis y conclusiones, en lugar de tratar de hacerlo a partir de datos abstractos o inferidos de las cifras”, apuntó el mensaje.
“Nos parece que, sobre la base de simples evaluaciones probabilísticas, el hecho de observar tantos puntos de datos conservados entre diferentes experimentos es muy poco probable”, añadieron.
The Lancet publicó la semana pasada los resultados de la prueba de fase inicial, ofreciendo el primer acercamiento para que el estudio ruso fuera analizado por expertos externos. La medida del Gobierno para aprobar el uso de la vacuna basándose en los resultados iniciales generó un escepticismo generalizado, ya que las vacunas normalmente no se autorizan antes de evaluaciones más amplias de su eficacia y seguridad.
La revista señaló que fomenta el debate sobre los artículos que publica. “Hemos compartido la carta directamente con los autores y los alentamos a participar en la discusión científica”, indicó la revista en un comunicado.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/RZ3LG46HZQMPN2M336YJP6UWSY.jpg) (Reuters)
(Reuters)
El Instituto de Investigación de Epidemiología y Microbiología de Gamaleya, que está desarrollando la vacuna, dijo al portal de noticias Meduza que no hubo errores en el estudio.
“Si el consejo editorial de The Lancet pide una aclaración, estamos listos para responder”, dijo a Meduza el subdirector de la entidad, Denis Logunov, y agregó que no planea responder a los científicos detrás de la carta abierta.
Un representante de Gamaleya no pudo ser contactado de inmediato en busca de comentarios.
(Con información de Bloomberg via Infobae)
Pandemia de COVID-19 cobra la vida a 900.000 personas en el mundo
Con la cifra mundial de muertos por la pandemia de COVID-19 ahora sobre los 900.000, el principal experto en enfermedades infecciosas de Estados Unidos dice que la suspensión de los ensayos globales finales de la vacuna experimental de la farmacéutica AstraZeneca apunta a la efectividad de las salvaguardas que se han incorporado a los ensayos.
«Es importante señalar que esa es la razón por la que tiene varias fases de ensayos, para determinar si, de hecho, estos candidatos son seguros», dijo el el miércoles el doctor Anthony Fauci, director del Instituto Nacional de Alergias y Enfermedades Infecciosas, en una entrevista con This Morning de CBS.
El gigante farmacéutico británico-sueco detuvo los ensayos porque un participante voluntario se enfermó después de recibir el fármaco experimental.
«Es lamentable que haya sucedido y, con suerte, podrán continuar con el resto de la prueba», dijo Fauci. «Pero no lo sabes. Necesitan investigarlo más».
La compañía emitió un comunicado el martes diciendo que la pausa en las pruebas es una «acción de rutina, que tiene que suceder siempre que haya una enfermedad potencialmente inexplicable en uno de los ensayos, mientras se investiga, asegurando que mantengamos la integridad de los ensayos».
AstraZeneca desarrolló la vacuna, AZD1222, en cooperación con la Universidad de Oxford de Gran Bretaña. La vacuna se está probando en ensayos de Fase 2 y Fase 3 a gran escala en varias naciones, incluidos Estados Unidos, Gran Bretaña, Brasil, Sudáfrica e India. AZD1222 es una de las tres vacunas para COVID-19 en ensayos de fase 3 en Estados Unidos.

La compañía no reveló la naturaleza de la enfermedad del participante, pero The New York Times informó que el voluntario, con sede en Gran Bretaña, fue diagnosticado con mielitis transversa, un síndrome inflamatorio que afecta la médula espinal y que a menudo se desencadena por infecciones virales. Pero el Times dijo que se desconoce si está directamente relacionado con la vacuna AZD1222.
Esta es la segunda vez que AstraZeneca hace una pausa en las pruebas a gran escala de su vacuna experimental después de que un voluntario se enfermó tras ser inoculado. La revista científica Nature indicó que el ensayo se detuvo en julio después de que otro participante en Gran Bretaña también desarrolló síntomas de mielitis transversa. El individuo fue diagnosticado con una «enfermedad neurológica no relacionada».
AstraZeneca es uno de los nueve gigantes farmacéuticos que se comprometieron a no solicitar la aprobación de los reguladores del gobierno de EE.UU. para ninguna vacuna hasta que todos los datos muestren que es segura y eficaz.
Las nueve empresas, incluidas Johnson & Johnson, Merck, Moderna y Novavax, así como las que encabezan dos proyectos conjuntos de vacunas, Pfizer y BioNTech, y Sanofi y GlaxoSmithKline, hicieron el compromiso en un comunicado emitido el martes, horas antes de que AstraZeneca anunciara que estaba poniendo pausa a las pruebas generalizadas de su vacuna.
La inusual promesa conjunta tenía como objetivo aliviar los crecientes temores de los expertos en salud de que las compañías farmacéuticas están bajo una presión política considerable para desarrollar e introducir rápidamente una vacuna contra el COVID-19. El presidente de Estados Unidos, Donald Trump, ha sugerido repetidamente que una vacuna exitosa podría estar lista antes del 3 de noviembre, fecha de las elecciones presidenciales de Estados Unidos.
El primer ministro británico, Boris Johnson, anunció el miércoles que su gobierno lanzará un ambicioso programa para evaluar al menos a medio millón de personas diariamente para detectar COVID-19, y los resultados estarán disponibles en cuestión de minutos. El primer ministro dijo que esperaba que el programa «moonshot», -en una referencia al programa lunar tripulado estadounidense de la década de 1960-, estuviera en vigor antes de fin de año, y devolvería a Gran Bretaña a algún tipo de normalidad y otorgaría más libertad a quienes dan negativo en la prueba del coronavirus.
Johnson combinó el anuncio de la iniciativa de pruebas masivas con una nueva orden que limita el número de personas que participan en la mayoría de las reuniones sociales a seis, de las 30 actuales.
El nuevo límite entraría en vigor la próxima semana, ya que Gran Bretaña está padeciendo un aumento de casi 3.000 nuevos casos diarios de COVID-19 en las últimas semanas, la cifra diaria más alta desde mayo.
El principal funcionario de Salud del gobierno británico, Chris Whittey, dijo que es probable que las nuevas restricciones de la «regla de los seis» permanezcan vigentes durante los próximos meses.
Fuente: VOA
9 de Septiembre 2020 /
La OMS cree que la vacuna contra el coronavirus no estará disponible masivamente antes de 2022
La jefa de científicos de la Organización Mundial de la Salud (OMS), Soumya Swaminathan, advirtió hoy que no espera que las posibles vacunas contra la COVID-19 estén disponibles para la población general antes de dos años, aunque los primeros grupos de riesgo podrían ser inmunizados a mediados de 2021.
“Muchos piensan que a principios del próximo año llegará una panacea que lo resuelva todo, pero no va a ser así: hay un largo proceso de evaluación, licencias, fabricación y distribución”, subrayó la experta india en una sesión de preguntas y respuestas con internautas a través de las redes sociales.
Swaminathan indicó que desde la organización se maneja como escenario más optimista la primera llegada de vacunas a diversos países a mediados del próximo año, momento en el que se deberá dar prioridad a los grupos de mayor riesgo, ya que entonces aún no se habrán podido producir dosis para toda la sociedad.
“Es la primera vez en la historia que necesitamos miles de millones de dosis de una vacuna”, afirmó la científica en jefe de la OMS, quien explicó que como mucho en las campañas masivas de vacunación anuales contra otras enfermedades se necesitan cientos de millones de dosis.
En la selección de grupos prioritarios para recibir la vacuna, la experta india insistió en que “los trabajadores sanitarios deberían ser los primeros, y en cuanto lleguen más dosis se ha de llegar a los más mayores, a personas con otras enfermedades, para ir así cubriendo a más y más población, un proceso que llevará un par de años”.
Hasta entonces, subrayó Swaminathan, “la gente debe ser disciplinada”, dando a entender que deberán continuar las medidas preventivas actuales (distanciamiento físico, mascarillas, higiene de manos…) o similares.
La científica también explicó a los internautas el funcionamiento de COVAX, el programa con el que la OMS y otras organizaciones internacionales ayudan financieramente a la investigación de vacunas contra la COVID-19 a cambio de que se garantice una distribución de esta en todo el mundo, no solo en las naciones más ricas.
Swaminathan destacó que cerca de un centenar de países en desarrollo podrían beneficiarse de este programa, y que más de 70 se han mostrado interesados en participar.
Para ello, COVAX está en negociaciones con los principales firmas e instituciones que investigan vacunas contra la COVID-19 en todo el mundo para adquirir grandes cantidades de dosis cuando estas hayan probado su eficacia y seguridad.
“Algunos fabricantes han propuesto precios de coste, mientras otros sugieren que sean más bajos o altos dependiendo de si un país es más o menos rico”, reveló la experta sobre las negociaciones de COVAX con las farmacéuticas.
Sobre el precio aproximado de las dosis, Swaminathan indicó que actualmente parece que podría oscilar entre los 2 y los 30 dólares estadounidenses, aunque aseguró que el mercado “es muy dinámico y cambiará a medida que más vacunas sean disponibles”.
También recordó que la mayoría de los Estados “vacunan a sus ciudadanos gratuitamente o sin apenas coste” directo para los bolsillos de los pacientes.
COVAX forma parte del programa de la OMS Acelerador ACT, que no sólo cubre vacunas sino también herramientas de diagnóstico y terapias para los pacientes de COVID-19.
Tras cuatro meses de lanzamiento de estas iniciativas para garantizar un acceso universal a las herramientas contra la pandemia, se han logrado “tremendos progresos”, aseguró Swaminathan, quien afirmó que la celeridad con la que se investigan vacunas y fármacos no irá en detrimento de la seguridad del paciente.
(Con información de EFE via Infobae)
Fauci: Pausa en pruebas de vacuna es «válvula de seguridad»
El principal experto en enfermedades infecciosas de Estados Unidos, doctor Anthony Fauci, dijo el miércoles que la suspensión temporal de las pruebas finales de la candidata de AstraZeneca para vacuna contra el COVID-19 muestra “una de las válvulas de seguridad” que se han incorporado en los estudios para detectar cualquier problema.
“Es desafortunado que haya ocurrido y espero que puedan continuar con el resto del ensayo. Pero no se sabe, necesitan investigar más», comentó Fauci, director de enfermedades infecciosas en los Institutos Nacionales de Salud, al programa “This Morning” de la cadena CBS.
El martes por la noche, AstraZeneca anunció que la fase final de su estudio está suspendida mientras la compañía investiga si la “enfermedad potencialmente inexplicable” de un voluntario es un efecto secundario a la vacuna o se debe a otra causa.
Los supervisores que se encuentran tras bambalinas, conocidos como la “junta de supervisión de datos y seguridad”, en Gran Bretaña pausaron las pruebas de la vacuna al tiempo que alertaron a sus similares en Estados Unidos, dijo el doctor Moncef Slaout de la “Operation Warp Speed” (Operación a toda velocidad), que es un programa del gobierno del presidente estadounidense Donald Trump para desarrollar una vacuna.
A finales del mes pasado, AstraZeneca comenzó a reclutar a 30.000 personas en Estados Unidos para su estudio más grande de la vacuna. También está probando la vacuna, desarrollada por la Universidad de Oxford, en miles de personas en Gran Bretaña, y en estudios más pequeños en Brasil y Sudáfrica.
Los científicos de todo el mundo bregan por desarrollar una vacuna contra el coronavirus desde que empezó la pandemia. Hasta la fecha, se han reportado cerca de 900.000 decesos a causa del COVID-19.
Un portavoz de AstraZeneca confirmó la pausa en las pruebas de la vacuna abarca los estudios en Estados Unidos y otros países. La compañía no brindaría más detalles sobre la enfermedad.
Los estudios en etapas anteriores de la vacuna no habían revelado ningún efecto secundario grave.
“Es importante señalar que esa es la razón por la que tienen varias fases de pruebas, para determinar si esos candidatos son seguros”, señaló Fauci. “Realmente es una de las válvulas de seguridad que tenemos en ensayos clínicos como estos”.
No es inusual que haya pausas en los ensayos para investigar si una reacción está realmente relacionada con la vacuna o no, señaló.
(AP)
AstraZeneca pausa ensayos de su vacuna anticovid
La gigante farmacéutica AstraZeneca decidió interrumpir un ensayo clínico para lograr una vacuna contra el COVID-19, porque uno de los participantes sufre «una enfermedad potencialmente inexplicable», informó la compañía este martes (08.09.2020).
«Esta es una acción de rutina que sucede siempre que hay una enfermedad potencialmente inexplicable en uno de los ensayos mientras se investiga, asegurándonos de que se mantiene la integridad de los estudios», indicó un portavoz de AstraZeneca a la cadena CNBC y al medio especializado Stat.
El estudio está probando una vacuna anticovid que está siendo desarrollada por AstraZeneca y la Universidad de Oxford, investigadores en varios sitios, incluido el Reino Unido, reportado eventos.
De acuerdo con el sitio de noticias médicas Stat, se sospecha que hubo una grave reacción adversa en un participante del ensayo con base en Gran Bretaña, por lo que la empresa detuvo voluntariamente las pruebas de la vacuna de Oxford para revisar datos de seguridad e investigar, en lo que insistió es «una acción rutinaria”.
Además de los Estados Unidos, la vacuna está siendo probada en Gran Bretaña, Brasil y Sudáfrica. En total, unas 50.000 personas iban a recibir la vacuna.
México augura un retraso
La llegada a América Latina de una potencial vacuna contra el covid-19 podría retrasarse tras el anuncio del laboratorio, reaccionó este martes el gobierno mexicano, implicado en la producción con Argentina.
Pausar los ensayos de una vacuna «no es un evento inusual (…) la consecuencia puede ser que se retrase la llegada de la vacuna» a la región, dijo Hugo López Gatell, subsecretario de Salud mexicano, al ser interrogado en rueda de prensa sobre el impacto de este anuncio.
Gatell pidió evitar especulaciones en torno a la seguridad de las vacunas, en particular de esta que es considerada entre los proyectos más sólidos de todos los que se estaban desarrollando en el mundo occidental.
México y Argentina acordaron con AztraZeneca producir de manera conjunta la vacuna que desarrolla el grupo farmacéutico sueco-británico junto a científicos de Oxford. Esta vacuna, de la que se espera producir unas 250 millones de dosis, sería distribuida al precio de costo en América Latina, salvo Brasil, que tiene un acuerdo aparte.
México colabora con otros laboratorios de Europa, China y Rusia en el desarrollo de las vacunas, si bien la de AztraZeneca es la única que ha garantizado su distribución en América Latina.
Fuente: DW.com
8 de Septiembre 2020 /
Farmacéuticas prometen altos estándares en vacuna de COVID
Los principales ejecutivos de nueve farmacéuticas que probablemente producirán las primeras vacunas contra el nuevo coronavirus firmaron el martes un compromiso sin precedentes destinado a impulsar la confianza del público en cualquier vacuna que sea aprobada.
Las compañías dijeron que se apegarán a los más altos estándares éticos y científicos en las pruebas y la producción de la vacuna, y tendrán como máxima prioridad el bienestar de aquellos que se vacunen.
El anuncio se produjo en medio de inquietudes en torno a que el presidente estadounidense Donald Trump presionará a la Administración de Alimentos y Medicamentos (FDA por sus siglas en inglés) para que apruebe una vacuna antes de que se compruebe que es segura y efectiva.
El mandatario ha dicho en repetidas ocasiones que una vacuna podría estar lista para finales del año, o incluso para octubre. Su gobierno también está avanzando con lo que llama “Operation Warp Speed” (Operación a toda velocidad), un programa dirigido a acelerar el desarrollo y producción de vacunas.
En tanto, los funcionarios de salud pública han expresado dudas de que los datos adecuados sobre la seguridad y efectividad de una vacuna estén disponibles antes de noviembre. También temen que si los estadounidenses se alejan de la vacuna porque no confían en ella, el COVID-19 será más complicado de controlar.
El compromiso anunciado el martes fue firmado por los directores generales de las farmacéuticas estadounidenses Johnson & Johnson, Merck, Moderna, Novavax y Pfizer, así como por las compañías europeas AstraZeneca, BioNTech, GlaxoSmithKline y Sanofi. BioNTech se ha asociado con Pfizer en una de las tres vacunas que se encuentra en la última fase de pruebas en seres humanos.
Las compañías dijeron que buscarán la aprobación o autorización para uso de emergencia sólo después de haber confirmado que las vacunas son eficaces y seguras mediante una gran y última ronda de pruebas en humanos.
“Creemos que este compromiso ayudará a ganar la confianza del público en el riguroso proceso científico y normativo mediante el cual se evalúan las vacunas de COVID-19 y, en última instancia, se pueden aprobar”, señala el compromiso.
Fuente: AP
El mapa de la OMS que muestra que América Latina sigue siendo la región que peor está por el COVID-19
La evaluación de la ONU identifica a los Estados Unidos y a Brasil como los países que contabilizan “casi tres cuartos de los casos” en el continente. En AméricaLatina, después de la nación conducida por JairBolsonaro, es la Argentina -seguida por Colombia y Perú– donde más contagios existen de acuerdo a las estadísticas oficiales.
“Se notificaron más de 1.8 millones de casos nuevos y 37.000 nuevas muertes durante la semana que finalizó el 6 de septiembre, un aumento del 5% en el número de casos y una disminución del 2% en el número de muertes en comparación con la semana anterior, la del 24 al 30 de agosto”, indicó la OMS en su reporte.
El mapa muestra claramente que la región más afectada es América Latina. En la última semana se sumaron 570.095 infectados a la lista del subcontinente. Si se suman los EstadosUnidos (288.617) y Canadá (3.766), América agregó 862.478 positivos de COVID-19 en apenas siete días. Desde el comienzo de la pandemia en esta parte del globo se reportaron más de 14 millones de casos en la región, lo que equivale al 52% del total mundial, y 484.079 muertes, el 55% del planeta.
Por su parte, los EstadosUnidos -la nación con más casos de enfermos y decesos- ha comenzado a bajar nuevamente sus tasas. De acuerdo a los datos del diario The New York Times, los números presentados ayer lunes muestran un retroceso del 9% respecto a los últimos 14 días en cuanto contagios. En tanto, las muertes también van en descenso en igual lapso con una caída del 17%.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/GWKZXLZ7DZCO7OU6O6P4B36FIY.jpg) Una calle de Bogotá, concurrida de gente protegida con cubrebocas para evitar los contagios por coronavirus (EFE)
Una calle de Bogotá, concurrida de gente protegida con cubrebocas para evitar los contagios por coronavirus (EFE)
En tanto, Brasil -el segundo país con mayor cantidad de muertos- registró la menor cantidad de muertes diarias por coronavirus desde abril, con 310 decesos en las últimas 24 horas. El total de fallecidos trepó a 126.960 víctimas y parece confirmar que la pandemia empieza a ceder en el país, según datos oficiales. El boletín emitido por el Ministerio de Salud también indicó que en la última jornada se confirmaron 10.273 nuevos casos, con lo que el total de contagios en el país llega ahora a 4.147.794.
Ese último balance confirma que la pandemia empieza a remitir en el país sudamericano, aunque las propias autoridades sanitarias aclararon que los datos de los fines de semana suelen ser menores, ya que se reduce el personal encargado de recopilar la información. Además, las imágenes de las playas atiborradas no fueron una buena señal y se teme que en unos días se vean las consecuencias de semejante espectáculo.
En el mismo informe evaluativo, la OMS dio algunas advertencias. Entre ellas, una relacionadas con los tratamientos a seguir. “Sobre la base de la evidencia actual, se hacen dos recomendaciones: una recomendación fuerte para el tratamiento con corticosteroides sistémicos durante 7 a 10 días en pacientes con COVID-19 grave y crítico, y una recomendación condicional de no utilizar el tratamiento con corticosteroides en pacientes con COVID-19 no grave”.
Los 10 países con más contagios
Desde el inicio de la pandemia la prestigiosa universidad Johns Hopkins de los Estados Unidos fue publicando el minuto a minuto de los focos infecciosos. Al comienzo, apenas era Wuhan, en China -el epicentro del brote- y alguna otra nación asiática. Poco a poco, ese mapa fue extendiéndose hasta ocupar todos los países.
Desde entonces figura en su sitio un ranking que muestra la evolución de la epidemia y los países más golpeados. En la actualidad ellos son Estados Unidos, Brasil, India, Rusia, Perú,, Colombia, Sudáfrica, México, España y Argentina.
Fuente: Infobae
Florida quiere distribuir 5 millones de dosis de vacuna contra el coronavirus para finales de octubre: quiénes serán los primeros en recibirla
Las autoridades del estado de la Florida anunciaron que para finales de octubre están preparando la distribución de 5 millones de dosis de vacunas contra el COVID-19. Para tal fin, compraron hace dos meses 5 millones de jeringas e igual cantidad de hisopos de alcohol para adelantarse a la demanda y así no competir con otros estados por los insumos.
Sin embargo, para poder cumplir con los tiempos establecidos y poder distribuir la vacuna, la Administración de Alimentos y Medicamentos (FDA) tiene que aprobar el uso de emergencia de las vacunas que se están desarrollando.
Por su parte, el Centro de Prevención y Control Enfermedades manifestó su deseo de que los estados estén listos para octubre con la vacuna. Por esta razón pidieron a los gobernadores y a las autoridades locales que agilicen todo lo relacionado a licencias y permisos que permitan que la distribución se pueda realizar sin contratiempos.
Junto con California, Minnesota, Dakota del Norte y Pensilvania, la Florida fue escogida para crear programas pilotos de distribución. Si el modelo es exitoso será replicado en todo Estados Unidos. No obstante, uno de los principales asesores científicos de la Casa Blanca puso en duda de que la vacuna esté lista para finales de octubre, informo El Nuevo Herald.
“Hay una probabilidad muy baja de que los ensayos que se están realizando tengan resultados antes de finales de octubre, es muy poco probable, aunque no imposible”, dijo Moncef Slaoui, asesor científico de Trump, en una entrevista con NPR.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/J6NJMDILY6I66NCO54QW6RALZ4.jpg) Un paciente de coronavirus en Hialeah, Florida. REUTERS/Marco Bello/File Photo
Un paciente de coronavirus en Hialeah, Florida. REUTERS/Marco Bello/File Photo
Consultado por El Nuevo Herald, Peter Pitts, presidente del Center for Medicine in the Public Interest y ex funcionario de FDA, advirtió que uno de los mayores problemas que enfrentarán los estados para distribuir la vacuna es el escepticismo del público. “Tener una vacuna que nadie usa es un fracaso”, dijo.
Según un encuesta realizada, un 78% de los estadounidenses creen que el proceso de fabricación de las vacunas es impulsado más por la política que por la ciencia.
Las vacunas de Moderna y Pfizer, que son dos de las seis que están financiadas por el gobierno de Trump, están en la fase III de ensayos clínicos. Su distribución requiere de condiciones de transporte y almacenamiento a muy baja temperatura.
En Florida son limitadas las instalaciones que pueden almacenar las vacunas a temperaturas bajas, y éstas una vez son descongeladas deben usarse en uno o dos días.
“No se está discutiendo la logística, un gran problema, entre los que no menos importante es el almacenamiento en frío”, dijo Pitts. “No es como si llegara una gran caja de píldoras y las pusieras en un estante. Las vacunas requieren un cuidado especial. Tienen que ser enviadas de diferentes maneras y tienen que ser almacenadas de diferentes maneras. La pregunta es: ¿Está la infraestructura preparada para eso?”
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ZX5XFG5JQVHRRODXJLPDER7RNQ.jpg) El gobernador de Florida, Ron DeSantis. (Estados Unidos) EFE/EPA/CRISTOBAL HERRERA-ULASHKEVICH/Archivo
El gobernador de Florida, Ron DeSantis. (Estados Unidos) EFE/EPA/CRISTOBAL HERRERA-ULASHKEVICH/ArchivoLuego de que se resuelva el asunto del almacenamiento y distribución, el estado deberá decidir quiénes serán los primero en recibir la vacuna. El gobernador de la Florida, Ron DeSantis, dijo esta semana que “si hay una vacuna segura y eficaz, creo que la población más vulnerable debería tener prioridad”. DeSantis considera que la prioridad está en las personas mayores de 65 años y las que tienen enfermedades crónicas.
Por su parte, los expertos recomiendan que, además de los ancianos y de las personas con enfermedades, las primeras dosis también deben aplicarse a los trabajadores de la salud, a los trabajadores esenciales, a los empleados de seguridad nacional y a las minorías, que según estadísticas están más expuestas al virus.
Los expertos también recuerdan que la aplicación de la vacuna debe ser voluntaria, y en ningún caso a la persona se la debe obligar. Por tal motivo, enfatizan en la importancia de informar sobre todo lo concerniente al coronavirus.
Fuente: Infobae
7 de Septiembre 2020 /
Plasma convaleciente para tratar COVID-19: claves para entender por qué los médicos defienden su uso
La Administración de Alimentos y Fármacos de Estados Unidos (FDA por sus siglas en inglés) autorizó a finales de agosto el uso del plasma convaleciente. Fue presentada entonces como una terapia “poderosa” para combatir la pandemia del coronavirus.
Su efectividad ya ha sido probada en más de 70.000 pacientes, aunque algunas voces señalan que aún no existe suficiente evidencia científica que confirme que, en efecto, su uso tiene un resultado satisfactorio.
¿Qué es el plasma convaleciente?
El doctor José Gonzáles-Zamora, especialista en enfermedades infecciosas de la Universidad de Miami, que trabaja en el hospital Jackson Memorial en Miami, Florida, explica que el plasma convaleciente “es un componente de la sangre que tiene la capacidad de inhibir la replicación del virus en el contexto del coronavirus”.
En entrevista con la Voz de América, el experto médico recuerda que son “los pacientes que se han recuperado del coronavirus los que tienen plasma convaleciente para transfundir en personas que actualmente están luchando contra la COVID-19”.
“El plasma y los anticuerpos que están contenidos en el plasma van a inhibir la replicación del virus y se consigue su mejoría”, agregó.
¿Para qué se utilizaba el plasma antes del coronavirus?
El concepto de “plasma convaleciente” se ha popularizado entre la población a raíz de la pandemia del coronavirus y después de que varios médicos aseguraron que la transfusión de esos componentes sanguíneos tenía efectos positivos en las personas con síntomas más severos de COVID-19.
Pese a eso, tal y como recuerda el Dr. Gonzáles-Zamora, su uso se remonta a otros escenarios: por ejemplo, es un buen remedio para aquellos pacientes que tienen problemas de coagulación.
“Para las personas que tienen alteración de coagulación se podría utilizar su plasma para corregir algunos problemas”, comenta el médico, y añadió que “también se ha utilizado en el ámbito médico por sus propiedades antinflamatorias”.
En ese sentido, subraya que “en el contexto de la artritis reumatoide”, conocida como la artrosis, “también se ha utilizado para reducir la inflamación”.
Además, -explicó-, ha sido empleado en anteriores pandemias y para tratar otras enfermedades infecciosas “como la influenza”. Aclaró no obstante que “nunca se ha comprobado su uso”.
¿Cómo se usa el plasma convaleciente?
Lo primero que hay que hacer es encontrar un donante que cumpla con ciertos requisitos. El más importante es que “la persona (donante) se haya recuperado del coronavirus ya que son estos pacientes los que tienen los anticuerpos neutralizantes”.
“Una vez se identifica a la persona, se acude al banco de sangre para extraerle ese componente sanguíneo por un método que se llama plasmaféresis, que es un método que va a separar los componentes de la sangre”, explica el Dr. Gonzáles-Zamora.
Una vez extraído el plasma se podrá transfundir unos 250 mililitros a una persona enferma.
“Es como una transfusión de sangre normal”, dice. Los médicos reconocen no obstante que a veces existen dificultades para encontrar donantes, por lo que consideran que es indispensable seguir haciendo campañas para concienciar a la población de la importancia de donar plasma convaleciente.

¿Qué se sabe de los resultados?
Algunos médicos han defendido su uso al tener unos resultados clínicos muy favorables. En Estados Unidos, 70.000 personas han recibido plasma convaleciente “con resultados muy buenos”.
El experto consultado por la VOA señala que “posiblemente hay indicios de que también el plasma reduzca la mortalidad de personas” y alude a algunos estudios científicos que hablan “de una reducción del 30 por ciento”.
En el hospital Jackson Memorial, la institución en la que trabaja junto a la Universidad de Miami, se ha registrado “aproximadamente un 60 por ciento de éxito entre todos los pacientes que han recibido plasma”.
¿Se puede decir que es eficaz?
“Creo que es demasiado pronto, lo que se puede decir es que hay muchos indicios sólidos de que posiblemente sea eficaz, pero esta eficacia la única manera que se puede probar es conduciendo ensayos clínicos aleatorios utilizando placebos”, insiste.
“De lo contrario podríamos decir que hay indicios fuertes, pero no eficaces”, añade el experto.
¿Hay alguna desventaja en el uso de plasma convaleciente?
La Clínica Mayo ha desarrollado varios estudios para analizar los usos adversos del plasma convaleciente y, hasta el momento, no ha encontrado nada preocupante.
“De todos los pacientes que han recibido plasma convaleciente, menos del 1 por ciento han desarrollado fenómenos adversos, así que es una terapia muy segura”, defienden.
Algunos casos “adversos” tienen que ver con “reacciones alérgicas” que no suponen ningún peligro para la población que recibe este tipo de componente sanguíneo.
¿Existen restricciones para donar o para recibir plasma?
Para donar plasma sanguíneo hay que tener en cuenta algunos de los requisitos impuestos por las autoridades sanitarias. El donante tiene que ser mayor de 18 años y deben haber pasado, por lo menos, 28 días de su recuperación.
“Son estos pacientes lo que se desarrollan una cantidad más alta de anticuerpos neutralizantes”, sostiene el médico.
En cuanto al paciente que recibe la donación de sangre, los médicos se están enfocando “en pacientes hospitalizados y que requieren oxígeno suplementario”, es decir, aquellos que están en fase más crítica de la enfermedad.
Fuente: VOA
6 de septiembre 2020 /
Científicos alertan que la segunda ola de coronavirus en Europa puede ser tan grave como el brote de marzo
España sufre “una segunda ola” de la epidemia de covid-19, que podría llegar al resto de Europa en los próximos días, alerta un estudio de un hospital y una universidad de la región española de Cataluña (noreste).
El Hospital Universitario Germas Trias i Pujol (Can Ruti), de Badalona (Barcelona), y la Universidad Politécnica de Cataluña (UPC) han enviado ya el informe a la Comisión Europea, fechado el 2 de septiembre y conocido este domingo.
Estos centros de investigación explican que la segunda ola es el “efecto de bares y restaurantes podría tener grandes repercusiones en la evolución de las epidemias”, donde las medidas se respetan mucho menos que en otras circunstancias, como la distancia interpersonal de seguridad y el uso de mascarilla.
Con el título “Análisis y predicción del covid-19 para UE-EFTA-Reino Unido y otros países”, el estudio advierte a las autoridades europeas de que el momento actual es crucial para detener la segunda ola y que, en caso contrario, se podría volver a una situación parecida a la de marzo, cuando estalló la transmisión descontrolada del coronavirus.
Los investigadores se preguntan por qué España encabeza en número de casos la segunda ola, un país de altas temperaturas en el verano, cuando se hace más vida al aire libre, pues la tasa de contagio es 20 veces más baja en este caso que en espacios cerrados.
La clave está en que España levantó las restricciones de movilidad, especialmente entre provincias, antes que otros países de la Unión Europea en un momento en que “la tasa de casos positivos podría ser tres veces superior a la que realmente se estaba detectando” y la actividad social se incrementó notablemente, según los investigadores.
Esta apertura temprana explicaría que España haya sufrido antes que otros países los momentos más duros de esta segunda ola, caracterizada por un aumento de casos positivos asintomáticos y una cifra más baja de hospitalizaciones y muertes, aunque los científicos recuerdan que “el virus no ha cambiado y el número de personas inmunizadas es probablemente muy bajo”.
Todo el país permaneció en estado de alarma más de tres meses, desde mediados de marzo pasado, con fuertes limitaciones de movimiento de personas, que se suavizaron gradualmente al final, hasta desaparecer totalmente el día 21.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/52JVA7BK3FCYPI3NDOS3QD7VOE.jpg) Veraneantes en la playa de San Xurxo, en Ferrol, Galicia, España. 18 de agosto de 2020. REUTERS/Nacho Doce/File Photo
Veraneantes en la playa de San Xurxo, en Ferrol, Galicia, España. 18 de agosto de 2020. REUTERS/Nacho Doce/File PhotoLas cifras muestran un descenso de los casos positivos en España en los últimos días, aunque los investigadores se muestran reticentes a asegurar que es un cambio de tendencia y esperan que “no se trate de un efecto debido a retrasos en el registro de los datos”.
Es que España sigue distanciada entre los países europeos por número de casos desde que comenzó la pandemia (más de 500.000), seguida por el Reino Unido (más de 340.000) y, sobre todo, por incidencia en los últimos 14 días por cada cien mil habitantes, 216,8 contagios, por delante de Francia (98,2), Rumanía (69,9), Ucrania (65,7), Bélgica (49,2) y Países Bajos (40,4). España también lideraba el 1 de septiembre la incidencia acumulada total por cien mil habitante en Europa, con 1.002 afectados, seguida de Suecia (837), Bélgica (737), Portugal (571), Rumanía (461), Italia (447), Francia (438), Países Bajos (415) y Alemania (292).
El estudio, además, afirma que distintos países están siguiendo el mismo camino español y, en las últimas dos semanas, han experimentado un importante repunte de los casos, como son Francia, con una índice de los últimos 14 días de más de 100 positivos por 100.000 habitantes, Bélgica de 60 y los Países Bajos, que supera los 50 casos, mientras que en España la cifra está por encima de los 200 pacientes.
Los científicos han dividido la evolución de la epidemia en cuatro fases: la importación del virus; un rápido crecimiento de los contagios “con efectos devastadores a nivel humano, social y económico” contenido con duras medidas de distanciamiento; una fase de estabilización y relajación del control; y un incremento de nuevos casos a partir del mes de julio, que ha desencadenado la denominada segunda ola.
Con información de EFE
5 de septiembre 2020 /
La OMS estima que no habrá vacunaciones masivas contra el coronavirus hasta mediados de 2021
La Organización Mundial de la Salud (OMS) sostuvo hoy que lo más probable es que haya que esperar hasta mediados de 2021 para que se realicen vacunaciones masivas contra el coronavirus.
“En términos realistas, no esperamos ver vacunaciones masivas hasta mediados del próximo año”, dijo hoy a la prensa la portavoz de la organización, Margaret Harris.
Precisó que entre seis y nueve candidatas a vacunas están en fases avanzadas de investigación, con una parte de ellas en la fase 3 de los ensayos clínicos, que requieren la participación de 30.000 a más voluntarios y de la que se extrae la información sobre la eficacia del producto y se confirma que es seguro.
La carrera por desarrollar una vacuna contra la COVID-19 a la que se han lanzado decenas de farmacéuticas y firmas biotecnológicas ha generado esperanza y a la vez confusión sobre los plazos en los cuales una o más vacunas realmente podrían estar disponible para el público.
Harris reconoció que esta confusión existe y que, en parte, ha sido alimentada por el hecho de que hay gente que está siendo vacunada en el marco de los ensayos clínicos que se están realizando con varias vacunas candidatas, pero que no se sabe si realmente funcionan.
“Los diferentes grupos de investigación están vacunando a gente, pero en estos momentos no tenemos una señal clara de que se haya llegado a un nivel de eficacia y seguridad suficiente”, explicó Harris.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/XTBYDVHNTUK6CCCEFZWD64GY3Q.jpg) FOTO DE ARCHIVO: Una mujer sostiene un pequeño frasco etiquetado con una «Vacuna COVID-19» y una jeringa médica en esta ilustración tomada el 10 de abril de 2020. REUTERS/Dado Ruvic/Ilustración/Foto de archivo
FOTO DE ARCHIVO: Una mujer sostiene un pequeño frasco etiquetado con una «Vacuna COVID-19» y una jeringa médica en esta ilustración tomada el 10 de abril de 2020. REUTERS/Dado Ruvic/Ilustración/Foto de archivoAgregó que, en vista de los recursos que se están poniendo en ello, es muy probable que termine habiendo más de una vacuna disponible y que las que salgan al mercado podrían ser utilizadas en distintos grupos de población.
No obstante, Harris reconoció el peligro de “alimentar falsas esperanzas” entre la población porque esto puede “aumentar la complacencia” frente al virus y hacer que se descuiden gestos básicos de prevención, como la distancia social, el uso de mascarillas y el lavado de manos.
“Recordemos que al principio de esta pandemia muchos le restaron importancia y decían que pasaría pronto. Esa actitud nos ha llevado a tiempos muy difíciles”, comentó la portavoz.
Sus palabras recordaban las posiciones que asumieron responsables políticos, como los presidentes de Estados Unidos, Donald Trump; o de Brasil, Jair Bolsonaro, quienes minimizaron la gravedad del coronavirus cuando éste empezaba a circular en sus países.
Ocho meses después de descubrirse el nuevo virus, EEUU y Brasil son los países -en este orden- con más casos y muertes por COVID-19 en todo el mundo.
Frente a la impaciencia alrededor de la búsqueda de una vacuna, Harris sostuvo que la fase 3 de los ensayos clínicos es la que más tiempo toma, pero debe ser bien realizada para entender plenamente el nivel de protección que ofrece la vacuna y su nivel de seguridad.
Agregó que se deben comparar los resultados de las diferentes candidatas a vacuna para ver cuál es la mejor y que, para eso, los datos de las investigaciones deben ser compartidos.
China y Rusia afirman haber descubierto vacunas que funcionan contra la COVID-19 y han señalado que han empezado a utilizarlas en sus poblaciones o están por hacerlo, a pesar de que no han concluido la fase 3 de los ensayos clínicos.
Harris no pudo confirmar si la OMS ha recibido los datos científicos que ha solicitado a Rusia sobre su vacuna.
(Con información de EFE)
La vacuna rusa contra el coronavirus presenta resultados positivos pero en un grupo reducido de pacientes fuera de la edad de riesgo
La candidata a vacuna contra la COVID-19 que desarrollan científicos rusos no han provocado incidentes adversos y generan anticuerpos, según los resultados preliminares de los ensayos clínicos, detallados en un estudio difundido este viernes por la revista médica británica The Lancet.
El informe sale publicado semanas después de que Rusia anunciase que tenía una vacuna contra el coronavirus, denominada Sputnik V, pero sin haber aportado detalles de las pruebas clínicas, algo que generó inquietud en el mundo científico.
El estudio detalla los primeros hallazgos arrojados por dos ensayos clínicos en su fase temprana, en los que han participado 76 personas. El grupo de expertos encontró que dos formulaciones -una congelada y otra liofilizada- de una vacuna que consta de dos partes son “seguras”, pues no identificaron reacciones adversas de gravedad en más de 42 días e indujeron respuestas de anticuerpos en todos los participantes en un plazo de 21 días.
Los resultados secundarios de los ensayos (no tan relevantes como los primarios) también llevaron a pensar, según esto, que las vacunas producen asimismo, en un plazo de 28 días, respuesta de células T, que detectan y mata patógenos invasores o células infectadas.
La formulación congelada está diseñada para su uso a gran escala, mientras que la liofilizada se desarrolla teniendo en mente aquellas regiones de difícil acceso, pues puede almacenarse a temperaturas de entre 2 y 8 grados centígrados. El estudio explica que la vacuna incluye dos vectores de adenovirus -el llamado “tipo 26 de adenovirus humano recombinante” o rAd26-S y el “tipo 5 de adenovirus humano recominante o rAd5-S-, modificados para expresar la “proteína del pico” Sars-CoV-2, herramienta clave que el virus utiliza para invadir las células humanas.
En las pruebas, se debilitaron los adenovirus a fin de que no se puedan replicar en células humanas y no puedan provocar enfermedades (ya que, en general, causan habitualmente el resfriado común). Ese tipo de vectores de adenovirus ya se han empleado en muchos ensayos clínicos de manera segura, según el estudio, que apunta que estas vacunas tienen como objetivo estimular ambos brazos del sistema inmune: los anticuerpos y las repuestas de las células T, de forma que ataquen el virus cuando circule por el organismo y también las células infectadas por el Sars-CoV-2.
El autor principal, Denis Logunov, del Centro Nacional de Investigación para Epidemiología y Microbiología (Rusia) comentó que “cuando las vacunas de adenovirus entran en las células de las personas, generan el código genético de la proteína spike del Sars-CoV-2”, que ocasiona que las células produzcan esta proteína. Esto ayuda, según dijo, a “enseñar al sistema inmunitario a reconocer y atacar el virus del Sars-CoV-2” aunque “para formar una respuesta inmunológica potente contra el virus, es importante proporcionar una vacuna de refuerzo”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/NB3S2VOYYCJKP5H2WM6XGXFUHQ.jpg) Un especialista durante la producción de la vacuna «Gam-COVID-Vac» desarrollada por el Instituto Nacional de Investigación de Epidemiología y Microbiología de Gamaleya (Reuters)
Un especialista durante la producción de la vacuna «Gam-COVID-Vac» desarrollada por el Instituto Nacional de Investigación de Epidemiología y Microbiología de Gamaleya (Reuters)En este sentido, Logunov puntualizó que las vacunas de refuerzo que usan el mismo vector de adenovirus “podrían no producir una respuesta efectiva, pues el sistema inmunológico podría reconocer y atacar el vector” y esto “impediría que la vacuna entrar en las células del cuerpo”. Por ello se han usado dos tipos diferentes de vectores de adenovirus “en un intento por evitar que el sistema inmunológico se haga inmune al vector”
Los ensayos se llevaron a cabo en dos hospitales rusos con adultos de entre 18 y 60 años, que se aislaron tan pronto se registraron para participar en las pruebas clínicas y permanecieron en los centros médicos durante los primeros 28 días. Entre algunos de los hallazgos, vieron que ambas formulaciones resultaron seguras y se toleraron bien y entre los eventos adversos más comunes figuraron dolor en el lugar de la inyección (en un 58 % de participantes), hipertermia (en un 50 %), dolor de cabeza (un 42 %), astenia (un 28 %), y dolor muscular y de articulaciones (24 %).
Tras los experimentos, los científicos consideraron que utilizar diferentes adenovirus supone un planteamiento efectivo para desencadenar una “robusta respuesta inmunológica” pero alertaron de que aún es necesario acometer más investigaciones. Sobre las “limitaciones” del estudio, incluyeron el corto periodo de seguimiento (42 días); que se trate de una investigación “pequeña”; que algunas partes de la primera fase de los ensayos incluya solo a voluntarios varones y que no hubiese placebo.
En cuanto a los próximos pasos de la investigación, el profesor Alexander Gintsburg, del citado centro, dijo que la fase tres del ensayo clínico de la vacuna incluirá 40.000 voluntarios de diferentes grupos de edad y de riesgo y se llevará a cabo con una constante vigilancia. El epidemiólogo Naor Bar-Zeev, del Centro internacional de Acceso a Vacunas (Estados Unidos), ajeno a la investigación, alertó, por su parte, de que todos los candidatos a vacuna deben mostrar “que son seguros y probar una eficacia clínica duradera (que incluya a grupos de mayor riesgo) en ensayos grandes aleatorios antes de que puedan ser utilizados”.
El extraño camino a la vacuna rusa
En abril el presidente ruso Vladimir Putin reunió a los científicos más destacados del país junto a sus funcionarios del área sanitaria y les ordenó que debían desarrollar de forma urgente una vacuna para vencer al coronavirus. Fue así como cuatro semanas después de aquella reunión, Alexander Gintsburg, director del Instituto para Epidemiología y Microbiología Gamaleya, anunció que ya habían encontrado una vacuna, según publicó The Wall Street Journal. en un artículo firmado por Georgi Kantchev y Thomas Grove.
Gintsburg estaba convencido de la efectividad del descubrimiento que pondría fin al brote de Sars-CoV-2. Fue por eso que ordenó que parte de su staff se inyectara una dosis para demostrar que era segura para la población. Putin, contento, dio su bendición. Demoró unos meses en hacer pública la noticia. El pasado 11 de agosto convocó a los medios y dio el pomposo anuncio. “Esta mañana, por primera vez en el mundo, se ha registrado una vacuna contra el nuevo coronavirus”, dijo Putin. “Sé que es bastante eficaz, que otorga una inmunidad duradera”, agregó. Se sentía victorioso en su carrera contra las demás potencias.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/FIJXRW6F5VQYRXWPLFL2MFTEFU.jpg) Vladimir Putin, el pasado 11 de agosto durante la presentación de la vacuna rusa contra el coronavirus (Reuters)
Vladimir Putin, el pasado 11 de agosto durante la presentación de la vacuna rusa contra el coronavirus (Reuters)Pero la buena nueva que quiso instalar el Kremlin fue rápidamente cuestionada por organismos serios e internacionales. Alemania, Estados Unidos, Reino Unido y hasta la Organización Mundial de la Salud (OMS) pusieron en duda la seguridad de la vacuna de Putin. Mucho más cuando se filtró un documento del propio gobierno ruso en el que se admitía que las dosis no debían suministrarse a dos grupos etarios claves de la pandemia: los mayores de 60 años y los menores de 18. “Acelerar los progresos no debe significar poner en compromiso la seguridad”, advirtió la OMS. Se refería a que tan sólo había sido probada en 76 voluntarios al momento en que se presentó en sociedad.
Fue tal la importancia que le dio la jerarquía rusa a esta vacuna que la bautizó como Sputnik V, en referencia al primer satélite que la Unión Soviética lanzó al espacio. “Incluso el nombre dice que el objetivo de esto es obtener una ventaja geopolítica, ser el primero. Podría ser una gran vacuna. Pero simplemente no lo sabemos. Es una apuesta con la vida de las personas, una ruleta rusa”, dijo Konstantin Chumakov, un virólogo ruso miembro de Global Virus Network. Chumakov se fue de Rusia hace tiempo y está radicado en los Estados Unidos.
Por su parte, Vadim Tarasov, de la Universidad Sechenov y parte del equipo que supervisó los escasos ensayos de la “solución Putin” para el coronavirus, indicó que la vacuna era segura. “Cuán efectiva es, es otra cuestión”, admitió. Eso sí, se esperanzó: “Si tenemos una nueva ola (de contagios) en otoño, tenemos una herramienta segura que podemos usar”.
Los científicos rusos aceleraron modelos de vacunas que ya tenían estudiados. Se basaron, básicamente en la que estaban desarrollando para combatir el MERS y el ébola. Consiguieron las secuencias genéticas de sus colegas chinos y comenzaron a abocarse de inmediato en la misión que ya les había encargado Putin. El Instituto Gamaleya contaba con 100 investigadores trabajando sin descanso y apoyado por otros de San Petersburgo y Siberia.
Pero estaban atrasados comparados con sus colegas transnacionales del Reino Unido y los Estados Unidos. Mientras estos ya estaban anunciando que probarían sus fórmulas en humanos, los rusos comenzaban a hacerlo en ratones y conejos. Demasiado atrás por tratarse de una carrera. El Kremlin, entonces, decidió darles un empujón. Saltaron a los primates y de inmediato se inyectaron ellos mismos la pócima. Luego a 38 soldados. El Instituto -que tiene 130 años de historia y un gran prestigio internacional- había cometido algunas licencias inéditas para su vida.
Uno de los temores de esquivar todos los procesos de seguridad que requieren este tipo de campañas, es que de no generar inmunidad de largo tiempo o no tener información de cómo podría afectar a pacientes con riesgos previo podría ser un búmeran para combatir la epidemia. Una falsa expectativa podría generar en la gente la sensación de que pueden dejar sus casas sin consecuencias, lo que generaría una expansión del virus aún mayor.
Fuente: Infobae
4 de septiembre 2020 /
EEUU autoriza uso de test para distinguir la gripe común de la COVID-19
El grupo farmacéutico suizo Roche obtuvo el permiso de las autoridades sanitarias de EEUU para para un test que detecta y distingue el coronavirus de los virus de la gripe A y B, anunció la compañía este viernes.
Esta prueba de diagnóstico, denominada cobas SARS-CoV-2 e Influenza A / B, estará disponible en los mercados que aceptan el marcado CE. La FDA estadounidense ha aprobado el test en un procedimiento urgente, dada la premura de la temporada de la gripe estacional.
«Con la temporada de gripe acercándose, esta nueva prueba es particularmente importante ya que el coronavirus y la gripe difícilmente pueden diferenciarse sobre la base de los síntomas solamente», ha explicado Thomas Schinecker, CEO de la división de diagnóstico de Roche.
Esta prueba, realizada a partir de muestras por frotis nasal o nasofaríngeo, está pensada para su uso en sus máquinas Cobas 6800 y 8800, ampliamente distribuidas en hospitales y capaces de tratar grandes volúmenes. Puede proporcionar hasta 96 resultados en aproximadamente 3 horas.
AFP
El método de la Universidad de Cambridge para evitar los falsos negativos de coronavirus en las pruebas por hisopados
La ciencia aún no ha desarrollado un test infalible que determine con certeza absoluta la presencia o no del virus que atacó a todo el planeta. Es por eso que la Universidad de Cambridge propuso un complementario y sencillo “pinchazo” en un dedo para reducir los falsos negativos por coronavirus que arrojan algunas pruebas de hisopado. De esta forma, se tomarían muestras de sangre que permitirían determinar si los anticuerpos comenzaron a activarse en el organismo del paciente sospechoso, independientemente de que la mucosa nasal y bucal no registraran Sars-CoV-2 que provoca la enfermedad COVID-19.
Los hisopados de nariz y garganta pueden fallar entre un 30% y un 50% de las veces, según indicó el equipo investigador. Esto sucede porque el virus puede desaparecer del tracto respiratorio superior hacia los pulmones. Es por eso que aseguran que sumar una prueba de sangre puede cubrir ese importante porcentaje sería significativo. Esto permitiría despejar dudas e impedir que los “falsos negativos” sean potenciales focos de infección.
Los anticuerpos aparecen aproximadamente seis días después de contraer el Sars-CoV-2, cuando usualmente también se manifestaron los síntomas que llevarían a una persona a realizarse los exámenes por Reacción en Cadena de la Polimerasa, conocidos por sus siglas en inglés PCR.
En el estudio publicado por los académicos, se determinaron estos cuatro puntos esenciales:
1 – La detección rápida combinada de anticuerpos + ácido nucleico diagnostica correctamente el Sars-CoV-2.
2 – Las pruebas rápidas de anticuerpos detectan respuestas inmunitarias contra el Sars-CoV-2 que transporta D614G, una cepa del coronavirus mucho más contagiosa.
3 – Las pruebas rápidas de anticuerpos contra el SARS-CoV-2 no presentan reacciones cruzadas con los anticuerpos contra el CoV estacional.
4 – La falsa positividad en las pruebas de anticuerpos en sangre por punción en el dedo del Sars-CoV-2 puede ser muy baja.
El equipo de científicos y médicos de la Universidad deCambridge realizó las pruebas combinadas para los pacientes que llegan al hospital universitario. Ravi Gupta, profesor de microbiología clínica en el Instituto de Inmunología Terapéutica y Enfermedades Infecciosas de esa casa de altos estudios dijo: “Todavía no tenemos una prueba estándar de oro para diagnosticar COVID-19. Esto plantea un desafío para los trabajadores de la salud, que necesitan tomar decisiones rápidas y seguras sobre cómo y dónde tratar a los pacientes”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/IM37BSBTSRFVBNUPLZKMYOXVAY.jpg) La Universidad de Cambridge determinó que combinar pruebas PCR conjuntamente con los test de anticuerpos reduce significativamente los falsos negativos para detectar COVID-19 (EFE)
La Universidad de Cambridge determinó que combinar pruebas PCR conjuntamente con los test de anticuerpos reduce significativamente los falsos negativos para detectar COVID-19 (EFE)“Los dos tipos principales de pruebas, PCR y pruebas de anticuerpos, tienen limitaciones debido a la naturaleza de la infección por coronavirus y la forma en que responde nuestro cuerpo. Pero hemos demostrado que si se los combina y se realizan ambos en el punto de atención, su confiabilidad puede aumentar enormemente“, explicó Gupta en declaraciones tomadas por el diario The Guardian.
Los PCR de los investigadores de Cambridge fueron combinaron con dos pruebas de anticuerpos por punción en dedo, las cuales identifican los anticuerpos contra la proteína del coronavirus Sars-CoV-2. Del estudio participaron 45 pacientes y los científicos descubrieron que las pruebas en nariz y boca por sí solas podrían identificar a ocho de cada 10 pacientes con COVID-19. Sin embargo, cuando a ellos se los sometió también a tests rápidos de anticuerpos, el 100% de los pacientes resultaron positivo.
“La combinación de los PCR y las pruebas de anticuerpos podrían cambiar las reglas del juego para identificar rápidamente a los pacientes con infección por COVID-19 de moderada a grave. Esto podría resultar extremadamente útil, particularmente en el caso de que surja una segunda ola durante la temporada de gripe, cuando no estará claro de inmediato si los pacientes tienen COVID-19 o gripe estacional”, dijo Gupta en relación a la llegada del otoño en el hemisferio norte.
El estudio de Cambridge al que tuvo acceso Infobae, señala que son “múltiples los factores pueden contribuir a resultados negativos”. Entre ellas se distinguen “la sensibilidad de la prueba, la técnica de muestreo y momento en el curso de la enfermedad. La carga viral en el tracto respiratorio superior es detectable aproximadamente 4 días antes de los síntomas y frecuentemente disminuye después de una semana tras la aparición de los síntomas”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/6TMR2ZZ7SKI7XPY42FX5WY5VVI.jpg) Un farmacéutico toma una muestra de sangre para una prueba de diagnóstico rápido de anticuerpos para COVID-19 en Cambrai, Francia (Reuters)
Un farmacéutico toma una muestra de sangre para una prueba de diagnóstico rápido de anticuerpos para COVID-19 en Cambrai, Francia (Reuters)“Una respuesta de anticuerpos al Sars-CoV-2 es detectable 6 días después de la infección. El diagnóstico de COVID-19 basado en anticuerpos muestra un aumento de sensibilidad en la última parte del curso de la infección cuando la prueba en nariz/garganta es más probable que sea negativa. Como resultado, el diagnóstico de infección y la identificación de la infectividad se beneficiaría de una combinación de virológicos e inmunológicos”, señala el informe.
De todas formas, los científicos no descartaron realizar las pruebas PCR en absoluto. “Un resultado positivo confirmado sigue siendo crítico no solo para identificar una infección temprana sino, más importante aún, clasificar a los pacientes infecciosos para aislarlos de otros pacientes y manejarlo con especial cuidado por el personal. También es valiosa en casos más leves y asintomáticos. En conclusión las pruebas rápidas combinadas podrían ser importantes en el diagnóstico y manejo de COVID-19, particularmente dado que la pandemia no está bien controlada en muchas partes del mundo y a medida que surgen diversas manifestaciones de la enfermedad”, manifestaron los médicos firmantes de la investigación.
Fuente: Infobae.-
Gran Bretaña invierte en prueba rápida para COVID
El gobierno británico anunció el jueves que ha invertido fondos en una prueba diagnóstica de coronavirus que da resultados en 20 minutos, promocionándolo como el último hito en los esfuerzos por llevar al Reino Unido al frente del grupo mundial en las pruebas de COVID-19.
El secretario de Salud, Matt Hancock, afirmó que el gobierno está poniendo a prueba un test simple de saliva y otro que da los resultados en minutos. También está ensayando una prueba sobre los beneficios de testear por segunda vez a personas asintomáticas, algo que el primer ministro Boris Johnson ha dicho que podría reducir la necesidad de medidas de distanciamiento social.
El gobierno dice que gastará hasta 500 millones de libras (660 millones de dólares) en los intentos por lograr pruebas masivas a la población, un proyecto que se ha denominado “Operación Moonshot”.
“A falta de una vacuna, esta es la mejor oportunidad que tenemos de aliviar el distanciamiento social mientras controlamos el virus, especialmente con la llegada del invierno, con todos los desafíos que conlleva”, dijo Hancock a la BBC.
Gran Bretaña carecía de capacidad de pruebas masivas cuando comenzó el brote de coronavirus en el país y en marzo abandonó los esfuerzos para rastrear y probar los contactos de todas las personas con casos confirmados, una decisión que las autoridades dicen ahora que lamentan.
El país ha ampliado enormemente su capacidad de aplicar pruebas diagnósticas desde entonces. Cualquiera que tenga síntomas puede recibir una prueba, pero la BBC informó el jueves que la gente que introduce su código postal en el sitio web del gobierno suele ser referida a lugares situados a cientos de kilómetros.
Hancock aseguró que el sistema estaba funcionando bien a pesar de algunos “problemas operativos”, pero los críticos dicen que aún no hace suficientes esfuerzos para hallar y aislar a personas infectadas.
El gobierno dice que tiene capacidad para efectuar casi 350.000 pruebas por día, aunque sólo procesa diariamente unas 180.000.
Fuente: AP
3 de Septiembre 2020 /
Farmacéuticas Sanofi y GlaxoSmithKline prueban vacuna para COVID-19 en humanos
La farmacéutica francesa Sanofi y la británica GlaxoSmithKline (GSK) dijeron el jueves que habían comenzado un ensayo clínico de su candidata a vacuna para COVID-19 a base de proteínas, con el objetivo de alcanzar la etapa de prueba final en diciembre.
Si los resultados son concluyentes, Sanofi y GSK esperan que la vacuna se apruebe en la primera mitad del próximo año. Ambas empresas anunciaron en julio sus planes para colaborar con Estados Unidos en la producción de hasta 100 millones de dosis de la vacuna, y el gobierno tomó una opción de compra de hasta 500 millones de dosis más en el futuro. Gran Bretaña, por su parte, firmó un acuerdo para adquirir hasta 60 millones de dosis.
El ensayo se encuentra actualmente en un «estudio de fase 1/2» destinado a evaluar la seguridad, la tolerabilidad y la respuesta inmunitaria de la vacuna en 440 adultos sanos en 11 puntos de investigación en Estados Unidos.
La vacuna candidata utiliza la misma tecnología basada en proteínas recombinantes que una de las vacunas contra la influenza estacional de Sanofi. Se combinará con un adyuvante, una sustancia que actúa como refuerzo de la vacuna, fabricada por GSK.
Los fabricantes de medicamentos y las agencias gubernamentales de todo el mundo están compitiendo para desarrollar vacunas y tratamientos para la COVID-19, la enfermedad causada por el nuevo coronavirus, que se ha cobrado más de 861.000 vidas y ha paralizado la actividad económica en todo el mundo.
Sanofi y GSK no son los primeros en la carrera – varias vacunas candidatas ya han alcanzado la etapa final de prueba más amplia conocida como «Fase 3» – pero creen que la experiencia que tienen en los campos de las vacunas es una ventaja.
El grupo francés también está trabajando en otra vacuna candidata para prevenir COVID-19 con la empresa estadounidense Translate Bio, que se basará en una tecnología diferente llamada ARNm.
El director ejecutivo de Sanofi, Paul Hudson, dijo recientemente a Reuters que las lecturas de datos preclínicos habían aumentado la confianza del grupo en sus dos candidatas a vacunas contra el nuevo coronavirus.
Sanofi y GSK han asegurado acuerdos para la vacuna y el adyuvante con Estados Unidos y Gran Bretaña, y están en conversaciones avanzadas con la Unión Europea para suministrarle hasta 300 millones de dosis.
A principios de este mes, Sanofi dijo que un medicamento para la artritis reumatoide Kevzara había fallado como tratamiento para COVID-19.
Fuente: VOA
2 de Septiembre 2020 /
Anthony Fauci dijo que confía en que habrá una vacuna contra el coronavirus antes de fin de año
El principal epidemiólogo de la Casa Blanca, Anthony Fauci, indicó este miércoles que la información disponible sobre el desarrollo de las vacunas contra el Covid-19 permiten afirmar con seguridad que al menos una de ellas será aprobada antes de fin de año.
“Creo que para el momento en que lleguemos al final de este año calendario nos sentiremos lo suficientemente cómodos para decir que tenemos una vacuna segura y efectiva para el público estadounidense”, expresó en una entrevista televisiva el director del Instituto de Alergias y Enfermedades Infecciosas.
Nueve potenciales vacunas están actualmente en la tercera y última fase de testeos. De mostrar resultados alentadores -es decir, haber generado anticuerpos suficientes para combatir la enfermedad sin causar efectos secundarios de relevancia- la iniciativa recibirá aprobación de las autoridades sanitarias correspondientes para comenzar a ser inoculada en el público.
La tercera fase de testeos requiere una amplia base de voluntarios -alrededor de 30.000 personas- de diversos grupos demográficos y con condiciones preexistentes para asegurarse de que los potenciales efectos secundarios no sean lo suficientemente detrimentales para representar un peligro en los grupos de riesgo.
De las nueve vacunas en esta etapa, Estados Unidos ya ha llegado a acuerdos con al menos dos de ellas para procurarse millones de dosis inmediatas en caso que efectivamente logren su aprobación: Aquellas desarrolladas por Moderna, y Pfizer y BioNtech.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/TJUIJX7M6JMEROEVQYX24YSRDM.jpg) Un cartel de Moderna Therapeutics. Foto: REUTERS/Brian Snyder
Un cartel de Moderna Therapeutics. Foto: REUTERS/Brian SnyderEn el primer caso, la administración de Donald Trump firmó un acuerdo el pasado 12 de agosto para comprar 100 millones de dosis por alrededor de USD 1.500 millones. El contrato también incluye una opción por 400 millones de dosis adicionales, según declaraciones de la empresa y del Departamento de Salud estadounidense.
De esta manera, el acuerdo elevó la inversión de la Casa Blanca en el laboratorio creado hace menos de 10 años. Ahora alcanza los USD 2.480 millones. Moderna se encamina a concluir la tercera fase de su estudio -que abarca a 30.000 personas- en septiembre. No obstante, la compañía indicó que sus resultados serán publicados en diciembre.
Los resultados de su fase 1, publicados a finales de julio, mostró resultados prometedores. Las conclusiones, publicadas por la revista científica The New England Journal of Medicine (NEJM), detallaron que la vacuna mRNA-1273 indujo respuestas inmunitarias anti-SARS-CoV-2 en todos los participantes, y no se identificaron problemas de seguridad graves o limitantes de los ensayos.
La Casa Blanca también se aseguró 100 millones de dosis de la vacuna de BioNtech y Pfizer. A finales de agosto anunció que pagaría USD 2.000 millones por ellas y que podría adquirir 500 millones adicionales. Su candidata también ha arrojado resultados prometedores en los ensayos clínicos preliminares en humanos.
Como la vacuna en desarrollo de BioNTech probablemente requerirá al menos dos dosis para ser efectiva, el costo por inmunización es de aproximadamente 40 dólares por persona, según consignó el Financial Times.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/4DGHZ3VYJBGVXBKVMQ4YSN3SCY.jpg) Foto del logo de la empresa estadounidense Pfizer en la sede mundial de la compañía en Nueva York. EFE/Justin Lane
Foto del logo de la empresa estadounidense Pfizer en la sede mundial de la compañía en Nueva York. EFE/Justin LaneEn paralelo, los responsables de la potencial vacuna desarrollada por el instituto Jenner de la Universidad de Oxford y AstraZeneca anunciaron que venderían 2.000 millones de dosis al costo. La administración de Donald Trump le otorgó USD 1.200 millones para apotar su desarrollo, y los resultados de sus primeras fases también mostraron que era segura. En agosto, llegó a un acuerdo con la Unión Europea para entregarle 400 millones de dosis en caso de que los resultados de la última fase fueran positivos.
No obstante, y más allá de los progresos de las iniciativas, Fauci destacó en otro pasaje de la entrevista que actualmente el foco debe estar en mitigar el avance de la enfermedad. Especialmente considerando los peligros de que la temporada de gripe -que tiene lugar en el otoño boreal, que comenzará en alrededor de tres semanas- se sumen a los causados por el Covid-19.
Estados Unidos es el país más afectado por la pandemia a nivel global, al menos en términos nominales. Según la universidad Johns Hopkins, cuenta al martes con más de 6 millones de casos y 184.804 muertes. Las cifras representan casi un cuarto y más de un quinto de las cifras a nivel global, respectivamente. Y si bien la cantidad de casos positivos diarios y ha disminuido en las últimas semanas desde su pico del 24 de julio -cuando registró casi 80.000 contagios- las cifras diarias continúan por sobre las 40.000 transmistiones.
Fuente: Infobae
Los casos de covid-19 en niños de EE. UU. han aumentado un 17% en dos semanas, dice informe
Desde el inicio de la pandemia de covid-19 hasta el 27 de agosto, ha habido más de 476.000 casos de coronavirus en niños, según un informe actualizado publicado por la Academia Estadounidense de Pediatría y la Asociación de Hospitales de Niños.
El informe analiza los datos informados públicamente de 49 estados, la ciudad de Nueva York, el Distrito de Columbia, Puerto Rico y Guam.
Los niños representaron el 9,5% de todos los casos, y hay una tasa general de 631 casos por cada 100.000 niños en la población. Ambos números han aumentado desde el informe anterior del 20 de agosto, cuando los niños representaban el 9,3% de todos los casos y la tasa general con 583 casos por cada 100.000 niños de la población.
Se informaron 70.330 nuevos casos de niños desde el 13 de agosto, lo que representa un aumento del 17% en los casos de niños en dos semanas.
De los nueve estados que informaron pruebas, los niños representan entre el 4% y el 13,3% de todas las pruebas. Entre el 2,8% y el 17,4% de los niños evaluados dieron positivos por covid-19.
Para los 22 estados y la ciudad de Nueva York que informaron hospitalizaciones, los niños representaron del 0,6% al 4,1% del total de hospitalizaciones informadas. Entre el 0,3% y el 8,5% de todos los casos de niños terminaron en hospitalización.
Para los 43 estados y la ciudad de Nueva York que informaron sobre mortalidad, los niños representaron del 0% al 0,3% de todas las muertes por covid-19 y 19 estados informaron cero muertes infantiles. En los estados que informaron, del 0% al 0,7% de todos los casos de niños resultaron en muerte.
“En este momento, parece que la enfermedad grave debida al covid-19 es poco común entre los niños”, dice el informe. «Sin embargo, los estados deben continuar proporcionando informes detallados sobre casos, pruebas, hospitalizaciones y mortalidad de covid-19 por edad para que los efectos del covid-19 en la salud de los niños se puedan documentar y monitorear».
Fuente: CNN
Máscaras con válvulas y viseras no frenan propagación del coronavirus
Las personas que usan viseras de plástico y máscaras con válvulas pueden rociar pequeñas gotas invisibles en un área extensa cuando tosen o estornudan, lo que demuestra que esos dispositivos son ineficaces por sí solos para prevenir la propagación del coronavirus, según un experimento publicado este martes.
En un informe del US journal Physics of Fluids, investigadores de la universidad Florida Atlantic usaron rayos láser horizontales y verticales para observar cómo pequeñas gotas de agua destilada y glicerina se propagaban de una cabeza de maniquí equipada con una visera de plástico o una máscara con un respirador de válvula.
La visera inicialmente bloquea el paso de gotas, pero “las gotas expulsadas se pueden mover alrededor de la visera con relativa facilidad y propagarse hacia un área extensa”, dijeron los investigadores.
En tanto, con la máscara con válvula, “un gran número de gotas pasan a través de la válvula sin filtro, lo que la hace ineficaz para detener la propagación del virus covid-19 si la persona que usa la máscara está infectada”.
Los científicos concluyeron que a pesar de la comodidad que ambos tipos de dispositivos ofrecen, las mascarillas de tela de calidad y las médicas, de diseño más sencillo, son preferibles en el esfuerzo para prevenir la propagación del virus.
Las autoridades sanitarias han desalentado el uso de las máscaras N-95 con válvulas porque, si bien protegen al usuario, esparcen más fácilmente el aire contaminado exhalado por una persona.
Fuente: El Nuevo Herald
Estados Unidos no se unirá al esfuerzo mundial de la vacuna contra el coronavirus dirigido por la OMS
Washington (CNN) — Estados Unidos no participará en un esfuerzo internacional para desarrollar y distribuir una vacuna contra el coronavirus porque la iniciativa está vinculada a la Organización Mundial de la Salud (OMS), dijo el martes la Casa Blanca.
La decisión, que llega en un punto crítico en la respuesta al coronavirus de EE.UU., con casos que superan los 6 millones, mantendrá a Estados Unidos aislado de los más de 170 países involucrados en la iniciativa COVAX que trabajan para brindar acceso mundial a una vacuna eficaz.
«Estados Unidos continuará involucrando a nuestros socios internacionales para asegurar que derrotamos este virus, pero no nos veremos limitados por organizaciones multilaterales influenciadas por la corrupta Organización Mundial de la Salud y China«, dijo el portavoz de la Casa Blanca, Judd Deere, en un comunicado.
«Este presidente no escatimará gastos para garantizar que cualquier vacuna nueva mantenga el estándar de oro de nuestra propia FDA en cuanto a seguridad y eficacia, se pruebe a fondo y salve vidas».
Además de subrayar la desconfianza de Trump hacia las alianzas globales y, en particular, su crítica a la OMS, la decisión marca una apuesta notable por la Operación Warp Speed («Operación Máxima Velocidad»), el esfuerzo del gobierno federal para acelerar el desarrollo de medicamentos, vacunas y otras medidas para combatir la pandemia. Dos vacunas de covid-19 están en ensayos de fase 3 en EE.UU., las fabricadas por Moderna y Pfizer / BioNTech, y se espera que dos más comiencen los ensayos de fase 3 a mediados de septiembre.
«Bajo el liderazgo del presidente Trump, la investigación, el desarrollo y los ensayos de vacunas y terapias han avanzado a una velocidad sin precedentes para ofrecer medicamentos innovadores y eficaces impulsados por los datos y la seguridad y no frenado por la burocracia gubernamental», dijo Deere.
Trump, que durante mucho tiempo ha evitado las alianzas e instituciones globales, ha culpado cada vez más a otros, incluidos China y la OMS, en medio del escrutinio de la respuesta de su propia administración a la pandemia.
En julio, la administración de Trump notificó al Congreso y a las Naciones Unidas que Estados Unidos se retira formalmente de la OMS, dijeron varios funcionarios a CNN.
La retirada, que entrará en vigor el próximo julio, ha generado críticas de legisladores bipartidistas, asociaciones médicas, organizaciones de defensa y aliados en el extranjero. El candidato presidencial demócrata Joe Biden prometió anteriormente revertir la decisión «en (su) primer día» si es elegido.
Los críticos han cuestionado si la OMS es lo suficientemente independiente, dada la creciente riqueza y poder de China. Señalan el efusivo elogio de la OMS a la respuesta de China a la pandemia de coronavirus. Los funcionarios de la agencia han defendido sus primeras acciones en lo que respecta a la lucha contra el coronavirus, señalando que se desconocía mucho sobre el virus en enero.
1ro de septiembre 2020 /
Florida reporta cifra inusualmente alta de casos de coronavirus por demora de laboratorio
Los casos de coronavirus en Florida llegaron el martes a 631,040 luego de reportarse 7,569 nuevos positivos y 187 fallecimientos adicionales de residentes en el estado, informó el Departamento de Salud.
Las cifras, sin embargo, no reflejan la tendencia diaria debido a que el laboratorio Quest Diagnostics reportó alrededor de 75,000 resultados, incluyendo algunos correspondientes al mes de abril.
En total se reportaron los resultados de 127,993 pruebas con una tasa de positividad del 6.81 por ciento. Pero si se excluyen los resultados de Quest Diagnostics, la tasa de positividad fue del 5.89 por ciento, indicó el Departamento de Salud.
A consecuencia de la demora en el reporte de los resultados, el estado rompió sus relaciones con Quest.
En la última semana se ha notificado de 25,538 nuevos casos: 7,569 el martes, 1,885 el lunes, 2,583 el domingo, 3,197 el sábado, 3,815 el viernes, 3,269 el jueves y 3,220 el miércoles. El promedio de positivos al COVID-19 de la última semana es de 3,648 por día.
Miami-Dade tiene ahora 159,059 casos y Broward 72,245. Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 11,374 personas por el COVID-19. Otras 147 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 11,521.
En Miami-Dade han fallecido 2,437 personas por el COVID-19 y en Broward 1,184.
Además, el condado Palm Beach tiene 42,387 casos positivos y Monroe 1,743. Un total de 38,859 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough registra 37,458 casos y Orange tiene 36,400 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 18,824 positivos y el condado Collier 11,796.
Estados Unidos busca 30.000 voluntarios para iniciar la fase 3 de la vacuna contra el coronavirus de Oxford y AstraZeneca
Estados Unidos busca reclutar a unos 30.000 voluntarios en 80 puntos del país para participar en la fase 3 del ensayo clínico de la posible vacuna contra el coronavirus en la que trabajan la farmacéutica AstraZeneca y la Universidad de Oxford.
El anuncio lo hizo este lunes el Instituto Nacional de Alergias y Enfermedades Infecciosas (NIAID, en inglés) en un comunicado, que detalla que la prueba es parte de la operación “Warp Speed” (velocidad de la luz), con la que Estados Unidos busca procurarse 300 millones de vacunas y tratamientos suficientes contra la COVID-19.
“El ensayo está diseñado principalmente para determinar si el AZD1222 puede prevenir la COVID-19 sintomática después de dos dosis”, detalla la nota, y agrega que también evaluará si puede prevenir la infección por SARS-CoV-2, independientemente de los síntomas, y la enfermedad severa.
De igual forma se examinará si la vacuna experimental “puede reducir la incidencia de visitas a la sala de emergencias debido a la COVID-19”.
Los participantes, que deberán ser mayores de 18 años y expresar previamente su consentimiento informado, recibirán dos inyecciones bien sea de la candidata a vacuna o un placebo salino con un intervalo aproximado de cuatro semanas cada una.
“Una persona recibirá una inyección de placebo por cada dos personas que reciban AZD1222, lo que resultará aproximadamente en 20.000 personas que reciban la vacuna en investigación y 10.000 que recibirán un placebo”, expone la información.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/P5PYMX5HTUSDLSZ7KE2T6KS7YU.jpg) La vacuna de AstraZeneca es una de las más avanzadas de las vacunas experimentales. Entre otras empresas que se encuentran en ensayos de fase 3 se incluyen Moderna Inc. y Pfizer Inc
La vacuna de AstraZeneca es una de las más avanzadas de las vacunas experimentales. Entre otras empresas que se encuentran en ensayos de fase 3 se incluyen Moderna Inc. y Pfizer IncLa Universidad de Wisconsin, uno de los sitios para el ensayo, pretende comenzar a inyectar a voluntarios sanos este martes, según William Hartman, anestesiólogo de UW Health e investigador del ensayo. Planean aumentar hasta inyectar a 50 personas al día poco después del feriado del Día del Trabajo del 7 de septiembre, dijo en una entrevista.
El inicio de la Fase 3, que ya se está realizando en otros países, sufrió un retraso en Estados Unidos. La semana pasada, el Palm Beach Post reportó que el ensayo fue suspendido debido a una presión política, posiblemente porque los reguladores del gobierno planeaban otorgar una autorización de uso de emergencia sobre la base del ensayo en Europa. Hartman señaló que le dijeron que la suspensión se debía a problemas operativos no especificados. “Hubo una suspensión en la inscripción. Realmente no sabemos cuál fue el motivo. Nos dijeron que no tenía nada que ver con la seguridad, que era solo un problema operativo”, dijo el investigador en una entrevista telefónica. “El viernes por la noche, levantaron esa suspensión”.
Al respecto, Anthony Fauci, el principal epidemiólogo del Gobierno de EEUU, aseguró que las “vacunas seguras y eficaces serán esenciales para satisfacer la necesidad mundial de una protección generalizada contra la COVID-19”.
El presidente estadounidense, Donald Trump, presumió este lunes de ese anuncio durante una conferencia de prensa en la Casa Blanca, e indicó que esta candidata a vacuna se une a otro grupo que “está muy cerca del final y, con suerte, de su aprobación”.
“En Estados Unidos estamos haciendo cosas que nadie pensó que serían posibles. Este es un proceso que en algunos casos habría llevado años y lo hicimos en cuestión de meses”, afirmó Trump, cuyo manejo de la pandemia se ha convertido en uno de los puntos más criticados de su gestión por parte de su rival demócrata en las elecciones de noviembre, el ex vicepresidente Joe Biden.
La potencial vacuna de AstraZeneca está en la fase 3 de los ensayos clínicos, la última antes de recibir su aprobación de las autoridades reguladoras. Durante los ensayos clínicos realizados por expertos de Oxford, 1.077 voluntarios mostraron que una inyección llevaba a producir anticuerpos y células blancas que pueden combatir el virus.
En junio se conoció que esta posible vacuna contra la COVID-19 se probaría también en Brasil.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/3DTJDZC6VNZDFDQGN774J54IGI.jpg) Un empleado en el Reference Center for Special Immunobiologicals (CRIE) de la Universidad Federal de Sao Paulo (Unifesp) donde se realizan los ensayos de la vacuna del coronavirus Oxford/AstraZeneca (Reuters)
Un empleado en el Reference Center for Special Immunobiologicals (CRIE) de la Universidad Federal de Sao Paulo (Unifesp) donde se realizan los ensayos de la vacuna del coronavirus Oxford/AstraZeneca (Reuters)El pasado 13 de agosto se informó igualmente que la industria mexicana podría iniciar la producción de la vacuna contra la COVID-19 en el primer trimestre de 2021, tras un acuerdo alcanzado entre el Gobierno de México y el de Argentina con AstraZeneca, la Universidad de Oxford y la Fundación Carlos Slim. La sustancia activa se desarrollará en Argentina para después enviarse a México, donde concluirá su manufactura y posterior distribución a Latinoamérica, anunció Sylvia Varela, presidenta de AstraZeneca México.
(Con información de EFE y Bloomberg)
La pandemia golpea a los agricultores y agrava el hambre
La pandemia del coronavirus ha causado complicaciones a muchos agricultores y puso en peligro la seguridad alimentaria de muchos millones de personas tanto en las ciudades como en el campo.
Expertos de Naciones Unidas iniciaron el martes una conferencia online para encontrar formas de ayudar a aliviar el hambre y evitar que los problemas empeoren en la región Asia y Pacífico, un desafío doblemente complicado por la pérdida de muchos millones de puestos de trabajo a causa de la crisis.
Según la previsión de la Organización de Naciones Unidas para la Alimentación y la Agricultura (FAO, por sus siglas en inglés), el número de personas desnutridas aumentará hasta 132 millones este año, mientras que el de niños con desnutrición severa aumentará en 6,7 millones en todo el mundo debido a la pandemia.
“Debemos aceptar lo que tenemos ante nosotros y reconocer que el mundo y nuestra región han cambiado», afirmó Jong-Jin Kim, subdirector general de la FAO y representante regional para Asia y el Pacífico.
“Tenemos que encontrar nuevas vías para avanzar y garantizar una seguridad alimenticia sostenible frente a estas pandemias, además de prepararnos para las amenazas que puedan desarrollarse y se desarrollarán en el futuro», agregó Kim.
Las alteraciones causadas por los brotes de COVID-19 y las restricciones en los negocios y viajes dejan desde campos sin cosechar por los problemas para que los trabajadores migrantes ocupen sus puestos, a problemas de transporte para quienes sobreviven gracias a la venta de ganado o equipos, afirmó la FAO en un reporte preparado antes de la reunión.
El impacto combinado del coronavirus, desastres naturales como tifones o sequías, enfermedades y plagas como las langostas han puesto de manifiesto la necesidad de desarrollar una capacidad más firme para “gestionar múltiples riesgos en los sistemas alimentarios», añadió.
La FAO pidió avances más rápidos en herramientas de alta tecnología como drones y aplicaciones celulares para monitorear los cultivos, las plagas y otros condicionantes para la agricultura como parte de una transformación de los sistemas alimentarios para hacerlos más resistentes y reducir los riesgos, especialmente para los pequeños agricultores más vulnerables en países pobres.
Esto incluye lugares con poca seguridad alimentaria, como Yemen — donde según datos de la ONU más de un cuarto de millón de niños sufren desnutrición severa y podrían morir sin tratamiento — y partes de África, donde cerca de 5 millones de personas están bajo la amenaza de la hambruna por las plagas de langostas.
Las largas filas en los bancos de alimentos, incluso en países ricos como Estados Unidos, reflejan la lucha por mantener a las familias alimentadas con decenas de miles de nuevos desempleados.
En naciones como Tailandia, donde el turismo ayuda a mantener la economía a flote, el cierre de fronteras y la cancelación de vuelos comerciales ha tenido un efecto dominó en muchas industrias. El gobierno concedió más de 5.000 millones de dólares en ayudas de emergencia a más de 10 millones de agricultores, explicó el ministro de Agricultura, Pisan Pongsapitch, en la conferencia.
Pero la pérdida de los medios de vida es una crisis a largo plazo.
La cuestión es cómo arreglar un sistema alimentario roto, apuntó uno de los participantes.
El reporte de la FAO publicado con motivo de la conferencia, patrocinada por Bután, recomendó conceder préstamos a agricultores para ayudarles a evitar que tengan que vender su ganado y otros activos para salir adelante.
Según el informe, aldeas pesqueras emprendedoras en Phuket, en el sur de Tailandia, cerraron acuerdos de trueque con productores de arroz del noreste. Algunos pescadores de Indonesia que no pueden exportar sus capturas, se pasaron a una pesca más asequible para los locales.
En muchos países, los agricultores usan cada vez más el comercio electrónico y los datos digitales para perfeccionar la siembra y otros aspectos de sus cultivos. Las plataformas de comercio electrónico chinas ayudan a cubrir la demanda de productos agrícolas y otros alimentos.
A una escala más pequeña, expertos de la FAO destacaron que existen muchas posibles soluciones de cercanía, como plantar en sacos o emplear cultivos hidropónicos, la cría de grillos para comer y procesar la leche de los camellos para hacer queso.
Fuente: AP
31 de Agosto 2020 /
FDA podría considerar la autorización de la vacuna contra el covid-19 antes de que se completen los ensayos de fase 3
(CNN) — La Administración de Medicamentos y Alimentos de Estados Unidos (FDA, por sus siglas en inglés) podría considerar la autorización o aprobación de uso de emergencia (EUA, por sus siglas en inglés) para una vacuna contra el covid-19 antes de que se completen los ensayos de fase 3, según dijo el doctor Stephen Hahn, comisionado de la FDA en una entrevista con el diario Financial Times.
«Depende del patrocinador [desarrollador de la vacuna] solicitar la autorización o aprobación, y nosotros adjudicamos su solicitud», dijo Hahn. «Si lo hacen antes del final de la fase 3, podemos encontrarlo apropiado. Puede que lo encontremos inapropiado, tomaremos una determinación».
Hahn señaló que un EUA no es lo mismo que una aprobación de la FDA.
«Nuestra autorización de uso de emergencia no es lo mismo que una aprobación completa», dijo. «El estándar legal, médico y científico para eso es que el beneficio supera el riesgo en una emergencia de salud pública».
Cómo es ser voluntario de una vacuna contra el covid-19 10:03
Hahn dijo que la decisión sobre la vacuna se basaría en datos, no en políticas.
«Tenemos una convergencia de la pandemia de covid-19 con la temporada política, y tendremos que superar eso y ceñirnos a nuestros principios fundamentales», dijo al Financial Times. «Esta será una decisión de ciencia, medicina, datos. No será una decisión política».
CNN se ha puesto en contacto con la FDA para obtener comentarios. Esta no es la primera vez que los funcionarios de Estados Unidos han discutido la autorización para una vacuna contra el covid-19 antes de que se completen los ensayos a gran escala.
Durante una reunión, el 30 de julio, en la oficina de la presidenta de la Cámara de Representantes, Nancy Pelosi, el secretario del Tesoro, Steven Mnuchin, y el secretario general, de la Casa Blanca, Mark Meadows, plantearon la posibilidad de una autorización de uso de emergencia para una vacuna antes de que se completaran los ensayos de la fase 3. El Financial Times informó por primera vez los detalles de la reunión.
Los ensayos de vacunas de fase 3 están en curso
¿Qué significa que una vacuna esté en fase 3? 1:25
Dos vacunas anticovid-19 se encuentran actualmente en ensayos de fase 3 en Estados Unidos: los realizadas por Moderna y Pfizer/BioNTech— y se espera que dos más comiencen los ensayos de fase 3 a mediados de septiembre. Los fabricantes de vacunas buscan inscribir al menos a 30.000 voluntarios para que puedan saber si la vacuna es realmente segura y protege a las personas de la infección. Ambos, que ya se encuentran en ensayos en etapa avanzada en Estados Unidos, han inscrito a más de la mitad del número de participantes necesarios, dijeron funcionarios de salud estadounidenses durante una llamada con reporteros, el viernes, sobre la Operation Warp Speed (que en español traduce «Operación Máxima Velocidad») -el esfuerzo del Gobierno de Estados Unidos por tener una vacuna contra el nuevo coronavirus lo más rápido posible-.
Durante la llamada, los funcionarios de salud dijeron que podría haber suficientes datos incluso antes de que 30.000 personas estén inscritas en una prueba, pero los funcionarios de la Operación Máxima Velocidad aún no pueden ver los datos.
«Hay una cosa llamada Junta de Monitoreo de Seguridad de Datos (DSMB, por sus siglas en inglés), un organismo independiente que se asigna a cada ensayo clínico», dijo Paul Mango, subdirector de personal para Políticas del Departamento de Servicios Humanos de Salud de EE.UU., durante la sesión informativa.
«No tenemos conocimiento de los datos hasta que la DSMB diga que podemos verlos. Pueden regresar y decir: ‘Esta no es una buena vacuna’. Podrían volver antes de que incluso tengamos 30.000 personas inscritas y decir «Tenemos suficiente. Esto se ve muy bien». «Las reacciones adversas a la vacuna también podrían hacer que la DSMB detenga el ensayo.
«Lo que realmente estamos buscando son casos: la cantidad de casos positivos tanto del grupo de placebo como del de la vacuna», dijo Mango.
«Una vez que llegamos a 150 o más, estadísticamente eso es significativo, independientemente de cuántos inscritos tengamos en la prueba», agregó.
«Eso puede ser sorprendente para algunos, pero en realidad la cantidad de eventos que tienen que ocurrir … es relativamente pequeña», agregó el Dr. Robert Redfield, director de los Centros para el Control y la Prevención de Enfermedades de EE.UU. (CDC, por sus siglas en inglés) durante la llamada.
Preocupaciones sobre una vacuna ‘sorpresa de octubre’
A principios de este mes, el presidente Trump dijo que estaba «optimista» de que una vacuna estaría lista alrededor del día de las elecciones el 3 de noviembre.
«Creo que tendremos la vacuna antes de fin de año , ciertamente, pero alrededor de esa fecha, sí. Creo que sí «, dijo Trump.
A los médicos les ha preocupado que, justo antes del día de las elecciones, el presidente Trump pueda presionar a la FDA para que apruebe una vacuna contra el coronavirus antes de que esté lista como una «sorpresa de octubre» para ganar votos.
«No se puede permitir que esto suceda», dijo el Dr. Francis Collins a CNN este mes.
Dijo que si Hahn, de la FDA, aprueba una vacuna basada en evidencia endeble, «tiene muchas personas a las que tendrá que responder».
Collins dijo que él sería una de esas personas, al igual que el Dr. Anthony Fauci, director del Instituto Nacional de Alergias y Enfermedades Infecciosas y miembro del Grupo de Trabajo de la Casa Blanca sobre el Coronavirus.
Collins dijo que él, Fauci y otros «ciertamente harían un gran ruido sobre no apoyar [la vacuna]» si la FDA la aprobara prematuramente, y agregó que la vacuna no puede ser aprobada «sobre la base de otra cosa que no sea la ciencia».
Fuente: CNN
La Unión Europea se unió al mecanismo COVAX y aportará USD 477 millones para fomentar el acceso global a la vacuna contra el coronavirus
La Comisión Europea anunció este lunes su participación en el mecanismo de la Organización Mundial de la Salud (OMS) para facilitar el acceso de países pobres a la vacuna contra el coronavirus con 400 millones de euros (477 millones de dólares) en garantías.
El 18 de agosto, la OMS envió una carta a sus 194 países miembros, a los que instaba a adherirse antes del 31 de agosto a su dispositivo llamado COVAX sobre un acceso mundial a la vacuna contra el covid-19.
Su objetivo es incitar a los laboratorios a fabricar cantidades suficientes de vacunas y garantizar su disponibilidad para los países en desarrollo.
“La Comisión anuncia hoy una contribución de 400 millones de euros al COVAX para colaborar en la adquisición de futuras vacunas destinadas a los países de renta baja y media”, anunció la presidenta del ejecutivo comunitario, Ursula von der Leyen.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/64NFEMGOGBDURIVTSMKLEHUXJI.jpg) La presidenta de la Comisión Europea, Ursula von der Leyen. (Francois Walschaerts, Pool Via AP)
La presidenta de la Comisión Europea, Ursula von der Leyen. (Francois Walschaerts, Pool Via AP)En paralelo, la Comisión firmó el pasado jueves en nombre de los 27 un primer contrato con el laboratorio farmacéutico británico AstraZeneca para permitir la compra de una vacuna anticoronavirus.
Asimismo, Bruselas continúa negociando con otros laboratorios para alcanzar acuerdos similares que permiten garantizar millones de dosis de eventuales vacunas para sus países miembros, así como para los países menos desarrollados
Qué es el mecanismo COVAX
El dispositivo de acceso global a la vacuna contra la Covid-19, conocido con el nombre de COVAX, fue lanzado por la OMS para luchar contra el “nacionalismo de las vacunas”. Hace dos semanas, el organismo indicó que más de 170 países –que representan casi al 70% de la población mundial–dijeron que querían integrarse al mecanismo o al menos habían manifestado su interés.
Una vez que las vacunas estén disponibles, la OMS propone que sean atribuidas en dos fases siguiendo el mecanismo COVAX.
“Durante la primera fase, las dosis serán distribuidas de manera proporcional y simultánea a todos los países participantes (en COVAX), con el objetivo de reducir el riesgo global. En la fase 2, se tendrá en cuenta la amenaza y la vulnerabilidad de los países”, explicó hace dos semanas el director general de la OMS Tedros Adhanom Ghebreyesus.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ICRKL66GHNCM7LNREUERSWEXNE.jpg) El director general de la Organización Mundial de la Salud (OMS), Tedros Adhanom Ghebreyesus, en la conferencia de prensa sobre COVID-19 – 9 de marzo de 2020
El director general de la Organización Mundial de la Salud (OMS), Tedros Adhanom Ghebreyesus, en la conferencia de prensa sobre COVID-19 – 9 de marzo de 2020“La manera más rápida de poner fin a esta pandemia y reactivar las economías es comenzar por proteger a las poblaciones más expuestas en todas partes del mundo, y no a poblaciones enteras en unos pocos países”, advirtió.
“Se dará prioridad a los trabajadores que están en primera línea (de fuego) en los establecimientos de atención sanitaria y social, puesto que son fundamentales para atender y proteger a la población, y se encuentran en contacto estrecho con colectivos con un alto riesgo de mortalidad”, o sea, con los mayores de 65 años y aquellos con otras patologías que pueden combinarse de manera negativa.
“Para la mayoría de los países, una atribución (de vacunas) durante la fase 1, que permita alcanzar al 20% de la población, cubriría la mayoría de los grupos de riesgo”, señaló el director general de la OMS.
En tanto la carrera por las vacunas se intensifica, la pandemia del coronavirus ha provocado más de 845.000 muertes en todo el mundo desde fines de diciembre.
Fuente: Infobae
Los niños pueden contagiar coronavirus hasta tres semanas después del diagnóstico
La población infantil afectada por Covid-19 podría ser potencialmente infecciosa en el transcurso de hasta tres semanas. Así lo plantea una investigación recientemente publicada en la revista JAMA Pediatrics.
No importa si nunca tuvieron síntomas o si dejaron de tenerlos hace días. Según los autores del estudio, tras examinar la evolución de 91 pacientes pediátricos en 22 hospitales de Corea del Sur, el virus fue detectable durante un promedio de aproximadamente dos semanas y media.
A diferencia del sistema de salud estadounidense, aquellos que dan positivo por Covid-19 en Corea del Sur permanecen en el hospital hasta que desaparecen sus infecciones, incluso si no son sintomáticos. Así es como los investigadores pudieron ver que una quinta parte de los asintomáticos y la mitad de los que habían tenido signos de coronavirus «todavía estaban perdiendo virus tres semanas después de haberse realizado las pruebas iniciales».
Estos hallazgos hacen pensar que los niños podrían ser vectores de transmisión durante más tiempo del que se creía, incluso sin haber mostrado señales externas más frecuentes del coronavirus.
Sin embargo, en un comentario que acompaña al estudio en la misma publicación, varios autores y médicos del Children’s National Hospital (Estados Unidos) señalaban algunas cuestiones. Por un lado, «un positivo o un negativo cualitativo en las pruebas no refleja necesariamente la infectividad, ya que algunos positivos implican fragmentos de material genético que podrían no enfermar a alguien» o al revés, «un negativo podría significar niveles bajos de virus que aún pueden ser infecciosos». También se desconoce si los individuos asintomáticos están diseminando diferentes cantidades de virus que aquellos con síntomas y además, «las pruebas sólo para virus activos en lugar de anticuerpos ignoran la gran cantidad de personas que pueden haber tenido y haberse curado tras una infección asintomática o leve, un factor importante para comprender la inmunidad colectiva», argumenta Roberta L.DeBiasi, jefa de Enfermedades Infecciosas en el Children’s National Hospital .
Por último, tanto DeBiasi como su compañera Meghan Delaney, jefa de Patología y Medicina de Laboratorio, señalan que el estudio sólo evaluó la diseminación viral del tracto respiratorio, a pesar de que múltiples trabajos han detectado el virus en otros fluidos corporales, incluidas las heces. Por lo tanto, se desconoce qué papel podrían desempeñar estas otras fuentes en la propagación de esta enfermedad.
Todos y cada uno de estos estudios son necesarios para ir redirigiendo las medidas en salud pública, con el fin de poder controlar eficazmente esta pandemia. Aún se tienen que dedicar más esfuerzos para evaluar cómo avanzan las infecciones por SARS-CoV-2 en los niños, incluida la forma en que se desarrollan los anticuerpos tanto a nivel individual como poblacional. En palabras de DeBiasi, «es fundamental para desarrollar políticas que ralentizarán la tasa de transmisión viral en nuestra comunidad».
Fuente: ElMundo.es
30 de Agosto 2020 /
Más de 25 millones de casos de COVID-19 en todo el mundo
Más de 25 millones de casos del nuevo coronavirus han sido registrados en todo el mundo, más de la mitad de ellos en América, según un recuento de la agencia francesa AFP a partir de fuentes oficiales, este domingo a las 06:20 CET. Es sin embargo la India el país en el que más nuevos casos se registran: hoy batió un nuevo récord de contagios en un solo día.
En el mundo se han notificado al menos 25.029.250 casos, de los cuales 842.915 pacientes han fallecido. Casi 4 de cada 10 casos se encuentran en Estados Unidos y Brasil, los dos países más afectados con 5.960.652 casos (182.760 muertes) y 3.846.153 casos (120.262 fallecimientos), respectivamente. El ritmo de la pandemia parece estabilizarse en el mundo, con un millón de nuevos casos detectados cada cuatro días desde mediados de julio.
Tras ser el primer epicentro de la pandemia, Asia vuelve a ser la región del mundo donde se han contabilizado más nuevos casos en los últimos siete días (570.819), de los cuales más de 8 de 10 casos se registraron sólo en India. Le siguen América Latina y el Caribe (552.238), Canadá y Estados Unidos (296.503), Europa (221.670), Oriente Medio (80.966), África (59.688) y Oceanía (1.670). África (1.238.149, 29.399), el continente menos afectado después de Oceanía (28.807, 641), registró más de la mitad de sus casos en Sudáfrica (cerca de 640.000).
India con récord mundial de 78.761 contagios en 24 horas
El gobierno de la India anunció este domingo (30.08.2020) haber registrado 78.761 nuevos casos de coronavirus en 24 horas, lo que representa un récord mundial de contagios en un día. El anterior récord lo batió Estados Unidos el 17 de julio pasado, con 77.638 nuevos contagios.
India, con 1.300 millones de habitantes, es la tercera nación con más infecciones en el mundo (más de 3,5 millones de casos), por detrás de Estados Unidos y Brasil. En total, 63.000 personas han muerto de COVID-19 en el país. Este triste récord tiene lugar al día siguiente de una nueva flexibilización de las restricciones en vigor desde marzo en el país, el segundo más poblado del mundo detrás de China.
Las autoridades indias tomaron esta decisión para intentar relanzar la economía, paralizada por el virus. El Ministerio del Interior indicó que a partir de septiembre las reuniones de hasta 100 personas serían de nuevo autorizadas para los eventos culturales, deportivos y políticos.
Fuente: DW.com
29 de Agosto 2020 /
Según la edad, los hombres tienen casi el doble de riesgo de morir por COVID-19
Desde el inicio de la pandemia por COVID-19 se enfatiza en la importancia de que los datos epidemiológicos se presenten por grupos de edad y sexo. Expertos de la Asociación Europea de Editores de Ciencias insisten en el hecho de que sin estos datos, el público no puede tomar decisiones verdaderamente informadas sobre su propio riesgo de enfermedad, y las respuestas de política pública no pueden ser dirigidas específicamente.
Según publicó la revista The Lancet, “la opinión predominante es que, aunque el número de casos masculinos no es muy diferente al número de casos femeninos, los hombres tienen aproximadamente el doble de riesgo de muerte por COVID-19, lo que lleva a una variedad de hipótesis, desde estilos de vida hasta diferencias en la estructura cromosómica”.
Aunque los gráficos que describen datos estadísticos desglosados se pueden encontrar en el sitio web de Global Health 50/50, los datos subyacentes no se muestran y, según los expertos «no se han descrito en la literatura».
“Examinamos la proporción de sexos a lo largo del ciclo de vida para ver si el diferencial de sexo de mortalidad de COVID-19 era el mismo en todas las edades-destacó la publicación-. Analizamos los datos recopilados por el Instituto Nacional de Estudios Demográficos de las agencias nacionales de estadística de Inglaterra y Gales, Francia, Alemania, Italia, Países Bajos, Portugal, Corea y España, que cubren una población estimada de 194.349.591 hombres y 201.715.364 mujeres desde el inicio de la pandemia hasta el 21 de junio de 2020”. Bélgica y los EEUU no se incluyeron debido a la presentación de datos en diferentes categorías de edad.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/MWSMTSJQXJGDXFHUZPQPEMBOHA.jpg) «Examinamos la proporción de sexos a lo largo del ciclo de vida para ver si el diferencial de sexo de mortalidad de COVID-19 era el mismo en todas las edades» (Shutterstock)
«Examinamos la proporción de sexos a lo largo del ciclo de vida para ver si el diferencial de sexo de mortalidad de COVID-19 era el mismo en todas las edades» (Shutterstock)En el artículo se destaca que en las poblaciones analizadas murieron 77.652 hombres y 59.591 mujeres, por lo que la tasa general de mortalidad entre hombres y mujeres por sexo por 100.000 habitantes fue 1. 4. Sin embargo, esta proporción no fue igual en todas las edades. Por ejemplo, la proporción fue de 1.87 en el grupo de edad de 40 a 49 años (esto resulta de saber que por cada 3,56 hombres murieron 1,90 mujeres), en tanto en el grupo de 50 a 59 años, la proporción fue de 2.31, esto es que cada 12,9 hombres que murieron por coronavirus lo hicieron 5,57 mujeres. En el grupo de 60 a 69 años por cada 42,4 hombres murieron 16,6 mujeres (lo que da una proporción de 2.56). Finalmente, en el grupo de 70 a 79 años, la proporción fue de 2.36 (139,3 hombres versus 59,0 mujeres).
Hubo alguna variación entre países, aunque en general el patrón fue similar, y los números se volvieron demasiado pequeños para una interpretación clara.
Estos datos alteran nuestra comprensión de las diferencias entre hombres y mujeres; la relación no es sencilla y ahora se deben hacer esfuerzos para comprender el riesgo en función de la interacción del sexo y la edad, junto con otros factores.
Las hipótesis basadas en factores de riesgo que se sabe que cambian con el sexo y la edad parecen ser las explicaciones más probables de las diferencias observadas. Estos incluyen diferencias en la ocupación, el estilo de vida (incluido el tabaquismo y el consumo de alcohol), comorbilidades médicas o uso de medicamentos. Estas explicaciones reflejan factores sociales y culturales relacionados con el género más que con la biología del sexo. Las explicaciones genéticas deberán considerar la interacción de la edad, el sexo y los factores de riesgo mencionados anteriormente a lo largo del curso de la vida, incluida la expresión genética y la epigenética.
Los datos desglosados permiten a las autoridades de salud pública adaptar las estrategias de prevención de la mortalidad para priorizar a los que están en mayor riesgo. “Aunque estamos desarrollando métodos de estandarización indirectos, instamos a las naciones a proporcionar datos específicos por edad y sexo, no sólo para una descripción precisa de la pandemia, sino también para el cálculo de tasas directamente estandarizadas a nivel internacional, algo que la Organización Mundial de la Salud (OMS) no puede hacer a nivel mundial por falta de datos completos específicos por sexo y grupo de edad”, concluyó el artículo.
Infobae.-
28 de agosto 2020 /
Miami-Dade confirma tendencia a la baja de nuevos positivos
La autoridad estatal de Salud reporta que el condado Miami-Dade, donde se encuentra la ciudad de Miami, denota el viernes 27 de agosto 661 nuevos contagios, 39 más que ayer, lo que suma 155.418 casos acumulados, incluyendo los miles que se han curado o fallecido.
Asimismo, Miami-Dade, el condado más poblado del estado, asegura que la tasa de pruebas y positivos de los últimos 14 días figura por debajo de 10% por segundo día, exactamente 9.33%.
Esto significa un mejoramiento significativo respecto a dos semanas atrás, cuando se reportó 20%, e incluso 28% antes, cuando se incluían los casos reincidentes
De hecho, la tasa recomendada por el Centro para el Control de Enfermedades (CDC) para establecer la llamada “nueva normalidad” es menos de 10% con tendencia al 5% por 14 días.
Asimismo, Miami-Dade informa el fallecimiento de 26 personas en 24 horas, tres menos que ayer, y esto suma 2.372 decesos hasta hoy.
Por otra parte, la autoridad estatal de Salud de Florida reporta 3.815 nuevos casos, 546 más que ayer, así como 89 decesos en 24 horas, 46 menos que ayer, lo que suma 615.806 contagios y 10.957 muertes relacionadas con coronavirus, desde que comenzó la pandemia en marzo.
Y si a esto sumamos 143 fallecimientos de personas que no residían en el estado, pero fueron atendidas aquí, el total ascendería a 11.100 decesos.
Entretanto, Broward reporta 366 nuevos casos y seis fallecimientos, lo que suma 70.513 contagiados y 1.175 decesos hasta la fecha.
Palm Beach denota 363 nuevos contagios y cinco decesos en las últimas 24 horas, lo que suma 41.558 y 1.099 fallecimientos hasta hoy.
Por otra parte, el condado Monroe, donde se encuentran los Cayos, reporta 10 nuevos casos y un deceso en las últimas 24 horas, lo que suma 1.714 contagiados y 16 fallecimientos hasta el momento.
Fuente: DLA
España autorizó el primer ensayo clínico en humanos de una vacuna contra el coronavirus
La Agencia Española de Medicamentos y productos Sanitarios del Ministerio de Sanidad autorizó este viernes el primer ensayo clínico en humanos en el país para una vacuna contra el coronavirus que ha provocado una pandemia.
Lo anunció hoy el ministro español de Sanidad, Salvador Illa, en rueda de prensa, en la que agregó que la vacuna es de la compañía farmacéutica Janssen, de Johnson & Johnson, y en el ensayo participarán 190 voluntarios sanos de entre 18 y 55 años.
Además de España, participarán en este ensayo otros dos países europeos: Bélgica y Alemania. El ensayo en fase 1 se ha hecho en Estados Unidos y Bélgica.
En total participarán 550 voluntarios sanos de los tres países europeos para evaluar el rango de dosis y diferentes pautas de administración.
La investigación se realizará en adultos e incluye dos grupos de voluntarios, uno de 18 a 55 años y otro de 65 y más.
El reclutamiento empezará “de forma inmediata” y los ensayos clínicos se llevarán a cabo en los Hospitales La Paz y La Princesa de Madrid y en el Hospital Marqués de Valdecilla de Santander (Cantabria, norte de España).
El ensayo clínico durará varios meses e irá seguido de uno en fase 3, la última antes de tener una autorización del producto. “Y vamos a ir viendo las próximas semanas y meses cómo evoluciona esto”, señaló Illa.
Esta vacuna, denominada Ad26.COV2.S, usa una tecnología basada en un adenovirus recombinante no replicativo para generar una respuesta inmunológica frente a una de las proteínas del coronavirus.
Los ensayos son imprescindibles para garantizar la calidad, seguridad y eficacia de las vacunas.
Solo con resultados positivos, una vez evaluados por las autoridades regulatorias competentes, se autorizaría la comercialización en territorio europeo, indicó el ministro español.
La Agencia Española de Medicamentos y Productos Sanitarios mantiene contacto con diferentes compañías para llevar a cabo más ensayos clínicos de este tipo en España.
(Con información de EFE)
OMS respalda realización de pruebas a gente asintomática
La Organización Mundial de la Salud dijo el jueves que los países deberían realizar pruebas de manera activa para detectar casos de coronavirus aun si las personas no muestran síntomas, una postura adoptada después de que la agencia de salud de Estados Unidos cambió su política y afirmó que no es necesario realizar pruebas a los contactos asintomáticos de gente infectada.
En conferencia de prensa, Maria Van Kerkhove, responsable técnica de la OMS para el COVID-19, señaló que cuando las autoridades estén investigando brotes de COVID-19, “podría ser necesario ampliar las pruebas para buscar a individuos en el extremo más leve del espectro o que podrían ser asintomáticos”.
Sin embargo, de acuerdo con la nueva directriz de los Centros para el Control y la Prevención de Enfermedades de Estados Unidos (CDC), no es necesario hacer la prueba a quienes hayan tenido estrecho contacto con personas infectadas y que no se sienten enfermas. La agencia había recomendado previamente a las autoridades locales de salud que realizaran la prueba a quienes hubieran estado durante más de 15 minutos a 1,8 metros (6 pies) o menos de una persona infectada.
Van Kerkhove dijo que los países estaban en libertad de adaptar las guías de la OMS para la realización de pruebas a sus propias necesidades, y que aunque las pruebas son importantes en sí, es igualmente crucial tener los resultados con rapidez.
“Lo que es realmente importante es que las pruebas sean utilizadas como una oportunidad para definir casos activos a fin de poderlos aislar y dar seguimiento al rastreo de contactos”, apuntó. “Esto es realmente esencial para romper las cadenas de contagio”.
Van Kerkhove también expresó que le “preocupa un poco” que el uso de mascarillas haga que algunas personas crean que no necesita guardar una distancia segura de las demás.
“Estamos viendo que la gente ya no está observando más el distanciamiento físico”, declaró Van Kerkhove. “Aun si utilizas mascarilla, todavía necesitas mantener el distanciamiento físico de por lo menos un metro e incluso más si es posible”.
También el jueves, el jefe de la OMS para Europa, doctor Hans Kluge, advirtió que el coronavirus es un “tornado de cola larga” y que el aumento del número de casos entre los jóvenes podría llegar a las personas mayores, que son más vulnerables, y provocar un aumento de las cifras de mortalidad.
Señaló que es más probable que los jóvenes entren en contacto más cercano con los ancianos a medida que el frío vaya llegando a Europa y las familias muden sus actividades al interior.
Fuente: AP
28 de Agosto 2020 /
El coronavirus impacta más a los hombres. Los científicos empiezan a comprender por qué
Las mujeres producen una respuesta inmunológica más poderosa que los hombres, según un nuevo estudio.
El coronavirus puede infectar a cualquiera, joven o viejo, pero los hombres mayores tienen hasta el doble de posibilidades de enfermarse gravemente y morir que las mujeres de la misma edad.
¿Por qué? El primer estudio que examinó la respuesta inmunológica diferenciada por sexo arrojó una pista: los investigadores concluyeron que los hombres producen una respuesta inmunológica más débil al virus que las mujeres.
Los hallazgos, publicados el miércoles en la revista Nature, sugieren que los hombres, sobre todo los mayores de 60 años, podrían necesitar más de las vacunas para protegerse contra la infección.
“La infección natural está fallando claramente” para suscitar respuestas inmunológicas adecuadas en los hombres, dijo Akiko Iwasaki, inmunóloga de la Universidad de Yale que dirigió el trabajo.
Los resultados son congruentes con lo que se sabe sobre las diferencias de sexo tras varios desafíos al sistema inmunológico.
Las mujeres desarrollan respuestas inmunológicas más rápidas y fuertes, quizás porque sus cuerpos están preparados para combatir los patógenos que amenazan a los niños no nacidos o recién nacidos.
Pero con el tiempo, un sistema inmunológico en estado constante de alerta máxima puede ser perjudicial. Por ejemplo, la mayoría de las enfermedades autoinmunes —que se caracterizan por una respuesta inmunológica demasiado fuerte— son mucho más frecuentes en las mujeres que en los hombres.
“Lo que vemos son las dos caras de la misma moneda”, dijo Marcus Altfeld, un inmunólogo del Instituto Heinrich Pette y del Centro Médico Universitario de Hamburg-Eppendorf en Alemania.
Los hallazgos enfatizan la necesidad de que las compañías que buscan vacunas contra el coronavirus analicen sus datos por sexo y también pueden influir en las decisiones sobre la dosis, dijeron Altfeld y otros expertos.
“Se podrían imaginar escenarios en los que una sola dosis de una vacuna podría ser suficiente en individuos jóvenes o tal vez en mujeres jóvenes, mientras que los hombres mayores podrían necesitar tres dosis de la vacuna”, dijo Altfeld.
Las compañías en busca de las vacunas contra el coronavirus aún no han publicado datos clínicos analizados según el sexo de los participantes, pero la Administración de Alimentos y Medicamentos (FDA por su sigla en inglés) les ha pedido que lo hagan, así como por origen racial y étnico, dijo el doctor William Gruber, uno de los vicepresidentes de Pfizer.
El equipo de Iwasaki analizó las respuestas inmunológicas de 17 hombres y 22 mujeres que fueron hospitalizados poco después de haber sido infectados por el coronavirus. Los investigadores recolectaron sangre, hisopos nasofaríngeos, saliva, orina y heces de los pacientes cada tres a siete días.
El análisis excluyó a los pacientes con respiradores y a los que tomaban medicamentos que afectan al sistema inmunológico “para asegurarse de que estábamos midiendo la respuesta inmunológica natural al virus”, dijo Iwasaki.
Los investigadores también analizaron los datos de otros 59 hombres y mujeres que no cumplían con estos criterios.
Sobre todo, los científicos encontraron que el cuerpo de las mujeres producía más células T, que pueden matar a las células infectadas con virus y evitar que la infección se propague.
Los hombres mostraron una activación mucho más débil de las células T, y ese rezago se vinculó con cuán enfermos se pusieron. Cuanto más mayores eran los hombres, más débiles eran las respuestas de las células T.
“Cuando envejecen, pierden su capacidad de estimular las células T”, dijo Iwasaki. “Si prestas atención a los que de verdad fallaron en la producción de células T, fueron los que empeoraron con la enfermedad”.
Pero “las mujeres mayores —incluso las muy mayores, como las de 90 años— aún tienen una respuesta inmunológica bastante buena y aceptable”, agregó.
En comparación con los trabajadores de la salud y los sujetos de control sanos, todos los pacientes tenían en la sangre niveles elevados de citoquinas, proteínas que hacen que el sistema inmunológico actúe. Algunos tipos de citoquinas, llamadas interleucina-8 e interleucina-18, estaban elevadas en todos los hombres pero solo en algunas mujeres.
Según los investigadores, las mujeres que tenían altos niveles de otras citoquinas se enfermaban más gravemente. A esas mujeres les iría mejor si se les dieran medicamentos que atenúan esas proteínas, dijo Iwasaki.
El estudio tiene limitaciones. Fue pequeño, y los pacientes eran mayores de 60 años en promedio, lo que hace difícil evaluar cómo cambia la respuesta inmunológica con la edad.
“Sabemos que la edad está demostrando ser un factor muy importante en los resultados de la COVID-19, y la intersección de la edad y el sexo debe explorarse”, dijo Sabra Klein, experta en vacunas de la Escuela Bloomberg de Salud Pública de Johns Hopkins.
El estudio tampoco ofreció explicación para las diferencias entre hombres y mujeres. Debido a que las mujeres ya habían pasado la menopausia, en promedio, “es dudoso que las hormonas esteroideas sexuales estén involucradas”, dijo Klein.
Aún así, los nuevos hallazgos son “emocionantes” porque empiezan a explicar por qué a los hombres les va tan mal con el coronavirus, añadió: “Las respuestas más robustas de las células T en las mujeres mayores podrían ser una pista importante para la protección y deben explorarse más”.
Apoorva Mandavilli es reportera del Times y se enfoca en ciencia y salud global. En 2019 ganó el premio Victor Cohn a la Excelencia en Reportaje sobre Ciencias Médicas. @apoorva_nyc
*Copyright: 2020 The New York Times Company via Infobae
27 de agosto 2020 /
OMS: repuntan contagios de COVID-19 en Europa
La Organización Mundial de la Salud (OMS) dice que Europa tiene un significativo repunten casos de COVID-19 durante las últimas dos semanas, con 32 de los 55 países y territorios experimentando aumentos en las tasas de infección de más del 10 por ciento.
Hablando con los reporteros en una conferencia virtual en Copenhagen, el director de la OMS para Europa, el doctor Hans Kluge, dijo que buena parte de ese repunte de casos ha sido entre jóvenes.
Kluge dijo que mientras los jóvenes tienden a ser más saludables y el virus no ha sido tan severo en ellos, al enfriarse el clima en Europa, ellos tienden a pasar más tiempo en lugares cerrados donde tienen más contacto con personas mayores y otros más vulnerables. Indicó que eso podría resultar en un repunte mayor de más hospitalizaciones y muertes.
Pero también indicó que las autoridades sanitarias y otros funcionarios están en una mejor posición y más preparados que en febrero cuando el continente estaba en la cúspide del brote de coronavirus.
“Ahora sabemos lo que se tiene que hacer”, dijo Kluge. Hizo un llamado a los gobiernos regionales a implementar comunicaciones sobre los riesgos, más pruebas y rastreo de contactos, y a la población que siga las recomendaciones de medidas de prevención.
Fuente: VOA
El director científico de Moderna dijo que algunas personas enfermarán a pesar de la vacuna contra el coronavirus y que una segunda dosis daría más protección
El director científico de la biotecnológica Moderna se dijo este jueves “muy contento” de los resultados de su vacuna contra la COVID-19, que generó una respuesta inmune prometedora incluso en pacientes de edad avanzada, aunque advirtió que “ninguna vacuna es efectiva al 100%”.
En una entrevista con el diario español El País, el médico israelí Tal Zaks admitió que para que el producto de Moderna sea eficaz necesitará probablemente de la aplicación de dos dosis, lo cual supone un desafío logístico y operativo que “requerirá más recursos”. “Si se necesitan dos inyecciones para deshacerse de esta pandemia, encontraremos una manera de poner dos inyecciones”, dijo.
La vacuna experimental de Moderna contiene material genético llamado ARN mensajero, o ARNm, que los científicos esperan que provoque que el sistema inmunológico luche contra el coronavirus.
En mayo pasado, la compañía publicó datos preliminares que mostraban que la vacuna producía anticuerpos en unos 45 adultos sanos, si bien la comunidad científica ha advertido en varias ocasiones a la compañía que su estudio de fase uno era pequeño y que los resultados pueden diferir para otras poblaciones. Este miércoles, la empresa informó que su vacuna contra la COVID-19 generó una respuesta inmune “prometedora” también en pacientes de edadavanzada tras llevar a cabo un ensayo clínico de etapa inicial y probar su prototipo en 10 adultos de entre 56 y 70 años y en otros 10 mayores de 71 años
“Decidimos probar con dos dosis porque, dada la gravedad de esta pandemia, no queremos asumir riesgos”, explicó Zaks. “Quiero ofrecer la mayor protección posible. Y esto se consigue con una segunda dosis”.
Desde el mes pasado, Moderna se encuentra inmersa en sus pruebas de etapa tardía para su vacuna y espera contar con al menos 30.000 participantes.
De cara a esta última fase, Zaks dijo que su mayor preocupación es “que no haya suficientes personas que se infecten y tengan la enfermedad durante el ensayo”.
“Es estupendo para la sociedad que la situación esté bajo control y el virus desaparezca”, aclaró. Sin embargo ”si no hay casos, no sabremos si la vacuna es eficaz”, ya que la realización de un ensayo clínico con un grupo de control que recibe un placebo es fundamental para testear la seguridad del producto.
Por otra parte, el científico israelí advirtió que “ninguna vacuna es efectiva al 100%” y que “algunas personas enfermarán a pesar de mi vacuna”.
De allí, la importancia de tener datos para poder explicarle al público la inexistencia de cualquier vínculo entrela vacuna y una potencial enfermedad que pueda surgir. “Como promotores del ensayo, queremos asegurarnos de que tenemos datos que confirmen la eficacia y la seguridad de esta vacuna antes de empezar la campaña de vacunación”, dijo.
Zaks también se refirió el riesgo de forzar los tiempos para desarrollar un producto que pueda poner fin a la pandemia, algo que, antes los potenciales efectos adversos a largo plazo, abre “un debate muy difícil sobre el riesgo y el beneficio” .
“Cada persona, para querer vacunarse, tendrá que estar tranquila respecto a que la vacuna es suficientemente segura y probablemente eficaz”, consideró, por lo que “cuantos más datos tengamos, mejor”.
Por otra parte, vacunarse “también es una elección individual”. “No creo que nadie vaya a imponer vacunas obligatorias”, dijo el científico.
Zaks también se refirió a la controversia sobre el precio de las vacunas. AstraZeneca y Johnson & Johnson, que desarrollan otras vacunas muy prometedoras, se comprometieron a vender “al costo” sus productos. Solo Moderna dijo que no la venderá al costo, pese a haber recibido 536 millones en fondos del gobierno estadounidense.
La vacuna de Moderna, además, será sensiblemente más costosa en comparación a la de sus competidores, con un precio estimado de entre USD 50 y 60 por cada dosis, frente a los USD 3 y 4 de la de AstraZeneca.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/BE5PAYNROBOI6ALSJML3CPNXKE.jpg) Foto de archivo del logo de Moderna en las oficinas centrales de la ccompañía en Cambridge, Massachusetts. May 18, 2020. REUTERS/Brian Snyder
Foto de archivo del logo de Moderna en las oficinas centrales de la ccompañía en Cambridge, Massachusetts. May 18, 2020. REUTERS/Brian SnyderZaks aseguró que el precio de su vacuna es “más que razonable respecto a la inversión”. “Quizá otras empresas pueden ofrecer sus vacunas gratis: es su elección y quizá pueden permitírselo. Pero no creo que haya que esperar de nosotros que podamos hacer esto”, dijo.
El médico israelí también habló sobre la venta de acciones de Moderna por un valor de millones de dólares en los últimos meses por parte de él y otros ejecutivos de la empresa, algo que alimentó las sospechas sobre una supuesta manipulación de mercado a través del uso de información privilegiada. Muchos ejecutivos cambiaron sus planes de venta después de los resultados preliminares prometedores del primer ensayo, según revelaron varios medios estadounidenses.
Las acciones de Moderna, que nunca ha lanzado un producto al mercado durante sus 10 años de existencia, se han disparado hasta en un 380% desde el comienzo del año cuando surgieron noticias de su prometedor potencial para producir una vacuna contra el coronavirus.
Consultado al respecto, Zaks dijo que cuando preparó su plan de venta “todavía no habíamos inyectado la vacuna a nadie”.
“Tenía un poco de dinero y necesitaba diversificar lo que tenía”, se defendió. “Mirando atrás, no sé si fui estúpido, pero no lo puedo cambiar”.
Fuente: Infobae
Corea del Sur podría entrar en cuarentena por repunte de virus
Corea del Sur reportó el jueves 441 nuevos casos de coronavirus, su peor dato diario en meses, lo que hace que parezca inevitable que se decreten medidas de cuarentena ante el descontrol en los contagios.
El número de casos en el país ha aumentado en casi 4.000, y durante los últimos 14 días registró incrementos diarios de tres dígitos, datos que llevaron a los expertos en salud a advertir que los hospitales están saturándose.
Los 441 casos reportados el jueves representan el mayor incremento diario desde los 483 reportados el 7 de marzo. Los Centros para el Control y Prevención de Enfermedades surcoreanos dijeron que 315 de ellos estaban en el área metropolitana de Seúl, donde viven la mitad de los 51 millones de habitantes del país y donde los trabajadores sanitarios han tenido problemas para rastrear infecciones vinculadas a varias fuentes, incluyendo iglesias, restaurantes, escuelas y trabajadores.
La Asamblea Nacional en Seúl cerró y más de una docena de legisladores del partido gobernante tuvieron que ponerse bajo aislamiento el jueves tras el positivo de un periodista que cubrió una reunión de los líderes de la formación.
Se han reportado contagios en grandes ciudades y pueblos en todo el país, incluyendo Gwangju, Busan, Daejeon y Daegu, una región del sureste que fue el epicentro de un enorme brote en febrebro y marzo, que quedó estabilizado en abril.
Las autoridades de salud han descrito el brote actual como la mayor crisis en el país desde la aparición del COVID-19.
Si las medidas de distanciamiento social adoptadas hasta el momento — que incluyen la prohibición de grandes reuniones, el cierre de iglesias y locales de ocio nocturno, la prohibición de asistir a eventos deportivos profesionales y el cierre de la mayoría de las escuelas — no frenan la propagación del virus, las autoridades dijeron que se pasará al “Nivel 3”, que supone limitar las reuniones a 10 personas y pedir a las empresas que permitan el teletrabajo.
Por su parte, India registró su récord diario de nuevas infecciones con 75.760 luego de aumentar el número de pruebas de detección realizadas, elevando el total nacional por encima de los 3,3 millones de pacientes. El Ministerio de Salud reportó además 1.023 decesos a causa del virus en las últimas 24 horas, para un total de 60.472.
El país lleva dos semanas registrando más de 60.000 nuevos pacientes de COVID-19 al día. Con un promedio de más de 800.000 tests diarios, India realiza pruebas ahora a más de 27.000 personas por cada millón de habitantes, explicó el Ministerio.
Corea del Norte comunicó a la Organización Mundial de la Salud (OMS) que, hasta el 20 de agosto, realizó pruebas de coronavirus a 2.767 personas sin detectar positivos. En un correo electrónico a The Associated Press, Edwin Salvador, representante de la OMS para Corea del Norte, señaló que Pyongyang está monitoreando a 1.004 ciudadanos que están bajo cuarentena.
El Norte dijo a la OMS que 29.961 personas, entre ellas 382 extranjeros, pasaron por aislamiento, agregó Salvador. La hermética nación no ha confirmado ningún caso de COVID-10, una afirmación de la que desconfían observadores externos. El país anunció el aislamiento de una ciudad fronteriza en julio luego de reportar que una persona tenía síntomas del virus. Según Salvador, la OMS no ha recibido aún información sobre el supuesto caso. Las fronteras norcoreanas están cerradas excepto para la llegada de envíos relacionados con la pandemia a través del paso fronterizo de Sinuiju-Dandong con China, añadió.
China sumó su 11mo día sin transmisiones locales del virus mientras finaliza los esfuerzos de contención de sus últimos brotes. Las autoridades chinas reportaron ocho nuevas infecciones importadas y dijeron que 324 personas siguen en tratamiento. El país registró 4.634 decesos por el virus entre sus 85.004 casos. La región de Urumqi, en el extremo occidental de la nación y que fue el último gran foco de contagios con más de 300 casos, ha relajado sus medidas de cuarentena en comunidades que quedaron aisladas para frenar la propagación del COVID-19.
Fuente: AP
26 Agosto 2020 /
Ya hay más de 180,000 muertos por COVID-19 en EEUU
WASHINGTON – Estados Unidos rebasó este miércoles las 180,000 muertes por coronavirus, el único país en lo que va de la pandemia en alcanzar esta marca.
EEUU se mantiene como el país más afectado por el brote con 5,814,295 casos y 180,022 muertes, según el recuento independiente de NBC News este miércoles a la 1 p.m. ET.
Texas se convirtió el lunes en el tercer estado en superar los 600,000 casos de coronavirus (612,632 casos y 11,980 decesos), después de que Florida superase esta marca el domingo (608,722 infectados, 10,871 muertes).
California se mantiene como el estado con más contagios de COVID-19 (682,420 casos, 12,413 fallecimientos).
Cinco estados ya han superado las 10,000 muertes por COVID-19 cada uno: Nueva York, Nueva Jersey, California, Texas y Florida.
Nueva York sigue siendo el estado con más decesos (436,800 contagios, 33,735 muertes), seguido por Nueva Jersey (193,582 casos y 15,954 fallecimientos).
Le siguen: Georgia, con 258,354 casos y 5,262 muertes; Illinois, con 224,887 contagios y 8,126 fallecimientos.
Después de que estados como Nueva York y Nueva Jersey, ubicados en la costa Este, fueran azotados por la pandemia en los meses posteriores a la llegada de la enfermedad al país, los casos se han trasladado a zonas como California, Florida y Texas, cuyas autoridades han debido retroceder en sus planes de reapertura.
El balance provisional de fallecidos ha superado ya con creces la cota más baja de las estimaciones iniciales de la Casa Blanca, que proyectó en el mejor de los casos entre 100,000 y 240,000 muertes a causa de la pandemia.
El Instituto de Métricas y Evaluaciones de Salud (IHME) de la Universidad de Washington, en cuyos modelos de predicción de la evolución de la pandemia se fija a menudo la Casa Blanca, calcula que para las elecciones presidenciales del 3 de noviembre EEUU habrá superado los 230,000 fallecidos por COVID-19.
Fuente: Telemundo
Florida reporta tasa de positivos a coronavirus menor a 10% por dos semanas seguidas
Los casos de coronavirus en Florida llegaron el miércoles a 608,722 luego de reportarse 3,220 nuevos positivos y 153 fallecimientos adicionales, informó el Departamento de Salud.
En total se reportaron los resultados de 65,295 pruebas con una tasa de positividad del 5.75 por ciento, manteniéndose por debajo del 10 por ciento durante 14 días consecutivos.
La tasa de nuevos casos positivos en Miami-Dade cayó a 7.7 por ciento, la segunda más baja en meses, mientras la de Broward subió levemente a 5.8 por ciento.
En la última semana se ha notificado de 24,675 nuevos casos: 3,220 el miércoles, 2,673 el martes, 2,258 el lunes, 2,974 el domingo, 4,311 el sábado, 4,684 el viernes y 4,555 el jueves. El promedio de positivos al COVID-19 de la última semana es de 3,525 por día.
Miami-Dade tiene ahora 154,135 casos y Broward 69,833. Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 10,733 personas por el COVID-19. Otras 139 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 10,872.
Solo en Miami-Dade han fallecido 2,317 personas por el COVID-19 y en Broward 1,160.
Además, el condado Palm Beach tiene 41,013 casos positivos y Monroe 1,700. Un total de 37,404 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough registra 36,157 casos y Orange tiene 35,083 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 18,207 positivos y el condado Collier 11,376 .
Fuente: Telemundo51
Vacunas nasales: según un estudio, podrían ser más efectivas para prevenir el COVID-19
En los ocho meses que ya lleva la pandemia del coronavirus en el mundo nos hemos acostumbrado al seguimiento cotidiano de los números: de contagios, de muertos, de recuperados, de camas de terapia intensiva y de respiradores disponibles.
En las últimas semanas, una nueva carrera se ha sumado a nuestras listas de seguimiento: la de los avances de la vacuna contra el coronavirus. Pese a que generalmente el desarrollo de una vacuna implica un proceso complejo que toma años, la crisis global abierta por el COVID-19 ha empujado a los gobiernos, las autoridades científicas y a las empresas privadas a dedicar recursos de forma nunca antes vista.
Recientemente, estudios en ratones y monos mostraron que las vacunas nasales pueden proteger a los animales del nuevo coronavirus, y que tales vacunas podrían ser más efectivas que una forma inyectada de la misma vacuna. Tales investigaciones fueron publicadas en las prestigiosas revistas científicas Nature, Science y National Center for Biotechnology Information.
Los científicos de la Facultad de Medicina de la Universidad de Washington en St. Louis desarrollaron una vacuna que se dirige al virus SARS-CoV-2, se puede administrar en una dosis por la nariz y es eficaz para prevenir la infección en ratones susceptibles al nuevo coronavirus. Ahora planean probar la vacuna en primates no humanos y humanos para ver si es segura y efectiva para prevenir la infección por COVID-19.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/GYCJ3F77MGLA7LZ4X72S4U3RGM.jpg) A diferencia de otras vacunas COVID-19 en desarrollo, esta se administra por la nariz, a menudo el sitio inicial de la infección (REUTERS)
A diferencia de otras vacunas COVID-19 en desarrollo, esta se administra por la nariz, a menudo el sitio inicial de la infección (REUTERS)Los autores principales de la investigación, David Curiel y Michael S. Diamond, y sus colegas crearon una vacuna candidata que codifica la proteína de pico SARS-CoV-2, que el virus usa para invadir las células. Luego, administraron la vacuna a ratones modificados mediante bioingeniería que tenían receptores humanos para la proteína.
Después de ser inyectados con la vacuna y luego expuestos al SARS-CoV-2, los ratones no mostraron virus infecciosos en sus pulmones, pero sí albergaban pequeñas cantidades de ARN viral. Por el contrario, los ratones a los que se les insertó la vacuna en la nariz antes de la exposición no tenían ARN viral medible en sus pulmones. Esta y otra evidencia sugiere que la vacuna nasal evitó por completo la infección, dicen los autores.
A diferencia de otras vacunas COVID-19 en desarrollo, esta se administra por la nariz, a menudo el sitio inicial de la infección. En el nuevo estudio, los investigadores encontraron que la vía de administración nasal creaba una fuerte respuesta inmune en todo el cuerpo, pero era particularmente efectiva en la nariz y el tracto respiratorio, evitando que la infección se apoderara del cuerpo.
“Nos sorprendió gratamente ver una fuerte respuesta inmune en las células del revestimiento interno de la nariz y las vías respiratorias superiores, y una profunda protección contra la infección con este virus”, aseguró Diamond, profesor de microbiología molecular y de patología e inmunología. “Estos ratones estaban bien protegidos de la enfermedad. Y en algunos de los ratones, vimos evidencia de inmunidad esterilizante, donde no hay ningún signo de infección después de que el ratón es desafiado con el virus”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/FPDT6P74AUPOAOK6BWB3PC3CBE.jpg) Los investigadores dijeron que el estudio es prometedor, pero advirtieron que la vacuna hasta ahora solo se ha estudiado en ratones (REUTERS)
Los investigadores dijeron que el estudio es prometedor, pero advirtieron que la vacuna hasta ahora solo se ha estudiado en ratones (REUTERS)Para desarrollar la vacuna, los investigadores insertaron la proteína de pico del virus, que el coronavirus usa para invadir las células, dentro de otro virus, llamado adenovirus, que causa el resfriado común. Pero los científicos modificaron el adenovirus, dejándolo incapaz de causar enfermedades. El adenovirus inofensivo transporta la proteína en forma de pico a la nariz, lo que permite al cuerpo montar una defensa inmunitaria contra el virus SARS-CoV-2 sin enfermarse. En otra innovación más allá de la administración nasal, la nueva vacuna incorpora dos mutaciones en la proteína de pico que la estabilizan en una forma específica que es más propicia para la formación de anticuerpos contra ella.
“Los adenovirus son la base de muchas vacunas en investigación para COVID-19 y otras enfermedades infecciosas, como el virus del Ébola y la tuberculosis, y tienen buenos registros de seguridad y eficacia, pero no se han realizado muchas investigaciones con la administración nasal de estas vacunas”, dijo Curiel, profesor distinguido de oncología radioterápica. Y añadió: “Todas las demás vacunas de adenovirus en desarrollo para COVID-19 se administran mediante inyección en el brazo o en el músculo del muslo. La nariz es una vía nueva, por lo que nuestros resultados son sorprendentes y prometedores.También es importante que una sola dosis produzca una dosis tan sólida respuesta inmune. Las vacunas que requieren dos dosis para una protección completa son menos efectivas porque algunas personas, por diversas razones, nunca reciben la segunda dosis“.
Aunque existe una vacuna contra la influenza llamada FluMist que se administra por la nariz, utiliza una forma debilitada del virus vivo de la influenza y no se puede administrar a ciertos grupos, incluidos aquellos cuyo sistema inmunológico está comprometido por enfermedades como el cáncer, el VIH y diabetes. Por el contrario, la nueva vacuna intranasal COVID-19 en este estudio no usa un virus vivo capaz de replicarse, lo que presumiblemente lo hace más seguro.
Los investigadores dijeron que el estudio es prometedor, pero advirtieron que la vacuna hasta ahora solo se ha estudiado en ratones. “Pronto comenzaremos un estudio para probar esta vacuna intranasal en primates no humanos con un plan para pasar a ensayos clínicos en humanos lo más rápido posible”, advirtió Diamond. “Somos optimistas, pero esto debe continuar pasando por los canales de evaluación adecuados. En estos modelos de ratón, la vacuna es altamente protectora. Esperamos comenzar la próxima ronda de estudios y, finalmente, probarla en personas para ver si podemos inducir el tipo de inmunidad protectora que creemos que no solo evitará la infección sino que también frenará la transmisión pandémica de este virus“, concluyó el especialista.
Fuente: Infobae
25 de agosto 2020 /
EE.UU.: baja el número de nuevos casos de coronavirus
El número de casos confirmados de coronavirus está bajando en Estados Unidos_algo que los expertos atribuyen, al menos en parte, a un aumento en el uso de mascarillas_, pero la enfermedad sigue cobrando casi 1.000 vidas cada día en el país.
Unos 43.000 nuevos casos están siendo reportados diariamente en Estados Unidos, una baja de 21% comparados con inicios de agosto, de acuerdo con datos compilados por la Universidad Johns Hopkins. Aunque Estados Unidos, India y Brasil siguen teniendo los números más elevados de nuevos casos en el mundo, la tendencia a la baja es alentadora.
«Es una noticia profundamente esperanzadora”, dijo la doctora Monica Gandhi, experta en enfermedades infecciosas de la Universidad de California, campus San Francisco, que atribuye la declinación a la reciente comprensión del público sobre cómo se disemina el virus, mayor uso de mascarillas y, posiblemente, un aumento del nivel de inmunidad.
“Esperamos que esos factores estén siendo un factor para poder controlar el virus en este país, que ha sido realmente vapuleado por la pandemia”, dijo.
Ha habido más de 5,7 millones de infecciones confirmadas y alrededor de 178.000 muertes por el virus en Estados Unidos. Globalmente, el saldo de muertes es de más de 810.000, con unos 23,7 millones de casos.
Jeffrey Shaman, experto de salud pública de la Universidad de Columbia, expresó escepticismo de que haya suficientes personas inmunes para reducir significativamente la diseminación. Pero concordó en que cambios en el comportamiento de los estadounidenses pudieran estar marcando una diferencia, recordando el impacto que las acciones de la gente tuvieron para contener el ébola en África occidental hace unos años.
“El ébola se frenó por razones que no esperábamos entonces. Fue tan horripilante que la gente dejó de tocarse entre sí”, dijo Shaman. Algo similar pudiera estar sucediendo con el coronavirus, dijo.
“Sé que no tengo el número de contactos que solía tener”, dijo Shaman. Pero si relajamos eso, ¿veremos otro brote?”
La declinación de nuevos casos reportados en Estados Unidos se produce en momentos en que las muertes siguen siendo alarmantemente altas. En las últimas dos semanas, las autoridades han reportado un promedio de 865 muertes diarias por COVID-19, una baja respecto a 1.051 al día a inicios de agosto.
Fuente: VOA
¿Pueden los mosquitos propagar el coronavirus?
No. Aunque pueden propagar algunas enfermedades, especialmente la malaria, los expertos afirman que el COVID-19 no es una de ellas.
Los Centros para el Control y Prevención de Enfermedades de Estados Unidos no tienen datos que sugieran que el coronavirus se propaga a través de los mosquitos o las garrapatas. El COVID-19 se transmite principalmente entre humanos a través de las gotitas que se esparcen al hablar, toser o estornudar. Y la Organización Mundial de la Salud apunta que una picadura de mosquito no le hará contraer la enfermedad.
¿Pero por qué no, si los mosquitos pueden transmitir otras enfermedades? Un estudio reciente ofrece una explicación. Los investigadores dicen que el virus tendría que infectar al mosquito y multiplicarse dentro de él antes de que puedan transmitirlo a los humanos. Pero esto no ocurrió cuando los investigadores inocularon el virus a tres especies de mosquitos.
Fuente: AP
24 Agosto 2020 /
OMS cautelosa con el uso de plasma sanguíneo para tratar COVID-19
La Organización Mundial de la Salud se mostró cautelosa el lunes respecto a la aprobación del uso de plasma de pacientes recuperados de COVID-19 para tratar a personas enfermas.
El organismo dijo que la evidencia sobre la efectividad del tratamiento sigue siendo de «baja calidad», incluso cuando Estados Unidos emitió el domingo una autorización de emergencia para este tipo de terapias.
«Hay una serie de ensayos clínicos en todo el mundo que analizan el plasma convaleciente en comparación con el estándar», dijo a periodistas el científico de la OMS, Soumya Swaminathan.
«Solo algunos de estos han informado resultados provisionales (…) y por el momento, todavía hay evidencia de muy baja calidad», agregó en una conferencia de prensa.
«Recomendamos que el plasma de convalecencia sea todavía una terapia experimental. Debe continuar evaluándose en ensayos clínicos aleatorios bien diseñados», afirmó Swaminathan.
El llamado «plasma convaleciente», que se ha utilizado durante mucho tiempo para tratar enfermedades, se ha convertido en el último punto de atención política en la carrera por encontrar terapias para el COVID-19. El plasma sanguíneo, – rico en anticuerpos-, puede brindar beneficios a quienes luchan contra la enfermedad, pero la evidencia no ha sido concluyente en cuanto a cómo funciona o cuál es la mejor forma de administrarlo.
Trump y funcionarios de la Salud de Estados Unidos mostraron el domingo esperanzas en su uso.
«Llevo tiempo queriendo hacer esto», dijo Trump en una conferencia en la Casa Blanca el domingo. «Hoy tengo el placer de hacer un anuncio realmente histórico en la batalla contra el virus de China que salvará incontables vidas».
Explicó además que los estudios en Estados Unidos han conseguido «increíble éxito», y afirmó que el tratamiento en cuestión «es seguro y muy efectivo».
Estudios han revelado evidencias contradictorias respecto a esta terapia. Un estudio en China mostró que el plasma de personas que se recuperaron del coronavirus no logró marcar una diferencia en los pacientes hospitalizados, mientras que otro análisis conjunto mostró que puede reducir el riesgo de muerte.
Swaminathan dijo el lunes que uno de los desafíos es la variabilidad del plasma, ya que se extrae de muchas personas diferentes, lo que genera un producto que está menos estandarizado que los anticuerpos monoclonales elaborados en el laboratorio.
Bruce Aylward, asesor de alto rango en la Organización Mundial de la Salud, agregó que más allá de la eficacia del plasma, también existen riesgos potenciales de seguridad que deben ser examinados.
«Hay una serie de efectos secundarios», dijo Aylward, que van desde fiebre leve hasta lesiones pulmonares graves o sobrecarga circulatoria. «Por esa razón, los resultados de los ensayos clínicos son extremadamente importantes».
Fuente: VOA
EE.UU. autoriza uso de plasma sanguíneo para tratar coronavirus
El presidente de Estados Unidos, Donald Trump, respaldó el domingo la decisión de la Administración de Alimentos y Medicamentos de Estados Unidos (FDA, por sus siglas en inglés) de autorizar el uso de emergencia del plasma sanguíneo de pacientes que se han recuperado del COVID-19 como tratamiento para la enfermedad.
El plasma sanguíneo, – rico en anticuerpos-, puede brindar beneficios a quienes luchan contra la enfermedad, pero la evidencia no ha sido concluyente en cuanto a cómo funciona o cuál es la mejor forma de administrarlo.
Trump dijo al hacer el anuncio que los estudios habían obtenido una «increíble tasa de éxito». Además, afirmó que el tratamiento en cuestión «es seguro y muy efectivo».
«Llevo tiempo queriendo hacer esto», dijo Trump en una conferencia en la Casa Blanca. «Hoy tengo el placer de hacer un anuncio realmente histórico en la batalla contra el virus de China que salvará incontables vidas».
La Casa Blanca había informado temprano el domingo que Trump anunciaría un “gran avance terapéutico” referente al coronavirus. Junto a Trump estuvieron presentes en la rueda de prensa el secretario de Salud y Servicios Humanos, Alex Azar, y el doctor Stephen Hahn, jefe de la FDA.
Azar dijo que los pacientes que más se habían beneficiado del tratamiento con plasma fueron aquellos a los que se les suministró en «los primeros días de la enfermedad», así como las personas menores de 80 años que no usaron respiradores.
Trump, Azar y Hahn exhortaron a las personas que se han recuperado de coronavirus a que donen su plasma sanguíneo para apoyar el programa que comenzó en abril y ha contado con el financiamiento del gobierno estadounidense. También hace cuatro meses comenzó la recolección de plasma de personas recuperadas.
En la conferencia se supo que continúan obteniendo información sobre este tratamiento y sobre los resultados en los pacientes a los que se les está aplicando.
También se conoció que los doctores que participaron en el proyecto no solo evaluaron este estudio, sino que se nutrieron de una docena de investigaciones en torno al tratamiento.
El anuncio llega un día después de que el presidente Trump acusó a la agencia de impedir el lanzamiento de vacunas y terapias contra el coronavirus por razones políticas.
El anuncio de la FDA de una llamada «autorización de uso de emergencia» también se produce en vísperas de la Convención Nacional Republicana que comienza el lunes, donde se espera que Trump será nominado como candidato presidencial para conseguir su segundo mandato.
Trump había escrito en su cuenta de Twitter el sábado que «el Estado profundo o quien sea» en la FDA estaba dificultándole a las farmacéuticas inscribir a personas en ensayos clínicos para probar vacunas y terapias contra el coronavirus.
«Obviamente, están esperando retrasar la respuesta hasta después del 3 de noviembre. Hay que concentrarse en la velocidad, y salvar vidas», escribió Trump en un tuit, etiquetando al comisionado de la FDA, Stephen Hahn.
Pero el domingo Trump hizo un giro en su discurso, al agradecer a la FDA por acelerar el proceso de autorización de este tratamiento.
La FDA declaró que la evidencia preliminar sugiere que el plasma sanguíneo puede disminuir la mortalidad y mejorar la salud de los pacientes cuando se administra en los primeros tres días de su hospitalización.
No quedó claro de inmediato cuál sería el impacto de esta decisión.
La pandemia ha remecido a Estados Unidos, donde han muerto más de 176.000 personas y casi 5.7 millones han sido contagiados con el COVID-19.
Países de la región como Costa Rica, El Salvador y Bolivia realizan pruebas para utilizar el plasma sanguíneo en tratamientos contra el nuevo coronavirus.
Fuente: VOA
23 Agosto 2020 /
Los rebrotes en Europa y Asia encendieron todas las alertas: las autoridades y los expertos temen una segunda ola mundial de coronavirus
Las cifras no paran de crecer. Desde que apareció en China en diciembre, la enfermedad deja ya más de 805.000 muertos y ha contagiado a unos 23,2 millones de personas, según un balance de AFP a partir de fuentes oficiales. América Latina y el Caribe es la región más afligida, con más de 258.000 muertos y unos 6,7 millones de contagios.
En Europa, los retornos de vacaciones de verano son fuente de contagio en países como Italia, España, Francia y Alemania, en momentos en que se prepara en la región el inicio del nuevo año escolar. ”Estamos en una situación de riesgo”, la pandemia “nunca se ha detenido”, dijo el ministro de Sanidad francés, Olivier Véran, en una entrevista con el Journal du Dimanche.
Incluso Corea del Sur, que fue considerado un ejemplo en la lucha contra la pandemia, registró en las últimas 24 horas el mayor número de casos diarios (397) desde principios de marzo.
Ante este recrudecimiento, las autoridades extendieron a partir de este domingo a todo su territorio las restricciones ya en vigor en la capital, desde los encuentros deportivos a puerta cerrada hasta el cierre de los museos. ”La situación es muy grave y seria y estamos al borde de una pandemia a nivel nacional”, afirmó la responsable del Centro de Control y Prevención de Enfermedades de Corea del Sur (KCDC), Jung Eun-kyeong.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/4IPLY7SM6UBNKFUG3AWHNUH56E.jpg) Imagen de archivo de un hombre y sus hijos con mascarillas andando con bicicleta por Hanói, Vietnam. 27 julio 2020. REUTERS/Kham
Imagen de archivo de un hombre y sus hijos con mascarillas andando con bicicleta por Hanói, Vietnam. 27 julio 2020. REUTERS/KhamMás de la mitad de las muertes por covid-19 en el planeta se registraron en cuatro países: Estados Unidos con cerca de 180.000 decesos, Brasil (unos 115.000), México (más de 60.000) e India. India, segunda nación más poblada del planeta después de China, superó este domingo la barrera de los tres millones de casos, al reportar 69.239 nuevos contagios. Sumó 912 muertes para un total de 56.706 decesos, según datos oficiales.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/5SP2OJNCDRDMZ54FWB2K3B2H2U.jpg) Un hombre que lleva equipo de protección personal está de pie junto al cuerpo de un familiar que murió debido a la enfermedad coronavirus (COVID-19), antes de ser cremado en un crematorio en Nueva Delhi, India, el 22 de agosto de 2020. REUTERS/Adnan Abidi
Un hombre que lleva equipo de protección personal está de pie junto al cuerpo de un familiar que murió debido a la enfermedad coronavirus (COVID-19), antes de ser cremado en un crematorio en Nueva Delhi, India, el 22 de agosto de 2020. REUTERS/Adnan Abidi
\El agua vuelve a hervir
Para las autoridades no está siendo fácil controlar las idas y venidas de los veraneantes a las playas, y las reuniones sociales, sobre todo en los jóvenes.
En Perú, 13 personas murieron asfixiadas cuando la policía allanó una discoteca en Lima donde 120 personas participaban en una fiesta la noche del sábado, al inicio del toque de queda dominical por la pandemia. Con 27.453 muertos, Perú, que prohibió las reuniones sociales, es el tercer país en América Latina en decesos por la pandemia después de Brasil y México.
Uno de los países europeos más golpeados por el virus, Italia, con más de 35.000 muertos, superó los 1.000 nuevos casos en las últimas 24 horas, muchos de ellos en Roma y en gran parte por los viajes de vacaciones. Desde hace cinco días, en Italia se ordenó el cierre de discotecas y se impuso en las calles la mascarilla, cuya obligatoriedad también se extiende en ciudades de Francia, y desde hace días en amplios sectores de París, ante una media de unos 4.000 nuevos casos diarios.
También en Alemania, las infecciones aumentaron en los últimos días (más de 2.000 diarios), debido al regreso masivo de alemanes que pasaron vacaciones en zonas de riesgo en el extranjero.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/N2TRWNER7HFYPGCOURFILM7MW4.jpg) Un hombre con una máscara protectora tira de una carreta pasando por un mural mientras continúa el brote de la enfermedad coronavirus (COVID-19) en Yakarta, Indonesia, el 23 de agosto de 2020. REUTERS/Willy Kurniawan
Un hombre con una máscara protectora tira de una carreta pasando por un mural mientras continúa el brote de la enfermedad coronavirus (COVID-19) en Yakarta, Indonesia, el 23 de agosto de 2020. REUTERS/Willy KurniawanEn Irlanda, las autoridades restringieron las reuniones a un máximo de seis personas en un lugar cerrado. Y en Reino Unido y España, las autoridades han vuelto a confinar varias zonas.
«El riesgo es que, después de quitar suavemente la tapa de la olla, el agua vuelva a hervir», insistió el ministro francés.
Francia impuso el uso «sistemático» de la máscara en las aulas a principios de septiembre. De hecho, la Organización Mundial de la Salud (OMS) recomendó su uso para «los niños de 12 años o más en las mismas condiciones que los adultos».
“No supo llevar la pandemia”
Mientras la pandemia sigue extendiéndose, las carencias en los hospitales, el agotamiento y las bajas remuneraciones del personal médico, y la falta de asistencia para las poblaciones más pobres, siguen provocando malestar y protestas.
En Guatemala, decenas protestaron el sábado para exigir la renuncia del presidente Alejandro Giammattei. «No supo llevar la pandemia (…) no está sabiendo llevar el gobierno; lo más digno es que renuncie», dijo a la AFP Gabriela Morales, frente al Palacio Nacional.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/KRAI27N53I2XWBGGHOZS7ASFJY.jpg) Un pariente escribe el nombre de María Eugenia, de 71 años, que murió de la enfermedad coronavirus (COVID-19), en la puerta del nicho con sus restos en el Cementerio Municipal de Nezahualcoyotl, Estado de México, México, el 21 de agosto de 2020. REUTERS/Edgard Garrido
Un pariente escribe el nombre de María Eugenia, de 71 años, que murió de la enfermedad coronavirus (COVID-19), en la puerta del nicho con sus restos en el Cementerio Municipal de Nezahualcoyotl, Estado de México, México, el 21 de agosto de 2020. REUTERS/Edgard GarridoLa policía israelí anunció el domingo que detuvo a 30 personas, tras la manifestación en la que miles de personas reclamaron la dimisión del primer ministro israelí, Benjamin Netanyahu, con lemas como «ministro del crimen». Lo acusan de corrupción y de haber gestionado mal el impacto económico de la pandemia.
Pero, con el brutal impacto del virus en la economía, muchos países han optado por reanudar actividades aún cuando la enfermedad sigue propagándose. El Salvador, por ejemplo, reabrirá el lunes los centros comerciales, restaurantes y reanudará el transporte público.
Fuente: Infobae
22 de Agosto 2020 /
OMS espera que pandemia acabe en menos de dos años
LONDRES (AP) — El director de la OMS, Tedros Adhanom Ghebreyesus, dijo el viernes que espera que el mundo pueda acabar con la pandemia de coronavirus en menos de dos años, menos del tiempo que tomó para que se detuviera la pandemia de gripe de 1918.
Tedros describió al COVID-19 como una “crisis de salud única en un siglo” y agregó que aunque la globalización ha permitido que el virus se propague más rápido de lo que lo hizo la gripe en 1918, ahora también existe tecnología para frenarlo que no estaba disponible hace un siglo.
“Esperamos acabar con esta pandemia en menos de dos años, sobre todo si podemos sumar esfuerzos”, manifestó.
Por su parte, el jefe de emergencias de la OMS, el doctor Michael Ryan, señaló que la pandemia de 1918 golpeó al mundo en tres olas, y que la segunda, que comenzó hacia finales de 1918 , fue la más devastadora.
“Este virus no exhibe un patrón similar de olas”, indicó. “Cuando el virus no está bajo control, vuelve a aparecer”. Ryan agregó que aunque los virus pandémicos con frecuencia entran en un patrón estacional, ese no parecía ser el caso con el coronavirus.
Actualmente hay más de 22 millones de casos confirmados de coronavirus en el mundo y más de 795.000 muertes, según un conteo de la Universidad Johns Hopkins.
21 de agosto 2020 /
Coronavirus cobra saldo desproporcionado a minorías en EEUU
Alrededor de 215.000 personas más que lo usual murieron en Estados Unidos en los primeros siete meses de 2020, lo que indica que el número de vidas que se perdieron por el coronavirus es mucho mayor que el saldo oficial. La mitad de los muertos fueron personas que no son de raza blanca: negros, hispanos, indígenas y, a un nivel hasta ahora no reconocido, asiáticos.
Las nuevas cifras de los Centros para el Control y la Prevención de Enfermedades (CDC por sus siglas en inglés) resaltan una marcada disparidad: las muertes entre las minorías durante la crisis han aumentado mucho más que entre los estadounidenses de raza blanca.
Para el final de julio, el saldo oficial de muertes en Estados Unidos por COVID-19 era de alrededor de 150.000. Ha aumentado desde entonces a más de 170.000.
Pero las autoridades de salud pública han sabido desde hace tiempo que algunas muertes por coronavirus, especialmente a inicios de la pandemia, fueron atribuidas a otras causas y que la crisis podría haber llevado indirectamente a la pérdida de muchas otras vidas al desalentar a personas con otros padecimientos graves a buscar tratamiento.
Un conteo de muertes por todas las causas durante el período de siete meses arroja lo que según los expertos es una imagen más completa y alarmante del desastre y sus dimensiones raciales.
Las personas de color son poco menos de 40% de la población de Estados Unidos, pero representaron aproximadamente 52% de todas las “muertes en exceso” sobre lo normal hasta el final de julio, de acuerdo con un análisis de The Associated Press y The Marshall Project, una organización noticiosa sin fines de lucro que cubre el sistema de justicia penal.
“El saldo de la pandemia muestra lo ubicuo que es el racismo estructural”, dijo Olugbenga Ajilore, economista del Center for American Progress, una organización de políticas públicas en Washington.
Los datos iniciales de casos, hospitalizaciones y muertes revelaron un efecto especialmente grande en negros, hispanos e indígenas, una disparidad atribuida a un acceso desigual a la atención médica y las oportunidades económicas, pero los incrementos en los números de muertes por razas no fueron reportados hasta ahora, como tampoco lo fue la carga desproporcionada sobre los estadounidenses de origen asiático.
Con los nuevos datos, los asiático-estadounidenses se suman a negros e hispanos entre las comunidades más azotadas, con las muertes en cada grupo arriba al menos 30% este año comparado con el promedio de los cinco años anteriores, concluye el análisis. Las muertes entre los indígenas estadounidenses subieron más de 20%, un conteo claramente menor que el real debido a la falta de datos. Las muertes entre los blancos subieron 9%.
El saldo entre los asiático-estadounidenses ha recibido menos atención, debido quizás en parte a que los números de quienes han muerto —unos 14.000 más que lo normal este año— son mucho menores que entre otros grupos. Aun así, el incremento de 355 entre los asiáticos es el segundo más elevado, después de los hispanos.
Cada año, mueren como promedio unos 1,7 millones de personas en Estados Unidos entre enero y el final de julio. Este año, la cifra fue de alrededor de 1,9 millones.
De las posibles 215.000 muertes adicionales por encima de la norma hasta el final de julio —un total que ha aumentado a hasta 235.000— la mayor parte fueron atribuidas oficialmente a infecciones con coronavirus. El resto fueron atribuidas a otras causas, incluso problemas cardíacos, hipertensión y otros tipos de padecimientos respiratorios.
CDC no ha provisto aún un desglose por razas o etnias de las muertes por otras causas. Los nuevos datos son considerados provisionales y sujetos a cambios a medida en que llegue más información. Ciertas categorías de muertes —suicidios y sobredosis de drogas, por ejemplo— a menudo requieren largas investigaciones antes de la asignación de una causa.
El efecto desproporcionado del brote en las comunidades de color no se limita a una región específica del país.
El virus azotó inicialmente las áreas urbanas de las costas este y oeste del país. ero de acuerdo con la estudiosa Carrie Henning-Smith, de la Universidad de Minnesota, esas disparidades se han visto también a medida en que el virus se disemina por el país hacia estados del sur y el oeste con grandes poblaciones rurales.
Por ejemplo, Arizona reportó casi 60% más muertes de indígenas en lo que va de año comparado con los años previos y Nuevo México registró un aumento de más de 40%. Entre los dos estados, han muerto 1.100 indígenas más que lo normal.
Fuente: AP
EEUU sobrepasa las 175,000 muertes por COVID-19 desde el inicio de la pandemia
WASHINGTON – Estados Unidos se mantiene como el país más afectado por la pandemia de COVID-19 con 5,610,667 casos y 175,597 muertes, según el recuento independiente de NBC News este viernes a la 1:30 p.m. ET
California se convirtió en el primer estado en superar los 600,000 casos (653,955 infectados, 11,822 muertes), mientras Florida ocupa la segunda posición (con 593,286 casos y 10,304 fallecidos).
Con las últimas cifras de Florida, ya son cinco los estados que han superado las 10,000 muertes por COVID-19 cada uno, incluyendo además a Nueva York, Nueva Jersey, California y Texas.
Nueva York sigue siendo el estado con más decesos (433,957 contagios, 33,688 muertes), seguido por Nueva Jersey (192,204 casos y 15,933 fallecimientos).
Le siguen: Texas con 587,491 casos y 11,247 decesos; Georgia, con 246,741 casos y 4,904 muertes; Illinois, con 215,053 contagios y 8,044 fallecimientos.
Después de que estados como Nueva York y Nueva Jersey, ubicados en la costa Este, fueran azotados por la pandemia en los meses posteriores a la llegada de la enfermedad al país, los casos se han trasladado a zonas como California, Florida y Texas, cuyas autoridades han debido retroceder en sus planes de reapertura.
El balance provisional de fallecidos ha superado ya con creces la cota más baja de las estimaciones iniciales de la Casa Blanca, que proyectó en el mejor de los casos entre 100,000 y 240,000 muertes a causa de la pandemia.
El Instituto de Métricas y Evaluaciones de Salud (IHME) de la Universidad de Washington, en cuyos modelos de predicción de la evolución de la pandemia se fija a menudo la Casa Blanca, calcula que para las elecciones presidenciales del 3 de noviembre EEUU habrá superado los 230,000 fallecidos por COVID-19.
Fuente: Telemundo 51
Brote de virus de Seúl parece propagarse por todo el país
Corea del Sur reportó el viernes su peor dato de contagios de coronavirus en meses por un brote en torno a la capital, Seúl, que parece haberse extendido a todo el país. Las 324 nuevas infecciones registradas en un día suponen la cifra más elevada desde marzo y el octavo día consecutivo con un incremento de tres dígitos.
La mayoría de los que contrajeron la enfermedad recientemente viven en la región metropolitana de Seúl, que tiene una elevada densidad de población y donde las autoridades sanitarias tratan de rastrear varios focos de contagio, incluyendo iglesias, restaurantes, escuelas y empleados.
Pero los contagios confirmados el viernes se registraron en prácticamente todas las ciudades importantes del país, incluyendo Busan, Gwangju, Daejeon, Sejong y Daegu, en el sureste del país y que fue el epicentro de un gran brote en febrero y marzo.
El nuevo dato de los Centros para el Control y Prevención de Enfermedades sitúa el total de casos nacional en 16.670, incluyendo 309 decesos.
Las autoridades de salud habían logrado contener el virus en la región de Daegu en abril ampliando el número de tests y utilizando datos de localización de celulares, registros de tarjetas de crédito e imágenes de cámaras de seguridad para seguir y aislar a los contactos, lo que permitió que el país superase ese brote sin necesidad de imponer restricciones severas sobre su economía.
Pero no estaba claro que esa fórmula pueda aplicarse ahora ya que la región de Seúl tiene muchos más habitantes y hay focos en varias zonas.
Las iglesias han sido un importante foco de contagios en la región metropolitana antes de que las autoridades decidiesen cerrarlas esta semana y ampliar las restricciones, algo a lo que se habían resistido durante meses por motivos económicos. Los clubes de ocio nocturno, karaokes, restaurantes con buffet y cibercafés también tuvieron que cerrar sus puertas y se prohibió la entrada de espectadores a partidos de béisbol y fútbol.
En India, el total de casos de coronavirus superó los 2,9 millones el viernes tras la confirmación de 68.898 infecciones más en las últimas 24 horas. El Ministerio de Salud reportó también 983 muertes, que elevan el total nacional a 54.849.
En el país se registran al menos 50.000 nuevos contagios diarios desde mediados de julio. Cuatro de sus 28 estados suman el 63% de los fallecimientos y el 54,6% de los casos.
Según el ministerio, se están realizando más de 900.000 pruebas de detección del virus al día que arrojan una tasa promedio de positivos de alrededor del 8%.
Por otra parte, Papúa Nueva Guinea dijo que suspendió la llegada de trabajadores chinos al país luego de que una empresa de minería china anunció que inmunizó a sus empleados contra el COVID-19 en un aparente ensayo de una vacuna.
Fuente: AP
20 de agosto 2020 /
La Universidad Johns Hopkins sostuvo que “puede haber un componente aéreo” en la transmisión del coronavirus
Uno de los grandes debates en torno a la transmisión del coronavirus es si el virus se puede contagiar a través del aire. Diferentes enfoques han tratado este tema, pero hasta el momento no hay una confirmación al respecto.
Sin embargo, cada vez son más las voces que sostienen que existe evidencia de esto. La doctora Lisa Maragakis, epidemióloga y especialista en enfermedades infecciosas de la Universidad Johns Hopkins, indicó que hay pruebas que sugieren “que puede haber un componente aéreo en la transmisión del virus”.
“Existe un debate científico sobre si el coronavirus se propaga por la vía aérea además de por las gotas respiratorias de mayor tamaño. Pero lo que sí sabemos es que la evidencia científica sugiere que pequeñas partículas virales pueden permanecer en el aire durante varias horas en condiciones experimentales”, indicó la especialista en un video divulgado por la universidad de Baltimore.
Al respecto, subrayó que las experiencias demuestran que en los lugares cerrados se produce “una amplia transmisión del virus”, tanto de portadores asintomáticos como de los sintomáticos.
Pese a que todo parece indicar que se pueden dar contagios a través del aire, todavía no hay una conclusión definitiva. Por eso, remarcó Maragakis, las autoridades sanitarias “siguen las directrices del Centro de Control y Prevención de Enfermedades de los Estados Unidos”: “Nos dicen que debemos tomar precauciones en los centros de salud, si podemos”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/PAJ2GDVSTK3XL7VUEFAHDGKI3E.jpg) Pese a no tener certezas sobre la posible transmisión del virus vía aérea, las autoridades mantienen las recomendaciones de evitar lugares con grandes aglomeraciones y repestar la distancia social (REUTERS/Edgard Garrido)
Pese a no tener certezas sobre la posible transmisión del virus vía aérea, las autoridades mantienen las recomendaciones de evitar lugares con grandes aglomeraciones y repestar la distancia social (REUTERS/Edgard Garrido)Por su parte, destacó que por estos motivos “es muy importante” el uso de mascarillas “en todo momento”: “Excepto cuando estamos solos en nuestra oficina, o cuando estamos en casa con nuestros familiares”.
Después de varias idas y vueltas, a principios de julio la Organización Mundial de la Salud (OMS) reconoció que la posibilidad de que el virus de la Covid-19 se transmita por vía aérea no es descartada por sus expertos.
“Sobre la posible ruta de transmisión aérea hay nuevas evidencias pero no definitivas, y esa posibilidad se ve especialmente en condiciones muy específicas, como lugares con mucha gente y poco ventiladas”, explicó la experta Benedetta Allegranzi, de la Unidad Global de Prevención de Infecciones de la OMS.
Pese a no tener certezas al respecto, Allegranzi puntualizó que la OMS sigue recomendando evitar reuniones en lugares cerrados o participar en actos con un gran número de gente, además del mantenimiento de adecuadas condiciones de ventilación, el distanciamiento social y el uso de mascarillas.
Aunque la OMS considera que el principal medio de transmisión de la Covid-19 es a través de pequeñas gotas (expelidas por los enfermos, por ejemplo al toser o al estornudar), Maria Van Kerkhove, jefa del Departamento de Enfermedades Emergentes del organismo internacional, aclaró que se siguen estudiando otros medios de transmisión, incluyendo de animales al ser humano y de madres a hijos en el embarazo.
Fuente: Infobae
El papel de los niños en la propagación del coronavirus es mayor de lo que se pensaba
El rol de los menores en el contagio del coronavirus Sars-CoV-2 es mayor a lo que se pensaba, de acuerdo a un informe publicado hoy en The Journal of Pediatrics y dado a conocer por The Harvard Gazette, elaborado por médicos y científicos de esa universidad norteamericana. “En el estudio más completo de pacientes pediátricos con COVID-19 hasta la fecha, los investigadores proporcionan datos críticos que muestran que los niños juegan un papel más importante en la propagación comunitaria de COVID-19 de lo que se pensaba anteriormente”, señala el artículo. El informe agrega que sobre todo el fenómeno se da en los dos primeros días de que los pequeños hayan sido infectados.
Incluso, el nivel de carga viral en esos menores era mayor a la presente en enfermos avanzados y en estado delicado, muchos de ellos hospitalizados en unidades de terapia intensiva. “En un estudio de 192 niños de 0 a 22 años, 49 dieron positivo al Sars-CoV-2 y otros 18 niños tuvieron una enfermedad de aparición tardía relacionada con el COVID-19. Se demostró que los niños infectados tenían un nivel significativamente más alto de virus en sus vías respiratorias que los adultos hospitalizados en UCI para el tratamiento de COVID-19”, remarca la publicación.
“Me sorprendieron los altos niveles de virus que encontramos en niños de todas las edades, especialmente en los primeros dos días de la infección”, indicó Lael Yonker, director del Centro de Fibrosis Quística MGH y autor principal del estudio que involucró a otros 30 investigadores de diversas instituciones de renombre. “No esperaba que la carga viral fuera tan alta”, subrayó el profesional y añadió: “Piensa en un hospital y en todas las precauciones que se toman para tratar a los adultos gravemente enfermos, pero las cargas virales de estos pacientes hospitalizados son significativamente más bajas que las de un ‘niño sano’ que camina con una carga viral alta de SARS-CoV-2″.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/HBK7OLU3UWS76Y4SICZW4EWWR4.jpg) Alumnas de quinto año usan voluntariamente máscaras protectoras dentro de su aula cuando las escuelas vuelven a abrir después de las vacaciones de verano en la escuela secundaria Karl-Rehbein en Hanau, Alemania (Reuters)
Alumnas de quinto año usan voluntariamente máscaras protectoras dentro de su aula cuando las escuelas vuelven a abrir después de las vacaciones de verano en la escuela secundaria Karl-Rehbein en Hanau, Alemania (Reuters)Diferentes teorías indicaban que los menores no eran grandes transmisores del coronavirus, algo que choca con este estudio de la Universidad de Harvard y que podría generar una marcha atrás en algunos países donde se está en proceso de retornar a las escuelas. De acuerdo a la investigación, es probable que los niños con COVID-19 no se enfermen tan gravemente como los adultos. Sin embargo, como portadores asintomáticos que asisten a las instituciones escolares, pueden propagar la infección y llevar el virus a sus hogares. Para los autores del informe lo más importante es saber qué pasos tomarán las instituciones educativas para mantener a “los niños, los maestros y el personal a resguardo”.
“A medida que las escuelas planean reabrir, persisten los debates sobre el papel que juegan los niños en la pandemia de COVID-19″, dice el estudio al que accedió Infobae. “A nivel individual, a las familias les preocupa cómo la infección por Sars-CoV-2 podría afectar a sus hijos y familiares. Es especialmente preocupante para las familias que pertenecen a clases socioeconómicas bajas, donde la prevalencia de la infección es mayor y donde la convivencia multigeneracional es la norma, lo que aumenta el riesgo de transmitir la infección a abuelos vulnerables y adultos mayores”.
“Si las escuelas reabrieran completamente sin las precauciones necesarias, es probable que los niños jueguen un papel más importante en esta pandemia”, concluyen los autores.
De acuerdo al artículo de The Harvard Gazette, “la transmisibilidad o el riesgo de contagio es mayor con una carga viral alta”. Incluso, asegura la revista, “cuando los niños presentan síntomas típicos de COVID-19, como fiebre, secreción nasal y tos, a menudo se superponen con enfermedades infantiles comunes, como la influenza y el resfriado común”, lo que provoca una confusión en el diagnóstico.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/MPHKHSQJI6GA4BO7FJLRD24H6U.jpg) Niños con mascarillas protectoras hacen fila durante las actividades de enseñanza y aprendizaje en medio del brote de coronavirus en Lebak, provincia de Banten, Indonesia (Reuters)
Niños con mascarillas protectoras hacen fila durante las actividades de enseñanza y aprendizaje en medio del brote de coronavirus en Lebak, provincia de Banten, Indonesia (Reuters)Otro de los autores de la investigación, Alessio Fasano es director del Centro de Investigación de Inmunología y Biología de las Mucosas del Massachusetts General Hospital. Según lo que pudo determinar, “los niños no son inmunes a esta infección y sus síntomas no se correlacionan con la exposición y la infección. Durante esta pandemia de COVID-19, hemos examinado principalmente a sujetos sintomáticos, por lo que hemos llegado a la conclusión errónea de que la gran mayoría de las personas infectadas son adultos. Sin embargo, nuestros resultados muestran que los niños no están protegidos contra este virus. No debemos descartar a los niños como posibles transmisores de este virus“.
“Los investigadores desafían la hipótesis de que debido a que los niños tienen un menor número de receptores inmunes para el Sars-CoV- 2, esto los hace menos propensos a infectarse o enfermarse gravemente. Los datos muestran que aunque los niños más pequeños tienen un número menor del receptor del virus que los niños mayores y los adultos, esto no se correlaciona con una carga viral disminuida. Según los autores, este hallazgo sugiere que los niños pueden tener una carga viral alta, lo que significa que son más contagiosos, independientemente de su susceptibilidad a desarrollar la infección por COVID-19″, señala la publicación.
Los médicos también estudiaron la respuesta del sistema inmune a una infección multi orgánica que los menores puede desarrollar semanas después del contagio. La respuesta inmune acelerada podría causar complicaciones de índole cardíaco, de acuerdo a la edición de The Harvard Gazette. “Esta es una complicación grave como resultado de la respuesta inmunitaria a la infección por COVID-19, y el número de estos pacientes está creciendo. Y, al igual que en los adultos con estas complicaciones sistémicas muy graves, el corazón parece ser el órgano favorito de la respuesta inmune posterior al COVID-19”, indicó Fasano.
“Este estudio proporciona datos muy necesarios para que los legisladores tomen las mejores decisiones posibles para las escuelas, guarderías y otras instituciones que atienden a los niños”, dice Fasano. “Los niños son una posible fuente de propagación de este virus y esto debe tenerse en cuenta en las etapas de planificación para la reapertura de las escuelas”.
Fuente: Infobae
¿En qué cambiará la vida en la oficina tras la pandemia?
¿En qué cambiará la vida en la oficina tras la pandemia?
Es probable que las oficinas como las conocía hasta ahora cambien notablemente.
Las empresas están adoptando una serie de medidas para mantener a sus empleados a una distancia segura, como implantar turnos escalonados o pedirles que trabajen de forma presencial en días alternos. Las paredes de los cubículos podrían ser más altas o podría haber nuevas divisiones entre los escritorios para aumentar la protección.
Las cocinas, salas de conferencias y otras estancias comunitarias podrían cerrar, y algunas oficinas han implementado pasillos de sentido único para evitar que la gente se cruce. En los espacios comunes esenciales, como ascensores y servicios, podría exigirse el uso de mascarilla y es posible que se limpien más a menudo, además de limitar el número de personas que usarlos a la vez. Esto podría derivar en esperas más largas.
Incluso con estas medidas de distanciamiento social, espere tener que utilizar mascarilla, especialmente cuando no esté en su mesa. La compañía podría pedirle además que notifique si padece algún síntoma.
Los Centros para el Control y Prevención de Enfermedades de Estados Unidos ofrecen lineamientos para hacer de las oficinas un espacio seguro. Pero las medidas concretas que se tomen en cada oficina pueden variar en función de la empresa y de las leyes locales. En la última fase del plan de reapertura en el estado de Nueva York, por ejemplo, se limita la capacidad de las oficias al 50%.
La pandemia podría provocar además cambios que no están directamente relacionados con la seguridad. En Bergmeyer, una firma de diseño de Boston, se ajustaron las luches para poder ver mejor las llamadas de Zoom.
Fuente: AP
19 de agosto 2020/
Ataques y derrames: los daños que causa el COVID-19 al cerebro
Los efectos más difundidos que tiene la COVID-19 sobre el cuerpo humano están relacionados con los pulmones; sin embargo, no son los únicos órganos del cuerpo humano que padecen de las consecuencias del nuevo coronavirus, ya que éste puede tener consecuencias incluso en el cerebro.
El doctor Hugo Escobar, especialista en neurocirugía del Hospital Juárez de México, explicó a Infobae que una de las enfermedades asociadas que se han observado en algunos pacientes con COVID-19 es la presencia de ataques cerebrales, los cuales se dan debido a la incapacidad del cerebro para conseguir oxígeno y sangre a causa de la obstrucción de una arteria.
Estos ataques, detalló, no son las únicas consecuencias que puede originar este virus, pues cabe la posibilidad de que también existan casos de hemorragias cerebrales, que es la ruptura de un vaso sanguíneo, normalmente en una arteria, el cual provoca sangrado tanto en el encéfalo, como a su alrededor.
Algunos de los indicios más relevantes de un daño neurológico, que provocaría uno de los episodios referidos, son la caída de la cara, la debilidad de un brazo o una pierna, así como la incapacidad de hablar. Tanto en el caso de un ataque cerebral, como en el de una hemorragia, la consecuencia más grave es el fallecimiento del paciente.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/4DMEZFFKQFBCFHQCOV2ICQF52I.jpg) El nuevo coronavirus también produce fuertes dolores de cabeza y cansancio generalizado. (Foto: Shutterstock)
El nuevo coronavirus también produce fuertes dolores de cabeza y cansancio generalizado. (Foto: Shutterstock)Hasta el momento, los expertos no han hallado una explicación del porqué el nuevo coronavirus podría provocar estas enfermedades; no obstante, refirió el también miembro de la Sociedad Mexicana de Cirugía Neurológica, una hipótesis en torno al tema tiene relación con que el virus podría causar una inflamación en los vasos sanguíneos cerebrales.
Además, esta “cascada de factores inflamatorios”, como los definió en una entrevista telefónica, deterioran a las células nerviosas y vasos sanguíneos, generando “dolores muy intensos de cabeza e incluso anormalidades en el nervio craneal olfatorio, lo cual se conoce como anosmia, es decir, la incapacidad para percibir olores”.
Otro de los síntomas relacionados con el cerebro en los pacientes de coronavirus que han detectado los especialistas es algo llamado como “niebla cerebral”, la cual consiste en una profunda somnolencia e incapacidad para mantenerse despierto. En estos lapsos, explicó Escobar de la Garma, “puede haber dolor de cabeza e incluso crisis convulsivas”.
Es importante resaltar que la posibilidad de presentar uno de estos padecimientos no dependen de la severidad del cuadro de COVID-19, pues incluso una persona asintomática puede generar las condiciones para tener un ataque o hemorragia cerebral.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EKVSVV7W75FRLLNBFLLMURP33E.jpeg) La posibilidad de presentar uno de estos padecimientos no dependen de la severidad del cuadro de COVID-19. (Foto: Archivo)
La posibilidad de presentar uno de estos padecimientos no dependen de la severidad del cuadro de COVID-19. (Foto: Archivo)Aunque hasta el momento no se tienen estadísticas de cuántas personas con COVID-19 han presentado uno de estos padecimientos, el especialista comentó que con base en la experiencia clínica que ha llevado a cabo durante la emergencia sanitaria, podría referirse que suceden en un porcentaje bajo.
Sin embargo, destacó que los factores de riesgo para que un paciente presente un ataque cerebral son los mismos que las comorbilidades que complican la atención del nuevo coronavirus, como la obesidad, el tabaquismo, la hipertensión arterial sistémica, la diabetes mellitus y el sedentarismo.
Cuando se detectaron los primeros casos del nuevo coronavirus en Wuhan, China, explicó Escobar, desde el campo de la neurocirugía no se imaginaban que tendría tantas implicaciones en otros órganos y menos en el cerebro: “Existen otros tipos de coronavirus que causan resfriado común, pero esto era algo que el gremio médico no esperaba a nivel mundial”.
De acuerdo con cifras proporcionadas por el especialista, una de cada cuatro personas puede tener un ataque cerebral en algún momento de su vida, y si bien son la segunda causa de muerte en el mundo, aclaró que son mortales sólo si no se tratan a tiempo, pues es un episodio prevenible y tratable.
Fuente: Infobae.-
Rastro de burbujas revela nueva pista sobre coronavirus
Una médica que examinaba a enfermos de COVID-19 en coma en busca de signos de derrame se ha topado con una nueva pista acerca de cómo el virus afectaría los pulmones, gracias a un test que emplea diminutas burbujas de aire y un robot.
La doctora Alexandra Reynolds, una neuróloga en el Mount Sinai Health System de Nueva York, escuchaba desconcertada “la cacofonía de sonidos” de las burbujas inofensivas al pasar por el torrente sanguíneo en un paciente tras otro.
Pero el extraño hallazgo despertó el interés de los especialistas en pulmón, que tratan de hallar una explicación de por qué los enfermos más graves de coronavirus no reciben suficiente oxígeno incluso cuando están conectados a un respirador.
Es un hecho revelador de cómo, después de meses de iniciada la pandemia, los científicos tienen dificultades para desentrañar las múltiples vías de ataque del coronavirus y encuentran pistas en sitios inesperados.
En mayo, cuando los enfermos inundaban los hospitales de Nueva York, la unidad de cuidados intensivos de Mount Sinai —que habitualmente atiende problemas cerebrales— se transformó inmediatamente en un pabellón de COVID-19, en el cual los respiradores mantenían con vida a los enfermos fuertemente sedados.
“Cuando los despertemos, ¿hallaremos que padecen alguna horrible lesión cerebral?”, se preguntaba angustiada Reynolds, quien al principio no tenía manera de monitorear la función cerebral, aparte de mirar las pupilas de los enfermos.
Un test llamado eco doppler transcraneal utiliza las ondas sonoras para rastrear el flujo de sangre en el cerebro, pero era demasiado peligroso para el personal permanecer demasiado tiempo junto a la cabeza del paciente.
Por eso, Reynolds recurrió a una nueva versión robot, un artefacto que se coloca sobre el enfermo y realiza automáticamente el rastreo. Con éste realizó un rastreo de burbujas, un método indoloro para determinar si hay riesgo de derrame y que consiste en inyectar en una vena solución fisiológica que contiene diminutas burbujas de aire. Al circular las microburbujas, los vasos sanguíneos más pequeños en los pulmones sanos —llamados capilares— las filtran y retiran del torrente sanguíneo.
A lo largo de varias noches en la UCI, Reynolds hizo el test a algunos de sus pacientes más graves de coronavirus y una y otra vez, el robot doppler de NovaSignal medía unas burbujas que, lejos de ser filtradas, llegaban al cerebro.
“Era realmente extraño”, dijo Reynolds. A veces las burbujas esquivan el filtro al atravesar un defecto cardíaco que es un conocido factor de riesgo de derrame, pero “era imposible que todos tuvieran de repente un orificio en el corazón”.
Pero para el doctor Hooman Poor, experto en pulmón de Mount Sinai, el misterio de la burbuja podría ser el “eslabón perdido” para determinar por qué estos enfermos no reciben suficiente oxígeno. Tal vez lo que permitía el paso de las burbujas no era un defecto cardíaco sino una dilatación anormal de los capilares del pulmón.
Poor y Reynolds continuaron los tests. Al finalizar la prueba piloto, 15 de los 18 enfermos tenían microburbujas en el cerebro. Adicionalmente, en respaldo de la teoría de Poor, los enfermos con mayor cantidad de burbujas mostraban los niveles más bajos de oxígeno, informaron los investigadores en la revista especializada American Journal of Respiratory and Critical Care Medicine.
¿Cuál es la importancia de los capilares en este caso?
Los enfermos de coronavirus conectados a respiradores tienen síndrome de dificultad respiratoria aguda (SDRA), una inflamación que provoca insuficiencia pulmonar cuando otras infecciones endurecen los pulmones al bloquear el oxígeno, pero el coronavirus no endurece los pulmones de la misma manera, dijo Poor.
Los médicos saben que el coronavirus ataca el revestimiento de los vasos sanguíneos y provoca coágulos peligrosos. Según la nueva teoría de Poor, el estudio con burbujas sugiere que la sangre es desviada de los vasos obstruidos a otros anormalmente dilatados y por eso fluye con excesiva rapidez, lo cual le impide absorber debidamente el oxígeno.
Un trastorno raro llamado síndrome hepatopulmonar provoca la misma anormalidad y se lo diagnostica mediante el estudio con burbujas.
Estos hallazgos preliminares no desmuestran que el problema está en los vasos sanguíneos dilatados, pero ciertas autopsias han vinculado el COVID-19 con capilares pulmonares deformados.
Ahora se realiza un estudio más amplio para determinar si la medición con burbujas permite saber si el enfermo mejora o se agrava.
El informe es “una nueva prueba de que la respuesta está en el vaso sanguíneo”, dijo el doctor Corey Kershaw de la Universidad de Texas, quien no participó del estudio piloto.
Dijo que aún no está demostrado en forma definitiva que el problema no radica en un defecto cardíaco.
Pero “es un ejemplo de las tantas cosas que todavía no sabemos”, dijo Kershaw, quien elogió la creatividad de los que hallaron esta pista.
Fuente: AP
Cuba comienza ensayos de su vacuna contra COVID-19
Cuba comenzará la primera etapa del ensayo clínico de una posible vacuna contra el nuevo coronavirus el próximo 24 de agosto y los resultados deberán estar listos en febrero, según un registro oficial.
El fármaco profiláctico contra el COVID-19 llevará el nombre de Soberana 01 y la investigación “tiene el propósito de evaluar la seguridad, reactogenicidad e inmunogenicidad en un esquema de dos dosis”, indicó la ficha del Registro Público Cubano de Ensayos Clínicos divulgada el martes en medios de prensa oficiales.
Esta etapa de la investigación abarca su aplicación a 676 personas de entre 18 y 80 años bajo el control del estatal Instituto Finlay de Vacunas.
El ensayo deberá culminar el 11 de enero y sus resultados se publicarán el 15 de febrero, indicó el documento.
El presidente Miguel Díaz-Canel se reunió con Vicente Vérez, director del Instituto Finlay y un reconocido creador de vacunas, para conocer sobre los avances del fármaco, indicó el portal oficial Cubadebate.
Cuba logró controlar la propagación de COVID-19 a finales de junio, pero actualmente sufre un rebrote que ha afectado particularmente el occidente de la isla donde se ubica la capital, por lo que se endurecieron las restricciones de movilidad en la zona.
El martes se reportaron 44 nuevos casos para un total de 3.408 personas infectadas, así como 88 decesos.
En estos meses la isla desarrolló un programa muy activo de aislamiento de casos sospechosos, la aplicación de pruebas de diagnóstico y la búsqueda casa por casa de personas con síntomas. Además se suspendieron las clases y el transporte público, se cerraron comercios y cancelaron los vuelos comerciales, entre otras medidas.
La semana pasada también se informó que la isla llegó a un acuerdo con Rusia para la fabricación de la vacuna Sputnik V, una de las primeras en ser registradas.
Tanto la vacuna cubana como la presentada en Rusia deben ser validadas en una tercera fase de ensayos antes de obtener la aprobación total.
La Organización Mundial de la Salud afirmó que todas las posibles vacunas deben completar todas las fases de ensayo antes de ser distribuidas.
Según expertos, Cuba cuenta con un importante polo científico con profesionales de alto nivel y fabrica el 80% de las vacunas de su programa nacional de inmunización.
Fuente: AP
18 de agosto 2020 /
La OMS advirtió que la pandemia está cambiando: “Las personas de 20, 30 o 40 años son cada día una amenaza mayor”
El coronavirus ha entrado en una “nueva fase” en la región Asia-Pacífico, donde se propaga actualmente entre los menores de 50 años a menudo asintomáticos, adivirtió la Organización Mundial de la Salud (OMS) este martes.
Y las personas sin síntomas o son síntomas leves corren el riesgo de infectar a personas de edad avanzada o con problemas de salud, dijo Takeshi Kasai, director de la OMS para el Pacífico occidental, en una rueda de prensa telemática.
“La epidemia está cambiando. Las personas de 20, 30 o 40 años son cada día más una amenaza”, dijo. “Muchos no saben que están infectados. Tienen síntomas ligeros o a veces ningún síntoma”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ICVSQ7COQKXUO634N5GD5BRVUI.jpg) Una familia camina en Tokio (Reuters)
Una familia camina en Tokio (Reuters)
“No estamos viendo únicamente un rebrote, yo veo señales de que hemos entrado en una nueva fase de la pandemia en Asia-Pacífico”, dijo Kasai. Dos tercios de los contagiados de los últimos días en Japón tienen menos de 40 años, según datos de la OMS. Igual ocurre con la mitad de los infectados en Filipinas y Australia.
“Hay que redoblar esfuerzos para que el virus no llegue a las poblaciones más vulnerables”, advirtió Kasai.
La región del Pacífico Occidental, que abarca 27 países de Asia y el Pacífico, ha confirmado hasta ahora más de 400.000 infecciones por coronavirus y casi 9.300 muertes, según la OMS. Esas muertes representan el 2,3 por ciento de todos los casos de la región.
Países donde la epidemia parecía estar controlada como Nueva Zelanda, Vietnam o Corea del Sur detectaron nuevos focos últimamente, lo cual obligó a las autoridades a reimponer restricciones en varias ciudades.
Recurrir a confinamientos localizados, sin consecuencias económicas tan graves para los países, parece estar funcionando en muchos casos y resultaría una herramienta útil a largo plazo, según Kasai. “Muchos están detectando ahora los brotes más temprano y respondiendo a ellos más rápidamente con intervenciones más específicas y un enfoque ágil que devuelve la salud a las sociedades y economías al mismo tiempo”, ha concluido Kasai
Sin embargo, “la amenaza perdurará mientras el virus circule y no estemos inmunizados contra él”, advirtió.
(Con información de AFP y Europa Press)
Los científicos ven señales de una inmunidad perdurable al COVID-19, incluso después de una infección leve
El sistema inmunitario no tiene la misma memoria para todos los gérmenes. Pero parece que las células de nuestro cuerpo están estudiando al coronavirus.
Una gran cantidad de nuevos estudios indican que los científicos que han estado monitoreando las respuestas inmunitarias al virus comienzan a detectar la alentadora existencia de una inmunidad elevada y perdurable, incluso en personas que solo desarrollaron síntomas leves de COVID-19. Parece que los anticuerpos que combaten la enfermedad, así como las células inmunitarias que pueden reconocer al virus, llamadas linfocitos B y T, persisten durante meses después de que se ha controlado la infección, lo cual es un reflejo alentador de la respuesta perdurable del cuerpo a otros virus.
“En realidad, las cosas están funcionando como debe ser”, señaló Deepta Bhattacharya, inmunólogo de la Universidad de Arizona y autor de uno de los nuevos estudios que aún no ha sido arbitrado.
Pese a que los investigadores no pueden pronosticar cuánto tiempo durará esta respuesta inmunitaria, muchos expertos consideran que los datos son una buena señal de que las células más estudiosas del cuerpo están haciendo su trabajo y que tendrán una buena posibilidad de combatir al coronavirus, con mayor rapidez y firmeza que antes, si vuelven a estar expuestas a él.
“Esto es exactamente lo que se esperaría”, afirmó Marion Pepper, inmunóloga de la Universidad de Washington y autora de otro de los nuevos estudios que está en evaluación en la revista Nature. “Ahí están todos los elementos para tener una respuesta inmunitaria que proteja totalmente”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/XQKUWSJOZ4JBRPWWSUBWF45GOY.jpg) Foto de archivo ilustrativa de un mozo atendiendo al público en una cafetería de Atenas, con la Acrópolis de fondo. May 25, 2020. REUTERS/Costas Baltas
Foto de archivo ilustrativa de un mozo atendiendo al público en una cafetería de Atenas, con la Acrópolis de fondo. May 25, 2020. REUTERS/Costas BaltasPepper mencionó que no se puede decir a ciencia cierta que existe una protección contra la reinfección hasta que haya pruebas de que la mayoría de las personas que contraen el virus por segunda vez pueden mantenerlo a raya. Pero los descubrimientos podrían mitigar la reciente preocupación sobre la capacidad del virus para engañar al sistema inmunitario y hacer que no lo recuerde, lo cual haría que la gente fuera vulnerable a nuevos episodios de la enfermedad
Los investigadores todavía no encuentran pruebas inequívocas de que están surgiendo reinfecciones del coronavirus, sobre todo en el periodo en que el virus ha estado propagándose en los seres humanos. Las posibilidades de una memoria inmunitaria “ayudan a explicarlo”, señaló Pepper.
En los debates sobre las respuestas inmunitarias al coronavirus, gran parte de las discusiones se han centrado en los anticuerpos: proteínas en forma de Y que pueden adherirse a la superficie de los patógenos e impedir que infecten a las células. Pero los anticuerpos representan solo una parte de un escuadrón complejo y coordinado de soldados inmunitarios, cada uno con su propia manera de atacar. Por ejemplo, es difícil que los anticuerpos detecten los virus que ya han invadido las células, pero estos siguen siendo vulnerables a las células T citotóxicas, las cuales obligan a las células infectadas a autodestruirse. Otros grupos de células T, llamadas “colaboradoras”, pueden persuadir a las células B para que se conviertan en máquinas de fabricación de anticuerpos.
(Sin embargo, otro sector del sistema inmunitario ataca a los patógenos a los pocos minutos de que entran, al mismo tiempo que envían citoquinas para movilizar los ejércitos de otras partes del cuerpo. Algunas pruebas indican que los casos graves de COVID-19 podrían deberse a que se desequilibra este proceso inicial).
Los anticuerpos también tienen una fecha de vencimiento: debido a que son proteínas inanimadas y no células vivas, no pueden reabastecerse, así que salen de la sangre pocas semanas o pocos meses después de que se producen. Reservas de anticuerpos aparecen poco tiempo después de que un virus ha traspasado las barreras del cuerpo y luego se disipan conforme disminuye la amenaza. También muere la mayor parte de las células B que producen estos anticuerpos iniciales.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/OQAOJN6NOVFY3KMWYSQEPS4WN4.jpg) Un grupo de personas, con mascarilla para protegerse del coronavirus, esperanzas en fila para recibir comida donada durante la pandemia del coronavirus, el 23 de junio de 2020, en el vecindario de Corona, en Queens, Nueva York. (Foto AP / John Minchillo)
Un grupo de personas, con mascarilla para protegerse del coronavirus, esperanzas en fila para recibir comida donada durante la pandemia del coronavirus, el 23 de junio de 2020, en el vecindario de Corona, en Queens, Nueva York. (Foto AP / John Minchillo)No obstante, incluso cuando no está siendo atacado, el cuerpo conserva un batallón de células B más longevas que, si demuestran que pueden volver a ser útiles, es capaz de generar anticuerpos para atacar en masa a los virus. Algunos patrullan el torrente sanguíneo en espera de volver a ser disparados; otros se refugian en la médula ósea y generan pequeñas cantidades de anticuerpos que se detectan años o, en ocasiones, décadas después de que se acaba una infección. En varios estudios, incluyendo en los dirigidos por Bhattacharya y por Pepper, se han descubierto anticuerpos capaces de inhabilitar al coronavirus que persiste en niveles bajos en la sangre, meses después de que la persona se ha recuperado de COVID-19.
“Los anticuerpos disminuyen, pero se estabilizan en lo que parece ser un punto mínimo estable”, lo cual puede observarse unos tres meses después de que comienzan los síntomas, afirmó Bhattacharya. “Parece que la respuesta es totalmente perdurable”.
El hecho de que los anticuerpos duren tanto después de la infección es una señal importante de que las células B siguen avanzando en la médula ósea, comentó Pepper, quien, junto con su equipo, pudo obtener de la sangre de las personas que se han recuperado de casos leves de COVID-19 las células B que reconocen al coronavirus y cultivarlas en el laboratorio.
Muchos estudios, entre los que se encuentra el que se publicó el viernes en la revista Cell, también han podido aislar de la sangre de los sujetos las células T que atacan al coronavirus mucho tiempo después de que desaparecen los síntomas. Cuando se les estimuló a las células T con segmentos de coronavirus en el laboratorio, estas mandaron señales para atacar al virus y se clonaron para producir nuevos ejércitos que confrontaran a un enemigo ya conocido. Algunos informes han observado que los análisis de las células T podrían darles a los investigadores una idea de la respuesta inmunitaria al coronavirus, incluso en pacientes cuyos niveles de anticuerpos han disminuido hasta un punto en que son difíciles de detectar.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/H5PH7IVFD5HQ7BDUKTCKXQ6I4Q.jpg) – Personas con tapabocas caminan hoy por un sector comercial de Sao Paulo (Brasil). EFE/ Sebastiao Moreira
– Personas con tapabocas caminan hoy por un sector comercial de Sao Paulo (Brasil). EFE/ Sebastiao Moreira“Esto es muy prometedor”, afirmó Smita Iyer, una inmunóloga de la Universidad de California, campus Davis, que está estudiando las respuestas inmunitarias al coronavirus en macacos Rhesus, pero que no participó en los nuevos estudios. “Esto nos permite ser optimistas con respecto a la inmunidad comunitaria y a la posibilidad de desarrollar una vacuna”.
Esta nueva ola de estudios también podría mitigar más los temores relacionados con cómo y cuándo terminará la pandemia. El viernes, las directrices actualizadas por los Centros para la Prevención y el Control de Enfermedades de Estados Unidos fueron malinterpretadas por varios medios noticiosos que insinuaron que la inmunidad al coronavirus tal vez solo dure algunos meses. Los expertos respondieron de inmediato para señalar el riesgo de difundir esa afirmación y mencionar la diversidad de pruebas de que las personas que contrajeron el virus con anterioridad se encuentran protegidas, al menos parcialmente, de volver a infectarse durante por lo menos tres meses, si no es que por mucho más tiempo.
Al analizar otros informes recientes, la nueva información refuerza la idea de que “en efecto, se desarrolla inmunidad a este virus”, comentó Eun-Hyung Lee, inmunóloga de la Universidad Emory que no participó en los estudios. “Ese es el mensaje que queremos que llegue”.
Algunas enfermedades, como la influenza, pueden atacar a la población en repetidas ocasiones. Pero eso se atribuye, al menos de manera parcial, a la elevada tasa de mutación de los virus de la influenza, lo que rápidamente puede hacer que el sistema inmunitario no reconozca a los patógenos. Por el contrario, los coronavirus tienden a cambiar su apariencia menos rápido de un año a otro.
No obstante, todavía se sabe muy poco. Aunque estos estudios dan una idea de las posibilidades de la protección, no demuestran esta protección en acción, mencionó Cheong-Hee Chang, una inmunóloga de la Universidad de Míchigan que participó en los nuevos estudios. “Es difícil predecir lo que va a suceder”, señaló Chang. “Los seres humanos somos muy heterogéneos. Hay muchísimos factores que entran en juego”.
c.2020 The New York Times Company via Infobae
Expertos irán a centro de detención afectado por virus
Dos expertos independientes podrán inspeccionar un centro de detención de inmigrantes en Virginia donde ha ocurrido el peor brote de coronavirus de ese tipo de instalaciones en Estados Unidos, informó una jueza en una audiencia efectuada por video el lunes.
La jueza Leonie Brinkema aceptó el pedido de los abogados de los internos que presentaron una demanda a raíz de las condiciones en el centro y exigieron que un experto independiente venga a inspeccionarlo.
Brinkema aceptó también el pedido de la administración de la instalación de que se permita también la inspección de su propio experto.
La jueza instruyó a ambas partes a redactar la orden de permiso para la visita, que ella podría firmar incluso el mismo lunes. La visita podría ocurrir esta semana.
Más del 80% de los internados en eso centro han dado positivo al virus, y uno de ellos ha fallecido.
La semana pasada, la jueza ordenó a las autoridades federales cesar todo traslado a esa instalación. Fustigó al Servicio de Inmigración y Aduanas (ICE) por aceptar 74 traslados de instalaciones en Florida y Arizona.
Los Centros para el Control y la Prevención de Enfermedades (CDC) enviaron a su propio equipo de expertos al lugar la semana pasada.
El doctor Homer Venters, el experto contratado por los abogados de los detenidos, escribió en un documento judicial reciente que asistió a una sesión informativa ofrecida por los CDC luego que el equipo fue a la instalación.
En base a lo observado por los CDC, Venters afirmó que es difícil mantener el distanciamiento social en partes del centro de detención. Añadió que algunos miembros del personal no usaban adecuadamente el equipo protector o seguían trabajando a pesar de exhibir síntomas.
Jeffrey Crawford, director de Immigration Centers of America-Farmville, respondió en con su propio documento judicial.
“Los funcionarios de los CDC afirmaron que ICA Farmville está cumpliendo mayormente con las recomendaciones de los CDC y efectuaron sólo unas pocas recomendaciones operativas que intentaré implementar en la instalación”, escribió.
Fuente: AP
17 de Agosto 2020 /
Expertos: sobrevivientes del COVID-19 podrían tener inmunidad hasta por un año
Un experto estadounidense en temas de la salud afirma que los sobrevivientes del COVID-19 pueden esperar ser inmunes a otro contagio por lo menos durante un año.
El exfuncionario de la Administración de Drogas y Alimentos, el doctor Scott Guttleib, compareció en el programa de la cadena CBS, «Face the Nation», para hablar sobre hallazgos de los Centros para el Control y Prevención de Enfermedades, que dicen que es segura una inmunidad de por lo menos tres meses.
“Pero es probable el caso que usted vaya a tener un período de inmunidad que dure entre seis a doce meses. Será altamente variable. Algunas personas podría tener un poco más. Pero son buenas noticias que hayan podido documentar que las personas tengan una inmunidad realmente estéril. No podrán ser reinfectados por al menos tres meses y posiblemente más allá después de una infección”.
Pero Gottlieb advirtió que el COVID-19 es llamado el “virus nuevo” por una razón, aún hay mucho que los doctores no saben sobre él.
Con Estados Unidos acercándose a las 170.000 muertes por coronavirus, los expertos en el Instituto de Métrica de la Salud en la Universidad de Washington, predicen que el número de muertes habrá alcanzado los 186.000 el primero de septiembre y más de 390.000 a inicios de diciembre.
Funcionarios de la salud no han logrado convencer a suficientes personas que usen mascarilla y que practiquen el distanciamiento social para ralentizar el avance del virus.
Científicos estadounidenses dicen que ellos han logrado capturar partículas aisladas del virus hasta a 4,8 metros de pacientes hospitalizados. Los científicos dijeron que el margen de protección comúnmente conocido de dos metros ofrece un “falso sentido de seguridad” y podría resultar en grandes grupos de personas siendo expuestos al virus. El estudio, realizado en el Florida Health Shands Hospital no ha sido revisado por otros científicos.
Fuente: VOA
España registró más de 16.200 nuevos casos de coronavirus desde el viernes
El gobierno español reportó un aumento de 16.269 casos confirmados de coronavirus desde el viernes y 29 fallecidos, con los que el total de contagios se elevaron a 359.082 y las víctimas fatales a 28.646.
El salto, que suele ser considerablemente más alto los lunes por la acumulación durante el fin de semana, es casi el doble que el aumento reportado hace una semana, cuando se registraron otros 8.618 positivos, aunque buena parte de las cifras corresponde a pruebas de varios días atrás.
Con respecto a los positivos detectados únicamente entre las pruebas PCR realizadas en las últimas 24 horas, el aumento fue de 1.833 contagios, tras dos días consecutivos bordeando las 3.000 nuevas infecciones, lo que mantiene la tendencia alcista de agosto, a la par de una relajación de las prevenciones.
“No es una buena cifra. Tenemos un incremento progresivo más fácil de controlar que en otros periodos y todavía estamos incrementándolo. El hecho de la movilidad geográfica nos permite valorar que podemos controlarlo. Todo lo que se refiere a grandes ciudades son situaciones complicadas”, dijo el epidemiólgo Fernando Simón.
Con respecto a la situación hospitalaria, detalló que en las últimas horas se realizaron 569 internaciones y se dio de alta a 150 pacientes. “No hay una presión excesiva, pero algunos hospitales están empezando a observar situaciones que generan estrés en el personal médico”, advirtió.
De los 1.833 contagios más recientes, 203 corresponden a Andalucía, 389 a Aragón, 18 en Asturias, dos en Baleares, 78 en Canarias, 48 en Cantabria, nueve en Castilla-La Mancha, 29 en Castilla y León, 129 en Cataluña, cinco en Ceuta, 21 en Comunidad Valenciana, 27 en Extremadura, 92 en Galicia, 324 en Madrid, cuatro en Melilla, quince en Murcia, 60 en Navarra, 344 en País Vasco y 36 en La Rioja.
Ante el creciente número de contagios de COVID-19 durante julio y, especialmente, lo que va de agosto, el Gobierno español decidió el viernes poner coto al ocio nocturno en todo el país con el cierre de bares de copas y discotecas. Además, prohibió fumar en la calle cuando no se pueda garantizar una distancia de seguridad de dos metros, una medida que ya habían tomando algunas comunidades autónomas, y aconsejó evitar las reuniones de más de 10 personas.
(Con información de Europa Press, EFE y Reuters)
Las últimas estrategias para cuidar al personal de salud durante la pandemia
La pandemia sitúa al personal sanitario en situaciones de exigencia excepcional. La vulnerabilidad y el riesgo del personal de salud en la primera línea de fuego los hace estar sometidos a un enorme volumen de trabajo y en ocasiones se ven en situaciones traumáticas y frente a decisiones difíciles, con una tasa de letalidad sin precedentes, y además deben convivir con el temor a contraer la enfermedad o a propagarla entre sus familiares y allegados.
Por las lecciones extraídas de otros brotes, como la epidemia de ébola en África Occidental en 2014, se sabe que los trabajadores y trabajadoras de salud pueden vivir en carne propia la discriminación y el estigma, debido al temor del público a contraer la enfermedad.
La Organización Mundial del Trabajo (OIT) ha sugerido una respuesta que debe prever, entre otras cosas, la prestación de asistencia social a los equipos, las familias y los allegados, además de información y orientaciones para los trabajadores de salud sobre cómo gestionar el estrés, y de asesoramiento y orientaciones para el estrés postraumático.
En situaciones de emergencia, el personal de salud tiene que trabajar en situaciones irregulares y en ocasiones atípicas. En el marco de la respuesta al brote, buena parte de este personal está afrontando una inmensa carga de trabajo adicional, horas de trabajo prolongadas, y falta de periodos de descanso. Ante el cierre de las escuelas y el confinamiento impuesto en muchos países, estas personas tienen además que organizar su vida privada y cuidar de personas a cargo.
Para este punto, la OIT insta a adoptar disposiciones apropiadas con respecto al horario de trabajo, para que los trabajadores y trabajadoras de salud puedan equilibrar las exigencias del servicio sanitario con sus responsabilidades domésticas de cuidados y su propio bienestar.
Para luchar contra la pandemia, varios países han reaccionado recurriendo a asistencia profesional de corta duración, aunque también a voluntarios y a otros sectores, como el de las fuerzas armadas, estudiantes de medicina o enfermería, o a trabajadores de salud jubilados.
Si bien estas medidas son alentadoras pues aseguran la asistencia necesaria, deben aplicarse con cuidado para que estos trabajadores y trabajadoras gocen de la misma protección laboral que los demás trabajadores. La preocupación se centra en la tarea de los gobiernos que deberían celebrar consultas con los interlocutores sociales sobre la supervisión y regulación de esas contrataciones especiales, según procediera. Se han de tener en cuenta no solo la seguridad y salud en el trabajo, sino también otras condiciones contractuales, como la protección social, la remuneración, los periodos de descanso y las disposiciones con respecto a las horas de trabajo.
Según revela Victor J. Dzau, profesional de la Academia Nacional de Medicina de Estados Unidos en su reciente estudio publicado en The New England Journal of Medicine “la pandemia de Covid-19, que había matado a más de 60.000 estadounidenses hasta el 1 de mayo, se ha comparado con Pearl Harbor y el 11 de septiembre, eventos cataclísmicos que dejaron huellas indelebles en la psique nacional de Estados Unidos”. Al igual que los voluntarios que inundaron Manhattan después de los ataques al World Trade Center, paraleliza en el análisis el especialista junto a su equipo de colaboradores, “los proveedores de atención médica que trabajaron en la línea del frente de la pandemia Covid-19 serán recordados por la historia como héroes”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/7MABAFTOAZAZLHLXNG2XSOJRJQ.jpg) En situaciones de emergencia, el personal de salud tiene que trabajar en situaciones irregulares y en ocasiones atípicas (Shutterstock)
En situaciones de emergencia, el personal de salud tiene que trabajar en situaciones irregulares y en ocasiones atípicas (Shutterstock)Este material, el más actualizado al momento, invita a considerar una serie de puntos para establecer el protocolo correcto que permita mantener. Para ello alerta:
– Integrar el trabajo de los responsables de calidad de vida de los médicos a los centros de comando de Covid-19 u otros órganos de toma de decisiones organizativos durante la crisis.
– Garantizar la seguridad psicológica de los médicos a través de mecanismos de denuncia anónimos que les permitan abogar por ellos mismos y sus pacientes sin temor a represalias. Las organizaciones pueden empoderar y alentar a los médicos a hablar libremente sobre los factores estresantes que enfrentan y defender su propia salud y la de sus pacientes. Este esfuerzo podría incluir el uso de sistemas de línea directa anónimos para permitir que los médicos expresen sus inquietudes sin temor a represalias. Para que dichos sistemas sean significativos, los líderes deben estar preparados para responder de manera transparente y proactiva a los comentarios.
– Mantener y complementar los programas de bienestar existentes.
– Asignar fondos para atender a los médicos que experimentan efectos en la salud física y mental del servicio Covid-19.
– Establecer un programa de seguimiento epidemiológico para medir el bienestar de los médicos e informar sobre los resultados de las intervenciones. Idealmente, dicho programa estaría dirigido por los centros de prevención de y utilizaría un muestreo aleatorio e instrumentos estandarizados para evaluar los efectos agudos y a largo plazo del servicio Covid-19 en los médicos. Los datos sólidos son esenciales para comprender el alcance del desafío y para informar los resultados de las intervenciones.
La Directora de la Organización Panamericana de la Salud (OPS), Carissa F. Etienne, llamó a los países a aplicar medidas para proteger a los trabajadores de la salud. “La escasez del equipo de protección más básico deja a los médicos, enfermeras y otros trabajadores de primera línea en peligro vulnerables a medida que atienden a pacientes con COVID-19 -advirtió-. Una pandemia como COVID-19 abrumaría a cualquier sistema de salud, pero su impacto en aquellos sin suficientes trabajadores de salud será devastador”.
“A medida que se prolongue la crisis de Covid-19, la carga del estrés solo aumentará”, anuncia Dzau. Después del brote de SARS de 2003 en Toronto, los estudios encontraron altos niveles de angustia emocional entre los trabajadores del hospital, derivados del aislamiento social, el dolor de perder a colegas a causa de la enfermedad y el estigma social asociado con la exposición al SARS, entre otros factores. El estigma, incluía la autoestigmatización, también fue un problema para las enfermeras encuestadas después del desastre nuclear de Fukushima en 2011, quienes describieron la confusión emocional de verse obligadas a elegir entre protegerse a sí mismas y a sus seres queridos y cumplir con su deber como cuidadores durante una crisis.
Covid-19 supone un golpe para una población que ya tiene un mayor riesgo de sufrir trastornos psicológicos y problemas de salud mental. Incluso antes de la pandemia, un número alarmantemente alto de profesionales de la salud sufría de agotamiento, según algunos estudios, entre un 45 y un 55%. El agotamiento se asocia con tasas más altas de trastornos de ansiedad, depresión, abuso de sustancias y tendencias suicidas, cuestiones que se agravarán con la pandemia. Y el costo de los médicos se convertirá en un costo para los pacientes, ya que los cuidadores enfermos y agotados abandonan la fuerza laboral en un momento en que se los necesita desesperadamente.
Enfrentado condiciones crónicas como el trastorno de estrés postraumático entre los socorristas del 11 de septiembre, el Congreso estableció el Programa de Salud Federal del World Trade Center en Estados Unidos, que proporciona seguimiento médico y tratamiento a casi 78.000 socorristas y 24.000 supervivientes. “Es probable que el número de médicos que sufren daños a largo plazo por la pandemia de Covid-19 sea mucho mayor”, indica Dzau. Profesionales de salud en 20 países de Latinoamérica han manifestado escasez de infraestructura, equipo de protección personal y falta de apoyo.
El bienestar de los médicos es un tema de sistemas complejos con múltiples partes responsables, incluidos empleadores, asociaciones profesionales, aseguradoras, organizaciones de mejora de la calidad y el gobierno. Para Dzau nunca ha habido un momento más importante para invertir en la fuerza laboral de los médicos. “Tenemos una breve ventana de oportunidad para adelantarnos a dos pandemias -afirma-, la propagación del virus hoy y el daño al bienestar de los médicos mañana. Si fallamos, pagaremos el precio en los próximos años. En la carrera por responder a la crisis de Covid-19, no debemos dejar de cuidar a quienes nos cuidan”.
Fuente: Infobae
16 de Agosto 2020 /
EEUU autorizó un test de coronavirus basado en muestras de saliva, probado en jugadores de la NBA
La Administración de Alimentos y Fármacos de Estados Unidos (FDA, en inglés) anunció ese sábao que ha autorizado por la vía urgente un test de COVID-19 basado en muestras de saliva y que se ha probado durante más de un mes en jugadores de baloncesto de la NBA.
La prueba, desarrollada por investigadores de la universidad de Yale, ha atraído la atención de muchos expertos en salud pública porque, al contrario que otros tests, no requiere un instrumento específico para registrar la muestra sino que la saliva puede almacenarse en cualquier contenedor estéril y enviarse para su examen.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/S6I7RDZMXNDFDDS4WGT6IXAGVA.jpg) El test es más sencillo que el incómodo hisopado nasal (Shutterstock)
El test es más sencillo que el incómodo hisopado nasal (Shutterstock)
El test es el quinto autorizado por la FDA que utiliza muestras de saliva para detectar la COVID-19, pero algunos analistas lo consideran especialmente prometedor en parte porque no requiere atravesar un paso extra para separar el ácido nucleico, lo que evita el problema de escasez de los kits empleados para esa operación.
De acuerdo con el diario The Wall Street Journal, eso permitirá que el producto sea mucho más asequible y accesible que el hisopado nasal, dado que almacenar cada muestra costará entre uno y cinco dólares, y podrán enviarse a cualquier laboratorio para su examen.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/L2HG4UQFCJDZHP45WKUHSBL77Q.jpg) (Reuters)
(Reuters)
“Dar este tipo de flexibilidad para procesar las muestras de saliva y ver si hay infección por COVID-19 es revolucionario en cuanto a su eficiencia y a evitar la escasez de componentes cruciales para las pruebas”, dijo en un comunicado el comisionado de la FDA, Stephen Hahn.
“Como la saliva es fácil de recolectar, vimos que puede ser un cambio enorme para los diagnósticos”, indicó Anne Wyllie, profesora integrante del equipo de investigación. Los estudios de Yale indicaron que el coronavirus se mantiene estable en la saliva durante períodos prolongados en temperaturas cálidas, sin necesidad de preservantes o materiales especiales.
Con este método, los laboratorios de Yale pueden duplicar su capacidad de testeo, resaltó Chen Liu, director del departamento de patología de Yale, que validó el estudio clínico.
La NBA empezó a colaborar en junio con los investigadores de Yale y varios jugadores de la liga empezaron a enviar sus muestras de saliva para ayudar a desarrollar la prueba, denominada SalivaDirect y que permite producir hasta 90 resultados de distintas muestras en menos de tres horas.
Los científicos necesitaban una gran población asintomática para comparar los resultados de sus pruebas con muestras de saliva y los de los tests nasales tradicionales, con el objetivo de garantizar la precisión de su nuevo protocolo, y la encontraron en la NBA.
De forma anónima, jugadores, técnicos y otros trabajadores de equipos de la NBA se sometieron regularmente a tests nasales, orales y de saliva y los enviaron a dos laboratorios y a los científicos de Yale que compararon los resultados de los distintos métodos.
El equipo de Yale continuará a partir de ahora su estudio con personal de la NBA que se encuentra en Walt Disney World, en Florida, y según el Wall Street Journal, hasta ahora no han encontrado ningún caso positivo entre quienes están concentrados en las instalaciones de ese parque, algo que puede complicar o retrasar su investigación.
Según la FDA, Yale pretende compartir el protocolo de SalivaDirect con los laboratorios interesados como un “código abierto”, lo que significa que, siempre que sigan las instrucciones de los científicos que desarrollaron el test y demuestren que tienen equipos básicos, podrán procesarlo.
(Con información de EFE via Infobae)
15 de Agosto de 2020 /
Estudio demuestra que hay indicios de la eficacia del plasma contra el COVID-19
Investigadores de la Clínica Mayo informaron de fuertes indicios de que el plasma sanguíneo de sobrevivientes de COVID-19 ayuda a otros pacientes a recuperarse, pero no dieron una prueba concluyente, y algunos expertos se preguntan si algún día se llegará a tener una respuesta irrefutable.
Más de 64.000 pacientes en Estados Unidos han recibido plasma convaleciente, un procedimiento de un siglo de antigüedad que se utilizó para ayudar a no padecer la gripe y el sarampión antes de que aparecieran las vacunas respectivas. Es un método al que se recurre cuando aparecen nuevas enfermedades, y la historia deja entrever que funciona contra algunas infecciones, pero no todas.
Aún no hay evidencia sólida de que el plasma sirva para combatir el coronavirus y, de ser así, cuál sería la mejor manera de utilizarlo. Sin embargo, información preliminar de 35.000 pacientes de coronavirus atendidos con plasma brinda lo que el principal investigador de la Clínica Mayo, el doctor Michael Joyner, dijo el viernes que son “indicios de eficacia”.
Hubo menos muertes entre las personas que recibieron plasma a más tardar tres días después del diagnóstico, y también entre quienes se les dio plasma con los niveles más altos de anticuerpos que combaten el virus, informaron Joyner y sus colegas.
El problema es que no fue un estudio formal. Los pacientes fueron atendidos de diversas formas en hospitales en todo el país como parte de un programa de la Administración de Alimentos y Medicamentos (FDA, por sus siglas en inglés) diseñado para agilizar el acceso a terapias experimentales. Este programa llamado de “acceso ampliado” da seguimiento a los efectos obtenidos en los beneficiarios, pero no puede demostrar que el plasma —y no otros cuidados recibidos— fue la verdadera razón de la mejoría.
Estudios rigurosos en marcha en todo el país están diseñados para obtener esa evidencia, mediante la comparación de pacientes similares escogidos aleatoriamente para suministrarles plasma o una infusión placebo además de la atención ordinaria. Sin embargo, esos estudios han sido difíciles de completar debido a que la presencia del virus aumenta y disminuye en diferentes ciudades. Además, algunos pacientes han solicitado plasma en lugar de aceptar su inclusión en un estudio en el que podrían darles un placebo.
“Durante 102 años hemos estado debatiendo si el plasma convaleciente funciona o no”, dijo la doctora Mila Ortigoza, de la Universidad de Nueva York, en referencia al que se utilizó durante la pandemia de gripe de 1918. Esta vez “realmente necesitamos una prueba irrefutable”.
Ortigoza codirige uno de esos estudios, que esta semana se está ampliando a otros tres estados: Connecticut, Florida y Texas. Su equipo también está trabajando para compartir información con otros ensayos clínicos en otras regiones, con la expectativa de encontrar respuestas más rápidamente.
“Hay preocupación en torno a cuándo habrá una respuesta clara”, señaló el doctor Jeffrey Henderson, especialista en enfermedades infecciosas de la Universidad Washington en San Luis.
Expresó confianza en que los ensayos clínicos obtendrán avances sobre este tema, pero señaló que el informe de la Clínica Mayo es congruente con estudios previos más pequeños sobre el plasma y “un ejemplo de cómo hacer las cosas lo mejor que se pueda con la información disponible”.
Cuando el organismo enfrenta un nuevo germen produce proteínas llamadas anticuerpos diseñadas especialmente para combatir esa infección particular. Los anticuerpos se encuentran en el plasma, que es la parte amarillenta y líquida de la sangre. Como la formación de anticuerpos tarda algunas semanas, la esperanza es que la transfusión de anticuerpos de otra persona pueda ayudar a los pacientes a combatir el virus antes de que su sistema inmunológico se active.
Los hallazgos de la Clínica Mayo fueron publicados en línea antes de ser examinados por otros científicos. Muestran que 20% de las personas a las que se les dio plasma con altos niveles de anticuerpos a más tardar tres días después del diagnóstico habían fallecido antes de 30 días, en comparación con 30% de las personas atendidas posteriormente con plasma que tenía menor número de anticuerpos.
La FDA ha estado sopesando cuidadosamente si la evidencia es lo suficientemente buena para permitir el llamado uso de emergencia de plasma convaleciente, medida que dificultaría aún más completar pruebas más rigurosas. La FDA no declaró el viernes sobre el asunto.
Decenas de miles de sobrevivientes de COVID-19 han donado plasma, y los bancos de sangre han exhortado a que otros también lo hagan a fin de enfrentar la demanda, ya que el coronavirus continúa causando estragos en Estados Unidos. Según la AABB, la Asociación Americana de Bancos de Sangre, una cuarte de los hospitales que supervisa semanalmente están informando de esperas de más de 24 horas para obtener el plasma solicitado.
Más allá de si el plasma ayuda en lo general, los científicos quieren saber cuándo debe ser utilizado, si en las personas muy enfermas o en aquellas que acusen las primeras señales de infección. Y cuál es la dosis correcta.
Los sobrevivientes de COVID-19 tienen cantidades variables de anticuerpos, que Ortigoza dijo son difíciles de medir antes de la utilización del plasma donado. La especialista indicó que otra interrogante es cuáles de los muchos tipos de anticuerpos son los mejores para ser utilizados.
Joyner subrayó que el programa de acceso ampliado no tenía el propósito de sustituir los estudios rigurosos, pero fue diseñado originalmente para dar seguimiento a 5.000 personas y verificar la seguridad del uso del plasma. Sin embargo, el uso del programa se disparó.
“Posiblemente hay evidencia razonable y que puede ponerse en práctica a partir de nuestros hallazgos para reafirmar” las lecciones históricas de la terapia con plasma, de que entre más pronto se aplique es mejor, agregó.
Fuente: AP
14 de Agosto de 2020 /
Según la líder del equipo detrás de la vacuna Oxford-AstraZeneca, no hay certezas de que esté lista a fin de año
La vacuna COVID-19 de la Universidad de Oxford que se producirá localmente en Argentina y que ha tenido tanta repercusión en las últimas horas en virtud a versiones sobre su posible lanzamiento para finales de año, no tiene certeza de esto último, según expresó un vocero del desarrollador a Medscape, la plataforma especializada en ciencias.
La mencionada vacuna, que obtuvo la licencia de AstraZeneca, ha obtenido respuesta inmune en ensayos clínicos en etapa inicial, según los últimos datos oficiales, lo que renovó las esperanzas de tener una herramienta a nivel mundial para luchar contra el coronavirus en lo que queda del presente año.
Según un documento publicado por Jama, medio oficial de la Asociación Médica de Estados Unidos, “las vías del desarrollo de vacunas se están adaptando de maneras que no se podrían haber predichoni siquiera hace un año. La rápida identificación de objetivos inmunogénicos de un nuevo coronavirus, el aprovechamiento de plataformas de vacunas experimentales y la trágica naturaleza de una pandemia en curso han creado un caldo de cultivo fértil para la innovación. Aunque se desconoce el éxito final de una vacuna candidata, o candidatas, es probable que los cambios en el campo de la vacunación que han traído estas exigentes circunstancias aquí se queden”. Una serie de variables que permitiría pensar en la proximidad de un resultado exitos.
Aún así, Sarah Gilbert, la científica británica especialista en vacunas co-fundadora de Vaccitech, quien lidera un equipo de 300 personas en la Universidad de Oxford en investigaciones para la vacuna del SARS-CoV-2 asociadas con la farmacéutica británico-sueca AstraZeneca, declaró en un webinar convocado por la revista Science que “el objetivo de fin de año para el lanzamiento de la vacuna, es una posibilidad, pero no hay absolutamente ninguna certeza al respecto porque necesitamos que sucedan tres cosas”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/W2L4R2BQUNBWLK5ESNO755DAZE.jpg) “Las posibilidades de que obtengamos una vacuna antes de Navidad que en realidad sea muy eficaz son, en mi opinión, muy bajas” (REUTERS)
“Las posibilidades de que obtengamos una vacuna antes de Navidad que en realidad sea muy eficaz son, en mi opinión, muy bajas” (REUTERS)La especialista declaró que esos tres puntos implican demostrar el funcionamiento de la vacuna en ensayos de última etapa, que se fabrique en grandes cantidades y que los reguladores acepten rápidamente la licencia para uso de emergencia antes de que se pudiera vacunar a un gran número de personas. Al mismo tiempo, en una declaración oficial desde la Universidad de Oxford se indicó que “todavía queda mucho trabajo por hacer antes de que podamos confirmar si nuestra vacuna ayudará a manejar la pandemia de COVID-19, pero estos primeros resultados son prometedores”.
El director médico de Inglaterra, Chris Whitty, y su adjunto, Jonathan Van-Tam, expresaron discrepancias y concordancias frente a la cautela de Gilbert. “Las posibilidades de que obtengamos una vacuna antes de Navidad que en realidad sea muy eficaz son, en mi opinión, muy bajas”, dijo Whitty en una presentación de rutina a los legisladores.
Van-Tam, por su parte, apostó por la buena fortuna, indicó estar “cautelosamente optimista de que tendremos alguna vacuna en este lado de la Navidad”.
El ministro de salud británico, Matt Hancock, en tanto, intentó moderar optimismos y pesimismos al expresar frente al comité parlamentario destinado a seguir paso a paso la temática que a pesar de ser un “optimista en la vida” por lo que llamó el mejor escenario posible para recibir una vacuna para Navidad, no podía “prometer jugar a Papá Noel”.
Los científicos de Oxford habían indicado que estarían produciéndose un millón de dosis de la posible vacuna para septiembre. Aunque AstraZeneca ha expresado públicamente su capacidad para poder fabricar dichas dosis, la reducción de contagios en Gran Bretaña estaría complicando la pruebas de eficacia de la vacuna.
“Las vacunas más rápidas del pasado que han llegado a la aprobación de la FDA (no de fabricación, sino solo de aprobación) han tardado más de 5 o 6 años”, indicó Art Caplan, de la División de Ética Médica de la Escuela de Medicina Grossman de New York. “Necesitamos velocidad de urdimbre para una vacuna segura y eficaz. Tenemos que correr para encontrar una vacuna segura y eficaz. No estoy a favor de ir lento, pero sí para asegurarme de que el público sepa que no se va a poner en riesgo”, completó.
En Brasil y Argentina, tal como se hizo público oficialmente, se están llevando a cabo ensayos de última etapa, cruciales para proporcionar datos, y se prevé que también se inicien en Estados Unidos; así como la producción de las vacunas.
Si bien no existe aprobación definitiva de vacunas para COVID-19, la Organización Mundial de la Salud ha dicho que la propuesta de Oxford es una de las serias candidatas a lograrlo.
Algunas preguntas y respuestas sobre esta vacuna:
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/P5PYMX5HTUSDLSZ7KE2T6KS7YU.jpg) Los científicos de Oxford habían indicado que estarían produciéndose un millón de dosis de la posible vacuna para septiembre (REUTERS)
Los científicos de Oxford habían indicado que estarían produciéndose un millón de dosis de la posible vacuna para septiembre (REUTERS)¿Cuántas dosis habrá que aplicarse?
Todavía se deben realizar pruebas más masivas para terminar de definirlo, pero se estima que serán dos. Los resultados de los estudios publicados hasta el momento indican que la primera dosis otorgó un 91% de inmunidad y un 100% tras la segunda. “Vimos la respuesta más fuerte en los participantes que recibieron dos dosis de la vacuna, lo que indica que esta podría ser una buena estrategia”, indicó el profesor Andrew Pollard, profesor de Infectología e Inmunidad Pediátrica de la Universidad de Oxford.
¿Cuánto durará la inmunidad?
No se sabe con exactitud, ya que todavía se encuentra en etapa de investigación. Lo que sí demostraron los estudios realizados hasta ahora es que “a la semana de completar el esquema (de dos dosis) la persona ya tendría respuesta de anticuerpos como para estar protegida”.
Hasta el momento, se estima que serán necesarias dos dosis para alcanzar el 100% de inmunidad (REUTERS/Dado Ruvic).
¿En qué fase de su desarrollo se encuentra?
La vacuna de Oxford-AstraZeneca está en fase 3, habiendo superado con éxito las primeras dos. “La fase 1 midió fundamentalmente la seguridad y la fase 2 midió la respuesta de anticuerpos e inmunidad celular, es decir, la protección”, explicó a Infobae la infectóloga pediatra Ángela Gentile, jefa del Departamento de Epidemiología del Hospital de Niños Ricardo Gutiérrez.
De todas formas, el Ministro de Salud anticipó que no van a esperar a que se complete esta etapa para comenzar a fabricarla. “Antes de que se termine la fase 3, va a empezar la producción. Si sale mal, es a pérdida”, dijo González García.
¿Tiene efectos adversos?
“Los eventos adversos han sido generalmente pocos: algo de fiebre, puede aparecer dolor de cabeza o decaimiento, pero fácilmente superables”, indicó la infectóloga Ángela Gentile. A su vez, los voceros de AstraZeneca y los científicos de Oxford le aseguraron a Infobae: “Los datos de fase I / II muestran que la vacuna no condujo a ninguna reacción inesperada y tuvo un perfil de seguridad similar a las vacunas anteriores de este tipo”.
¿Por qué es el proyecto más prometedor hasta el momento?
“Los resultados son muy alentadores. Nos dicen que esta vacuna es la más avanzada y es la que más información publica en la medida que avanza, lo que es muy importante para los científicos”, consideró en diálogo con este medio Ricardo Rüttimann, miembro de la Fundación del Centro de estudios Infectológicos (FUNCEI), de la Sociedad Argentina de Pediatría (SAP) y experto en desarrollo de vacunas, sintetizando los dos aspectos que destacan a este desarrollo: la inmunidad obtenida en las fases anteriores y la transparencia a la hora de informar esos resultados.
Laboratorios clandestinos chinos lanzaron una peligrosa estafa online: vacunas falsas contra el coronavirus
Dos grandes laboratorios de China debieron emitir comunicados alertando a la población por estafas que se producían online, luego de que se informara sobre la venta de vacunas falsas para combatir el COVID-19. La producción ilegal se da gracias a la industria clandestina de fármacos que se desarrolla en todo el país asiático con pocos controles por parte de las autoridades del régimen.
Las publicidades -que aparecen en plataformas de redes sociales como WeChat y Weibo– alientan a comprar las supuestas dosis que podrían prevenir la enfermedad producida por el coronavirus Sars-CoV-2, nacida en Wuhan, provincia de Hubei, en noviembre pasado. “Contáctame si necesitas la vacuna contra el coronavirus”, invita el aviso que indica que el producto se lanzará oficialmente el próximo 2 de septiembre.
Los estafadores aseguran vender la vacuna del laboratorio Sinovac Biotech, el que más próximo está en aquella nación de alcanzar la aprobación definitiva luego de concluir con sus ensayos clínicos. Desde la compañía farmacéutica advirtieron que la publicidad no era auténtica y que el producto en cuestión estaba siendo probado en Brasil e Indonesia.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/7ZTEYQ4YQFGV5ODWPE77MIAC5E.jpg) Una caja con una dosis de un producto que estafadores aseguran que es la vacuna que se desarrolló en el Instituto Wuhan (Weibo)
Una caja con una dosis de un producto que estafadores aseguran que es la vacuna que se desarrolló en el Instituto Wuhan (Weibo)
Liu Peicheng -director de Comunicaciones de la firma- emitió una breve aclaración al diario South China Morning Post, en el cual dijo que las publicidades no pertenecían a su empresa. Sin embargo, se negó a confirmar si las vacunas eran reales o incluso habían sido producidas por Sinovac. “Contáctame si necesitas la vacuna contra el coronavirus. Puede fabricarse para exportación y el volumen de producción es bajo, por lo que la gente debe hacer cola. Se lanzará oficialmente el 2 de septiembre”, decía el anuncio que reprobó la farmacéutica.
Otra de las publicidades decía pertenecer al Instituto de Productos Biológicos de Wuhan, otra de las entidades que está detrás de la vacuna salvadora. Su valor era de 71 dólares. La misma nota señalaba que quienes adquirieran el producto debían darse tres dosis. “Trabajadores de la salud y personas que tienen que viajar al extranjero pueden ser prioridad”, indicaba el engañoso aviso. En declaraciones a Jiefang Daily, portavoces del instituto aclararon que su vacuna estaba en período de testeo y que aún no había llegado al mercado.
Seguridad de las vacunas chinas
Además de la falta de controles y regulaciones -y la complicidad de funcionarios del régimen chino y el Partido Comunista con productores ilegales-, la comunidad internacional ha mostrado su preocupación respecto a la seguridad que podría representar una vacuna producida en china, país con un nefasto historial en materia de seguridad sanitaria.
Uno de quienes se mostraron más escépticos respecto a los procesos que podrían adoptarse en países con pocos controles institucionales, fue Bill Gates. El fundador de Microsft fue uno de los primeros en advertir sobre la pandemia y quien más colaboró para buscar una solución, al financiar investigaciones científicas contra el COVID-19. “En China y en Rusia se están moviendo a toda velocidad. Apuesto a que en algún lugar del mundo habrá algunas vacunas que saldrán sin la revisión completa”, remarcó hace una semana. El primero en moverse en ese sentido fue el gobierno de Vladimir Putin, que presentó la novedad a principios de esta semana.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/2A5R5XGAP4FCLPTZTOPSBB452I.jpg) En todas partes. Personas con mascarillas pasan frente a una pantalla gigante que muestra imágenes de noticias del presidente chino Xi Jinping con una mascarilla, en una zona comercial en Beijing (Reuters)
En todas partes. Personas con mascarillas pasan frente a una pantalla gigante que muestra imágenes de noticias del presidente chino Xi Jinping con una mascarilla, en una zona comercial en Beijing (Reuters)
Varias compañías chinas están a la vanguardia de la carrera mundial por una vacuna contra el nuevo coronavirus, mientras que Rusia ha dicho que espera ser el primer país en brindar una vacuna al público, algo que prevé concretar en septiembre. Pero es probable que los proyectos se enfrenten a un mayor escrutinio, dado que los sistemas reguladores de ambos países son mucho más opacos que en Occidente.
Anthony Fauci -principal autoridad en materia infecciosa en los Estados Unidos- a quien se le preguntó durante una audiencia en el Congreso si Estados Unidos podría usar vacunas chinas o rusas si llegaban a producirse primero, afirmó que era poco probable. “Espero que los chinos y los rusos realmente estén probando la vacuna antes de administrársela a alguien”, dijo. “Las afirmaciones de que tienen una vacuna lista para distribuir antes de hacer las pruebas son, cuanto menos, problemáticas”, añadió.
Fuente: Infobae
Alerta de los expertos en Estados Unidos: todavía hay tiempo para controlar el coronavirus, pero no demasiado
Pocos quieren pensar en eso ahora: los días son largos y soleados, hay playas y parques para disfrutar de las vacaciones, los restaurantes y los hoteles cumplen con protocolos de seguridad sanitaria. Incluso se habla de una vacuna contra el COVID-19 en el horizonte. Sin embargo, en los Estados Unidos, donde el brote del coronavirus no está controlado (basta con que mejoren las estadísticas en un lugar para que haya un pico en otro) se avecina el invierno.
Invierno equivale a resfríos, gripes, infecciones de garganta y otras enfermedades del tracto respiratorio que complicarán el sistema de salud que, mientras tanto, continuará combatiendo la pandemia de SARS-CoV-2, que seguirá siendo amenazante. Pronto muchos lugares, sobre todo en los estados del norte, perderán los espacios abiertos: el frío no los permitirá ya hasta la primavera de 2021.
“A menos que los estadounidenses aprovechen las semanas, cada vez más escasas, entre el presente y el comienzo del ‘clima de interiores’ para reducir la transmisión en el país, este invierno podría ser sombrío como en una novela de Charles Dickens”, sintetizó Stat la opinión de los expertos en salud pública que consultó sobre qué hacer ante la posibilidad de una segunda ola de COVID-19, cuando todavía sigue dando vueltas la primera.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/WGNUYY5OS5A7FOH6RIJO3UVGZI.jpg) Invierno equivale a resfríos, gripes y otras infecciones respiratorias, además del COVID-19, que complicarán el sistema de salud. (EFE/EPA/CRISTOBAL HERRERA-ULASHKEVICH)
Invierno equivale a resfríos, gripes y otras infecciones respiratorias, además del COVID-19, que complicarán el sistema de salud. (EFE/EPA/CRISTOBAL HERRERA-ULASHKEVICH)
“Creo que noviembre, diciembre, enero y febrero van a ser meses duros en este país, sin una vacuna”, pronosticó Michael Osterholm, director del Centro de Investigación y Políticas para Enfermedades Infecciosas de la Universidad de Minnesota. Aun si en ese momento se hubiera aprobado una vacuna, lo cual sería un récord histórico para la ciencia, “hay pocas perspectivas de que una gran cantidad de estadounidenses sean vacunados a tiempo”, estimó la publicación sobre medicina.
Los coronavirus que afectan a los humanos, primos lejanos del SARS-CoV-2, que causan resfríos, circulan todo el año; si embargo, los meses cálidos son la temporada baja de transmisión. “Deberíamos tener como objetivo llegar a una transmisión cero antes de abrir las escuelas y poner a los niños en peligro”, dijo Caroline Buckee, subdirectora del Centro sobre Dinámica de las Enfermedades de Transmisión en la Escuela de Salud Pública T.H. Chan de Harvard.
Se corrigió: “A los niños, a sus maestros y a quienes los cuidan”. Y si eso significa “cero gimnasios, cero cine, que así sea”, enfatizó. “Parece que privilegiamos las actividades recreativas antes que la seguridad de los niños dentro de un mes. No puedo comprender que se cambie una cosa por la otra”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/V5AWOD5WEBATLHBDXMHA43CQ4A.png) «Parece que privilegiamos las actividades recreativas antes que la seguridad de los niños dentro de un mes», dijo una experta, sobre los peligros que afectarán la vuelta a clases por la diseminación actual del COVID-19.
«Parece que privilegiamos las actividades recreativas antes que la seguridad de los niños dentro de un mes», dijo una experta, sobre los peligros que afectarán la vuelta a clases por la diseminación actual del COVID-19.
A diferencia de otros países del hemisferio norte que sufrieron la primera ola de este coronavirus a comienzos de 2020, los Estados Unidos no lograron controlar la transmisión. Así los países asiáticos y Europa se preocupan, y se preparan, para la segunda ola, mientras que cada día más de 50.000 estadounidenses reciben un diagnóstico positivo de COVID-19. Esa cifra, desde luego, no incluye a los infectados que no saben que lo están, porque no tienen síntomas y no se confirman como casos.
“Para ponerlo en perspectiva, a este ritmo los Estados Unidos acumulan más casos en una semana que todos los que el Reino Unido ha acumulado desde el comienzo de la pandemia”, comparó Helen Branswell, editora especializada en infecciosas de Stat.
Si bien la transmisión del virus es menos probable en ámbitos abiertos, en particular si se usa una mascarilla y se mantiene la distancia social, una de las cuestiones críticas es, precisamente, que la población no sigue las indicaciones para prevenir el contagio. Kristen Ehresmann, del Departamento de Salud de Minnesota, puso como ejemplo un rodeo que se realizó durante tres días en su estado: a los organizadores se les informó que debían limitar la cantidad de asistentes a 250, pero se negaron a hacerlo.
El problema también se da en eventos de menor escala, como reuniones de familias o conocidos: la gente baja la guardia, como si la epidemia hubiera terminado. “Otros nunca aceptaron la necesidad de tratar de prevenir el virus”, continuó Branswell. Ehresman y otros agentes de la salud pública están desconcertados por el fenómeno de la gente que se niega a reconocer el peligro que presenta el virus: “Esta idea de ’No quiero creerlo, así que no va a ser verdad’”, dijo. “Honestamente, nunca antes realmente tuve que enfrentar algo así cuando se trata de una enfermedad”.
Michael Mina, director de microbiología clínica en el hospital Brigham and Women’s, de Boston, lamenta que a medida que pasan los días se cierra la ventana para someter al SARS-CoV-2, porque la gente trata de recuperar la normalidad de la vida en lugar de aceptar la realidad de la pandemia. “Seguimos desperdiciando cada oportunidad que tenemos. El mejor momento para aplastar una epidemia es cuando las características del medio ambiente frenan la transmisión. Es la única oportunidad en el año, es una ayuda extra”.
El resto del tiempo, ya se sabe, porque ya sucedió: restricciones, cierres, confinamiento, cuarentena. “Reducir la transmisión requeriría que la gente siguiera haciendo sacrificios, que aceptara que la vida post-COVID no puede seguir normalmente, no mientras haya tantas personas que se mantienen vulnerables al virus”, siguió el artículo. “En cambio, la gente se libera a toda velocidad de las cadenas que representaron los esfuerzos para suprimir el coronavirus, aparentemente convencidos de que un puñado de semanas de sacrificio durante la primavera fue una solución definitiva”.
El país parece haberse estabilizado en un patrón peligroso, según Osterholm: un aumento de casos en una localidad provoca que la gente tome conciencia y practique las medidas de prevención temporalmente, pero apenas los contagios y las muertes comienzan a declinar, se crea la falsa impresión de haber derrotado al virus y las medidas se relajan, y se abandonan, por el deseo —y no la posibilidad real— de volver a la normalidad.
“Como un fenómeno de todo o nada”, comparó Anthony Fauci, director del Instituto Nacional de Alergias y Enfermedades Infecciosas (NIAID) de los Estados Unidos.
Osterholm advirtió que apenas se inicie el ciclo escolar —en muchos estados del país, los niños desde el jardín de infantes hasta el final de la primaria empiezan las clases a finales de agosto— la transmisión va a aumentar, y seguirá así en las semanas siguientes, cuando abran las aulas universitarias. Su estimación es pesimista: “Los próximos picos excederán, y mucho, lo que hemos vivido. El invierno sólo va a reforzar eso”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/GDRWEGGHJBFGFJ6Z7GNQEPS74I.jpg) Reducir la transmisión requeriría que la gente siguiera haciendo sacrificios y aceptara que la vida no puede seguir normalmente mientras haya personas vulnerables al coronavirus. (EFE/Etienne Laurent)
Reducir la transmisión requeriría que la gente siguiera haciendo sacrificios y aceptara que la vida no puede seguir normalmente mientras haya personas vulnerables al coronavirus. (EFE/Etienne Laurent)
Buckee teme que, si el país no cambia la trayectoria en la que se halla, en el futuro serán inevitables nuevos cierres y medidas de confinamiento. “Francamente no veo la manera de que tengamos abiertos los restaurantes y los bares en el invierno. Habrá un resurgimiento. Todo se cerrará de nuevo”, arriesgó.
Fauci se manifestó a favor de un ajuste en las medidas de reapertura, con énfasis en un fuerte mensaje: reducir la transmisión hoy dará buenos resultados más adelante. En particular los jóvenes de 20 a 25 años tienen que comprender que, si bien desde el punto de vista estadístico son los que menos probabilidades tienen de morir de COVID-19, su contagio implicará que sus padres y abuelos se contagien, y ellos sí tienen más chances de sufrir una infección grave y un desenlace fatal. Por otra parte, recordó Stat, dada la complejidad que sigue revelando el cuadro completo que causa el coronavirus, hay problemas de salud de largo plazo que sí pueden afectar a los jóvenes.
“No están solos en un vacío”, dijo Fauci. “Transmiten el virus a aquellos que van a terminar en el hospital”. Por el sistema de red que establece la fácil propagación del SARS-CoV-2, es necesario que la gente coopere junta para lograr que los casos lleguen a un nivel más manejable “si esperamos evitar un invierno desastroso”. Pero sin un esfuerzo total “los casos no van a bajar”, advirtió.
Fuente: Infobae
13 de Agosto de 2020 /
OMS asegura que no se debe temer propagación de COVID-19 a través de alimentos
La Organización Mundial de la Salud (OMS) recalcó el jueves que la mejor manera de prevenir el contagio de coronavirus es siguiendo las medidas sanitarias y que las personas no deben temer a su propagación por medio de los alimentos.
A una pregunta de la prensa -en su sesión diaria sobre COVID-19- sobre reportes de que autoridades chinas encontraron vestigios de coronavirus en envases de alimentos procedentes de Brasil y Ecuador, la epidemióloga María Van Kerkhove, dijo que “el virus puede inactivarse si se lava las manos o usa un desinfectante a base de alcohol”.
Dos ciudades de China informaron que habían encontrado rastros del coronavirus en alitas de pollo congeladas importadas de Brasil y en el empaque exterior de camarones ecuatorianos congelados, citó la agencia Reuters.
Pero Van Kerkhove insistió en que no existen evidencias de que en algún lugar “este virus se ha transmitido por los alimentos que alguien haya consumido”.
En tanto, el director de Programa de Emergencias de la OMS, Mike Ryan, explicó que es necesario “un seguimiento de hallazgos como este ”sin descartar la evidencia científica”.
“Las personas no deben temer a los alimentos o el envasado de alimentos, o el procesamiento, o la entrega de alimentos”, subrayó Ryan.
El directivo de la más importante entidad de salud mundial apoyó lo dicho anteriormente por la epidemióloga y señaló: “(…) no hay evidencia de que los alimentos o la cadena alimentaria estén participando en la transmisión de este virus y las personas deben sentirse cómodas y seguras”.
El Ministerio de Agricultura, Ganadería y Abastecimiento de Brasil dijo en una declaración que estaba en la búsqueda de «información oficial para esclarecer las circunstancias de la supuesta contaminación».
El ministro de producción de Ecuador, Iván Ontaneda, dijo a Reuters que el país mantiene protocolos estrictos y no se hace responsable de lo que suceda con las mercancías después de que salen del país.
Desde la declaración de pandemia que hizo la OMS por COVID-19 en marzo hasta el jueves 13 de agosto, en el mundo hay 20.728.74 millones de casos de contagios y 771.448 fallecimientos.
(Con información de Reuters, VOA, gobierno de Brasil y OMS).
Científicos en Stanford encuentran vínculo entre cigarrillos electrónicos y el COVID-19
Un estudio sugiere que hay un posible vínculo entre el uso de los cigarrillos electrónicos o vaporizadores y el COVID-19, sugiriendo que los adolescentes y jóvenes adultos en Estados Unidos que inhalan podrían estar de cinco a siete veces más en peligro de contraer la enfermedad ocasionada por el coronavirus.
Los resultados publicados en el Journal of Adolescent Health (Revista de Salud Adolescente) fue basado en información recopilada en mayo y analizada por la Escuela de Medicina de la Universidad de Stanford.
“La gente joven podría creer que su edad los protege de contraer el virus o que ellos no experimentarán los síntomas del COVID-19, pero la información muestra que eso no es cierto entre aquellos que usan vaporizadores”, dijo el líder del estudio, Shivani Mathur, es una nota de prensa.
El estudio le preguntó a los participantes si habían usado un vaporizador, que si habían inhalado o fumado en los últimos 30 días, si había tenido síntomas del COVID-19, si se habían hecho una prueba o contraído la enfermedad.
Los resultados mostraron que aquellos que habían usado cigarrillos o cigarrillos electrónicos en los últimos 30 días, tenían cinco o más veces las posibilidades de tener los síntomas del COVID-19, comparado con los que nunca habían fumado o usado un vaporizador.
El estudio no prueba que usar un vaporizador causa el COVID-19. Una posible explicación planteada por los investigadores es que usar un vaporizador requiere de tocarse repetidamente la boca o la cara, lo cual ayudaría a esparcir la enfermedad. Adicionalmente, dicen que la nicotina en los vaporizadores y en los cigarrillos puede ocasionar daño pulmonar, lo cual hace la enfermedad COVID-19 más peligrosa.
Los investigadores en Stanford dijeron que esperan que sus hallazgos “incentivarán a la Administración de Alimentos y Drogas a incrementar las regulaciones sobre cómo los vaporizadores son vendidos a personas jóvenes”.
Fuente: VOA
Los casos de coronavirus en EEUU sobrepasan los 5.2 millones; hay más de 166,000 muertos
WASHINGTON – Estados Unidos se mantiene como el país más afectado por la pandemia de COVID-19 con 5,209,780 casos y 166,766 muertes, según el recuento independiente de NBC News este jueves a las 2 a.m. ET.
California lidera el ránking de los estados con más contagios (594,504 infectados, 10,810 muertes), Florida ocupa la segunda posición (con 550,901 casos y 8,897 fallecidos).
Nueva York, que se mantiene como el estado con más decesos (428,757 contagios, 33,623 muertes).
Le siguen: Texas con 520,898 casos y 9,269 decesos; Georgia, con 226,153 casos y 4,456 muertes; Illinois, con 199,893 contagios y 7,881 fallecimientos.
Después de que estados como Nueva York y Nueva Jersey, ubicados en la costa Este, fueran azotados por la pandemia en los meses posteriores a la llegada de la enfermedad al país, los casos se han trasladado a zonas como California, Florida y Texas, cuyas autoridades han debido retroceder en sus planes de reapertura.
El balance provisional de fallecidos ha superado ya con creces la cota más baja de las estimaciones iniciales de la Casa Blanca, que proyectó en el mejor de los casos entre 100,000 y 240,000 muertes a causa de la pandemia.
El Instituto de Métricas y Evaluaciones de Salud (IHME) de la Universidad de Washington, en cuyos modelos de predicción de la evolución de la pandemia se fija a menudo la Casa Blanca, calcula que para las elecciones presidenciales del 3 de noviembre EEUU habrá superado los 230,000 fallecidos por COVID-19.
Fuente: Telemundo
12 de agosto de 2020 /
El lado B de la vacuna rusa: los expertos en salud del mundo aseguran que el país “está cantando victoria” antes de tiempo
Rusia anunció este martes la aprobación de la primera vacuna contra el coronavirus que genera la enfermedad COVID-19, afirmando que otorga una “inmunidad duradera”, según declaró ayer el presidente Vladimir Putin durante una videoconferencia con miembros del gobierno y llamativamente sin la intervención de científicos. “Esta mañana, por primera vez en el mundo, se ha registrado una vacuna contra el nuevo coronavirus. Sé que es bastante eficaz, que otorga una inmunidad duradera”, aseguró Putin.
Incluso, informó que su hija estaba entre las primeras personas inoculadas por la fórmula, desarrollada por el instituto Gamaleya, con sede en Moscú. “Una de mis hijas se aplicó esta vacuna. Creo que participó en los experimentos”, dijo Putin, según comunicó la agencia Interfax, unos minutos después de haber anunciado la homologación.
Esta vacuna será distribuida el 1 de enero de 2021, según el registro nacional de medicamentos del ministerio de Salud local. Las autoridades rusas también han dicho que la producción de la vacuna a gran escala comenzará en septiembre, y las campañas masivas de vacunación empezarían a partir de octubre. Personal sanitario, profesores y otros grupos de riesgo serán los primeros en recibirla, aunque el mandatario insistió en que la aplicación será voluntaria.Unos 20 países han iniciado el proceso de compra, por un total de más de 1000 millones de dosis, según indicó el gobierno.
Pero según una investigación publicada en prestigiosa revista científica Nature,los científicos de todo el mundo han cuestionado severamente este anuncio por ser peligrosamente apresurado. “Rusia no ha completado grandes ensayos para probar su seguridad y eficacia, y el lanzamiento de una vacuna no examinada adecuadamente podría poner en riesgo a las personas que la reciben”, adelantan los investigadores en la revista científica. También afirman que podría obstaculizar los esfuerzos globales para desarrollar inmunizaciones COVID-19 de calidad.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/FIJXRW6F5VQYRXWPLFL2MFTEFU.jpg) En su anuncio, Putin dijo que el regulador ruso había aprobado una vacuna COVID-19 desarrollada por el Instituto de Investigación de Epidemiología y Microbiología Gamaleya en Moscú, a pesar de que los ensayos de fase 3 de la vacuna aún no se habían completado (REUTERS)
En su anuncio, Putin dijo que el regulador ruso había aprobado una vacuna COVID-19 desarrollada por el Instituto de Investigación de Epidemiología y Microbiología Gamaleya en Moscú, a pesar de que los ensayos de fase 3 de la vacuna aún no se habían completado (REUTERS)
En las primeras reacciones al anuncio, la Organización Mundial de la Salud (OMS) advirtió que la fórmula, como el resto, deberán seguir los trámites de precalificación y revisión que marca el organismo. “Acelerar los progresos no debe significar poner en compromiso la seguridad”, dijo en rueda de prensa el portavoz de la OMS Tarik Jasarevic, quien añadió que la organización está en contacto con las autoridades rusas y de otros países para analizar los progresos de las distintas investigaciones de vacunas.
“Que los rusos se estén saltando tales medidas y pasos es lo que preocupa a nuestra comunidad de científicos de vacunas. Si se equivocan, podría socavar toda la empresa mundial“, alertó Peter Hotez, especialista en vacunas del Baylor College of Medicine en Houston, Texas.
Para Francois Balloux, genetista del University College London, se trata de “una decisión imprudente y tonta”. “La vacunación masiva con una vacuna probada incorrectamente no es ética. Cualquier problema con la campaña de vacunación rusa sería desastroso, tanto por sus efectos negativos sobre la salud, como porque retrasaría aún más la aceptación de las vacunas en la población“, manifestó el experto en un comunicado distribuido por el Science Media Center del Reino Unido.
En su anuncio, Putin insistió que el regulador ruso había aprobado una vacuna COVID-19 desarrollada por el Instituto de Investigación de Epidemiología y Microbiología Gamaleya en Moscú, a pesar de que los ensayos de fase 3 de la vacuna aún no se habían completado. Dichos ensayos implican administrar una vacuna o una inyección de placebo a miles de personas y luego seguirlas para ver si la vacuna previene la enfermedad con efiacia. También permiten a los investigadores confirmar la seguridad de la vacuna y buscar efectos secundarios más raros que pueden no haberse observado en ensayos más pequeños y en etapas anteriores.
Falta de datos
La vacuna Gamaleya se administró a 76 voluntarios como parte de dos ensayos en etapa inicial que figuran en ClinicalTrials.gov, pero no se han publicado resultados de esos ensayos u otros estudios preclínicos, y se sabe poco sobre la vacuna experimental.
“En este momento no hay datos publicados sobre los ensayos clínicos que permitan opinar sobre la eficacia y seguridad de esta vacuna. Los estudios en humanos que se realizan sobre la seguridad de las vacunas se comienzan en la primera fase de desarrollo y se continúan monitoreando a lo largo del tiempo. Cuando una vacuna se licencia en el mercado se han realizado los estudios suficientes para que sean aplicadas sin poner en riesgo la salud de la población y se haya demostrado que previene la enfermedad o sus complicaciones”, sostuvo en diálogo con Infobae la doctora Hebe Vázquez, jefa de Vacunas en el Adulto, de Helios Salud.
Según los listados de ClinicalTrials.gov, la vacuna, que se administra en dos dosis, está hecha de dos adenovirus que expresan la proteína de pico de coronavirus. La primera dosis es un virus Ad26, la misma cepa que se usa en una vacuna experimental que está desarrollando la compañía farmacéutica Johnson & Johnson y su subsidiaria Janssen; mientras que la segunda dosis de ‘refuerzo’ está hecha de un virus Ad5, como el de una vacuna experimental que está desarrollando CanSino Biologics en China.
Según el certificado de registro en ruso de la vacuna, los 38 participantes que recibieron una o dos dosis de la vacuna habían producido anticuerpos contra la proteína de pico del SARS-CoV-2, incluidos potentes anticuerpos neutralizantes que inactivan las partículas virales. Estos hallazgos son similares a los resultados de ensayos en etapa inicial de otras vacunas candidatas. Los efectos secundarios también fueron similares, como fiebre, dolor de cabeza e irritación de la piel en el lugar de la inyección.
Hotezespera que la vacuna Gamaleya provoque una respuesta inmune decente contra el SARS-CoV-2. “La hazaña técnica de desarrollar una vacuna COVID-19 no es muy complicada”, dice. “La parte difícil es producir estas vacunas bajo un paraguas de calidad – control de calidad y garantía de calidad – y luego garantizar que las vacunas sean seguras y que realmente funcionen para proteger contra COVID-19 en grandes ensayos clínicos de fase 3”.
Pero se sabe poco sobre los planes de prueba de fase 3 para la vacuna Gamaleya. “Simplemente no he logrado encontrar ningún detalle publicado de un protocolo”, asegura Danny Altmann, inmunólogo del Imperial College London que espera que el ensayo esté siguiendo de cerca las respuestas inmunitarias de los participantes y esté atento a los efectos secundarios.
El jefe de un fondo de inversión respaldado por el gobierno ruso dijo que la vacuna pasaría por pruebas de fase 3 en los Emiratos Árabes Unidos, Arabia Saudita y otros países, según la agencia estatal de noticias rusa TASS. El funcionario dijo que 20 países, en América Latina, Medio Oriente, Asia y otros lugares, habían recibido solicitudes de compra de mil millones de dosis, y que la fabricación estaba lista para producir 500 millones de dosis, con más capacidad en proceso.
“Esta vacuna no fue validada científicamente en ninguna publicación conocida. No hay estudios en revistas científicas y no fue revisada por pares.La investigación para arribar a una vacuna consta de 4 fases clínicas, además de las preclínicas en laboratorio y animales. En la primera fase clínica se aplica a voluntarios sanos. En la segunda a un grupo reducido de pacientes. En la tercera, se aplica a una gran cantidad de pacientes o voluntarios. Y en la cuarta es cuando se aplica a gran escala y ya está en su fase de lanzamiento”, manifestó consultado por este medio el doctor Lautaro de Vedia, ex presidente de la Sociedad Argentina de Infectología.
“Autorización ridícula”
“Es ridículo, por supuesto, obtener autorización sobre estos datos”, dice Svetlana Zavidova, directora de la Asociación de Organizaciones de Ensayos Clínicos de Rusia, que trabaja con compañías farmacéuticas internacionales y organizaciones de investigación. Sin un ensayo de fase 3 completo, a Zavidova también le preocupa que no quede claro si la vacuna previene el COVID-19 o no, o si causa efectos secundarios dañinos, debido a las brechas en la forma en que Rusia monitorea los efectos de los medicamentos.“Nuestro sistema de monitoreo de seguridad, creo, no es el mejor”, reconoce.
A la especialista también le preocupa que la aprobación de la vacuna sea “muy dañina”para los esfuerzos por realizar ensayos clínicos de otras vacunas COVID-19 y otros medicamentos en Rusia.
“No estoy seguro de lo que está haciendo Rusia, pero ciertamente no tomaría una vacuna que no haya sido probada en la fase 3”, dijo Florian Krammer, virólogo de la Escuela de Medicina Icahn en Mount Sinai en la ciudad de Nueva York, en un tweet. “Nadie sabe si es seguro o si funciona. Están poniendo en riesgo a los trabajadores de la salud y a su población“.
“En el afán de ganar protagonismo podemos apresurarnos y cometer errores. Sobre este anuncio hay que ser muy precavido. Puede ser que la vacuna no sea buena o no sea eficaz en un amplio sentido. Me parece muy prematuro por parte de Rusia hablar de tener lista ya una vacuna con solo un estudio de fase 2 que contempla a 38 pacientes. No parece haber mucha información valiosa todavía”, concluyó De Vedia.
Fuente: Infobae
La pandemia supera los 20 millones de casos, la cuarta parte de ellos en EEUU
Los casos de COVID-19 confirmados por la Organización Mundial de la Salud (OMS) superaron hoy la barrera de los 20 millones, de los que la cuarta parte se registraron en Estados Unidos, que también franqueó hoy una cifra importante, la de los cinco millones de contagios.
El total de fallecidos en la pandemia ascendía hoy a 736.766, después de que en las últimas 24 horas se informara de 4.200 nuevos decesos en el planeta, una cifra sensiblemente menor a la de días anteriores, en que se superaron los 6.000.
Fuente: EFE
Se publicaron resultados de la vacuna de Pfizer y BioNTech contra el coronavirus: mostró una robusta respuesta inmunológica
La candidata a vacuna de ARN desarrollada por Pfizer y BioNTech ha demostrado inducir una robusta respuesta inmunológica en un ensayo clínico preliminar realizado con 45 adultos sanos de 18 a 55 años y cuyos resultados se publican hoy en Nature.
La BNT162b1 es la más prometedora de las cuatro vacunas desarrolladas por la farmacéutica estadounidense Pfizer y la empresa alemana BioNTech, todas ellas basadas en el ARN mensajero para provocar una respuesta inmunológica.
Este tipo de candidatas a vacunas son las que se consideran generalmente seguras y han facilitado el rápido desarrollo de vacunas contra el SARS-CoV-2.
Según los datos provisionales del estudio clínico en fase 1/2, realizado para evaluar la seguridad, tolerabilidad e inmunogenicidad de la vacuna, la BNT162b1, que se administra por vía intramuscular, se testó en 45 adultos sanos (23 hombres y 22 mujeres no embarazadas; 37 participantes eran de raza blanca) de 18 a 55 años de edad. Se espera que las nuevas fases incluyan poblaciones mucho más diversas, teniendo en cuenta que las minorías han sido más afectadas por la pandemia.
Los candidatos -asignados al azar- recibieron 10 microgramos (μg), 30 μg o 100 μg de BNT162b1, o un placebo; además, los participantes de los grupos 10μg y 30μg también recibieron una segunda dosis el día 21.
Los autores constataron que el BNT162b1 era, por lo general, bien tolerado, aunque algunos participantes experimentaron, en los siete días siguientes a la vacunación, efectos secundarios de leves a moderados, que aumentaron con el nivel de la dosis. Las reacciones adversas más frecuentes fueron dolor local en el lugar de la inyección, fatiga, dolor de cabeza, dolor muscular, escalofríos, fiebre y trastornos del sueño.
No obstante, la vacuna provocó una respuesta inmunológica robusta en los participantes, que aumentó con el nivel de la dosis y con una segunda dosis.
Los anticuerpos contra el SARS-CoV-2 permanecían 21 días después de la primera vacunación en todos los niveles de dosis, y se registró un aumento sustancial de los anticuerpos neutralizantes contra el SARS-CoV-2 siete días después de que se administrara la segunda dosis de 10-μg o 30-μg.
La respuesta inmunológica fue mucho más fuerte en el grupo 30-μg que en el grupo 10-μg.
Sin embargo, no hubo diferencias notables en la respuesta inmunológica entre los grupos de 30-μg y 100-μg tras la primera dosis, y como los participantes que recibieron la dosis de 100-μg también experimentaron mayores efectos secundarios, no recibieron una segunda dosis.
Los niveles de anticuerpos neutralizantes de los participantes fueron de 1,9 a 4,6 veces más altos que los de los pacientes que se recuperaban de la infección por el SARS-CoV-2.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/UKS4ROGKL5C5BINYYGREPW6H4A.jpg) (Reuters)
(Reuters)
Aunque esta comparación proporciona un punto de referencia para evaluar la respuesta inmunológica provocada por la vacuna y su potencial para proporcionar protección, se necesitan ensayos de fase 3 para determinar la eficacia de la BNT162b1.
Para ese estudio se están reclutando adultos de 65 a 85 años, y en fases posteriores se dará prioridad al reclutamiento de poblaciones más diversas, apunta el estudio.
Pfizer anunció a fines de julio que comenzó la última etapa de pruebas. La empresa explicó en un comunicado que en la fase participarán hasta 30.000 personas distribuidas en 120 locaciones a nivel global. Entre ellas se cuentan 39 estados de Estados Unidos y otras regiones del mundo con amplia presencia del virus, como Argentina, Brasil y Alemania.
(Con información de EFE)
Preocupación en Alemania por repunte de coronavirus
El ministro de Salud de Alemania mostró su preocupación por el aumento de los casos de coronavirus en el país y pidió a sus compatriotas que respeten las normas de higiene y distancia social.
Jens Spahn dijo que había focos de contagio, tanto grandes como pequeños, en casi todas las regiones.
En declaraciones a la emisora de radio Deutschlandfunk señaló que las infecciones estaban impulsadas por viajeros que regresaron del extranjero y por otros que acudieron a fiestas o participaron en reuniones familiares.
“Si no todos tenemos cuidado ahora, esto puede llevar, obviamente, a una cierta dinámica» y al resurgimiento de la pandemia, añadió.
El Instituto Robert Koch, que rastrea el coronavirus en el país, registró 1.226 nuevos contagios el miércoles, el peor dato desde principios de mayo.
Spahn reiteró los llamados a usar mascarilla, mantener la distancia social y no llenar los entornos sociales.
“Cuando hay alcohol de por medio, cuando un acto festivo se convierte en una fiesta, puede pasar muy muy rápido», advirtió.
Alemania ha sido elogiada por tener la pandemia bajo control durante mucho tiempo, pero en las últimas semanas, la flexibilización de las medidas y el regreso de viajeros del extranjero han llevado a un repunte de los contagios. Además, las vacaciones estivales han terminado en varios estados y la mayoría de os estudiantes volvieron a clase, donde no tienen que llevar mascarilla.
En el país hay un total de 218.519 casos confirmados de COVID-19, la enfermedad causada por el virus, y 9.207 decesos.
Fuente: AP
11 de Agosto de 2020 /
La OMS dice que necesita más información para poder respaldar a la vacuna rusa
GINEBRA – La Organización Mundial de la Salud (OMS) recibió con cautela la noticia de que Rusia ha aprobado la primera vacuna del mundo contra el COVID-19, señalando que ésta, como el resto, deberán seguir los trámites de precalificación y revisión que marca el organismo.
«Acelerar los progresos no debe significar poner en compromiso la seguridad», señaló en rueda de prensa el portavoz de la OMS Tarik Jasarevic, quien añadió que la organización está en contacto con las autoridades rusas y de otros países para analizar los progresos de las distintas investigaciones de vacunas.
El portavoz subrayó que la organización se siente animada «por la rapidez en que se están desarrollando las vacunas» y espera que algunas de ellas «se muestren seguras y eficientes».
La vacuna rusa, anunciada este martes por el presidente ruso Vladimir Putin en una reunión con el Gabinete de Ministros, no figuraba entre las seis que según señaló la OMS la semana pasada estaban más avanzadas.
El organismo con sede en Ginebra citó entre esas seis a tres candidatas a vacunas desarrolladas por laboratorios chinos, dos estadounidenses (de las farmacéuticas Pfizer y Moderna) y la británica desarrollada por AstraZeneca en colaboración con la Universidad de Oxford.
Según Putin, la vacuna rusa es «eficaz», ha superado todas las pruebas necesarias y permite lograr una «inmunidad estable» ante la COVID-19.
¿Qué es el Ifenprodil y por qué Miami es elegida para hacer las pruebas en pacientes con COVID-19?
Un hospital de Miami va a ser el primero en realizar pruebas con humanos para determinar si un medicamento de hace medio siglo usado para el vértigo y los mareos puede «reducir la estadía hospitalaria, la mortalidad y el daño pulmonar» de los pacientes de COVID-19, según afirma a Efe Christopher Moreau, director ejecutivo de la canadiense Algernon Pharmaceuticals.
El fármaco, el Ifenprodil (NP-120), fue identificado este año por la Universidad de Texas en Dallas (UT Dallas) como un posible tratamiento eficaz del nuevo coronavirus y «puede incluso revertir la enfermedad», afirmó Moreau.
Esta píldora comenzará a suministrarse en el Hospital General de Westchester de Miami, el primero en cinco ciudades de Estados Unidos en probarla tras las aprobación de la Administración de Alimentos y Medicamentos (FDA), explicó Moreau.
«La diversidad étnica es muy útil en los ensayos en humanos, especialmente en un estudio de Fase 3, que es la fase de aprobación previa a la comercialización», indicó el ejecutivo.
Subrayó que esos datos recopilados en la multicultural Miami «serán útiles para poder confirmar que el tratamiento tiene un efecto de amplia difusión en la población».
«Tenemos la esperanza de que veremos una reducción significativa en la tasa de mortalidad, el tiempo de ingreso en el hospital y una reducción del daño pulmonar causado por la infección», dijo.
«También tenemos la esperanza de que el medicamento reduzca los efectos graves de la tos, que es otro factor en los pacientes con el COVID-19», precisó el ejecutivo de Algernon Pharmaceuticals.
Esta compañía canadiense se concentra en la reutilización de medicamentos; investiga fármacos seguros y ya aprobados para aplicaciones en nuevas enfermedades.
Moreau manifestó además que se han encontrado «resultados muy prometedores» del Ifenprodil contra la gripe aviar H5N1, «la gripe más letal del mundo», en un estudio independiente realizado por un grupo de científicos chinos con ratones infectados.
Recordó que la H5N1 tiene una tasa de mortalidad de más del 55 %, mientras que el COVID-19 es del 1 % al 3 %.
«Los resultados fueron muy convincentes, con Ifenprodil reduciendo la mortalidad en un 40 %, y reduciendo la lesión pulmonar aguda y la inflamación en el tejido pulmonar».
En ese sentido, dijo que «si Ifenprodil estaba funcionando tan bien con la gripe aviar más letal del mundo, tal vez podamos ver un resultado similar en el COVID-19 (que es) menos letal».
El Ifenprodil fue desarrollado originalmente por la francesa Sanofi a principios de la década de los años 70 como un tratamiento para la «claudicación intermitente», un trastorno de circulación sanguínea.
Sin embargo, dijo Moreau, terminó siendo aprobada en Japón y Corea del Sur como fármaco neurológico para tratar el mareo y el vértigo, pero «basado en su mecanismo de acción», Algernon determinó que puede tratar también «enfermedades graves del pulmón».
Ahora, la canadiense ha presentado nuevos derechos de propiedad intelectual a nivel mundial para NP-120 (Ifenprodil) para el tratamiento de enfermedades respiratorias y está trabajando para desarrollar una fórmula inyectable y de liberación lenta.
El ejecutivo dijo que Algernon está en una «carrera con varios caballos», porque también investigan el Ifenprodil para otra enfermedad grave del pulmón llamada fibrosis pulmonar idiopática (FPI) y también tos crónica.
«Así que tenemos dos ensayos clínicos de fase 2 con tres indicaciones de enfermedades», precisó.
LAS VACUNAS REQUIEREN TIEMPO
Moreau por otro lado expresó preocupación por un desarrollo apresurado de vacunas contra el COVID-19, una enfermedad que solo en Estados Unidos ha ocasionado la muerte de más 163,000 personas y contagiado a más de 5 millones.
«Si van a desarrollar algo que se le dará a miles de millones de personas, es mejor que sepan lo que hacen y eso lleva tiempo», subrayó.
Hizo alusión a las palabras del director ejecutivo de Merck, Kenneth Frazier, quien describió que sólo se han desarrollado siete vacunas «verdaderamente nuevas» en los últimos 25 años.
Además, dijo que ya hay un problema con la gente renuente a usar mascarillas y opinó que mucho menos querrán una vacuna, especialmente, alguna que se haya apresurado.
«La naturaleza humana es encontrar una solución rápida que elimine un problema; sin embargo, podemos enfrentarnos a tener que aceptar un enfoque diferente, como el VIH, que se trata con un cóctel de medicamentos», precisó.
Manifestó que mientras el mundo trabaja en una vacuna, también debemos buscar una posible respuesta terapéutica como el Ifenprodil y otras que pueden terminar siendo combinatorias con otros tratamientos.
Moreau expresó además que hay «mucho que aprender» del patógeno, especialmente sobre cómo funciona la inmunidad «ya sea a corto o largo plazo» o si el nuevo coronavirus mutará como la gripe.
El COVID-19 dejó ver «lo poco preparados que estábamos para una pandemia, a pesar de los años de advertencias de los expertos en salud mundial», subrayó.
Fuente: Telemundo 51
Rusia registra una vacuna contra el coronavirus
MOSCÚ (AP) — Rusia se convirtió el martes en el primer país en registrar oficialmente una vacuna contra el coronavirus y declararla lista para su uso, pese al escepticismo internacional. El presidente, Vladimir Putin, dijo que una de sus hijas ya se había vacunado.
Putin dijo que la vacuna había demostrado su eficacia durante las pruebas, ofreciendo una inmunidad duradera contra el virus. Sin embargo, muchos científicos dentro y fuera del país se han mostrado escépticos, cuestionando la decisión de registrar la vacuna antes de los ensayos de fase 3, que suelen durar meses e implicar a miles de personas.
En declaraciones en una reunión del gobierno, Putin hizo hincapié en que la vacuna había pasado las pruebas necesarias.
“Me gustaría repetir que ha pasado todas las pruebas necesarias”, dijo. “Lo más importante es asegurar la total seguridad de utilizar la vacuna y su eficacia”.
Añadió que una de sus dos hijas se había vacunado y se sentía bien. “Ha participado en el experimento”, señaló.
Putin dijo que su hija había tenido 38 grados Celsius (100,4 Fahrenheit) en el día de la primera inyección, que bajaron a 37 grados (98,6 Fahrenheit) al día siguiente. Tras la segunda inyección volvió a tener una leve subida de la temperatura, pero eso fue todo.
“Se siente bien y tiene un alto número de anticuerpos”, añadió Putin. No especificó cuál de sus dos hijas -Maria o Katerina- se había vacunado.
La vice primera ministra, Tatyana Golikova, dijo que la vacunación de médicos podría comenzar este mes.
En un comunicado, el Ministerio de Salud dijo que se esperaba que la vacuna diera hasta dos años de inmunidad ante el nuevo coronavirus.
Putin insistió en que la vacunación sería voluntaria.
Las autoridades rusas han dicho que la producción de la vacuna a gran escala comenzará en septiembre, y las campañas masivas de vacunación empezarían a partir de octubre.
Cuando la pandemia llegó a Rusia, Putin ordenó que se abreviara el plazo de los ensayos clínicos para posibles vacunas de coronavirus.
Convertirse en el primer país del mundo en desarrollar una vacuna era una cuestión de prestigio nacional para el Kremlin, que trata de consolidar la imagen de Rusia como potencia global. Televisoras y otros medios elogiaron a los científicos trabajando en ellos y presentaron su trabajo como la envidia de otros países.
El profesor Alexander Gintsburg, responsable del instituto Gamaleya que desarrolló la vacuna, causó sorpresa en mayo cuando dijo que él y otros investigadores habían probado la vacuna en sí mismos.
Los estudios en humanos comenzaron el 17 de junio con 76 voluntarios. La mitad recibieron una vacuna en forma líquida y la otra mitad con una vacuna en polvo soluble. Algunos de la primera mitad fueron reclutados en el Ejército, lo que planteó el temor a que los militares pudieran haberse visto presionados para participar.
Gran Bretaña y Canadá acusaron el mes pasado a Rusia de utilizar hackers para robar investigaciones sobre vacunas de laboratorios occidentales.
Cuando se anunció que se habían completado los ensayos surgieron preguntas sobre la seguridad y eficacia del fármaco. Algunos expertos se burlaron de las afirmaciones de las autoridades rusas sobre que el fármaco producía la respuesta inmune deseada sin efectos secundarios significativos, señalando que esas afirmaciones debían ir respaldadas de datos científicos publicados.
La Organización Mundial de la Salud afirma que todas las posibles vacunas deben completar las fases de ensayo antes de ser distribuidas. Los expertos han advertido que las vacunas que no completen las pruebas pueden resultar dañinas de diversas formas, desde un impacto negativo en la salud a crear una falsa sensación de seguridad o socavar la confianza en las vacunas.
10 de Agosto de 2020 /
Florida reporta el menor número de nuevos casos de coronavirus desde junio
Los casos de coronavirus en Florida llegaron el lunes a 536,961 luego de reportarse 4,155 nuevos positivos y 91 fallecimientos adicionales de residentes en el estado, informó el Departamento de Salud.
Este es el número más bajo de nuevos casos reportados en un período de 24 horas desde el pasado 22 de junio.
En total se reportaron los resultados de 58,153 pruebas con una tasa de positividad del 8.60%, el tercer día consecutivo en que se ubica por debajo de la meta de 10 por ciento.
En la última semana se ha notificado de 45,077 nuevos casos: 4,155 el lunes, 6,229 el domingo; 8,502 el sábado, 7,686 el viernes, 7,650 el jueves, 5,409 el miércoles y 5,446 el martes. El promedio de positivos al COVID-19 de la última semana es de 6,439 por día.
Miami-Dade tiene ahora 133,623 casos y Broward 62,898 . Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 8,277 residentes por el COVID-19. Otras 131 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 8,408.
Solo en Miami-Dade han fallecido 1,874 personas por el COVID-19 y en Broward 821.
Además, el condado Palm Beach tiene 37,297 casos positivos y Monroe 1,531. Un total de 30,785 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough registra 32,731 casos y Orange tiene 31,851 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 16,632 positivos y el condado Collier 10,448.
Fuente: Telemundo 51
Estudio revela que unos 97,000 niños se infectaron de coronavirus en EEUU en dos semanas, un aumento de 40%
Las infecciones de coronavirus entre los niños y adolescentes estadounidenses aumentaron un 40% en la segunda quincena de julio, según un informe de la Academia Estadounidense de Pediatría y la Asociación de Hospitales Infantiles, lo que eleva el número total de contagios de menores al 8,8% de todos los casos en el país.
El informe, que agrupa datos de 49 estados, se ha dado a conocer en medio de un acalorado debate sobre si las escuelas deberían reanudar la actividad en otoño, mientras varios estados ya reabrieron las clases presenciales. Si bien la oleada de infecciones contradice la afirmación del presidente Donald Trump de que los niños son “prácticamente inmunes”, los datos también muestran que las infecciones infantiles constituyen una parte desproporcionadamente baja del total de contagios.
Según el estudio, se informaron 97.078 nuevos casos de niños entre el 16 y el 30 de julio, lo que eleva el número total desde que comenzó la pandemia a 338.982. El rango de edades variaba de un estado a otro, y algunos incluían un límite de edad más allá de la adolescencia, hasta 24 años.
California, Florida y Arizona registraron el número más alto de casos totales de niños en EEUU, con más de 20.000 contagios respectivamente, según el informe. Por población, Arizona registró la cifra proporcional más alta, con más de 1.000 casos por cada 100.000 niños, más del doble de la media nacional de 447.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/2S6VC2PP2RMJCLQ7TK4RKJN4LQ.jpg) Estudiante en el campus de la universidad North Carolina State (Reuters)
Estudiante en el campus de la universidad North Carolina State (Reuters)
Las muertes de niños estadounidenses por covid-19 suman 86, solo el 0,06% del total de fallecimientos en el país y el 0,03% de las infecciones entre los niños.
Muchos padres están ansiosos por que sus hijos regresen a las aulas. Sin embargo, los casos de covid-19 siguen aumentando en gran parte del país, y hay datos contradictorios sobre la transmisión de la enfermedad hacia y desde niños. Algunas escuelas que ya reanudaron las clases han experimentado brotes en medio de escenas de niños apiñados sin máscaras, lo que ha suscitado temores de que una reapertura total a nivel nacional en septiembre provoque un nuevo pico de infecciones.
Grandes ciudades como Chicago, Houston, Los Ángeles, Miami, decidieron empezar las clases de modo virtual, frente a otras que dieron luz verde al retorno a las escuelas.
El gobernador del Estado de Nueva York -epicentro de la expansión de la covid-19 en la primavera boreal- anunció este viernes que las escuelas podrían reabrir a modo presencial en áreas donde la tasa de test positivos esté por debajo del 5%. Cuando en la mayor parte del estado ese valor está actualmente alrededor del 1%. Pero la ciudad de Nueva York, que ha anunciado que está considerando un modelo híbrido con entre uno y tres días de clases presenciales, aún tiene que confirmar qué formato tendrán sus 1,1 millones de estudiantes cuando se reincorporen en septiembre.
Por otro lado, gobernadores de los estados republicanos insisten en que todos los estudiantes vuelvan a las escuelas, apoyando la línea del presidente Donald Trump.
¿Es seguro que las escuelas reabran durante la pandemia?
Depende de lo extendidos que estén los casos de COVID-19 en la comunidad y de las medidas de seguridad que adopte el centro educativo. En zonas donde el virus no está apenas controlado, los expertos en salud pública dicen que la educación presencial supondría un riesgo muy elevado.
En aquellas áreas donde el virus parece estar bajo control, los expertos apuntan que los colegios tendrán que hacer ajustes para minimizar los riesgos cuando regresen los alumnos. Un declive sostenido en el número de contagios y una tasa de positivos menor del 2% son algunos de los indicios de que el coronavirus está bajo control, afirman algunos expertos.
Pero ante las muchas incógnitas que todavía rodean al virus, los distritos escolares están enfocando este curso de varias formas.
Las evidencias sugieren que los niños pequeños no transmiten la enfermedad fácilmente, mientras que los mayores de 10 años pueden contagiar con la misma facilidad que un adulto, pero los expertos señalan que hacen falta pruebas más concluyentes.
Y aunque parece menos probable que se contagie un niño que un adulto y menos probable también que se enfermen de gravedad cuando lo hagan, se han registrado casos graves y decesos.
(Con información de Bloomberg, AP via Infobae)
EE.UU. con más de 5 millones de infecciones de Covid
Estados Unidos superó los cinco millones de casos de coronavirus el domingo, la mayor cantidad en el mundo.
Las cifras fueron publicadas por la Universidad Johns Hopkins, según cuyos datos, el número de muertos en Estados Unidos es superior a 162.000.
En EE.UU., el Instituto de Métricas y Evaluación de la Salud ha publicado un modelo que predice casi 300,000 muertes para el 1 de diciembre si los estadounidenses no comienzan a usar máscaras faciales de manera constante.
El director del IHME, el Dr. Christopher Murray, dijo en un comunicado que si el 95 por ciento de los estadounidenses comenzaran a usar máscaras, se salvarían más de 66.000 vidas.
Hay más de 5 millones de infecciones en Estados Unidos, indicaba -antes de hacerse oficial la cifra- una base de datos del New York Times. Brasil e India siguen como números dos y tres, respectivamente, en el número de infecciones. Brasil tiene más de 3 millones de casos e India tiene más de 2 millones.
Las muertes en Estados Unidos por COVID-19 aumentaron por cuarta semana consecutiva a más de 8.500 personas en los siete días que terminaron el 2 de agosto, mientras que el número de casos nuevos disminuyó por segunda semana consecutiva, según un análisis de Reuters.
El número de muertos de la semana pasada fue un 36% más alto que la semana anterior, aunque las muertes son un indicador rezagado y pueden continuar aumentando semanas después de que disminuyan las nuevas infecciones.
Brasil se convirtió este sábado en el segundo país del mundo en superar las 100.000 muertes por coronavirus, segundo después de Estados Unidos, que tiene más de 162.000 muertes.
El presidente brasileño, Jair Bolsonaro, dijo la semana pasada que tenía «la conciencia tranquila» a pesar del número de víctimas. El propio Bolsonaro sobrevivió al COVID-19 el mes pasado y dijo que había hecho «todo lo posible para salvar vidas». Debido a pruebas insuficientes, dicen los expertos, la cantidad de brasileños con el virus podría ser seis veces mayor.

El Ministerio de Salud de México informó el sábado cerca de 6.500 nuevas infecciones por COVID y casi 700 muertes. México sigue solo a EE.UU. y Brasil en el número de muertes por COVID, y tiene más de 46,000 muertes por la enfermedad del coronavirus, según datos de la Universidad John Hopkins.
En Francia, el gobierno ordenó que, a partir del lunes, las máscaras faciales deben usarse afuera de los hogares en áreas concurridas, excepto alrededor de algunos sitios turísticos, incluida la Torre Eiffel.
El gobierno dijo que la industria del turismo francés ha perdido al menos $ 35- $ 47 mil millones debido a la crisis de salud.
«Los franceses están participando masivamente en la reactivación del sector turístico favoreciendo a Francia», y el 70 por ciento de los que se han ido de vacaciones han optado por quedarse en su país, dijo el secretario de Estado de Turismo, Jean-Baptiste Lemoyne, en una entrevista con el Journal du Dimanche.
Los nuevos mandatos de máscaras entraron en vigor el sábado en Gran Bretaña, donde ahora se requiere que las personas usen máscaras en la mayoría de los entornos interiores. En Inglaterra y Escocia, las máscaras deben usarse en lugares de culto, bancos, bibliotecas y en muchos otros lugares interiores.
Los viajeros que llegan a Alemania desde la mayoría de los países y regiones no europeos dentro de la Unión Europea con altas tasas de infección ahora deben someterse a pruebas para detectar el coronavirus.
Los viajeros de áreas de alto riesgo previamente debían ponerse en cuarentena durante 14 días o hasta que pudieran producir una prueba con resultado negativo.
Australia registró 404 casos nuevos el domingo: 10 en Nueva Gales del Sur y 394 en Victoria. Se reportaron diecisiete muertes en Victoria.Nueva Zelanda informa que ha experimentado 100 días sin transmisión comunitaria del coronavirus.
Ya se requerían máscaras en las tiendas y en el transporte público, pero se impusieron medidas más estrictas para contener un aumento en las infecciones por coronavirus en Gran Bretaña después de flexibilizar los requisitos de cierre.
Fuente: VOA
09 de Agosto 2020 /
Desde cansancio hasta “niebla cerebral”, los síntomas persistentes de COVID-19 que más preocupan a los expertos
La lista de enfermedades persistentes de COVID-19 es más larga y variada de lo que la mayoría de los médicos podrían haber imaginado. Las secuelas reportadas en todo el mundo incluyen fatiga, latidos cardíacos acelerados, falta de aliento, dolor en las articulaciones, pensamiento confuso, pérdida persistente del sentido del olfato y daños en el corazón, los pulmones, los riñones y el cerebro.
Y lo que se observa es que la probabilidad de que un paciente desarrolle síntomas persistentes es difícil de precisar y no estaría relacionado con que la persona haya presentado un cuadro grave de la enfermedad.
Diferentes estudios rastrean diversas manifestaciones y siguen a los sobrevivientes durante diferentes períodos de tiempo. Así, por ejemplo, en Italia se descubrió que el 87% de una cohorte de pacientes hospitalizados por COVID-19 agudo todavía estaba luchando con síntomas persistentes dos meses después. Mientras que datos de un estudio, que utiliza una aplicación en la que se ingresan datos de millones de personas de los Estados Unidos, el Reino Unido y Suecia sugieren del 10 al 15%, incluidas algunas con casos «leves», no se recuperaron rápidamente.
Lo cierto es que con la pandemia aún en curso, nadie sabe qué tan lejos en el futuro perdurarán los síntomas y si el COVID-19 provocará la aparición de enfermedades crónicas.
Pero, ¿cuál es la causa de este fenómeno? “El virus SARS-CoV-2 causante de COVID-19 entra a las células que infecta a través de la unión con un receptor específico llamado ‘enzima convertidora de la angiotensina’ (ACE2 del inglés) que normalmente tiene una función relacionada con el sistema cardiovascular, la regulación de la presión arterial y la modulación del sistema inflamatorio celular”. Así comenzó a explicar a Infobae el médico neurólogo Conrado Estol (MN 65005), quien ahondó: “El ACE2 regula los efectos de una hormona llamada angiotensina II, que aumenta la presión arterial e inflamación causando daño en los tejidos. Cuando el virus que causa COVID-19 se une al ACE2, impide que este regule los efectos negativos de la angiotensina II y esto lleva al daño celular”.
El problema -según Estol- “es que casi todos los órganos y todo el sistema circulatorio del cuerpo tiene receptores ACE2 lo que explica que el virus cause lesiones en diferentes órganos y en el sistema circulatorio”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/LYYPON24PBEFXFB2OIYWEMNSHE.jpg) Al inicio de los síntomas es cuando se considera que la persona tiene una mayor carga viral; esos primeros síntomas son en respuesta a la infección aguda (Shutterstock)
Al inicio de los síntomas es cuando se considera que la persona tiene una mayor carga viral; esos primeros síntomas son en respuesta a la infección aguda (Shutterstock)Entre un 10 y 30% de los pacientes que tuvieron la infección pueden desarrollar un cuadro crónico que se manifestará según el órgano comprometido. Un estudio publicado en la revista JAMA evaluó con resonancia magnética cardíaca a 100 pacientes 70 días después de tener COVID-19 (sólo el 30% de los pacientes había requerido internación). Se encontró algún tipo de alteración cardíaca en el 80% y signos de miocarditis (inflamación del músculo cardíaco) en el 60%. “Es posible que este hallazgo explique la ocurrencia de arritmias en varios pacientes y también la elevación de la troponina que usualmente aumenta en casos de infarto cardíaco”, consideró Estol.
Otros pacientes refirieron dificultad respiratoria y fatiga rápida al hacer actividades de la rutina diaria, que se atribuyó a la presencia de compromiso pulmonar persistente detectado en imágenes del tórax. “Además, otros estudios confirmaron fibrosis pulmonar que es improbable que pueda revertir con el tiempo”, aseguró el neurólogo, quien agregó que “en los riñones se identificaron lesiones en los túbulos donde se filtra la sangre para formar orina y esto se expresa con una insuficiencia renal”.
“Una proporción importante de pacientes describió trastornos neurológicos persistentes manifestados por debilidad de brazos o piernas como secuela de la inflamación de nervios (causada por el llamado síndrome de Guillain-Barre y por mononeuritis multiplex), otros tienen pérdida persistente del olfato, muchos describen trastornos en la memoria y la capacidad de concentración, dificultades con el equilibrio (describen tropezarse frecuentemente) y alteraciones en la coordinación motora fina -detalló-. También hay pacientes que reportan persistencia de dolores corporales difusos, cefaleas, cansancio, insomnio y trastornos digestivos como vómitos y diarrea”.
El síntoma más persistente y más desconcertante parece ser la fatiga, pero los investigadores advierten sobre llamarlo síndrome de fatiga crónica, ya que “ese es un diagnóstico específico”. “Es posible que tengan fibrosis en los pulmones, y eso los hará sentir fatigados; podrían tener una función cardíaca deteriorada, y eso hará sentir fatigado”. Intentar rastrear los síntomas hasta su origen es fundamental para comprenderlos y finalmente manejarlos, coinciden los que saben.
Y tras asegurar que “no es posible determinar aún si estos síntomas tendrán una duración de meses, años o se transformarán en una secuela permanente”, Estol consideró que “la aparición de estas secuelas es independiente de la severidad del cuadro clínico que haya manifestado el paciente por lo que una presentación asintomática o leve no asegura que la persona no tendrá síntomas en el largo plazo”. Y ejemplificó: “Un estudio de tomografía computada pulmonar en los pacientes asintomáticos contagiados en el crucero Diamond Princess, mostró que el 50% tenían lesiones pulmonares”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ECHFGT2R25HSXHSTA7KJZ6UOFM.jpg) Hay pacientes que reportan persistencia de dolores corporales difusos, cefaleas, cansancio, insomnio y trastornos digestivos (Shutterstock)
Hay pacientes que reportan persistencia de dolores corporales difusos, cefaleas, cansancio, insomnio y trastornos digestivos (Shutterstock)“En el Sanatorio Güemes, el servicio de Infectología puso en marcha un consultorio de ‘síndrome post-COVID’ para tratar y dar el apoyo necesario a los pacientes que presenten estas manifestaciones de largo plazo”, sumó el experto.
Para la médica infectóloga Romina Mauas (MN 100075), si bien el tema preocupa “no es novedoso porque hay varias infecciones virales y bacterianas -como la influenza, el virus de la mononucleosis, o bacterias que producen sepsis o neumonías graves- que producen afectación de diferentes órganos”. “Las funciones alteradas a veces se restablecen y otras quedan secuelas”, remarcó la coordinadora médica en Helios Salud y miembro de la Sociedad Argentina de Infectología (Sadi).
“En relación al COVID-19 recién se están viendo qué lesiones son más leves y cuáles mejoran”, sostuvo la especialista, quien, consultada sobre la causa de este fenómeno, explicó: “El cuadro inflamatorio que causa el virus es sistémico, afecta diferentes sistemas y si bien el virus elige un ‘órgano blanco’, que en este caso es la vía respiratoria, en algunos individuos se ve afectado más de un órgano”. “En general tiene que ver con la inmunidad, y la inflamación que el individuo desarrolle frente al virus (a más inflamación más se observa). Ahora, por qué uno se inflama más que otro aún no se sabe”, agregó.
Respecto a la fatiga, que es uno de los síntomas más comunes -y al que no se le encuentra causa-, Mauas señaló: “No se sabe si se debe al problema pulmonar secuelar, a la secuela cardiológica, o a otra causa. Habría que ver si esos pacientes tienen otro síntoma que justifique ese cansancio”.
Wanda Cornistein es médica docente de Enfermedades Infecciosas en la Facultad de Ciencias Biomédicas de la Universidad Austral (MN 105460) y destacó que “al inicio de los síntomas es cuando se considera que la persona tiene una mayor carga viral, que el cuadro es contagioso y esos síntomas son en respuesta a la infección aguda”. “Como cualquier otra enfermedad viral, hay una etapa de convalecencia, en la que la persona puede persistir con mialgias, fatiga o decaimiento, que es propio del impacto que tuvo la enfermedad sobre esa persona y que dependerá de cada uno”, explicó la especialista, quien señaló que “hay pacientes que en 48 horas resuelven todo los síntomas y otros que quedan con ese periodo de convalecencia en el que es más compleja la resolución completa de la sintomatología”.
Sin embargo, a pesar de esta situación, Cornistein aclaró que “hoy se sabe que después del día ocho y estando afebril y sin síntomas agudos esa persona no contagia y eso es lo que hace que pueda retomar su vida habitual, aunque tenga este decaimiento que puede acompañar a su cuadro y que quede como una convalescencia un poco más prolongada”.
Qué pasa en el corazón
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ULSQUL7JKBGWXHUXLEXFDHR724.jpg) «Algunos pacientes pueden quedar con secuelas, como arritmias, esas mismas que tienen durante la internación por COVID-19 relacionadas a una enfermedad pulmonar y también puede permanecer en el tiempo» (Shutterstock)
«Algunos pacientes pueden quedar con secuelas, como arritmias, esas mismas que tienen durante la internación por COVID-19 relacionadas a una enfermedad pulmonar y también puede permanecer en el tiempo» (Shutterstock)Ante la consulta de este medio, el médico cardiólogo Jorge Tartaglione (MN 67.502) explicó: “Las afecciones cardíacas que puede generar el COVID-19 pueden manifestarse como un impacto del virus en el corazón generando una inflamación del músculo cardíaco, lo que determina una miocarditis, que se ha visto con otros virus también y que genera una dilatación del corazón que lo hace insuficiente y que algunos pacientes tienen la restitución total y otros necesitan un tratamiento o algunos llegan a tener después de una miocarditis un trasplante”.
El presidente de la Fundación Cardiológica Argentina (FCA) amplió que “también lo que se vio es que produce daño cardíaco a través de un marcador que se determina -que se llama la troponina- que está aumentado entre un 20 y un 30% y esto lo que significa es que el corazón se daña”. “Esa troponina indica que el corazón tiene algún daño en alguna célula y es el mismo marcador que se utiliza para ver el diagnóstico y la evolución del infarto agudo de miocardio”, agregó.
“Algunos pacientes pueden quedar con secuelas, como arritmias, esas mismas que tienen durante la internación por COVID-19 relacionadas a una enfermedad pulmonar y también puede permanecer en el tiempo”, puntualizó el experto.
El SARS-CoV-2 en el cerebro
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/BG6IYUDKNBAXVOVC3YGBKCKV4I.jpg) Cuando el cerebro es afectado por una inflamación la persona puede sentir que no tiene «claridad» de pensamiento (Shutterstock)
Cuando el cerebro es afectado por una inflamación la persona puede sentir que no tiene «claridad» de pensamiento (Shutterstock)Sobre cuál es la causa de lo que ocurre a nivel neurológico como consecuencia de la infección por SARS-CoV-2, Estol explicó que “los mecanismos pueden ser varios y no necesariamente el compromiso neuronal directo por el virus”. “Por ejemplo, en el caso de la anosmia (pérdida del olfato) se mostró que son las células que rodean a las neuronas del olfato las que son dañadas por el virus -puntualizó-. Otro mecanismo ocurre cuando el virus activa la tormenta de citoquinas y es el propio sistema inmunológico de la persona afectada el que ataca al cerebro causando encefalitis y otras lesiones”.
– ¿Cómo explicaría el fenómeno que neurólogos y pacientes describen como “niebla cerebral”?
– Cuando el cerebro es afectado por una inflamación, como ocurre en las encefalitis, o por una descarga eléctrica generalizada -como sucede en una convulsión-, la persona puede sentir que no tiene “claridad” de pensamiento (de ahí el nombre de “niebla cerebral”). Este fenómeno puede desaparecer en pocas horas cuando es por una convulsión pero puede durar días o semanas cuando es el resultado de una inflamación difusa como la que causa en algunos casos el COVID-19.
A casi cinco meses de declarada la pandemia por coronavirus por parte de la Organización Mundial de la Salud (OMS), y en un contexto dinámico en el que todo lo que se sabe de la enfermedad es sobre la base de la casuística del momento, evitar que más personas puedan desarrollar un cuadro de COVID-19 crónico es otra muy buena razón para controlar esta pandemia lo más rápidamente posible. “Al disminuir el número de contagiados serán menos los candidatos a sufrir consecuencias en forma crónica”, concluyó Estol.
Fuente: Infobae
08 de Agosto 2020 /
Ibuprofeno inhalado: en qué consiste la “terapia de rescate” que muestra resultados prometedores en casos graves de COVID-19
Dante Beltramo es doctor en Bioquímica, investigador principal del Consejo Nacional de Investigaciones Científicas y Técnicas (Conicet) y del Centro de Excelencia en Productos y Procesos de Córdoba (Ceprocor), profesor titular de Biotecnología de la Facultad de Ciencias Químicas de la Universidad Católica de Córdoba y responsable del laboratorio de biociencias de Ceprocor. Pero fue luego de varios mensajes de WhatsApp posteriores a la entrevista vía Meet que hizo en exclusiva con Infobae, que accedió a compartir su currículum. “No me gusta hablar de mi persona”, se excusaba con la humildad que sólo tienen los grandes.
Dante Beltramo se emociona hasta las lágrimas al contar que es la primera vez que uno de sus proyectos “traspasa la mesada del laboratorio”. “Me emociona cada vez que me hacen un reporte de pacientes que estaban graves y que les dan el alta; la satisfacción de ver gente que se recupera no se paga con nada, créame”.
Es que Dante Beltramo, a sus 65 años recién cumplidos, jamás imaginó estar al frente de lo que podría terminar convirtiéndose en un tratamiento eficaz contra el COVID-19, una enfermedad que tiene al mundo en vilo y que ya causó la muerte de más de 725 mil personas alrededor de todo el planeta.
Con 100 pacientes con infección moderada a severa por SARS-CoV-2 que presentaban disnea e hipoxemia y que luego de recibir un tratamiento de uso compasivo de ibuprofeno inhalatorio experimentaron “una mejoría inmediata de los síntomas”, todas las miradas se dirigieron a la mente detrás de ese abordaje.
“La mayoría de las cosas terminan siendo no como uno las piensa sino como el destino lo decide”, aseguró a Infobae consultado sobre los orígenes de su tratamiento. Es que el hombre buscaba junto a su equipo “conseguir un sistema simple para minimizar la actividad de las bacterias que anidan en el pulmón de los pacientes con fibrosis quística”. “Estábamos tratando de encontrar una molécula simple y que pudiera combatir a las tres bacterias, y entre lo que discutíamos se nos ocurrió probar esta molécula de ibuprofeno, a la que había que hacerla soluble en agua para que sea accesible al pulmón -comenzó a explicar-. Y como nosotros trabajamos en el área de la nanotecnología lo que hicimos fue crear una nanoestructura del ibuprofenato sódico en una solución salina hipertónica con la que la pudimos estabilizar. Y la observación que hicimos fue que tenía capacidad para matar a las tres bacterias que más frecuentemente anidan en el pulmón”.
Entusiasmados con el hallazgo y habiendo publicado el trabajo científico que demostraba su logro. Así estaban Beltramo y su equipo cuando “apareció el coronavirus”. “Allí se replanteó todo, empezamos a preguntarnos si eso que mataba bacterias podría matar el virus e inmediatamente empezamos a ver si tenía la capacidad de inactivar virus y especialmente este tipo de virus con cubierta lipídica dentro de los que está el SARS-CoV-2 -puntualizó el investigador-. Tomamos cuatro o cinco modelos porque lógicamente no tenemos el material genético original de este virus y vimos en los ensayos que funcionaba muy bien”.
Ahí, según él, es cuando dejó de pensar como químico y empezó a pensar como médico. “La visión del químico está muy sesgada hacia la reproducción de los resultados en el laboratorio; el médico es quien trata con el paciente y con las patologías complejas, por eso decidimos incorporar médicos al equipo”, contó. “En el comienzo no había un entendimiento de la patología como hay ahora. Es una infección viral que desencadena todo un mecanismo, que se fue descubriendo a lo largo del tiempo, pero lo que sí se sabía desde el inicio es que había un proceso inflamatorio severo, que hacía que los pacientes llegaran a situaciones extremas”.
En ese punto, Beltramo tenía “una formulación con propiedades bactericidas que habían sido demostradas inicialmente, propiedades viricidas que se descubrieron después y por supuesto no se le podía negar al ibuprofeno su principal y más importante propiedad, que es la de ser antiinflamatorio”.
“Sabemos que esta formulación tiene in vitro capacidad para inhibir el virus, que tiene un PH ligeramente alcalino y que tiene propiedades antiinflamatorias”, analizó el investigador. Y profundizó: “Las infecciones por SARS-CoV-2 se sabe que ocurren cuando hay interacción de la proteína del virus y la proteína de la membrana en un PH ácido -y que si se le da un medio alcalino disminuye la propiedad de interacción y nuestra formulación tiene un medio alcalino-, segundo, el hecho de que la nanoestructura del ibuprofeno se intercala en la membrana y puede eliminar al virus y tercero que la literatura sobre el tema habla de que el virus para replicarse en el interior de la célula usa una proteína que es la actina -las referencias bibliográficas dicen que el ibuprofeno controla los estados estructurales de la actina-. Entonces teníamos tres variables sobre las cuales podríamos pensar en una primera etapa, pero lo más importante es su potencial gran capacidad antiinflamatoria”.
Además, Beltramo puntualizó que “el doctor (Andrei) Onischuk en su laboratorio ya había demostrado en un ensayo con ratas, con una formulación no acuosa sino con una nanoestructura más grande que si el ibuprofeno se hace ingresar directo al pulmón tiene la propiedad de inhibir la liberación de citoquinas”. “Su propiedad antiinflamatoria es mil veces más activa que si se da en la forma oral; al llegar directo al pulmón ejerce un mayor efecto en menor tiempo”.
Y eso fue lo que empezaron a observar en los pacientes tratados, primero en el marco del estudio que espera la aprobación de la Administración Nacional de Medicamentos, Alimentos y Tecnología Médica (Anmat) y luego, haciendo uso de lo que se conoce como “tratamiento compasivo extendido” y que ya fue administrado a 100 personas en Córdoba, Buenos Aires y Jujuy.
“Los pacientes entran al tratamiento con 80% de saturación de oxígeno, que es un valor muy riesgoso y la recuperación de la capacidad de oxígeno luego de dos nebulizaciones vuelve los valores a 96/98% de saturación”, precisó Beltramo.
Y tras asegurar que “lo que se observa es un efecto rápido y que los pacientes se empiezan a sentir bien en forma casi inmediata”, explicó con qué criterio eligen los pacientes a tratar: “Luego de los primeros estudios vimos que se podía aplicar en pacientes con bajos niveles de saturación, alta frecuencia cardiaca, en lo que podría considerarse un paso intermedio a un cuadro mucho más grave. Tal vez si lo usáramos al inicio del cuadro andaría muy bien por las propiedades que decíamos antes, pero en esa etapa uno no puede identificar bien quién es el paciente que va a evolucionar bien y para demostrar su eficacia había que probarlo en pacientes con baja y sostenida saturación de oxígeno y con alta frecuencia cardiaca”.
Esos fueron los pacientes en los que se empezó a probar, por eso es que los especialistas decidieron llamarlo “terapia de rescate” con un objetivo concreto: mostrar que esta formulación busca resolver el cuadro en la fase clínica previa a que el paciente llegue al respirador.
“Estamos esperando poder expandir su uso”
“Para hacer todo legal, estamos a la espera de una respuesta de la Anmat, que tengo entendido que debiera haber llegado ayer viernes, ante la primera presentación para poder iniciar la llamada fase 2 -explicó el investigador-. En realidad, lo primero que hemos podido demostrar en todo este estudio, es que la formulación es inocua, o sea, que no tiene efectos colaterales severos adversos”.
Y luego de puntualizar que “lo único que da cuando se nebuliza a un paciente en esta condición es que puede hacer estornudar, a raíz de que puede irritar y picar la nariz o garganta”, aclaró que debieron lidiar con esa “contra” del tratamiento. “La recomendación de la Organización Mundial de la Salud y las sociedades de virología es no nebulizar en personas con infecciones en el tracto respiratorio superior para no contagiar al médico que atiende, por lo que rápidamente el laboratorio diseñó una escafandra que cubre al paciente desde los hombros y tiene una salida a partir de la que se aspira todo el aire que el paciente exhala cuando se nebuliza, el cual pasa por un filtro de bioseguridad por el que nada de lo que el paciente exhala queda expuesto al medio”.
“Es tremendamente relevante el trabajo que hacen los médicos en esta etapa. Uno llega hasta un punto y después le entrega la potestad para que hagan y son ellos quienes van a trabajar con las personas -reconoció-. Si ellos no hubieran tomado la decisión de acompañar el proyecto esto hubiera quedado en la mesada de un laboratorio”.
El otro punto importante -para Beltramo- “es que hubo un laboratorio de Córdoba que en su afán de innovación tomó el proyecto a costa de que podría haber resultado un fracaso, como en la mayoría de los casos”.
“Si esto funciona como aseveran los médicos con todos los pacientes que han atendido y se puede generalizar uno esperaría que este estudio en pequeña escala fuera directamente proporcional, o sea que siguiera aplicándose con éxito en más pacientes”, dijo consultado acerca de si creía que con el tratamiento aplicado de manera masiva a más pacientes podrían salvarse muchas vidas.
En ese punto, sobre si estaban preparados para producir a gran escala si el tratamiento fuera solicitado de otros lugares, señaló que “el laboratorio está preparándose por si las cosas funcionan y recibe la aprobación para la futura comercialización”. “Por ahora la distribución es a demanda de los hospitales y centros de salud que lo piden y se les brindan las escafandras y el medicamento para cada uno de los pacientes”.
Sobre si reciben algún tipo de apoyo estatal -provincial o nacional-, Beltramo contó: “En la provincia de Córdoba cuando empezaron a ver las tratativas para usarlo como tratamiento compasivo nos dieron una ayuda importantísima en cuanto a la factibilidad que tiene el ministerio de tomar decisiones. Este sistema de uso compasivo extendido facilitó mucho la entrada de pacientes. En Buenos Aires se está haciendo en cada lugar donde los directores médicos solicitan este tipo de terapia. Creo que el laboratorio no recibió contacto del Ministerio de Salud de la Nación hasta lo que yo sé, lo que sí sé es que presentamos todos los papeles a Anmat”.
“El financiamiento para hacer esto no es menor y no tuvimos otra ayuda que no sea de empresas privadas para llegar a este estado donde estamos ahora -remarcó-. Nos presentamos para acceder a subsidios que entregó Nación (el Ceprocor presentó dos proyectos) y lamentablemente el proyecto fue considerado por decisión unánime ‘no prioritario’”.
Fuente: Infobae
De pies a cabeza: los numerosos síntomas del COVID-19
Para una enfermera de Texas, la primera señal de que algo andaba mal sucedió mientras se cepillaba los dientes: no pudo percibir el sabor de su pasta de dientes. Para un abogado de Georgia, fue terminar completamente exhausto tras su salida a correr que por lo general es sencilla. Cuando un profesor de Wisconsin se enfermó en junio, pensó que le había caído mal una comida.
Pero al final, todas estas personas descubrieron que sus diversos síntomas eran señales de COVID-19. Algunos de los síntomas comunes —tos seca, dolor de cabeza— pueden manifestarse de manera tan leve que al principio pueden confundirse con una alergia, o un resfriado. En otros casos, los síntomas son tan inusuales —extraños dolores de pierna, sarpullido, mareo— que los pacientes e incluso sus médicos no creen que el COVID-19 pueda ser el causante.
Con más de 18 millones de casos de coronavirus a nivel mundial, algo es seguro: los síntomas son variados y extraños, pueden ser leves o debilitantes, y la enfermedad puede progresar, de pies a cabeza, de maneras impredecibles.
A pesar de cientos de estudios publicados sobre los síntomas del COVID-19, saber cuán común es alguno de los síntomas depende del grupo de pacientes estudiado. Los pacientes en hospitales, por lo general, tienen síntomas más graves. Los pacientes de mayor edad son más propensos a tener problemas cognitivos. Los pacientes más jóvenes tienden a manifestar una enfermedad leve y extraños sarpullidos.
“El problema es que depende de quién eres y cuán sano estés”, afirmó Mark A. Perazella, especialista en riñones y profesor de medicina en la Escuela de Medicina de la Universidad de Yale. “Es tan heterogéneo que es difícil saberlo. Si tienes buena salud, lo más probable es que te dé fiebre, dolor muscular, síntomas nasales, tos seca y malestar general. Pero también van a aparecer los bichos raros que son difíciles de diagnosticar porque llegan con algunos síntomas y más nada, por lo que no sospechas que puedan tener COVID-19”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/LYYPON24PBEFXFB2OIYWEMNSHE.jpg) El coronavirus tiene múltiples síntomas (Shutterstock)
El coronavirus tiene múltiples síntomas (Shutterstock)La enfermera de Texas que no pudo percibir el sabor de su pasta de dientes dijo que, al día siguiente, tenía fiebre, dolores corporales “horribles” y tos. Sus síntomas duraron cinco días (ella y muchos otros entrevistados pidieron que sus nombres no fueran revelados para proteger su privacidad médica o proteger a sus familias del estigma del COVID-19).
Anosmia, la pérdida del olfato que también suele venir acompañada de la pérdida del sentido del gusto, es vista como un síntoma definitorio. En un estudio de 961 trabajadores de la salud a los que se les realizó la prueba del COVID-19, la anosmia fue el síntoma más predictivo, pero no infalible. Solo la mitad de las personas que reportaron haber perdido el olfato y el gusto dieron positivo, afirmó Brian Clemency, el autor principal del estudio y profesor adjunto del Departamento de Medicina de Urgencias de la Escuela Jacobs de Medicina y Ciencias Biomédicas de la Universidad de Búfalo.
Incluso un síntoma tan común como la fiebre puede ser engañoso cuando se intenta predecir si un paciente tiene COVID-19. Aunque muchos negocios están realizando revisiones de temperatura para detectar el COVID-19, muchos pacientes con la enfermedad nunca experimentan fiebre. En un estudio europeo realizado a 2.000 pacientes de COVID-19 con enfermedades leves y moderadas, el 60 por ciento nunca tuvo fiebre. En el estudio de la Universidad de Búfalo, menos de uno de cada tres pacientes con fiebre también dio positivo por COVID-19.
Rob Gregson, de 52 años, de South Orange, Nueva Jersey, se fue a dormir con cierto malestar y despertó con opresión en el pecho, una tos “rara”, problemas para respirar y una “fatiga impresionante”. Eso fue el 11 de marzo, justo antes de que se impusieran las cuarentenas, por lo que de inmediato sospechó que era COVID-19. Pero debido a que nunca tuvo fiebre, le costó más de una semana encontrar a un médico que lo atendiera y le aplicara la prueba. Dio positivo.
“La fatiga ha sido lo más debilitante”, aseguró Gregson, director ejecutivo de una organización religiosa sin fines de lucro. Casi cinco meses después, dice que sigue teniendo problemas para recuperar su resistencia física. “He estado en la montaña rusa del coronavirus. Un día me siento mejor y pienso que estaré bien, y de repente regresa con fuerza”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/BG6IYUDKNBAXVOVC3YGBKCKV4I.jpg) Un médico analiza una tomografía (Shutterstock)
Un médico analiza una tomografía (Shutterstock)Cuando Erin, una mujer de 30 años que trabaja para una organización sin fines de lucro en Washington, D. C., empezó a tener tos y dolor de cabeza en mayo, no se preocupó. “No tenía fiebre, y me había esmerado en usar cubrebocas y lavar mis manos constantemente, así que al principio asumí que era una alergia o un resfriado”, dijo.
Unos cuatro días después de que comenzó a tener tos, Erin empezó a sentir fatiga severa, dolor de garganta, congestión, escalofríos, dolores musculares y una ligera pérdida del olfato, pero nada de fiebre. También tuvo un síntoma inusual: fuerte dolor en los músculos de la cadera, el cual describió como “realmente raro”.
Aunque los dolores corporales son un síntoma común del COVID-19, algunos pacientes están reportando graves dolores en las articulaciones y en el cuerpo, en particular en músculos grandes. Aunque no es común, el COVID-19 puede causar inflamaciones dolorosas en las articulaciones o decantar en rabdomiólisis, una enfermedad grave y posiblemente mortal que puede causar un dolor muscular atroz en los hombros, los muslos o la parte baja de la espalda.
En un principio, una ciclista de Nueva York que en mayo desarrolló un severo dolor en las piernas, recibió el diagnóstico a distancia de una hernia discal. Buscó una segunda opinión de telemedicina con Jordan Metzl, especialista en medicina deportiva del Hospital para Cirugía Especial en Nueva York, quien le pidió que moviera, girara y pusiera presión en sus piernas mientras la veía por video.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JP6XX7EB5OWRL2VF5B5N5X2UUQ.jpg) Un paciente que sufre COVID-19 en la Unidad de Cuidados Intensivos (UCI) del hospital Lok Nayak Jai Prakash (LNJP), en Nueva Delhi, India (REUTERS/Danish Siddiqui)
Un paciente que sufre COVID-19 en la Unidad de Cuidados Intensivos (UCI) del hospital Lok Nayak Jai Prakash (LNJP), en Nueva Delhi, India (REUTERS/Danish Siddiqui)“A la altura de su pantorrilla, dijo que le dolía mucho”, afirmó Metzl, quien empezó a preocuparse. “No soy para nada un médico alarmista, pero busqué la sala de urgencias más cercana a su ubicación, la cual estaba a 25 kilómetros, y le dije: ‘Quiero que te subas a tu auto y vayas a la sala de urgencias en este instante’”.
Un ultrasonido mostró que no tenía pulso en sus piernas y tenía graves problemas de coagulación en ambas, poniéndola en riesgo de amputación. Fue transferida a otro hospital donde se sometió a nueve horas de cirugía de emergencia. Metzl dijo que fue una gran fortuna que acabara de tener una conferencia telefónica con algunos colegas sobre los coágulos y el COVID-19.
“Es una historia aterradora, y es la razón por la que necesitamos estar informados sobre estos casos extraños”, dijo Metzl. “La infección de COVID-19 puede afectar diferentes partes del cuerpo de distintas maneras. Algunas personas entran en estados de hipercoagulabilidad y terminan desarrollando coágulos de sangre. No siempre sabemos quiénes son esas personas”.
En junio, John, un profesor de 55 años de Oshkosh, Wisconsin, se despertó una mañana sintiendo que le había caído mal algo que comió. Al día siguiente fue azotado por una fatiga debilitante y náuseas, cólicos y otros síntomas gastrointestinales. No sospechó que se tratara de COVID-19 porque había estado utilizando cubrebocas y cumpliendo con el distanciamiento social.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/OS63ECBY6VGGZHEKE2IZE3CUJU.jpg) Personal medico realiza el traslado de personas que dieron positivo en la prueba de la COVID-19 en Buenos Aires (EFE/Juan Ignacio Roncoroni/Archivo)
Personal medico realiza el traslado de personas que dieron positivo en la prueba de la COVID-19 en Buenos Aires (EFE/Juan Ignacio Roncoroni/Archivo)“El segundo día, solo quería dormir todo el tiempo. Dormía unas 20 horas diarias”, dijo. “Incluso recuerdo que durante ese tiempo mi mentalidad cambió. No podía imaginar cómo mi esposa e hijo eran capaces de estar despiertos todo el día. Pensaba: ‘¿Cómo puede alguien hacer eso?’. Cuando me levantaba de la cama a la cocina por un vaso de agua, para cuando llegaba lo único en lo que podía pensar era en regresar a la cama”.
Los médicos le hicieron pruebas de COVID-19 y la enfermedad de Lyme. Ambas dieron negativo. Un ultrasonido tampoco mostró ningún problema, pero un análisis de sangre indicó que tenía algún tipo de infección. Un médico le recetó un medicamento contra la acidez por dos semanas. John perdió 4,5 kilogramos. Al cabo de dos semanas, comenzó a sentirse mejor. Dos meses después, dio positivo para anticuerpos de COVID-19, lo cual sugiere que su prueba de diagnóstico original había sido un falso negativo.
Los médicos afirman que los pacientes de COVID-19 que solo exhiben síntomas gastrointestinales suelen dar resultados negativos cuando se les aplica la prueba de diagnóstico con un cultivo nasofaríngeo. El virus tiene más probabilidades de ser detectado en pruebas fecales, las cuales son comunes en otros países, pero no son muy utilizadas en Estados Unidos. Tanto el tracto gastrointestinal como el respiratorio son ricos en receptores llamados angiotensina 2 (ACE2), los cuales usa el virus para entrar a nuestras células. Sin embargo, no se sabe con exactitud por qué el virus a veces parece ignorar el tracto respiratorio para infectar solo el tracto digestivo.
“Este es un virus y enfermedad bastante engañosos y confusos, y nos encontramos con sorpresas todos los días”, dijo Asaf Bitton, director ejecutivo de Ariadne Labs en el Brigham and Women’s Hospital y la Escuela de Salud Pública T. H. Chan de la Universidad de Harvard.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EHC5737DQBF6FEZCF6245KFDAY.jpg) La fatiga es uno de los síntomas más habituales del coronavirus (Shutterstock)
La fatiga es uno de los síntomas más habituales del coronavirus (Shutterstock)Ilan Schwartz, profesor adjunto de enfermedades infecciosas en la Universidad de Alberta, dijo que se hizo la prueba del COVID-19 tras presentar síntomas respiratorios. La prueba salió negativa, pero poco después desarrolló “dedos de COVID” , lesiones rojas o moradas en la punta de los dedos de las manos y los pies que se cree son un síntoma de coronavirus, en particular en pacientes jóvenes. Puede ser el resultado de pequeños coágulos sanguíneos o del momento en el que el virus invade los vasos sanguíneos.
“Estas lesiones empezaron a aparecer en mi pie y no podía entender qué sucedía”, dijo Schwartz, quien tiene 37 años. “Me dolían mucho. Pensé que quizás me las había provocado yo mismo, lo cual sería insólito. Luego pensé que quizás había un problema con mis zapatos. He escuchado a muchas personas con historias similares que terminan comprando nuevos zapatos porque no saben qué es lo que sucede. Es un síntoma tan inusual que no es natural pensar que un virus respiratorio puede ser la causa de lesiones en los dedos de los pies”.
Thomas Ryan, un abogado de Atlanta de 36 años, dijo que la primera señal de que algo andaba mal sucedió mientras se ejercitaba. “Salí a correr un jueves por la tarde después del trabajo y me sentí terrible”, dijo. “Era como si hubiera corrido un maratón en lo que suele ser una distancia bastante corta para mí”.
La mañana siguiente, despertó con una ligera tos, dolor de garganta y una sensación de acidez en el pecho. Más tarde desarrolló fatiga, dolor pulmonar y dificultad para respirar. Aunque su prueba de COVID-19 salió negativa, su médico le dijo que era un falso negativo, y que, basado en sus síntomas, era claro que tenía COVID-19.
“Esto no es agradable”, dijo Ryan, quien seguía tosiendo semanas después de haberse enfermado. “La cantidad de energía que tengo… siento como si estuviera en un sitio con gran altitud. Fueron dos semanas de no poder hacer nada. Si este es un caso leve, pienso que las personas están tomando muchos riesgos que probablemente no deberían”.
c.2020 The New York Times Company via Infobae
07 de agosto 2020 /
Europa registra un alarmante repunte de casos de coronavirus
Los casos de coronavirus vuelven a dispararse en Europa tras unos meses de datos a la baja, según cifras de este viernes (07.08.2020).
Particularmente España y Francia están experimentando un alarmante repunte de casos.
En España se registraron 1.895 nuevos contagios en las últimas 24 horas, el mayor incremento en las últimas jornadas, mientras que en Francia se contabilizaron 2.288, frente a 1.604 el día anterior.
Según la Universidad Johns Hopkins, España es el primer país en número de casos de Europa Occidental (314.362 infectados y 28.503 muertos), al haber superado a Reino Unido en positivos (310.667), aunque este país registra un mayor número de defunciones (46.596).
A escala europea, solo Rusia (875.378 contagios) presenta más positivos que España.
Francia registra 30.327 muertes y 235.202 casos.
Dos escuelas en el estado federado de Mecklemburgo-Pomerania Occidental, el primero en retomar las clases tras el receso veraniego, cerraron cinco días después del inicio de la clases debido a dos casos detectados
Por su parte, Alemania superó este viernes los 1.000 casos por segundo día consecutivo (1.147 en las últimas 24 horas) y después de tres meses. En total, suma 214.214 contagios y 9.183 muertes, según el Instituto Robert Koch, la autoridad epidemiológica local.
El repunte ha llevado a que dos escuelas en el estado federado de Mecklemburgo-Pomerania Occidental, el primero en retomar las clases tras el receso veraniego, hayan tenido que cerrar cinco días después del inicio de curso por dos casos detectados.
Aunque con cifras menores, Italia también vive un incremento de los contagios y este viernes contabilizó 552 frente a los 402 del jueves (hasta un total de 249.756), las peores cifras desde la reapertura del país en junio.
Fuente: DW
Mientras los casos nuevos de COVID-19 en Florida disminuyen, las muertes siguen en alza
El Departamento de Salud de Florida agregó 180 muertes adicionales de floridanos con COVID-19 el viernes, lo que lleva el conteo de muertes en el estado a 8,051.
El récord de fallecimientos se marcó el viernes pasado, cuando el estado registró 257 muertes nuevas de personas que habían dado positivo a la enfermedad. Un análisis de el Nuevo Herald de las cifras registradas durante los últimos 14 días indica que las muertes siguen el alza mientras los nuevos casos registrados diariamente han ido disminuyendo.
Un total de 7,927 residentes de Florida y 124 no residentes han muerto de la enfermedad, según las cifras oficiales.
Las autoridades de Salud han explicado que no necesariamente todas las muertes ocurrieron en las últimas 24 horas. En Florida, las muertes anunciadas pueden ser de días previos porque el Departamento informa sobre nuevas muertes cuando se las reportan a ellos pero no necesariamente son del mismo día. Un análisis de las cifras oficiales de las últimas dos semanas indica que las muertes están en alza.
El Departamento de Salud también registró otras 7,686 pruebas positivas de COVID-19 al conteo de casos confirmados en el estado este viernes, lo cual elevó el número total de personas que han dado positivo a 518,075.
TENDENCIA DE MUERTES DE PERSONAS CON COVID-19 EN FLORIDA
Un análisis de el Nuevo Herald de las cifras oficiales del Departamento de Salud indica que las muertes a nivel estatal están en alza. Durante los últimos 14 días se han registrado casi cuatro muertes más que el día anterior.
Durante ese tiempo el departamento ha agregado 2,274 muertes de residentes con COVID-19, lo que representa el 29% de todas las muertes de residentes registradas por el departamento.
TENDENCIAS EN CASOS NUEVOS DE COVID-19
Durante los últimos 14 días el Departamento de Salud ha agregado 115,763 casos confirmados al conteo estatal, lo que representa el 22% de todos los casos registrados desde marzo.
Sin embargo, la tendencia de nuevos casos a nivel estatal está disminuyendo. Es decir, aunque las cifras de casos nuevos anunciadas diariamente han sido altas en comparación con meses atrás, en los últimos 14 días se han registrado, en promedio, cerca de 438 casos menos a diario.
No obstante, muchos sitios de pruebas del estado estuvieron cerrados desde el viernes pasado por la tormenta tropical Isaías, lo que afectó los casos nuevos anunciados durante la última semana. Del domingo hasta el miércoles se procesaron un promedio de 58,000 pruebas al día, comparado con 98,000 que se estaban procesando durante las dos semanas anteriores.
CASOS CONFIRMADOS DE COVID-19 EN FLORIDA
Según las cifras divulgadas el viernes, el 37% de los nuevos casos y 29% de las muertes registradas en las últimas 24 horas corresponden al sureste del estado:
▪ En Miami-Dade: Un total de 129,409 personas han dado positivo a la prueba de COVID-19, un alza de 1,732 contagios con respecto al jueves. Un total de 1,809 residentes han muerto de la enfermedad.
▪ En Broward: Un total de 60,746 personas han dado positivo a la prueba, un alza de 688 contagios con respecto al jueves. Un total de 782 residentes han muerto de la enfermedad.
▪ En Palm Beach: Un total de 36,114 personas han dado positivo a la prueba, un alza de 377 contagios con respecto al jueves. Un total de 919 residentes han muerto de la enfermedad.
▪ En Monroe: Un total de 1,456 personas han dado positivo a la prueba, un alza de 18 contagios con respecto al jueves. Un total de 13 residentes han muerto de la enfermedad.
Fuente: El Nuevo Herald
Bebé habría contraído el COVID-19 por besos de su padre asintomático
SAN ANTONIO- un bebé del área de San Antonio fue diagnosticado con COVID-19 y según los doctores lo contrajo por las muestras de cariño de su padre, quien no sabía que tenía el virus.
Nasim Danish dijo que desde que empezó la pandemia él y su esposa han sido muy cautelosos para no poner en riesgo a sus seis hijos.
Sin embargo, el más pequeño, de solo dos meses, ha dado positivo al COVID-19. Al parecer, lo contrajo con los besos de cariño que su padre le daba.
Se trata del pequeño Abaan, quien fue diagnosticado con el nuevo coronavirus.
Danish agregó que él y su esposa esperaban con ansias a su sexto hijo, pero en marzo la llegada de la pandemia les causó una gran preocupación.
Ambos padres decidieron aislarse completamente para no poner en riesgo la salud de sus hijos.
Con eso en mente, desde que nació su bebé en junio su esposa no ha salido de la casa. Por su parte, Danish está desempleado y solo va al supermercado. Piensa que en una de esas salidas contrajo el COVID-19.
Danish explicó que a mediados de julio comenzó a sentirse mal, con dolor en todo el cuerpo y tos. Por precaución, decidió hacerse una prueba del nuevo coronavirus, la cual tuvo un resultado positivo.
Toda la familia se hizo pruebas para detectar el virus, pero el único que también dio positivo fue el pequeño Abaan.
Los doctores creen que Danish le transmitió el virus con los besos de cariño que le daba antes de mostrar síntomas, sin saber que era portador de la enfermedad.
Danish está desde entonces aislado en una recámara de la casa y en otra el pequeño Abaan. Cada vez que su madre lo atiende, tiene que tomar medidas de precaución. Utiliza guantes, máscara y debe desinfectar todo cada vez que entra y sale de la recamara.
Como mensaje a la comunidad, Danish les pide que aunque sea difícil eviten besar a sus bebés durante esta pandemia. Especialmente porque hay personas como él, que por la ausencia de síntomas no saben que tienen el virus.
Padre e hijo lucen bastante recuperados. A principios de la semana entrante se realizará otra prueba con la esperanza de que ambos ya lo hayan vencido.
Rusia se jacta de casi tener una vacuna contra el COVID-19
MOSCÚ (AP) — Rusia se jacta de que está a punto de aprobar una vacuna contra el COVID-19 y planea vacunaciones masivas posiblemente en octubre a pesar de que aún no han finalizado los ensayos clínicos, mientras en el resto del mundo los científicos advierten que semejante prisa podría tener efectos adversos.
Moscú visualiza una victoria propagandística similar a la del Sputnik, cuando la Unión Soviética lanzó el primer satélite artificial del mundo en 1957, pero los primeros ensayos con seres humanos de su vacuna contra el COVID-19 comenzaron hace menos de dos meses y no existen pruebas científicas publicadas que respalden la incorporación de Rusia a la carrera global por la vacuna, ni menos aún que explique por qué se la ha de considerar un favorito.
“Temo que Rusia se está saltando etapas y que la vacuna resultante sea no sólo ineficaz sino también peligrosa”, dijo el experto en derecho sanitario Lawrence Gostin, de la Universidad de Georgetown. “Así no funciona. Los ensayos primero. Eso es lo importante”.
Según Kirill Dmitriev, titular del Fondo de Inversiones Directas que financió el trabajo, la vacuna creada por el instituto de investigaciones Gamaleya en Moscú podría ser aprobada en cuestión de días, antes de que los científicos finalicen el llamado estudio de Fase 3. Este estudio final con decenas de miles de personas es la única manera de demostrar si una vacuna experimental es segura y realmente eficaz.
El ministro de Salud, Mikhail Murashko, dijo que se podría ofrecer la vacuna a personas de “grupos de riesgo”, como el personal médico. No aclaró si serían parte de un estudio de Fase 3, que se dice estará completo una vez que la vacuna reciba “aprobación condicional”.
La viceprimera ministra Tatyana Golikova prometió iniciar en septiembre la “producción industrial” de la vacuna. Murashko dijo que la vacunación masiva podría comenzar ya en octubre.
El doctor Anthony Fauci, el principal especialista en enfermedades infecciosas de Estados Unidos, puso en duda ese método acelerado. “Realmente espero que los chinos y los rusos ensayen una vacuna antes de administrarla a la gente, porque decir que se tiene una vacuna lista para distribuir antes de ensayarla me parece problemático, en el mejor de los casos”.
El mes pasado, Estados Unidos, Gran Bretaña y Canadá acusaron a Rusia de utilizar hackers para robar información sobre las investigaciones que realizan laboratorios occidentales.
Ser el primero en poner en uso una vacuna es un asunto de prestigio nacional para el Kremlin, que intenta proyectar una imagen de Rusia como potencia global capaz de competir con Estados Unidos y China. La idea ser el “primero del mundo” ha dominado la cobertura noticiosa estatal, con elogios del gobierno a la primera fase de los ensayos.
Según Dmitriev, Brasil, India y otros países han expresado interés en la vacuna rusa.
Para Lawrence Gostin, éste es otro motivo de preocupación. “Puede haber mucha gente en el mundo a la que no le importa la ética y sólo quiere la vacuna”, dijo.
Estado Unidos registró más de 2.000 muertes por coronavirus en las últimas 24 horas
Estados Unidos registró más de 2.000 muertes relacionadas con el nuevo coronavirus en las últimas 24 horas, una sombría cifra diaria que no había alcanzado en tres meses, según un reporte del jueves de la Universidad Johns Hopkins.
El país, que enfrenta un gran resurgimiento de la epidemia desde fines de junio, ha reportado 2.060 muertes en un día, así como más de 58.000 nuevos casos detectados. La última vez que Estados Unidos registró más de 2.000 muertes en 24 horas había sido el 7 de mayo.
En total, Estados Unidos registra casi 160.000 muertes desde el comienzo de la pandemia y más de 4,87 millones de casos confirmados.
Las cifras de contagio comenzaron a escalar bruscamente desde finales de junio, y a mediados de julio registró hasta 70.000 nuevos casos por día.
La curva de la muerte también ha aumentado, superando regularmente los 1.000 decesos durante dos semanas. Sin embargo, el numero de muertos no había explotado hasta ahora, como temían algunos expertos.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/BSE3IIWDR5GGZDPKD2DCLUWTLI.jpg) El primero acumula hasta la fecha 127.677 casos (1.728 nuevos) y 1.784 muertes; el segundo 60.058 (704 nuevos) y 782 fallecimientos, y el tercero 35.737 (454 nuevos) y 892 decesos por la enfermedad desde el 1 de abril. EFE /CRISTOBAL HERRERA-ULASHKEVICH /Archivo
El primero acumula hasta la fecha 127.677 casos (1.728 nuevos) y 1.784 muertes; el segundo 60.058 (704 nuevos) y 782 fallecimientos, y el tercero 35.737 (454 nuevos) y 892 decesos por la enfermedad desde el 1 de abril. EFE /CRISTOBAL HERRERA-ULASHKEVICH /Archivo
En el apogeo de las medidas de contención, entre principios de abril y principios de mayo, el número de muertes diarias excedía regularmente las 2.000, llegando incluso a más de 3.000 a finales de abril.
Estados Unidos es, por gran distancia, el país más afectado por la covid-19 en el mundo en términos absolutos, tanto en muertes como en contagios, seguido por Brasil.
Por otra parte, La cifra de pedidos de subsidios estatales por desempleo en Estados Unidosbajó en la última semana, luego de dos reportes que interrupieron la tendencia en descenso, pero se mantiene en niveles históricamente altos, lo que apunta a un estancamiento en el mercado laboral mientras el país lidia con resurgimiento en los casos de COVID-19 que amenaza a la incipiente recuperación económica.
Los pedidos iniciales de ayuda por desocupación totalizaron una cifra desestacionalizada de 1.186.000 en la semana al 1 de agosto, desde los 1,4 millones de la semana previa, dijo el jueves el Departamento del Trabajo. Economistas consultados por Reuters calculaban 1,415 millones para este reporte.
Con información de AFP
México supera las 50.000 muertes por coronavirus
México superó el jueves las 50.000 muertes por el coronavirus luego de que se reportaran 819 decesos nuevos en un día.
Con las cifras anunciadas por la Secretaría de Salud, la cifra total de fallecimientos por COVID-19 en la nación se elevó a 50.517, la tercera cantidad más alta del mundo, detrás de Estados Unidos y Brasil.
La dependencia también reportó 6.590 casos nuevos de coronavirus, con lo que ya suman un total de 462.690 en el país.
Las autoridades reconocieron que ambas cifras son menores a las reales, en parte debido al nivel extremadamente bajo de pruebas que se realizan en México. La nación apenas ha realizado aproximadamente 1 millón 50.000 pruebas hasta la fecha, mucho menos de una por cada 100 habitantes.
Fuente: AP
06 Agosto 2020 /
Una farmacéutica propone una nueva forma de inmunidad contra el COVID-19 y la probará en geriátricos
Aun si la vacuna contra el nuevo coronavirus se lograse en tiempo récord, a comienzos de 2021, para entonces en el hemisferio norte ya podría haber comenzado una segunda ola de COVID-19, complicada por el otoño y el invierno, la gripe común y otras infecciones que aumentan con las bajas temperaturas. Al 5 de agosto de 2020, con casi 19 millones de casos y más de 700.000 muertos, incluso enero parece demasiado lejos. Para acortar esa demora, algunos investigadores apuestan a la inmunidad pasiva, y entre ellos el laboratorio Eli Lilly está muy avanzado: entró a la fase 3 —y final— de su estudio de una droga hecha con anticuerpos para prevenir el contagio.
La prueba, que involucrará a 2.400 personas en total, comenzó entre la población en peligro de hogares para ancianos e instalaciones con asistencia médica, además de los cuidadores y enfermeros que trabajan allí. En caso de verificar el éxito que se ha obtenido en las dos etapas anteriores, se estaría ante “la nueva generación de respuesta a la pandemia”, según llamó el Instituto de Biodefensa de los Estados Unidos (ABI) a la inmunidad pasiva.
Como una suerte de Plan B, “los tratamientos de anticuerpos podrían llegar al mercado antes que una vacuna”, destacó la revista del Instituto de Tecnología de Massachusetts, MIT Technology Review. ”Podría ser un gran negocio para proteger a los trabajadores de la salud y a los más vulnerables”. El objetivo es evaluar dos aspectos de la eficacia y la seguridad en la prevención del contagio de COVID-19: si una sola dosis del anticuerpo reduce la tasa de infección en cuatro semanas y si modera las complicaciones de COVID-19 a lo largo de ocho semanas.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EORHTCMHQKUTM3ZMWLWSYTRYEU.jpg) La prueba involucrará a 2.400 personas en total entre los residentes de hogares para ancianos y los trabajadores de la salud que los atienden. (REUTERS/Vincent Kessler)
La prueba involucrará a 2.400 personas en total entre los residentes de hogares para ancianos y los trabajadores de la salud que los atienden. (REUTERS/Vincent Kessler)
BLAZE-2, como se denominó al tramo final de la investigación, según informó un comunicado de Eli Lilly, analiza la eficacia a gran escala de LY-CoV555, el anticuerpo neutralizante del SARS-CoV-2 que la compañía farmacéutica aisló para producir industrialmente. El trabajo se realizó en colaboración AbCellera, firma canadiense de biotecnología, y el Institutos Nacional de Salud (NIH) de los Estados Unidos, que dirige Francis Collins.
“Al igual que los anticuerpos naturales, el anticuerpo de Lilly debería adherirse al virus y bloquearlo”, siguió la publicación de MIT. Si bien otros tratamientos de anticuerpos similares demostraron ser efectivos en el tratamiento del ébola, e incluso el plasma convaleciente ayudó a pacientes de COVID-19 que no podían crear por si mismos una respuesta inmunológica vigorosa, el objetivo de esta nueva droga “es prevenir la infección, administrando los medicamentos antes”. El MIT recordó que hay evidencias del funcionamiento de la prevención con anticuerpos, como una inyección que se da a los bebés para que no sufran el virus sincitial respiratorio humano, o VSR, una infección muy común y muy contagiosa que afecta a los niños antes de su segundo cumpleaños.
La diferencia entre una vacuna contra el COVID-19 y este tratamiento con anticuerpos radica en que la primera consiste en una forma de inmunización activa y el segundo, una forma de inmunización pasiva.
La inmunización activa otorga al cuerpo la capacidad de producir defensas para contrarrestar, por sí mismo, un patógeno o una toxina. Una vacuna, por ejemplo, inocula un microorganismo en estado debilitado o inactivo, o un fragmento del microorganismo como una proteína, para que el organismo desarrolle anticuerpos específicos, de manera tal que en caso de que la persona quede expuesta al agente, tenga una memoria defensiva que le impida contraer la enfermedad.
La inmunización pasiva, en cambio, consiste en introducir anticuerpos directamente, en lugar de impartir al organismo la capacidad de producirlos. La protección también dura menos: sólo mientras los anticuerpos incorporados permanezcan, por lo cual se llama inmunidad transitoria. Tiene, además de función preventiva, éxito como tratamiento: “Debido a su rápida acción, la inmunización pasiva se utiliza a menudo para tratar enfermedades causadas por la infección o la exposición a toxinas”, señaló ABI.
La droga de Eli Lilly trabaja a partir de proteínas con forma de Y que, desde el comienzo de la pandemia, se identificaron como un anticuerpo natural. La elección del ámbito para el estudio fue casi obvia para el laboratorio: “El COVID-19 ha tenido un impacto devastador entre los residentes de hogares para ancianos”, dijo Daniel Skovronsky, director científico de la firma y presidente de sus laboratorios de investigación. “Estamos trabajando tan rápido como podemos para crear medicinas que puedan detener la propagación del virus entre estas personas vulnerables. Aunque no es fácil realizar ensayos clínicos en este entorno, asumimos el reto en un esfuerzo por ayudar a los que más nos necesitan”.
Es, en efecto, un ensayo clínico único en su clase: para ser candidato a participar es necesario vivir o trabajar en instalaciones para ancianos que hayan tenido algún caso reciente de COVID-19, por lo cual se consideran de alto riesgo de exposición. Para facilitar la participación de personas que habitualmente sufren dificultades, Eli Lilly implementó “unidades móviles de investigación personalizadas”, de manera tal de “apoyar el estudio in situ”.
Fuente: Infobae
La vacuna de Novavax contra el SARS-CoV-2 muestra resultados positivos en un ensayo inicial
Novavax Inc informó el martes que su vacuna experimental para la COVID-19 produjo altos niveles de anticuerpos, según los datos iniciales de un pequeño ensayo clínico en fase inicial, lo cual hizo subir las acciones de la compañía un 10%.
La farmacéutica estadounidense dijo que podría comenzar un decisivo ensayo a gran escala de fase III a finales de septiembre, añadiendo en una conferencia telefónica que podría producir entre 1.000 y 2.000 millones de dosis de la vacuna en 2021.
El jefe de investigación de la compañía, Gregory Glenn, dijo a la agencia de noticias Reuters que un ensayo clínico de última fase podría obtener los datos suficientes para obtener la aprobación de los reguladores en diciembre.
Novavax, que tiene su sede en el estado de Maryland, dijo que tras la inyección en pacientes sanos de dos dosis de su vacuna candidata para la COVID-19, identificada como NVX-CoV2373, se registraron niveles más altos de anticuerpos que los encontrados en los pacientes de COVID-19 recuperados, lo que aumenta las esperanzas de su eventual éxito.
La adición del adyuvante Matrix-M, una sustancia producida por Novavax diseñada para aumentar la respuesta inmunológica del cuerpo, aumentó el efecto de la vacuna en el estudio, dijeron desde la compañía.
La vacuna se mostró segura en los más de 100 pacientes que la recibieron. Las reacciones a las inyecciones fueron generalmente leves y duraron dos días o menos. Entre las reacciones comunes hubo fiebre, dolor de cabeza y fatiga. Un paciente que recibió la vacuna tuvo una infección leve de la piel que se determinó no estaba relacionada con la vacuna. Glenn aseguró que los eventos adversos fueron “esporádicos” y abarcaron casos placebo y pacientes vacunados en el estudio.
Las respuestas fueron similares en todas las dosis, lo que significa que podría ser más fácil de fabricar para Novavax. La dosificación ha sido una ventaja clave que la compañía ha resaltado junto con directrices menos estrictas sobre la temperatura, teniendo en cuenta la necesidad generalizada de vacunas. Hay más de 160 inyecciones diferentes en varias etapas de prueba. Novavax se une a AstraZeneca Plc, Moderna Inc., así como Pfizer Inc. y BioNTech SE, que han informado los resultados de la fase inicial de sus inoculaciones.
La vacuna forma parte de uno de los primeros entre un puñado de programas seleccionados para recibir financiación de EEUU en el marco de la Operation Warp Speed, el programa de la Casa Blanca para acelerar el acceso a las vacunas y tratamientos que puedan combatir el virus.
Sus vacunas contienen una proteína de coronavirus que provoca una respuesta del sistema inmune. Las vacunas basadas en proteínas tienen un historial más largo que algunos de los enfoques más nuevos utilizados por las vacunas de coronavirus de la competencia, como las basadas en genes virales o los llamados adenovirus.
Las vacunas basadas en proteínas tienen licencia para enfermedades como la hepatitis B y el herpes zóster. Novavax completó con éxito una prueba de fase 3 para una vacuna basada en proteínas para la influenza a principios de este año y ha realizado investigaciones sobre otras enfermedades, como el MERS.
Aunque se trata de la primera compañía en compartir resultados clínicos sobre la respuesta inmune de una vacuna proteica, no es la única que prueba esta tecnología. Otras tres vacunas basadas en proteínas para COVID-19, de Clover Biopharmaceuticals, la Universidad de Queensland y Vaxine, también se encuentran en ensayos de fase 1.
La Organización Mundial de la Salud enumera más de 50 vacunas de coronavirus basadas en proteínas en ensayos preclínicos. Una de ellas está siendo desarrollada por Sanofi y GlaxoSmithKline, una asociación que el mes pasado recibió el gobierno federal $ 2,1 mil millones por 100 millones de dosis. Sanofi espera comenzar su fase 1 de prueba el próximo mes.
La reputación de Novavax se disparó a principios de julio cuando la compañía de biotecnología aseguró un contrato de US$1.600 millones del Gobierno de Estados Unidos bajo la operación Warp Speed. Fue el mayor subsidio de EEUU hasta el de US$2.100 millones para Sanofi y GlaxoSmithKline Plc unas semanas después.
La compañía con sede en Gaithersburg, Maryland, dijo anteriormente que un estudio de fase 3 comenzaría en el otoño. “Entendemos que es urgente”, sostuvo Glenn en una llamada telefónica, pero los datos primero deben ser presentados ante la Administración de Alimentos y Medicamentos de EEUU antes de que Novavax pueda determinar si la vacuna puede pasar a una prueba de etapa tardía más temprano, dijo. Los resultados serán sometidos a una revisión por pares.
Con información de Bloomberg y Reuters via Infobae
5 de agosto 2020 /
Florida sobrepasa la marca del medio millón de casos de coronavirus
Los casos de coronavirus en Florida superaron el miércoles la marca del medio millón, con un total de 502,739, luego de reportarse 5,409 nuevos positivos y 225 fallecimientos adicionales de residentes en el estado, informó el Departamento de Salud.
El número de infecciones de COVID-19 en el estado se duplicó en menos de cuatro semanas.
En total se reportaron los resultados de 57,272 pruebas con una tasa de positividad del 10.89%, ligeramente por encima de la meta de 10 por ciento.
Dado que los centros de prueba fueron cerrados el fin de semana en anticipación de la tormenta tropical Isaías, el volumen de pruebas realizadas ha caído a niveles no vistos desde principios de julio.
En la última semana se ha notificado de 51,296 nuevos casos: 5,409 el miércoles, 5,446 el martes, 4,752 el lunes, 7,104 el domingo, 9,642 el sábado, 9,007 el viernes y 9,956 el jueves. El promedio de positivos al COVID-19 de la última semana es de 7,328 por día.
Miami-Dade tiene ahora 125,949 casos y Broward 59,354. Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 7,627 residentes por el COVID-19. Otras 124 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 7,751.
Solo en Miami-Dade han fallecido 1,775 personas por el COVID-19 y en Broward 783.
Además, el condado Palm Beach tiene 35,283 casos positivos y Monroe 1,404. Un total de 28,573 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough registra 31,197 casos y Orange tiene 30,425 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 15,961 positivos y el condado Collier 10,050.
Fuente: Telemundo 51
Investigadores de Harvard piden usar pruebas de coronavirus más accesibles, aunque sean menos precisas
La célebre frase “Lo mejor es enemigo de lo bueno” queda ilustrada en la inadecuada estrategia de detección del coronavirus en Estados Unidos, argumentan investigadores de Harvard que abogan por la adopción de pruebas rápidas, poco precisas y baratas, pero que pueden ser replicadas masivamente entre la población.
Michael Mina, profesor de epidemiología en Harvard, se lanzó a hacer campaña por lo que ha llamado pruebas de mala calidad o “nulas”. La idea es romper con el modelo actual de pruebas moleculares, de alta precisión (pruebas de PCR), que todavía son de difícil acceso en varias zonas de Estados Unidos, obligando a las personas esperar días, incluso una semana, por el resultado, debido a la saturación de los laboratorios. Esa demora es clave, ya que agrava la necesidad de aislamiento de los positivos y rastreo de contactos.
“Estamos tan apegados a las pruebas costosas y de alta calidad que no evaluamos a nadie”, dijo Mina recientemente en el podcast This Week in Virology.
El investigador propone que la Agencia de Medicamentos de Estados Unidos (FDA) autorice la comercialización de pruebas rápidas, realizadas en el hogar a partir de una tira de papel que cambia de color en apenas 15 minutos para dar el resultado.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/OFB7S65AGXBBVMJAVNQUCR3T24.jpg) Las pruebas de PCR necesitan enviarse a un laboratorio y los resultados pueden tardar hasta una semana (Reuters)
Las pruebas de PCR necesitan enviarse a un laboratorio y los resultados pueden tardar hasta una semana (Reuters)
Estas pruebas tienen baja sensibilidad dejando pasar sin detección muchos casos positivos, dando “falsos negativos”, pero para Mina y otros expertos esta estrategia sería más efectiva en términos de salud pública ya que en general el número de casos identificados será mayor al actual.
Estos test rápidos son buenos para detectar alta concentración del virus, personas que son muy contagiosas, mientras que las pruebas PCR son muy sensibles e incluso detectan bajas concentraciones de la covid-19, que se dan al final de la enfermedad.
«Tal vez solo necesitemos una prueba ‘nula’. Si es lo suficientemente barata como para usarse con frecuencia, entonces quizás detecte al 85% de las personas con enfermedades contagiosas, en lugar de menos de 5%», agregó.
El director del Instituto de Salud Global de Harvard, Ashish Jha, volvió a defender los test rápidos el lunes. “Estas pruebas no son tan malas”, dijo a periodistas. “Cuando eres muy contagioso y tienes mucho virus en la garganta y en otros lugares, la prueba mejora mucho” y allí “desde un punto de vista epidemiológico, es exactamente el momento en que queremos detectar a las personas”.
Incluso si la prueba rápida falla en la mitad de los casos, es probable que con dos pruebas por semana se detecte a los positivos. Al sistema actual se le escapa nueve de cada diez casos, ya que relativamente pocas personas se hacen pruebas, según las estimaciones oficiales.
La FDA aún no autoriza estas pruebas de tira, que costarían entre uno y cinco dólares.
“Me temo que nuestro gobierno federal está atrapado en un patrón de pensamiento loco para esta pandemia”, dijo Ashish Jha.
(Con información de AFP)
La pandemia de coronavirus ya dejó más de 700.000 muertos en todo el mundo
La pandemia del nuevo coronavirus ha dejado más de 700.000 muertos en el mundo, desde su aparición en China en diciembre, según un recuento de la AFP realizado este miércoles a las 06H55 GMT en base a fuentes oficiales.
Un total de 700.489 personas han muerto, y se registran más de 18.547.833 casos de contagio (10.889.745 se recuperaron). Europa continúa siendo la región más afectada con 211.365 muertos. Cerca de la mitad de los decesos en el mundo se concentran en cuatro países: Estados Unidos (156.806), Brasil (95.819), México (48.869) y el Reino Unido (46.299).
Tras un primer foco en Asia y un segundo en Europa, la COVID-19 se ceba ahora con América Latina, que en las últimas horas ha superado los cinco millones de contagios (5.046.885) y acumula 204.042 fallecidos, con cinco países entre los diez más castigados por la pandemia.
Reino Unido, que el fin de semana cayó de la novena a la undécima posición, cuenta ahora 307.256 casos. Por detrás se posicionan España (302.814), Arabia Saudí (281.456), Pakistán (281.136), Italia (248.229), Bangladesh (244.020), Turquía (234.934), Francia (228.576), Argentina (213.535) y Alemania (212.828).
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/74PUF4TP3FGOVMKUU6V2G3YWE4.jpg) 13/07/2020 13 July 2020, Chile, Iquique: Medics attend to coronavirus patients at a ward of a field hospital built at the Tierra de Campeones stadium. Photo: Cristian Vivero Boornes/Agencia Uno/dpa POLITICA INTERNACIONAL Cristian Vivero Boornes/Agencia / DPA
13/07/2020 13 July 2020, Chile, Iquique: Medics attend to coronavirus patients at a ward of a field hospital built at the Tierra de Campeones stadium. Photo: Cristian Vivero Boornes/Agencia Uno/dpa POLITICA INTERNACIONAL Cristian Vivero Boornes/Agencia / DPAPor encima de los 100.000 positivos se encuentran Irak (134.722), Canadá (119.659), Indonesia (115.056), Filipinas (112.593) y Qatar (111.538). Por su parte, Kazajistán y Egipto se sitúan ya por encima de los 90.000, con 94.882 y 94.752, respectivamente, y China (88.206), Ecuador (87.963), Bolivia (83.361) y Suecia (81.181) han rebasado los 80.000.
Les siguen Omán (79.159), Israel (76.642), Ucrania (75.880), República Dominicana (74.295) y Bélgica (70.648), así como Panamá (69.424), Kuwait (68.774), Bielorrusia (68.250) y Emiratos Árabes Unidos (61.352).
Países Bajos (56.279), Rumanía (55.241), Singapur (53.346), Guatemala (52.365) y Portugal (51.681) se encuentran en la franja de los 50.000 y Polonia (48.149), Nigeria (44.433), Honduras (44.299), Bahréin (42.132) y Japón (41.352), en la de los 40.000.
Rozando los 40.000 está Armenia (39.298), seguida de Kirguistán (38.110), Ghana (37.812), Afganistán (36.782), Suiza (35.746), Azerbaiyán (32.910) y Argelia (32.504), así como de Marruecos (27.217), Uzbekistán (27.047), Serbia (26.738), Irlanda (26.253), Moldavia (25.814), Kenia (23.202), Austria (21.481), Venezuela (21.438) y Nepal (21.009).
Con información de Europa Press y EFE via Infobae
«No somos menos estadounidenses»: el virus golpea a Texas
Cuando los dolores del parto indicaron a Clarissa Muñoz que por fin iba a tener a su bebé, se metió en el auto y viajó dos horas por la frontera de Texas hasta una de las zonas de Estados Unidos más afectadas por el coronavirus.
Primero fue a un hospital donde el personal estaba tan desesperado que las enfermeras habían hecho 49 llamadas telefónicas para encontrar una cama a 700 millas de distancia para evacuar por aire a un hombre que agonizaba con el virus. Desde allí la enviaron a un hospital más grande en ambulancia. Por el camino pasó junto a una funeraria que suele celebrar 10 servicios fúnebres al mes, pero que ha llegado a nueve semanales. Y cuando por fin llegó para dar a luz, se dio de bruces con otra complicación: una prueba reveló que ella también estaba infectada.
Horas más tarde, Muñoz pudo ver, pero no tocar, a su primogénito durante unos segundos antes de que se lo llevaran.
En el umbral sureño de Estados Unidos, el Valle del Río Grande, el fracaso del país a la hora de contener la pandemia salta a la vista. Esta región fronteriza de dos millones de habitantes en el sur de Texas pidió durante casi un mes un hospital de campaña, que hasta el martes no estuvo listo para aceptar pacientes. El condado de Hidalgo registró más de 600 muertes sólo en el mes de julio, más que la zona de Houston, que es cinco veces más grande.
En DHR Health, uno de los hospitales más grandes de la frontera, casi 200 de las 500 camas son para pacientes de coronavirus aislados en dos unidades. Se está habilitando una tercera. Eso ni siquiera incluye el ala de maternidad COVID-19, donde madres y recién nacidos son separados de inmediato.
Médicos y enfermeras sacaron a toda prisa al bebé de Muñoz del paritorio por un pasillo sellado con lonas de plástico para impedir la salida de aire contaminado. Siete horas más tarde, ella aún no conocía el peso del niño. Al otro lado de la calle, la alarma sonaba constantemente en una unidad de cuidados intensivos para coronavirus, alertando a enfermeras que acudían a poner a pacientes boca abajo para ayudar a que les entrara más aire en los pulmones.
“Es una sensación muy, muy mala”, dijo Muñoz sobre ver cómo se llevaban a su hijo.
Texas reabrió más rápido que la mayor parte del país, sólo para dar marcha atrás ante los enormes brotes. Las autoridades sanitarias dicen que lo peor del rebrote veraniego parece haber pasado en el conjunto del estado, pero la frontera es una sombría excepción. Los médicos temen que haya otra dura oleada a la vuelta de la esquina.
Esta región de mayoría hispana es muy vulnerable al COVID-19. La prevalencia de la diabetes es de aproximadamente el triple que la media nacional, y los hogares están entre los de menos ingresos del país, complicando más la lucha contra el virus.
Incluso el tiempo añade dificultades. El primer huracán de la temporada golpeó la frontera hace dos semanas. Al principio, las autoridades locales confiaban en que la tormenta, llamada Hanna, interrumpiera las reuniones familiares y visitas a bares, frenando los contagios. En realidad, el meteoro dejó miles de viviendas sin electricidad durante días, obligando a las familias a refugiarse en estrecho contacto con parientes que seguían teniendo luz.
Ahora “no hay forma” de frenar la curva de contagios de la zona, dijo Maritza Padilla, directora asistente de enfermería en DHR Health.
En el hospital, un televisor muestra la lucha en tiempo real: rectángulos de color azul representan las camas ocupadas, los rectángulos verdes son camas libres. La imagen es casi toda azul. En una pizarra blanca, una lista de objetos que hace falta incluye “bolsas para cadáveres”.
Una organización benéfica cristiana que abrió un hospital de campaña en el Central Park de Nueva York visitó la frontera a mediados de julio con vistas a abrir otra instalación. Eso nunca se materializó, al igual que la idea de enviar pacientes a hoteles. La semana pasada, el gobernador republicano Greg Abbott, anunció que un centro de convenciones del condado de Hidalgo se convertiría en hospital.
Las autoridades locales siguen frustradas.
“Necesitamos la ayuda. Nuestra casa está en llamas”, dijo el alcalde de Rio Grande City, Joel Villarreal. “No somos menos estadounidenses que otras personas en otras partes del país”.
Martha Torres, enfermera en el Starr County Memorial Hospital, sabe lo que es buscar ayuda en vano. Se ha pasado turnos enteros llamando a otras UCI de Texas para que acepten traslados en helicóptero desde su unidad de 29 camas. Algunos pacientes se envían incluso a Oklahoma City, y pocos sobreviven al largo vuelo, lo que deja a las familias la carga adicional de conseguir que les envíen de vuelta los cuerpos.
Una de las entradas del ala de COVID-19 en el hospital parece una puerta de jardín prefabricada, como las que venden en grandes tiendas de ferretería. La semana pasada, Alex Garcia, de 26 años, visitó a su padre asomándose por la ventana exterior de su habitación. Ambos son fontaneros.
Esa misma noche, Emily Lopez preparaba el funeral de su madre, apenas unas semanas después de que el virus matara a su tía. Las dos habían jugado al bingo juntas antes de enfermar, y otros dos miembros de la familia estaban hospitalizados. “En esta zona no es una broma. Es vida o muerte”, dijo.
El ala de maternidad de COVID-19 en DHR Health es un lugar de calma relativa, pero tiene sus propios problemas. Entre ellos está buscar la forma de cuadrar los protocolos médicos con la realidad del sur de Texas, como las recomendaciones de mantener a la madre aislada en casa y al bebé al cuidado de otra persona.
“Esto es genial en Hartford, Connecticut, porque todo el mundo tiene una casa de 4.000 pies cuadrados, los ingresos medios son 180.000 dólares y todo eso. Aquí es muy diferente”, dijo el doctor Efraim Vela, director médico de salud de mujeres en el hospital. “Estamos teniendo problemas con eso”.
Casi 15.000 mujeres embarazadas en Estados Unidos han dado positivo en el virus y al menos 35 han muerto, según los Centros de Control de Enfermedades. Aunque es posible que una mujer embarazada transmita el coronavirus al feto, parece ser relativamente raro.
Muñoz, de 25 años, no sabía que tenía el virus cuando salió de su casa en la localidad fronteriza de Falcon para dar a luz a su hijo la semana pasada. Aunque estaba de sola cuando se puso de parto, su marido estuvo toda la noche sentado en el estacionamiento, porque no le dejaron entrar.
A primera hora de la mañana pagó 100 dólares por una prueba rápida en una clínica que le dijo que necesitaba pedir cita. “Les dije que era una emergencia. No iban a dejarme sacar a mi hijo del hospital a menos que yo fuera negativo”, dijo su esposo, Nicolas Garcia.
Después de nacer, Muñoz tenía a su hijo a una app de distancia. El hospital deja a las madres que dan positivo en COVID hacer una videollamada al nido. La enfermera Ashley Vaughan se esfuerza en colocar la cámara para que las madres puedan ver las manos y los pies de los pequeños. “Esta madre seguirá en el videochat hasta que la madre se duerma”, dijo Vaughan, señalando a una de las cunas.
“Está bien, ¿cierto?”, preguntó Muñoz a través del celular. Vaughan aseguró a la madre reciente que el niño estaba bien, y la conversación pasó a cuándo podría ir a casa la familia.
“¿Terminaste? ¿O quieres seguir conectada?», preguntó Vaughan.
Muñoz dijo que se desconectaría por el momento. Echó una última mirada al bebé antes de colgar.
“Te quiero”, dijo. “Adiós”.
Fuente: AP
4 de agosto 2020 /
California sobrepasa el medio millón de infectados por coronavirus
El coronavirus sigue avanzando en California, los casos de personas contagiadas ahora suman 520.000 y, además, se han registrado 9.500 muertes, alcanzando hasta las zonas más remotas del estado, en donde hay grandes comunidades agrícolas.
El condado de Modoc, por ejemplo, en la frontera con Oregón, que se había mantenido libre casos de COVID-19, acaba de registrar sus primeros contagios, luego que una pareja regresara de un viaje al Valle Central del estado, que ahora es un foco de rápido contagio.
Las autoridades han expresado preocupación por este hecho, ya que en esas zonas habitan numerosos hispanos que se dedican a la agricultura o trabajan en granjas.
“Desproporcionadamente, esta enfermedad está afectando a la comunidad latina, a la comunidad en el Valle Central … es por eso que nuestras intervenciones específicas se centran en la mano de obra esencial, trabajadores agrícolas, en mano de obra crítica y en el sector de hospitalidad”, dijo Gavin Newsom, gobernador de California en una conferencia de prensa.

Según el funcionario, el aumento de hospitalizaciones y el índice de casos positivos en la zona es de entre el 11% y el 18%, pero también dijo que hay señales de que las medidas preventivas están funcionando en otras partes del estado, donde esos porcentajes han disminuido.
En el condado de Los Ángeles, el promedio de nuevos casos bajó de más de 3.000 diarios, a mediados de julio, a 2.600 para finales del mes.
Jacqueline Valenzuela, del departamento de Salud Pública de Los Ángeles, indicó que aún queda un largo camino para reducir la transmisión comunitaria.
“Hace unos meses cuando colectiva y exitosamente frenamos la transmisión de COVID-19 y reabrimos muchos de nuestros sectores comerciales y comunitarios muchos de nosotros decidimos que eso significaba que podríamos regresar a la vida como la conocíamos antes. Simplemente no podemos hacer eso de nuevo”, reconoció la experta.
Según funcionarios de salud de Los Ángeles, para que más personas puedan regresar a sus puestos de trabajo al trabajo y para que puedan reabrirse las escuelas el nivel de transmisión comunitaria debe ser menos de 100 casos por cada 100.000 personas durante 14 días consecutivos.
De acuerdo con las autoridades, actualmente, se registran 355 casos por cada 100.000 personas.
Fuente: VOA
Florida reporta 245 muertos por COVID-19 y más de 5,000 nuevos contagios
El letal coronavirus se cobró la vida de 245 residentes de Florida, el tercer mayor número de fallecimientos reportados en un día desde que inició la pandemia, lo que elevó a 7,402 los decesos. El estado también registró 5,446 casos adicionales de COVID-19 para un total de 497,330 contagios, de acuerdo con cifras del Departamento estatal de Salud divulgadas el martes.
Florida registró 257 muertes el viernes y 253 decesos el jueves pasado.
Las autoridades sanitarias han explicado que todos los fallecimientos no ocurrieron el martes, sino que fueron reportados en un periodo de 24 horas.
También han muerto 124 personas no residentes en el estado.
Aunque la cifra de nuevos casos confirmados subió con respecto a los 4,752 contagios adicionales del lunes, sigue siendo baja ante los explosivos números reportados en los últimos días, lo que es atribuido a que varios centros de pruebas de coronavirus estuvieron cerrados debido al huracán Isaías.
La División de Administración de Emergencia de Florida informó que los centros de pruebas estatales cerraron desde el 30 de julio hasta el 4 de agosto y que reiniciarán operaciones el miércoles.
Otros 15 centros de pruebas reabrieron el lunes en los condados Miami-Dade, Broward, Palm Beach y St. Lucie.
MÁS DE 1,000 NUEVOS CASOS DE COVID-19 EN MIAMI-DADE
Miami-Dade, el centro de la pandemia en el estado, reportó 1,115 nuevos contagios después de registrar 954 infecciones el lunes. El total de casos confirmados aumentó a 124,759 y se contabilizaron 1,724 muertos, un incremento de 30 decesos con respecto al lunes.
El Departamento de Salud reportó que el Condado Broward registró 422 nuevos contagios, para un total de 58,953 casos y 765 muertes, 17 decesos más.
Palm Beach tuvo 379 nuevos casos, para un total de 34,929 contagios y 861 fallecimientos, 16 fallecimientos más.
La Agencia para la Administración de Servicios Médicos Médicos (AHCA), que suministra esa información actualizada a nivel estatal y de condado, reportó que 7,810 personas estaban hospitalizadas “con diagnóstico primario de coronavirus” en el estado, hasta el martes a las 11:16 a.m.
Los datos relacionados con las hospitalizaciones son una de las herramientas que las autoridades usan para determinar el nivel de contagios.
Según los datos del lunes del New Normal Dashboard de Miami-Dade, 1,943 personas habían ingresado a hospitales del condado y 317 estaban conectadas a respiradores.
Las hospitalizaciones en Miami-Dade bajaron durante seis días consecutivos hasta el lunes.
La tasa promedio de positivos en 14 días se ubicó en 17.27 % el lunes. La meta de Miami-Dade es mantenerla por debajo del 10%.
El Departamento de Salud de Florida a su vez reportó 27,952 residentes hospitalizados.
Las autoridades sanitarias dijeron que a nivel estatal se habían realizado 3,790,202 pruebas de COVID-19 y de ese total, 497,330 resultaron positivas (13.12%). Las personas que dieron negativo a las pruebas totalizaron 3,287,128.
Fuente: El Nuevo Herald
China, OMS negocian para rastrear origen del coronavirus
China y la Organización Mundial de la Salud estaban discutiendo planes para rastrear el origen del brote de coronavirus luego de la visita al país de dos expertos de la agencia de Naciones Unidas, dijo el Ministerio de Exteriores chino el martes.
Los expertos realizaron “consultas preparatorias acerca de cooperación en investigación científica sobre rastreo de virus” durante sus dos semanas de estancia, que finalizaron el domingo, dijo Wang Wenbin, vocero del ministerio, a reporteros.
Las conversaciones abordaron la investigación sobre áreas de población, medio ambiente, moléculas, trazabilidad en animales y rutas de transmisión del coronavirus, además de los planes para futuras investigaciones científicas, agregó Wang.
Las dos partes también investigaron más a fondo la posible fuente animal, el huésped intermedio y la ruta de trasmisión del virus para “prevenir y controlar de forma más eficaz la pandemia”, apuntó el portavoz.
Según Wang, las dos partes trabajaron en la formulación de un plan para la contribución de China a los esfuerzos globales de rastreo en virtud de la resolución aprobada por la Asamblea Mundial de la Salud de la OMS. No se dijo cuándo comenzarían esas labores.
El virus se detectó por primera vez en la ciudad de Wuhan, en el centro de China, a finales del año pasado, y se relacionó con un mercado de alimentación donde se comercializaban animales salvajes. Los científicos creen que posiblemente pasó de un animal salvaje como un murciélago a los humanos a través de una especie intermedia, posiblemente el pangolín.
Sin embargo, China dice que la investigación completa debe esperar hasta que la pandemia esté bajo control y ha rechazado las acusaciones de que retrasó el envío de información a la OMS al inicio del brote.
Fuente: AP
03 Agosto 2020 /
El director general de la OMS, Tedros Adhanom Ghebreyesus, sobre el coronavirus: “No hay solución y quizás nunca la haya”
La Organización Mundial de la Salud (OMS) advirtió este lunes que quizás nunca haya una “solución” contra la pandemia de covid-19, a pesar de la carrera en curso para obtener un vacuna.
“No hay solución y quizás nunca la haya”, declaró el director general de la OMS, Tedros Adhanom Ghebreyesus, en una conferencia de prensa en línea.
“Los ensayos clínicos nos dan esperanza, pero esto no significa necesariamente que obtengamos una vacuna” eficaz, afirmó.
“Todos esperamos tener un número de vacunas eficaces que puedan evitar que la gente se contagie”, añadió Adhanom Ghebreyesus, quien insistió en que mientras tanto frenar los brotes depende del respeto de las medidas de salud pública.
El comité de urgencia de la OMS, que se reunió el viernes, “fue muy claro. Cuando los dirigentes trabajan en colaboración estrecha con la población, esta enfermedad puede ser controlada”, recordó.
“Debemos contener las nuevas olas”, defendió el director de la OMS y para ello recordó que “se deben hacer test, aislar y tratar a los enfermos y buscar y aislar a su contactos”, pero también se debe “informar” para que, según él, las poblaciones sigan respetando los gestos de distanciamiento y así romper las cadenas de transmisión.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/6QIGAMOPPNFB7MBZVZUNMKEMTA.jpg) “Los ensayos clínicos nos dan esperanza, pero esto no significa necesariamente que obtengamos una vacuna” eficaz, dijo el director de la OMS (EFE/EPA/OMER MESSINGER/Archivo)
“Los ensayos clínicos nos dan esperanza, pero esto no significa necesariamente que obtengamos una vacuna” eficaz, dijo el director de la OMS (EFE/EPA/OMER MESSINGER/Archivo)
“El mensaje a la gente y los gobiernos es: haced todo esto. ¡Y continúen cuando (el virus) esté bajo control!”, insistió Adhanom Ghebreyesus, tras haber recordado que en “varios países que parecían haber superado lo más duro, ahora conocen nuevas oleadas”.
La pandemia causó 690.000 muertos desde finales de diciembre, según un balance hecho el lunes por la AFP a las 11H00 GMT, y contagió a más de 18 millones de personas, de las cuales al menos 10,5 millones ya se curaron.
El director general de la agencia de Naciones Unidas anunció por otra parte que la misión de la OMS en China concluyó el trabajo preparatorio para su investigación sobre el origen de la pandemia de covid-19.
“El equipo de la OMS que viajó a China terminó su misión consistente en sentar las bases de los esfuerzos conjuntos para identificar los orígenes del virus”, declaró el jefe de la organización.
“Estudios epidemiológicos comenzarán en Wuhan para identificar la fuente potencial de infección de los primeros casos”, añadió.
La gran mayoría de los científicos coinciden en que el nuevo coronavirus se originó en un murciélago, pero que antes de ser transmitido al ser humano pasó por otro animal.
(Con información de AFP)
El coronavirus en EE.UU. «extraordinariamente extendido», dicen expertos de la Casa Blanca
WASHINGTON D.C. – Estados Unidos se encuentra en una nueva fase del brote de COVID-19 con infecciones «extraordinariamente generalizadas» en áreas rurales y ciudades, dijeron el domingo expertos de la Casa Blanca.
Los casos de coronavirus continúan aumentando en algunas partes del país, y los funcionarios de salud pública están tratando de trabajar con los gobernadores para adaptar las respuestas para cada estado.
«Estamos en una nueva fase», dijo la doctora Deborah Birx. «Lo que estamos viendo hoy es diferente de marzo y abril. Está extraordinariamente extendido» tanto en áreas rurales como urbanas.
«Para todos los que viven en una zona rural: no eres inmune ni estás protegido contra este virus», dijo Birx en el programa «State of the Unión» de CNN.
Birx, la coordinadora del grupo de trabajo de la Casa Blanca, dijo que las personas que viven en hogares multigeneracionales en un área que está experimentando un brote deben usar máscaras dentro del hogar para proteger a las personas mayores o con condiciones subyacentes.
El almirante Brett Giroir, secretario asistente de Salud y Servicios Humanos, continuó enfatizando la importancia de usar máscaras.
«Si no hacemos eso, y si no limitamos los espacios interiores llenos de gente, el virus continuará aumentando», dijo en el programa «Meet the Press» de la cadena NBC.
«Estamos muy preocupados y este es un punto muy serio».
El coronavirus, que apareció por primera vez en China, ha infectado a 4,6 millones de personas en los Estados Unidos y mató a casi 155,000 estadounidenses, según datos de la Universidad Johns Hopkins.
Birx dijo que los funcionarios federales han estado trabajando en informes individuales para cada estado que examinan las tendencias de la comunidad y los registros hospitalarios.
«Cada una de estas respuestas tiene que adaptarse dramáticamente», dijo.
Señaló que lo que presenció cuando visitó 14 estados en las últimas tres semanas le dio motivos de preocupación.
«Mientras viajaba por el país, vi a toda la nación en movimiento», dijo Birx. «Si ha elegido irse de vacaciones a un punto de brote, realmente necesita regresar y proteger a las personas con comorbilidades y asumir que está infectado».
Si las personas usan máscaras y evitan las multitudes, dijo Giroir, da el mismo resultado que un cierre completo.
«Es por eso que vamos a todos los estados, estamos en la radio local, damos instrucciones específicas a cada gobernador por condado, lo que deben hacer cuando comenzamos, cuando esos condados comienzan a ponerse amarillos, porque ese es el momento cuando tienes que sellarlo «, dijo.
Fuente: VOA
02 Agosto 2020 /
El coronavirus ya mató a más de 200.000 personas en América Latina
América Latina y el Caribe superaron las 200.000 muertes por el coronavirus, de ellos cerca de tres cuartos solo en Brasil y México, tras una semana en la que varios países arrojaron nuevos récords de nuevas infecciones y fallecimientos.
Con un total de 200.212 muertos y 4.919.054 de casos, América Latina y el Caribe es la segunda región más golpeada por la covid-19, por detrás de Europa que registra 210.435 muertos y 3.189.322 casos, según el recuento de la AFP. En total, la pandemia se ha cobrado 685.192 muertos en el mundo e infectó a 17.868.148 personas.
Brasil (93.563 muertos) y México (47.472) son los países latinoamericanos más afectados, seguidos de Perú (19.408), Colombia (10.330) y Chile (9.533), que están entre los 15 territorios con más fallecidos a nivel mundial.
En cuanto al número de muertos en relación con la población, Perú registra 589 fallecidos por millón de habitantes, lo que le sitúa en el 6º de la lista mundial, por delante de Chile (499), Brasil (440), México (368) y Panamá (336).
Los muertos en América Latina y el Caribe representan cerca de un tercio de los registrados en el mundo debido a la covid-19, por detrás de Europa (más de un tercio), pero por delante de Estados Unidos y Canadá (cerca de un cuarto).
La región superó los 10.000 muertos el 28 de abril y los 100.000 muertos el 23 de junio. En poco más de un mes se han doblado los casos superando los 200.000 muertos, una aceleración que se ha recrudecido en julio. De media, en julio se registraron 2.610 nuevos muertos diariamente en la región.
Brasil tuvo un récord diario de 1.595 muertes el miércoles, el mismo día en que Colombia anotó otra cifra inédita de 380 fallecimientos en 24 horas. El jueves, Argentina marcó un récord diario de 153 decesos.
El número de contagios en América Latina y Caribe se acerca a los 5 millones de casos confirmados, de ellos, más de la mitad en Brasil (más de 2,7 millones de casos oficialmente declarados), lo que le convierte en el segundo país con más casos en el mundo, por detrás de Estados Unidos (más de 4,6 millones de casos).
Algunos expertos estiman que el número de fallecidos oficialmente declarados en la región está subestimado.
(Con información de AFP y Reuters)
EEUU alertó sobre la poca seguridad de las vacunas contra el coronavirus que están desarrollando China y Rusia
El inmunólogo Anthony Fauci, principal referente en enfermedades infecciosas en Estados Unidos, expresó el viernes sus inquietudes sobre la seguridad de las vacunas contra la covid-19 que están desarrollando China y Rusia.
Varias compañías chinas están a la vanguardia de la carrera mundial por una vacuna contra el nuevo coronavirus, mientras que Rusia ha dicho que espera ser el primer país en brindar una vacuna al público, algo que prevé concretar en septiembre. Pero es probable que los proyectos se enfrenten a un mayor escrutinio, dado que los sistemas reguladores de ambos países son mucho más opacos que en Occidente.
Fauci, a quien se le preguntó durante una audiencia en el Congreso si Estados Unidos podría usar vacunas chinas o rusas si llegaban a producirse primero, afirmó que era poco probable. “Espero que los chinos y los rusos realmente estén probando la vacuna antes de administrársela a alguien”, dijo. “Las afirmaciones de que tienen una vacuna lista para distribuir antes de hacer las pruebas son, cuanto menos, problemáticas”, añadió.
«Vamos muy rápido. No creo que debamos depender de otros países para obtener vacunas», dijo.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/G5NYRJVIYAF7HFTSR7VFZ2ZBOI.jpg) Fauci testifica en panel sobre coronavirus en el Congreso. Washington, D.C., Estados Unidos, 31 de julio, 2020. Kevin Dietsch/Pool via REUTERS
Fauci testifica en panel sobre coronavirus en el Congreso. Washington, D.C., Estados Unidos, 31 de julio, 2020. Kevin Dietsch/Pool via REUTERSMedios chinos anunciaron en junio que una vacuna contra el coronavirus desarrollada por CanSino Biologics se estaba utilizando para inmunizar al ejército del país asiático, lo que la convirtió en la primera en ser aprobada para el uso en personas, aunque en una población limitada. Sin embargo, científicos plantearon preocupaciones éticas porque la vacuna aún no ha comenzado sus etapas finales de prueba.
Otras dos compañías chinas, Sinovac y Sinopharm, han lanzado pruebas finales de la fase tres en Brasil y Emiratos Árabes Unidos, respectivamente.
China, donde se originó el virus, ha controlado en gran medida su brote y, por lo tanto, ha tenido que recurrir a otros países para probar sus vacunas. Los ensayos en Brasil y Emiratos Árabes Unidos serán observados particularmente de cerca, dada el nutrido historial de escándalos sanitarios en China.
En 2018, más de 200.000 niños recibieron una vacuna defectuosa contra la difteria, el tétanos y la tos ferina (DPT) que causó parálisis en algunos casos.
Rusia, que alguna vez fue líder mundial en vacunas durante la época soviética, tiene como objetivo llevar dos al mercado, una en septiembre y otra en octubre. La primera está siendo desarrollada por el instituto Gamaleya, con sede en Moscú, y el ministerio de Defensa, y la segunda por el laboratorio estatal Vektor, cerca de la ciudad siberiana de Novosibirsk. Rusia no ha publicado datos científicos que prueben la seguridad o eficacia de sus vacunas.
Sin embargo, Kirill Dmitriev, director del fondo ruso que financia el proyecto de Gamaleya, dijo a CNN: “Es un momento Sputnik”. Sputnik fue el primer satélite por un país, y lo hizo la Unión Soviética en 1957.
Tres vacunas producidas en países occidentales (Estados Unidos, Reino Unido y Alemania) están en la fase tres de experimentación, la fase final.
01 Agosto 2020 /
Los niños son portadores de altos niveles de coronavirus: hasta 100 veces más carga viral que un adulto
Los niños menores de cinco años tienen entre 10 y 100 veces más nivel de material genético de coronavirus en sus narices que niños más grandes y que los adultos, según un estudio publicado en JAMA Pediatrics, uno de los sitios más prestigiosos en materia médica. Los autores de la investigación indicaron que los resultados implicaban que los niños pequeños podrían ser importantes conductores de la COVID-19 en la transmisión entre de sus comunidades, una sugerencia que no concuerda con la narrativa actual.
El informe se conoce en momentos en que el gobierno del presidente estadounidense Donald Trump presiona con fuerza para que las escuelas y guarderías abran sus puertas para dar un impulso a la economía. Pero no sólo en los Estados Unidos ocurre esta situación: el debate respecto al grado de transmisión del virus en los menores se da en el resto del mundo y con diferentes interpretaciones. Al menos, hasta ahora.
Los investigadores realizaron entre el 23 de marzo y el 27 de abril pruebas de hisopado nasal entre 145 pacientes en Chicago. El estudio se hizo sobre enfermos leves a moderados dentro de la semana de aparición de los síntomas. Los pacientes se dividieron en tres grupos: 46 niños menores de cinco años, 51 de cinco a 17 años, y 48 adultos de 18 a 65 años. “Las diferencias observadas en los valores medios entre niños pequeños y adultos se aproximan a una cantidad de Sars-CoV-2 de 10 a 100 veces mayor en el tracto respiratorio superior de los niños pequeños”, remarcó el estudio.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/XP7QMGRAEZEITMEAA3PTVALJPY.jpg) Niños en Nueva York en Central Park. EFE/EPA/Peter Foley
Niños en Nueva York en Central Park. EFE/EPA/Peter Foley
El reconocido médico Taylor Heald-Sargent del Hospital Infantil Ann & Robert H. Lurie, egresado de la Universidad de Chicago y especialista en virus, es quien condujo la investigación que recorre el mundo.
“Los niños son susceptibles a la infección por el coronavirus SARS-CoV-2 pero generalmente presentan síntomas leves en comparación con los adultos. Los niños impulsan la propagación de enfermedades respiratorias y gastrointestinales en la población”, dice el informe al que accedió Infobae que, sin embargo, aclara: “los datos sobre los niños son fuentes de la propagación del SARS-CoV-2 es escasa”. Es por eso que afirman que podrían ser “potenciales” transmisores de la enfermedad.
El estudio -que además de la de Heald-Sargent lleva las firmas de William J. Muller, Xiaotian Zheng, Jason Rippe, Ami B. Patel y Larry K. Kociolek- señala que “los primeros informes (sobre la enfermedad) no encontraron pruebas sólidas de que los niños fueran los principales contribuyentes a la propagación del Sars-CoV-2, pero el cierre de las escuelas al principio de las respuestas ante la pandemia frustraron las investigaciones a gran escala de las escuelas como fuente de transmisión comunitaria. A medida que los sistemas de salud pública buscan reabrir las escuelas y las guarderías, será importante comprender el potencial de transmisión en los niños para guiar las medidas de salud pública”.
“Nuestros análisis sugieren que los niños menores de 5 años con COVID-19 leve a moderado tienen altas cantidades de ARN viral de Sars-CoV-2 en su nasofaringe en comparación con niños mayores y adultos. Nuestro estudio se limita a la detección de ácido nucleico viral, en lugar de virus infeccioso, aunque los estudios pediátricos de Sars-CoV-2 informaron una correlación entre los niveles más altos de ácido nucleico y la capacidad de cultivar virus infecciosos”, señalan los médicos. “Por lo tanto, los niños pequeños pueden ser conductores importantes de la propagación del SARS-CoV-2 en la población general, como se ha demostrado con el virus sincitial respiratorio, donde los niños con altas cargas virales tienen más probabilidades de transmitirlo”.
Los autores agregaron que un estudio de laboratorio reciente demostró que cuanto más material genético presente, más virus infecciosos podían desarrollarse. También previamente se mostró que los niños con altas cargas virales en el virus sincitial respiratorio (RSV) son más propensos a propagar la enfermedad. “Por lo tanto, los niños pequeños pueden ser potencialmente importantes impulsores de la propagación del SARS-CoV-2 en la población general”, escribieron los autores.
“Los hábitos de comportamiento de los niños pequeños y los lugares cerrados en las escuelas y guarderías suscitan preocupación por la amplificación del SARS-CoV-2 en esta población a medida que se flexibilizan las restricciones de salud pública”, concluyeron.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/GCLPVKSR57UVEYE5KNMYDJVZWQ.jpg) El debate sobre la reapertura de instituciones educativas se da en todo el mundo luego del cierre masivo por la pandemia de coronavirus. En la foto una escuela en Nantes, Francia (Reuters)
El debate sobre la reapertura de instituciones educativas se da en todo el mundo luego del cierre masivo por la pandemia de coronavirus. En la foto una escuela en Nantes, Francia (Reuters)
Los nuevos hallazgos contradicen la opinión actual de las autoridades de salud de que los niños pequeños, que según se estableció tienen muchas menos probabilidades de enfermarse gravemente de covid-19, no son importantes vectores de contagio. Sin embargo, hasta ahora se ha investigado bastante poco sobre el tema. Un estudio reciente en Corea del Sur encontró que los las personas entre 10 a 19 años transmiten la covid-19 dentro de las casas tanto como los adultos, pero los menores de nueve años trasmiten el virus en tasas más bajas.
En declaraciones al diario The New York Times, la doctora Stacey Schultz-Cherry, viróloga y especialista en enfermedades infecciosas en el Hospital de Investigaciones para Niños St. Jude de Memphis, se mostró exultante por el incipiente descubrimiento: “He escuchado a muchas personas decir: ‘Bueno, los niños no son susceptibles, los niños no se infectan’. Y esto muestra claramente que eso no es cierto. Creo que este es un primer paso importante, muy importante para comprender el papel que los niños juegan en la transmisión“.
Por su parte, Jason Kindrachuk, de la Universidad de Manitoba, dijo: “Ahora que estamos llegando a fines de julio y estamos tratando de abrir las escuelas el próximo mes, esto realmente necesita ser considerado”.
Fuente: Infobae.-
31 de julio 2020 /
Coronavirus en Estados Unidos: registraron 1.347 muertes y 72.238 contagios en las últimas 24 horas
Estados Unidos alcanzó este jueves la cifra de 4.487.072 casos confirmados de la COVID-19 y la de 151.794 fallecidos, de acuerdo con el recuento independiente de la Universidad Johns Hopkins.
Este balance a las 20.00 hora local (00.00 GMT del viernes) es de 72.238 contagios más que el miércoles y de 1.347 nuevas muertes.
Pese a que Nueva York ya no es el estado con un mayor número de contagios, sí sigue como el más golpeado en cuanto a muertos en Estados Unidos con 32.683, más que en Francia o España. Tan sólo en la ciudad de Nueva York han muerto 23.525 personas.
A Nueva York le siguen en número de fallecidos la vecina Nueva Jersey con 15.809, California con 8.970 y Massachusetts con 8.595.
Otros estados con un gran número de muertos son Illinois, con 7.670; Pensilvania, con 7.194; Florida, con 6.586; Michigan, con 6.443, o Texas, con 6.274.
En cuanto a contagios, California suma 488.260, le sigue Florida con 461.379, tercero es Texas con 425.519, y Nueva York cuarto, con 414.370.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ZUSOX3KG7DDRNHSTWOIWPUK6YM.jpg) Un hombre es llevado a un hospital en Hialeah, Florida. REUTERS/Marco Bello
Un hombre es llevado a un hospital en Hialeah, Florida. REUTERS/Marco Bello
El balance provisional de fallecidos -151.794- ha superado ya con creces la cota más baja de las estimaciones iniciales de la Casa Blanca, que proyectó en el mejor de los casos entre 100.000 y 240.000 muertes a causa de la pandemia.
El presidente estadounidense, Donald Trump, rebajó esas estimaciones y se mostró confiado en que la cifra final estaría más bien entre los 50.000 y los 60.000 fallecidos, aunque luego auguró hasta 110.000 muertos, un número que también se ha superado.
Por su parte, el Instituto de Métricas y Evaluaciones de Salud (IHME) de la Universidad de Washington, en cuyos modelos de predicción de la evolución de la pandemia se fija a menudo la Casa Blanca, calcula que Estados Unidos llegará al mes de octubre con unos 200.000 muertos y que para las elecciones presidenciales del 3 de noviembre podría rozar los 220.000.
Con información de EFE via Infobae.-
Florida bate récord de muertes relacionadas con COVID-19 por cuarto día consecutivo con 257 decesos
El Departamento de Salud de Florida registró este viernes 257 muertes nuevas, rompiendo el récord por el cuarto día seguido. El jueves, el departamento registró 253 muertes nuevas.
Un total de 6,843 residentes del estado y 123 no residentes han perdido la vida por causas derivadas del COVID-19.
Las autoridades de salud han explicado que no necesariamente todas las muertes ocurrieron en las últimas 24 horas. En Florida, las muertes anunciadas pueden ser de días previos porque el departamento informa sobre nuevas muertes cuando se las reportan, pero no necesariamente son del mismo día.
El Departamento de Salud también registró otras 9,007 pruebas positivas de COVID-19 al conteo de casos confirmados en el estado este viernes, lo cual elevó el número total de personas que han dado positivo a 470,386.
CASOS CONFIRMADOS DE COVID-19 EN FLORIDA
Según las cifras divulgadas el viernes, el 46% de los nuevos casos y 54% de las muertes registradas en las últimas 24 horas corresponden al sureste del estado:
▪ En Miami-Dade: Un total de 118,462 personas han dado positivo a la prueba de COVID-19, un alza de 2,486 contagios con respecto al jueves. Un total de 1,611 residentes han muerto de la enfermedad.
▪ En Broward: Un total de 55,411 personas han dado positivo a la prueba, un alza de 1,099 contagios con respecto al jueves. Un total de 709 residentes han muerto de la enfermedad.
▪ En Palm Beach: Un total de 33,274 personas han dado positivo a la prueba, un alza de 578 contagios con respecto al jueves. Un total de 815 residentes han muerto de la enfermedad.
▪ En Monroe: Un total de 1,272 personas han dado positivo a la prueba, un alza de cinco contagios con respecto al jueves. Un total de ocho residentes han muerto de la enfermedad.
Las autoridades estatales han vinculado el progresivo aumento de casos con el aumento de pruebas disponibles para diagnosticar el coronavirus. Sin embargo, una reciente análisis de el Nuevo Herald reveló que mientras el número de casos confirmados se cuadriplicó en menos de cinco semanas, las pruebas ni siquiera se duplicaron durante ese mismo tiempo.
Otro análisis sobre las cifras más reciente indican que las muertes están en alza y los casos nuevos de COVID-19, aunque siguen siendo cifras altas, se han estabilizado.
Fuente: El Nuevo Herald
Muere 1er perro que dio positivo al COVID en EEUU
Un pastor alemán de Nueva York que fue el primer caso confirmado de COVID-19 en un perro en Estados Unidos ha muerto.
Robert y Allison Mahoney, de Staten Island, dijeron a National Geographic que su mascota, Buddy, de 7 años, desarrolló problemas respiratorios a mediados de abril después de que Robert estuviera enfermo varias semanas de coronavirus. Un veterinario hizo en mayo una prueba a Buddy, que dio positivo al virus.
El Departamento de Agricultura de Estados Unidos informó en junio que un pastor alemán en el estado de Nueva York era el primer perro en el país que había dado positivo al COVID-19, pero no identificó a los dueños.
La salud de Buddy se deterioró de manera constante después de que en abril presentara dificultades para respirar y le escurriera moco nasal espeso. Fue sacrificado el 11 de junio luego de que vomitara coágulos de sangre, dijeron los Mahoney a National Geographic.
Se desconoce si el coronavirus fue determinante en la muerte de la mascota. Pruebas de sangre indicaron que Buddy posiblemente tenía linfoma, un cáncer del sistema inmunológico, dijeron veterinarios a la familia.
Un portavoz del Departamento de Salud de la ciudad de Nueva York dijo que se habían hecho los arreglos para llevarse el cadáver del perro a fin de hacerle una necropsia, pero para cuando las instrucciones fueron compartidas con el veterinario, ya habían cremado a la mascota.
Una base de datos del Departamento de Agricultura sobre casos confirmados de coronavirus en animales en Estados Unidos incluye 12 perros, un tigre y un león. La agencia afirma que no tiene pruebas de que los animales tengan un papel importante en la propagación del coronavirus, pero al parecer las personas pueden transmitirlo a los animales en algunas situaciones.
Fuente: AP
30 de julio 2020 /
Trump ruega a convalecientes que donen sangre para combatir el COVID-19
WASHINGTON D.C. – El presidente de Estados Unidos, Donald Trump, rogó este jueves a los estadounidenses que han superado la COVID-19 que «por favor» donen su sangre «cuanto antes» para ayudar a tratar a aquellos que aún se encuentran enfermos.
«Si has tenido el virus y donas, sería magnífico. Realmente necesitamos donaciones de plasma (…). Ofrézcanse de voluntarios para donar plasma cuanto antes, por favor», pidió Trump durante una mesa redonda celebrada en la sede de la Cruz Roja de EE.UU., en Washington D.C.
El mandatario señaló que su administración está trabajando en colaboración con » laboratorios comerciales, aseguradoras y profesionales sanitarios» para aumentar las reservas de plasma, algo que se antoja imprescindible ante el notable aumento de la demanda, que se ha duplicado en apenas un mes, según datos de la Cruz Roja.
«En estos momentos la demanda de plasma de convalecientes excede nuestra recolección, por lo que realmente necesitamos que la gente dé un paso al frente y done», reconoció la directora ejecutiva de la Cruz Roja en EE.UU., Gail McGovern, presente en el acto.
De acuerdo con datos oficiales, unos dos millones de estadounidenses se han recuperado ya de la COVID-19 en el país. Se calcula que unos 50.000 pacientes han sido ya tratados con plasma de convalecientes.

«Estoy admirada con los convalecientes que donan plasma. Se enfrentaron a la enfermedad, lograron salir al otro lado del túnel, tienen valiosos anticuerpos y los hospitales están transfundiendo su sangre a pacientes que están luchando duramente con la enfermedad. Es un testimonio de la generosidad del pueblo estadounidense», agregó McGovern.
De acuerdo con datos de la Universidad Johns Hopkins, en EE.UU., 4.464.906 personas han sido contagiadas y 151.496 han fallecido debido al nuevo coronavirus. Solo el miércoles se registraron más de 1.400 óbitos en todo el país, lo que supone un nuevo récord.
Por este motivo, no es de extrañar que Trump, con un tono sobrio poco habitual, exhortara a la población a usar mascarilla, lavarse las manos con frecuencia y a mantener las distancias. «Tienen que evitar lugares concurridos», imploró el mandatario.
«Juntos derrotaremos al virus, derrotaremos al enemigo invisible», concluyó.
Fuente: VOA
La vacuna experimental de Johnson & Johnson protege a monos del coronavirus con una sola dosis
Johnson & Johnson inició el jueves las pruebas en humanos de su vacuna COVID-19 después de dar a conocer los detalles de un estudio con monos que mostró que una de sus candidatas ofrecía una fuerte protección con una sola dosis.
Cuando se expusieron al virus, seis de cada seis animales que recibieron esta vacuna estuvieron completamente protegidos de la enfermedad pulmonar y cinco de cada seis estuvieron protegidos de la infección, que se mide por la presencia del virus en los hisopos nasales, según el estudio publicado en la revista Nature.
“Esto nos da la seguridad de que podemos probar una vacuna con una sola dosis en esta epidemia y aprender si tiene un efecto protector en los humanos”, dijo a Reuters el Dr. Paul Stoffels, director científico de J&J, en una entrevista telefónica.
El Gobierno de Estados Unidos está financiando los programas de J&J en materia de vacunas con 456 millones de dólares, como parte de una serie de gastos destinados a acelerar la producción de una cura para poner fin a la pandemia, que ha infectado a millones de personas y ha matado a más de 660.000.
Stoffels dijo que las pruebas previas de este tipo de vacuna en otras enfermedades mostraban que una segunda inyección aumenta significativamente la protección. Pero en una pandemia, sin embargo, una vacuna de una sola dosis tiene una ventaja significativa, evitando muchos de los problemas logísticos que implica hacer que la gente regrese a por una segunda dosis.
La compañía planea abordar la cuestión de una o dos dosis en su ensayo de fase 1, que comenzó esta semana en Estados Unidos.
Dependiendo de esos resultados, J&J planea comenzar la prueba de fase 3 a gran escala con un régimen de dosis única en la segunda mitad de septiembre. Alrededor del mismo período, la compañía comenzará un estudio paralelo de fase 3 que probará un sistema de dos dosis de esta vacuna, dijo Stoffels.
La vacuna de J&J utiliza un virus del resfriado común conocido como adenovirus tipo 26 o Ad26 para transportar las proteínas del coronavirus a las células del cuerpo, haciendo que el cuerpo monte una defensa inmunológica contra el virus.
En el estudio aplicado en monos, los científicos de J&J y del Centro Médico Beth Israel Deaconess de Harvard estudiaron siete vacunas experimentales en 32 animales y compararon los resultados con 20 animales bajo control que recibieron inyecciones de placebo.
Seis semanas después, todos los animales fueron expuestos al virus del Sars-CoV-2. Los 20 animales que recibieron el placebo desarrollaron altos niveles de virus en sus pulmones y en los hisopos nasales.
Con la vacuna candidata que mejor rendimiento obtuvo, que J&J seleccionó para las pruebas en humanos, ninguno de los animales tenía el virus en sus pulmones y sólo uno mostró bajos niveles de virus en los hisopos nasales. Las pruebas de laboratorio mostraron que todos habían desarrollado anticuerpos capaces de neutralizar el virus después de una sola inyección.
«Este estudio muestra que incluso una sola inmunización con la vacuna Ad26 conduce a la neutralización de las respuestas de anticuerpos y a una sólida protección de los monos contra la COVID-19», dijo el doctor Dan Barouch, un investigador de vacunas de Beth Isreal Deaconness que dirigió la investigación en colaboración con J&J.
Fuente: Infobae.-
¿Puede el coronavirus propagarse por el aire?
¿Puede el coronavirus propagarse por el aire?
Sí, es posible.
La Organización Mundial de la Salud (OMS) reconoció recientemente la posibilidad de que el COVID-19 se propague por el aire bajo ciertas circunstancias.
Los recientes brotes registrados en atestados recintos interiores — restaurantes, clubes de ocio nocturno y prácticas de coros — sugieren que el virus puede permanecer en el aire el tiempo suficiente para infectar a otros si no se cumplen estrictamente las normas de distancia social.
Según los expertos, se cree que la falta de ventilación en estas situaciones ha contribuido a la propagación y podría haber permitido que el virus se mantenga en el aire por más tiempo de lo normal.
En un reporte publicado en mayo, los investigadores hallaron que hablar generaba gotitas respiratorias que, en un espacio cerrado, podían permanecer en el aire aproximadamente entre ocho y 14 minutos.
La OMS dice que las personas más expuestas a una transmisión por el aire son los médicos y enfermeras que realizan procedimientos especializados como insertar un tubo de respiración o colocar un respirador a los pacientes. Las autoridades médicas recomiendan el uso de máscaras de protección y otros equipos cuando se llevan a cabo esos procesos.
Los científicos mantienen que es mucho menos peligroso estar en un espacio exterior que en uno interior porque las gotas se dispersan más fácilmente, reduciendo las posibilidades de transmisión del COVID-19.
Fuente: AP
29 de Julio 2020 /
¿Cuánto costará una vacuna para el coronavirus?
Todos saben que una posible vacuna para la COVID-19 será un gran negocio. El laboratorio que logre poner en el mercado la primera vacuna tendrá a su favor la primicia y encargos de millones de dosis.
Una vacuna efectiva logrará poner fin a los trastornos causados por la pandemia y preparará el camino para un regreso a la normalidad.
Lo que preocupa es el precio que tendrá la vacuna. Las grandes empresas de biotecnología están acostumbran a cobrar elevados precios por sus productos, mucho más cuando están en demanda. La vacuna para el coronavirus no podría ser una excepción.
En el precio de un medicamento generalmente están incluidas las enormes sumas de dinero que se invierten en su desarrollo y fabricación, el tiempo invertido y otros detalles de comercialización.
Sin embargo, algo hay diferente en la vacuna para el coronavirus: el aporte que han hecho los gobiernos, principalmente Estados Unidos y países europeos, en los esfuerzos de desarrollo.
¿Qué vacunas se perfilan?
Una de las vacunas más adelantadas es la que desarrolla el laboratorio AstraZeneca y científicos de la Universidad de Oxford, en Gran Bretaña, que según datos publicados el 20 de julio pasó con éxitos las primeras pruebas clínicas.
La compañía dijo que no buscará lucrar con la vacuna durante la pandemia, pero no reveló un posible precio de venta.
Otra farmacéutica, Moderna, ha logrado entrar en la Fase 3 para desarrollar la vacuna contra el coronavirus.
El vicepresidente de Estados Unidos, Mike Pence, aseguró que la administración está trabajando para que las dosis sean “accesibles y seguras” para todos los estadounidenses.
Por otra parte, el gobierno de Estados Unidos firmó un contrato con el laboratorio Pfizer para la entrega de 100 millones de dosis de una vacuna contra el COVID-19 que está elaborando esa firma.
¿Cuáles precios se prevén?
Los legisladores estadounidenses tienen interés en conocer en qué condiciones llegarán al público las vacunas y tanto demócratas como republicanos quieren saber qué presenta el futuro.
Muchos miembros del Congreso desconfían de las promesas de las grandes farmacéuticas y confían en monitorear la comercialización de la vacuna para el coronavirus, especialmente después de haberse asignado fondos federales para el desarrollo y la investigación.
En una audiencia reciente, algunas farmacéuticas dejaron entrever los precios que podría tener la vacuna para el coronavirus.
Pfizer, que no ha recibido fondos federales sino un contrato de venta de 100 millones de dosis, calculó un precio de 19,50 dólares por vacuna. Esta vacuna probablemente consistirá de dos dosis, lo que costaría al gobierno 39 dólares por paciente.
Por otra parte, Moderna, una firma de Massachusetts que tiene su vacuna en un avanzado estado de desarrollo, recientemente dio a entender que su precio no sería mayor que la de la vacuna para la influenza, la cual cuesta, cuando más, 50 dólares.
Otras farmacéuticas, como Merck & Co., Novavax y GlaxoSmithKline y Sanofi no han proyectado todavía un precio para su posible vacuna.
¿Y en América Latina?
La Organización Panamericana de la Salud (OPS) está trabajando para que los países más vulnerables de Latinoamérica y el Caribe reciban una vacuna contra la COVID-19 a un precio “asequible” una vez que esté disponible, dijo la directora del organismo, Carissa Etienne.
La vacuna en dos dosis de Pfizer y BioNTech probablemente costará alrededor de los 10 dólares cada dosis en América Latina.
A nivel global, dos de las casi 20 vacunas experimentales contra el COVID-19 para prueba en humanos se encuentran en la Fase III de ensayos, la de AstraZeneca y la Universidad de Oxford y otra del laboratorio chino Sinopharm. Los esperan tenerla disponible para fines de 2020 o principios de 2021.
Fuente: VOA
Rusia planea aprobar y comenzar a utilizar una vacuna contra el coronavirus en agosto y sin terminar las pruebas
Rusia dijo que una de las posibles vacunas contra el coronavirus que desarrolla el país ha demostrado ser segura en ensayos en humanos y podría ser aprobada en unas dos semanas, para mediados de agosto. De concretarse la aprobación y su uso exitoso pese a los temores sobre la seguridad del producto, Rusia se convertiría en el primer país en lograr una vacuna efectiva contra el Covid-19.
“Es un momento como el del Sputnik”, dijo a CNNKirill Dmitriev, director del fondo soberano de Rusia, que financia la investigación de las vacunas rusas, refiriéndose al exitoso lanzamiento en 1957 del primer satélite del mundo por la Unión Soviética. “Los estadounidenses se sorprendieron cuando escucharon los pitidos del Sputnik. Es lo mismo con esta vacuna. Rusia habrá llegado primero”, agregó.
Según el funcionario, la vacuna podría ser aprobada el 10 de agosto o incluso antes. La cercanía del plazo alimentó las dudas sobre si el país saltó fases de desarrollo esenciales para probar la seguridad del producto, realizando pruebas en humanos incompletas.
La potencial vacuna fue desarrollada por el Instituto deEpidemiología y Microbiología Gamaleya de Moscú junto a la Universidad de Sechenov. La semana pasada las autoridades habían informado que el prototipo provocó una respuesta inmune y que era seguro. Los militares, que realizaron un estudio paralelo, han hecho comentarios similares y dieron de alta a sus propios voluntarios.
La vacuna utiliza vectores de adenovirus humanos que se han debilitado para que no se repliquen en el cuerpo. A diferencia de la mayoría de las vacunas en desarrollo, se basa en dos vectores, no en uno, y los pacientes recibirían una segunda inyección de refuerzo.
Las autoridades dijeron que los trabajadores de salud en la primera línea contra el coronavirus tendrán la prioridad y la recibirán primero.
La declaración de Dmitriev sorprendió, ya que Rusia no está tan avanzada como AstraZeneca Plc y la Universidad de Oxford o los investigadores chinos.
El país tiene más de una docena de candidatos a vacunas prometedores, y Gamaleya se encuentra entre los favoritos, junto con los prototipos desarrollados por el Instituto Vector en Siberia, anteriormente el centro de investigación de armas biológicas soviéticas. No obstante, la vacuna rusa aún no ha completado su segunda fase. Los desarrolladores planean completar esa fase antes del 3 de agosto y luego llevar a cabo la tercera fase de pruebas en paralelo con la vacunación de los trabajadores médicos.
Los científicos rusos aseguran por su parte que la vacuna se ha desarrollado rápidamente porque es una versión modificada de una ya creada para luchar contra otras enfermedades, como ébola y MERS.
Pero hay muchas cosas que se desconocen. Los datos de la primera fase del ensayo de Gamaleya aún no son públicos y se requerirán más pruebas. La tercera y última fase, que prueba la efectividad real de la vacuna en un universo más grande, normalmente tomaría entre seis meses y un año. Ni siquiera está claro si Rusia, que ya no es un importante exportador de vacunas, puede fabricar la cantidad suficiente.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/W3P5TUSJNDSH2IW4DA3PABM3XU.jpg) Un científico controla los parámetros del proceso de diafiltración del producto durante la investigación y el desarrollo de una vacuna contra la enfermedad por coronavirus (COVID-19) en un laboratorio de la empresa de biotecnología BIOCAD en San Petersburgo, Rusia, 11 de junio de 2020. (REUTERS / Anton Vaganov)
Un científico controla los parámetros del proceso de diafiltración del producto durante la investigación y el desarrollo de una vacuna contra la enfermedad por coronavirus (COVID-19) en un laboratorio de la empresa de biotecnología BIOCAD en San Petersburgo, Rusia, 11 de junio de 2020. (REUTERS / Anton Vaganov)
Sin embargo, esto no ha atenuado el entusiasmo en los medios de comunicación estatales o actos de valentía como los de investigadores de Gamaleya que voluntariamente se inyectaron el prototipo no probado. Prácticas como el reclutamiento de voluntarios para ese estudio entre los empleados de la estatal Sberbank PJSC apelando a su patriotismo, no son menos preocupantes. O métodos simplificados, como ocurrió con un vago estudio de Moscú que alentó a médicos a probar el medicamento contra la malaria hidroxicloroquina. Las recientes acusaciones de hackeo empeoran las cosas.
Lo cierto es que la presión para encontrar una vacuna en Rusia es grande. Putin necesita elevar su deteriorada popularidad, a pesar de que un plebiscito que se llevó a cabo este mes aprobara cambios constitucionales de forma abrumadora, lo que podría mantenerlo en el poder hasta 2036. La necesidad solo ha aumentado con las protestas masivas en la ciudad de occidental de Jabárovsk, después del arresto del gobernador local la semana pasada.
Además, Rusia fue uno de los países más golpeado por la pandemia, con el cuarto mayor número de casos a nivel mundial. Las tasas de mortalidad han sido llamativamente bajas, pero los casos nuevos siguen aumentando a un ritmo de más de 6.000 por día. La economía se ha visto fuertemente golpeada. Sin embargo, los esfuerzos por desarrollar una vacuna se trata tanto de recuperar un estatus empañado por años de baja inversión, un dramático éxodo de profesionales, y las acusaciones del año pasado de plagio y otras prácticas poco éticas que provocaron el retiro de cientos de artículos académicos.
Fuente: Infobae
28 de julio 2020 /
La OMS asegura que la COVID-19 es una “gran ola” y no una pandemia estacional: “Hay que aplanarla para que sólo moje los pies”
La Organización Mundial de la Salud (OMS) alertó el martes contra el peligro de considerar menos agresiva la trasmisión del coronavirus durante el verano en el hemisferio norte, añadiendo que este virus no se comporta como la gripe, que suele seguir tendencias estacionales.
“La gente sigue pensando en términos de estaciones. Lo que todos necesitamos entender es que este es un nuevo virus… que se comporta de forma diferente”, dijo Margaret Harris en una reunión virtual en Ginebra en la que instó a la vigilancia en la aplicación de medidas para frenar la transmisión de la pandemia, que se está propagando a través de reuniones multitudinarias de gente.
También advirtió contra la idea de pensar en la COVID-19 como una enfermedad que aparece en distintas oleadas, explicando que se trata de una “gran” y única ola “que va a subir y bajar muy poco”. “Lo mejor es aplanarla y convertirla en una ola que solo nos moje los pies”.
Reunión de Comité de Emergencias de la OMS
El Comité de Evaluación de Emergencias de la OMS se reunirá esta semana, seis meses después de haber declarado emergencia de salud pública internacional al brote de coronavirus, anunció este lunes el director general de la organización.
“El jueves marcará los seis meses de la declaración de la OMS de la Covid-19 como una emergencia de salud pública de importancia internacional”, dijo el doctor Tedros Adhanom Ghebreyesus Tedros, en una conferencia de prensa telemática.
El 30 de enero de 2020 «había menos de 100 casos fuera de China, y ningún muerto» fuera de ese país, recordó.
Desde entonces, la pandemia ha contagiado a más de 16 millones de personas y dejado cerca de 650.000 muertos en el mundo.
Según las normas sanitarias internacionales, la OMS debe reunirse de nuevo. “Esta semana volveré a reunirme con el comité para volver a evaluar la pandemia y aconsejarme en consecuencia”, dijo Tedros, aunque no hay duda de que se mantendrá la emergencia internacional.
«Durante estos seis últimos meses, la OMS ha trabajado incansablemente para apoyar a los países en su respuesta al virus. Estoy inmensamente orgulloso de nuestra organización», declaró Tedros, defendiendo que la OMS había reaccionando en los primeros días a la aparición de los primeros casos.
Enumerando las diferentes medidas tomadas por la agencia de la ONU, alabó un “trabajo increíble”. “Pero aún tenemos un largo y difícil camino por delante”, añadió.
La OMS fue muy criticada por haber tardado en declarar el estado de emergencia, luego de que fuera reportado el coronavirus por primera vez a finales de diciembre en China.
Estados Unidos, que acusó a la organización de ser un “títere” de China, e incluso de haber sido “comprada” por Beijing, comenzó oficialmente en julio su retirada de la institución.
La “ola” ya se cobró la vida de 600 mil personas
La pandemia del nuevo coronavirus ha dejado más de 650.000 muertos en el mundo, desde que la oficina de la Organización Mundial de la Salud (OMS) en China dio cuenta de la aparición de la enfermedad en diciembre, según un recuento de AFP de este lunes con base en fuentes oficiales. La Universidad Johns Hopkins, que realiza un conteo que suele ser utilizado de referencia, también reportó el traspaso de la misma barrera.
Un total de 650.011 personas han muerto, y se registran más de 16.323.558 casos de contagio (9.190.345 se recuperaron). El número de fallecimientos se ha duplicado en poco más de dos meses y desde el 9 de julio se han contabilizado más de 100.000 nuevas muertes.
Europa sigue siendo el continente más afectado en número de muertes (208.138), pero la pandemia sigue avanzando rápidamente en América Latina y el Caribe, donde se han registrado 184.307 muertes.
Estados Unidos es el país con el mayor número de víctimas mortales (146.968), por delante de Brasil (87.004), el Reino Unido (45.752), México (43.680) e Italia (35.112).
Fuente: Infobae
¿Se puede contraer el coronavirus dos veces?
¿Se puede contraer el coronavirus dos veces?
Los científicos no lo saben con certeza todavía, pero creen que es poco probable.
Los expertos en salud creen que quienes padecieron COVID-19 tendrán algún tipo de inmunidad frente a una segunda infección. Pero no saben cuánta es la protección ni cuánto durará.
Ha habido reportes de gente que dio positivo al virus semanas después de que se creyese que se habían recuperado, lo que llevó a algunos a pensar que se habían infectado por segunda vez. La hipótesis más probable, según los expertos, es que sufrían la misma enfermedad o que las pruebas detectaron remanentes de la infección original. Además, cabe la posibilidad de que los test arrojasen falsos positivos.
Los científicos dicen que no ha habido muestras documentadas de que un paciente propague el virus a otros luego de volver a dar positivo.
Con virus similares, los estudios han mostrado que la gente puede volver a contagiarse entre tres meses y un año después de la primera infección. Por el momento es demasiado pronto para saber si esto es también una posibilidad con el coronavirus.
“Es una ciencia muy emergente», dijo Philip Landrigan, director del programa global de salud pública del Boston College.
Un pequeño estudio estadounidense publicado la semana pasada halló también que los anticuerpos que luchan contra el coronavirus podrían durar apenas unos meses en gente que sufrió síntomas leves de COVID-19, lo que sugiere que podrían volver a contagiarse. Pero los anticuerpos no son la única defensa contra un virus, y otras partes del sistema inmune podrían ayudar a proporcionar protección.
Zanjar la cuestión de si la reinfección es una posibilidad es importante. Si puede ocurrir, podría socavar la idea de los “pasaportes de inmunidad” para regresar a los lugares de trabajo. Y no sería un buen presagio para las esperanzas de conseguir una vacuna duradera.
Fuente: AP
27 de julio 2020 /
Las muertes por coronavirus en todo el mundo superaron las 650.000
La pandemia del nuevo coronavirus ha dejado más de 650.000 muertos en el mundo, desde que la oficina de la Organización Mundial de la Salud (OMS) en China dio cuenta de la aparición de la enfermedad en diciembre, según un recuento de AFP de este lunes con base en fuentes oficiales. La Universidad Johns Hopkins, que realiza un conteo que suele ser utilizado de referencia, también reportó el traspaso de la misma barrera.
Un total de 650.011 personas han muerto, y se registran más de 16.323.558 casos de contagio (9.190.345 se recuperaron). El número de fallecimientos se ha duplicado en poco más de dos meses y desde el 9 de julio se han contabilizado más de 100.000 nuevas muertes.
Europa sigue siendo el continente más afectado en número de muertes (208.138), pero la pandemia sigue avanzando rápidamente en América Latina y el Caribe, donde se han registrado 184.307 muertes.
Estados Unidos es el país con el mayor número de víctimas mortales (146.968), por delante de Brasil (87.004), el Reino Unido (45.752), México (43.680) e Italia (35.112).
Reunión de Comité de Emergencias de la OMS
El Comité de Evaluación de Emergencias de la OMS se reunirá esta semana, seis meses después de haber declarado emergencia de salud pública internacional al brote de coronavirus, anunció este lunes el director general de la organización.
“El jueves marcará los seis meses de la declaración de la OMS de la Covid-19 como una emergencia de salud pública de importancia internacional”, dijo el doctor Tedros Adhanom Ghebreyesus Tedros, en una conferencia de prensa telemática.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/FDNI4X3UKQULXY6NYR6ISUCLLY.jpg) El director general de la Organización Mundial de la Salud (OMS), Tedros Adhanom Ghebreyesus (REUTERS/Denis Balibouse/Archivo)
El director general de la Organización Mundial de la Salud (OMS), Tedros Adhanom Ghebreyesus (REUTERS/Denis Balibouse/Archivo)
El 30 de enero de 2020 «había menos de 100 casos fuera de China, y ningún muerto» fuera de ese país, recordó
Desde entonces, la pandemia ha contagiado a más de 16 millones de personas y dejado cerca de 650.000 muertos en el mundo.
Según las normas sanitarias internacionales, la OMS debe reunirse de nuevo. “Esta semana volveré a reunirme con el comité para volver a evaluar la pandemia y aconsejarme en consecuencia”, dijo Tedros, aunque no hay duda de que se mantendrá la emergencia internacional.
«Durante estos seis últimos meses, la OMS ha trabajado incansablemente para apoyar a los países en su respuesta al virus. Estoy inmensamente orgulloso de nuestra organización», declaró Tedros, defendiendo que la OMS había reaccionando en los primeros días a la aparición de los primeros casos.
Enumerando las diferentes medidas tomadas por la agencia de la ONU, alabó un “trabajo increíble”. “Pero aún tenemos un largo y difícil camino por delante”, añadió.
La OMS fue muy criticada por haber tardado en declarar el estado de emergencia, luego de que fuera reportado el coronavirus por primera vez a finales de diciembre en China.
Estados Unidos, que acusó a la organización de ser un “títere” de China, e incluso de haber sido “comprada” por Beijing, comenzó oficialmente en julio su retirada de la institución.
Con información de AFP via Infobae.
Florida reporta menos de 9,000 nuevos casos de coronavirus y otras 77 muertes
Los casos de coronavirus en Florida llegaron el lunes a 432,747 luego de reportarse 8,892 nuevos positivos y 77 fallecimientos adicionales de residentes en el estado, informó el Departamento de Salud.
Este es el menor número de casos reportados en 20 días y el menor número de hospitalizaciones (268) en dos semanas.
En total se reportaron los resultados de 88,184 pruebas con una tasa de positividad del 11.39%, ligeramente por encima del objetivo de 10% pero que se ha mantenido estable en los últimos tres días.
En la última semana se ha notificado de 72,353 nuevos casos: 8,092 el lunes 9,344 el domingo, 12,199 el sábado, 12,444 el viernes, 10,249 el jueves, 9,785 el miércoles y 9,440 el martes. El promedio de positivos al COVID-19 de la última semana es de 10,336 por día.
Miami-Dade tiene ahora 107,315 casos y Broward 50,784. Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 5,931 residentes por el COVID-19. Otras 118 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 6,049.
Solo en Miami-Dade han fallecido 1,404 personas por el COVID-19 y en Broward 607.
Además, el condado Palm Beach tiene 30,958 casos positivos y Monroe 1,145. Un total de 24,332 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough, registra 27,483 casos y Orange tiene 27,393 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 14,540 positivos y el condado Collier 8,870.
Jefes policiales rechazan obligar a uso de mascarillas
Lang Holland, jefe policial en la pequeña localidad de Marshall, Arkansas, cree que la amenaza de coronavirus ha sido exagerada y que sólo porta una mascarilla si ingresa a un negocio que la requiere. Tampoco obliga a sus agentes a usarla.
Así que el día después de que el gobernador Asa Hutchinson promulgó una orden que requiere el uso de mascarillas en público en todo el estado, Holland dejó claro que su departamento no iba a implementar el mandato en la localidad de Ozarks, que tiene unos 1.300 habitantes, y señaló que era una extralimitación inconstitucional.
“Todo lo que digo es que si quieren usar una mascarilla, tienen la libertad para elegir hacerlo”, dijo Holland, quien señaló que es partidario del presidente Donald Trump. “No debería ser obligatorio por el estado paternalista”, agregó.
Holland es uno de varios jefes policiales de Arkansas y de otras partes de Estados Unidos que han dicho que no implementarán los requerimientos de mascarillas, incluso dentro de sus departamentos. Algunos han señalado que no tienen el personal para responder a cada denuncia por no portar mascarillas, tratando las violaciones a la orden como delitos menores a menudo ignorados, como cruzar la calle imprudentemente. Otros, como Holland, rechazaron la validez legal de las órdenes de uso de mascarillas.
El rechazo es inquietante para las autoridades de sanidad, quienes dicen que una falta de aplicación podría socavar lo que señalan como una medida sencilla y sumamente necesaria que puede implementarse para frenar la propagación del coronavirus.
“Si la gente resta importancia a la orden, resta importancia a los beneficios a la salud pública de las mascarillas en el escenario de esta pandemia, y eso no tiene sentido para mí”, comentó el médico Cam Patterson, el rector de la Universidad de Arkansas para Ciencias Médicas, quien pidió la orden a nivel estatal.
Más de la mitad de los estados del país han emitido órdenes para portar mascarillas en la mayoría de los espacios públicos, mientras los casos confirmados de coronavirus y las muertes relacionadas con la enfermedad van al alza. Incluso Trump, quien ha sido reacio a portar una mascarilla, dijo la semana pasada que era patriótico portar una.
26 Julio 2020
EEUU superó 68.000 casos de covid-19 en un día, según universidad Johns Hopkins
Estados Unidos registró 68.212 casos de coronavirus en las últimas 24 horas, informó el sábado la Universidad Johns Hopkins en su recuento en tiempo real.
La cifra llevó el número total de casos en el país más afectado del mundo por la pandemia de covid-19 a 4.174.437, señaló la universidad con sede en Baltimore a las 20H30 locales (00H30 GMT del domingo).
Se reportaron a su vez otras 1.067 muertes, lo que eleva el total de decesos a 146.391.
Tras una caída en la tasa de infecciones a fines de la primavera boreal, Estados Unidos ha visto una expansión de la pandemia de coronavirus, particularmente en estados del sur y el oeste como California, Texas, Alabama y Florida.
En los últimos 12 días, la cantidad de casos diarios nuevos reportados superó siempre los 60.000.
Los científicos coinciden en que el aumento de las infecciones es seguido tres o cuatro semanas después por un aumento de la tasa de mortalidad.
El número diario de muertos durante los últimos cuatro días ha excedido el millar.
Este sábado, el estado de Florida es el segundo con mayor contagio del coronavirus SARS-CoV-2 de Estados Unidos después de California, al superar este sábado con más de 414.000 casos desde el pasado marzo a Nueva York, que acumula más de 411.000, según cifras de las autoridades estatales y federales.
Los casos confirmados del patógeno en Florida aumentaron este sábado en 12.199 y las muertes de residentes del estado en 124 en las últimas 24 horas, lo que hace un total de 414.511 personas contagiadas y 5.894 fallecidas desde el pasado 1 de marzo.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/PMS6UFAGPZDKVPMHMPWP24MV6Y.jpg) Personas se protegen con máscaras para entrar a parques en Florida
Personas se protegen con máscaras para entrar a parques en Florida
Las cifras divulgadas este sábado por el Departamento de Salud del Florida mantienen la misma tendencia de la última semana, que superan los 10.000 casos diarios y las 120 muertes.
Las hospitalizaciones por la COVID-19 suman hasta la fecha 23.730 y se han realizado pruebas más de 3,3 millones de personas en un estado con 21 millones de habitantes. El 12,41 % de las pruebas han dado positivo.
El principal foco de la COVID-19 sigue estando en el sureste del estado, en Miami-Dade, Broward y Palm Beach, donde se mantienen en algunas ciudades las mayores restricciones, con toques de quedas, multas a quienes no usen mascarillas y permisos para operar restaurantes solo en mesas al aire libre.
De los más de 414.000 casos confirmados en Florida hasta la fecha, casi 180.000 se concentran en esos tres condados.
Miami Dade además ya sobrepasó los 100.000 casos con 101.854 casos y 1.379 muertes, Broward 48.187 y 580, y Palm Beach, 29.707 y 752 fallecimientos. Además, condados como Hillsborough (centro de Florida) presenta 29.707 casos y 118 muertes, y Duval (norte), donde se iba a celebrar el discurso de nominación del presidente Donald Trump durante la Convención Nacional Republicana (RNC), registra 19.288 casos y 138 fallecimientos
Trump anunció esta semana la cancelación de la RNC tras la reticencia de varios sectores debido a la explosión de la pandemia en Florida desde hace más de un mes.
Fuente: Infobae
25 Junio 2020 /
Desarrollaron una mascarilla que neutraliza el coronavirus
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/I6TE4IIWLNEMDEHRB2JSOFB2YQ.jpg) La mascarilla MOxATech
La mascarilla MOxATech
Una colaboración entre varias empresas y centros científicos y académicos portugueses ha permitido desarrollar una mascarilla que inactiva el virus que causa la Covid-19, avalada por el Instituto de Medicina Molecular João Lobo Antunes de Lisboa (iMM).
La mascarilla, denominada MOxATech, ya está a la venta desde abril, pero su capacidad de inactivar el virus sólo ha sido ahora confirmada por una serie de test realizados por el iMM, informaron hoy en un comunicado las entidades que integran el proyecto.
Este equipo de protección, que cuenta con un revestimiento que neutraliza el virus cuando entra en contacto con él, ha sido desarrollado gracias a la colaboración entre el fabricante textil Adalberto, la empresa minorista MO, Sonae Fashion, el centro tecnológico CITEVE, el iMM y la Universidade do Minho.
El virólogo del iMM Pedro Simas, que coordinó los test, aseguró que las pruebas realizadas “han demostrado una eficaz inactivación del SARS-CoV-2 incluso después de 50 lavados, observándose una reducción viral del 99 % tras una hora de contacto con el tejido”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/OMMV22YATRE77OJXGWFOD4KPLA.jpg) En el sitio web donde se vende la mascarilla se explican las certificaciones
En el sitio web donde se vende la mascarilla se explican las certificaciones
Para poner a prueba su eficacia, se analizó el tejido tras estar en contacto con una solución que contiene una determinada cantidad de virus, para medir su viabilidad a lo largo del tiempo.
Antes de que el iMM confirmase su eficacia para inactivar el virus de la Covid-19, el Institut Pasteur de Lille, en Francia ya había testado con éxito sus características antimicrobianas contra el virus H1N1, el Corona-type y el rotavirus.
La mascarilla, desarrollada con un tejido técnico que integra varias capas distintas, impermeable y reutilizable, también cuenta con una certificación de la Direction Générale des Entreprises francesa que acredita una retención de partículas del 96 %, incluso después de 50 lavados.
Aunque ahora están a la venta sólo en las tiendas de la marca portuguesa MO, disponibles para toda la Unión Europea, el proyecto fue abierto a la comunidad para que otras marcas en Portugal y en el exterior puedan distribuirlas.
Mascarilla inteligente
En Italia, el español Álvaro González Romero-Domínguez creó otra mascarilla también novedosa. Es inclusiva, sostenible y tecnológica, capaz de autodesinfectarse, medir la calidad del aire y alertar de focos cercanos de coronavirus. Esta mascarilla inteligente se llama Cliu y ha sido diseñada por este aragonés con raíces riojanas y su socia y pareja, la italiana Simona Lacagnina, que viven en la ciudad siciliana de Palermo
Se basa en tres pilares: inclusividad, sostenibilidad y tecnología, explica González en una entrevista con Efe.
En primer lugar es inclusiva porque es transparente y permite ver la boca de las personas, los que supone un gran avance para aquellas que tienen dificultades auditivas, pero también facilita la comunicación no verbal entre las que no las tienen.
Es sostenible, porque es reutilizable y además cuenta con unos filtros antimicrobianos y bioactivos, desarrollados por la Universidad de Siena, que «si terminan tirados en el medio ambiente» no lo dañarían.
«Queríamos un producto sostenible. Leímos en un artículo que decía que dentro de poco habrá más mascarillas desechables que medusas en el mar y decidimos que esto no podíamos tolerarlo, debíamos poner toda la carne en el asador para que no fuera así», explica.
González cuenta que además han firmado un acuerdo con la asociación italiana SEADS, que trabaja en colocar barreras en los ríos para bloquear los plásticos. El acuerdo prevé que, cuando se vendan 20.000 mascarillas, parte del dinero recaudado sea entregado a esta organización para que coloque barreras en el río Arno, que discurre por la región italiana de la Toscana (centro), y frene los 20.000 kilos de plásticos que cada año llegan al mar Mediterráneo.
Finalmente, el tercer pilar, el de la tecnología, hace de esta mascarilla un objeto inteligente.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EDAQM5LAVJD77OGYHCOKYMCGBM.jpg) La mascarilla es inclusiva, sostenible y tecnológica, capaz de autodesinfectarse, medir la calidad del aire y alertar de focos cercanos de coronavirus.
La mascarilla es inclusiva, sostenible y tecnológica, capaz de autodesinfectarse, medir la calidad del aire y alertar de focos cercanos de coronavirus.
González y su socia comercializarán dos tipos de mascarilla, una sin tecnología y otra inteligente, ambas con el mismo diseño. La mascarilla inteligente contará con un sistema bluetooth, sensores y una serie de algoritmos que, a través de una aplicación, medirán la calidad del aire, de la respiración, la frecuencia cardiaca y detectará si hay algún foco activo de coronavirus en las proximidades.
«Ayudará a prevenir enfermedades respiratorias, porque el mundo atraviesa ahora mismo una situación de emergencia por la COVID-19 pero la intención es que estos productos sirvan también para la gente que tenga alergias» u otros problemas respiratorios, argumenta.
Finalmente, incluye una base de carga para la batería que tiene luz ultravioleta en su interior y que permite que la mascarilla se desinfecte en unos minutos. El usuario de la mascarilla sin tecnología también podrá utilizar la aplicación digital para medir la calidad del aire, pero no tendrá conexión directa con el objeto.
Igualmente podrá desinfectarla introduciéndola en la lavadora o el lavavajillas porque los materiales “pueden soportar hasta 200 grados”.
El precio de la mascarilla básica es de unos 90 euros y de la avanzada es 250, un importe que González cree adecuado, ya que apunta a que de media las personas se pueden llegar a gastar entre 300 y 500 euros en mascarillas desechables en un año, que además “con gran probabilidad acabarán tiradas en el mar o en el medio ambiente”. “El precio es relativo. El mensaje que queremos transmitir es el de comprar menos, pero mejor”, justifica.
“Estamos hablando de una mascarilla con durabilidad alta, seguramente nos acercamos los 5 años tranquilamente. Además los filtros, la pantalla, todos los elementos se pueden cambiar si se rompen”, concluye. Para conseguir financiación han puesto en marcha una campaña de crowdfunding que hasta el momento ha recaudado casi 137.000 euros, y la intención es empezar a distribuir las mascarillas ya en otoño a quienes les han ayudado con fondos, entre ellos a interesados en más de 60 países de Latinoamérica pero también otros como Estados Unidos y Japón.
Con información de EFE
EEUU autorizó el primer test para detectar casos asintomáticos de coronavirus
La Administración de Alimentos y Medicamentos (FDA) de Estados Unidos autorizó ayer el primer test de coronavirus para detectar casos positivos asintomáticos. “La autorización de hoy elimina la necesidad de que un proveedor de salud considere los factores de riesgo como la exposición o la propagación entre la comunidad para prescribir esta prueba”, afirmó el organismo en un comunicado.
“La autorización de la primera prueba diagnóstica que podrá ser usada por cualquier persona, independientemente de si muestra síntomas del coronavirus o tiene factores de riesgo, es un paso hacia el tipo de estudio amplio que podría ayudar a la reapertura de escuelas y centros de trabajo”, aseguró el comisionado de la FDA, Stephen Hahn.
Según detalla en el comunicado, las investigaciones científicas demostraron que el test de LabCorp, una de las cadenas de laboratorios más grandes de Estados Unidos, es tan preciso en la población asintomática en general como lo es entre las personas que se sospecha que tienen COVID-19. La prueba comenzó a funcionar en los EEUU el 16 de marzo pero su uso siempre estaba supeditado a personas con sospecha de COVID-19.
Hasta esta decisión, las pruebas diagnósticas moleculares sólo se utilizaban en casos de posible contagio y los asintomáticas sólo eran examinados cuando habían tenido contacto estrecho con algún infectado. Con la autorización actual, se elimina la necesidad de que el proveedor considere factores de riesgo como la exposición o la propagación en la comunidad al prescribir esta prueba.
De masificar el test, facilitará la reapertura de grandes empresas y el trabajo en centros de atención esencial, como hospitales. Lo mismo, sería un signo de seguridad para la vuelta a clases, suspendida en varios países del mundo por miedo a un brote incontrolable de la enfermedad.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/4E5ZST6GSQAVKFSJHL67LCQG3Y.jpg) Una trabajadora de la salud le saca sangre para una prueba de anticuerpos para la enfermedad coronavirus (COVID-19) en la Universidad de Arizona en Tucson, Arizona, EE.UU., el 10 de julio de 2020. REUTERS
Una trabajadora de la salud le saca sangre para una prueba de anticuerpos para la enfermedad coronavirus (COVID-19) en la Universidad de Arizona en Tucson, Arizona, EE.UU., el 10 de julio de 2020. REUTERS
El asintomático, que está infectado pero no sufre ninguna de las dolencias asociadas con el virus, como la fiebre, la tos o el dolor de cuerpo, entre otras, hace que sea difícil controlar la cadena de contagios. El test a ese sector, a gran escala, sería una solución transitoria mientras continúa la búsqueda de la vacuna.
Infobae.-
24 de junio del 2020 /
La OMS reportó un nuevo récord global: hubo 284.000 contagios de COVID-19 en las últimas 24 horas
La Organización Mundial de la Salud (OMS) reportó este viernes un aumento récord de nuevos casos de coronavirus en el mundo, con un total de 284.196 infecciones en 24 horas.
Las mayores alzas se informaron en Estados Unidos, Brasil, India y Sudáfrica, de acuerdo al reporte diario. El número de muertes ascendió en 9.753, la mayor cifra diaria desde el récord de 9.797 fallecimientos del 30 de abril.
El récord anterior de casos nuevos de COVID-19 era de 258.848 casos, del 18 de julio. Las muertes a nivel global han estado promediando 5.000 al día este mes, por encima de la media de 4.600 de junio.
La OMS comunicó 69.641 nuevos casos en Estados Unidos, 67.860 en el Brasil, 49.310 en la India y 13.104 en Sudáfrica. Los mayores aumentos de nuevas muertes se reportaron en Perú (3.876), Brasil (1.284), Estados Unidos (1.074), México (790) y la India (740).
Perú revisó recientemente sus datos de COVID-19 y en un día aumentó su número total de muertes en 3.000 hasta más de 17.000.
Los casos en Brasil cruzaron la marca de los 2 millones el 16 de julio, duplicándose en menos de un mes, ya que el país añade casi 40.000 nuevos casos al día. El mosaico de respuestas de los estados y ciudades, en ausencia de una política fuertemente coordinada por el gobierno federal, no ha tenido resultados en Brasil.
Estados Unidos, que lidera los casos en el mundo con más de 4 millones de infectados, también ha tratado de frenar el brote a nivel estatal y local, con un éxito limitado.
“Poderosos y capaces”
La OMS dijo el jueves que Estados Unidos, Brasil e India, que sufren los peores brotes de coronavirus en el mundo, pueden superar la pandemia. “Se trata de países poderosos, capaces y democráticos, con tremendos recursos internos para resistir esta enfermedad”, dijo el doctor Mike Ryan, jefe del programa de emergencias de la OMS, en una conferencia de prensa en Ginebra.
El jefe de la OMS, Tedros Adhanom Ghebreyesus, sostuvo por su parte que la OMS está viendo una intensa transmisión del coronavirus en relativamente pocos países. “Dos tercios de todos los casos son de 10 países. Casi la mitad de todos los casos reportados hasta ahora son de sólo tres países”, sostuvo en referencia a Estados Unidos, Brasil e India.
En todo el mundo se han reportado más de 15 millones de casos y casi 620.000 muertes, añadió.
Tedros dijo el jueves que los comentarios del secretario de Estado de Estados Unidos, Mike Pompeo, cuestionando su independencia, no eran ciertos y no distraerían a la organización de su trabajo en la lucha contra el coronavirus.
El director general de la OMS ha sido criticado por el presidente de Estados Unidos, Donald Trump, y Pompeo, que lo han acusado de ser prochino.
“Y los comentarios son falsos e inaceptables y sin ningún fundamento”, dijo Tedros en respuesta a una pregunta en una reunión informativa en Ginebra sobre las observaciones de Pompeo del martes en Londres. “Nuestro único objetivo, y el de toda la organización, es salvar vidas (…) Y la OMS no se distraerá con estos comentarios. No queremos que la comunidad internacional también se distraiga”.
Con información de Reuters
Florida pasa la marca de los 400,000 casos de coronavirus
Los casos de coronavirus en Florida llegaron el viernes a 402,312 luego de reportarse 12,444 nuevos positivos y 135 fallecimientos adicionales de residentes en el estado, informó el Departamento de Salud.
En total se reportaron los resultados de 106,820 pruebas con una tasa de positividad del 13.31 por ciento, por encima del objetivo de 10 por ciento.
Otros 581 residentes del estado fueron hospitalizados, el mayor número reportado en un día desde el inicio de la pandemia.
En la última semana se han reportado 75,071 nuevos casos: 12,444 el viernes, 10,249 el jueves, 9,785 el miércoles, 9,440 el martes, 10,347 el lunes, 12,478 el domingo y 10,328 el sábado. El promedio de positivos al COVID-19 de la última semana es de 10,724 por día.
Miami-Dade tiene ahora 98,430 casos y Broward 46,576. Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 5,653 residentes por el COVID-19. Otras 115 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 5,768.
Además, el condado Palm Beach tiene 29,004 casos positivos y Monroe 1,082. Un total de 23,225 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough, registra 26,037 casos y Orange tiene 25,952 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 14,046 positivos y el condado Collier 8,601.
Hospitales mantienen la capacidad
Los centros sanitarios continúan trabajando sin freno para evitar el colapso, después de que se produjeran 51 nuevos ingresos y que a día de hoy haya 9.581 hospitalizadas por el virus.
Actualmente, el 84,3 % de las camas de las Unidades de Cuidados Intensivos (UCI) de todo el estado están ocupadas, por lo que se dispone de un total de 974 camas libres.
Según los últimos datos del Departamento de Salud de Florida, una niña de 9 años falleció a causa del virus. Es la quinta víctima mortal infantil del coronavirus en el estado.
Este fallecimiento aumenta la polémica sobre la reapertura presencial de las escuelas en Florida, aunque el gobernador Ron DeSantis, reitera que los padres deben tener las dos opciones y decidir la que crean más adecuada.
«Creo que le debemos dar a cada padre de Florida la posibilidad para enviar a su hijo de regreso a la escuela y recibir instrucción en persona, u optar por mantener el aprendizaje a distancia. Los apoyamos y queremos que se sientan seguros», publicó en Twitter DeSantis.
Desempleo en el estado
El aumento del desempleo es otro de los efectos de la COVID-19 que más preocupa en Florida. La semana pasada 105.410 floridanos solicitaron el subsidio de desempleo, lo que significa unas 27.000 personas menos que la semana anterior.
En los cuatro últimos meses 1,7 millones de floridanos, de un total de 21,8 millones, se han beneficiado de los fondos del paquete estímulo económico de la ley denominada CARES, que provee 600 dólares a la semana a los desempleados por la pandemia.
Sin embargo, la Ley de Ayuda, Alivio y Seguridad Económica de Coronavirus (CARES) expirará este sábado.
El Senado pretende negociar esta semana los detalles de un nuevo paquete de ayudas llamada Ley Héroes, que ya ha sido aprobado por la Cámara de Representantes.
Entre tanto, la alcaldía de Miami anunció más fondos para mitigar la crisis de vivienda que se avecina como consecuencia del impacto de la COVID-19 y la falta de empleo.
En total se destinará 1,3 millones de dólares de los fondos estatales para asistir a los residentes que no puedan pagar su hipoteca o el alquiler por la pandemia.
Fuente: AP
Temen que rebrotes afecten recuperación económica
Estados Unidos recibió el jueves otra dosis de malas noticias económicas al conocerse que el número de trabajadores despedidos que solicitan prestaciones por desempleo aumentó por primera vez desde finales de marzo, lo que exacerba los temores de que el resurgimiento del coronavirus esté paralizando o incluso revirtiendo la recuperación de la economía.
Y una ayuda adicional por desempleo de 600 dólares semanales, proporcionada por el gobierno federal en forma adicional a la asistencia brindada por los estados, expirará el 31 de julio, aunque esta es la última semana que los beneficiarios la recibirán. Es la última fuente importante de ayuda económica derivada del plan de asistencia por 2 billones de dólares que el Congreso aprobó en marzo. Un programa de créditos para las pequeñas empresas y un pago único de 1.200 dólares se han llevado a cabo en gran medida sin interferencias.
Con las infecciones en todo el país arriba de los 4 millones y la asistencia llegando a su fin, casi 30 millones de desempleados podrían tener dificultades para pagar la renta, la electricidad y otros servicios. A los economistas les preocupa que caiga el gasto general de los consumidores, lo que asestaría otro golpe a la economía.
“Voy a irme a la quiebra”, dijo Melissa Bennet, a quien despidieron de un complejo vacacional de tiempos compartidos en Myrtle Beach, Carolina del Sur. “Me quedaré totalmente sin dinero. Quiero trabajar, quiero seguro médico, un plan de retiro calificado. Quiero una vida; no tengo vida en este momento”.
Sin la ayuda extra por desempleo, Bennett recibirá apenas 200 dólares a la semana, y tendrá que decidir si primero paga su hipoteca o sus servicios.
Más de 1,4 millones de personas solicitaron prestaciones por desempleo la semana pasada, informó el jueves el Departamento de Trabajo, un incremento con respecto a las 1,3 millones de la semana previa. Ese es el primer incremento desde marzo y la 18va semana consecutiva que rebasa el millón de personas. Antes de la pandemia, las solicitudes nunca superaban las 700.000. Un total adicional de 975.000 personas tramitaron la ayuda de acuerdo a un programa aparte que permitió a gente autoempleada y a trabajadores temporales hacerlo por primera vez.
Influida por estas noticias, Wall Street cerró en baja y el S&P 500 registró su mayor pérdida en casi cuatro semanas. La incertidumbre en los mercados contribuyó a que el oro alcanzara su cotización más alta en casi nueve años.
El debilitamiento del mercado laboral ha suscitado temores de que la economía vuelva a perder empleos en julio después de dos fuertes incrementos en las contrataciones en mayo y junio.
Los analistas afirman que la economía no puede mejorar hasta que las autoridades puedan controlar la propagación del virus, la cual está complicando la reapertura de negocios y escuelas.
El almirante Brett Giroir, subsecretario de Salud y miembro del equipo especial de respuesta contra el coronavirus del gobierno del presidente Donald Trump, incluso dejó entrever que podría ser necesario un nuevo cierre de actividades. Giroir destacó que el uso casi universal de mascarillas, fuertes restricciones al número de clientes en restaurantes y el cierre de bares fueron casi tan efectivos para controlar el virus como lo sería otro cierre de negocios no esenciales.
“Ahora, si no se hace eso, y la gente no se ajusta a los objetivos, en particular el uso de mascarillas, podría no haber alternativa”, afirmó Giroir al canal MSNBC.
El Congreso está negociando otro plan de asistencia que podría ampliar la ayuda extra por desempleo, aunque la cantidad probablemente sea menor a 600 dólares. Con los 600 dólares extra, mas o menos dos tercios de los desempleados están recibiendo más dinero del que ganaban en sus antiguos trabajos, según una investigación. Los republicanos alegan que esa situación está desalentando a la gente a volver a trabajar.
Los senadores republicanos develaron un plan de 1 billón de dólares el jueves que reemplazaría los 600 dólares con una cantidad equivalente a 70% de los ingresos previos de los trabajadores despedidos. Ambos partidos han acordado otro cheque de estímulo por 1.200 dólares.
Los demócratas en la Cámara de Representantes aprobaron el mes pasado un plan de 3 billones de dólares que ampliaría la ayuda de 600 dólares hasta todo el mes de enero. Dado el tiempo limitado disponible, el secretario del Tesoro Steven Mnuchin solicitó que la próxima semana sea sometido a consideración un proyecto de ley que aborde las prestaciones por desempleo y la ayuda a las escuelas. Los demócratas afirman que los planes republicanos son insuficientes.
Mientras tanto los brotes se agravan, en particular en el sur y el oeste. Autoridades de Florida informaron el jueves de 173 nuevas muertes por el virus, un nuevo récord diario en el estado, con lo que el total estatal se elevó a más de 5.500. Debido al aumento en las infecciones, Trump canceló los planes para celebrar una Convención Nacional Republicana en Florida.
Fuente: AP
23 de julio del 2020 /
Estados Unidos superó los 4 millones de casos positivos de coronavirus
Estados Unidos, el país del mundo más afectado por la pandemia del COVID-19, superó este jueves los 4 millones de casos confirmados. Según el recuento independiente de la Universidad Johns Hopkins, EEUU ha registrado a la tarde del jueves (hora local) un total de 4.005.414 contagios y 143.820 fallecidos.
El país había llegado a los 3 millones de contagios el pasado 8 de julio, lo que implica que el último millón de casos fue registrado en solo 15 días.
La cifra llega en medio de un repunte en varios estados, como Arizona, Texas, Florida y California. Este último territorio se ha convertido en las últimas en el nuevo epicentro de la pandemia en términos nominales, luego de superar a Nueva York.
Según un recuento del Washington Post, el estado occidental, uno de los más afectados por el incremento significativo de contagios que ha tenido lugar en las últimas semanas, confirmó el miércoles de 413.000 casos positivos. De esta manera, superó a los casi 409.000 de Nueva York, cuya curva se ha visto mitigada significativamente desde los picos registrados en marzo y abril.
No obstante, el estado oriental continúa registrando con creces la mayor cantidad de decesos a nivel nacional: supera los 32.000 decesos, más de cuatro veces superior a los casi 8.000 de California. También continúa liderando la estadística de tasa de infecciones con casi 2.100 casos por cada 100.000 personas.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JDTZPUVUSOLUCHWZX5IWQAQTJE.jpg) California se convirtió en el nuevo epicentro de la pandemia en EEUU. Foto: REUTERS/Mike Blake
California se convirtió en el nuevo epicentro de la pandemia en EEUU. Foto: REUTERS/Mike Blake
La cantidad de decesos también ha vuelto a crecer, algo que no estaba sucediendo en paralelo al aumento de casos confirmados. El pasado martes, el país volvió a registrar más de 1.000 muertes por la enfermedad, hecho que no sucedía desde el 29 de mayo.
En una conferencia de prensa sostenida el mismo día, el presidente Donald Trump indicó que la situación “se va a poner peor antes de mejorar” y sugirió al público usar mascarillas. “Le estamos pidiendo a todos los que no puedan mantener la distancia social que usen una. Les guste o no, tienen un efecto. Y necesitamos todo (el apoyo) que podamos conseguir”, expresó.
Los modelos epidémicos predicen en promedio que el pico nacional se registrará en las próximas cuatro semanas, según la Universidad de Massachusetts, que maneja las proyecciones de una veintena de centros de investigación.
Fuente: Infobae.-
Florida establece récord de muertos por coronavirus con 173 decesos
Florida estableció un récord de muertos a causa del COVID-19, con 173 fallecimientos de personas residentes en el estado, la mayor cifra reportada en un día desde que estalló la pandemia en marzo pasado y tiene ahora 5,5118 decesos. El estado también registró 10,249 nuevos casos confirmados, lo que elevó a 389,868 el total de contagios, según datos del Departamento estatal de Salud.
La cifra de muertos superó los 156 decesos del 16 de julio pasado. En Florida también han falllecido 114 personas no residentes en el estado.
Las autoridades sanitarias explicaron que todos esos decesos no ocurrieron el miércoles, sino que fueron reportados en un periodo de 24 horas.
Los decesos fueron reportados en los condados de Alachua, Bay, Brevard, Broward, Clay, Columbia, Dade, Duval, Escambia, Flagler, Hernando, Hillsborough, Indian River, Jackson, Lake, Lee, Madison, Manatee, Marion, Martin, Orange, Osceola, Palm Beach, Pasco, Pinellas, Polk, Putnam, Santa Rosa, Sarasota, Seminole, St. Lucie, Suwannee y Volusia.
El condado Miami-Dade, centro de la pandemia en Florida, reportó 2,723 nuevos contagios, para un total de 95,068 casos confirmados, y 1,342 fallecimientos, un incremento de 12 muertes.
Miami-Dade tiene las mayores cifras de casos y fallecimientos en todo el estado de Florida.
El Departamento de Salud reportó que el condado Broward registró 1,263 nuevos contagios, para un total de 45,010 casos y 536 fallecimientos, lo que representa un alza de siete decesos.
Palm Beach tuvo 761 nuevos casos, para un total de 28,267 contagios y 727 fallecimientos, un aumento de 18 muertos.
HOSPITALIZACIONES POR CORONAVIRUS
La Agencia para la Administración de Atención Médica (AHCA), que suministra esa información actualizada a nivel estatal y de condado, reportó que 9,536 ersonas estaban hospitalizadas “con diagnóstico primario de COVID-19” en el estado el juevess a las 11:16 a.m.
Los datos relacionados con las hospitalizaciones son una de las herramientas que los funcionarios usan para determinar el estado de los contagios.
Según los datos del miércoles del New Normal Dashboard de Miami-Dade, 2,242 personas habían ingresado a hospitales y 320 se mantenían con respiradores.
La tasa de positividad promedio en 14 días se ubicó en 20.11 % el miércoles. La meta del condado Miami-Dade es mantenerla por debajo del 10%.
El Departamento de Salud de Florida a su vez reportó 22,243 residentes hospitalizados.
El alcalde de la Ciudad de Miami, Francis Suárez, dijo este jueves en conferencia de prensa que las hospitalizaciones en cuidados intensivos se han “mantenido en una curva aplanada y se han añadido 130 camas adicionales en los últimos 14 días, lo cual es importante”.
Suárez informó que en cuanto a los casos confimados de coronavius en Miami, “la curva de ascenso ha disminuido al pasar de 125 casos diarios a hoy 20 casos diarios, eso es una reducción sustancial”.
La tasa de positividad también ha disminuido y de continuar con esa tendencia “en 30 días estaremos en un punto importante de 10% de positivos”.
Las autoridades sanitarias dijeron que a nivel estatal se habían realizado 3,215,185 pruebas de COVID-19 y de ese total, 389,868 resultaron positivas 12.13% frente al 12.06% frente del miércoles). Las personas que dieron negativo a las pruebas totalizaron 2,821,074.
Fuente: El Nuevo Herald
Tokio bate récord diario de contagios en inicio de feriados
La ciudad de Tokio anunció el jueves un nuevo récord diario de contagios, con 366 nuevos infectados, superando la barrera de los 300 por primera vez, en el inicio de un fin de semana feriado de cuatro días en todo el país. Mucha gente se unió a una campaña gubernamental de promoción del turismo, que sigue adelante a pesar de la preocupación de que pueda provocar una oleada nacional de contagios.
La cifra diaria de infecciones en la capital nipona se había reducido a unos pocos a finales de mayo, tras el final al estado de alarma, pero se han incrementado de forma constante desde finales de junio, triplicándose en las tres primeras semanas de julio. Tokio tiene ahora 10.420 casos confirmados, con 327 muertes.
La gobernadora de Tokio, Yuriko Koike, pidió el miércoles a los residentes que se quedasen en sus casas en la medida de lo posible durante el fin de semana, aunque el gobierno del primer ministro, Shinzo Abe, mantiene una campaña de promoción turística para ayudar a la golpeada industria turística, que excluye a la capital.
Hasta hace poco, las autoridades decían que la mayor parte de los contagios se limitaban a jóvenes vinculados a distritos de ocio nocturno, pero expertos de un grupo de trabajo de Tokio señalaron en una reunión el miércoles que las infecciones se han extendido a gente mayor y a viviendas, lugares de trabajo y restaurantes. Además, los hospitales de la ciudad estaban a punto de quedarse sin espacio.
En el cómputo nacional, Japón sumó 775 nuevos casos el miércoles, el mayor incremento diario desde los 720 del 11 de abril, durante un repunte previo, para un total de 27.029.
India, por su parte, sumó 1.129 nuevos decesos a su total nacional luego de contabilizar las víctimas mortales no reportadas en un estado del sur. India es el séptimo país del mundo con más muertes confirmadas por el virus, con 29.861.
Expertos señalan que podría haber más muertos por la diferencia de criterios para catalogar los fallecimientos en las distintas regiones. El incremento del jueves incluía 444 que no habían sido reportadas en Tamil Nadu, además de las 685 registradas en las últimas 24 horas.
El Ministerio de Salud reportó también un récord de 45.720 nuevos casos, elevando el total de infecciones confirmadas a 1.238.635.
22 de julio del 2020 /
Florida registra casi 10,000 nuevos casos de COVID-19 y 139 muertos en un día
Florida reportó 139 fallecimientos en un día de personas residentes en el estado a causa del COVID-19, la segunda mayor cifra de muertos desde que estalló la pandemia en marzo pasado. El estado también registró 9,785 nuevos casos confirmados, lo que elevó a 379,619 el total de contagios, según datos del Departamento estatal de Salud.
La cifra de muertos es la segunda mayor reportada en Florida después de los 156 decesos del 16 de julio pasado y ahora el estado tiene un total de 5,345 residentes que han muerto y 114 personas fallecidas no residentes, una adicional con relación al martes.
Es el segundo día consecutivo que el estado reporta más de 100 muertes a causa del virus y casi 10,000 nuevos casos confirmados. El martes reportó 134 decesos y 9,440 nuevos contagios.
CASOS DE COVID-19 EN MIAMI-DADE, BROWARD Y PALM BEACH
El condado Miami-Dade, centro de la pandemia en Florida, reportó 2,788 nuevos contagios, para un total de 92,345 casos confirmados, y 1,342 fallecimientos.
Miami-Dade tiene las mayores cifras de casos y fallecimientos en todo el estado de Florida.
El Departamento de Salud reportó que el condado Broward registró 1,170 nuevos contagios, para un total de 43,747 casos y 529 fallecimientos.
Palm Beach tuvo 555 nuevos casos, para un total de 27,506 contagios y 709 fallecimientos.
HOSPITALIZACIONES POR COVID-19
La Agencia para la Administración de Atención Médica (AHCA), que suministra esa información actualizada a nivel estatal y de condado, reportó que 9,530 personas estaban hospitalizadas “con diagnóstico primario de COVID-19” en el estado el miércoles a las 10:31 a.m., un aumento de 81 pacientes.
Los datos sobre la hospitalización están entre las herramientas que los funcionarios usan para determinar el estado de los contagios.
Según los datos del New Normal Dashboard de Miami-Dade, 2,302 personas habían ingresado a hospitales el martes, 24 adicionales, y 320 estaban con respiradores.
La tasa de positividad promedio en 14 días se ubicó en 20.46 % el martes. La meta del condado Miami-Dade es mantenerla por debajo del 10%.
Las autoridades sanitarias de Florida dijeron que a nivel estatal se habían realizado 3,158,741 pruebas de COVID-19 y de ese total, 379,619 resultaron positivas (12.06% frente al 11.92% del martes). Las personas que dieron negativo a las pruebas totalizaron 2,775,092.
Fuente: El Nuevo Herald
OMS, CDC África estudian remedios tradicionales para COVID
La Organización Mundial de la Salud y los Centros de Control y Prevención de Enfermedades de África han iniciado un estudio del papel que pudiera cumplir la medicina tradicional en la pandemia de coronavirus.
Un nuevo panel brindará asesoría a los países para las pruebas clínicas, investigaciones y desarrollo de terapias tradicionales en momentos que el COVID-19 se propaga rápidamente por África.
Los casos confirmados en el continente suman 750.000, más de la mitad de ellos en Sudáfrica.
Un comunicado de la OMS dice que la medicina tradicional “tiene muchos beneficios” y el continente tiene gran experiencia en su aplicación.
El director de OMS África, Matshidiso Moeti, dijo que la investigación “debe estar arraigada en la ciencia”.
Varios países expresaron interés cuando el presidente de Madagascar promovió un cocido de hierbas locales como parte de la respuesta de la isla a la pandemia.
Fuente: AP
21 de julio 2020 /
Florida reporta segundo mayor número de muertes por coronavirus en un día
Los casos de coronavirus en Florida llegaron el martes a 369,834 luego de reportarse 9,440 nuevos positivos y otros 134 fallecimientos de residentes en el estado, informó el Departamento de Salud.
Este es el segundo mayor número de muertes en un período de 24 horas, tras las 156 reportadas el jueves de la semana pasada.
También se reportó un récord de nuevas hospitalizaciones, con 517, superando la marca anterior de 491 reportada el jueves pasado.
En total se reportaron los resultados de 77,160 pruebas con una tasa de positividad del 13.62%, la segunda más alta en la última semana y por encima del objetivo del 10 por ciento.
En la última semana se han reportado 78,205 nuevos casos: 9,440 el martes, 10,347 el lunes, 12,478 el domingo; 10,328 el sábado, 11,466 el viernes, 13,965 el jueves y 10,181 el miércoles. El promedio de positivos al COVID-19 de la última semana es de 11,172 por día.
Miami-Dade tiene ahora 89,557 casos y Broward 42,577. Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 5,206 residentes por el COVID-19. Otras 113 personas no residentes en el estado han muerto en Florida, elevando el total de fallecimientos a 5,319.
Además, el condado Palm Beach tiene 26,951 casos positivos y Monroe 935. Un total de 21,780 personas han estado hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough, registra 24,550 casos y Orange tiene 24,011 casos confirmados de COVID-19. En el suroeste, el condado Lee registra 13,125 positivos y el condado Collier 8,076.
Incremento de casos en Florida
El infectólogo Carlos Guerra del Hospital Holy Cross de Fort Lauderdale explica puntos importantes para comprender a que se debe el incremento de casos positivos y da sus razones para que haya sucedido en pocos días.
“Uno tiene que entender un para reabrir el país se tienen que hacer medidas paulatinas. Creo que hasta cierto punto no hubo ese control”, precisa Guerra.
«Las personas que se infectan ahora, a diferencia del primer momento son más jóvenes. Son personas entre 40 y 50 años pues son las que han salido más. Creo que han tomado menos precauciones, no usaron las máscaras y no han tenido el recomendado distanciamiento social», señala.
Para Ron DeSantis, gobernador de la Florida, es necesario poner estos números en perspectiva. “Taiwán ha hecho 78 mil pruebas durante toda la pandemia y son 3 millones de personas, por lo tanto, nosotros estamos haciendo muchas pruebas más”.
El gobernador DeSantis, quien se niega a ordenar el uso obligatorio de tapabocas en todo el estado, anunció una partida de 75 millones de dólares para ayudar con los pagos de alquiler e hipotecas de los afectados por la pandemia.
DeSantis, señaló además que hay aún una disponibilidad de camas del 21 %.
«El asunto es que tenemos capacidad, tenemos la capacidad de cuidar a las personas, y el COVID-19, si bien es importante, es solo una fracción de las personas en los hospitales», aseguró.
Entre tanto, el alcalde de Miami-Dade, Carlos Giménez, endureció este viernes las multas para aquellos que no lleven mascarillas, a 100 dólares la infracción, como también a los negocios que incumplan las normas de distanciamiento y ocupación, a 500 dólares, con probabilidad de cierre temporal a reincidentes.
De igual forma anunció una adición de 400 habitaciones de hoteles disponibles para personas infectadas con la COVID-19 en el condado, que reportó un total de 4.664 hospitalizaciones.
Miami-Dade tiene además el más elevado promedio de positivos de pruebas de COVID-19 durante los últimos 14 días, con el 27,05 %, según informó el alcalde Giménez este viernes.
Por su parte, el alcalde de Miami, Francis Suárez, que se reunió este viernes con empresarios para discutir la posibilidad de un nuevo cierre, señaló que se multará, sin una primera advertencia, a las personas que no usen mascarilla en público.
Fuente: Telemundo
¿Cambia la mirada del COVID-19? Expertos apuntan a un abordaje antiinflamatorio de la enfermedad
Desde que el nuevo coronavirus COVID-19 hizo su entrada en el escenario mundial, médicos y científicos buscan un tratamiento efectivo y una vacuna eficaz capaz de prevenirlo. Mientras tanto, el abordaje que de cada paciente se haga será determinante en su evolución.
En ese punto, no son pocos los que consideran que “para optimizar el tratamiento de la enfermedad, es necesario comprender el mecanismo fisiopatológico que origina la infección por SARS-CoV-2”.
“Dicho mecanismo parece ser especialmente complejo, instando a la disciplina de la investigación clínica a trabajar para desentrañar muchos de los aspectos que subyacen a las particulares manifestaciones de la enfermedad”. Según precisó a Infobae el médico especialista en medicina interna y neumonólogo Alexis Doreski (MN 141740) “en primer término, cabe resaltar que la etapa de replicación viral es en la mayoría de los casos limitada y no se extiende más allá de los 10 a 12 días posteriores al inicio de los síntomas, encontrándose la mayor carga viral al comienzo de los mismos”.
El director de investigación clínica y uno de los fundadores de Fundación Respirar explicó que “esta primera fase viral puede estar circunscripta a vías aéreas superiores o extenderse al pulmón, originando un cuadro de neumonía intersticial aguda”. “A medida que la respuesta inmune se pone en marcha, se produce una abrupta disminución de la replicación viral, dando paso a la segunda fase o fase inflamatoria -ahondó el especialista-. Esta es una etapa crucial en la progresión de la enfermedad ya que si el paciente desarrolla una respuesta inflamatoria moderada, en la gran mayoría de los casos evoluciona favorablemente”.
Es que cuando el SARS-CoV-2 entra a la célula, “a partir de ese momento comienza a duplicar su material genético con el objetivo de dividirse, de amplificarse y generar nuevas partículas, ahondó a este medio el biólogo y doctor en ciencias Federico Prada. “Una vez que se terminó de replicar, tiene que salir, romper la célula donde está y es ahí donde se prende una alarma en el sistema inmune -si es que no fue detectado previamente-. En ese momento, numerosas células del sistema inmune comienzan a llegar al sitio y esto genera una inflamación y la inflamación trae aparejada aumento de la temperatura, irrigación de sangre al área y en muchos casos un arribo de muchas células desde el torrente sanguíneo hasta el tejido afectado”, precisó el director de la licenciatura Bioinformática y la licenciatura en Biotecnología de la Universidad Argentina de la Empresa (UADE), quien describió lo que ocurre a continuación como “una verdadera batalla a nivel inmunológico entre las células de defensa y el virus que se está propagando”.
No obstante, cabe recordar que la calidad e intensidad de la respuesta inflamatoria “varía de un individuo a otro de acuerdo al estado y características propias de la inmunidad de cada uno”. “Además, la presencia de ciertas comorbilidades como edad avanzada, diabetes, tabaquismo, hipertensión arterial y obesidad implica por sí misma un factor de mal pronóstico -agregó Doreski-. Cuando estas condiciones convergen, se desencadena una respuesta hiperinflamatoria, resultando en un cuadro moderado a severo”.
En este punto, para él, “si se pierde la capacidad para regular la magnitud de dicha respuesta se ingresa en la fase 3, o fase hiperinflamatoria, caracterizada por una cascada de eventos que en su conjunto se denomina ‘tormenta de citoquinas’, pero que actualmente se encuentra en discusión”.
“Lo aceptado globalmente es que se produce una inflamación sistémica”, remarcó el especialista, para quien “la posibilidad de administrar tempranamente un tratamiento antiinflamatorio sistémico o en forma directa a biofase (a pulmón) a través de una nebulización o inhalación en el comienzo de la fase inflamatoria podría interrumpir la progresión de la misma hacia la fase hiperinflamatoria”.
Fuente: Infobae.-
OMS anuncia «buenas noticias» en desarrollo de vacunas COVID
El titular de emergencias de la Organización Mundial de la Salud anunció “buenas noticias” en los resultados de las primeras pruebas de dos candidatos de vacuna contra el COVID-19, pero advirtió que “falta mucho camino por recorrer”.
“Ahora necesitamos establecer pruebas a mayor escala en el mundo real”, dijo el doctor Michael Ryan en una conferencia de prensa en Ginebra. “Pero es bueno ver más datos y avanzar a esta importante fase en el descubrimiento de una vacuna”.
Ryan hizo los comentarios en un momento en que científicos de la Universidad de Oxford, en un ensayo publicado en la revista The Lancet, dijeron que su vacuna experimental había demostrado que desencadenó una respuesta inmune protectora en cientos de personas a quienes les pusieron la inyección.
En la misma revista médica, investigadores chinos publicaron un estudio sobre su vacuna experimental, con una técnica similar a la del equipo de Oxford, que reportó una respuesta positiva.
Ryan señaló que se desarrollan 23 candidatos para la vacuna contra el COVID-19, pero hasta el lunes sólo una había producido datos clínicos Fase 1.
El mismo lunes, el director general de la OMS, Tedros Adhanom Ghebreyesus, expresó preocupaciones por el impacto que tiene el COVID-19 en indígenas, sobre todo en América.
Tedros dijo que se han reportado más de 70.000 casos y más de 2.000 muertes en los pueblos indígenas de América.
Fuente: AP
20 de Julio 2020 /
Científicos argentinos y la Universidad de Harvard investigan si altas dosis de Omega 3 previenen el COVID-19
Con el devenir de la pandemia global por el nuevo coronavirus se fortaleció el concepto de las “dos avenidas principales” que se bifurcan para llegar a un mismo lugar: el hallazgo de la cura del COVID-19. Por un lado, está el camino fecundo y más largo que es el de las vacunas; y por el otro, el también brioso camino de las terapéuticas -las preventivas para pacientes sanos y las otras para enfermos leves, moderados y severos- en donde se inscriben hasta ahora fármacos conocidos por su eficacia en otras patologías, sueros hiperinmunes (de convalecientes y equino), la rama de los antivirales y los antinflamatorios como colchicina y sarilumab entre otros.
En el contexto de una pandemia cualquier estrategia farmacológica preventiva debiera cumplir dos premisas fundamentales: ser accesible y universalmente aplicable, y poseer escasos o nulos efectos adversos, ya que no hay que olvidar que la ciencia intenta tratar a una población (muy) numerosa y sana.
¿Por qué toman fuerza los estudios preventivos con fármacos, mientras se espera el momento Eureka! que dará origen a una vacuna eficaz para inmunizar a la población? Justamente porque en un tiempo pandémico gobernado por la incertidumbre y en el cual aún los científicos y expertos no llegaron al conocimiento cabal del virus; avanzar sobre lo ya conocido ayuda a propulsar las investigaciones.
 El avance de la ciencia frente al COVID-19 (Infografía: Marcelo Regalado)
El avance de la ciencia frente al COVID-19 (Infografía: Marcelo Regalado)
Yendo a lo que actualmente se dispone para combatir la pandemia y fuera del “efecto esperanza”; hasta hoy, las únicas acciones concretas para prevenir la alta contagiosidad que demostró tener el virus SARS-COV- 2 tienen más que ver con los comienzos del siglo XIX que con este flamante siglo XXI; son las medidas preventivas de gestión individual- social-poblacional como el uso del tapabocas, el distanciamiento social y la higiene personal.
Un ensayo clínico que une Harvard con Rosario
Listos para derrotar al coronavirus y con la amenaza latente de la pandemia global, se ponen en marcha nuevos ensayos clínicos alrededor del mundo, en busca de una terapéutica preventiva para paliar la peste. Uno muy prometedor es el que se llevará a cabo en las próximas semanas entre Argentina y Estados Unidos, llamado PREPARE-IT. Más precisamente y de manera conjunta entre un grupo de científicos transdisciplinares argentinos de la ciudad de Rosario, y otro grupo nativo de la Universidad de Harvard.
El equipo de investigadores argentinos pertenece a ECLA (Estudios Clínicos Latinoamérica) y al Instituto Cardiovascular de Rosario, bajo la dirección de los médicos cardiólogos argentinos Rafael Díaz y Andrés Orlandini. Y el equipo que trabajará desde la Universidad de Harvard está liderado por el doctor en medicina, Deepak L. Bhatt, quien además es director ejecutivo del Programa de Intervenciones Cardiovasculares y profesor de la Universidad de Harvard.
Deepak Bhatt es una de las personalidades académicas más destacadas de los últimos años en el ámbito cardiovascular. Su mayor producción científica estuvo focalizada en el área de trombosis, agregación plaquetaria y prevención cardiovascular. Una de las contribuciones de mayor impacto fue demostrar reducción de morbilidad y mortalidad cardiovascular con un derivado etílico del Ácido Eicosapentaenoico (o EPA), presente en el Omega 3, en pacientes de alto riesgo cardiovascular. Actualmente aporta su experiencia y conocimiento en investigaciones de gran nivel científico para mitigar las consecuencias de la actual pandemia por el nuevo coronavirus.
La pregunta científica disparadora que ambos equipos se formularon y que devino en la puesta en marcha del ensayo clínico PREPARE-IT fue investigar los efectos de un componente del Omega-3 en la prevención del COVID-19. El estudio que tendrá su rama de voluntarios en la Argentina tiene un sólido background científico en donde apoyarse. Está basado en la experiencia de la investigación REDUCE-IT , que ya demostró que la administración de un derivado del Omega 3 -el ácido eicosapentaenoico, EPA- en altas concentraciones y en pacientes de alto riesgo de desarrollar eventos vasculares redujo la mortalidad. Y los datos experimentales además demostraron que estos agentes poseen propiedades antimicrobianas y antivirales.
Desde ahí PREPARE-IT o PREVENIR COVID-19 con EPA en Personal de Salud en Riesgo, según su denominación completa en español, partió de la hipótesis principal que es reducir la tasa de infección en trabajadores de la salud, una población por su exposición directa al virus de muy alto riesgo.
Este ensayo clínico será realizado en 1.500 trabajadores sanos de los sectores sanitarios divididos en grupos de tratamiento y placebo durante un período de ocho semanas. Al grupo de tratamiento se le administrará una dosis diaria de 8 gramos de la droga basada en Ácido Eicosapentaenoico (o EPA) durante las primeras tres jornadas y 4 gramos diarios durante los días 4-60, o un esquema idéntico al grupo placebo.
Si el Omega 3 es antiinflamatorio y antitrombótico que ya se determinó en REDUCE-IT podría tener un rol importante contra el COVID-19. “Hay modelos experimentales que demuestran que este tipo de ácidos grasos poliinsaturados presentes en el Omega 3 puede tener efecto antiviral y antimicrobiano y podría interferir con la cantidad de personas que se infectan”, adelantó Rafael Díaz a Infobae. La expectativa que tiene este grupo de investigadores es que, como mínimo, se reduzca un 30% el riesgo de contagio.
Cambio nutricional
En diálogo con Infobae, el doctor Rafael Díaz, médico cardiólogo, director de ECLA y socio fundador del Instituto Cardiovascular de Rosario, explicó: “conocemos que los ácidos grasos poliinsaturados, llamados también Omega 3, básicamente se agrupan en EPA (ácido eicosapentaenoico) y DHA (ácido docosahexaenoico) que son los dos componentes más importantes del Omega 3. La interpretación de sus potenciales efectos beneficiosos es compleja y los estudios de experimentación básicos y moleculares sugieren que estarían relacionado a una actividad antiinflamatorio y antitrombótica”, agregó.
Hace muchos años que se investigan los Omega 3 en cardiología y en patologías de alto riesgo como diabetes, de hecho hay varios ensayos clínicos previos que no demostraron beneficios; pero es importante destacar que en todos esos estudios la dosis de Omega 3 fue alrededor de 1 gramo por día, y en la mayoría de esos estudios Omega contenía EPA y DHA. Díaz precisó: “el nuevo estudio clínico presentado a fines del año 2018, denominado REDUCE-IT, fue el que vino a aclarar las cosas, ya que fue planificado con altas dosis de un derivado etílico del EPA -de 4 gramos- y demostró reducción de infartos, accidentes cerebrovasculares y mortalidad cardiovascular”.
-¿Por qué luego de cinco meses de pandemia este estudio PREPARE-IT puede ser revelador?, le consultó Infobae a Díaz, líder del estudio en Argentina.
-Es una alternativa interesante porque tiene características fundamentales, no estamos hablando de una droga con efectos adversos serios. Sin embargo, por ahora es una buena hipótesis, y debemos demostrar su eficacia y efectividad en estos estudios clínicos bien diseñados y que estamos lanzando en Argentina. Allí diremos si pudimos o no.
¿Cómo se podría administrar? Según especificó Díaz, los comprimidos de un derivado de EPA (ácido eicosapentaenoico) son cápsulas que tienen ácido graso, pero para tomar 4 gramos se deberían tomar 8, ya que dos cápsulas tienen un gramo. Esto sería lo mismo que usar aceite de pescado con los alimentos, lo cual seguramente no sería muy apetitoso, ya que algunos omegas vienen como aceite. Lo que intenta hacer con el EPA es emular una dieta con muy alto contenido de pescado.
La droga que será otorgada a los voluntarios fue aprobada por la FDA en 2013, es comercializada desde entonces en Estados Unidos y fue aprobada por la ANMAT para ser utilizada en el estudio. El Ácido Eicosapentaenoico (o EPA) es el componente principal del medicamento (Vascepa®, según su nombre comercial del laboratorio Amarin- y el único componente de Omega-3 que ha comprobado reducir el riesgo de mortalidad en pacientes que ya han tenido problemas cardiovasculares.
Ensayo clínico argentino
Según la comprensión actual del COVID-19, la morbilidad y la mortalidad asociadas con la enfermedad se deben tanto a la toxicidad directa del virus, así como a la respuesta inflamatoria del cuerpo que conduce a la “tormenta de citoquinas”. Basado en datos relacionados con el mecanismo de acción y los efectos del Ácido Eicosapentaenoico (EPA), se presume que la droga (Vascepa®) puede desempeñar un papel beneficioso potencial en la prevención de la infección por SARS-CoV-2 y potencialmente reducir la gravedad clínica en pacientes infectados por el virus.
Según las hipótesis científicas de este ensayo PREPARE-IT, los efectos clínicos positivos de la administración de la droga son multifactoriales. Múltiples mecanismos de acción asociados con la droga a base de EPA apoyan la prueba de los efectos en pacientes con COVID-19 o con riesgo de contraer la enfermedad. Algunos de estos potenciales mecanismos benéficos incluyen: posibles efectos antimicrobianos / antivirales ; efectos antiinflamatorios que podrían mitigar el daño pulmonar y cardíaco y el efecto sobre las propiedades del sistema de coagulación.
El proyecto de Argentina está en línea con otra iniciativa en Canadá, que está llevando adelante el grupo de investigación y traducción de conocimientos médicos y quirúrgicos de Toronto; la asistencia pública de París y la organización Káiser de Estados Unidos en prevención de COVID-19.
Este ensayo clínico en Argentina buscará comprobar si el aceite de pescado enriquecido con un derivado de EPA (ácido etil-eicosapentaenoico), ácido graso Omega-3, previene el contagio de coronavirus o reduce la severidad de los síntomas en el personal de la salud, el principal grupo de riesgo expuesto al virus SARS-CoV-2.
El estudio, liderado por Rafael Díaz, médico cardiólogo director de Estudios Clínicos Latinoamérica (ECLA), ha sido aprobado por la ANMAT. El protocolo contempla la participación de 1.500 voluntarios sanos o presuntamente sanos, quienes van a tomar el medicamento (Vascepa, Amarin) o un placebo durante dos meses.
Fuente: Infobae
La Universidad de Oxford anunció los primeros resultados de su vacuna contra el coronavirus: genera anticuerpos y es segura
La vacuna contra el coronavirus que desarrolla la universidad británica de Oxford resultó “segura” y “entrena” el sistema inmunológico, según revelaron los hallazgos de las primeras fases del estudio, divulgados este lunes.
La fórmula, denominada AZD1222, está siendo elaborada por AstraZeneca en colaboración con científicos de la Universidad de Oxford, y no presentó ningún efecto colateral grave en los 1.077 voluntarios, adultos sanos de entre 18 y 55 años, que produjeron respuestas inmunes de anticuerpos y células T que pueden combatir el virus, según los resultados del ensayo publicados en la revista médica The Lancet.
Estos descubrimientos se consideran “muy prometedores”, si bien todavía es necesario llevar a cabo ensayos a mayor escala a fin de determinar si los anticuerpos son suficientes para ofrecer protección a largo plazo contra la enfermedad.
“Esperemos que esto implique que el sistema inmune recordará al virus, de modo que nuestra vacuna provea protección por un periodo extendido”, indicó el autor principal del estudio, Andrew Pollard, de la Universidad de Oxford. “Sin embargo, necesitamos más investigaciones antes de poder confirmar que la vacuna efectivamente protege de la infección del SARS-CoV-2 (COVID-19), y para determinar cuánto tiempo dura esa protección”, sostuvo.
AstraZeneca es una de las farmacéuticas líderes en la carrera por encontrar una vacuna contra la enfermedad que ha causado más de 600.000 muertes en el mundo, junto con otras compañías que prueban candidatas en ensayos clínicos de etapas media y final. La firma dijo que una fase III de los ensayos de su vacuna potencial se está llevando a cabo actualmente en Reino Unido, Brasil y Sudáfrica, y que empezará pronto en Estados Unidos.
“Si nuestra vacuna se revelara eficaz, es una prometedora opción, ya que este tipo de vacuna puede ser fabricada fácilmente a gran escala” comentó Sarah Gilbert, investigadora de la universidad de Oxford.
Los investigadores dijeron que la vacuna causó efectos colaterales leves más frecuentes respecto a un grupo de control, pero que muchos de éstos pudieron reducirse con paracetamol, sin que se detectaran efectos adversos graves.
La fórmula, que está siendo desarrollada a una velocidad sin precedentes, está hecha a base de un virus genéticamente fabricado que ocasiona el resfriado común en chimpancés. Los científicos lo han modificado en gran manera de forma que no pueda ocasionar infecciones en personas y para que se asemeje más al coronavirus. Lo han hecho transfiriendo las instrucciones genéticas para la llamada “proteína del pico” del coronavirus -la herramienta clave que este emplea para invadir las células de humanos- a la vacuna que están desarrollando.
De esta manera, esta vacuna se parece al nuevo coronavirus y el sistema inmune puede aprender la manera de luchar contra él. Al estar basada en un adenavirus modificado, que no se replica, es más segura en especial para los pacientes más frágiles
Semanas atrás, el gobierno británico firmó un acuerdo con la farmacéutica para la producción de 100 millones de dosis, una cantidad que excede a la población del Reino Unido. Estos contratos son clave para ir asegurando la producción de los ensayos e ir ganando tiempo. También ha entrado en negociaciones con otros países, pero aseguró que no buscará generar ganancias a partir de su vacuna durante la pandemia, con el compromiso de garantizar un acceso amplio y equitativo a la vacuna, en caso de que las pruebas clínicas en sus últimas etapas tengan éxito. Hasta ahora, los compromisos para suministrar más de 2 mil millones de dosis de la vacuna se han acordado con el Reino Unido, Estados Unidos, la Alianza de Vacunas Inclusivas de Europa (IVA), la Coalición para la Innovación en la Preparación de Epidemias (CEPI), La Alianza de Vacunas Gavi y el Serum Institute de India.
Por su parte, el primer ministro británico, Boris Johnson, dijo en un mensaje en Twitter que estos hallazgos constituyen “una noticia muy positiva” y elogió a los “brillantes y pioneros científicos e investigadores”.
¿Para cuándo?
Se están desarrollando y probando más de 100 vacunas en todo el mundo para intentar detener la pandemia de COVID-19, que ha matado a cientos de miles de personas y ha hecho estragos en la economía mundial.
Este lunes, Johnson había puesto paños fríos a la esperanza de tener disponible una vacuna en los próximos meses. “Tengo los dedos cruzados, pero decir que estoy 100% seguro de que vamos a recibir una vacuna este año, o de hecho el año que viene, es, por desgracia, una exageración. Todavía no estamos ahí”, dijo. La asesora del Gobierno británico Kate Bingham también ha advertido de que no se puede “ser demasiado optimista”.
Por su parte, la científica jefe de la Organización Mundial de la Salud (OMS), Soumya Swaminathan, señaló que la vacuna contra el COVID-19 podría estar en el mercado a disposición de las autoridades sanitarias a mediados de 2021.
En una entrevista con DPA, la experta mostró su esperanza de que al menos “un par” de las 20 candidatas a vacunas funcionen. “Sería muy desafortunado si todos ellos fallan. Es posible tener resultados a principios de 2021. Así que a principios del año nuevo podríamos tener eventualmente una vacuna. Entonces tiene que ser fabricada y ampliada. Así que si somos muy prácticos, entonces estamos mirando a mediados de 2021 cuando tendremos una vacuna que pueda ser ampliamente desplegada”, comentó.
La investigadora también opinó sobre los diferentes estudios que han mostrado que los niveles de anticuerpos parecen disminuir rápidamente después de la infección. En este sentido, señaló que el hecho de que los anticuerpos neutralizantes desaparezcan “no significa que la inmunidad haya desaparecido”.
(Con información de EFE y Reuters)
Estados Unidos superó los 3,7 millones de casos de coronavirus y los 140.300 muertos
Estados Unidos alcanzó este domingo la cifra de 3.748.705 casos confirmados de coronavirus y la de 140.377 fallecidos, de acuerdo con el recuento independiente de la Universidad Johns Hopkins. Este balance, a las 16.00 hora local (20.00 GMT), es de 71.763 nuevos infectados y 629 decesos más que el sábado hacia la misma hora.
Pese a que Florida, Texas y California son ahora los estados con más contagios, Nueva York se mantiene todavía como el estado más golpeado en Estados Unidos por la pandemia, con 406.807 casos confirmados y 32.490 fallecidos. Tan solo en la ciudad de Nueva York han muerto 23.400 personas.
El mapa de la Johns Hopkins refleja, sin embargo, que Nueva York ya no es la región del mundo con más casos por coronavirus: en los últimos días le ha superado el estado brasileño de San Pablo, que suma 412.027 contagios confirmados.
En cuanto al número de muertos en Estados Unidos, a Nueva York le siguen la vecina Nueva Jersey con 15.706 muertos, Massachusetts con 8.419 y California con 7.702.
Otros estados con un gran número de fallecidos son Illinois con 7.488, Pensilvania con 7.022, Michigan con 6.366, Florida con 4.981 o Connecticut, con 4.396.
En cuanto a contagios, California es el segundo estado -solo por detrás de Nueva York- con 381.217 casos, Florida el tercero, con 350.037, y Texas el cuarto, con 327.106.
El balance provisional de fallecidos -más de 140.000- ha superado ya con creces la cota más baja de las estimaciones iniciales de la Casa Blanca, que proyectó en el mejor de los casos entre 100.000 y 240.000 muertes a causa de la pandemia.
El presidente estadounidense, Donald Trump, rebajó esas estimaciones y se mostró confiado en que la cifra final estaría más bien entre los 50.000 y los 60.000 fallecidos, aunque luego auguró hasta 110.000 muertos, un número que también se ha superado.
Por su parte, el Instituto de Métricas y Evaluaciones de Salud (IHME) de la Universidad de Washington, en cuyos modelos de predicción de la evolución de la pandemia se fija a menudo la Casa Blanca, calcula que Estados Unidos llegará al mes de octubre con unos 200.000 muertos, y que para las elecciones presidenciales del 3 de noviembre podría rozar los 225.000.
Con información de EFE / Infobae
19 de Julio de 2020 /
EEUU autorizó los test grupales de coronavirus para hasta cuatro personas
La Administración de Alimentación y Medicamentos de Estados Unidos (FDA, por sus siglas en inglés) ha anunciado este sábado que ha autorizado el uso del primer test grupal de coronavirus para hasta cuatro personas. Al hacer la prueba a la vez a más personas se aceleran las pruebas y optimizan los recursos para localizar más rápidamente nuevos casos. “Hoy la FDA ha emitido una autorización de uso de emergencia para Quest Diagnostics para la prueba Quest SARS-CoV-2 rRT-PCR para el análisis conjunto de las muestras de hasta cuatro individuos recogidas bajo observación”, ha explicado el organismo en un comunicado.
Este tipo de muestreo “permite que más gente sea sometida a la prueba rápidamente utilizando menos recursos”. Si las muestras dan positivo, significa que al menos uno de los individuos tiene el virus y por ello se someterían las muestras a posteriores exámenes individuales.
“Este tipo de pruebas son más eficaces en zonas con baja prevalencia, en las que lo habitual es que el resultado sea negativo”, ha explicado la FDA. “Las pruebas colectivas son especialmente importantes cuando la infección remite y empezamos a hacer pruebas a una mayor parte de la población”, ha explicado el comisario de la FDA, Stephen M. Hahn.
¿Cómo funciona la prueba grupal?
Las pruebas de grupo son cuando las muestras de varios individuos se analizan juntas en un solo tubo utilizando métodos sensibles de detección de biología molecular para obtener un solo resultado. En este ejemplo, 100 individuos son testeados en grupos de cuatro.
Si resulta negativo, los investigadores pueden seguir adelante sabiendo que todo el grupo es negativo para el coronavirus. Sin embargo, si los resultados son positivos, cada individuo tendría que ser reexaminado con una prueba de diagnóstico de coronavirus estándar.
“Lo que necesitamos es encontrar la penetración de personas infectadas en tu sociedad”, dijo Fauci en una entrevista publicada este viernes en The Washington Post. “La única manera de saberlo es echando una amplia red”.
Michael Mina, profesor adjunto de epidemiología en la Escuela de Salud Pública T.H. Chan de Harvard, dijo que las pruebas de grupo tienen el potencial de aumentar el número de personas examinadas diez veces, yesa cifra podría incluso si a 100 veces.
Aunque la prueba no verifica si una persona tiene el coronavirus de la manera que lo hace una prueba de diagnóstico, las pruebas de grupo ayudan a identificar a las personas que son asintomáticas.
¿Cuáles son los inconvenientes de las pruebas grupales?
Una desventaja obvia de este tipo de testeos es cuando el resultado de la prueba es positivo, obliga a analizar todas de manera individual, lo que amplía el tiempo que que los integrantes de ese grupo tardan en conocer los resultados. “Podría ser un esfuerzo que provoque mucha ansiedad si hay un largo período de tiempo entre el momento en que se le dice a alguien que el grupo fue positivo y el momento en que se le dan los resultados individuales”, dijo Mina.
Infobae.-
18 de Julio de 2020 /
EEUU roza los 140.000 muertos por COVID-19 y alcanza 3,67 millones de casos
Estados Unidos alcanzó este sábado la cifra de 3.676.942 casos confirmados de COVID-19 y la de 139.748 fallecidos, de acuerdo con el recuento independiente de la Universidad Johns Hopkins. Este balance a las 16.00 hora local (20.00 GMT) acerca al país a la cifra de 140.000 muertos por coronavirus, en una semana en la que el número de nuevos contagios alcanzó este miércoles un nuevo récord diario, con 74.513 casos.
Pese a que Florida, Texas y California son ahora los estados con más contagios, Nueva York se mantiene todavía como el estado más golpeado en Estados Unidos por la pandemia, con 406.305 casos confirmados y 32.474 fallecidos. Tan solo en la ciudad de Nueva York han muerto 23.388 personas.
A Nueva York le siguen la vecina Nueva Jersey con 15.699 muertos, Massachusetts con 8.402 y California con 7.613.
Otros estados con un gran número de fallecidos son Illinois con 7.465, Pensilvania con 7.015, Michigan con 6.355, Florida con 4.895 o Connecticut, con 4.396.
En cuanto a contagios, California es el segundo estado -solo por detrás de Nueva York- con 374.522 casos, Florida el tercero, con 337.569, y Texas el cuarto, con 317.768.
El balance provisional de fallecidos -139.748- ha superado ya con creces la cota más baja de las estimaciones iniciales de la Casa Blanca, que proyectó en el mejor de los casos entre 100.000 y 240.000 muertes a causa de la pandemia. El presidente estadounidense, Donald Trump, rebajó esas estimaciones y se mostró confiado en que la cifra final estaría más bien entre los 50.000 y los 60.000 fallecidos, aunque en sus últimos cálculos auguró ya hasta 110.000 muertos, un número que también se ha superado.
Por su parte, el Instituto de Métricas y Evaluaciones de Salud (IHME) de la Universidad de Washington, en cuyos modelos de predicción de la evolución de la pandemia se fija a menudo la Casa Blanca, calcula que Estados Unidos llegará al mes de octubre con unos 200.000 muertos, y que para las elecciones presidenciales del 3 de noviembre podría rozar los 225.000.
Florida
El Departamento de Salud del estado norteamericano de Florida informó este sábado de más de 10.300 casos nuevos de coronavirus en las últimas 24 horas. El balance detalla 10.328 nuevos contagios por el virus y 90 decesos más en las últimas horas, que elevan el total de casos a 337.569. El número total de fallecidos es de 4.895. De los casos actuales, un total de 9.162 se encuentran hospitalizados en el estado, uno de los más afectados por la pandemia en el país.
El viernes, los gobiernos de Miami-Dade y Broward, dos de los focos de la COVID-19 en el estado, endurecieron las multas para infractores del uso de máscaras o de normas de distanciamiento para negocios y llamaron a la “responsabilidad personal” para evitar otro cierre de la economía.
Entre tanto, el gobernador Ron DeSantis anunció una partida de 75 millones de dólares para ayudar con los pagos de alquiler e hipotecas de los afectados por la pandemia. DeSantis, que ha minimizado la explosión de casos ocurrida desde mediados de junio, señaló además que hay aún una disponibilidad de camas del 21%. “El asunto es que tenemos capacidad, tenemos la capacidad de cuidar a las personas, y COVID, si bien es importante, es solo una fracción de las personas en los hospitales”, aseguró.
Reducir el contacto social es uno de los objetivos de las nuevas medidas adoptadas para frenar la propagación de la COVID-19 en los estados de Estados Unidos en los que ha repuntado, como es el caso de Florida.
Las muertes asociadas al nuevo coronavirus bajaron por primera vez en cuatro días por debajo del centenar, una buena noticia para los floridanos preocupados por la escalada registrada desde mediados de junio, que ha hecho de Florida el tercer estado en número de contagios de un país que es el número uno a nivel mundial.
El número de casos en Estados Unidos superó este sábado los 3.650.000, mientras que las muertes ascendieron a 139.300, según el recuento independiente de la Universidad Johns Hopkins.
Repunte de los casos en California
El aumento de casos en coronavirus en California, que ya registra 366.164 casos positivos y 7.457 fallecidos, ha golpeado incluso a regiones que desde el inició de la pandemia implantaron medidas muy estrictas como la ciudad de San Francisco, que ingresó en la lista de vigilancia del estado por el rebrote de la enfermedad.
La alcaldesa de San Francisco, London Breed, imploró este viernes a los residentes de la populosa ciudad que eviten reunirse con otros fuera de sus hogares.
La misma recomendación la hacía el alcalde de Los Ángeles, Eric Garcetti, mientras advertía que la ciudad “todavía se dirige en la dirección equivocada” y podría verse obligado a decretar nuevamente el confinamiento.
Los Ángeles, el condado más poblado de Estados Unidos con casi 10 millones de personas, sigue sin poder controlar el avance del coronavirus y sobrepasó hoy dos récords sombríos: más de 150.000 casos positivos y 4.000 fallecidos por la COVID-19.
California mantiene desde inicios de semana cerrados los bares y el servicio al interior de la mayoría de sus negocios no esenciales, incluyendo iglesias.
Aún así, ha visto un incremento en sus hospitalizaciones y hay 6.808 contagiados con COVID-19 en el hospital y de ellos 1.941 en unidades de cuidados intensivos.
Con información de EuropaPress y EFE
Según un prestigioso genetista, “los primeros resultados de la vacuna COVID-19 parecen realmente alentadores”
No es frecuente que alguien escuche la palabra “pandemia” e “inspiración” en la misma oración. Pero para el director de los Institutos Nacionales de Salud de EE. UU. (NIH por sus siglas en inglés), doctor Francis Collins, “a pesar de todo el sufrimiento y la pena que la COVID-19 ha causado en todo el mundo, al menos el mundo ha sido testigo de un nivel de cooperación sin precedentes entre la industria privada y las agencias gubernamentales que buscan urgentemente una vacuna contra el devastador virus”.
“Nunca hemos tenido este nivel de cooperación antes. En este caso, supongo que la pandemia global nos ha inspirado a hacer cosas que tal vez deberíamos haber hecho antes“, dijo a la revista Time Collins. “Espero que no dejemos que se desmorone cuando superemos esto”, agregó.
El prestigioso genetista ha tenido una visión de primera mano de cómo esta gigantesca coalición se unió para acelerar lo que normalmente conlleva un ritmo glacial en el desarrollo de cualquier tratamiento nuevo. Como jefe del centro de investigación médica más grande del mundo, supervisa de cerca el progreso científico detallado del esfuerzo y, como uno de los funcionarios de salud de más alto rango en Estados Unidos, con frecuencia se comunica con la Administración y el Congreso del presidente Donald Trump como también con el gobierno federal. El Gobierno intenta eliminar todos los baches de velocidad administrativos o burocráticos habituales que pueden retrasar una vacuna. Para poner en perspectiva la magnitud del rango de Collins, él es el jefe del doctor Anthony Fauci.
En una conversación con la corresponsal nacional de salud de Time, Alice Park, Collins afirmó que comparte el “optimismo cauteloso” de Fauci de que una vacuna podría estar disponible para fin de año. “Los datos de la Fase I parecen realmente alentadores de que estas son vacunas que generan fuertes respuestas de anticuerpos”, dijo, refiriéndose al primero de lo que generalmente son tres ensayos en el desarrollo de vacunas, en el que un pequeño número de personas recibe un tratamiento de prueba.
Para que ese objetivo sea factible, los NIH convocaron una alianza sin precedentes llamada “Acelerar las Intervenciones y Vacunas Terapéuticas COVID-19”, o ACTIV por sus siglas en inglés, que reúne a 7 agencias gubernamentales, 20 compañías farmacéuticas y de biotecnología, y 4 organizaciones sin fines de lucro principales, mucho más capacidad intelectual colectiva de la que alguna vez se haya reunido bajo un mismo paraguas en circunstancias similares. Como co-presidente de ACTIV, Collins manifestó que, “según su propio cálculo, está trabajando 100 horas a la semana, un nivel superior a su metabolismo normal de 90, para examinar docenas de líneas de investigación y enfocar los recursos del Gobierno en lo más seguro. y los esfuerzos más prometedores”.
Cuando la coalición se reunió por primera vez, Collins sostuvo: “Hicimos una lista de todas las ideas que existían, había más de 400, no es posible realizar ensayos clínicos con 400 compuestos diferentes, por lo que hay que decidir cuáles son más importantes”.
Esto incluyó 50 vacunas candidatas que tuvieron que reducirse a los esfuerzos más prometedores que representaban el menor riesgo para los pacientes. Por ejemplo, ACTIV no está considerando lo que se conoce como vacunas de “virus muertos”, que introducen versiones debilitadas “inactivadas” del virus que el sistema inmunitario del cuerpo puede aprender a combatir, pero con un riesgo no despreciable de infectar al paciente, como sucede por ejemplo con la vacuna Sabin, contra la poliomielitis.
El experto también abordó las preocupaciones de que la rapidez del proceso de producción de la vacuna podría comprometer la seguridad del producto final. “La forma en que esto va tan rápido no compromete el rigor de esos ensayos definitivos que dirán si una vacuna funciona o no”, dijo. “Se trata de omitir algunos de esos pasos burocráticos y los largos retrasos” entre las fases de prueba.
Una pregunta inminente, desde una gran altitud, es cómo el Gobierno de los EE. UU. podría haber estado mejor preparado para responder rápidamente a la pandemia y, por otro lado, si las lecciones aprendidas de COVID-19 pueden consagrarse para futuras crisis de salud.
Ante este cuestionamiento, el funcionario precisó: “Esto surge cada vez que hay una pandemia, y siempre existe la sensación de que comienzan a mejorar un poco, ‘está bien, esta vez vamos a mantener nuestra preparación y vamos a estar preparados para la próxima uno’”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/L5IQUM2SDZCFLF6FVYMJV65IAY.gif) Las 8 vacunas en las fases más adelantadas (Infografía: Marcelo Regalado)
Las 8 vacunas en las fases más adelantadas (Infografía: Marcelo Regalado)
Lo que no quiere decir que los NIH y sus muchos aliados comenzaran desde cero: “Tomemos, por ejemplo, la vacuna que está más avanzada en este momento para COVID-19: se construyó sobre la experiencia de tratar de hacer una vacuna similar para el SARS y el MERS”, y explicó, que ambos caen bajo la definición amplia de un “coronavirus” – de ahí la descripción común de COVID-19 como “novela”.
“Ahora con un coronavirus diferente, saber exactamente qué pasos tomar es imposible, es por esto que se comenzó tan rápido”, declaró Collins y añadió: “Pero creo que también es justo decir que podríamos haber estado en un lugar mejor si hubiéramos esperado que podía ser inminente una pandemia mundial; tal vez aprendamos las lecciones un poco mejor y evitemos volver a caer en la complacencia en 2021 y 2022”.
Se podría decir que Collins está en una posición única para enfrentar los inevitables enfrentamientos entre los líderes políticos y la medicina. Tiene un doctorado en química y un doctorado médico, pero también ha servido en el Gobierno durante 27 años, más notablemente, varios años antes de ser designado para dirigir los NIH por el presidente Barack Obama en 2009, como el líder del Proyecto Genoma Humano, que “tuvo sus propios momentos de ser contencioso y controversial”, según él mismo especificó.
Infobae.-
17 de Julio de 2020 /
Un nuevo síntoma de coronavirus se suma a la larga lista para estar atentos
A pesar de que casi desde el principio de la pandemia por coronavirus unos sarpullidos cutáneos se han vinculado con la COVID-19, médicos de España reportan que, en ciertos casos, esos sarpullidos también suceden en el interior de la boca. Es el nuevo síntoma que pareciera agregarse a la larga lista que existen alrededor de esta enfermedad que llevó a centenares de millones de personas a estar en confinamientos en todo el planeta.
Esa lista está compuesta por:
– Dificultad para respirar;
– Dolor en el pecho;
– Incapacidad para hablar o moverse;
– Fiebre;
– Tos seca;
– Cansancio;
– Molestias y dolores varios;
– Dolor de garganta;
– Conjuntivitis;
– Dolor de cabeza;
– Pérdida del sentido del olfato;
– Pérdida del sentido del gusto;
– Erupciones cutáneas;
– Pérdida de color en los dedos de las manos y pies.
Ahora, a esa larga lista deberá agregarse una más: sarpullidos en el interior de la boca. Esas erupciones se conocen en el mundo médico como enantema. “Un enantema es un sarpullido en las membranas mucosas. Es muy común en los pacientes con enfermedades virales, como la varicela y la enfermedad de las manos, los pies y la boca. Una característica de muchos sarpullidos virales es que afectan a las membranas mucosas”, señaló la doctora Michele Green, del Hospital Lenox Hill de Nueva York, en diálogo con HealthDay News.
Green no participó del estudio español que determinó el nuevo síntoma. Ese informe fue publicado en el Journal of the American Medical Association (JAMA) el pasado 15 de julio. “De 21 pacientes con COVID-19 y erupción cutánea, 6 pacientes (29%) tenían enantema”, señaló el estudio.
“El rango de edad de estos pacientes era de entre 40 y 69 años, y 4 de los 6 (66%) eran mujeres. La morfología de la erupción cutánea fue papulovesicular, periflexural purpúrica y eritema multiforme en 1, 2 y 3 pacientes, respectivamente. Los hallazgos clínicos e histológicos del exantema similar al eritema multiforme se han informado en otros lugares”, señalaron los médicos Juan Jimenez-Cauhe, Daniel Ortega-Quijano; Dario de Perosanz-Lobo, Patricia Burgos-Blasco, Sergio Vañó-Galván, Montse Fernandez-Guarino, y Diego Fernandez-Nieto, del Hospital Universitario Ramon y Cajal de Madrid.
El informe publicado en JAMA, una de las revistas más prestigiosas del mundo médico, continuó: “El tiempo medio entre el inicio de los síntomas de COVID-19 y la aparición de lesiones mucocutáneas fue de 12,3 días. Curiosamente, esta latencia fue más corta en pacientes con enantema en comparación con aquellos con una lesión macular con apariencia de petequias. La ingesta de drogas y los hallazgos de laboratorio no se asociaron con ningún tipo de enantema”.
Todavía no se sabe qué tan común es este nuevo y extraño síntoma de COVID-19. El argumento es atendible y responde a la seguridad de los equipos médicos que examinan a los pacientes: “Debido a problemas de seguridad, a muchos pacientes con sospecha o confirmación de COVID-19 no se les examina la cavidad oral. Aquí describimos variantes de enantema en una serie de pacientes con COVID-19″.
Qué se sabe hasta ahora de los demás síntomas
“Sabemos ahora mucho más sobre cómo enferma a la gente” el coronavirus, indicó el experto en enfermedades infecciosas William Schaffner este viernes a la periodista Sandee LaMotte, de la cadena estadounidense CNN.
Han pasado poco más de seis meses desde el inicio de la pandemia de coronavirus, cuyo lugar y fecha de origen aún se discuten, y la comunidad científica ha avanzado mucho en el entendimiento de la nueva enfermedad que provoca, la COVID-19.
La fiebre alta, la tos y la dificultad para respirar, los primeros síntomas identificados casi al comienzo de la pandemia, siguen siendo los principales para descubrir la presencia de la enfermedad. Pero en la actualidad se conocen muchos otros signos que pueden indicr un contagio.
En algunos casos los síntomas que se presentan son similares a un cuadro gripal, mientras que en ocasiones la COVID-19 se presentan como un resfrío. También, hay ocasiones en que su manifestación en sencillamente bizarra, indica el artículo de CNN.
“Hemos aprendido sobre los ‘dedos de Covid’, la pérdida del gusto y el olfato. Hemos aprendido que puede causar delirios”, explicó Schaffner. “No estamos enteramente seguros cómo es que afecta al sistema nervioso central, pero está claro que algunas personas han presentado delirios”, agregó.
Los síntomas pueden aparecer entre los dos y 14 días de la infección, según los Centros para el Control y Prevención de Enfermedades de los Estados Unidos (CDC), y esta característica es la base para el aislamiento por 14 días de casos sospechosos que se practica en numerosos países del mundo.
Pero los doctores señalan que en la mayoría de los casos los síntomas aparecen dentro de la semana después del contagio.
Schaffner indicó que la evidencia apunta a que, en promedio, el período de incubación sea menor que 14 días. “Es entre cinco y siete días, y ocasionalmente puede darse un poco después”, consideró.
Muchos ni siquiera presentarán síntomas, a pesar de haber sido infectados.
Fuente: Infobae
Casi el 90% de los pacientes de COVID-19 mantiene algún síntoma dos meses después de la infección
Paul Garner es un experto en males de transmisión como el COVID-19. En el curso de sus investigaciones, este profesor de la Escuela de Medicina Tropical de Liverpool y coordinador del Grupo Cochrane de Enfermedades Infecciosas sufrió dengue y malaria, y ninguna de las dos experiencias fue amable. Por eso cuando se contagió del nuevo coronavirus estaba preparado para una o dos semanas duras, mientras su sistema inmunológico combatía al SARS-CoV-2. Ese, se suponía, era el tiempo promedio que demoraban en recuperarse aquellas personas que tenían síntomas leves o moderados.
Siete semanas más tarde, cuando escribió una columna en The British Journal ofMedicine (BMJ) seguía sorprendido por lo que la enfermedad le había hecho a su cuerpo, y le seguía haciendo, aunque nunca desarrolló síntomas graves, ni requirió hospitalización o asistencia respiratoria. Hacía tiempo que ya no podía transmitir el virus y no daba positivo en las pruebas, y sin embargo muchos de los malestares persistían. “Ha sido como ninguna otra cosa en la Tierra”, dijo a The Atlantic
Ahora un nuevo estudio, publicado en el Journal of the American Medical Association (JAMA), que siguió a 143 pacientes italianos durante 60 días, encontró que el 87,4% de ellos, aunque ya estaba en su hogar y libre de COVID-19, seguía presentando algún síntoma respiratorio persistente a semanas después de haberse contagiado.
“Los médicos e investigadores se han centrado en la fase aguda del COVID-19, pero es necesario un seguimiento continuo, después del alta, para detectar los efectos duraderos”, escribieron Angelo Carfì, Roberto Bernabei y Francesco Landi, científicos de la Fundación Policlínico Universitario Agostino Gemelli IRCCS de Roma. Recordaron que muchos pacientes que sufren otro tipo de neumonías, sobre todo si requieren hospitalización, también padecen con frecuencia síntomas persistentes aun luego del alta.
“Me sumé a una página de Facebook, Grupo de Apoyo COVID-19 (lo tengo/lo tuve), lleno de gente con historias como esta, algunas del Reino Unido, algunas de los Estados Unidos”, escribió Garner en BMJ. “Gente que sufría la enfermedad pero que no creía que sus síntomas fueran reales; sus familias pensaban que los síntomas eran ansiedad; sus empleadores les decían que tenían que volver al trabajo, ya que las dos semanas de la enfermedad habían pasado. Y las publicaciones reflejaban esto: ‘Pensé que me estaba volviendo loco por no mejorar en el tiempo establecido’; ‘El médico dijo que no hay ninguna razón para pensar que dure tanto’. Y, también, la gente cuenta que sus familias no creen en sus síntomas siempre cambiantes, y que piensan que es psicológico, el estrés”.
El objetivo de su columna, dijo el epidemiólogo, era informar que “para algunas personas, la enfermedad continúa durante algunas semanas”, y no se disipa en el plazo de 14 días que se estableció como promedio habitual. “Los síntomas van y vienen, y son extraños y aterradores. El agotamiento es grave, es real y es parte del cuadro de la enfermedad”.
Las cifras de Carfì, Bernabei, Landi y otros colegas le dan la razón. Según el estudio, el 87,4% de los pacientes de COVID-19 que se habían recuperado seguían presentando al menos un síntoma persistente, en particular la fatiga y la disnea (falta de aire), a 60 días de la infección. Algunos, a pesar de estar hace mucho dados de alta, tenían síntomas en plural: el 32% sufría hasta dos y el 55% tenía tres o más. Entre los más comunes se destacaron la fatiga (53,1%), la falta de aire (43,4%), el dolor en las articulaciones (27,3%) y el dolor en el pecho (21,7%).
La investigación italiana hizo un seguimiento “de todos los pacientes que cumplían con los criterios de la Organización Mundial de la Salud (OMS) para la suspensión de la cuarentena”, explicaron los médicos: al menos tres días consecutivos sin fiebre, mejoría de los demás síntomas y dos resultados negativos en pruebas de SARS-CoV-2 hechas con 24 horas de diferencia. Todos ellos habían estado hospitalizados, “el 72,7% con evidencia de neumonía intersticial” y el 20% con asistencia respiratoria (15% no invasiva y 5% en un respirador). Su edad promedio era de 56,5 años (un rango total de 19 a 84 años) y el 37% eran mujeres, es decir que la mayoría eran hombres. En general habían estado dos semanas ingresados.
Al comprobar que sólo 1 de cada 10 pacientes de COVID-19 se recuperaron plenamente en el tiempo habitual, el trabajo brindó una perspectiva importante, a pesar de haberse realizado sobre un grupo pequeño: el restablecimiento de la salud puede ser un camino más largo que lo que se creía. Eso implicaría vigilar a las personas que se da de alta durante más tiempo.
En la inmensa terra incognita que representa el nuevo coronavirus, que comenzó a infectar a los humanos a finales de 2019, se encuentran también estos miles de pacientes que sufren síntomas semanas más tarde, “un mes, si no dos o tres”, según el periodista de ciencia Ed Yong, de The Atlantic, que habló con una docena de ellos. “Me preocupan mucho mis amigos y familiares que simplemente no se toman esto en serio, porque piensan que o bien eres asintomático o bien te mueres”, dijo una de estos veteranos, la artista Hannah Davis, de Nueva York. “Esta zona intermedia ha sido un infierno”.
Yong consultó a Akiko Iwasaki, inmunologista de la Universidad de Yale, quien estimó tres escenarios posibles. Estas víctimas de largo plazo del coronavirus podrían “albergar copias infecciosas del virus en algún órgano de reserva, que no se detecta en las pruebas que utilizan un hisopado nasal”, dijo la experta. También puede ser que tengan “fragmentos de genes virales persistentes, que sin ser infecciosos todavía podrían estar desencadenando una reacción inmunológica excesiva violenta”, como si el cuerpo combatiera el fantasma del virus. Por último, mencionó, es posible que el virus haya desaparecido completamente, “pero el sistema inmunológico, luego de haber sido provocado por él, quedó atrapado en un estado de actividad excesiva persistente”.
Infobae.-
16 de Julio de 2020 /
Los CDC urgen a evitar viajes no esenciales a Puerto Rico por crisis del coronavirus
En momentos que Puerto Rico reabre al turismo internacional, los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) colocaron a la isla en el nivel tres de advertencia de salud por la pandemia del coronavirus y exhortaron a evitar visitas a la isla que no sean esenciales, informó la agencia en el portal de salud del viajero.
La advertencia surge justo cuando la isla implementa nuevas normas para pasajeros con el fin de evitar la propagación del COVID-19.
Puerto Rico el miércoles reabrió al turismo del exterior, y estrenó un protocolo para viajeros que exige que presenten un resultado negativo de una prueba molecular de COVID-19 realizada a menos de 72 horas de su llegada a la isla y llenen un formulario de declaración de viaje. De lo contrario, los viajeros tendrán que realizar una cuarentena obligatoria de 14 días.
La mayoría de los turistas que arribaron el miércoles a Puerto Rico desconocía de los nuevos requisitos, según los periódicos locales El Nuevo Día y Primera Hora. Un vídeo compartido en Twitter por el periodista puertorriqueño Walter Soto León muestra una larga fila de personas en una terminal del aeropuerto el miércoles mientras esperaban completar el protocolo de seguridad.
El miércoles, el Aeropuerto Internacional Luis Muñoz Marín, en Carolina, recibió 4,503 pasajeros, indicó Damarisse Martínez, portavoz de Aerostar, la empresa que administra el aeropuerto. Para esta misma fecha el año pasado, añadió Martínez, 18,458 personas viajaron a la isla.
Si un pasajero asintomático aterriza en Puerto Rico sin los resultados negativos de la prueba molecular pero está en espera por ellos, debe permanecer en cuarentena por 14 días o hasta que le provea los resultados al Departamento de Salud de Puerto Rico. Si no se ha realizado la prueba, se le proporcionará una orden médica para que se la haga en Puerto Rico.
Mientras, si un viajero sintomático llega a la isla, la Guardia Nacional de Puerto Rico le realizará una prueba rápida en el aeropuerto. Si el pasajero arroja positivo a la prueba rápida, las autoridades le administrarán una prueba molecular al momento. El pasajero tendrá que realizar una cuarentena obligatoria aunque el resultado sea negativo. La cuarentena será requerida hasta que la persona presente un resultado negativo de la prueba molecular.
En Puerto Rico, el uso de máscaras en lugares públicos es obligatorio y hay un toque de queda de 10 p.m. a 5 a.m. hasta el 22 de julio bajo orden ejecutiva de la gobernadora de la isla, Wanda Vázquez Garced.
Puerto Rico atraviesa un repunte de casos de COVID-19. El Departamento de Salud de Puerto Rico reportó el 16 de julio 3,119 casos confirmados de coronavirus, 7,455 contagios probables, 172 fallecimientos y 280 hospitalizaciones. El 13 de julio, la isla registró una cifra récord de casos con 277 nuevos contagios.
La isla recibe un tráfico aéreo significativo de Florida, el epicentro de la pandemia. Florida reportó el jueves una cifra récord en el número de personas fallecidas por COVID-19, con 156 muertos en un día. El estado confirmó 13,965 casos nuevos de coronavirus, para un total de 315,775 contagios.
Fuente: El Nuevo Herald
Un laboratorio del régimen chino usa a sus empleados para probar la vacuna contra el coronavirus
En la carrera global por fabricar una vacuna contra el coronavirus, una firma estatal china presumía de que sus empleados, incluidos altos directivos, habían recibido dosis de un fármaco experimental antes incluso de que el gobierno aprobara las pruebas en humanos.
“Tendiendo la mano para forjar la espada de la victoria”, decía el texto en una publicación de SinoPharm en medios sociales, junto a imágenes de trabajadores que según dijo, habían ayudado al “pre-ensayo” de su vacuna.
Tanto si la iniciativa se consideraba como un sacrificio heroico o como una violación de las normas éticas internacionales, dejaba sobre la mesa lo mucho que hay en juego en la competición entre China y empresas estadounidenses y británicas por ser el primero con una vacuna que ayude a poner fin a la pandemia, una hazaña que sería un triunfo científico y político.
“Conseguir una vacuna para el COVID-19 es el nuevo Santo Grial”, dijo Lawrence Gostin, experto en legislación de salud pública en la Universidad de Georgetown. “La competición política por ser el primero no es menos significativa que la carrera por llegar a la Luna entre Estados Unidos y Rusia”.
China se ha colocado como un firme aspirante. Ocho de las casi dos docenas de posibles vacunas que están en diferentes fases de ensayos con humanos en todo el mundo son chinas. SinoPharm y otra firma china han anunciado el inicio de los ensayos finales.
Tanto China como SinoPharm han apostado fuerte por una tecnología probada: una vacuna “inactiva” que se hace cultivando el virus completo en un laboratorio y después matándolo, el método para hacer las vacunas contra la polio. Los principales candidatos occidentales emplean una tecnología más nueva y menos probada que ataca la proteína que envuelve al virus.
SiniPharm afirmó que 30 “voluntarios especiales” se habían ofrecido a vacunarse antes incluso de que la firma recibiera autorización para sus primeros ensayos en humanos, lo que planteó preocupaciones éticas entre observadores occidentales. La compañía, que citó un “espíritu de sacrificio”, difundió imágenes de siete hombres con traje y corbata -una mezcla de científicos, empresarios y un miembro del Partido Comunista con experiencia en propaganda militar.
Ese no sería el único atajo que se está tomando en China. A finales de junio, el gobierno dio autorización especial al Ejército para utilizar una vacuna experimental fabricada por otra compañía, CanSino Biologics, saltándose las pruebas finales necesarias para comprobar si de verdad funciona. CanSino dijo estar en conversaciones con otros cuatro países para hacer esa investigación.
SinoPharm, CanSino y la Academia de Ciencias Médicas Militares rechazaron peticiones de información y entrevistas. La Administración Nacional de Productos Médicos, que autoriza las pruebas de vacunas, también declinó hacer comentarios.
Un científico ruso dijo en mayo a la agencia rusa de noticias RIA Novosti que él y otros investigadores se habían vacunado antes de que se autorizaran los estudios. “Es defensa propia para que podamos seguir trabajando” en una vacuna, dijo Alexander Gintsburg, del instituto de investigación moscovita Gamaleya.
“Todo el mundo está sano y salvo y animado”, añadió.
La Asociación rusa de Organizaciones de Investigación Clínica condenó la decisión como una “burda violación de las mismas bases de la investigación clínica, la ley rusa y las regulaciones internacionales aceptadas de forma universal”. Pero un mes más tarde, Rusia inició su primer estudio de vacunas, utilizando el producto de Gamaleya.
Las normas éticas internacionales modernas requieren que los participantes en estudios médicos estén plenamente informados y consientan libremente.
“Los empleados pueden no ser los mejores voluntarios, porque los empleados están en una relación desigual”, dijo el doctor Derrick Au, director de bioética en la Universidad China de Hong Kong.
Aun así, señaló que las preguntas sobre la ética médica china podrían desaparecer si una de sus vacunas resulta funcionar. “Es difícil discutir contra el éxito”, dijo Au.
William Lee, del Instituto Milken, un grupo de estudios en Santa Mónica, California, que monitorea los avances en las vacunas contra el COVID-19, dijo que debido a los escándalos pasados de China “si tienen éxito en ser los primeros en tener un producto funcional en el mercado, más vale que sea prístino, puro, para que la gente fuera de China quiera comprarlo”.
(C) The Associated Press.-
Estados Unidos rompió su récord diario de contagios: 74.513 casos de COVID-19
Estados Unidos rompió este miércoles su récord diario de contagios de la COVID-19 con 74.513, superando por primera vez los 70.000 y elevando el total de casos en el país más golpeado del mundo por la pandemia a 3.490.735.
El balance a las 20.00 hora local (00.00 GMT del jueves) también incrementa el número de muertos a 137.235 tras haber sumado 803 en las últimas 24 horas, de acuerdo con el recuento independiente de la Universidad Johns Hopkins.
Estados Unidos sigue con un incremento vertiginoso de casos ahora con más de 70.000 tras haber superado por primera vez los 60.000 el pasado 7 de julio, los 50.000 el 1 de julio y los 40.000 el 26 de junio, todo en menos de tres semanas.
Pese a que Florida, Texas y California son ahora los estados con más contagios, Nueva York se mantiene todavía como el estado más golpeado en Estados Unidos por la pandemia con 404.006 casos confirmados y 32.427 fallecidos.
Tan solo en la ciudad de Nueva York han muerto 23.353 personas.
A Nueva York le siguen la vecina Nueva Jersey con 15.634 muertos, Massachusetts con 8.368 e Illinois con 7.427.
Otros estados con un gran número de fallecidos son California con 7.298, Pensilvania con 6.957, Michigan con 6.330, Florida con 4.521 o Connecticut, con 4.380.
En cuanto a contagios, California es el segundo estado, por detrás de Nueva York, con 351.560, Florida el tercero con 301.810 y Texas el cuarto con 289.808.
El balance provisional de fallecidos -137.235- ha superado ya la cota más baja de las estimaciones iniciales de la Casa Blanca, que proyectó en el mejor de los casos entre 100.000 y 240.000 muertes a causa de la pandemia.
El presidente estadounidense, Donald Trump, rebajó esas estimaciones y se mostró confiado en que la cifra final estaría más bien entre los 50.000 y los 60.000 fallecidos, aunque en sus últimos cálculos auguró ya hasta 110.000 muertos, un número que también se ha superado.
Por su parte, el Instituto de Métricas y Evaluaciones de Salud (IHME) de la Universidad de Washington, en cuyos modelos de predicción de la evolución de la pandemia se fija a menudo la Casa Blanca, calcula que Estados Unidos llegará al mes de octubre con unos 200.000 muertos.
Con información de EFE / Infobae
15 de julio de 2020 /
Laboratorios de Florida no reportaron pruebas negativas de COVID-19
El Departamento de Salud de Florida confirmó el miércoles que algunos laboratorios privados no les informaron los resultados negativos de las pruebas de coronavirus, lo que ocasionó que esos centros registraran tasas de positividad del 100 por ciento.
La portavoz del Departamento de Salud de Florida, Olga Connor, dijo al canal Local 10 News en un correo electrónico que los laboratorios públicos y privados deben informar todos los resultados de las pruebas COVID-19 al estado, independientemente de si los resultados son positivos o negativos.
Hasta el momento, las autoridades sanitarias no han revelado cuántos laboratorios en el estado reportaron datos incompletos.
La situación fue detectada en algunos laboratorios pequeños privados y el Departamento de Salud “inmediatamente comenzó a trabajar con esos laboratorios para garantizar que se informaran todos los resultados a fin de proporcionar datos completos y transparentes”.
La confirmación de los funcionarios de salud se produjo después de que el diario Orlando Sentinel informó que el problema creó discrepancias en las estadísticas que los funcionarios han estado utilizando para rastrear la pandemia en todo el estado.
Fox 35 News también reportó el hecho el martes, tras realizar una investigación de las cifras, contactando los centros locales que figuran en un informe del estado de Florida.
El Departamento de Salud de Florida informó que el estado registró este miércoles 10,181 nuevos casos confirmados de coronavirus en un día, lo que elevó el total de casos reportados desde marzo a 301,810 contagios.
La cifra de muertos totalizó 4,521 fallecimientos, 112 adicionales en un día.
Florida ha reportado un explosivo número de casos adicionales de COVID-19 en los últimos días, con 12,624 infecciones el lunes y el domingo hubo un récord nacional de 15,300.
El condado Miami-Dade, centro de la pandemia en el sur de Florida, informó 72,317 casos confirmados, 2,514 adicionales con respecto al martes, y 1,202 muertos.
El condado Broward registró 1,339 nuevos contagios para un total de 34,153 casos confirmados de coronavirus y 464 fallecimientos.
Palm Beach tuvo 509 nuevos casos para un total de 22,788 contagios y 634 fallecimientos.
Fuente: El Nuevo Herald
Vacuna contra COVID-19 probada en EEUU va a ensayos finales
La primera vacuna contra el COVID-19 probada en Estados Unidos estimuló el sistema inmunitario de los participantes en el estudio justo como los científicos habían esperado, reportaron investigadores el martes, y la vacuna se encamina a comenzar las pruebas finales.
“No importa cómo lo veas, estas son buenas noticias”, dijo a The Associated Press el doctor Anthony Fauci, el principal experto en enfermedades infeccionas del país.
La vacuna experimental, desarrollada por los colegas de Fauci en los Institutos Nacionales de la Salud (NIH por sus iniciales en inglés) y por Moderna Inc., comenzará su fase más importante alrededor del 27 de julio: Un estudio con 30.000 personas para probar si las vacunas realmente son lo suficientemente fuertes para proteger a la gente del coronavirus.
Pero el martes, los investigadores reportaron los hallazgos de los primeros 45 voluntarios que fueron inoculados en marzo. La vacuna proporcionó el esperado impulso inmunitario.
Los voluntarios desarrollaron lo que se conoce como anticuerpos neutralizantes en el torrente sanguíneo —moléculas clave para bloquear las infecciones— en niveles comparables a los hallados en personas que sobrevivieron al COVID-19, reportó el equipo de investigación en la revista New England Journal of Medicine.
“Este es un componente básico necesario para avanzar con los ensayos que podrían determinar si la vacuna protege contra la infección”, dijo la doctora Lisa Jackson del Instituto de Investigación Kaiser Permanente Washington, en Seattle, y quien estuvo a cargo del estudio.
No existe una garantía, pero el gobierno espera tener resultados para finales del año, lo que sería una velocidad récord para desarrollar una vacuna.
La vacuna requiere dos dosis, con un mes de diferencia.
No hubo efectos secundarios graves. Pero más de la mitad de los participantes en el estudio reportaron reacciones parecidas a las provocadas por otras vacunas, como fatiga, dolor de cabeza, escalofríos, fiebre y dolor en el sitio de la inyección. En tres participantes que recibieron la dosis más alta, esas reacciones fueron más graves, por lo que no se busca proporcionar esa dosis.
Algunas reacciones son parecidas a los síntomas del coronavirus, pero son temporales, durando aproximadamente un día y ocurren justo después de la inyección, señalaron los investigadores.
“Es un pequeño precio que pagar por la protección contra el COVID”, dijo el doctor William Schaffner, del Centro Médico de la Universidad de Vanderbilt, un experto en vacunas que no participó en el estudio.
Dijo que los resultados anunciados son “un buen primer paso” y que confiaba en que las pruebas finales puedan brindar respuestas sobre su seguridad y efectividad para comienzos del próximo año.
“Sería maravilloso. Pero eso es asumiendo que todo sale conforme a lo planeado», advirtió Schaffner.
Además, los resultados del martes únicamente incluyeron a adultos jóvenes. La etapa inicial de pruebas se expandió posteriormente para incluir a decenas de adultos mayores, el grupo de mayor riesgo a los efectos del COVID-19. Esos resultados aún no se han dado a conocer, pero ya están siendo evaluados por los reguladores, y Fauci dijo que las pruebas finales incluirán a adultos mayores y a personas con padecimientos crónicos que los vuelven más vulnerables a los efectos del virus, así como poblaciones de personas de raza negra e hispanas, que también han resultado sumamente afectadas.
Alrededor de una veintena de posibles vacunas contra el COVID-19 se encuentran en distintas etapas de prueba en todo el mundo. Candidatas desarrolladas en China y en la Universidad de Oxford, en Gran Bretaña, también están por ingresar a las etapas finales.
El estudio con 30.000 personas será el más grande del mundo hasta la fecha en la búsqueda de una posible vacuna contra el COVID-19. Y la vacuna desarrollada por los NIH no es la única que se dispone a realizar pruebas de tal magnitud en Estados Unidos, pruebas que son fundamentales para detectar efectos secundarios inusuales. El gobierno planea estudios de tamaño similar para la vacuna de Oxford y una de Johnson & Johnson. Pfizer Inc planea su propio estudio por separado.
Las personas ya pueden empezar a ofrecerse como voluntarias para los distintos estudios.
La gente cree que “es una carrera con un solo ganador”, dijo Fauci, director del Instituto Nacional de Alergias y Enfermedades Infecciosas de los NIH. “Necesitamos múltiples vacunas. Necesitamos vacunas para todo el mundo, no sólo para nuestro país”.
Gobiernos de todo el mundo ya están invirtiendo para adquirir cientos de millones de dosis de los distintos candidatos, con la esperanza de acelerar el proceso de inoculación en caso de que se demuestre su efectividad.
Fuente: AP
14 de julio 2020 /
Moderna anunció que su vacuna contra el coronavirus produjo anticuerpos que neutralizaron la enfermedad
El laboratorio estadounidense Moderna anunció este martes que su vacuna contra el nuevo coronavirus produjo anticuerpos suficientes para neutralizar la enfermedad en los pacientes que recibieron la dosis.
Los resultados, publicados este martes en el New England Journal of Medicine, se desprenden de la etapa inicial de pruebas de la vacuna, llevada a cabo por Moderna en 45 voluntarios en el mes de marzo.
“Sin importar la manera en que se analice, estas son buenas noticias”, celebró el principal epidemiólogo de la Casa Blanca, Anthony Fauci, en diálogo con The Associated Press.
El anuncio tiene lugar el mismo día en el que la compañía farmacéutica anunció que iniciará la última etapa de pruebas alrededor del 27 de julio. Las vacunas serán administradas a 30.000 personas en 87 locaciones distintas a lo largo de Estados Unidos.
Los sujetos del ensayo ayudarán a comparar la vacuna con inyecciones de placebo y a evaluar si dos dosis de la vacuna, conocida como ARNm-1273, confirmarán los resultados del ensayo inicial y evitarán que las personas se contagien de Covid-19.
A diferencia de las vacunas tradicionales, que inyectan un virus debilitado o inactivo, o un fragmento de virus, para desencadenar una respuesta inmune, el producto Moderna utiliza material genético llamado ARN mensajero para hacer que las células produzcan la proteína espiga del coronavirus.
Infobae.-
La vacuna COVID-19 enfrenta el desafío de la confianza
WASHINGTON D.C. – La economía no se recuperará completamente hasta que esté disponible una vacuna contra la COVID-19, dicen los expertos.
Pero una vez que haya una vacuna disponible, las encuestas muestran que entre un cuarto y un tercio de los estadounidenses no planean obtenerla.
Eso significa poner fin a la pandemia, y hacer que las personas vuelvan a trabajar no es solo un desafío de ciencia médica. También es un desafío de las ciencias sociales.
Y aunque se están destinando miles de millones de dólares para resolver los problemas médicos, ninguno de ellos está destinado a abordar los problemas sociales, según un nuevo informe.
«No se puede tener una vacuna clínicamente exitosa. Debe tener una vacuna socialmente aceptable», dijo la coautora Monica Schoch-Spana, antropóloga cultural y académica del Centro Johns Hopkins para la Seguridad de la Salud.
Los científicos se están moviendo a una velocidad sin precedentes para desarrollar una vacuna segura y efectiva contra el coronavirus que causa COVID-19. Pero «no había suficiente previsión sobre la importancia de comprender los factores humanos», dijo Schoch-Spana.
Entonces ella y 22 coautores, incluidos destacados epidemiólogos, vacunólogos y científicos sociales, elaboraron el informe para mostrar dónde llenar los vacíos.
«A la luz de las altas apuestas y el ambiente social cargado, deben tomarse medidas adicionales», dijo.
Políticamente cargado
Los opositores a las vacunas han sido «muy, muy efectivos al conectar su movimiento antivacunas con algunos de los problemas políticos» en torno al COVID-19, protestando contra los bloqueos y negándose a usar máscaras, señaló LJ Tan, copresidente del National Adult and Influenza, cumbre de inmunización, una coalición pública y privada de defensa de la vacuna.
Algunos de los mensajes de la administración Trump tampoco han ayudado a generar confianza, dijo Schoch-Spana.
Por ejemplo, nombrar el programa de vacuna Operation Warp Speed da la impresión de que la rapidez es más importante que la seguridad.

La administración ha socavado a los expertos médicos al continuar insistiendo en que el medicamento hidroxicloroquina es efectivo contra la COVID-19 cuando los estudios estándar han encontrado que no lo es. Sugerir luz ultravioleta o lejía como tratamientos tampoco ha ayudado, según el informe de Schoch-Spana.
Una encuesta encontró que un respaldo del presidente Donald Trump haría que el 36 por ciento de los encuestados sea menos propenso a recibir una vacuna, en comparación con el 14 por ciento que sería más probable.
Epidemiología de peluquería
Las comunidades de color que se ven afectadas de manera desproporcionada por COVID-19 también son las más reticentes a vacunarse. Las encuestas han encontrado que del 25 al 44 por ciento de los afroamericanos dicen que no recibirían una vacuna.
Es en parte el resultado de experimentos médicos poco éticos en afroamericanos en el siglo XX, «un legado de malversación y mala práctica en la desconfianza actual», dijo Schoch-Spana, además de la discriminación actual que enfrentan del sistema de salud.
Los funcionarios de salud están superando la desconfianza al conectarse con organizaciones sin fines de lucro locales, iglesias, grupos comunitarios, incluso peluquerías, que pueden ser campeones de la vacunación.
«Esos lugares son donde las personas se congregan y comparten información y, por cierto, toman decisiones de salud», dijo Schoch-Spana.
Con la próxima temporada de influenza, los funcionarios de salud tienen como objetivo aumentar esos y otros canales. El objetivo, como dice Tan, es eliminar la gripe de la ecuación porque la gripe estacional además de una segunda ola de COVID-19 llevaría al sistema de salud al borde.
«Tenemos infraestructura y sistemas existentes que sabemos que funcionan, pero no funcionan bien», agregó. Las comunidades de color reciben vacunas contra la gripe a tasas más bajas que otros grupos. Si los funcionarios pueden mejorar esos sistemas, también pueden aprovecharlos para COIVD-19, dijo Tan.
Sin persuasión
Es probable que conectarse con miembros de la comunidad de confianza sea más efectivo que las campañas educativas dirigidas a aumentar la confianza en las vacunas o atraer el sentido de altruismo de las personas, según el profesor de comportamiento de salud de la Universidad de Carolina del Norte en Chapel Hill, Noel Brewer.
«La investigación es bastante clara de que los enfoques de persuasión no son tan efectivos para la vacunación», dijo Brewer, coautor de un informe separado sobre la vacilación de la vacuna.
«Lo que es efectivo para aumentar la vacunación es establecer sistemas que sean fáciles de usar y lleguen a muchas personas», agregó.
Eso podría incluir la entrega de vacunas en lugares inusuales, como iglesias, centros comunitarios y clínicas móviles, dijo Schoch-Spana.
«No es suficiente ir a las farmacias convenientes de la comunidad», señaló. «También se trata de ir a lugares a los que las personas puedan acceder fácilmente y sentirse cómodas, seguras y familiares».
Cuando llega una vacuna, no habrá suficiente para todos, al menos inicialmente.
«Por lo tanto, deben tomarse decisiones sobre quién debe hacer cola primero para ese conjunto limitado de dosis», dijo Schoch-Spana. «Esa no es solo una pregunta técnica. También es una pregunta que se basa en los valores sociales».
En el entorno político actual, esas decisiones deben tomarse con transparencia y responsabilidad, dijo. «Los sistemas tienen que construirse para que sean justos, y las personas deben reconocer que son justos».
Podría haber ventajas adicionales para hacerlo bien, agregó.
«Si hacemos bien este programa de vacunación, no solo protegeremos la salud de las personas», dijo Schoch-Spana. «Recuperaremos la confianza de las personas en instituciones como el gobierno y la salud pública y la ciencia de las vacunas».
Fuente: VOA
¿Qué es el rastreo de contactos y cómo funciona con virus?
¿Qué es el rastreo de contactos y cómo funciona con el COVID-19?
El objetivo del seguimiento de los contagiados es alertar a las personas que podrían haber estado expuestas a alguien con coronavirus, y evitar que lo transmitan a otros. Expertos en salud dicen que el rastreo de contactos es clave para contener el virus y permitir las reaperturas con una mayor seguridad.
Pero el proceso no es fácil.
Cuando una persona da positivo al virus, un rastreador de contactos se pone en contacto con ella e intenta determinar dónde ha estado y con quién.
La atención se centra en los contactos cercanos o en la gente que estuvo a unos dos metros (seis pies) de distancia de la persona infectada por al menos 10 minutos. A esas personas se les pedirá que se aíslen, se automonitoreen para detectar síntomas y se sometan a una prueba si fuese necesario.
En aquellos casos que muestren síntomas, el proceso de seguimiento comenzaría de nuevo.
El rastreo de contactos se hace de distintas formas en todo el mundo. Pero un problema común es determinar con quien ha estado una persona, algo que se complica si se reanudan las reuniones con amigos y familia y a medida que los bares, restaurantes y otros establecimientos recuperan la actividad.
Las autoridades sanitarias también podrían verse desbordadas de casos. En Estados Unidos, por ejemplo, los departamentos de salud locales confían en mensajes de texto automatizados para alertar a la población que pudo haber estado expuesta a una persona infectada. Los funcionarios prefieren llamar a la gente si es posible porque puede ayudar a generar confianza. Pero algunos no llegan a responder a los llamados o mensajes.
Además hay presión para actuar rápido. En un escenario ideal, la mayoría de los contactos de una persona deberían ser avisados en el plazo de un día.
Fuente: AP
13 de julio 2020 /
Miami es el centro de la pandemia. La situación es tan dramática como lo fue en Wuhan
Expertos médicos advirtieron que la propagación del coronavirus en el condado Miami-Dade es tan crítica como se observó en la ciudad china de Wuhan, cuna de la pandemia de COVID-19, e hicieron un llamado a los residentes para que cumplan estrictamente con el uso de las máscaras y mantener el distanciamiento social para frenar el vertiginoso avance del virus.
Seis doctores y el alcalde de Miami-Dade, Carlos Giménez, dieron detalles de la situación en una conferencia de prensa virtual, un día después de que Florida batió un récord en Estados Unidos al registrar 15,300 nuevos casos de coronavirus en un día, la mayor cifra de contagios en 24 horas desde que estalló la pandemia en marzo.
“Miami es ahora el epicentro del virus. Lo que estábamos viendo en Wuhan hace cinco meses, ahora lo estamos viendo aquí”, dijo Lilian M. Abbo, especialista en enfermedades infecciosas del University of Miami Health System.
Florida registró el lunes 12,624 contagios adicionales, lo que aumentó a 282,435 las infecciones en el estado y Miami-Dade reportó 3,269 contagios adicionales, para un total de 67,713 casos, de acuerdo con las cifras del departamento estatal de salud.
La tendencia de aumentos en los casos confirmados de coronavirus en el estado se han mantenido durante varias semanas.
Abbo reiteró que “en estos momentos, Florida es el epicentro de la pandemia en Estados Unidos, al registrar el mayor número de casos confirmados [en un día]” y en los condados Miami-Dade, Broward y Palm Beach hay un alto porcentaje de pacientes contagiados con COVID-19 hospitalizados en cuidados médicos e intensivos, una situación que calificó de “sumamente preocupante”.
Los datos sobre la hospitalización es una de las herramientas que los funcionarios usan para determinar el estado de los contagios.
La Agencia para la Administración de Atención Médica (AHCA), que suministra esa información actualizada a nivel estatal y de condado, indicó que había 8,051 personas hospitalizadas el lunes a las 2 p.m.
Ese número representa un significativo incremento de 608 personas hospitalizadas adicionales frente a la cifra del mediodía del domingo, de 7,451, un alza de 197 con respecto al sábado.
Mientras que según los datos del New Normal Dashboard de Miami-Dade, 2,023 personas estaban hospitalizadas el lunes en este condado, 125 pacientes más que el día anterior.

Carlos Migoya, presidente y director ejecutivo del Jackson Health System, dijo que la proporción de pacientes con COVID-19 en los hospitales podría incrementarse las próximas dos o tres semanas.
“Si esto llega a estar fuera de control y hay demasiadas infecciones, estaríamos en problemas. Por eso el alcalde y los médicos estamos hablando de lo importante que es que todos usen las máscaras y guarden la distancia social”, dijo Migoya que también estuvo en la conferencia de prensa.
USE LA MÁSCARA Y QUÉDESE EN CASA
El alcalde Carlos Giménez se unió al llamado de los médicos para que las personas cumplan con las reglas y de esa manera contribuyan a frenar el avance constante del coronavirus en el condado.
“Lo número uno para reducir esto son las precauciones que tomamos como individuos. El virus no se va a ir a menos que cambiemos nuestro comportamiento”, dijo.
Advirtió que las personas no se están tomando con seriedad el virus, no están usando las máscaras, ni manteniendo el distanciamiento social, además de realizar fiestas y eventos sociales, lo que contribuye con el contagio.
“Todo el mundo está asumiendo que por ser una persona su amigo, no tiene el virus. Nosotros tenemos que asumir que todo el mundo tiene el virus. Tenemos que actuar de una manera mucho más responsable, ponernos nuestras máscaras y mantener la distancia social y si lo hacemos podemos bajar este nivel de contagio”, dijo Giménez.
Si las personas mantienen el actual comportamiento, dijo el alcalde, es posible que se vea obligado a tomar otras medidas que “yo no deseo, ni nadie y que haría daño a la economía”.
Para el director de la División de Salud Ambiental del Departamento de Salud de Miami-Dade, Samir Elmir, el problema de los contagios es “fácil de resolver” si se siguen las medidas de salud pública impuestas en el condado.
Elmir precisó que la población debe “asumir que todas las personas en nuestra comunidad tienen el virus” y actuar sobre esa noción para protegerse.
Abbor reforzó las recomendaciones de Giménez y Elmir diciendo que todos tienen la obligación de seguir las reglas, que son “muy sencillas: quedarse en sus casas, uso de las máscaras y el distanciamiento social”.
En este momento, resaltó, el 25% de la población o más ha dado positiva al coronavirus, el otro porcentaje está asintomático infectando a otras personas, por ello se necesitan, además de hacer más pruebas de COVID-19 realizar cambios en la conducta de las personas en cuanto al cumplimiento de las reglas.
Y aunque se está llevando a cabo el rastreo de contactos en los hospitales, dijo que no era un procedimiento muy fácil de efectuarlo, de allí la importancia de seguir las medidas sanitarias para combatir el virus.
En cuanto al cierre de los restaurantes, la doctora Aileen Marty, especialista en enfermedades infecciosas de la Universidad Internacional de Florida (FIU), explicó que tener que quitarse la máscara para comer es un factor peligroso en la transmisión del virus a través del aire, pues al ser un espacio cerrado, se acumulan más partículas de la enfermedad.
“Es sumamente importante entender que en un espacio cerrado, como en el interior de los restaurantes, al quitarse la máscara empieza a aumentar la concentración de virus en un nivel que es peligroso”, explicó.
Fuente: El Nuevo Herald
América Latina se convirtió en la segunda región del mundo con más muertes por coronavirus
América Latina y el Caribe se convirtió este lunes en la segunda región más afectada del mundo por el nuevo coronavirus en número de muertos detrás de Europa, donde el reconfinamiento de una zona de España debido a un repunte de casos quedó paralizado por la justicia.
Con 144.758 muertos declarados el 13 de julio a las 8 GMT, la región supera el saldo de Estados Unidos y Canadá (144.023 decesos acumulados), y se ubica detrás de Europa, que registra 202.505 muertos, según un recuento de la AFP.
Brasil es el país más afectado de la región y el segundo del mundo, con 72.100 decesos y más de 1,8 millones de contagios, entre ellos el presidente Jair Bolsonaro.
México anunció el domingo que el virus había causado 35.006 víctimas fatales, situando al país por delante de Italia en número de decesos (34.954, de acuerdo con cifras de la AFP). “La epidemia sigue activa y sigue en crecimiento, pero la velocidad en la que va en crecimiento es cada vez más lenta”, apuntó sin embargo el subsecretario de Salud y encargado de la estrategia contra la pandemia en México
En el lista, siguen Perú (11.870 muertes), Chile (6.979), Colombia (5.426) y Ecuador (5.047).
En Bolivia, el titular de Economía Oscar Ortiz anunció que contrajo el coronavirus, convirtiéndose en el cuarto ministro contagiado, mientras la presidenta Jeanine Añez, también permanece aislada por la covid-19.
Por su parte, Argentina superó los 100.000 casos, con el Área Metropolitana de Buenos Aires como foco del 95% de los contagios de todo el país.
Guatemala anunció que mantiene el toque de queda parcial, vigente desde el 22 de marzo, aunque algunos poblados ya podrán levantar las medidas contra el nuevo coronavirus.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ZKEKUP5E7ZGGDJCCN6N737PLVE.jpg) La pandemia en Ciudad de México (El Universal via ZUMA Wire/dpa)
La pandemia en Ciudad de México (El Universal via ZUMA Wire/dpa)
– Reconfinamiento en suspenso –
A nivel mundial, la Covid-19 ha causado más de 568.000 muertos y casi 13 millones de contagios, según el balance de AFP.
En algunos países que ya habían avanzado en las etapas de desconfinamiento, los gobiernos están haciendo marcha atrás ante los rebrotes de la enfermedad.
Estados Unidos es de lejos el país más golpeado por la pandemia, con más de 135.000 fallecidos y 3,3 millones de contagios. El número de casos se ha disparado en las últimas semanas en el país, alcanzando un récord de 66.528 en 24 horas el sábado.
El aumento en los casos ha obligado a algunos gobernadores a dar marcha atrás en su decisión de reabrir las economías de sus estados y a aceptar el uso de mascarillas. El gobierno del presidente Donald Trump volvió a presionar el domingo por la reapertura completa de las escuelas en el otoño boreal a pesar de la expansión de la pandemia.
En España, los habitantes de la ciudad de Lérida y siete comunas que la rodean en Cataluña (noreste) tenían que mantener un confinamiento domiciliario a partir de este lunes, pero un tribunal puso en suspenso la medida.
Por su parte, la Autoridad Palestina anunció la aplicación de un toque de queda cotidiano nocturno y completo los fines de semana durante dos semanas para luchar contra el virus tras un aumento en el número de casos.
Hungría prohibirá a partir del martes el acceso a su territorio de viajeros de países latinoamericanos, africanos, de la mayoría de los asiáticos y algunos europeos, ante el aumento de la propagación del coronavirus en el mundo.
“Tenemos que preservar nuestra seguridad para que el virus no entre desde el extranjero. La tasa de infección en nuestro país es baja y queremos que continúe”, dijo el jefe del gabinete del primer ministro Viktor Orban, Gergely Gulyas, a la prensa.
(Con información de AFP)
Funcionario de Casa Blanca: virus «no está fuera de control»
Un miembro de la comisión anti coronavirus de la Casa Blanca indicó el domingo que a pesar de un aumento de casos en el país, la situación “no está fuera de control”.
Brett Giroir agregó que se requerirá de “mucho esfuerzo y todos tendrán que poner de su parte” para combatir la pandemia.
Y el secretario general del Departamento de Salud y Servicios Humanos dijo que “necesitamos que la gente use mascarillas en público. Es absolutamente esencial”.
En el programa “This Week” de la ABC, Giroir dijo que a los funcionarios les gustaría ver que un 90% de las personas utilice mascarillas en áreas públicas de regiones susceptibles.
“Si no tenemos eso, no tendremos control sobre el virus” y no hay desventajas de usar una mascarilla, agregó.
Cuando le preguntaron a Giroir si los estados que tienen un aumento de casos deberían considerar cuarentenas más estrictas, respondió: “Todo debe estar sobre la mesa”.
Y al ver hacia el futuro, señaló que es posible que la situación “empeore en el otoño” y considera que entonces “necesitaremos decenas de millones de pruebas más al mes”. También indicó que hay datos de que las personas pueden tener tanto influenza como COVID-19 al mismo tiempo y “eso realmente no es bueno”.
Fuente: AP
12 de Julio 2020 /
EEUU registró un nuevo récord diario con 66.528 contagios de covid-19
Estados Unidos, el país más afectado por el coronavirus, registró el sábado 66.528 nuevos casos; un nuevo récord diario, según un recuento de la Universidad Johns Hopkins.
Estados Unidos llegó a un total de 3.242.073 infecciones, señaló la universidad con sede en Baltimore en sus últimos datos, divulgados a las 00H30 GMT del domingo. La cifra de muertos se elevó a 134.729, con 760 fallecimientos adicionales.
En cuatro de los últimos cinco días fueron contabilizados más de 60.000 nuevos casos por día.
El sábado, el presidente Donald Trump se colocó por primera vez una máscara facial en público, cediendo a una intensa presión en ese sentido para dar un ejemplo de salud pública.
Lo hizo mientras caminaba por el hospital militar Walter Reed, en las afueras de Washington, donde visitó a veteranos de guerra heridos.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/MFJNVR5ARAM3EKZJEHPZDNMRWY.jpg) El presidente Donald Trump usa un mascarilla por primera vez en público
El presidente Donald Trump usa un mascarilla por primera vez en público
Informes de prensa de esta semana indicaron que sus asesores prácticamente le rogaron al presidente que cediera y usara un tapabocas en público y se dejara fotografiar con él, en momentos en que los casos de coronavirus se disparan en algunas regiones del país.
Entre los estados más afectados figura Florida, con 10.360 nuevas infecciones y 95 muertes adicionales. A pesar de ello, Disney World reabrió el sábado dos de sus cuatro parques temáticos ubicados en Orlando.
Los visitantes habían reservado sus boletos con anticipación, lo que permitió a Disney controlar la cantidad público con el fin de respetar normas de distanciamiento social, que la empresa estableció en dos metros entre cada persona, tanto en las atracciones como en las tiendas.
Los visitantes debían someterse a controles de temperatura y el desinfectante para manos estaba ampliamente disponible.
Bajo estrictas medidas de seguridad, las puertas de Magic Kingdom y Animal Kingdom se abrieron para el público en general. La mayoría de las atracciones están disponibles para quienes cumplan con medidas como llevar tapaboca en todo momento, no usar efectivo para pagar y someterse a controles de temperatura.
La magia de Disney y de personajes como Mickey Mouse y Jack Sparrow volvieron a brillar en Florida este sábado con la reapertura de dos de los parques temáticos de Orlando. Bajo estrictas medidas de seguridad, las puertas de Magic Kingdom y Animal Kingdom se abrieron este sábado para el público en general, mientras que las de EPCOT y Disney Hollywood Studio harán lo propio el próximo 15 de julio siguiendo “una estrategia por fases” derivada de la experiencia obtenida en los parques de Shanghai y Hong Kong. Los seguidores más acérrimos del mundo Disney con un pase anual pudieron acceder el jueves 9 de julio a los dos parques.
Antes de Disney, abrieron Universal, SeaWorld y otros parques temáticos de Orlando que estuvieron cerrados más de tres meses.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/DOLM222YRBGIRCF37EYKHPBUVQ.jpg) Reapertura de Disney en Orlando
Reapertura de Disney en Orlando
La mayoría de las atracciones de Magic Kingdom y Animal Kingdom están disponibles para quienes cumplan con medidas como llevar mascarilla en todo momento si tienen más de dos años de edad, no usar efectivo para pagar y someterse a controles de temperatura. Además, el número diario de visitantes está sujeto a límites.
Los restaurantes, las tiendas y los medios de transporte del interior de los parques, donde “se han incrementado los procedimientos de limpieza”, también tienen limitada su capacidad para cumplir con las recomendaciones de los Centros para el Control y Prevención de Enfermedades (CDC) de Estados Unidos y cuentan con barreras físicas para proteger a los visitantes.
Walt Disney World espera que durante los primeros días los parques estén al máximo de la capacidad establecida, ya que el pasado mes de junio se agotaron las entradas de la reapertura pocas horas después de que se activara el sistema de reservas.
Una de las novedades de la reapertura es la nueva versión del festival de comida Epcot International Food & Wine, que se realizará a partir del 15 de julio y se mantendrá durante el verano y el otoño, para que los visitantes disfruten de comidas de todo el mundo cumpliendo con las medidas de seguridad.
11 de Julio 2020/
Radiografía del nuevo crecimiento del coronavirus en Estados Unidos: cuáles son los estados más afectados y por qué no suben tanto las muertes
Los Estados Unidos habían empezado a recuperar el optimismo a mediados de mayo. Luego de registrar el 21 de abril un récord de 2.749 muertes por Covid-19 en 24 horas, y más de 39.000 contagios en una jornada tres días más tarde, ambas curvas empezaron a descender de manera sostenida.
El 10 de junio, el promedio semanal de nuevos casos diarios cayó a 21.317, casi un 50% menos que en su punto máximo. En ese momento, la media de decesos estaba en 834, la tercera parte de lo que había llegado a ser. Lo peor de la pandemia parecía superado.
Es difícil encontrar un mejor indicador de optimismo en los Estados Unidos que las cotizaciones de Wall Street. Los supuestos en los que se basan los inversores para tener confianza en el futuro pueden ser extremadamente endebles, pero no hay dudas de que son un buen parámetro del humor de los agentes económicos. El índice Dow Jones, que se había desplomado 36% entre el 21 de febrero y el 23 de marzo, tras comprobar que el país no se iba a salvar de la pandemia, subió 19% entre el 13 de mayo y el 8 de junio.
Es que también parecía quedar atrás lo peor de la crisis económica. El desempleo, que entre febrero y abril había trepado de 3,5% a 14,7% –el mayor salto de la historia–, bajó en mayo a 13,3% y en junio a 11,1%, de la mano de la reapertura de la mayoría de los estados.
Sin embargo, el coronavirus demostró ser un hueso duro de roer. El 10 de junio comenzó un alza en las infecciones que dejó chico al pico anterior: este viernes se superaron por primera vez los 70.000 casos en 24 horas. Es cierto que el promedio semanal de muertes por Covid-19 se mantiene por debajo de las 700 diarias, pero retomó la senda alcista en los últimos días y todo indica que va a seguir subiendo en las próximas semanas, aunque no está claro cuánto.
No sorprende que con estos números haya regresado el pesimismo. Entre el 8 de junio y el 10 de julio el Dow Jones retrocedió 5%, y muchos de los estados que habían relajado las restricciones sociales decidieron restablecerlas. Aún es temprano para anticipar el alcance de esta nueva escalada, pero son cada vez más sólidas las evidencias de que la pandemia está lejos de terminar.
¿Una segunda ola?
La interpretación inicial que se hizo de este repunte en las infecciones es que los Estados Unidos estaban entrando en la tan anticipada “segunda ola” de la pandemia. No obstante, el concepto es incorrecto, porque supondría que el virus se fue por un tiempo y luego regresó a los mismos lugares en los que había impactado al comienzo. No es lo que está pasando.
“Yo no llamaría a esto una segunda ola. Creo que esto es una continuación de la primera. Nunca tuvimos esa interrupción de las infecciones como se vio con la pandemia de gripe de 1918 o en la de 2009. Pero ciertamente estamos viendo un aumento en el número de casos en varios estados”, explicó Sonja A. Rasmussen, profesora de los Departamentos de Pediatría y Epidemiología de la Universidad de Florida, consultada por Infobae.
Si se mira el mapa que muestra la distribución del total de personas fallecidas por Covid-19 se ve que hay un foco rojo muy claro en el nordeste, que tiene a Nueva York en el centro, con más de 32.300 muertes. Alrededor están Nueva Jersey, con 15.500 –1.730 por millón de habitantes, máximo nacional–; Connecticut, con 4.300 –1.210 por millón, tercero después de Nueva York–; y Massachusetts, con 8.200 –1.190 por millón, el cuarto más alto–.
Muy distinto es el mapa que muestra el número de nuevas infecciones por estado, donde el nordeste aparece apagado. Es que Nueva York, que el 10 de abril superaba los 10.000 contagios por día (promedio semanal), se mantiene desde mediados de junio por debajo de los 1.000. Los decesos, que habían llegado a 920 por día, descendieron a una media semanal de 26 este viernes.
Nueva Jersey pasó en el mismo período de más de 3.500 infecciones cada 24 horas a poco más de 300, y de 315 muertes a 46. Massachusetts, de 2.475 contagios a 212, y de 172 decesos a 21. Connecticut, de 1.102 casos a 82, y de 104 víctimas fatales a solo dos. Illinois, pasó de 2.335 a 861, y de 116 a 19. Y Michigan, de 1.759 a 501, y de 129 a diez.
“Al principio, la epidemia se centró en Nueva York y Nueva Jersey, y California se salvó en gran medida. Esta vez vemos enormes aumentos en Texas y Florida, lo que nos dice que el verano y el clima cálido no nos van a proteger del virus como algunos esperaban”, dijo a Infobae Travis Porco, profesor de la División de Medicina Preventiva y Salud Pública de la Universidad de California en San Francisco (UCSF).
Los focos en el segundo mapa están en la costa oeste, con California; en el sur, con Texas; y en el sudeste, con Florida. Son los tres estados más poblados del país, pero ninguno había registrado demasiada circulación viral meses atrás. Por eso, más que una segunda ola, hay una continuidad de la primera, que termina de avanzar con fuerza en donde antes no había podido penetrar del todo.
“Esta fase es más difusa, se extiende por el sur y suroeste del país e involucra a muchísimos jóvenes. En el oeste, desde California hasta Washington, el brote es predominantemente en las poblaciones latinas: trabajadores esenciales, que viven en hogares densamente habitados, que tienen que salir a trabajar todos los días”, indicó George Rutherford, profesor de epidemiología y bioestadística de la UCFS, en diálogo con Infobae.
El estado más afectado es Florida, que mientras Nueva York superaba los 10.000 contagios diarios apenas sobrepasaba los 1.000, pero llegó esta semana a 9.365. California, que recién a fines de mayo pasó los 2.000 por día, ya está casi en 8.000. Texas, que hace un mes promediaba 1.714 cada 24 horas, se está acercando ahora a los 9.000.
La misma tendencia se está viendo en otros estados del sur, tanto del oeste como del este, aunque las cifras no impactan tanto porque tienen menos habitantes. Pero Arizona saltó en poco más de un mes de 460 casos por día a 3.500; Georgia, de 727 a 2.960; Carolina del Norte, de 704 a 1.560; Carolina del Sur, de 214 a 1.500; Louisiana, de 363 a 1.620; Tennessee, de 397 a 1.540; y Alabama, de 448 a 1.230.
“En estas áreas continuaba la transmisión de Covid-19 en el momento en que los estados se abrieron —dijo Rasmussen—. A medida que las personas comenzaron a estar en contacto unas con otras nuevamente, sin distanciamiento social y sin usar cobertores faciales, el virus fue capaz de propagarse rápidamente”.
La ola llegó más tarde a estos estados porque cuando decretaron la cancelación de eventos masivos y el cierre de ciertos comercios, y pidieron a los ciudadanos que se queden en sus casas, el coronavirus no había circulado demasiado. Nueva York impuso medidas similares con pocos días de diferencia a mediados de marzo, pero ya era tarde. A nadie debiera llamarle la atención que el epicentro del capitalismo global estuviera recibiendo a miles de personas contagiadas desde mucho tiempo antes.
Pero así como Nueva York no sufrió ningún rebrote tras comenzar el proceso de reapertura, en California, Texas, Florida y Arizona, entre otros, los casos se dispararon poco después de que se terminara el confinamiento. Los cuatro tuvieron que volver a imponer muchas de las medidas que habían levantado. El ejemplo más penoso es el de Greg Abbott, el gobernador republicano de Texas, que tras oponerse firmemente a la obligatoriedad del uso de tapabocas, dio marcha atrás y lo dispuso la semana pasada a través de una orden ejecutiva.
“Hemos tenido mucho activismo en contra de los esfuerzos para controlar la enfermedad —dijo Porco—. Hay mucha gente en contra del distanciamiento social, de las órdenes de permanecer en casa e incluso del uso de máscaras. En California tuvimos dirigentes empresariales que amenazaron con trasladar sus fábricas fuera del estado si no se les permitía reabrir. Estos factores han contribuido sin duda a la situación actual, en la que el coronavirus nos está derrotando”.
Si se imponen a tiempo, las cuarentenas pueden ser muy efectivas para posponer el contagio generalizado, pero no para hacerlo desaparecer. Porque una vez que se relajan las restricciones –por decisión de los gobiernos, o porque los ciudadanos deciden que ya fue suficiente–, el virus empieza a circular y a contagiar.
La única fórmula para impedirlo parece ser la combinación de una altísima disciplina social con un trabajo muy sofisticado de rastreo, testeo y aislamiento de casos sospechosos por parte del estado. Algo realizable en países y en regiones chicas –sobran los ejemplos, desde Uruguay hasta Noruega–, pero muy difícil en naciones grandes y muy pobladas que no sean Alemania.
“Si no se toman medidas para controlar la propagación, el virus infectará a un gran porcentaje de la población, ya que se propaga fácilmente y es nuevo, por lo que no tenemos ninguna exposición previa o inmunidad. Si podemos llegar a un punto en el que las personas usen máscaras de manera consistente y correcta, y practiquen activamente el distanciamiento social y eviten las actividades de riesgo, entonces podremos prevenir grandes brotes. Esto no significa necesariamente cerrar todo durante un largo período de tiempo, pero sí significa ser muy cautelosos a la hora de abrir nuevos negocios y actividades, y vigilar cuidadosamente el efecto de esa apertura en el nivel de los casos”, dijo a Infobae Cindy Prins, profesora de epidemiología de la Universidad de Florida.
De los contagios a las muertes
Hasta ahora, la gran diferencia entre el brote que afectó al nordeste entre marzo y abril, y el que comenzó el mes pasado en el sur, es que a pesar de que se registran incluso más casos por día que antes, están muriendo muchas personas menos. En abril, cuando había 30.000 nuevas infecciones por día en todo el país, se registraban más de 2.000 decesos. En cambio, ahora, con más de 60.000 casos diarios, las muertes están por debajo de las 700.
Una primera explicación posible es que el aumento de los contagios es relativamente reciente. Comenzó hace exactamente un mes. Considerando que entre que los pacientes contraen el virus, se agravan los síntomas y eventualmente mueren suelen pasar varias semanas, es muy probable que la curva de fallecidos, que ya empezó a subir, se empine en los próximos días.
“Sabremos más en una semana, si el número de muertes aumenta como se espera, reflejando el retraso entre las infecciones y los decesos”, afirmó Porco.
Es lo que está sucediendo en los estados más calientes. Texas, por ejemplo, que promediaba 21 muertes diarias el 10 de junio, registra ahora 76. En Florida, entre el 20 de junio y el 10 de julio se pasó de 31 a 59. En el mismo lapso, California trepó de 62 a 89. El alza fue de 17 a 42 en Arizona, de siete a 20 en Carolina del Sur y de seis a 13 en Tennessee.
Es verdad que hay estados en los que las muertes están bajando al mismo tiempo que se incrementan los contagios. En Georgia, pasaron de 28 a 16; en Carolina del Norte, de 21 a 12; y en Louisiana, de 32 a 15. Por otro lado, las cifras de los otros, aunque están subiendo, siguen siendo incomparables con las que se veían en Nueva York o en Nueva Jersey.
No obstante, si se conjuga la tendencia alcista con lo reciente que es la suba de casos, cuesta imaginar que la mortalidad se va a mantener tan estable. La comparación con marzo y abril no puede dejar de lado que muchos casos se confirmaban recién cuando llegaban a fase de hospitalización, por lo que no pasaba demasiado tiempo entre la detección y el fallecimiento. Ahora se testea mucho más y los sistemas de prevención están más desarrollados, lo que permite encontrar las infecciones mucho antes.
De todos modos, hay muchas razones para pensar que, posiblemente, las muertes aumenten, pero no tanto como antes. La primera es una continuidad lógica de lo anterior. Si el virus se detecta antes de que se agraven los síntomas, es posible que muchos pacientes puedan salvarse precisamente por ser atendidos en una fase temprana de la enfermedad.
Pero la razón más importante parece ser otra: la edad de los infectados. Más del 80% de las 134.000 personas que murieron de Covid-19 en Estados Unidos tenían más de 65 años. Por eso, si los que se enferman están por debajo de esa franja etaria, el riesgo de que tengan cuadros complejos que terminen en la muerte es mucho menor.
“Parece que estos nuevos casos son más jóvenes que los infectados anteriormente con Covid-19 —dijo Rasmussen—. Eso podría significar que estamos protegiendo mejor a los más vulnerables, las personas mayores o con condiciones subyacentes. Pero me preocupa que estos jóvenes estén en contacto con sus padres y abuelos, y entonces veremos más hospitalizaciones y muertes”.
En Florida, por ejemplo, la edad media de los infectados es 35 años. En California, el 62,5% tiene menos de 50 años, y solo el 12,7% supera los 65. Estos números revelan que la población vulnerable se está exponiendo menos, algo crucial para que la pandemia no sea tan mortífera. Si esta tendencia se mantiene, y los jóvenes pueden permanecer alejados de los mayores, quizás en algunas semanas sea posible recuperar cierto optimismo.
“Estamos viendo una mayor proporción de infecciones en gente más joven, pero desafortunadamente sigue habiendo muchos casos de personas mayores, ya que los contagios están aumentando en general. También parece que estamos viendo una mortalidad algo menor porque ahora entendemos mejor cómo identificar y manejar los casos graves de Covid-19. Pero tenemos que estar atentos a las muertes, porque van a la zaga de los casos en las estadísticas”, concluyó Prins.
Fuente: Infobae.-
10 Julio de 2020 /
Florida registra 11,433 casos adicionales, la segunda cifra diaria más alta desde marzo
El Departamento de Salud de Florida agregó 11,433 pruebas positivas de COVID-19 al conteo de casos confirmados en el estado este viernes, lo cual elevó el número total de personas que han dado positivo a 244,151.
La cifra divulgada el viernes es la segunda más alta que ha registrado el estado. La más alta de casos adicionales en un día es de 11,458 casos adicionales y se registró el sábado pasado.
Otros 93 floridanos han muerto a causa de la enfermedad, lo que eleva el conteo a 4,102. Además, 102 personas más, quienes no son residentes, han muerto en el estado, según las cifras divulgadas por el Departamento. La cifra de muertes más alta que se ha registrado en un día se registró el jueves, cuando el estado agregó 120 muertes adicionales al conteo.
CASOS CONFIRMADOS DE COVID-19 EN FLORIDA
Según las cifras divulgadas el viernes, el 40% de los nuevos casos diagnosticados en las últimas 24 horas corresponden al sureste del estado:
▪ En Miami-Dade: Un total de 58,341 personas han dado positivo a la prueba de COVID-19, un alza de 2,380 contagios con respecto al jueves. Un total de 1,118 residentes han muerto de la enfermedad.
▪ En Broward: Un total de personas 26,705 han dado positivo a la prueba, un alza de 1,604 contagios con respecto al jueves. Un total de 438 residentes han muerto de la enfermedad.
▪ En Palm Beach: Un total de 19,233 personas han dado positivo a la prueba, un alza de 577 contagios con respecto al jueves. Un total de 586 residentes han muerto de la enfermedad.
▪ En Monroe: Un total de 470 personas han dado positivo a la prueba, un alza de 25 contagios con respecto al jueves. Un total de 6 residentes han muerto de la enfermedad.
Las autoridades estatales han vinculado el progresivo aumento de casos con el aumento de pruebas disponibles para diagnosticar el coronavirus. Sin embargo, una reciente investigación del Miami Herald concluyó que hasta el 3 de junio, los nuevos casos en el estado habían estado incrementando desde mediados de mayo y la tendencia no puede atribuirse únicamente a los aumentos en las pruebas.
El Departamento de Salud no divulga información sobre cuantas personas se han recuperado de COVID-19 en el estado.
Pese a que el Departmanto le dijo al Miami Herald que divulgaría información clave sobre la cifra actual de personas que se encuentran hospitalizadas la semana pasado, aún no la ha agregado a su tablero de datos. El martes, el gobernador Ron DeSantis, no quiso decir porque.
Fuente: El Nuevo Herald
Luego de mentir sobre el peligro del salmón, el régimen chino le apuntó ahora al camarón como transmisor del coronavirus
China dijo que muestras de camarones importados dieron positivo al coronavirus, lo que suscita dudas sobre si el patógeno se puede propagar a través de alimentos o productos congelados.
El virus dio positivo tanto en el interior como en el exterior del embalaje de camarones (también llamados gambas), dijo la Administración General de Aduanas de China. Las muestras provenían de tres plantas ecuatorianas y se suspenderán las importaciones de esos procesadores, señaló la agencia.
“El resultado de la prueba no significa que el virus sea contagioso, sino que refleja las lagunas en las regulaciones de seguridad alimentaria de las empresas”, dijo Bi Kexin, que dirige la oficina de seguridad de importación y exportación de alimentos en el departamento de aduanas. “La aduana fortalecerá aún más el control de los orígenes de los alimentos importados de cadena de frío”.
China señaló el mes pasado que el salmón importado podría haber sido el origen del nuevo brote de covid-19 en Beijing, lo que provocó un boicot al pescado mientras que los supermercados retiraban el producto de sus estantes. El régimen también comenzó las pruebas masivas de importaciones de alimentos fríos en puertos y bloqueó los envíos de plantas de carne en el extranjero que informaron de infecciones entre los trabajadores.
La evidencia indica que es extremadamente improbable que el virus se transmita a través de los alimentos, dijo Gorjan Nikolik, director asociado de mariscos en Rabobank.
“Es una típica alerta alimentaria”, señaló. “No creo que dure mucho”.
Bajo riesgo
Las autoridades chinas están de acuerdo con los expertos mundiales acerca del bajo riesgo que representan los alimentos importados en la transmisión del virus, pero ello ha suscitado confusión en el extranjero sobre por qué China haciendo pruebas y suspendiendo envíos.
Las pruebas son “una medida importante para evitar el riesgo de que el virus se transmita desde los canales de alimentos de cadena de frío importados”, dijo Bi. “Es una medida necesaria para proteger la salud de las personas y no trastorna el comercio internacional habitual”.
Los empleados en algunos países siguen trabajando incluso después de infectarse con el virus, lo que aumenta el riesgo de contaminación de los alimentos, dijo Bi. Debido a que hay núcleos epidémicos en algunas instalaciones en el extranjero, China suspendió las importaciones de carne de un total de 23 plantas, entre ellas Brasil, Reino Unido, Estados Unidos y Alemania, señaló Bi.
China es un comprador mucho más mayor de camarón que de salmón, dijo Nikolik, de Rabobank. Las compras chinas están al mismo nivel que las de EE.UU. y Europa, y Ecuador es un proveedor líder, apuntó.
Las autoridades aduaneras de China también analizaron un total de 227.934 muestras y el resto de las muestras fueron negativas, dijo. Los camarones que dieron positivo fueron entregados en los puertos de Dalian y Xiamen y han sido destruidos, aclaró.
La mentira del salmón
A mediados de junio, el régimen había apuntado contra la importación del salmón como posible fuente de transmisión. Sin embargo, las autoridades chinas y noruegas concluyeron que el salmón del país escandinavo posiblemente no fue la fuente de nuevo brote de coronavirus detectado en tablas para picar alimentos de un mercado en Beijing.
Tras una reunión entre funcionarios chinos y noruegos, ambos países concluyeron que el origen del brote no se originó en el pescado procedente de Noruega, de acuerdo al ministro de Pesca, Odd Emil Ingebrigtsen.
“Podemos despejar la incertidumbre y el freno en la exportación de salmones a China”, dijo el funcionario en una video conferencia con periodistas. La reaparición de casos de COVID-19 en la capital china en los últimos seis días ha alterado la vida de muchos residentes y ahora se teme que la capital sea puesta bajo otra cuarentena para evitar más contagios.
Pese a la desmentida, el comercio de salmón sufrió un duro revés en el mercado internacional. Lo mismo podría ocurrir ahora con el supuesto brote originado en envíos ecuatorianos de camarones.
(Con información de Bloomberg y Reuters).-
EEUU registró un nuevo récord de contagios al confirmar más de 65.000 casos de coronavirus en 24 horas
Estados Unidos registró un nuevo récord de contagios por coronavirus en un día este jueves, con más de 65.500 nuevos casos en 24 horas, según reportó la Universidad Johns Hopkins.
El número total de casos registrados de la covid-19 en el país desde el inicio de la pandemia supera los 3,11 millones y el registro anterior data del martes, con más de 60.200 casos.
La preocupación por la expansión del virus sigue en aumento en Estados Unidos, que en las últimas semanas experimenta un brote de infecciones en el sur y el oeste del país y sigue siendo de lejos el país más afectado en términos absolutos.
“Estamos en una situación muy difícil”, dijo este jueves el experto en enfermedades infecciosas Anthony Fauci, asesor de la Casa Blanca sobre la crisis de coronavirus.
La reapertura del país tuvo lugar “omitiendo todos los pasos recomendados. No es la forma correcta de hacerlo, necesitamos repensarlo y hacerlo diferente”, criticó el experto durante una teleconferencia organizada por el medio periodístico político The Hill.
«Los estados deben detener su proceso de desconfinamiento», agregó, sin embargo matizó que no cree necesario «volver a un cierre total».
El presidente Donald Trump minimiza estos registros diarios. “Por enésima vez, la razón por la que tenemos tantos casos, en comparación con otros países que no lo hacen mucho mejor que nosotros, es que testeamos mucho más y mejor”, dijo en Twitter este jueves.
Con 993 muertes por COVID-19 en todo el país, el 7 de julio fue el día de mayor letalidad en el último mes en los Estados Unidos. La tendencia muestra que, a diferencia de lo que sucedió en Asia y en Europa, el control de la pandemia del nuevo coronavirus no va en una dirección única.
Sin embargo, mientras algunos estados como Nueva York, Massachusetts, Washington State y Minnesota avanzan en la reapertura, lo cual lleva alivio a las economías gravemente dañadas por el confinamiento y también a los individuos, otros como Florida, Texas y Arizona sufren el aumento de casos. Eso causa situaciones confusas como, por ejemplo, el anuncio de cerrar gimnasios y restaurantes en el condado de Miami-Dade, que el alcalde Carlos Giménez proclamó el lunes 6 y revirtió el martes 7.
Si se compara el mismo día, 7 de julio, en Nueva York -que fue el punto más golpeado por la epidemia debido a su densidad de población- se realizaron 57.585 pruebas de SARS-CoV-2, de las cuales 692 dieron positivo, lo cual representó el 1,2% del total; en la Florida se realizaron 51.122 tests, de los cuales 9.989 resultaron positivos, lo cual representó el 19,5% del total. El total de muertes por COVID-19 fue de 11 en Nueva York y de 48 en la Florida; las hospitalizaciones no se pueden comparar (841 en Nueva York) porque el Departamento de Salud de la Florida no las cuenta.
En los países que superaron la primera ola de la pandemia y lograron ampliar masivamente su capacidad de hacer análisis del virus, la tasa promedio de infección es del 3%; la Organización Mundial de la Salud (OMS) considera que una tasa superior al 5% es preocupante.
Florida llegó a un máximo de 20,8% el lunes 6. No es el único estado con dos dígitos: en la primera semana de julio el caso más grave fue Arizona, con 26%; Nevada tuvo 16%, Carolina del Sur tuvo 15%, Alabama tuvo 15%, Texas tuvo 14,5%, Mississippi tuvo 14%, Georgia tuvo 13%, Idaho tuvo 11%, Kansas tuvo 10% y Utah tuvo 10%. A mediados de junio sólo cuatro estados de los Estados Unidos llegaba a un porcentaje de infección de dos dígitos.
Debido a su enorme población, los estados más comprometidos con este rebrote de COVID-19 son Florida, Texas y California, aun cuando California no supera el 7% de positivos en sus pruebas. Pero las áreas que impulsan la tendencia al aumento nacional están en Florida y Texas (los condados de Miami-Dade, Broward y Palm Beach; las ciudades de Orlando, Tampa, Jacksonville; las áreas metropolitanas de Houston, Austin y Dallas-Fort Worth) ya que los altos números de Arizona, por ejemplo, se compensan por su cantidad de habitantes comparativamente menor.
Fuente: Infobae.-
09 de julio del 2020 /
La OMS reconoció que el coronavirus puede contagiarse a través del aire
Después de varias advertencias, la Organización Mundial de la Salud (OMS) aceptó este jueves que el COVID-19 podría contagiarse por el aire en algunas circunstancias.
De acuerdo con el diario El País, el organismo internacional actualizó por primera vez desde el 29 de marzo el documento en el que detalla los modos de transmisión del virus para incluir los llamados aerosoles, esas pequeñas partículas que pueden mantener en suspensión unos minutos con carga vírica e infectar a quien la inhale.
El lunes, un grupo de 239 científicos internacionales urgió a la OMS y la comunidad médica internacional a “reconocer la posible transmisión aérea del COVID-19”, en un artículo publicado en la revista Clinical Infectious Diseases de Oxford.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/KBCVZPEMTZC2LMLCI5VLZYGC7Y.jpg) Coronavirus en Honduras. EFE/Gustavo Amador /Archivo
Coronavirus en Honduras. EFE/Gustavo Amador /Archivo
Al respecto de los contagios vía aire, la declaración de la OMS es muy cautelosa, ya que afirman que las pruebas son indirectas. Además, muchos especialistas habían advertido de que alertar del contagio aéreo podría ser malinterpretardo por la población.
Según describe el nuevo documento del organismo, se han observado brotes en “algunos entornos cerrados, como restaurantes, clubes nocturnos, lugares de culto o lugares de trabajo donde la gente puede estar gritando, hablando o cantando”.
“En estos brotes”, se apunta, “no se puede descartar la transmisión de aerosoles, particularmente en estos lugares interiores donde hay espacios abarrotados y con ventilación inadecuada donde las personas infectadas pasan largos períodos de tiempo con otros”.
Locales cerrados, con mala o nula ventilación y mucha gente hablando (cuanto más fuerte, peor) durante un buen rato: esos cuatro factores sumados aparecían como la causa más probable de transmisión en varios brotes estudiados por los epidemiólogos desde los meses de febrero y marzo en distintos lugares del mundo.
Algunos de los casos conocidos son un ensayo de un coro en el que se mantuvo la higiene y la distancia de seguridad, varios brotes en karaokes, un restaurante en el que se contagiaron los comensales de las mesas vecinas, un gimnasio en el que se practicaba zumba, y un viaje en autobús de larga distancia en el que no se utilizaron máscaras faciales ni ventilación.
Los expertos tenían claro que la vía de contagio más plausible eran esos aerosoles, partículas con virus que aguantan en suspensión y que pueden respirarse. Hasta ahora, las autoridades sanitarias solo aceptaban este contagio por aerosoles en los momentos en los que se intuba a los pacientes con COVID-19, de acuerdo a El País, pero no para situaciones habituales entre la ciudadanía.
La OMS, ya criticada por haber tardado en aconsejar el uso de máscaras, fue acusada de no querer admitir las pruebas que apuntan a una propagación por el aire del nuevo coronavirus, que ya ha matado a más de 500 mil personas en seis meses.
El martes, la institución había insistido en que la epidemia “se acelera, y no hemos alcanzado el pico de la pandemia”, en palabras de su director general, Tedros Adhanom Ghebreyesus.
“Aunque el número de fallecidos parece que se ha estabilizado a nivel mundial, en realidad, algunos países han realizado avances significativos en la reducción del número de casos, mientras que en otros los muertos siguen creciendo”, dijo en una rueda de prensa.
Crece temor por crisis hospitalaria en el sur de Florida
Los principales hospitales del sur de la Florida se acercan cada vez más al máximo de su capacidad. Algunos, como el Palmetto General, ya no tienen camas disponibles en su unidad de cuidados intensivos.
La doctora Mary Jo Trepka, profesora y presidenta del Departamento de Epidemiología de la Universidad Internacional de Florida (FIU), alerta sobre la preocupante situación. “Regresamos a donde estábamos antes y posiblemente estamos peor”.
Según explicó, se anticipaba que los casos de coronavirus aumentaran cuando se anunció la reapertura en el sur de la Florida, pero señala que no esperaba que fueran tantos casos. Este miércoles se reportaron cerca de 10,000 casos positivos en el estado.
“No me imaginé que el aumento sería tan grande. Pensaron que, está bien, podemos volver a la normalidad como eran las cosas antes. (Pero) No podemos en este momento”, señaló la Dra. Mary Jo Trepka.
Según la Agencia de Administración de Atención Médica, algunos de los hospitales que se encuentran en una cifra crítica o ya no tienen camas disponibles, en el condado Miami Dade son: Doctor’s Hospital, North Shore Medical Center, Coral Gables Hospital y Homestead Hospital.
En el condado Broward, están: Broward Health North, Plantation General Hospital, Westside Regional Hospital South, Broward Health Coral Springs y Memorial Hospital Miramar.
June Ellis, empleada de la emergencia del Hospital Jackson Memorial, muestra su preocupación. “Continuamos viendo un aumento en los pacientes que dan positivo al COVID 19. Si vienes hoy, verás a muchos pacientes esperando. Están esperando camas arriba”, dijo este miércoles a Telemundo 51.
Mientras, a medida que aumentan los casos de coronavirus, crece la ansiedad de las personas por conocer los resultados más rápido, algo que según las autoridades depende de los laboratorios que procesan estos exámenes.
Pete Sanchez, teniente de bomberos de Miami reafirma que la demanda de pruebas se ha incrementado en los últimos días.
“Hemos visto una demanda más alta en las últimas dos semanas, los números han aumentado bastante”.
Según los bomberos de la ciudad de Miami, la unidad de pruebas móviles, que realiza los exámenes a domicilio con cita previa para las personas que no pueden movilizarse, recibe entre 3 mil y 4 mil llamadas por dia.
Y el Hospital Jackson ya solicitó ayuda de las autoridades estatales, por lo que unos 100 profesionales de la salud para asistir a los pacientes serán enviados en los próximos días.
Fuente: Telemundo
Minorías, más afectadas por COVID en industria cárnica
Un nuevo informe sobre el impacto del coronavirus en los trabajadores de plantas procesadoras de carne en Estados Unidos encontró que 87% de los infectados pertenecían a minorías raciales o étnicas, y que al menos 86 de los trabajadores han fallecido.
En el estudio difundido el martes por los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) fueron examinados más de 16.000 casos de COVID-19 en 239 plantas de 21 estados. El documento permite echar un vistazo a la devastación causada por el virus en las plantas procesadoras de carne de cerdo, res y pollo, pero las cifras pueden no reflejar la magnitud del problema porque Iowa declinó participar en el estudio.
Iowa, el principal productor de cerdo en el país, registró severos brotes de coronavirus en diversas plantas procesadoras.
Según el informe de los CDC, 87% de los casos de coronavirus correspondieron a minorías raciales y étnicas, aun cuando representaban 61% del total de obreros. Las estadísticas muestran que 56% de los infectados eran trabajadores hispanos, 19% obreros negros no hispanos y 12% asiáticos. De acuerdo con las cifras, 13% de los casos fueron de trabajadores blancos, que conformaban el 39% de la fuerza laboral en el estudio.
“Los efectos del COVID-19 en los grupos raciales y étnicos minoritarios aún no son completamente comprendidos; sin embargo, las cifras actuales indican una carga desproporcionada de la enfermedad y de fallecimientos entre esas poblaciones”, dijeron los CDC. “Los esfuerzos actuales para reducir la incidencia y entender mejor los efectos del COVID-19 en la salud de las minorías raciales y étnicas son importantes para garantizar que las de estrategias de prevención en los lugares de trabajo y los mensajes de intervención están diseñados para esos grupos más afectados por el COVID-19”.
La agencia dijo que aproximadamente 9% de los más de 112.600 trabajadores de plantas procesadoras de carne en 14 estados tuvieron la enfermedad que causa el coronavirus. El porcentaje de trabajadores con COVID-19 varió de 3,1% a 24,5% por instalación.
El vicepresidente del sindicato United Food and Commercial Workers Union International, Mark Lauritsen, dijo que los trabajadores necesitan de las más altas normas de seguridad en las plantas procesadoras de carne y otras industrias esenciales.
“Este nuevo informe de los CDC deja claro lo que el UFCW ha venido diciendo desde hace meses. La pandemia de COVID-19 dista de haber terminado y su impacto continúa aumentando entre los trabajadores de primera línea, en especial entre los de minorías”, afirmó. “Los trabajadores estadounidenses simplemente no pueden sobrevivir con el conjunto desigual de medidas aplicadas por una fracción de compañías y estados. Sin una normativa nacional fuerte, millones de trabajadores continúan desprotegidos y vulnerables”.
Una portavoz del Instituto Norteamericano para la Carne, un grupo comercial de la industria, no respondió de momento a un mensaje. La industria del procesamiento de animales emplea a unos 525.000 trabajadores en unas 3.500 instalaciones a nivel nacional.
Fuente: AP
08 de julio del 2020 /
El coronavirus se propaga por el aire: qué se debe hacer ahora
El coronavirus puede quedarse suspendido en el aire durante varias horas si no hay corrientes, y la gente podría contagiarse al inhalar, según sugiere un número cada vez mayor de evidencia científica.
El riesgo es mayor en espacios interiores donde la ventilación es deficiente, lo cual podría ayudar a explicar eventos de superpropagación que se han reportado en plantas de procesamiento de carne, iglesias y restaurantes.
No está muy claro con qué frecuencia se propaga el virus a través de estas diminutas gotículas, o aerosoles, en comparación con las gotas más grandes que se expelen cuando alguien infectado tose o estornuda, o se transmiten a través del contacto con superficies contaminadas, afirmó Linsey Marr, una experta en aerosoles del Instituto Politécnico y Universidad Estatal de Virginia.
Los aerosoles se liberan incluso cuando una persona asintomática exhala, habla o canta, de acuerdo con Marr y más de otros 200 expertos, quienes han detallado la evidencia en una carta abierta a la Organización Mundial de la Salud.
Lo que sí está claro, dicen en la misiva, es que la gente debería intentar minimizar el tiempo que pasa en interiores con personas que no sean de su familia. Las escuelas, los asilos y las empresas deberían considerar añadir nuevos filtros de aire potentes y luces ultravioletas que pueden matar los virus.
A continuación, presentamos algunas respuestas a las preguntas que se suscitan a raíz de la nueva información.
¿Qué significa que un virus se propague por vía aérea?
Para que se considere que un virus se propaga por vía aérea este tendría que mantener viabilidad viral al transportarse por el aire. Para la mayoría de los patógenos es claro si se transmiten de esta manera o no. El virus del VIH, que es demasiado delicado como para sobrevivir fuera del cuerpo, no se queda suspendido en el aire. El sarampión sí se propaga por vía aérea, lo cual lo hace peligroso ya que puede sobrevivir en el aire hasta por dos horas.
En el caso del coronavirus, la definición ha sido más complicada. Los expertos concuerdan en que el virus no recorre grandes distancias ni permanece viable en exteriores. Sin embargo, la evidencia sugiere que puede llegar de un extremo a otro en una habitación y, en una serie de situaciones experimentales, permanecer viable hasta por tres horas.
¿En qué se diferencian los aerosoles de las gotículas?
Los aerosoles son gotículas y las gotículas son aerosoles, la única diferencia es el tamaño. A veces los científicos llaman aerosoles a las gotículas con un diámetro de menos de 5 micras. (En comparación, una célula roja mide aproximadamente 5 micras de diámetro; un cabello humano mide 50 micras de ancho).
Los científicos ya saben que la gente puede transmitir el virus incluso aunque no presente síntomas, es decir, sin toser o estornudar, y los aerosoles podrían explicar por qué se da ese fenómeno.
Debido a que los aerosoles son más pequeños, contienen mucho menos virus que las gotículas. Pero, puesto que son más ligeros, pueden sobrevivir en el aire mucho más tiempo, sobre todo si no hay aire fresco. En un espacio interior con mucha gente, una sola persona infectada puede liberar suficiente virus aerosolizado para infectar a muchas personas, quizá provocando un evento de superpropagación.
Para que las gotículas sean responsables de una propagación a ese nivel, una sola persona tendría que estar a menos de un metro de todas las demás o haber contaminado un objeto que todos tocaron. Todo eso les parece poco probable a muchos expertos: “Tendría que hacer mucha gimnasia mental para explicar esas otras rutas de transmisión en comparación con la transmisión de aerosoles, lo cual es mucho más simple”, afirmó Marr.
¿Ya puedo dejar de preocuparme por la sana distancia y lavarme mis manos?
El distanciamiento social sigue siendo muy importante. Entre más cerca estés de una persona infectada, más estarás expuesto a sus aerosoles y gotículas. Lavarte las manos con frecuencia sigue siendo una buena idea.
Lo nuevo es que quizá esas dos cosas no sean suficiente. “Deberíamos hacer tanto énfasis en los protectores faciales y la ventilación como lo hacemos con el lavado de las manos”, explicó Marr. “Hasta donde sabemos, esto es igual de importante, si no es que más”.
¿Debería empezar a usar mascarillas quirúrgicas en interiores? ¿Y cuánto tiempo podemos permanecer en interiores?
Quizá todos los médicos y trabajadores sanitarios deberían usar máscaras N95, que filtran la mayoría de los aerosoles. Por ahora, solo se les requiere que lo hagan cuando realizan ciertos procedimientos médicos que se piensan que producen aerosoles.
Para el resto de nosotros, las mascarillas de tela aún reducen mucho el riesgo, siempre y cuando todos las usen. En el hogar, cuando estás con tu familia o con quienes compartes casa y sabes que tienen cuidado, las mascarillas todavía no son necesarias. Pero los expertos sostienen que es prudente usarlas en otros espacios interiores.
Y sobre cuánto tiempo es seguro estar adentro con otras personas, eso es difícil de decir, desafortunadamente. Mucho depende de si el lugar está muy concurrido como para que no se pueda guardar una sana distancia y si hay aire fresco que ventile la habitación.
¿Qué puedo hacer para minimizar el riesgo?
Haz todas las actividades que puedas al aire libre. A pesar de que estés viendo muchas fotos con gente en la playa, aunque estén concurridas, y sobre todo si hay algo de viento, seguramente será un lugar mucho más seguro que dentro de un bar o restaurante con aire reciclado.
Pero aunque estés afuera, usa una mascarilla si estarás cerca de otras personas durante mucho tiempo.
En espacios cerrados, algo sencillo que se puede hacer es “abrir las ventanas y puertas siempre que sea posible”, sostuvo Marr. También puedes cambiar los filtros en tu sistema de aire acondicionado o ajustar la configuración para que se use más aire del exterior y menos aire que ya ha circulado dentro.
Tal vez sea buena idea que los edificios gubernamentales y las empresas inviertan en purificadores de aire y luces ultravioleta que puedan matar el virus. A pesar de su mala reputación, es probable que los ascensores no presenten un riesgo tan grande, dijo Don Milton, un experto en aerosoles en la Universidad de Maryland, si se comparan con baños públicos u oficinas con aire estancado donde la gente pasa mucho tiempo.
Si nada de eso es posible, intenta reducir el tiempo que pasas en un lugar cerrado, sobre todo si no usarás una mascarilla. Entre más tiempo estés adentro, podrías estar inhalando más dosis de virus.
c.2020 The New York Times Company
EEUU registra nuevo record de 60.000 casos de COVID-19 en 24 horas
Estados Unidos registró este martes 60.000 nuevos contagios de COVID-19 en 24 horas, un nivel récord desde el inicio de la pandemia, según el recuento de la Universidad Johns Hokpins
Con este incremento, el número de casos de coronavirus en Estados Unidos se acerca a los tres millones.
Tras una estabilización de la epidemia en la costa este de Estados Unidos, el país sufre desde hace semanas un incremento de los contagios en el sur y el oeste.
Más de 1.100 personas fallecieron por el coronavirus en el país norteamericano en 24 horas, 131.362 desde el comienzo de la crisis sanitaria mundial.
FUENTE: Con información de AFP
Texas supera 10.000 casos nuevos de coronavirus en un día
Texas superó el martes los 10.000 casos nuevos de coronavirus en un sólo día por primera ocasión, cruzando una marca inquietante que rara vez se ha visto desde que empezó la pandemia de coronavirus en Estados Unidos en marzo.
El máximo histórico de 10.028 casos nuevos en Texas sirvió como otro signo alarmante del rápido resurgimiento del COVID-19 a nivel nacional y de las fallas de la respuesta en el país.
El gobernador Greg Abbott implementó una de las reanudaciones de actividades económicas más agresivas y rápidas de Estados Unidos en mayo, pero dio marcha atrás la semana pasada, ordenando el cierre de bares y haciendo obligatorio el uso de mascarillas en gran parte de la entidad.
Nueva York y Florida eran los únicos estados que habían registrado más de 10.000 casos nuevos en un solo día. Nueva York alcanzó ese total en abril, cuando los hospitales de la ciudad de Nueva York estaban abrumados y cientos de personas morían a diario. Florida registró 10.000 casos nuevos la semana pasada.
La cantidad récord en Texas refleja en parte un rezago de los resultados de las pruebas por el fin de semana festivo por el Día de la Independencia, que se celebra el 4 de julio, cuando la cantidad de casos nuevos reportados estuvo muy por debajo de la que Texas ha registrado en las últimas semanas. Pero Abbott dijo que las cifras aún deberían ser “una alarma para todos” los que son escépticos sobre si el virus es una amenaza.
“Ahora mismo, tenemos una rápida propagación de COVID-19 en el estado de Texas”, comentó Abbott a la televisora KENS de San Antonio.
Más adelante en la entrevista, Abbott no se comprometió a si asistiría a la convención de su partido la próxima semana en Houston, que el Partido Republicano de Texas se ha empeñado en llevar a cabo incluso cuando el alcalde, los médicos y los negocios lo presionan por su cancelación. Houston ha emergido como uno de los focos de infección del país en la pandemia. Sin embargo, activistas republicanos, algunos de los cuales han dicho que los temores son exagerados, han decidido seguir adelante con la convención de tres días bajo techo.
Texas superó las 8.000 hospitalizaciones a nivel estatal por primera vez durante el fin de semana festivo, un aumento de más del cuádruple en el último mes. El martes, el número de hospitalizaciones superó las 9.000. Texas también fijó un nuevo récord de decesos en un sólo día con 60.
Los alcaldes de algunas de las ciudades más grandes del estado, como Austin, San Antonio y Houston —y que también están entre las más grandes de Estados Unidos_, han alertado que los hospitales pronto podrían verse abrumados con pacientes de COVID-19. A lo largo de la frontera entre Texas y México, algunas ciudades impusieron órdenes de toques de queda con la esperanza de reducir las grandes fiestas o reuniones sociales a medida que los casos se han disparado.
Las muertes siguen siendo menores en Texas respecto a otros estados grandes. Para el martes, el estado había confirmado que por lo menos 2.715 personas habían fallecido a causa del COVID-19. Sin embargo, los decesos han ido al alza en los últimos días, y además de una alarmante aceleración de casos nuevos, la tasa de infecciones de siete días ha subido a 13,5%.
Fuente: AP
07 de julio del 2020/
DeSantis inaugura centro de pruebas de COVID-19 en Miami, anuncia medidas para aliviar al Jackson
Miami-Dade ahora tendrá un hospital solamente para personas que han dado positivo para COVID-19, anunció el Gobernador Ron DeSantis el martes. Además el gobernador aprobó dos medidas que ayudaran a Jackson Memorial lidiar con pacientes con COVID que se han más que triplicado en número desde el fin de semana del Día de la Conmemoración.
“Ningún otro estado ha hecho tanto por los más vulnerables”, dijo DeSantis durante una conferencia de prensa desde el establecimiento. El gobernador fue acompañado por el alcalde de Miami-Dade Carlos Giménez y líderes de la industria hospitalaria en Miami.
El centro nuevo, que ahora se llama COVID Care Center, localizado en 5959 NW 7 St., será para pacientes que ya han dado positivo a la prueba de COVID-19, específicamente personas que ya no necesitan atención hospitalaria pero que aún no deben regresar a sus comunidades de vida asistida.
El Centro Médico de Miami, que es propiedad del Nicklaus Children’s Hospital, ha estado cerrado desde octubre del 2017. El hospital puede atender hasta 150 pacientes y aceptar transferencias de pacientes con COVID positivo desde cualquier centro de atención a largo plazo y hospitales, según la Agencia para la administración del cuidado de la salud.
Actualmente el centro tiene a 18 pacientes y tiene capacidad para atender hasta 70 y pronto podrá atender hasta 150, según DeSantis.
Los funcionarios estatales originalmente planearon abrir la instalación de Miami, también conocida como el antiguo Hospital Panamericano, como una instalación dedicada para pacientes con COVID positivo en abril, pero el estado canceló el acuerdo original de $42 millones por mes cuando los hospitales pudieron hacer frente a los números de infección.
Otras instalaciones en Escambia, León, Polk, Charlotte, Lee, Pinellas, Palm Beach, Brevard y Broward están dedicadas exclusivamente a pacientes con COVID-19 y pueden acomodar hasta 750 pacientes.
Además, el gobernador anunció que había aprobado dos pedidos del hospital público Jackson Memorial para agregar 47 camas para atender a pacientes con el virus. Jackson también le pidió al estado 100 enfermeras para ayudar el esfuerzo del hospital. DeSantis aprobó los dos pedidos.
El CEO de Jackson, Carlos Migoya dijo durante la conferencia de prensa que el hospital tiene 345 pacientes con COVID-19 y el 25% de ellos estaban en cuidados intensivos. Más de la mitad de los pacientes tienen
Según el reporte diario del condado, llamado “New Normal Dashboard”, habían 1,656 pacientes hospitalizados con COVID-19 el martes, uno menos que el número registrado el lunes, después de más de una semana de cifras que rompían récords.
.png)
El Departamento de Salud de Florida confirmó el martes 7,347 casos adicionales de COVID-19, elevando el total del estado a 213,794.
De esos, 2,066 casos fueron reportados en el condado de Miami-Dade, lo que eleva el total del condado a 51,058 casos conocidos y funcionarios han dado marcha atrás a varias aperturas como en restaurantes.
Aunque la oficina del gobernador dijo la semana pasada que el estado comenzaría a divulgar información sobre la cifra de hospitalizaciones actuales en el estado, el estado aún no ha revelado la información.
Fuente: El Nuevo Herald
La OMS advirtió que “se está acelerando la pandemia y claramente no se llegó al pico”
La epidemia de Covid-19 “se acelera”, como demuestran los 400.000 nuevos casos registrados el pasado fin de semana, advirtió el martes el director general de la Organización Mundial de la Salud (OMS), que señaló que todavía no se ha alcanzado el pico.
“El brote se está acelerando y claramente no hemos alcanzado el pico de la pandemia”, sostuvo Tedros Adhanom Ghebreyesus este martes en una conferencia telemática. “Aunque el número de fallecidos parece que se ha estabilizado a nivel mundial, en realidad, algunos países han realizado avances significativos en la reducción del número de casos, mientras que en otros los muertos siguen creciendo”, agregó.
De acuerdo con las estadísticas de la organización, hay en el mundo 11,5 millones de casos de coronavirus confirmados, de los cuales murieron 535.759. Desde principios de mayo, el promedio semanal de muertes oscila entre 30.000 y 34.000, lejos de las 51.229 que se registraron en la segunda semana de abril. Pero los nuevos contagios van en aumento. Desde mediados de junio superaron el millón a la semana, y llegaron en la última del mes a 1,2, el máximo desde el comienzo de la pandemia.
“Le tomó 12 semanas al mundo llegar a 400 mil casos de Covid-19. Durante el fin de semana, hubo más de 400 mil casos en todo el mundo”, dijo Adhanom en la rueda de prensa de este martes. De todos modos, el director del organismo destacó los progresos de algunas naciones en la lucha contra el virus. “En los casos en que se ha avanzado en la reducción de las muertes, los países han aplicado medidas específicas para los grupos más vulnerables, por ejemplo, las personas que viven en centros de atención de largo plazo”, puntualizó.
Adhanom contó además que en los próximos días viajará a China un equipo de la OMS para determinar cómo se gestó el brote inicial de coronavirus. “En los últimos meses, se ha discutido mucho sobre los orígenes del Covid-19. Todos los preparativos han finalizado y los expertos de la OMS viajarán a China este fin de semana para preparar planes científicos con sus homólogos chinos para identificar la fuente zoonótica de la enfermedad. Los expertos desarrollarán el alcance y los términos de referencia para una misión internacional dirigida por la OMS. El objetivo de la misión es avanzar en la comprensión de los animales huéspedes de Covid-19 y determinar cómo la enfermedad saltó entre los animales y los humanos”.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JB5CXEARLEXAAKIIZCXMJE3BUY.jpg) Tedros Adhanom Ghebreyesus (Fabrice Coffrini/Pool via REUTERS)
Tedros Adhanom Ghebreyesus (Fabrice Coffrini/Pool via REUTERS)
Por último, la OMS reconoció que “surgen pruebas” de transmisión por el aire de Covid-19, después de que un grupo de 239 científicos internacionales alertó sobre esta posible forma de contagio. “Reconocemos que surgen pruebas en este sentido y, por tanto, debemos permanecer abiertos a esta posibilidad y a sus implicaciones, así como a las precauciones que deben adoptarse”, declaró la funcionaria Benedetta Allegranzi.
La posición original de la organización era que la enfermedad se propagaba principalmente de persona a persona a través de pequeñas gotas propagadas desde la nariz o la boca, que se expulsan cuando una persona con Covid-19 tose, estornuda o habla. Pero la contundente carta abierta de los especialistas de 32 países diferentes forzó a la OMS a revisar su punto de vista.
Con información de AFP
Hospitales en Texas y Florida cerca de su máxima capacidad
Los hospitales en Florida y Texas se acercan rápidamente a su máxima capacidad y el área de Miami ordenó el lunes un nuevo cierre de restaurantes debido al repunte de casos de coronavirus, mientras Estados Unidos deja atrás un fin de semana del 4 de Julio repleto de días de campo, fiestas al lado de piscinas y salidas a la playa que los funcionarios de salud temen podrían avivar una propagación que empeora con rapidez.
El efecto subibaja —levantamiento de restricciones para posteriormente dar marcha atrás luego de un resurgimiento de casos— se ha registrado en diferentes partes de Estados Unidos en semanas recientes y se espera que suceda nuevamente después de un largo feriado en el que los juerguistas y bañistas se reunieron, muchos de ellos sin cubrebocas, en uno de los más importantes fines de semana del verano.
Los casos confirmados aumentan en 41 de los 50 estados de la nación y el Distrito de Columbia, y el porcentaje de pruebas que dan positivo ha tenido un alza en 39 estados.
Florida, que registró un incremento histórico de 11.400 casos el sábado y ha tenido un índice de pruebas positivas en las últimas dos semanas superior al 18%, se ha visto especialmente afectado por la pandemia, al igual que otros estados del llamado Cinturón del Sol como Arizona, California y Texas.
En el condado Miami-Dade de Florida, con una población de 2,7 millones de habitantes, el alcalde Carlos Gimenez emitió una orden de emergencia que incluye el cierre de restaurantes y ciertos sitios en espacios interiores, incluyendo gimnasios e inmuebles vacacionales en renta, siete semanas después de que recibieron permiso para reabrir sus puertas.
“Queremos asegurarnos que nuestros hospitales sigan contando con el personal necesario para salvar vidas”, subrayó Gimenez en un comunicado.
Las estéticas y las tiendas permanecerán abiertas, al igual que las piscinas de hoteles y los campamentos de verano. Las playas reabrirán el martes después de haber sido cerradas durante el fin de semana.
“Pero si vemos mucha gente y las personas no siguen las reglas de salud pública, me veré obligado a cerrar las playas nuevamente”, advirtió el alcalde.
Las hospitalizaciones han ido en aumento en todo el estado, con casi 1.700 pacientes admitidos en los últimos siete días, en comparación con 1.200 en la semana previa. En el área de St. Petersburg, cinco hospitales se quedaron sin espacio en sus unidades de cuidados intensivos, informaron las autoridades.
Miami-Dade informó que actualmente hay más de 1.600 pacientes de coronavirus hospitalizados, más del doble que hace dos semanas. El hospital Bautista de Miami solo tiene disponibles cuatro de sus 88 camas de cuidados intensivos.
“Si continúa el aumento a este ritmo, no tendremos respiradores ni cuartos disponibles”, dijo el médico David De La Zerda, especialista respiratorio en el Hospital Jackson Memorial de Miami.
Las autoridades en Texas indicaron que los hospitales están en peligro de superar sus límites. Las hospitalizaciones a nivel estatal rebasaron las 8.000 por primera vez durante el fin de semana feriado por el Día de la Independencia, un incremento más de cuatro veces superior respecto al mes pasado. Funcionarios de Houston dijeron que las unidades de cuidados intensivos de la ciudad ya rebasaron su capacidad.
A lo largo de la frontera con México, dos pacientes graves fueron trasladados vía aérea a Dallas y San Antonio luego que hospitales en el valle del Río Grande llegaron a su máxima capacidad.
En Arizona, el número de pacientes hospitalizados por COVID-19 superó los 3.200, una nueva marca, y los hospitales de la entidad operan al 89% de su capacidad. Los casos confirmados rebasaron el lunes los 100.000, y más de la mitad de esos contagios, cerca de 62.000, son personas menores de 44 años, de acuerdo con autoridades sanitarias del estado.
Fuente: AP
06 de Julio 2020 /
El gran misterio de la pandemia: ¿qué tan letal es el coronavirus?
Más de seis meses después de que comenzó la pandemia, el coronavirus ha infectado a más de once millones de personas en todo el mundo y más de 525.000 han muerto. Sin embargo, a pesar del número creciente de víctimas, los científicos aún no tienen la respuesta definitiva de una de las preguntas más fundamentales sobre el virus: ¿qué tan letal es?
Un cálculo sólido podría ayudar a los gobiernos a predecir cuántas muertes ocurrirían si el virus se propagara sin control. La cifra, generalmente conocida como índice de mortalidad por infección (IFR, por su sigla en inglés), podría decirles a los funcionarios de salud qué esperar conforme se propaga la pandemia a países densamente poblados como Brasil, Nigeria e India.
En países aún más pobres, donde las amenazas letales como el sarampión y la malaria son constantes y las decisiones presupuestarias difíciles son parte de la rutina, esta cifra podría ayudar a los funcionarios a decidir si gastan más dinero en concentradores de oxígeno o respiradores, o en vacunas de sarampión y redes para mosquitos.
La cuestión se volvió aún más compleja el mes pasado, cuando los Centros para el Control y la Prevención de Enfermedades lanzaron datos que sugieren que, por cada infección documentada en Estados Unidos, en promedio había diez casos no registrados, quizá debido a que eran muy leves o asintomáticos.
Si hay muchas más infecciones asintomáticas de lo que se pensaba, entonces el virus quizá sea menos letal de lo que hasta ahora ha parecido. No obstante, incluso ese cálculo es complicado.
El jueves, después de que la Organización Mundial de la Salud sostuvo una reunión de dos días en línea con 1300 científicos de todo el mundo, la directora científica de la agencia, Soumya Swaminathan, señaló que el consenso por ahora era que el IFR es de casi un 0,6 por ciento, lo cual significa que el riesgo de muerte es de menos de uno por ciento.
Aunque no lo señaló, el 0,6 por ciento de la población del mundo es igual a 47 millones de personas, y el 0,6 por ciento de la población estadounidense equivale a dos millones de personas. El virus sigue siendo una gran amenaza.
Actualmente, los países tienen muy distintos índices de mortalidad por caso, o IMC, el cual mide las muertes de pacientes que tuvieron COVID-19. En la mayoría de los casos, ese número es más alto en los países que más tiempo han tenido el virus.
De acuerdo con los datos reunidos por The New York Times, China había reportado 90.294 casos hasta el viernes y 4634 muertes, con un IMC del 5 por ciento. Estados Unidos se ha acercado mucho a esa marca. Ha tenido 2.811.447 casos y 129.403 muertes, con un IMC de alrededor del 4,6 por ciento.
Esos porcentajes son índices mucho más altos que el índice de letalidad del 2,5 por ciento a menudo relacionado con la pandemia de gripe de 1918. Aun así, es difícil medir los índices de letalidad durante las pandemias, especialmente al inicio.
Durante el caos que ocurre cuando un nuevo virus afecta severamente una ciudad, miles de personas quizá mueran y sean sepultadas sin que les hagan una prueba y, claro, sin que a todos les hagan autopsia.
Jamás está totalmente claro cuántos murieron del virus y cuántos murieron de paro cardiaco, derrame cerebral u otras enfermedades. Eso ha ocurrido tanto en la ciudad de Nueva York como en Wuhan, China, donde comenzaron los brotes.
Normalmente, en cuanto pasa el caos, se hacen más pruebas y se detectan más casos leves y, debido a que aumenta el denominador de la fracción, disminuyen los índices de letalidad. Sin embargo, los resultados no siempre son constantes ni predecibles.
Diez países grandes, la mayoría de ellos de Europa occidental, han hecho pruebas a porcentajes más grandes de su población que Estados Unidos, de acuerdo con Worldometer, que recopila estadísticas. Se trata de Islandia, Dinamarca, España, Portugal, Bélgica, Irlanda, Italia, el Reino Unido, Israel y Nueva Zelanda.
Sin embargo, sus índices de mortalidad por caso varían mucho. El de Islandia es de menos del 1 por ciento y los de Nueva Zelanda e Israel son de menos del 2 por ciento. El de Bélgica, en comparación, es del 16 por ciento y los de Italia y el Reino Unido, del 14 por ciento.
Ambas cifras —el índice de mortalidad por infección y el índice de mortalidad por caso— pueden diferir bastante según el país.
Hasta ahora, en la mayoría de los países, alrededor del veinte por ciento de todos los pacientes confirmados de COVID-19 se enferman lo suficiente para necesitar oxígeno suplementario o incluso cuidados hospitalarios más avanzados, dijo Janet Diaz, dirigente de cuidados clínicos del programa de emergencias de la OMS.
El que esos pacientes sobrevivan depende de una serie de factores, incluyendo la edad, las enfermedades subyacentes y el nivel de atención médica disponible.
Se espera que los índices de muertes sean más bajos en países con poblaciones más jóvenes y menos obesidad, que suelen ser los países más pobres. En cambio, se considera que las cifras deben ser más altas en países donde no hay tanques de oxígeno, respiradores ni máquinas de diálisis y donde muchas personas viven lejos de los hospitales. Esos también suelen ser los países más pobres.
La OMS y varias beneficencias están esforzándose para comprar equipo de oxígeno para los países pobres y de ingresos medios en los que se está propagando el coronavirus.
Y ahora, nuevos factores se están introduciendo en la ecuación. Por ejemplo, nuevas pruebas de que es más probable que las personas con tipo de sangre A se enfermen de gravedad podrían cambiar los cálculos de riesgo. El tipo de sangre A es relativamente poco común en África occidental y en el sur de Asia, y mucho menos común en los pueblos indígenas de Sudamérica.
Antes de la reunión de la semana pasada, la OMS no tenía un cálculo oficial del IFR, dijo Oliver Morgan, director de información de emergencias sanitarias y evaluación de riesgos, en una entrevista a principios de junio.
En vez de esto, había dependido de una mezcla de datos enviados por países miembro y por grupos académicos, y en un metanálisis realizado en mayo por científicos de la Universidad de Wollongong y la Universidad James Cook en Australia.
Esos investigadores analizaron 267 estudios de más de una decena de países, y luego eligieron los 25 que consideraron más precisos, comprobaron su precisión y sacaron un promedio con los datos. Concluyeron que el IFR era del 0,64 por ciento.
El cálculo de los Centros para el Control y la Prevención de Enfermedades para Estados Unidos es más bajo: un IFR del 0,4 por ciento, de acuerdo con un conjunto de contextos de planeación emitidos a finales de mayo. La agencia no respondió a las solicitudes para explicar cómo calculó esa cifra o por qué era mucho más baja que el cálculo de la OMS. Como referencia, el 0,4 por ciento de la población estadounidense son 1,3 millones de personas.
Los 25 estudios que los investigadores australianos consideraron los más precisos se basaron en varias metodologías. Un informe, por ejemplo, se basó en pruebas RCP diagnósticas de todos los pasajeros y la tripulación a bordo del Diamond Princess, el crucero que atracó en Japón después de que lo invadió el coronavirus. Otro estudio recogió datos de un examen de anticuerpos de 38.000 españoles, mientras que otro incluyó solo a 1104 suecos.
El cálculo actual de la OMS se basa en estudios posteriores más amplios de cuántas personas tienen anticuerpos en la sangre; próximos estudios quizá refinen aún más la cifra, comentó Swaminathan.
No obstante, hay “mucha incertidumbre” en torno a cuántos portadores asintomáticos hay, dijo Morgan, de la OMS.
Los índices globales de letalidad aún podrían cambiar. Con una o dos excepciones, como Irán y Ecuador, la pandemia primero llegó países más adinerados en Asia, Europa occidental y Norteamérica, donde había atención médica avanzada disponible.
Ahora se está propagando de manera generalizada en India, Brasil, México, Nigeria y otros países donde millones están hacinados en barrios, los confinamientos han sido relativamente breves y los hospitales tienen pocos recursos.
Sin embargo, los índices de letalidad también podrían cambiar en los países del norte conforme se acerque el invierno. La mayor parte de la propagación del virus en Europa y en Norteamérica ha tenido lugar durante la época de clima templado o cálido en la primavera y el verano.
Muchos expertos temen que las infecciones y muertes se disparen en otoño conforme el clima más frío obligue a las personas a quedarse al interior, donde es más probable que se infecten entre sí. La disciplina respecto de usar cubrebocas y evitar respirar cerca de los demás será aún más importante en ese momento.
*c.2020 The New York Times Company (via Infobae)
Una dieta equilibrada, la mejor aliada para prevenir infecciones y eludir al coronavirus
Un buen estado nutricional se obtiene a partir de una alimentación equilibrada, en cantidades adecuadas, y variada, que incluya todos los alimentos necesarios para satisfacer las necesidades de funcionamiento del organismo. En el contexto actual de pandemia por el COVID-19 y aislamiento social obligatorio, es importante reconocer cuáles son estos nutrientes y dónde se encuentran para poder tomar las mejores decisiones, tanto a la hora de cocinar como al hacer las compras.
Desde la Carrera de Nutrición de la Facultad de Medicina de la Universidad del Salvador, publicaron un informe sobre los nutrientes y otros componentes como los fermentos y probióticos que mejoran la inmunidad, en qué alimentos encontrarlos y cuáles son los más convenientes desde lo económico.
“Incorporamos la mayoría de las vitaminas, minerales y aminoácidos a través de la dieta. Por lo tanto, si nuestra alimentación es deficiente, el organismo no contará con la materia prima adecuada para fabricar anticuerpos o para regenerar un tejido. Hay alimentos más importantes que otros, porque influyen en la respuesta inmunológica”. La licenciada en Nutrición Diana Kabbache, profesora titular de la Carrera de Nutrición de la Facultad de Medicina en la Universidad del Salvador y profesora de la Carrera Especialización en Nutrición Clínica en la Universidad de Buenos Aires señaló que “las vitaminas como A, C y D, por ejemplo, cumplen un papel importante en la inmunidad, porque cuidan las barreras de defensa primaria, consolidan la integridad de los vasos sanguíneos y ayudan a mejorar las funciones de los glóbulos blancos, mientras que minerales como el hierro y el zinc colaboran a través del transporte de oxígeno en la formación de proteínas que formarán anticuerpos”.
Es conocida la función de la vitamina D en la protección a nivel de los bronquios y que la vitamina A cuida la piel del ingreso de elementos dañinos como micosis. Ciertos estudios sugieren que hay una mayor incidencia de infecciones respiratorias en quienes es deficiente el consumo de vitamina D. Por eso, se cree que consumirla y su activación por medio de la luz solar protege al organismo.
También impacta en la inmunidad la vitamina C, que mejora la actividad de neutrófilos y monocitos, dos tipos de glóbulos blancos, e interviene en la activación de linfocitos T, que son células del sistema inmunológico, cuya función es defendernos -por ejemplo- de los virus.
Tal como refirió Kabbache, “puede fortalecerse el sistema inmunológico con una alimentación que contenga variedad de alimentos, incluyendo siempre leche o yogur, algún tipo de queso y huevo. La carne puede ser de cualquier tipo (roja, de cerdo, pescado, cerdo, pollo, cordero). También es importante incorporar legumbres, que aportan minerales y fibra. Se puede alternar con productos enlatados o congelados, para no salir todos los días a comprar”.
Según la especialista, “no hay que temer a los hidratos de carbono sino ingerirlos con moderación. Además, hay que prestar atención a la hidratación, sobre todo los adultos mayores, que pierden la sensación de sed y se deshidratan”.
Por otro lado, la mayoría de las células del sistema inmune se aloja en el intestino. La interacción de éstas con la microbiota las “entrena” para cumplir su rol de defensa contra desafíos externos. El consumo de alimentos fermentados como yogur con probióticos o suplementos dietarios es una de las estrategias para reforzar la microbiota y la inmunidad de mucosas, lo que permitiría estar mejor preparados ante las infecciones.
Esta cuarentena planteó desafíos socioeconómicos a la población, por lo que el costo de los alimentos se vuelve un factor crítico, sobre todo considerando que el COVID-19 llegó a la Argentina mientras casi 9 millones de personas enfrentaban a diario la imposibilidad de alimentarse adecuadamente.
Por lo tanto, se vuelven pertinentes las estrategias de reemplazo de alimentos, priorizando los más económicos en cada grupo (hortalizas y frutas de estación; más pollo y huevos en el grupo de carnes; leche y yogures, entre los lácteos más económicos), pueden permitir un ahorro de hasta un 15% en el valor de una dieta saludable ($27.000 en febrero 2020, para una familia de cuatro personas).
Dónde encontrar los nutrientes
Vitamina A y D: en la yema de huevo, leche e hígado, y en quesos, yogures enteros, o que han sido fortificados (estos además son beneficiosos para la microbiota que previene de infecciones causadas por virus o bacterias), en riñones y en carnes de todo tipo, hortalizas de color anaranjado o verde oscuro (vitamina A), pescados grasos como atún, caballa y sardina (vitamina D).
Vitamina del complejo B: la B12 se halla en productos cárnicos, la B1 en cereales integrales (avena, centeno o arroz integral).
Vitamina C: está en la naranja, pomelo, mandarina, el kiwi, frutilla y quinoto, y también en pimientos, perejil, en repollo blanco y rojo y en el brócoli.
Hierro y zinc: presentes en carnes rojas, hígado, pollo, cerdo, legumbres (lentejas, arvejas, porotos, garbanzos), frutos secos y cereales integrales. La preparación de las carnes puede alternarse (guisos, al horno, asadas, grilladas, en hamburguesas, milanesas al horno, pasteles).
Alimentos fermentados: como los yogures, y aquellos que contienen probióticos, proveen microorganismos beneficiosos para la microbiota y la inmunidad.
“La comida debe ser agradable, comer lo que necesitamos, pero también con placer. La comida es cultura, tiene recuerdos, historias, amor, y sentarnos a la mesa es un momento de encuentro. Por eso, es beneficioso compartir la comida con quienes uno ama. En este aislamiento, si sabemos de alguien que está solo, contactémoslo antes, durante o después de la comida. Podemos alegrarle el rato”, puntualizó Kabbache. Está estudiado que comer solo predispone a peores patrones nutricionales[8], hay gente a la que estas situaciones la pone triste y se saltea comidas.
“Hay que lograr el equilibrio nutricional y estar más fuertes ante la pandemia, también para salir con nuevas herramientas y aprendizajes una vez que termine esta situación”, concluyó la especialista.
Fuente: Infobae
05 de Julio 2020 /
La OMS suspendió los ensayos con hidroxicloroquina para tratar el coronavirus al “no reducir la mortalidad”
La Organización Mundial de la Salud (OMS) informó que suspende los ensayos con hidroxicloroquina y la combinación de medicamentos contra el VIH lopinavir/ritonavir en pacientes hospitalizados por coronavirus al no reducir la mortalidad.
“Los resultados provisionales del ensayo muestran que la hidroxicloroquina y lopinavir/ritonavir producen poca o ninguna reducción de la mortalidad de los pacientes hospitalizados con COVID-19 cuando se compara con los cuidados estándar”, ha señalado la OMS en un comunicado.
«Los investigadores del programa Solidaridad interrumpirán los ensayos con efecto inmediato», ha agregado, al tiempo que ha especificado que la decisión se ha tomado por la recomendación del comité directivo internacional del ensayo.
El organismo ha precisado que esta decisión se aplica únicamente a la realización del estudio Solidaridad y no afecta a la posible evaluación de otros estudios de hidroxicloroquina o lopinavir/ritonavir “en pacientes no hospitalizados o como profilaxis previa o posterior a la exposición a la COVID-19”
La OMS ya anunció la interrupción del grupo de tratamiento con hidroxicloroquina del ensayo Solidaridad, con el que se pretende encontrar un tratamiento eficaz contra la COVID-19, a medidados de junio.
Por su parte, en el mes de junio, la Administración de Alimentos y Drogas de los Estados Unidos revocó su autorización de emergencia para los medicamentos contra la malaria que habían sido promocionados por Donald Trump para el tratamiento de COVID-19 en medio de la creciente evidencia de que no funcionan y podrían causar efectos secundarios mortales.
La agencia dijo el lunes que es poco probable que los medicamentos hidroxicloroquina y cloroquina sean eficaces para tratar el coronavirus. Citando informes de complicaciones cardíacas, la FDA dijo que los medicamentos representan un mayor riesgo para los pacientes que cualquier beneficio potencial.
Estos medicamentos, que tienen décadas de antigüedad y que también se recetan para el lupus y la artritis reumatoide, pueden causar problemas de ritmo cardíaco, presión arterial gravemente baja y daños musculares o nerviosos.
La medida significa que los envíos de los medicamentos obtenidos por el gobierno federal ya no se distribuirán a las autoridades sanitarias estatales y locales. Los medicamentos siguen estando disponibles para usos alternativos, por lo que los médicos de EEUU todavía podrían prescribirlos para COVID-19, una práctica conocida como prescripción fuera de etiqueta.
La saga de la hidroxicloroquina no debería erosionar la confianza pública en la ciencia, aunque debería servir como recordatorio para no tomar a ningún científico o estudio en particular demasiado en serio. La ciencia a largo plazo se autocorrige, razón por la cual tenemos cirugía láser, estaciones espaciales y telescopios. Nunca encuentra la verdad absoluta, y a veces tropieza, pero puede enderezarse y seguir adelante.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/AWEH3LQAQ7NDTKZLSLPSR4L4YA.jpg) El medicamento hidroxicloroquina se muestra en la Farmacia Rock Canyon en Provo,
El medicamento hidroxicloroquina se muestra en la Farmacia Rock Canyon en Provo,
Después de que el presidente Donald Trump promocionara la hidroxicloroquina en marzo, el medicamento se convirtió en el foco de una batalla política que generó el retiro de documentos, demandas e incluso amenazas de muerte. También es ahora el tratamiento más estudiado para covid-19.
Si hay un medicamento ponderado y a la vez cuestionado en medio de la pandemia por la aparición del virus SARS-CoV-2 que origina la enfermedad COVID-19, es la hidroxicloroquina, derivada de la cloroquina, una droga contra el paludismo que generó una grieta en la comunidad científica mundial.
En el principio de la explosión de casos en Europa por el nuevo coronavirus que causó estragos principalmente en Italia, España, Reino Unido y Francia, hubo una voz que se alzó como una esperanza certera para derrotar los efectos del virus en pacientes graves: el virólogo Didier Raoult, director del Instituto Mediterráneo de Infección en el Hospital Universitario (IHU) de Marsella, que anunció en marzo en un video el “final de partida” contra el virus: la cloroquina, dijo, una medicación utilizada contra la malaria, había eliminado los síntomas del 75% de los 24 pacientes en los que él la probó.
Aunque el Alto Consejo de Salud Pública de Francia y el primer ministro francés, Édouard Philippe, anunciaron que la recomendación se basa en la prudencia, dada la falta de estudios sobre la eficacia y la seguridad del fármaco para combatir este nuevo coronavirus, el país galo comenzó a realizar ensayos clínicos con esta droga e invitaron a los hospitales a “incluir la mayor cantidad posible de enfermos” en ellos.
04 de Julio 2020 /
EEUU registró un nuevo récord de contagios de covid-19 al sumar 57.683 casos en las últimas 24 horas
Otro récord de contagios diarios de covid-19 en Estados Unidos ensombreció la víspera de la celebración del Día de la Independencia, en momentos en que varios estados han frenado el levantamiento de restricciones, a contramano de la flexibilización en los países europeos.
Mientras la pandemia continúa su expansión en América, Estados Unidos registró 57.683 casos en 24 horas, en su tercer día consecutivo con una cifra sin precedentes.
Con un total de 2.793.022 infecciones, se espera que el país más afectado del mundo supere los tres millones la semana próxima, dados los fuertes brotes en el sur y el oeste. Las muertes, en tanto, subieron a 129.405.
La Organización Mundial de la Salud (OMS) urgió el viernes a los países afectados actualmente por la pandemia a “despertar” y luchar contra el virus porque las “cifras no mienten”.
Mientras tanto, haciendo oídos sordos a las críticas, el presidente Donald Trump se dirigió este viernes al Monte Rushmore para una noche de fuegos artificiales con miles de personas, esperanzado de despertar un sentimiento de unidad en un país dividido.
En un tuit el jueves por la noche, el mandatario atribuyó el aumento de casos a que las pruebas de detección del coronavirus en Estados Unidos son “muchas más y mejores que en cualquier otro país”. Además, agregó que “aún mejores noticias son que la muerte y la tasa de mortalidad están bajando”.
Al menos 14 estados atraviesan su peor semana desde el inicio de la pandemia, según el Washington Post.
– Flexibilización, pese al avance –
El virus que se expandió por casi todos los países desde que surgió en China a fines del año pasado ha contagiado a al menos 11 millones de personas y matado a unos 525.000, según un balance de AFP en base a fuentes oficiales.
Los contagios se han acelerado también en América Latina y el Caribe, que superó con 2,8 millones por primera vez a Europa, que acumuló 2,6 millones de casos.
En número de fallecidos, Europa sigue siendo en cambio la región del mundo más afectada, con casi 200.000 víctimas, contra más de 124.000 en América Latina.
«Ya es hora de que los países miren las cifras. Por favor, no ignoren lo que les dicen los números», dijo en una conferencia de prensa en Ginebra el jefe de emergencias sanitarias de la OMS, Michael Ryan.
En Latinoamérica, preocupa especialmente Brasil, epicentro regional con 1.539.081 contagios y 63.174 muertos.
México, en tanto, superó con 245.251 infecciones a Italia, uno de los europeos más golpeados, con 241.184.
En este contexto, muchos países latinoamericanos avanzan hacia la normalización.
Uruguay, la pequeña nación sudamericana elogiada por su exitoso control del virus, prepara el aeropuerto de Montevideo para los primeros vuelos internacionales el domingo y lunes próximos, con testeos a los que arriben.
Perú superó el umbral de 10.000 muertos por el virus (295.599 contagios) y tiene los hospitales colapsados, pero el viernes anunció que el 15 de julio reanudará el transporte aéreo entre las provincias que han salido del confinamiento, incluida Lima donde los autobuses transitan repletos de personas con mascarilla.
Chile vio la luz por primera vez en cuatro meses con un reporte el viernes de «cifras optimistas». La subsecretaria de Salud, Paula Daza, dijo que hay una reducción en el número de contagiados, en la cantidad de casos activos y número de recuperados. En las últimas 24 horas se registraron 3.548 nuevos contagiados, con lo que el país sumó un total de 288.089 infectados y 6.051 decesos.
En Colombia, la justicia ordenó al gobierno de Iván Duque aliviar la orden de encierro para los mayores de 70 años, que tienen más restricciones que el resto de los colombianos durante la pandemia por ser considerados especialmente vulnerables.
– Fin de la cuarentena –
En Europa, donde la propagación del virus parece controlada, anuncian medidas de flexibilización para intentar salvar la temporada estival, crucial para muchos países.
A partir del 10 de julio los viajeros que lleguen a Reino Unido procedentes de 73 países y territorios, entre ellos España pero ninguno de Latinoamérica, estarán exentos de la cuarentena de 14 días impuesta por Londres, informó el viernes el gobierno británico.
Entre estos orígenes se encuentran España, Francia, Italia y Alemania. Pero excluyen a Estados Unidos y China continental.
España, otro de los países europeos más golpeados, también anunció el viernes que reabrirá sus fronteras con 12 de los 15 países acordados por la Unión Europea, pero no con Argelia, Marruecos y China, mientras estos últimos no permitan la entrada de personas llegadas de España.
Con las fronteras cerradas por la pandemia, se ha parado la migración de millones de marroquíes y argelinos residentes en Europa que cada año atraviesan España para vacacionar en sus países.
En el plano médico, científicos del mundo siguen inmersos en una carrera para hallar la vacuna, mientras que la Comisión Europea autorizó el viernes provisionalmente el uso del antiviral remdesivir para pacientes, que se ha convertido en el primer remedio autorizado para el tratamiento de la covid-19 en esa zona.
EEUU: Detectan en un perro el virus que causa COVID-19
Un perro del estado de Georgia se convirtió presumiblemente en el segundo can en Estados Unidos al que le detectan el virus que causa el COVID-19, dijeron funcionarios de salud.
El perro de 6 años de raza mixta fue sometido a una prueba después de que sus dueños contrajeran el nuevo coronavirus y la mascota comenzara a sufrir una enfermedad neurológica, dijo el miércoles en un comunicado el Departamento de Salud de Georgia.
El perro dio positivo al SARS-CoV-2, el virus que causa el COVID-19.
El can fue sacrificado debido al avance de la enfermedad neurológica. Las autoridades dijeron que la enfermedad neurológica de la mascota se debió a una afección ajena al coronavirus.
Con base en la limitada información disponible al momento, el riesgo de que las mascotas transmitan el coronavirus a las personas “es considerado bajo”, según lineamientos de los Centros para el Control y la Prevención de Enfermedades de Estados Unidos.
FUENTE: Con información de AP
03 de julio 2020/
California suspende reapertura al subir infecciones de COVID
Fue una simple reunión familiar, unas 30 personas yendo de cena para celebrar una boda.
La mitad de ellos terminó con coronavirus.
El alcalde de Los Ángeles Eric Garcetti contó la anécdota el miércoles mientras California cancelaba la reanudación de actividades económicas en gran parte del estado luego de un resurgimiento de las infecciones de COVID-19.
El gobernador Gavin Newsom ordenó el miércoles el cierre de bares, viñedos, museos, salas de cine y la suspensión de servicio dentro de restaurantes en casi todo el estado por tres semanas, suficiente tiempo para determinar si esas acciones contienen de nuevo la diseminación del virus.
Para el período de dos semanas que terminó el lunes, los casos confirmados de coronavirus en California subieron 45% a casi un cuarto de millón, y las hospitalizaciones aumentaron 52% a 5.077. Unos 500 pacientes más estuvieron lo suficientemente enfermos para requerir cuidados intensivos, lo que eleva el total de pacientes en terapia intensiva en el estado a 1.528.
La orden de Newsom afecta Los Ángeles y otros 18 condados en los que viven casi tres cuartas partes de los 40 millones de habitantes del estado. La mayoría del sur de California está incluida en la orden, aunque no San Diego, que está mucho mejor.
“Esta va a ser la gota que colma el vaso para muchos restaurantes» que ya habían reducido la capacidad interior para cumplir con las directrices estatales, dijo Jot Condi, que preside la Asociación de Restaurantes de California.
En el área de San Francisco, más de 40 directores de escuelas están en cuarentena tras ser expuestos al coronavirus durante una reunión en persona el mes pasado para discutir la reapertura de campus. Una persona que participó en la reunión del 19 de junio de administradores del Distrito Escolar Unificado de Santa Clara dio positivo días después, dijeron funcionarios.
Newsom impuso las primeras órdenes estatales de quedarse en casa en marzo, ganándose los elogios de las autoridades de salud pública luego de que los casos de coronavirus se mantuvieron relativamente bajos en el estado más populoso del país durante dos meses. Pero el consiguiente cierre de la mayoría de los negocios devastó la economía y forzó a más de 6,7 millones de personas a solicitar prestaciones por desempleo.
Cuando la propagación del virus mermó en mayo, el gobernador ordenó una reapertura gradual de los negocios en el estado. Los bares recibieron luz verde el 12 de junio y pronto se llenaron de personas, muchas de ellas sin las mascarillas requeridas por el estado.
Fuente: AP
02 de julio 2020 /
EEUU compró casi todo el stock de un medicamento que combate el coronavirus para los próximos tres meses
El fármaco remdesivir, uno de los únicos tratamientos aprobados contra el coronavirus, fue adquirido por Estados Unidos casi en su totalidad para los próximos tres meses, lo que deja sin opción a numerosos países que luchan contra la pandemia.
El medicamento es producido por Gilead Sciences y está patentado, por lo que ningún otro laboratorio puede ayudar al suministro sin su autorización. Según los estudios realizados, los pacientes con COVID-19 tratados con remdesivir se restablecen, en promedio, cuatro días antes que los otros enfermos.
Este lunes, el Departamento de Salud y Servicios Humanos (HHS) anunció un acuerdo con la empresa para adquirir 500 mil tratamientos, lo que significa el 100% de la producción de julio y el 90% de lo fabricado en agosto y septiembre.
“El presidente Trump ha hecho un trato asombroso para asegurar que los americanos tengan acceso a la primera terapéutica autorizada para COVID-19”, dijo el secretario del HHS, Alex Azar. “En la medida de lo posible, queremos asegurarnos de que cualquier paciente estadounidense que necesite remdesivir pueda obtenerlo. La Administración Trump está haciendo todo lo que está a nuestro alcance para aprender más sobre las terapias que salvan vidas para COVID-19 y asegurar el acceso a estas opciones para el pueblo estadounidense”.
La decisión del gobierno estadounidense pone en alarma a los países que esperan con ansias el desarrollo de las vacunas, ya que un acaparamiento similar dificultaría una distribución mundial en caso de que Washington también consiga un acuerdo con el laboratorio que consiga la primera fórmula efectiva contra el coronavirus.
Por su parte, la empresa ha firmado un acuerdo con fabricantes genéricos de Egipto, India y Pakistán para que produzcan y distribuyan el medicamento en 127 países pobres, pero el trato deja fuera a decenas de naciones con cientos de miles de pacientes.
En promedio, cada tratamiento consta de 6 dosis, aunque puede elevarse para los casos más complicados. Hasta antes de julio, Gilead repartió más de 140 mil dosis a nivel mundial para los ensayos clínicos, pero dicha política se acabó a fin de junio.
“Tienen acceso a la mayor parte del suministro de medicamentos [de remdesivir], por lo que no hay nada para Europa”, lamentó el médico Andrew Hill, investigador visitante principal de la Universidad de Liverpool, en declaraciones a The Guardian.
A inicios de semana, Gilead Sciences anunció que cobrará al Gobierno de Estados Unidos USD 390 por cada dosis de su medicamento contra el coronavirus remdesivir. Ello implicaría que un tratamiento de cinco días tendría un costo mínimo de USD 2.340.
Gilead dijo en un comunicado el lunes que ofrecería este precio a los países desarrollados de todo el mundo. El objetivo, indicó, es crear un modelo de precio único que evitaría la necesidad de negociaciones país por país, las cuáles podrían ralentizar el acceso al medicamento.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/4FE57YEXNBPK4IC3FBKIDIN3TQ.jpg) Producción de una firma egipcia, autorizada por Gilead (Reuters)
Producción de una firma egipcia, autorizada por Gilead (Reuters)
El precio fue rápidamente criticado. Un grupo de consumidores lo consideró “indignante” debido a la cantidad de dinero de los contribuyentes del país norteamericano que fueron invertidos en el desarrollo del medicamento.
El remdesivir fue creado por el laboratorio estadounidense Gilead contra la fiebre hemorrágica Ébola, sin éxito. Pero durante un ensayo clínico de gran talla demostró cierta eficacia contra el Covid-19.
El director ejecutivo de Gilead, Daniel O’Day, dijo que el precio del medicamento era un acto de equilibrio. Por un lado, una pandemia está propagándose y no hay cura. Por otro lado, la compañía es una entidad con fines de lucro que ha realizado una enorme inversión en la fabricación de grandes cantidades del medicamento rápidamente, así como en el desarrollo de nuevas versiones más fáciles de administrar.
El medicamento interfiere con la capacidad del coronavirus de copiar su material genético. En un estudio dirigido por el gobierno estadounidense, el remdesivir acortó en 31% el tiempo de recuperación: 11 días en promedio contra 15 días para aquellos que reciben la atención habitual. Lo que no ha mejorado es la supervivencia, según los resultados preliminares después de dos semanas de seguimiento. Se están esperando resultados para cuatro semanas.
Fuente: Infobae
La ciencia respalda cerrar los bares para combatir el virus
Las autoridades en algunos lugares de Estados Unidos están cerrando clubes, bares y otros establecimientos donde se consume alcohol para frenar una oleada de contagios de COVID-19, una decisión respaldada por ciencia contrastada sobre factores de riesgo que van más allá de no llevar mascarilla.
Como indica un estudio, la clave es el peligro de la “respiración intensa en distancias cortas”.
Los espacios cerrados abarrotados llenos de gente que grita, se inclina para acercarse y oírse mejor y que toca las mismas superficies pringosas son “el opuesto al distanciamiento social”, dijo el doctor David Hamer, de la Facultad de Medicina de la Universidad de Boston.
“¿Puedes hacer distanciamiento social en un bar? ¿Puedes llevar una mascarilla mientras bebes?”, preguntó Hamer. “Los bares son el lugar perfecto para romper todas esas normas”.
La rápida expansión de un foco de infección en un bar puede abrumar a los trabajadores sanitarios. En East Lansing, Michigan, un brote asociado a una gran cervecería cerca de la Universidad Estatal de Michigan ha infectado a casi 140 personas en 12 condados, haciendo que las autoridades reclutaran a estudiantes de enfermería y jubilados para ayudar con el rastreo de contactos.
“En 12 días, pasamos de dos casos identificados a 128 y, sinceramente, todavía no tengo los números de hoy”, dijo el miércoles la responsable de salud del condado Ingham, Linda Vail, antes de que las cifras volvieran a aumentar. Describió la situación sanitaria como “conmocionada y abrumada”.
La gobernadora de Michigan, Gretchen Whitmer, respondió cerrando la zona de asientos en interior de los bares en parte del estado. Las tabernas no tendrán que cerrar por completo, ya que pueden vender cócteles para llevar y mantener abiertos sus espacios al aire libre.
En California, el gobernador Gavin Newsom emprendió acciones similares, ordenando que bares y zonas de interior de restaurantes cerraran de nuevo las próximas tres semanas en el estado. El alcalde de Nueva York, Bill de Blasio, demoró la reapertura de las zonas de mesas en interior en restaurantes.
Hay otros dos factores en juego que convierten los bares en posibles fuentes de contagio. El alcohol desinhibe, de modo que la gente olvida tomar precauciones, explicó Natalie Dean, experta en enfermedades infecciosas de la Universidad de Florida.
Además, esa persona atractiva y sana que te invita a una copa podría ser un portador asintomático, expulsando virus contagiosos con cada respiración.
“Los jóvenes enferman con menos gravedad, de modo que pueden estar infectados y contagiar a otros sin saberlo”, dijo Dean, señalando brotes en Japón y Corea del Sur asociados con restaurantes, bares y fiestas de karaoke.
En las últimas semanas, varias localidades universitarias en Estados Unidos han tenido focos de infección que se han asociado a bares tras un rastreo de los casos. Bares y restaurantes cerca de la Universidad de Iowa y la Universidad Estatal de Iowa cerraron apenas unas semanas después de que la gobernadora les permitiera abrir.
Para la semana pasada, el 90% de los casos en el condado donde se encuentra la Universidad Estatal de Kansas eran pacientes de entre 18 y 24 años. Las autoridades sanitarias dijeron que la mayoría había pasado tiempo en un distrito de bares y restaurantes conocido como “Aggieville”.
Señalando a un brote similar, el condado de Kansas que incluye la ciudad de Lawrence y la Universidad de Kansas ordenó también el cierre de bares y clubes nocturnos a partir del viernes y durante dos semanas.
“La aglomeración en un bar, en interior, son malas noticias”, dijo el martes el doctor Anthony Fauci ante un comité del Senado. “De verdad tenemos que detener eso”.
Texas, Arizona, Los Ángeles y algunos condados de Pensilvania cerraron bares para frenar los contagios. Florida y Colorado han dicho a los bares que no pueden servir alcohol para consumir en sus establecimientos.
La mayoría de los propietarios y empleados creen que se les ha señalado injustamente, especialmente porque los restaurantes siguen abiertos y sirven alcohol. En Texas, los propietarios de bares dijeron que el viernes, después de que ellos se vieran obligados a cerrar, los restaurantes seguían abarrotados.
“Puedes ir a una restaurante y tienen barra, y puedes beber todo lo que quieras”, dijo Nikki Forsberg, propietaria del Old Ironhorse Saloon en Blanco, Texas. “No parece justo. Los restaurantes tienen carta blanca y los bares no”.
La gerente del bar, Tami Cooley, dijo que aunque no llevaba mascarilla en el trabajo ella creía que el local tomaba todas las precauciones para seguir abierto de forma segura. No se permitía beber ni pedir en la barra y las mesas estaban limitadas a seis personas. Cerraron unos pocos días tras saber que uno de los camareros había estado en contacto con alguien que dio positivo en el virus.
“Teníamos cuidado en nuestro bar. Hacíamos distanciamiento social, desinfectábamos las mesas, sillas, baños, pomos de puertas”, dijo. “Lo hacíamos todo bien”.
En la investigación sobre el brote asociado a la cervecería en Michigan, hay una “enorme preocupación” por los padres y abuelos expuestos al virus por sus hijos y nietos, dijo Vail.
Saskia Popescu, experta en enfermedades infecciosas en Phoenix, dijo que resulta difícil desinfectar los suficiente las superficies de un bar como para que suponga una diferencia. Incluso sentarse en una mesa con amigos en un bar implica que la gente habla alto y ríe, lo que podría propagar el virus. No merece la pena, señaló.
“Puedes hacer un cóctel en casa”, dijo Popescu.
Fuente: AP
01 Julio 2020 /
EE.UU.: nuevo récord de infecciones diarias de COVID-19 con 47.000
Estados Unidos registró el martes otra cifra récord de contagios de coronavirus con 47.000 nuevos casos, el mayor incremento de infecciones en un día desde que comenzó la pandemia.
El grueso se concentró en un área que va desde los estados sureños de Arizona y Texas hasta California, en la costa del Pacífico, aunque también se reportaron altas cifras en algunos estados del sureste: la Florida, Georgia y Carolina del Sur.
En vista del alarmante repunte, el doctor Anthony Fauci, director del Instituto de Alergias y Enfermedades Infecciosas, advirtió a un comité del Senado el martes que, al ritmo actual, las nuevas infecciones podrían duplicarse a casi 100.00 diarias si no se contiene el brote.
Fauci dijo que enfocarse solamente en los estados que registran los altos incrementos de infecciones “pone en peligro a todo el país”.
Al mismo tiempo, los gobernadores de Nueva York, Nueva Jersey y Connecticut, los tres estados del noreste que más sufrieron el brote inicial de la pandemia, añadieron a ocho nuevos estados -California, Georgia, Idaho, Iowa, Luisiana, Mississippi, Nevada y Tennessee- a su lista de visitantes que deben someterse a una cuarentena de 14 días si quieren entrar en su territorio.
Estos estados se unieron a Alabama, Arizona, Arkansas, Florida, Carolina del Norte, Carolina del Sur, Texas y Utah, ya incluidos en la orden de cuarentena.
Debido a la nueva expansión de la pandemia, los gobernadores de la Florida, Texas y California restringieron los planes para reabrir sus economías y ordenaron el cierre de bares y restaurantes, así como el uso de mascarillas en el exterior.
Con las cifras de Estados Unidos a la cabeza del mundo con más de 2,5 millones de infecciones y 127.000 muertes, los viajeros estadounidenses han sido excluidos de una lista de naciones cuyos ciudadanos pueden visitar de nuevo la Unión Europea.
La Unión Europea alivia restricciones
La Unión Europea levantó el martes las restricciones de viaje a las personas de Argelia, Australia, Canadá, Georgia, Japón, Montenegro, Marruecos, Nueva Zelanda, Ruanda, Serbia, Corea del Sur, Tailandia, Túnez y Uruguay.
Sin embargo, los viajeros de naciones donde el brote de la COVID-19 ha ido en aumento, como Estados Unidos y Brasil, no pueden entrar en este momento.
Los ciudadanos chinos podrán entrar en el bloque, siempre y cuando Beijing levante las restricciones de viaje a los ciudadanos europeos. Otros países en la lista se espera que suspendan sus propias restricciones a los europeos.
Los países serán añadidos o eliminados de la lista europea cada dos semanas, atendiendo a sus respectivas contaminaciones de COVID-19, pero no es probable que Estados Unidos logre estar entre los permitidos por un tiempo.
Fuente: VOA
Encuesta ubica a Nicaragua como segunda peor calificada de Centroamérica al abordar la pandemia
La gestión del gobierno de Nicaragua ante la emergencia del COVID-19 es la segunda peor calificada de Centroamérica. El 37.3 % por ciento de la población nicaragüense calificó de “muy mala, mala” la gestión del presidente Ortega, según la encuesta denominada “El Covid en Centroamérica”, realizada por la consultora Borge y Asociados, entre el 20 de abril y el 19 de junio.
Honduras ocupa el primer lugar como peor calificado, según la encuesta de Borge y Asociados, que recoge las opiniones de 1.246 personas a las que consultaron vía telefónica en Guatemala, El Salvador, Honduras, Nicaragua, Costa Rica y Panamá, sobre la percepción sobre el coronavirus y su impacto en la vida cotidiana.
Al reaccionar a esta encuesta, los médicos independientes dicen que una de las muestras de la mala gestión gubernamental ha sido el despido de profesionales de la salud en medio de la crisis sanitaria.
El gobierno de Nicaragua ordenó el mes de junio el despido de al menos diez médicos del sistema de salud pública sin que en ninguno de los casos se especificara el motivo. Los doctores afectados consideran que se debió haber firmado un documento que demandaba medidas de seguridad para el gremio médico y por haber distribuido medios de protección al personal de salud.
Los médicos despedidos exigieron ante los juzgados de lo laboral el reintegro a sus labores y el doctor Ignacio Molina, que es uno de los demandantes, aseguró que están tratando “de hacer los pasos legales que nos corresponden antes esta situación, buscando un reintegro y reordenando nuestras actividades laborales”.
El 60% de nicaragüenses tiene críticas sobre gestión
Al dato mencionado inicialmente se suma que el 60.3% por ciento de los encuestados en Nicaragua, el más alto de la región, percibe que el país va en una dirección equivocada. Mientras que el 39.6 % de los consultados considera que las autoridades de la salud no están haciendo un buen trabajo.
Por su parte, el 58.6 por ciento, el porcentaje más alto entre todos los países del istmo asegura estar en desacuerdo con respecto a que las medidas para enfrentar la COVID-19 son efectivas en Nicaragua. Mientras que un 31.7 por ciento dijo estar de acuerdo en que estas sí funcionan.
Sin embargo, el Ministerio de Salud presenta semanalmente las estadísticas oficiales del avance de la pandemia, y asegura mantener bajo control la emergencia sanitaria.
Este martes la ministra de salud, Martha Reyes Álvarez, especificó que durante la última semana han atendido y dado seguimiento “a 349 nicaragüenses con COVID-19 confirmados o probables por clínica. De la misma forma 261 personas de las que estaban en seguimiento responsable y cuidadoso han cumplido con el período establecido. Desde el inicio de la Pandemia hasta el día de hoy, hemos atendido y dado Seguimiento Responsable y Cuidadoso a 2.182 personas”.
Pese a las dudas de la población las autoridades de salud sostienen que todos los brotes han sido a través de contactos claramente establecidos y que el gobierno pone en práctica las medidas pertinentes para contener la pandemia.

No obstante, la Organización Panamericana de la Salud aseguró en su conferencia del martes, que aún sigue sin saber cuántas pruebas para identificar el SARS-CoV-2, que produce la COVID-19, ha realizado Nicaragua. La realización de pruebas es clave para conocer el impacto y podr controlar la pandemia.
El doctor Marcos Espinal, Director del Departamento de Enfermedades Transmisibles, OPS, dijo que “todavía hoy no sabemos el número de test que hace Nicaragua”, al referirse a la necesidad de acelerar la aplicación de pruebas en otros países de la región.
En Nicaragua el Ministerio de Salud ha sido señalado por ocultar la información relacionada a la pandemia, además de ignorar las recomendaciones de organismos internacionales como la Organización Mundial de la Salud y la Organización Panamericana de la Salud para contener el avance de la enfermedad.
El gobierno además es señalado de actuar de forma arbitraria contra médicos independientes que han demandado claridad en la información y equipos de protección necesarios, al despedirlos del sistema de salud pública.
A 7 meses del inicio de la pandemia, se desconoce la precisión de muchos tests para coronavirus
Siete meses después de que se desató la pandemia del coronavirus, nadie sabe realmente qué tan bien funcionan muchas de las pruebas para detectarlo, y expertos en importantes centros médicos en los Estados Unidos dicen que es hora de hacer los estudios para averiguarlo.
Cuando el nuevo virus comenzó a propagarse, laAdministración de Alimentos y Medicamentos (FDA por sus siglas en inglés) utilizó sus facultades de emergencia para aprobar gran cantidad de pruebas desarrolladas con rapidez, basándose principalmente en una pequeña cantidad de estudios de laboratorio que demostraban que podían detectar el virus con éxito.
Eso es muy distinto a los estudios con muchos pacientes que pueden demorar semanas o meses, y que los expertos dicen son necesarios para dar una idea verdadera sobre la precisión de las pruebas.
La FDA dio su respuesta expedita después de que fue criticada por demorar el lanzamiento de nuevas pruebas durante una crisis, y luego de que los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) pasaron apuros para hacer llegar su propia prueba a los estados.
Pero como es muy probable que el brote en Estados Unidos se extienda meses o incluso años, algunos expertos quieren que la FDA exija mejor evidencia de la precisión de las pruebas de forma que los médicos sepan cuántas infecciones podrían no detectarse.
Ha habido más de 2.2 millones de casos confirmados de coronavirus en Estados Unidos y más de 119.000 muertes, según datos compilados por la Universidad Johns Hopkins. En casi la mitad de los estados del país los casos están aumentando.
En semanas recientes, hallazgos preliminares han alertado sobre problemas potenciales con algunas pruebas para el COVID-19, incluida una utilizada todos los días en la Casa Blanca. Las pruebas defectuosas podrían dejar a miles de estadounidenses con la idea errónea de que están libres del virus, lo que puede contribuir a que haya nuevos brotes de la enfermedad al reabrirse las comunidades.
“Al principio, la FDA estaba bajo mucha presión para sacar al mercado estas pruebas”, afirmó el doctor Steven Woloshin del Dartmouth College, quien escribió la semana pasada sobre el tema en la revista New England Journal of Medicine. “Pero ahora que hay abundantes pruebas allá afuera, es hora de que eleven el nivel de exigencia”, espetó.
La FDA indicó en un comunicado que ya ha pedido que varios fabricantes de pruebas hagan estudios de seguimiento sobre la precisión, aunque no dijo para cuantas de las más de 110 pruebas autorizadas de detección. La agencia también señaló que rastrea reportes de problemas.
La precisión también ha sido un problema con pruebas sanguíneas para detectar indicios de infecciones pasadas.
Ninguna prueba de detección es 100% precisa. Por ello, los detalles sobre la precisión son proporcionados de forma rutinaria para todo tipo de pruebas, incluidas las de la influenza estacional, la hepatitis, el VIH y cánceres. Por ejemplo, se sabe que las pruebas rápidas de influenza no detectan 20% o más de todos los casos, un factor que los médicos tienen en cuenta cuando atienden a pacientes con síntomas pero que salen negativos en las pruebas.
Por ahora, la mayoría de las pruebas para el COVID-19 en Estados Unidos no proporcionan información sobre su desempeño en el mundo real, incluido con qué frecuencia las pruebas señalan falsamente que un paciente no está infectado, o detectan falsamente el virus. Con excepción de unas cuantas, esa información falta en las aproximadamente 80 pruebas comerciales disponibles, según una revisión efectuada por AP.
Con información de AP
30 de junio 2020 /
Anthony Fauci advirtió que EEUU podría tener 100.000 nuevos casos diarios de COVID-19 si no se toman medidas
El doctor Anthony Fauci, asesor médico de la Casa Blanca, advirtió este martes que Estados Unidos podría llegar a tener 100.000 casos nuevos de coronavirus diarios si no se toman medidas para frenar la pandemia.
“Ahora estamos teniendo 40.000 nuevos casos diarios”, dijo el experto en una audiencia ante el Comité de Salud y Educación del Senado. “No me sorprendería si llegamos a 100.000 diarios si esto no cambia”.
“Claramente vamos en la dirección equivocada”, consideró, subrayando que “claramente ahora mismo no tenemos un control total”. “Estoy muy preocupada por que la cosa se puede poner realmente muy mal”, ha advertido.
El experto no quiso proyectar el número de fallecidos de la actual ola del coronavirus, pero según una estimación publicada la semana pasada por los Centros de Prevención y Lucha Contra Enfermedades (CDC) el país podría llegar a un nivel de entre 130.000 y 150.000 muertos antes del 18 de julio. Actualmente, la cifra se encuentra cerca de 126.000 decesos. Es la más alta a nivel global.
El director del Instituto Nacional de Enfermedades Infecciosas insistió en “la responsabilidad que todos tenemos como personas y como parte de la sociedad para poner fin a la epidemia”, subrayando la necesidad de que “todos cumplamos con esa parte”.
Respecto a la posibilidad de contar con una vacuna, se ha mostrado “cautelosamente optimista” de que esta pueda estar disponible para principios de 2021, si bien ha advertido de que al margen de que dicha vacuna debe cumplir con los estándares fijados por la Administración de Alimentación y Drogas (FDA), tampoco hay garantías de que la vacuna pueda desarrollarse.
La pandemia está en franca alza en cuatro estados del sur y el oeste del país, (California, Arizona, Texas y Florida) donde se registran la mitad de los nuevos contagios.
Además, durante una entrevista con CNN, Fauci lamentó que algunos estadounidenses hayan abandonado las medidas de precaución frente a la COVID-19.
“Lo que ha ocurrido, adivino que de forma comprensible, aunque no obstante lamentable, es que la gente ha adoptado una actitud en algunos lugares de todo o nada. O te encierras o lo dejas ir e ignoras muchas de recomendaciones de distancia social, de llevar mascarilla, de abstenerse de dar la mano o de evitar grandes multitudes”, reflexionó el máximo epidemiólogo de la Casa Blanca.
Los barbijos y las máscaras no quitan oxígeno ni modifican la frecuencia cardíaca
Mientras el nuevo coronavirus sigue infectando a cada vez más personas, superando ya más de 10 millones de contagios, el debate por el uso de máscaras, cubrebocas o barbijos, continúa.
Y es que, a pesar de las recomendaciones de los médicos, ministerios y organizaciones científicas, a mucha gente le cuesta utilizarlas y se quejan de que no respiran bien o que respiran menos oxígeno.
Para derribar este mito, la médica pediatra estadounidense Megan Hall hizo un experimento sobre uso de máscaras que luego publicó en las redes sociales, donde tuvo miles de respuestas positivas.
“Hola amigos! He visto numerosas publicaciones y escuché a la gente quejarse de que ‘no pueden respirar con una máscara puesta’ o no usarán una porque los niveles de oxígeno caen dramáticamente mientras usan una máscara’. Otras afirmaciones dicen que ‘una máscara no te protege de respirar en el virus′ pero en la misma frase argumentan que no van a usar uno porque están ′respirando su dióxido de carbono’ exhalado”, comenzó escribiendo la profesional en su cuenta de Facebook.
“No estoy segura de cómo uno puede siquiera darle sentido a esta teoría; si realmente crees que el virus está penetrando la máscara y estás Respirándolo, ¿cómo crees que tu CO2 exhalado se está quedando atascado? Los virus necesitan un vector para difundir, el vector de COVID-19 son las gotas respiratorias, que pueden superar fácilmente la barrera de la una máscara mal colocada o mal confeccionada. Como seguimiento de mi publicación anterior sobre usar máscaras faciales, hice un pequeño experimento”, contó.
“A continuación, me muestro en 4 escenarios. Llevé cada máscara durante 5 minutos y revisé mi saturación de oxígeno (que se muestra como el porcentaje de abajo) junto con mi frecuencia cardíaca (HR, en latidos por minuto) usando oximetría de pulso no invasivo. Hay que tener en cuenta que inmediatamente antes de esto, llevaba 5 horas usando la máscara quirúrgica”, agregó y mostró los resultados:
– Sin máscara: 98 %, HR 64
– Con mascarilla quirúrgica: 98 %, HR 68
– Con máscara N95: 99 %, HR 69
– Con una máscara N95 más otra quirúrgica (que es cómo la mayoría de los proveedores de salud llevan máscaras): 99 %, HR 69.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/AOCOZYFWBRAA5NOQQ74VKREALA.jpg) El uso obligatorio del barbijo se aplicó en todo el país (Adrián Escandar)
El uso obligatorio del barbijo se aplicó en todo el país (Adrián Escandar)
“No hay ningún cambio significativo en mi saturación de oxígeno (o HR) en cualquier escenario. Aunque tal vez sea inconveniente o molesto para algunas personas, se puede respirar igualmente. Como médica, te insto y te pido que por favor uses una máscara para protegerte a ti mismo y a aquellos que no pueden usar una máscara con seguridad (muchos de mis pacientes porque tienen menos de 2 años). A menos que estés boca abajo con una rodilla en el cuello, estoy seguro de que todavía puedes respirar”, concluyó la médica pediatra, haciendo mención al homicidio del 25 de mayo del afroamericano George Floyd, que murió asfixiado por un policía blanco y provocó los peores disturbios y protestas contra el racismo de los últimos años.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/BOORXGATAVGGJLPFHS5CCMGY2A.gif) Correcta utilización del barbiijo (Infografía: Marcelo Regalado)
Correcta utilización del barbiijo (Infografía: Marcelo Regalado)
La protección de la máscara
Usar una máscara sigue siendo increíblemente seguro y una buena manera de frenar la propagación de COVID-19. Las máscaras funcionan filtrando y suprimiendo partículas de aire. Si alguien está infectado, pero no tiene síntomas, lo que se conoce como asintomático, las partículas de la boca, nariz y parte posterior de la garganta salen cuando respiran y se extienden a unos 2 metros. La máscara evita que algunas partículas se propaguen libremente y empuja un poco de aire hacia abajo en lugar de hacia arriba.
“Las personas normales y sanas pueden hacer cosas bastante enérgicas mientras usan los tipos de cubiertas faciales de las que hemos estado hablando en el contexto de la prevención de COVID-19”, explicó el doctor William Schaffner, profesor de enfermedades infecciosas en la Universidad de Vanderbilt en Nashville y director médico de La Fundación Nacional de Enfermedades Infecciosas. “Si fueran perjudiciales, no podrían ser recomendados por los CDC, los departamentos de salud estatales, locales o mundiales”.
El doctor Liam Sullivan, especialista en enfermedades infecciosas de Spectrum Health en Grand Rapids, en Michigan, aseguró que si las máscaras fueran peligrosas, habría más casos de enfermeras y médicos en quirófanos. “No los veo caer muertos por falta de oxígeno o demasiado dióxido de carbono”, destacó.
Kirsten Koehler, profesora de salud ambiental e ingeniería en la Escuela de Salud Pública Bloomberg de Johns Hopkins en Baltimore, Maryland, quien es científica en aerosol, estuvo de acuerdo con sus colegas: “Los estudios científicos demuestran que no hay cambios importantes en los niveles de CO2 o los niveles de oxígeno, incluso con el uso de máscaras quirúrgicas. Y las máscaras de tela tienen una mejor penetración de gases. No es algo que me preocupe en absoluto. Probablemente sea más probable que las personas estén calientes cuando usan una máscara y, por lo tanto, las personas tal vez se sientan sobrecalentadas”.
Schaffner sospecha que las personas se preocupan por usar máscaras porque la respiración se siente más dificultosa, a veces. “Si usan máscaras correctamente, es cierto que el trabajo de respirar es un poco más difícil. Pero eso solo significa que la máscara está actuando como un filtro”, explicó Schaffner.
Algunos dicen que no pueden usar una máscara debido al asma o la enfermedad pulmonar obstructiva crónica, aunque los expertos sospechan que muchos con función pulmonar comprometida están más dispuestos a usar máscaras. “La gran mayoría de las personas con verdadera enfermedad pulmonar subyacente usarán una máscara porque saben que si se exponen a este virus, tienen un riesgo muy alto de complicaciones graves”, agregó Sullivan y aclaró que si bien el uso de máscaras durante el clima cálido puede hacer que se humedezca con el sudor, eso no debería causar ninguna infección bacteriana.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JXNUF2XE2VALXER4ASWOCWOKW4.jpg) Los gobiernos alientan el uso de tapaboca por sus medios de comunicación (Maximiliano Luna)
Los gobiernos alientan el uso de tapaboca por sus medios de comunicación (Maximiliano Luna)
“No hay evidencia de eso. Si está el aire cálido y húmedo del verano, sí, puede ponerse sudoroso y asqueroso. Si tienes una máscara de tela, la lavas. Si usa una máscara quirúrgica, debe usar una nueva”, precisó el experto.
Koehler recomienda que las personas se pongan máscaras de tela húmedas en bolsas de papel para que se sequen (si las cambian al mediodía) y luego las laven todos los días o usar una máscara desechable.
Fuente: Infobae.-
Ciudad de México reabre pese a más casos de coronavirus
La Ciudad de México comenzó a permitir la reapertura de más negocios el lunes, luego de casi tres meses de diversos grados de confinamiento por la pandemia de coronavirus.
Algunas estaciones del metro que habían estado cerradas para que disminuyera el volumen de pasajeros fueron reabiertas. El metro también planea distribuir un millón de caretas de plástico con el fin de reducir el riesgo de infecciones.
La jefa de gobierno Claudia Sheinbaum dijo el lunes que las autoridades calculan que las reaperturas graduales esta semana podrían generar la salida a las calles de entre 1 y 1,5 millones de personas. El centro histórico reabrirá el martes, seguido por restaurantes y hoteles el miércoles, pero a la mitad de su capacidad.
En un semáforo de alerta de cuatro colores, en el que el rojo es el de mayor restricción y el verde el menor, la Ciudad de México disminuyó el nivel de alerta a naranja a pesar de que tiene el mayor número de infectados y muertos en el país. León Armando Medina Quezada, un joven de La Marquesa, una pequeña localidad al oeste de la capital, fue de compras el lunes al centro. Le preocupaba que la reapertura fuese excesiva y demasiado rápida.
“Se ve mucha actividad. La verdad es mucha actividad, y esto se va a volver a poner de vuelta el semáforo en rojo por la misma urgencia”, manifestó. «Hay mucha gente en el metro, todo está muy lleno”.
Sheinbaum dijo que las autoridades están monitoreando muy de cerca la capacidad de los hospitales en caso de que sea necesario endurecer las restricciones de nuevo. Los bares y los centros nocturnos continuarán cerrados.
Las concentraciones más elevadas de nuevas infecciones se registran en las demarcaciones rurales del sur de la ciudad (Xochimilco, Milpa Alta y parte de Tlalpan). Hay unas 2.800 personas hospitalizadas con COVID-19 en la urbe.
A nivel nacional, la cifra de casos confirmados subió el lunes en 3.805 a 220.657, y los fallecimientos aumentaron en 473 a 27.121.
Fuente: AP
29 junio 2020 /
La OMS aseguró que la pandemia de coronavirus no está “ni siquiera cerca” de terminar
La Organización Mundial de la Salud (OMS) anunció que enviará un equipo a China la próxima semana para investigar los orígenes del coronavirus, dijo este lunes su jefe, Tedros Adhanom Ghebreyesus.
Estados Unidos, que ha amenazado con abandonar la agencia de la ONU por considerarla demasiado cercana a China e ineficiente en la lucha contra la pandemia del Sars-COV-2, ha pedido una investigación sobre el origen del coronavirus.
El presidente Donald Trump y el secretario de Estado de Estados Unidos, Mike Pompeo, han dicho que puede haberse originado en un laboratorio, aunque no han presentado evidencia de esto y China lo niega firmemente.
Durante la reunión informativa con la prensa Tedros también indicó que, a su entender y del de las OMS, la pandemia de COVID-19 no está “ni siquiera cerca” de terminar.
El Director General de OMS, él mismo un especialista en enfermedades infecciosas y en salud comunitaria de nacionalidad etíope, señaló que, seis meses después de que China alertó por primera vez al organismo sobre una nueva infección respiratoria, se habían alcanzado los sombríos hitos de 10 millones de infecciones confirmadas y 500.000 muertes.
“Mucho espacio para moverse”
“La mayoría de las personas siguen siendo susceptibles, el virus todavía tiene mucho espacio para moverse”, dijo.
“Todos queremos que esto termine. Todos queremos seguir con nuestras vidas. Pero la dura realidad es que esto no está ni siquiera cerca de terminar. Aunque muchos países han hecho algunos avances, la pandemia se está acelerando”, agregó.
Sobre la politización de esta emergencia sanitaria, Tedros consideró esencial “resolver los problemas de falta de unidad nacional, de división y de falta de solidaridad global, que están ayudando a que el virus se expanda”.
Advirtió además que si se sigue en esa vía, “lo peor todavía está por venir”. ”Con este tipo de entorno y condiciones tememos lo peor, y es por eso que tenemos que luchar juntos”, insistió.
El jefe del programa de emergencias de la OMS, Mike Ryan, dijo que se habían hecho enormes progresos en la búsqueda de una vacuna segura y eficaz para prevenir la infección, pero que aún no había garantías de que fueran a tener éxito.
Mientras tanto, los países pueden luchar contra la propagación de la enfermedad mediante pruebas, el aislamiento de los casos confirmados y el seguimiento de sus contactos, dijo. Destacó a Japón, Corea del Sur y Alemania por su “estrategia integral y sostenida” contra el virus.
La OMS planea convocar una reunión esta semana para evaluar el progreso de la investigación en la lucha contra la enfermedad, dijo Tedros.
Con información de Reuters, Infobae y EFE
La OMS enviará un equipo especial a China para investigar los orígenes del coronavirus
La Organización Mundial de la Salud (OMS) anunció que enviará un equipo a China la próxima semana para investigar los orígenes del coronavirus, dijo este lunes su jefe, Tedros Adhanom Ghebreyesus.
Estados Unidos, que ha amenazado con abandonar la agencia de la ONU por considerarla demasiado cercana a China e ineficiente en la lucha contra la pandemia del Sars-COV-2, ha pedido una investigación sobre el origen del coronavirus.
El presidente Donald Trump y el secretario de Estado de Estados Unidos, Mike Pompeo, han dicho que puede haberse originado en un laboratorio, aunque no han presentado evidencia de esto y China lo niega firmemente.
Durante la reunión informativa con la prensa Tedros también indicó que, a su entender y del de las OMS, la pandemia de COVID-19 no está “ni siquiera cerca” de terminar.
El Director General de OMS, él mismo un especialista en enfermedades infecciosas y en salud comunitaria de nacionalidad etíope, señaló que, seis meses después de que China alertó por primera vez al organismo sobre una nueva infección respiratoria, se habían alcanzado los sombríos hitos de 10 millones de infecciones confirmadas y 500.000 muertes.
“Mucho espacio para moverse”
“La mayoría de las personas siguen siendo susceptibles, el virus todavía tiene mucho espacio para moverse”, dijo.
“Todos queremos que esto termine. Todos queremos seguir con nuestras vidas. Pero la dura realidad es que esto no está ni siquiera cerca de terminar. Aunque muchos países han hecho algunos avances, la pandemia se está acelerando”, agregó.
Sobre la politización de esta emergencia sanitaria, Tedros consideró esencial “resolver los problemas de falta de unidad nacional, de división y de falta de solidaridad global, que están ayudando a que el virus se expanda”.
Advirtió además que si se sigue en esa vía, “lo peor todavía está por venir”. ”Con este tipo de entorno y condiciones tememos lo peor, y es por eso que tenemos que luchar juntos”, insistió.
El jefe del programa de emergencias de la OMS, Mike Ryan, dijo que se habían hecho enormes progresos en la búsqueda de una vacuna segura y eficaz para prevenir la infección, pero que aún no había garantías de que fueran a tener éxito.
Mientras tanto, los países pueden luchar contra la propagación de la enfermedad mediante pruebas, el aislamiento de los casos confirmados y el seguimiento de sus contactos, dijo. Destacó a Japón, Corea del Sur y Alemania por su “estrategia integral y sostenida” contra el virus.
La OMS planea convocar una reunión esta semana para evaluar el progreso de la investigación en la lucha contra la enfermedad, dijo Tedros.
Con información de Reuters y EFE
Personas en 6 continentes prueban vacunas contra el COVID-19
Personas en seis continentes ya están recibiendo pinchazos en los brazos al tiempo que la competencia por lograr una vacuna contra el COVID-19 entra a una fase decisiva en verano, con estudios aún más extensos para probar si alguna de ellas realmente funciona —y quizá ofrecer una panorama más real.
Investigadores británicos y chinos ya están probando posibles vacunas fuera de sus fronteras, en países como Brasil y los Emiratos Árabes Unidos, dado que el declive en el número de nuevos contagios en sus propios países les impide obtener respuestas claras.
Estados Unidos se prepara para comenzar la prueba más grande: 30.000 personas recibirán una inyección creada por el gobierno a partir de julio, y aproximadamente un mes después otras 30.000 probarán una vacuna británica.
Es probable que las personas que participen se dividan entre estadounidenses y voluntarios en otros países como Brasil o Sudáfrica, dijo a The Associated Press el doctor Anthony Fauci, de los Institutos Nacionales de la Salud de Estados Unidos (NIH por sus siglas en inglés).
Si bien es optimista, “nos hemos equivocado antes”, advirtió Fauci.
Múltiples éxitos en múltiples partes del mundo son vitales.
“Esta no es una carrera sobre quién llega primero. Esto se trata de obtener la aprobación para la mayor cantidad posible de vacunas seguras y efectivas”, dijo Fauci, quien funge como director del Instituto Nacional de Enfermedades Alérgicas e Infecciosas de Estados Unidos.
Los expertos en vacunas dicen que es hora de fijar expectativas públicas. Muchos científicos creen que una vacuna contra el coronavirus no protegerá tanto como la del sarampión.
Si la mejor vacuna contra COVID-19 es solo 50% efectiva, “esa sigue siendo para mí una gran vacuna”, sostuvo el doctor Drew Weissman, de la Universidad de Pensilvania.
“Necesitamos empezar a tener esta conversación ahora”, para que la gente no se sorprenda, agregó.
A pesar de todas las promesas del gobierno de acumular dosis con la esperanza de iniciar la vacunación hacia finales del año, esta es la parte truculenta: Incluso si la inyección funciona —y es una que tu país había almacenado— únicamente las personas más vulnerables, como trabajadores esenciales, pasaran al frente de una fila muy larga.
¿Tu y yo estaremos vacunados este año? De ninguna manera», dijo el economista de salud David Ridley, de la Universidad de Duke.
Las vacunas entrenan al cuerpo para reconocer y defenderse rápidamente de un germen invasor. Alrededor de 15 vacunas experimentales contra el COVID-19 se encuentran en diversas etapas de estudios en humanos en todo el mundo.
Y aunque no hay ninguna garantía de que algo salga bien, el hecho de que haya tres vacunas en pruebas finales ofrece mejores probabilidades, especialmente porque los científicos aún no saben qué tan fuerte debe ser la reacción inmune que deben desencadenar las inyecciones.
Medir eso con la primera vacuna probada “realmente nos ayudará a comprender todas las otras vacunas en desarrollo, ver si también tienen una oportunidad”, dijo la investigadora principal de la Universidad de Oxford, Sarah Gilbert.
Únicamente China está experimentando con vacunas “inactivadas” que son creadas desarrollando el nuevo coronavirus y matándolo. Las vacunas de Sinovac Biotech y SinoPharm utilizan la tecnología a la antigua, que requiere de producción en laboratorios de alta seguridad pero son confiables, similares a la fabricación de las vacunas contra la poliomielitis y algunas contra la influenza.
La mayoría de las demás vacunas en la reserva de proyectos no atacan a todo el germen, sino una parte fundamental —la proteína de “espícula” que recubre la superficie del coronavirus y le ayuda a invadir las células humanas. Los candidatos principales utilizan nuevas tecnologías que aceleran la producción de las vacunas, pero que aún no son puestas a prueba en personas.
El método de Oxford: Edición genética de un virus de resfriado de chimpancé para evitar su contagio, pero que pueda portar la información genética de esa proteína de “espícula” en la cantidad suficiente de células como para engañar al sistema inmune y hacerle creer que está padeciendo una infección.
Otra vacuna fabricada por los NIH y Moderna Inc. simplemente inyecta una porción del código genético del coronavirus que le instruye al cuerpo producir copias de púas inofensivas que el sistema inmune aprende a reconocer.
Los investigadores deben analizar a miles de personas no en lugares donde el COVID-19 va en aumento —porque ya sería demasiado tarde— sino en sitios con grandes focos de infección, detalló Fauci.
Únicamente si el virus empieza a propagarse en una comunidad varias semanas después de que los voluntarios recibieron una vacuna o un placebo —tiempo suficiente para que el sistema inmune se refuerce— los científicos tendrán la mejor oportunidad de comparar cuál grupo tuvo más infecciones.
A falta de una bola de cristal, los NIH cuentan con una red de pruebas de vacunación en Estados Unidos, Sudamérica y Sudáfrica, en espera de que finalicen sus decisiones sobre las pruebas a realizar este verano.
“Lo haremos en varios lugares y con cierto grado de flexibilidad”, para que los investigadores puedan virar rápidamente conforme los movimientos del virus, dijo Fauci. “Nada será sencillo”.
Fuente: AP
28 Junio 2020 /
Qué son los “testeos grupales” de coronavirus que planea implementar EEUU y para qué sirven
Estados Unidos sorprendió ayer revelando que cambiará su estrategia de testeos y que evalúa un cambio radical en su método de detección de casos de coronavirus. Hasta ahora, el país sigue el criterio convencional: si hay una persona sospechada de tener el virus por manifestar síntomas o por haber estado en contacto con alguien infectado, se le realiza el hisopado, se analiza la muestra y, dependiendo el resultado, se define si debe hacer cuarentena o puede seguir con su vida normal. Pero ante el crecimiento sostenido del contagio, Anthony Fauci, director del Instituto Nacional de Alergia y Enfermedades Infecciosas, reveló que las autoridades están estudiando la posibilidad de hacer testeos grupales, lo que en inglés se conoce como pool testing.
En vez de tesetar individualmente a las personas, se analizarían las pruebas de varios individuos al mismo tiempo, lo que permitiría reducir costos y acelerar el plazo de detección de casos positivos. La doctora Deborah Birx, coordinadora del grupo de trabajo de la Casa Blanca sobre el coronavirus, explicó: “La combinación nos daría la capacidad de pasar de medio millón de pruebas al día a potencialmente 5 millones de individuos examinados por día”
¿Cómo funciona la prueba de la piscina?
Las pruebas de grupo son cuando las muestras de varios individuos se analizan juntas en un solo tubo utilizando métodos sensibles de detección de biología molecular para obtener un solo resultado. En este ejemplo, 100 individuos son testeados en grupos de cinco.
Si resulta negativo, los investigadores pueden seguir adelante sabiendo que todo el grupo es negativo para el coronavirus. Sin embargo, si los resultados son positivos, cada individuo tendría que ser reexaminado con una prueba de diagnóstico de coronavirus estándar.
“Lo que necesitamos es encontrar la penetración de personas infectadas en tu sociedad”, dijo Fauci en una entrevista publicada este viernes en The Washington Post. “La única manera de saberlo es echando una amplia red”.
Michael Mina, profesor adjunto de epidemiología en la Escuela de Salud Pública T.H. Chan de Harvard, dijo que las pruebas de grupo tienen el potencial de aumentar el número de personas examinadas diez veces, y esa cifra podría incluso si a 100 veces.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/BOOD73XZWDTGZEX6N6CYPOL3I4.jpg) Pruebas rápidas de coronavirus (REUTERS)
Pruebas rápidas de coronavirus (REUTERS)
Aunque la prueba no verifica si una persona tiene el coronavirus de la manera que lo hace una prueba de diagnóstico, las pruebas de grupo ayudan a identificar a las personas que son asintomáticas.
¿Cuáles son los inconvenientes de las pruebas grupales?
Una desventaja obvia de este tipo de testeos es cuando el resultado de la prueba es positivo, obliga a analizar todas de manera individual, lo que amplía el tiempo que que los integrantes de ese grupo tardan en conocer los resultados. “Podría ser un esfuerzo que provoque mucha ansiedad si hay un largo período de tiempo entre el momento en que se le dice a alguien que el grupo fue positivo y el momento en que se le dan los resultados individuales”, dijo Mina.
Brian Rubin, presidente de patología en la Clínica Cleveland, dice que la sensibilidad de la prueba podría verse comprometida al añadir más muestras a un grupo. Cuantas más muestras se añadan, más se diluyen, lo que hace más difícil que la prueba detecte el ARN viral si hay una persona que tiene el virus.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/5WSQU2EGGTKWBCH425B4F5MRTM.jpg) Los test mediante hisopados so los más precisos hasta ahora
Los test mediante hisopados so los más precisos hasta ahora
Los pacientes que están en las primeras etapas de la infección tienen una carga viral relativamente baja y la prueba puede fallar en la detección del coronavirus, por lo que el resultando puede ser un falso negativo.
¿Quién debería someterse a este tipo de testeos?
Rubin dice que las pruebas en grupo pueden ser muy beneficiosas, pero depende de la población. Tienen sentido en un grupo de trabajadores sin sospecha de contagio, que si resulta con algún positivo puede confinarse a todo el grupo de forma segura en casa. Pero tiene menos sentido en un asilo de ancianos donde un positivo podría arriesgar la vida de los demás residentes.
La expectativa de Fauci del es que, con este nuevo abordaje, se podría evaluar a mayor cantidad de personas en menos tiempo, lo que permitiría encontrar antes al virus, aislarlo y evitar la propagación, que está llegando a niveles récord. Si bien las muertes diarias se mantienen por debajo de mil desde hace dos semanas, lejos del pico de 2.700 detectado en abril, el jueves se registró el máximo diario de contagios, 40.184, cuando a principios de junio el promedio no superaba los 20.000 por día.”Algo no está funcionando”, dijo sobre el enfoque actual. “Quiero decir, puedes hacer todos los diagramas que quieras, pero algo no está funcionando”.
27 Junio 2020 /
Un estudio asegura que hay más casos de coronavirus en EEUU porque aumentó el testeo
Ahora que muchos países y estados de EEUU están reabriendo, las autoridades están en alerta sobre posible rebrotes. Sin embargo, según un estudio del banco de inversión J.P. Morgan publicado ayer, si bien algunos modelos epidemiológicos predicen un fuerte repunte de las infecciones debido al aumento movilidad, la situación es distinta.
“La “variación” (diferencias en la susceptibilidad a la infección) puede desempeñar un papel en las tasas de transmisión, y aunque en general la movilidad puede ahora aumentar, el distanciamiento social, las reuniones de masas y la higiene (en particular, según lo practicado por de edad y otras poblaciones de riesgo) puede ser muy diferente que en marzo. Así que, en lugar de modelar lo que que pensamos que podría suceder, estamos monitoreando lo que realmente está sucediendo ahora”, explica en su trabajo Michael Cembalest, Presidente de Estrategia de Mercado e Inversión de J.P. Morgan Asset & Wealth Management.
El estudio asegura que los estados “epicentro” están experimentando un aumento de las infecciones, pero hasta ahora no han experimentado aumentos en las muertes u hospitalizaciones. “Como resultado, las tasas de mortalidad de los estados más afectados están bajando en lugar de elevarse”, afirma. Y agrega: “El aumento de las infecciones en los estados epicentro se explica en parte por la mayor cantidad de pruebas”.
Para analizar el estado de la pandemia en los 24 estados más grandes de los EEUU -que representan el 82% de PBI del país- JP Morgan midió las tendencias de infección de 7 días por cada millón de personas, las hospitalizaciones actuales por millón de habitantes y las tasas actuales de utilización de los hospitales.
Los gráficos además incluyen una línea punteada para visualizar rápidamente la fecha de reapertura de cada estado. “Nos basamos en los índices de utilización de camas de hospital y de la Unidades de Cuidado Intensivo y usamos un umbral del 60% para nuestra prueba de tasa de utilización de camas de hospital (HBU)”, explicaron.
“También miramos el impacto del aumento de la movilidad más allá de las aperturas a través de datos obtenidos por el rastreo de los teléfonos inteligentes de Google, las ventas de alimentos, farmacias y el tránsito, entre otras variables”. En 16 de los 24 estados más grandes, la curva de contagios bajó o se mantuvo estable. En los otros 8 estados, Florida, Ohio, Georgia, Carolina del Norte, Tennessee, Arizona, Wisconsin y Missouri, los casos aumentaron.
Los 24 estados más grandes de EEUU: fechas de reapertura, infecciones y hospitalizaciones:
Los testeos son desde hace varias semanas motivo de controversia en Estados Unidos por los cuestionamientos del presidente Donald Trump a un supuesto exceso, que estaría detrás del aumento de los contagios. EL epidemiólogo de la Casa Blanca, Anthony Fauci, dijo el martes en una audiencia en el Congreso que Trump nunca le pidió frenar las pruebas del coronavirus. “A ninguno de nosotros se nos ha dicho que reduzcamos el ritmo de las pruebas”, dijo a un panel de la Cámara de Representantes sobre los esfuerzos para mitigar la pandemia. “De hecho, haremos más pruebas”, agregó Fauci. A su lado, otras tres autoridades sanitarias que asesoran a la Casa Blanca también respondieron “no” sin dudarlo cuando un legislador les preguntó si el presidente les había pedido que frenaran los testeos.
Trump, que busca la reelección en noviembre, levantó una ola de críticas la semana pasada cuando, en un mitin de campaña en Tulsa, Oklahoma dijo que las pruebas para detectar Covid-19 son una “espada de doble filo”, porque cuantas más se hacen, más casos se encuentran. “Cuando haces las pruebas… vas a encontrar más personas, encontrarás más casos”, argumentó Trump. “Entonces le dije a mi gente: ‘Disminuyan la velocidad de las pruebas’”.
Más tarde, un funcionario de la Casa Blanca le dijo a la agencia AFP que Trump estaba bromeando, lo que generó aún más molestia entre los críticos del presidente. Pero el martes, el presidente insistió en que sus comentarios no eran chiste. “Yo no bromeo”, le dijo Trump a periodistas antes de destacar como “el mejor” del mundo el sistema de detección de Covid-19 de Estados Unidos, que según dijo ha evaluado a 25 millones de personas. “Al tener más pruebas, encontramos más casos”, dijo Trump, incluso sugiriendo que el alto número es una responsabilidad política durante un año electoral. “Tener más casos suena mal”, dijo. “Pero en realidad lo que es, es que estamos encontrando casos”.
Infobae.-
Con más de 45.000 casos positivos, Estados Unidos registró un nuevo récord de contagios de coronavirus y la cifra roza los 2,5 millones
Estados Unidos rompió este viernes el récord diario de contagios de COVID-19 con 45.330, lo que eleva los casos confirmados en el país más golpeado del mundo por la pandemia a 2.462.057, de acuerdo con el recuento independiente de la Universidad Johns Hopkins.
La cifra de contagios diarios supera al pico de mediados de abril en el que se habían registrado poco más de 39 mil contagios, de acuerdo con el sitio Worldometer.
El balance a las 20.00 hora local (00:00 GMT del sábado) también incrementa el número de muertos a 124.978 tras haber sumado 574 en las últimas 24 horas.
Florida es uno de los estados que empezó su reapertura y que, este viernes, reportó un récord diario absoluto de 8.942 nuevos contagiados (el anterior era de 5500 contagios en un día). Con esto se suman cerca de 123.000 casos desde que comenzara la pandemia en el estado sureño que inició su proceso de reapertura hace un mes.
En los últimos siete días Florida agregó 33.212 nuevos contagios y, con estas novedades, y evitando tener que volver a imponer una orden para que los residentes se queden en sus casas, las autoridades acaban de anunciar que de manera efectiva inmediatamente se prohíbe la venta de alcohol en los bares de todo el estado.
El viernes, Anthony Fauci, director del Instituto Nacional de Alergia y Enfermedades Infecciosas, reveló que las autoridades están estudiando la posibilidad de hacer testeos grupales, lo que en inglés se conoce como pool testing. En vez de tesear individualmente a las personas, se analizarían las pruebas de varios individuos al mismo tiempo, lo que permitiría reducir costos y acelerar el plazo de detección de casos positivos.
“Lo que necesitas es encontrar la penetración de personas infectadas en tu sociedad”, dijo Fauci en una entrevista publicada este viernes en The Washington Post. “La única manera de saberlo es echando una amplia red”.
Las noticias no son buenas en Florida. El estado reportó este viernes un récord diario absoluto de 8.942 nuevos contagiados de COVID19 (el anterior era de 5500 contagios en un día). Con esto se suman cerca de 123.000 casos desde que comenzara la pandemia en el estado sureño que inició su proceso de reapertura hace un mes. Preocupa además la gran velocidad con la que se están dando los contagios. En los últimos siete días Florida agregó 33.212 nuevos contagios.
Con estas novedades, y evitando tener que volver a imponer una orden para que los residentes se queden en sus casas, las autoridades acaban de anunciar que de manera efectiva inmediatamente se prohíbe la venta de alcohol en los bares de todo el estado.
La medida, anunciada por el Departamento de Comercio y Regulaciones Profesionales de Florida a través de sus redes sociales, no afecta a los restaurantes que podrán seguir vendiendo alcohol a sus clientes.
26 junio 2020 /
El epidemiólogo de la Casa Blanca reveló la nueva estrategia de EEUU para testear los casos de coronavirus
Estados Unidos evalúa un cambio radical en su estrategia de detección de casos de coronavirus. Hasta ahora, el país sigue el criterio convencional: si hay una persona sospechada de tener el virus por manifestar síntomas o por haber estado en contacto con alguien infectado, se le realiza el hisopado, se analiza la muestra y, dependiendo el resultado, se define si debe hacer cuarentena o puede seguir con su vida normal.
Pero ante el crecimiento sostenido del contagio, Anthony Fauci, director del Instituto Nacional de Alergia y Enfermedades Infecciosas, reveló que las autoridades están estudiando la posibilidad de hacer testeos grupales, lo que en inglés se conoce como pool testing. En vez de tesear individualmente a las personas, se analizarían las pruebas de varios individuos al mismo tiempo, lo que permitiría reducir costos y acelerar el plazo de detección de casos positivos.
“Lo que necesitas es encontrar la penetración de personas infectadas en tu sociedad”, dijo Fauci en una entrevista publicada este viernes en The Washington Post. “La única manera de saberlo es echando una amplia red”.
Para los testeos grupales no se modifica el mecanismo de extracción de las muestras. A todos los casos sospechosos se les debe hacer el hisopado. Pero en lugar de analizar cada muestra por separado, se las combina y se hace un solo análisis. Si el resultado es negativo, se puede descartar en el acto al grupo analizado, que pueden ser 10 o 20 personas. En cambio, si el test grupal detecta la presencia del nuevo coronavirus, a ese segmento sí se le hace el test individual.
“Algo no está funcionando”, dijo Fauci sobre el enfoque actual. “Quiero decir, puedes hacer todos los diagramas que quieras, pero algo no está funcionando”.
La expectativa del principal infectólogo del país es que, con este nuevo abordaje, se podría evaluar a mayor cantidad de personas en menos tiempo, lo que permitiría encontrar antes al virus, aislarlo y evitar la propagación, que está llegando a niveles récord. Si bien las muertes diarias se mantienen por debajo de mil desde hace dos semanas, lejos del pico de 2.700 detectado en abril, el jueves se registró el máximo diario de contagios, 40.184, cuando a principios de junio el promedio no superaba los 20.000 por día.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EJZVOYREVMPKNXHUCCSLVEYPDM.jpg) Fauci al declarar en el Congreso (Kevin Dietsch/Pool via REUTERS)
Fauci al declarar en el Congreso (Kevin Dietsch/Pool via REUTERS)
Fauci sostuvo en la entrevista que los laboratorios tienen la capacidad para adoptar un esquema de pool testing. De todos modos, en caso de avanzar con la iniciativa, será necesario mejorar la coordinación entre los laboratorios, los fabricantes de los kits de testeo y los departamentos de salud de los 50 estados del país. Estados Unidos, que realiza alrededor de 15 millones de tests al mes, no es el único país que está estudiando el cambio de enfoque. Investigadores en Israel y Alemania, que en los últimos días enfrentaron rebrotes después de haber contenido la epidemia, también evalúan la posibilidad.
Los testeos son desde hace varias semanas motivo de controversia en Estados Unidos por los cuestionamientos del presidente Donald Trump a un supuesto exceso, que estaría detrás del aumento de los contagios. Fauci dijo el martes en una audiencia en el Congreso que Trump nunca le pidió frenar las pruebas del coronavirus. “A ninguno de nosotros se nos ha dicho que reduzcamos el ritmo de las pruebas”, dijo a un panel de la Cámara de Representantes sobre los esfuerzos para mitigar la pandemia.
“De hecho, haremos más pruebas”, agregó Fauci. A su lado, otras tres autoridades sanitarias que asesoran a la Casa Blanca también respondieron “no” sin dudarlo cuando un legislador les preguntó si el presidente les había pedido que frenaran los testeos.
Trump, que busca la reelección en noviembre, levantó una ola de críticas el sábado cuando, en un mitin de campaña en Tulsa, Oklahoma —en el que la mayoría de los asistentes ni llevaba tapabocas ni respetaba la distancia social recomendada para evitar contagios—, dijo que las pruebas para detectar Covid-19 son una “espada de doble filo”, porque cuantas más se hacen, más casos se encuentran.
“Cuando haces las pruebas… vas a encontrar más personas, encontrarás más casos”, argumentó Trump. “Entonces le dije a mi gente: ‘Disminuyan la velocidad de las pruebas’”.
Más tarde, un funcionario de la Casa Blanca le dijo a la agencia AFP que Trump estaba bromeando, lo que generó aún más molestia entre los críticos del presidente. Pero el martes, el presidente insistió en que sus comentarios no eran chiste.
“Yo no bromeo”, le dijo Trump a periodistas antes de destacar como “el mejor” del mundo el sistema de detección de Covid-19 de Estados Unidos, que según dijo ha evaluado a 25 millones de personas. “Al tener más pruebas, encontramos más casos”, dijo Trump, incluso sugiriendo que el alto número es una responsabilidad política durante un año electoral. “Tener más casos suena mal”, dijo. “Pero en realidad lo que es, es que estamos encontrando casos”.
Con información de AFP, Infobae
China reporta nuevo descenso de casos de COVID-19
China reportó el viernes otro descenso en el número de casos nuevos de COVID-19, con 13 infecciones.
De los nuevos contagios, 11 de ellos fueron en Beijing, donde se llevaron a cabo pruebas de diagnóstico a gran escala luego de un brote que parece estar controlado. Los otros dos casos fueron de ciudadanos chinos que llegaron del extranjero, según el Consejo Nacional de Salud.
No se reportaron decesos adicionales y 389 personas continúan bajo tratamiento por COVID-19, mientras que otras 107 personas se encuentran en cuarentena. La cifra de casos, tanto a nivel nacional como en Beijing, se redujo respecto al jueves. En total, China ha reportado 4.634 fallecimientos y 83.462 contagios confirmados.
El brote de este mes en Beijing ha infectado a 260 personas, la mayoría de ellas relacionadas con el principal mercado mayorista de la capital, lo que provocó que las autoridades aislaran a algunas comunidades y ordenaran la cancelación de clases.
Desde entonces, se han tomado alrededor de 3 millones de muestras de 2,43 millones de habitantes de la ciudad para hacerles pruebas.
En tanto, Corea del Sur reportó 39 nuevos casos, la mayoría en la zona metropolitana de Seúl, donde las autoridades han pasado problemas para contener los contagios en medio de un incremento de las actividades públicas y de las actitudes relajadas hacia el distanciamiento social.
Corea del Sur fue considerada como una historia de éxito en el combate al virus después de contener un brote alrededor de la ciudad de Daegu en febrero y marzo. Sin embargo, el país ha reportado un repunte de infecciones desde que las autoridades levantaron algunas de las restricciones de distanciamiento social y ordenaron la reapertura de escuelas en mayo.
Los Centros para el Control y Prevención de Enfermedades de Corea anunciaron el viernes un total de 12.602 casos y 282 fatalidades. De las nuevas infecciones, 12 están relacionadas con llegadas del extranjero.
Fuente: AP
26 Junio 2020 /
El gobierno de EEUU estimó que entre 16 y 26 millones de personas contrajeron coronavirus en el país
Entre un 5 y un 8% de la población de Estados Unidos ha sido infectada por el coronavirus, estimó este jueves el director del los Centros de prevención y lucha contra enfermedades (CDC), Robert Redfield, que señaló que la pandemia está lejos de estar controlada.
Esta cifra equivale a 20 millones de personas, lo que es igual a diez veces más que las cifras oficiales, estimó el funcionario en una conferencia telefónica con periodistas, citando una proyección en base a pruebas serológicas.
La población estadounidense suma cerca de 329,8 millones de personas y la cantidad de personas infectadas oscila entre 16,5 y 26,4 millones, según esta estimación.
Estas proyecciones, que no fueron publicadas oficialmente por la CDC, son un promedio nacional, ya que en zonas del país más golpeadas por la pandemia, como Nueva York, el gobernador informó que hasta un 20% de la población puede haber contraído el virus.
“Hay estados en los que va a haber una tasa de prevalencia de menos del 2%, lo que implica que la mayoría de estos individuos en estas regiones todavía son susceptibles” de contagiarse, indicó Redfield.
“La pandemia no ha terminado”, advirtió por último el funcionario, recordando que la herramienta más poderosa que hay actualmente es el distanciamiento social, en un momento en que hay un alza de los casos, especialmente en el sur y en el oeste de Estados Unidos.
Un modelo recientemente revisado por los investigadores proyecta que la cifra de muertos en EEUU como consecuencia del COVID-19 alcanzará la cifra de casi 180.000 en el mes de octubre, unos 22.000 menos que lo establecido en el último pronóstico .
Esta nueva proyección publicada por los investigadores ocurre pese al aumento de los casos registrados en el país en las últimas semanas.
Con todo, este nuevo pronóstico del Instituto de Evaluación y Medición de la Salud de la Universidad de Washington (IHME, por sus siglas en inglés) también añade que unas 33.000 vidas podrían salvarse si al menos el 95% de los estadounidenses usan máscaras faciales en público.
“Las personas tienen que saber que el uso de máscaras faciales puede reducir la transmisión del virus hasta en un 50%, y que aquellos que se niegan a hacerlo están poniendo en riesgo sus vidas, las de sus familias, sus amigos y sus comunidades”, dijo el director de IHME, Christopher Murray, en un comunicado.
El nuevo pronóstico de IHME para el peor escenario posible (179.106 vidas estadounidenses perdidas para el próximo 1 de octubre) fue revisado a la baja de las 201.000 muertes que habían sido proyectadas el 15 de junio pasado.
Varios estados del país han reportado un aumento constante en el número de casos en las últimas semanas, “pero las muertes aún no están aumentando al mismo ritmo, una tendencia que sin embargo podría cambiar en las próximas semanas”, dijeron los investigadores.
Con información de Infobae, AFP y Reuters
25 de junio 2020 /
Continúa en aumento la curva de nuevos casos en Florida y Miami-Dade
La autoridad de salud de Florida reporta el jueves 25 de junio 5.004 nuevos casos de coronavirus, 504 menos que ayer, pero igualmente es una alta cifra si tenemos en cuenta la tendencia a la baja que tuvimos antes.
De esta manera, Florida suma 114.018 casos acumulados, desde que comenzó la pandemia en marzo, incluyendo aquellos que han sido curados o han fallecido.
Hasta el momento, Florida suma 3.327 fallecidos, incluyendo 46 en las últimas 24 horas, 44 el miércoles 24 y 64 el martes 23.
Por otra parte, el condado Miami-Dade, donde se encuentra la Ciudad de Miami, reporta 885 nuevos casos, 72 menos que ayer, cuando reportó 957, lo que eleva la cifra total a 28.664 contagios hasta la fecha.
Según las recomendaciones del Centro para el Control de Enfermedades (CDC), la tasa de pruebas y positivos debe estar por debajo 10 % para establecer las reglas de “la nueva normalidad”.
Entretanto, Broward denota 12.584 casos acumulados desde que comenzó la pandemia, Palm Beach 11.840, mientras Monroe, donde se encuentran los Cayos, reporta 188 contagiados.
Miércoles 24 de junio
Florida vuelve a reportar otra cifra récord: 5.508 nuevos casos de coronavirus en 24 horas, exactamente 2.222 más que ayer, lo que eleva la suma hasta la fecha a 109.014 y subraya la creciente preocupación por el repunte de la pandemia, que parece afectar ahora a personas más jóvenes.
Por otra parte, el condado Miami-Dade, donde se encuentra la Ciudad de Miami, también reporta otro aumento récord: 957 nuevos casos, 374 más que ayer, lo que eleva la cifra total a 27.779 contagios hasta la fecha.
El incremento ha sido paulatino y se refleja en el porcentaje de casos positivos respecto a la cifra de pruebas realizadas: de 9% que se reportó el 15 de junio a 25% ayer 23 de junio.
Según las recomendaciones del Centro para el Control de Enfermedades (CDC), la tasa de pruebas y positivos debe estar por debajo 10 % para establecer las reglas de “la nueva normalidad”.
Mientras tanto, el estado ahora suma 3,281 muertes asociadas con el COVID-19. En las últimas 24 horas hubo 43 fallecimientos relacionadas con el coronavirus, de las que 24 tuvieron lugar en Miami-Dade, una en Broward y seis en Palm Beach.
Entretanto, Broward denota 12.217 casos acumulados desde que comenzó la pandemia, Palm Beach 11.536, mientras Monroe, donde se encuentran los Cayos, reporta 174 contagiados.
México reporta otras 947 muertes por COVID-19
México confirmó el miércoles la muerte de otras 947 personas a causa del COVID-19, la segunda mayor cantidad de decesos en un día en el país desde que comenzó la pandemia del coronavirus, sólo detrás de las 1.092 defunciones del 3 de junio.
El país alcanzó un total de 24.324 decesos en lo que va de la pandemia, informó la Secretaría de Salud.
El número de casos confirmados aumentó en 5,437. El país ha registrado alrededor de 5.000 infecciones diarias durante las últimas dos semanas, para un total de 186.847.
La cifra, evidentemente, es mucho menor al número real, tomándose en cuenta la baja tasa de pruebas de diagnóstico que se realizan en el país.
Las autoridades mexicanas han pronosticado en repetidas ocasiones que ya se alcanzó el punto más alto de la pandemia o que lo harán en los próximos días, equivocándose reiteradamente.
El director de epidemiología de la Secretaría de Salud, José Luis Alomía, utilizó un lenguaje rebuscado el miércoles al señalar que las infecciones en el país tienen “una ligera tendencia que se insinúa como descendente en los últimos días”.
Debido a que el número de casos sigue siendo elevado, las autoridades han tenido que postergar sus planes para la reapertura de teatros y salas de conciertos.
Uno de los foros más importantes de la capital del país, la Arena Ciudad de México, anunció el miércoles que comenzará a operar como autocinema a partir del 4 de julio.
La Ciudad de México tuvo varios autocinemas en el pasado, pero la mayoría cerraron hace varios años. Una compañía retomó el rubro de las proyecciones al aire libre en 2011.
Fuente: AP
24 de Junio 2020 /
CVS amplía sus sitios de prueba de COVID-19 en la Florida
En un esfuerzo continuo para ayudar a reducir la propagación del virus, CVS amplía su programa de pruebas de COVID-19 con la disposición de 38 nuevos sitios de examen drive-thru en toda la Florida.
La apertura de los nuevos sitios de prueba adicionales se suma a los 81 lugares ya existentes en el estado. CVS Health tendrá un total de 119 sitios drive-thru, con un 79% de ellos en comunidades desfavorecidas con mayores necesidades de apoyo.
En los condados del sur de Florida los nuevos sitios estarán localizados en:
- CVS Pharmacy, 690 N. W. 57th Avenue, Miami, FL 33126
- CVS Pharmacy, 19800 NW 2nd Avenue, Miami, FL 33169
- CVS Pharmacy, 15700 S.W. 88th Street, Miami, FL 33196
- CVS Pharmacy, 7199 SW 117th Avenue, Miami, FL 33183
- CVS Pharmacy, 1825 N.E. 185th Street, North Miami Beach, FL 33179
- CVS Pharmacy, 3395 West 68th Street, Hialeah, FL 33018
- CVS Pharmacy, 1230 West 29th Street, Hialeah, FL 33012
La expansión refleja el compromiso de la compañía de aumentar la capacidad de prueba mientras empieza a incrementarse la cantidad de casos de Coronavirus en el estado, luego de un reporte este miércoles de 5500 casos.
Israel comenzó a usar una “vacuna pasiva” de plasma concentrado para pacientes de coronavirus
Médicos israelíes aplicaron un novedoso tratamiento médico con plasma concentrado que arrojó resultados positivos en una paciente de coronavirus, en un nuevo y prometedor avance en la lucha contra la enfermedad.
Una joven contagiada, con varias condiciones médicas de riesgo y necesidad de asistencia respiratoria, recibió un concentrado de anticuerpos desarrollado a partir del plasma de pacientes recuperados de coronavirus, una dosis reportada como una “vacuna pasiva”, desarrollada por el hospital Hadassah en Jerusalèn y la firma biofarmacéutica israelí Kamada.
“La paciente reaccionó positivamente y empezó a mejorar hemodinámicamente. Tenemos los dedos cruzados para el tratamiento exitoso de este paciente”, declaró con optimismo Zeev Rotstein, director del centro médico, en declaraciones recogidas por el Jerusalem Post.
A diferencia de una vacuna activa, que inyecta versiones debilitadas de un virus, la inmunización pasiva aporta directamente los anticuerpos ya formados por otros pacientes.
El hospital Hadassah reunió 40 litros de plasma de personas recuperadas del coronavirus, una cantidad suficiente para aplicar este nuevo suero a unos 70 pacientes. Los aportes fueron reunidos tras intensas campañas en la comunidad ultraortodoxa, que tuvieron importantes picos de casos en los últimos meses.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/J6LSAZGAZZTIMO2BME7NZKLFMU.jpg) Personal médico del hospital Hadassah, en Jerusalén (Reuters)
Personal médico del hospital Hadassah, en Jerusalén (Reuters)
Rotstein destacó que este tratamiento será aplicado a los pacientes con un cuadro grave y que necesitan un refuerzo para combatir el virus, pero que también podría ser usado de forma preventiva en contagios recientes de poblaciones de riesgo, para evitar que el COVID-19 avance en el organismo.
Kamada, la firma que desarrolló el compuesto junto al hospital, ya tiene dos productos aprobados por la FDA, autoridad sanitaria estadounidense.
Además de este tratamiento concentrado de anticuerpos, varios otros pacientes han sido tratados con plasma congelado a través de la transfusión, con notables resultados.
Antes de poder donar plasma, los pacientes recuperados deben esperar al menos 14 días desde el resultado que confirmó el negativo con un hisopado.
Las vacunas en desarrollo
La OMS enumera 11 ensayos clínicos en curso para otras tantas vacunas potenciales en el mundo, de los cuales cinco se llevan a cabo en China. Hasta ahora solo se publicaron resultados parciales, algunos descritos como “alentadores”. Entre los más avanzados, está el proyecto europeo de la Universidad de Oxford, en cooperación con AstraZeneca, y el chino de la Academia Militar de Ciencias Médicas y de la compañía farmacéutica CanSinoBIO.
Además de estos ensayos en curso, la OMS contabiliza 128 proyectos de vacunas potenciales que se hallan en fases previas.
Infobae.-
Casos de coronavirus en Florida pasan de 103,500, con 3,237 muertes
Los casos de coronavirus en la Florida llegaron el martes a 103,506 luego de reportarse 3,289 nuevos positivos y 64 fallecimientos adicionales en el estado, informó el Departamento de Salud de Florida.
El número de infecciones en el estado ha registrado una tendencia al alza en las últimas dos semanas.
En los últimos siete días se reportaron 23,397 casos nuevos: 3,289 el martes, 2,926 el lunes, 3,494 el domingo, 4,049 el sábado, 3,822 el viernes, 3,207 el jueves y 2,610 el miércoles.
Miami-Dade tiene ahora 26,822 casos y Broward 11,744. Los dos condados son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 3,173 personas por el COVID-19.
Además, el condado Palm Beach tiene 11,180 casos positivos y Monroe 166. Un total de 13,318 personas han sido hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough, registra 6,176 casos y Orange tiene 5,502 casos confirmados de COVID-19.
En el suroeste, el condado Lee registra 3,745 positivos y el condado Collier 3,375.
Gobernador destaca el aumento de pruebas
El gobernador Ron DeSantis argumenta que el aumento es resultado de más pruebas y resalta que a medida que avanza la pandemia está subiendo «dramáticamente» los casos positivos entre gente más joven.
Detalló que se pasó de una edad promedio de 60 años a 37 años la semana pasada y que seguirá bajando.
En ese sentido la Administración recuerda que el énfasis ha sido la protección de la población mayor de 65 años, la más vulnerable a la enfermedad, y que los nuevos diagnosticados tienen menos posibilidades necesitar hospitalización.
Telemundo 51.-
23 de junio 2020 /
Novedoso estudio: ¿un parásito molecular puede extinguir el coronavirus?
Un equipo de investigadores del Consejo Superior de Investigaciones Científicas (CSIC) de España se encuentra desarrollando fármacos antivirales que impidan la replicación del coronavirus SARS-CoV-2, causante de la pandemia del COVID-19.
El estudio se centra en las denominadas DIPs (Partículas Defectivas Interferentes), un tipo frecuente de parásitos moleculares específico de los virus de ARN, sin capacidad infectiva por sí solos pero que podrían interferir en la infección y extinguir la enfermedad.
El proyecto, que agrupa a investigadores del Instituto de Biología Integrativa de Sistemas del CSIC y la Universidad de Valencia, tiene como objetivo combatir al virus. De este modo, según un comunicado oficial del organismo, se explorará la presencia de DIPs durante la infección con el SARS-CoV-2 y en otros coronavirus, como algunos betacoronavirus estrechamente emparentados que no provocan enfermedades ni patologías graves en los humanos. Posteriormente, los investigadores probarán la capacidad de las partículas para interferir y eliminar el SARS-CoV-2 en células infectadas. Si la estrategia funciona, el siguiente paso sería probarlo en ratones.
Una DIP es una pequeña secuencia de ARN derivada del propio genoma del virus que no contiene información genética, solo posee los elementos estructurales necesarios para ser replicadas por la maquinaria del virus y luego ser empaquetadas en las cubiertas proteicas que lo envuelven. “Como son pequeñas, replican y se acumulan mucho más rápido que el propio virus, consumiendo todos los recursos que este necesita para su replicación. En cada célula infectada se producen cada vez más DIPs y menos virus, hasta que llega un momento en el que hay una cantidad tan pequeña del virus que es incapaz de reproducirse, porque las DIPs lo han usado todo y se produce su extinción”, señaló en un comunicado el virólogo del CSIC Santiago Elena, del I2SysBio, que dirige el proyecto.
Entre las ventajas de las DIPs frente a otros antivirales clásicos, destaca que carecen de efectos secundarios, porque solo replican en las células infectadas y son altamente específicas del virus que las genera. Cómo se transmiten junto a él, se podría pensar en ellas incluso como posibles fármacos “transmisibles entre personas”.
“Cuando la DIP está encapsulada en la cubierta del virus, resulta indistinguible del virus completo, lo que hace posible su transmisión entre células y entre pacientes, al igual que el virus. La diferencia está en que, si una persona sana recibe solo DIPs, estas no son capaces de reproducirse y no desarrollará ningún síntoma. Si recibe una mezcla de DIPs y virus completo, el virus se replicará y también replicará a las DIPs, por lo que el ciclo de competencia entre ambos vuelve a empezar y conducirá, eventualmente, a la extinción del virus”, señaló el científico del CSIC.
El investigador explica que ya se están probando antivirales basados en esta técnica para combatir el virus de la gripe humana con “resultados muy prometedores en modelos animales”. Ahora las expectativas se dirigen a lograrlo en coronavirus menos peligrosos que el SARS-CoV-2 y, finalmente, en el actual. “Conseguir generar DIPs y probar su posible efecto antiviral es relativamente fácil y rápido, más o menos unos seis meses. Luego vienen todos los ensayos en ratones, que pueden llevar hasta un año. A partir de ahí, si los resultados acompañan, se realizarían los ensayos clínicos con pacientes”, concluyó en el comunicado oficial.
Coronavirus en México: nacen trillizos con covid-19 en un caso «inédito» en el mundo
Las autoridades de salud del estado de San Luis Potosí, en el centro de México, están investigando lo que dicen podría ser un caso «inédito« en el mundo: el nacimiento de trillizos infectados con el coronavirus Sars-Cov-2.
Los bebés, dos niños y una niña, fueron sometidos a la prueba PCR al nacer el 17 de junio y los tres dieron positivo, indicaron las autoridades.
«Se dio esta situación, inédita desde el punto de vista científico, donde fueron identificados trillizos y fueron confirmadas sus pruebas de Reacción en Cadena de la Polimerasa el sábado”, señaló en una rueda de prensa Miguel Ángel Lutzow Steiner, portavoz del Comité de Seguridad de la Salud de San Luis Potosí.
El funcionario indicó que dos de los recién nacidos están estables y el otro tiene un «principio de enfermedad respiratoria», para la cual está recibiendo tratamiento.
Los médicos están ahora investigando si el virus pudo haber sido transmitido a los bebés a través de la placenta de la madre durante el embarazo
Posible transmisión vertical
Lutzow Steiner explicó que el contagio en nacimientos múltiples no ha sido detectado en ningún lugar del mundo, de manera que el caso está siendo investigado.
La doctora Mónica Liliana Rangel Martínez, secretaria de Salud de San Luis Potosí, descartó asimismo que los bebés pudieran haberse infectado en el hospital.
«Lo que nos llama la atención en este caso es que prácticamente el mismo día en que nacen, los tres bebés dan positivo de coronavirus, lo cual descarta toda posibilidad de que lo hayan contraído a través de una infección hospitalaria, porque tienen prácticamente horas de nacidos”, le dijo la funcionaria al diario Excelsior.
Los expertos ahora estudian la posibilidad de que los niños se hayan contagiado a través de la placenta.
«Con diversos especialistas dentro de nuestro Comité Estatal de Salud hemos estado discutiendo el caso de que se pudiera tratar de una transmisión vertical, es decir, (ocurrida) durante la gestación», señaló Rangel.
Los padres, que según las autoridades pudieron haber estado contagiados sin presentar síntomas, están ahora siendo sometidos a pruebas.
Fuente: BBCMundo
Alemania pone en cuarentena una región por un brote de virus
El gobernador del estado más poblado de Alemania impuso una cuarentena de una semana en un condado que ha registrado un gran aumento de casos de COVID-19 asociado a un matadero.
Más de 1.500 personas han dado positivo en el nuevo coronavirus en el matadero de Toennies, en Rheda-Wiedenbrueck, y miles de personas estaban en cuarentena para tratar de frenar el brote.
Los residentes de Guetersloh y partes del condado vecino volverán a quedar bajo las mismas restricciones que había en todo el país en marzo y abril, durante las primeras fases de la pandemia, indicó el gobernador del estado de Renania del Norte-Westfalia, Armin Laschet.
Esto incluye limitar las reuniones en público a personas que ya conviven o dos personas de distintos hogares, dijo Laschet.
Cines, gimnasios y bares se cerrarán, aunque los restaurantes podrán seguir recibiendo clientes, en grupos de residentes en un mismo hogar. Hasta ahora el condado sólo había cerrado escuelas y guarderías
Las medidas se levantarán el 30 de junio si la situación ha mejorado, indicó Laschet, que evitó concretar en cifras cómo se mediría el éxito de las restricciones.
Antes del nuevo brote, Alemania fue elogiada de forma generalizada por su gestión de la pandemia. Un gran número de pruebas diagnósticas, el rastreo de casos y la preparación de los hospitales mitigaron el brote y lograron una tasa de mortalidad en Alemania cinco veces menor que la británica. Alemania ha confirmado 8.899 muertes por el virus.
Fuente: AP
23 de Junio 2020 /
Estados Unidos superó las 120.000 muertes por coronavirus y volvió a registrar más de 30.000 contagios en un día
Estados Unidos alcanzó este lunes la cifra de 2.310.334 casos confirmados de COVID-19 y la de 120.384 fallecidos, de acuerdo con el recuento independiente de la Universidad Johns Hopkins.
Este balance a las 20.00 hora local (00.00 GMT del martes) es de 35.015 contagios más que el domingo y de 435 nuevas muertes.
El aumento de casos en estados como California, Florida, Texas y Arizona ha vuelto a poner a EE.UU. por encima de los 30.000 contagios diarios, una cifra que ya rebasó el pasado viernes y que no se alcanzaba desde principios de mayo.
Nueva York se mantiene como el estado más golpeado por la pandemia en términos generales, con 388.488 casos confirmados y 31.176 fallecidos, una cifra solo por debajo de Brasil, el Reino Unido e Italia. Tan solo en la ciudad de Nueva York han muerto 22.321 personas.
A Nueva York le siguen la vecina Nueva Jersey con 12.974 muertos, Massachusetts con 7.873 e Illinois con 6.671 muertos. Otros estados con un gran número de fallecidos son Pensilvania con 6.426, Michigan con 6.097, California con 5.557 o Connecticut, con 4.263.
No obstante, Nueva York y los estados circundantes han logrado bajar de manera sustancial la cantidad de nuevos contagios y muertes a lo largo de las últimas semanas, y en los últimos días han comenzado con sus reaperturas.
De hecho, la ciudad de Nueva York dio luz verde este lunes a la fase dos de este plan, en el que podrán retornar a las oficinas de la Gran Manzana el 50 % de los trabajadores de cada edificio.
Junto a las terrazas, las autoridades están permitiendo también el regreso de las sillas y las mesas de libre acceso que las asociaciones vecinales de la ciudad suelen colocar en plazas y zonas públicas de la ciudad para sentarse a descansar, charlar o llevarse comida y disfrutar de un lugar al aire libre.
Contrasta con esta situación la de los estados que componen el llamado Cinturón del Sol -California, Florida, Texas y Arizona- que suman entre los cuatro cerca de la mitad de nuevos casos en todo el país.
De hecho, Florida superó este lunes la barrera psicológica de los 100.000 casos de COVID-19 con 2.926 casos nuevos en las últimas 24 horas. El alarmante récord llevó hoy a una reunión de una docena de alcaldes del sur de Florida que decidieron ordenar el uso obligatorio de máscaras en lugares públicos en sus ciudades, entre ellas Miami, Miami Beach, Hialeah y Doral.
Los 2.926 casos de hoy siguen a una semana en la que la cuenta de la enfermedad se incrementó en más de 24.500 casos, cuando Florida iba camino de la tercera fase de la reapertura. A día de hoy el estado lleva acumulados 100.217 casos de COVID-19, de ellos 3.173 mortales, de acuerdo con el Departamento de Salud.
En Texas, el gobernador, Greg Abbott, dijo este lunes que el virus se estaba “extendiendo a un ritmo inaceptable” y que se estaba registrando un aumento notable en las hospitalizaciones debido al COVID-19, después de que este domingo hubiese 3.409 ingresos, más del doble de las cifras de finales de mayo.
Houston, en Texas, reportó un alza de 177 por ciento en sus hospitalizaciones en lo que va de junio. Además, en un mensaje difundido en las redes sociales, el Departamento de Salud de Houston dio cuenta además de un aumento de 64 % en los ingresos a unidades de cuidados intensivos en hospitales del condado, y enfatizó por ello la importancia de usar una máscara, guardar la distancia social y lavarse las manos a menudo.
Y en Arizona, donde Trump viajará este martes, el Departamento de Salud estatal reportó este lunes otros 2.196 nuevos casos de COVID-19, manteniendo la tendencia registrada la semana pasada, cuando se apuntaron más de 2.000 nuevos casos diariamente.
En las proyecciones publicadas la semana pasada por el PolicyLab del Hospital Infantil de Filadelfia, los expertos advertían de que los estados con un mayor peligro de una amplia transmisión de la enfermedad seguían siendo Texas, Arizona, Carolina del Norte, Carolina del Sur y Florida.
22 de junio 2020 /
OMS: Pandemia parece intensificarse en varios países
GINEBRA (AP) — El elevado número de casos nuevos diarios de COVID-19 en todo el mundo podría indicar que la pandemia sigue creciendo en algunos países de grandes poblaciones, manifestó el lunes el director ejecutivo de Emergencias Sanitarias de la OMS, Michael Ryan.
En rueda de prensa, Ryan señaló que “las cifras están aumentando rápidamente debido a que la epidemia se está desarrollando en varios países muy poblados al mismo tiempo”, aun cuando parece estarse estabilizando e incluso amainando en partes del oeste de Europa.
En su más reciente Reporte de la Situación del COVID-19 el domingo por la noche, la OMS reportó el mayor aumento diario de casos según sus estimaciones, con más de 183.000 casos nuevos en las 24 horas previas, de los cuales Brasil reportó más de 54.700, y Estados Unidos, más de 36.600.
Algunos países han atribuido el aumento de casos a la realización de más pruebas diagnósticas, incluyendo la India —que registró más de 15.000 nuevos contagios en las últimas 24 horas— y Estados Unidos. Pero Ryan desestimó ese argumento.
“No creemos que esto sea un fenómeno de pruebas”, destacó, agregando que muchos países también han tenido aumentos notables en hospitalizaciones y muertes, y ninguno de estos dos datos puede ser explicado por un incremento en las pruebas.
“Definitivamente hay un cambio en cuanto al hecho de que el virus ahora está establecido sólidamente”, dijo Ryan. “La epidemia ahora está encumbrándose o se dirige a su pico en varios países grandes”.
La situación “definitivamente se acelera” en varios países, incluyendo algunos de América y del Sur de Asia, añadió.
Expuso nuevas preocupaciones sobre un aumento de casos en América, y destacó un incremento récord de más de 54.000 casos nuevos diarios en Brasil. En esta nación sudamericana, cerca de una de cada tres personas que fueron sometidas a las pruebas de COVID-19 han dado positivo, lo que indica que no se reportan o no se detectan todos los casos, señaló Ryan
Aun así, el patrón general en Brasil ha sido “relativamente estable” en junio, afirmó, y agregó que los 54.000 nuevos casos en las últimas 24 horas necesitan ser examinados cuidadosamente a fin de determinar el motivo del alza.
Brasil aún cuenta con una tasa “relativamente baja” de pruebas por persona, de acuerdo con Ryan, y su índice de casos positivos fue de 31%, muy superior al índice de 5% que generalmente se registra en países que “están detectando todos sus casos”.
Florida supera los 100.000 casos de coronavirus
MIAMI.- Con los casos de coronavirus en tendencia al alza, la autoridad de salud reporta que Florida ha superado la marca de los 100.000 casos acumulados desde que comenzó la pandemia el pasado mes de marzo.
Esta situación, ligada en parte al aumento indiscutible de las pruebas médicas pero también al relajamiento de normas y el subsiguiente incumplimiento de otras, vuelve a disparar las alarmas en todo el estado, principalmente en el sur de Florida donde suman 48.674 casos hasta la fecha, incluyendo quienes han sido curados.
De esta manera, Florida reporta el lunes 22 de junio 2.926 nuevos casos de coronavirus, 568 menos que ayer, pero una cifra igualmente alta si tenemos en cuenta la tendencia a la baja que experimentamos hace dos semanas.
Por ello, Florida acumula 100.217 casos hasta el momento, incluyendo aquellos que se han curado.
Entretanto, Miami-Dade, donde se encuentra la Ciudad de Miami, continúa reportando aumentos sustanciales diarios de casos, con 449 nuevos contagiados, lo que suma 26.239 hasta la fecha.
Por otra parte, Broward denota 11.327 casos acumulados desde que comenzó la pandemia, Palm Beach 10.943, mientras Monroe, donde se encuentran los Cayos, reporta 165 contagiados hasta la fecha, incluyendo todos los pacientes que fueron curados.
Domingo 22 de junio
Florida reporta el domingo 21 de junio 3.494 nuevos casos de coronavirus, 555 menos que ayer, pero una cifra igualmente alta si tenemos en cuenta la tendencia a la baja que experimentamos hace dos semanas.
De esta manera, Florida acumula 97.291casos hasta el momento, incluyendo aquellos que se han curado, así como 3.161 fallecimientos, 17 más que ayer.
Entretanto, Miami-Dade, donde se encuentra la Ciudad de Miami, continúa reportando aumentos sustanciales diarios de casos, con 710 nuevos contagiados, lo que suma 25.790 hasta la fecha.
Por otra parte, Broward denota 11.155 casos acumulados desde que comenzó la pandemia, Palm Beach 10.754, mientras Monroe, donde se encuentran los Cayos, reporta 162 contagiados hasta la fecha, incluyendo todos los pacientes que fueron curados.
Fuente: DLA
OMS reporta el mayor aumento de casos en un solo día
La Organización Mundial de la Salud reportó el domingo el mayor incremento en un solo día de casos de coronavirus en sus registros, con más de 183.000 nuevos contagios en las últimas 24 horas. Brasil encabeza la lista con 54.771.
En segundo lugar se encuentra Estados Unidos con 36.617, informó la agencia de salud de las Naciones Unidas. Cerca de 15.400 ocurrieron en la India.
Los expertos señalan que el aumento en los casos puede ser un reflejo de varios factores, entre ellos mayor cantidad de pruebas y una propagación más extensa.
En la pandemia en general, la OMS ha reportado 8.708.008 casos —183.020 de ellos en las últimas 24 horas— con 461.715 decesos en todo el mundo y un aumento diario de 4.743 muertes. Más de dos terceras partes de esos nuevos fallecimientos fueron reportados en el continente americano.
En España, las autoridades pusieron fin a un estado de emergencia nacional después de tres meses de confinamiento, permitiendo que sus 47 millones de habitantes viajen con libertad por todo el territorio español por primera vez desde el 14 de marzo. El país también puso fin a una cuarentena de 14 días para visitantes provenientes de Gran Bretaña y de los 26 países europeos en los que es posible viajar sin necesidad de visado.
A pesar de la autorización, había muy pocos viajeros en el aeropuerto Madrid-Barajas, que en un día normal de junio estaría atestado.
El jefe de gobierno Pedro Sánchez exhortó a la población a tomar precauciones al máximo, advirtiendo que el virus podría regresar y azotar al país con una nueva ola, por lo que pidió hacer todo lo posible para evitarlo.
En Inglaterra, las restricciones de movilidad impidieron a druidas, paganos y fiesteros observar el amanecer el domingo en el monumento megalítico de Stonehenge para conmemorar el solsticio de verano, el día más largo del año en el hemisferio norte. English Heritage, que administra el sitio, transmitió el acontecimiento en línea. Algunas personas se congregaron afuera de la reja de entrada.
“Uno no puede cancelar el amanecer”, declaró el druida Arthur Pendragon a la BBC.
El número de casos confirmados de COVID-19 sigue creciendo con rapidez no sólo en Estados Unidos, sino también en Brasil, Sudáfrica y otros países, en especial en América Latina.
El Ministerio de Salud brasileño indicó que el total de casos se había incrementado en más de 50.000 en un día. El presidente Jair Bolsonaro ha estado minimizando los riesgos pese a las casi 50.000 muertes en el país, la segunda mayor cantidad en el mundo.
Sudáfrica reportó un récord diario de 4.966 casos nuevos el sábado y 46 muertes. Sin embargo, el presidente Cyril Ramaphosa anunció esta semana que continuaría relajando una de las cuarentenas más estrictas del mundo. Casinos, salones de belleza y restaurantes podrán reabrir.
En Europa, en una sola planta de empaquetado de carne en Alemania se detectaron más de 1.000 casos, por lo que el gobierno regional emitió una cuarentena para sus 6.500 trabajadores, así como los gerentes y los familiares de todos los que laboran allí.
En Asia, las autoridades chinas confirmaron 25 casos nuevos, 22 en Beijing y tres en la vecina provincia de Hebei. El gobierno dijo haber hecho pruebas a 2,3 millones de personas en un esfuerzo por contener el brote en la capital, que obligó a cerrar su mayor mercado de alimentación al por mayor.
En Corea del Sur, casi 200 infecciones fueron vinculadas a los empleados de una compañía de ventas a domicilio en Seúl, y al menos otras 70 se relacionaron con un club de ping pong allí.
En la mayoría de la gente, el coronavirus provoca síntomas leves o moderados que desaparecen en dos a tres semanas. Sin embargo, en algunas personas, sobre todo los adultos mayores y las que padecen trastornos de salud subyacentes, puede causar enfermedades más graves, como la neumonía, e incluso la muerte.
Fuente: AP
22 de Junio 2020 /
Qué ocurrió con el coronavirus en 315 ciudades de EEUU tras las protestas masivas contra el racismo
La Universidad de San Diego publicó su estudio “Protestas del Black Lives Matter Protests, distanciamiento social y COVID-19” en el que asegura no haber encontrado pruebas de que las movilizaciones que se multiplicaron en el país por el asesinato de George Floyd hayan reavivado los contagios de coronavirus en las últimas dos semanas y media.
El trabajo realizado por Dhaval M. Dave, Andrew I. Friedson, Kyutaro Matsuzawa, Joseph J. Sabia, Samuel Safford, analizó los datos de 315 ciudades para estimar los impactos de protestas masivas sobre el distanciamiento social y el crecimiento de los casos de COVID-19. De las 315 ciudades más grandes del país, en 281 se desarrollaron protestas y en las 34 restantes no.
“Usando datos de rastreo de teléfonos celulares anónimos de SafeGraph, Inc., así como datos de la la prevalencia local de COVID-19 de los Centros para el Control y la Prevención de Enfermedades, demostramos que las ciudades que tuvieron protestas experimentaron en simultáneo un aumento en el aislamiento social de los población general en comparación con las ciudades que no tuvieron marchas”, afirman.
En los gráficos de la Universidad de San Diego se muestra cómo aumenta la media de “quedarse en casa” en los lugares donde hubo movilizaciones y cómo no la curva de contagios se mantiene estable durante los primeros días de movilizaciones y luego de 10 jornadas comienza descender:
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ROO7OLA5BVEPFLMBB6P26WGESI.jpg) Panel (a): El Porcentaje que aislamien en casa a tiempo completo aumenta durante las protestas
Panel (a): El Porcentaje que aislamien en casa a tiempo completo aumenta durante las protestas
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/QX6GA65NCJBBJDJEVAEUMFCZXY.jpg) Panel (b): el porcentaje medio de tiempo en casa también creció durante las movilizaciones
Panel (b): el porcentaje medio de tiempo en casa también creció durante las movilizaciones:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/G4FBTTE2DJGQ3DSZXBEHUWB4MI.jpg) Panel d): La tasa de crecimiento de los casos COVID-19 se mantiene estable los primeros días de las protestas y a los 10 días, comienza a bajar
Panel d): La tasa de crecimiento de los casos COVID-19 se mantiene estable los primeros días de las protestas y a los 10 días, comienza a bajar
Según las conclusiones de la investigación, si bien es posible que las protestas causaran un crecimiento de casos entre sus participantes, tuvieron muy poco efecto en la propagación del COVID-19 en la población total de esos lugares. “En la mayoría de los casos, el efecto estimado a largo plazo (después de 18 días) fue negativo”, afirman.
Los investigadores creen que en las ciudades con movilizaciones, los que no protestaron decidieron quedarse masivamente en casa para evitar el tráfico adicional que suponen los cortes de calles, o porque percibieron más peligro por el tinte violento de algunas concentraciones o, simplemente, no salieron porque los negocios estaban cerrados por temor a saqueos.
Además, explicaron que la propagación pudo verse mitigada por las medidas de prevención de los manifestantes, ya que muchos de ellos usaron mascarillas. Además, apuntaron que la mayoría de los que salieron a la calle forman parte de una subpoblación de jóvenes cuyos síntomas son menores y, por lo tanto, es posible que nunca se hayan hecho la prueba y no aparezcan en las cifras oficiales de COVID-19.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/U3VPWABFA7GKCXIP4UPWNK6QWI.jpg) Una marcha contra el racismo este viernes en Seattle (REUTERS/Lindsey Wasson)
Una marcha contra el racismo este viernes en Seattle (REUTERS/Lindsey Wasson)
Además de los resultados del el estudio de la Universidad de San Diego, las autoridades locales hicieron sus propios controles. Es que ante el temor que las manifestaciones aumentaran la propagación viral, provocando nuevas oleadas mortales de contagios, las autoridades decidieron comenzar un programa de testeos masivos y gratuitos en los barrios más afectados por las protestas y la violencia posterior.
Los datos más contundentes se obtuvieron en Minneapolis, la ciudad en la que Floyd murió a manos de la policía y que fue el epicentro de las protestas contra el racismo.
Hasta entonces la ciudad estaba testeando sólo a las personas con síntomas y las que se encontraban en los hospitales y en las residencias para ancianos. Pero luego de las protestas, el Departamento de Salud de Minnesota cambió los criterios. “Hicimos una excepción debido a la extensión de esos eventos”, dijo a Wired Kristen Ehresmann, directora de enfermedades infecciosas del Departamento de Salud de Minnesota.
Se abrieron cuatro sitios de pruebas y los funcionarios de salud pública están alentando a cualquier persona que haya asistido recientemente a una protesta, vigilia o evento en el vecindario a hacerse la prueba allí, independientemente de si tienen o no síntomas de Covid-19.
De las 3.200 personas evaluadas hasta ahora en los cuatro sitios de prueba, el 1.8 por ciento ha dado positivo por Covid-19, dijo Ehresmann. HealthPartners, uno de los mayores proveedores de atención médica en Minnesota, también informó al estado que había testeado a unas 8.500 personas que indicaron que la asistencia a una reunión masiva era la razón por la que querían una prueba. Entre ellas, el 0,99 por ciento dio positivo.
“En este momento, con los datos disponibles para nosotros, parece que hubo muy poca transmisión en los eventos de protesta”, dijo Ehresmann. “Estamos absolutamente aliviados”.
En Minnesota, las hospitalizaciones diarias de Covid-19 han disminuido constantemente desde que comenzaron las protestas, según datos del departamento de salud del estado. Eso sugiere que las bajas tasas de positividad entre los manifestantes son consistentes con las tendencias estatales.
Resultados igualmente alentadores se obtuvieron en otras ciudades que lanzaron programas de pruebas gratuitas para los manifestantes. En Seattle, menos del 1 por ciento de las 3.000 personas examinadas después de asistir a las protestas dieron positivo para el coronavirus, según un comunicado emitido por el alcalde de la ciudad el viernes pasado. Esta semana, funcionarios de Boston anunciaron que 14 de las 1,288 personas analizadas hasta el momento dieron positivo para coronavirus, o el 1.1 por ciento.
No obstante, muchas otras ciudades no están realizando pruebas públicas generalizadas, por lo que las señales de picos relacionados con las protestas pueden tardar más en aparecer. En otros casos, como Nueva York, San Francisco y Washington DC, las protestas comenzaron más tarde, haciendo difícil una comparación con Minneapolis.
Aunque se desconocen exactamente los motivos de la baja tasa de contagio durante las protestas, los expertos apuntan a que un elemento importante es que en las protestas en Minneapolis la gran mayoría de los manifestantes llevaban barbijos.
El departamento de salud estatal distribuyó 50.000 máscaras a organizaciones comunitarias para ponerlas a disposición de los participantes.
Probablemente, el hecho de que las protestas fueron al aire libre también jugó un papel importante. “En el exterior, hay tanta dilución en la atmósfera que sería inusual que los niveles de virus se acumulen en el aire”, dijo a Wired Linsey Marr, profesora de ingeniería ambiental en Virginia Tech y una de las máximas expertas en cómo se trasmite el virus en el aire. “Tendrías que estar extremadamente cerca de otra persona durante mucho tiempo para estar expuesto de manera significativa”, afirmó.
“Creo que hubríamos visto una situación muy diferente con menos máscaras y eventos bajo techo”, agregó Roger Shapiro, profesor de inmunología y enfermedades infecciosas de la Universidad de Harvard.
Los datos, concuerdan los expertos, están comenzando a cambiar la comprensión de los científicos sobre cómo se comporta el nuevo patógeno, con implicaciones importantes para los planes de reapertura de los estados.
Infobae.-
21 de Junio 2020 /
Arizona se encamina a ser el nuevo foco de COVID-19 en la costa oeste de Estados Unidos
El estado de Arizona, fronterizo con México, se encamina a ser el nuevo foco de coronavirus de la costa oeste de Estados Unidos tras registrar por segundo día consecutivo más de 3.000 nuevos contagios de la enfermedad, según datos revelados este sábado por las autoridades de salud.
En efecto, el Departamento de Salud de Arizona reportó el sábado 3.109 casos positivos de coronavirus en las últimas 24 horas. Aunque la cifra sobrepasó la barrera de los 3.000 casos no superó el máximo registro de 3.246 contagios, que se había presentado este viernes.
La cifra de infectados, en el estado con una población que apenas sobrepasa los 7 millones de personas, llegó a 49.798.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/NN4Y522M6ZPFNO7YV7YKKRYD5Y.jpg) Una empleada del ferrocarril ofrece máscaras a los pasajeros en Tucson, Arizona REUTERS/Cheney Orr
Una empleada del ferrocarril ofrece máscaras a los pasajeros en Tucson, Arizona REUTERS/Cheney Orr
Además, este sábado se registraron 26 muertes adicionales de pacientes infectados con el virus, aumentando el número de fallecidos a 1.338 en Arizona, conocido como el estado del Gran Cañón.
La preocupación por el incremento en el número de contagiados diarios se agudizó al conocerse el incremento en las hospitalizaciones. Este viernes el número de pacientes que estaban en un hospital por culpa del virus llegó a 1.938, un aumento de 106 con respecto al día anterior.
El incremento de casos se da un mes después que el gobernador de Arizona, Doug Ducey, levantara las restricciones de permanecer en casa y comenzara la reapertura de la economía del estado, donde 3 de cada 10 habitantes es latino. El miércoles pasado el republicano dejó en manos de los ayuntamientos y de los condados la imposición de algunas restricciones, como el uso de cubrimientos faciales.
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/P2UK6RYCYSG7CROMMBM3RYDBZ4.jpg) Científicos procesan test de coronavirus en Arizona REUTERS/Courtney Pedroza
Científicos procesan test de coronavirus en Arizona REUTERS/Courtney Pedroza
La ciudad de Tucson, que comparte frontera con México, Flagstaff y Phoenix adoptaron las restricciones rápidamente. Además, el aumento de casos hizo que la compañía Apple anunciara que cerraría sus tiendas en Arizona, junto con los locales en otros tres estados considerados como “puntos críticos” de coronavirus: Carolina del Norte, Carolina del Sur y Florida.
Según datos de la Universidad Johns Hopkins, nueve estados están viendo promedios récord de nuevos casos de COVID-19 en los últimos días. Junto a Arizona, se encuentra Alabama, California, Florida, Nevada, Carolina del Norte, Oklahoma, Oregón, Carolina del Sur y Texas.
Los números de casos también están aumentando en estados como Michigan y Utah.
Sin embargo, el caso de Arizona llama la atención por la proporción de nuevos casos con relación a su población entre los estados de la costa oeste.
Comparado con estados vecinos como California, que este viernes reportó 4.317 nuevos casos, 1.071 contagios más que Arizona, el Estado Dorado supera casi siete veces (39,5 millones de habitantes) el número de personas (7,2 millones) que viven en el Estado del Gran Cañón.
Con información de EFE
COVID-19 azota a las comunidades latinas vulnerables en EEUU
GUADALUPE, Arizona – Una inmigrante hispana que trabajaba en un restaurante de comida rápida en Carolina del Sur es llevada a toda prisa al hospital porque contrajo COVID-19. Una hondureña enferma en Baltimore, sin seguro médico ni permiso para estar en el país, evita ir al doctor durante dos semanas, hasta que finalmente se traslada en taxi a un hospital y termina con oxígeno.
A medida que el coronavirus se adentra en Estados Unidos, está causando estragos en las comunidades latinas, desde los suburbios de la capital de la nación hasta los campos agrícolas de Florida, pasando por los extensos suburbios de Phoenix y otras zonas.
La epidemia ha amplificado las desigualdades que muchos latinos padecen, como trabajos que los exponen unos a otros, condiciones de vida aglomerada, falta de seguro de gastos médicos, desconfianza en el sistema de salud y una mayor incidencia de enfermedades preexistentes, como diabetes. Y muchos latinos no pueden darse el lujo de quedarse en casa.
“La gente simplemente no puede permitirse dejar de trabajar”, dijo Mauricio Calvo, director ejecutivo del grupo activista Latino Memphis, en Tennessee.
En muchas zonas, los hispanos representan un porcentaje marcadamente elevado de casos positivos de COVID-19 en comparación con otros grupos raciales y étnicos.
Alrededor de 65% de los casos de COVID en el condado donde se encuentra Chattanooga, Tennessee, corresponden a latinos, aun cuando constituyen apenas 6% de la población. Debido a que muchas familias infectadas viven en la misma casa sin tener alguna opción para mudarse, las autoridades de Chattanooga están estudiando un plan para proveerles alojamiento alternativo en hoteles u otros lugares donde las personas pueden ponerse en cuarentena.
Estas disparidades existen en todo el país.
Los latinos representan 45% de los casos de coronavirus en Carolina del Norte, donde son sólo el 10% de la población, según el Departamento de Salud y Servicios Humanos del estado. En la localidad latina e indígena de Guadalupe, Arizona, los habitantes han dado positivo en las pruebas a una tasa cuatro veces mayor a la del condado en general. El código postal con el mayor número de casos de COVID-19 en Maryland es predominantemente hispano.
La hondureña Arely Martínez, que ahora vive en Baltimore, esperó dos semanas para buscar ayuda médica después de presentar fiebre y dolor de cabeza, no poder respirar y perder el olfato. Martínez se había quedado en casa debido a que no tenía un seguro de gastos médicos, su condición migratoria y desinformación sobre la pandemia, pero finalmente fue al hospital y dio positivo a COVID-19.
“No tenía ninguna orientación médica, y aparte de eso tenía miedo por los comentarios de la gente de que cuando vas al hospital terminan matándote”, dijo Martínez, que estuvo dos días hospitalizada preocupada por sus tres hijos que se estaban quedando solos cuando su esposo salía a buscar trabajo.
Su esposo dio negativo al virus, pero la hermana de ella, que salía a buscar los alimentos, se enfermó. No se hicieron pruebas a los hijos de la pareja.
“En verdad, fueron los momentos más tristes de mi vida”, manifestó. “No hubo un solo momento o instante que dejara de pedirle a Dios que me diera la oportunidad de vivir para ver a mis hijos, abrazarlos, cuidarlos”.
Cada vez hay más evidencia de los terribles estragos que el coronavirus está causando entre los latinos a medida que los investigadores desarrollan un análisis de datos más avanzado sobre COVID-19 y raza.
Esta disparidad entre latinos es similar a la tendencia nacional de fallecimientos de afroestadounidenses. Un análisis de The Associated Press encontró que las personas de raza negra representan 26% de las muertes en casi 40 estados que cuentan con información detallada de los decesos, aunque representan apenas 13% de la población.
Los investigadores también están señalando otra tendencia en los casos de los hispanos. Como los latinos son más jóvenes en promedio que los estadounidenses blancos y el virus mata a las personas mayores a tasas más altas, los investigadores están utilizando cifras “ajustadas por edad” para presentar un panorama más preciso de la disparidad en casos.
Un estudio de la Institución Brookings de esta semana examinó cifras federales y encontró que la tasa de muertes por COVID-19 ajustada por edad entre los afroestadounidenses es 3.6 veces mayor que la de personas blancas no hispanas. La tasa de muertes ajustada por edad entre los latinos es 2.5 veces más alta que la de los estadounidenses blancos. En un documento de Harvard que utilizó una métrica similar para determinar “años de vida potencial perdida” se concluyó que los latinos perdieron 48,204 años, en comparación con los 45,777 de los afroestadounidenses y 33,446 de los blancos no hispanos.
En Durham, Carolina del Norte, la hondureña Lidia Reyes y su esposo se quedaron sin paga tres semanas después de que ella perdiera su empleo en un establecimiento Subway durante la pandemia. La pareja solicitó ayuda a sus seres queridos y una iglesia local a fin de pagar la renta y comprar comida para su hijo e hija.
Reyes, de 42 años, regresó a laborar en la cadena de comida rápida y se enfermó; ella cree haberse infectado el día que no utilizó una mascarilla ni guantes en el trabajo.
“Los niños estaban molestos”, dijo Reyes, quien vive sin permiso en el país. “Querían siempre entrar a mi cuarto para estar conmigo. Todos estábamos desesperados de diferente forma, y yo me deprimía por todo lo que pasaba”.
Aunque sobrevivió para contar su historia, Reyes tiene ahora dos miedos: las facturas médicas y la falta de seriedad con la que algunas personas de su comunidad toman el virus.
Debido a la renuencia inicial de los hispanos a hacerse pruebas de coronavirus, las autoridades llevaron sitios para hacerles los exámenes a sus comunidades, incluyendo algunas tiendas de alimentos.
En la localidad de Guadalupe, Arizona, cientos de personas que viven con miembros de sus familias en pequeñas casas de adobe hicieron fila bajo un sol abrasador el 28 y 29 de mayo para que les realizaran pruebas gratuitas en la plaza principal. El 11% de ellos dio positivo a COVID-19.
“Tenemos familias que no tienen agua entubada, tenemos familias que no tienen electricidad”, dijo la alcaldesa de Guadalupe, Valerie Molina. “Tenemos muchos miembros de la comunidad que no salen de Guadalupe y pensamos que la mejor manera de hacerles la prueba era trayéndoselas”.
Molina emitió un decreto el viernes para que se usen mascarillas en áreas públicas de la comunidad.
Las autoridades de salud y los líderes comunitarios afirman que hacer las pruebas a los latinos es particularmente importante porque es un grupo que ha estado regresando a trabajar en grandes números y carece de prestaciones como ausencias por enfermedad pagadas.
“La gente continúa yendo a trabajar antes de sentirse realmente enferma y hacerse las pruebas”, dijo Pilar Rocha-Goldberg, directora ejecutiva de El Centro Hispano, un grupo activista en Carolina del Norte.
La doctora Viviana Martinez-Bianchi, médica familiar en Durham y directora de equidad sanitaria en la Universidad de Duke, dijo que es necesario hacer más para ayudar a que los hispanos se hagan las pruebas cerca de donde viven. Y las autoridades buscan alternativas para ayudar a los habitantes a confinarse voluntariamente si enferman o si sospechan que están infectados y están esperando los resultados de las pruebas. Las autoridades de Chattanooga están evaluando la posibilidad de entregar asistencia económica directa a las familias y de asignar una unidad del equipo especial del condado contra el COVID-19 al problema de la disparidad entre los latinos.
“Me parece que esta pandemia ha puesto de relieve los problemas que siempre han plagado a nuestra comunidad y contra los que hemos estado luchando”, dijo la doctora Michelle LaRue, administradora sénior de salud y servicios sociales en CASA, una organización de asistencia a los latinos en Maryland. “Ya sabes: problemas de seguridad laboral, de idioma, seguros médicos y servicios de salud”.
Tanto Martínez como Reyes dijeron que desearían no haber esperado para ver al doctor.
“La gente está muriendo en nuestra comunidad”, afirmó Reyes. “Quiero que la gente entienda y considere la situación con seriedad”.
Seis semanas después de salir del hospital, Martínez sigue débil y tiene problemas para dormir.
“No debí correr el riesgo porque también asusté a mis hijos”, agregó. “No podía respirar, mis niños estaban espantados y no tenía a nadie que los cuidara por mí”.
19 de junio 2020 /
Brasil superó el millón de casos positivos de coronavirus
Los casos positivos por el nuevo coronavirus SARS-COV-2 en Brasil superaron este viernes el millón, de acuerdo al recuento del consorcio de medios brasileños que reporta estadísticas sobre la pandemia en el país luego de una serie de inconsistencias en las cifras oficiales.
En total, ya se habla de 1.009.699 contagios, mientras que las muertes por COVID-19, la enfermedad producida por el virus, ascendieron a 48.427.
Normalmente los boletines del consorcio de medios sobre el coronavirus son publicados a las 20:00 (hora local), aunque en este caso se trata de un reporte extraordinario realizado a las 14:00, presuntamente motivado por la superación del millón de casos.
Este consorcio de medios está compuesto por G1, O Globo, Extra, O Estado de S.Paulo, Folha de S.Paulo y UOL, y recoge datos oficiales de los ministerios de Salud de los 26 estados y el Distrito Federal de Brasil.
El boletín oficial publicado cada día por el Ministerio de Salud del Estado Federal brasileño, gobernado por el presidente Jair Bolsonaro, ha sido centro de numerosas críticas en las últimas semanas, debido a la inconsistencia de sus reportes y una percibida subnotificación de casos.
Más allá de esta crítica puntual, numeroso especialistas coinciden que de cualquier manera los contagios confirmados en Brasil muestran un número inferior al real, ya que el país no realiza suficientes testeos por coronavirus.
“Brasil está testeando brutalmente menos de lo que debería. En la mejor hipótesis, 20 veces menos de lo considerado adecuado”, indicó el profesor del Instituto de Biociencias de la Universidad de San Pablo, Daniel Lahr, a la cadena G1.
El reporte del viernes muestra también una tendencia decreciente en el número de casos positivos en el norte del país, aunque el nuevo coronavirus estaría en ascenso en el centro y oeste.
En las metrópolis del sudeste, como San Pablo y Rio de Janeiro, que concentran la mayoría de los casos, hay señales de que el número de contagios estaría llegando a una meseta.
Bolsonaro, contra la cuarentena
El presidente brasileño volvió a criticar el jueves las medidas de aislamiento social aún vigentes en algunos estados y municipios del país y el “vaivén” de la OMS en algunos aspectos de la gestión de la pandemia.
“Brasil no aguanta más el ‘quédese en casa’”, afirmó el mandatario en una transmisión vía redes sociales.
El gobernante, que minusvalora la gravedad de la enfermedad, a la que califica de «gripecita», y considera las cuarentenas un «crimen», hizo un nuevo llamamiento a alcaldes y gobernadores para una «retomada ordenada de la economía», lo que ya está ocurriendo.
También aseguró que “lo que menos tiene de ciencia” es la OMS, pues, a su juicio, “está en un vaivén todo el tiempo”, con cambios de opinión y las dudas como las que ha levantado sobre la eficacia de la cloroquina, sobre la que no hay consenso, pero que Bolsonaro defiende con vehemencia.
Infobae.-
La Organización Mundial de la Salud advirtió que el mundo entró en una “nueva y peligrosa fase” de la pandemia
La Organización Mundial de la Salud alertó este viernes que el mundo entró en una fase peligrosa de la pandemia de coronavirus, a medida que reabren los países que establecieron medidas de confinamiento o restricciones para frenar la propagación de la enfermedad.
“El mundo entró una fase nueva y peligrosa”, declaró el jefe de la OMS, Tedros Adhanom Ghebreyesus, en una conferencia de prensa virtual. El dirigente explicó su preocupación por el levantamiento de las medidas.
“Mucha gente está evidentemente cansada de quedarse en casa. Los países están deseosos de reabrir su sociedad y su economía. Pero el virus se sigue esparciendo con velocidad, todavía es mortal y mucha gente todavía es vulnerable”, repasó.
Tedros subrayó que la pandemia se está acelerando y destacó que este jueves se reportó un nuevo récord de nuevos casos, con más de 150 mil contagios confirmados a nivel mundial, que llevan el total a más de 8,3 millones de diagnósticos positivos. Más de la mitad de los nuevos casos provinieron del continente americano.
“Las medidas de salud pública que reducen la transmisión requieren una implementación estricta y sostenida. El Covid-19 ha demostrado que nadie está a salvo hasta que todos estemos a salvo”, indicó.
Ante el descenso de casos en Europa y varias ciudades de Estados Unidos, varias autoridades han emprendido las medidas de desconfinamiento, pero dichas decisiones también han sido tomas en regiones donde la curva todavía está en aumento.
El director de la OMS pidió a los países que se enfoquen en los pilares básicos contra la pandemia: rastreo de casos, aislamiento, testeo y cuidado de cada paciente.
Las muertes reportadas por covid-19 superaron este viernes las 450.000 en todo el mundo, según el recuento diario la organización.
De la docena de países más afectados, la curva más preocupante es la de India, que continúa su tendencia ascendente y hasta ahora ha reportado 380.000 casos, con un aumento diario de 13.500 personas infectadas.
Brasil es el país con el mayor número diario de casos confirmados, que en la víspera fueron más de 32.000, una tendencia que si prosigue le hará alcanzar el millón de infecciones este fin de semana.
El segundo récord de casos diarios corresponde a EEUU, con más de 23.000 en la última jornada.
(Con información de AFP y EFE)
Una de cada 4 muertes por coronavirus fue en asilos
Los residentes de casas para ancianos representan casi 1 de cada 10 de todos los casos de coronavirus en Estados Unidos y más de la cuarta parte de las muertes, según un análisis de The Associated Press sobre cifras gubernamentales difundidas el jueves.
Conforme se consolida la compilación de cifras federales, surge un panorama más claro de los estragos del COVID-19 en los asilos. Alrededor de 1,4 millones de personas mayores y médicamente frágiles viven en esas instalaciones, una pequeña parte de la población estadounidense que ha soportado una agobiante carga por la pandemia. La mayoría de esas personas han estado en confinamiento desde principios de marzo, aisladas de sus familiares y amigos, incluso en la muerte.
De acuerdo con el análisis que hizo la AP de los datos de los Centros de Servicios de Medicare y Medicaid (CMS por sus siglas en inglés), casi la mitad de las más de 15.000 casas para ancianos habían informado de casos sospechosos o confirmados de COVID-19 hasta el 7 de junio. Aproximadamente 1 de cada 5 asilos, es decir 21%, han registrado muertes.
A nivel nacional, las casas para adultos mayores han informado de casi 179.000 casos sospechosos o confirmados entre sus residentes y 29.429 fallecimientos. Las cifras más recientes abarcan alrededor del 95% de esos lugares.
Hace unos días, una comisión especial de la Cámara de Representantes sobre la pandemia de coronavirus emprendió una investigación en torno a la crisis en los asilos.
Las vulnerabilidades son muchas. Los residentes viven en espacios reducidos, habitualmente dos por habitación antes de la pandemia. Comparten el comedor y las áreas recreativas, así como los gimnasios de terapias físicas. Muchos empleados trabajan en diversas residencias para adultos mayores, así que inadvertidamente pueden llevar el virus de una a otra.
Los legisladores están preocupados de que “la laxa supervisión de parte de los Centros de Servicios de Medicare y Medicaid, y el fracaso del gobierno en suministrar materiales para hacer pruebas y equipo protector personal a los asilos y centros de atención prolongada quizá contribuyeron a la propagación del coronavirus”, dijo el presidente de la comisión, el demócrata James Clyburn. “A pesar de la amplia autoridad legal de los CMS, la agencia delegó principalmente a los estados, gobiernos locales, y casas de ancianos de paga la respuesta a la crisis de coronavirus”.
Sin embargo, la titular de los CMS, Seema Verma, ha dicho que “intentar acusar y culpar al gobierno federal es absolutamente ridículo”. Dijo que las residencias para adultos mayores con calificación deficiente en control de infecciones tienen más probabilidades de tener altos números de casos, aseveración que investigadores académicos dicen no han podido comprobar.
Los legisladores republicanos también han culpado a algunos gobernadores demócratas que emitieron órdenes que obligaban a los hogares de ancianos a recibir a pacientes que se recuperaban de coronavirus. Nueva York revocó esa disposición después de que el gobernador Andrew Cuomo enfrentara protestas.
Fuente: AP
18 de junio 2020/
Nuevas recomendaciones para pacientes con COVID-19: 13 días de aislamiento y dar el alta sin PCR
La Organización Mundial de la Salud (OMS) actualizó su documento de criterios para el periodo de cuarentena de los pacientes con COVID-19, y estableció que “parece seguro” que puedan estar en cuarentena 13 días desde que iniciaron los síntomas y sin necesidad de realizarles un test PCR para permitirles salir del aislamiento.
Según el organismo de Naciones Unidas, sobre la base de las pruebas que muestran que el virus no puede cultivarse en muestras respiratorias después de nueve días de aparición de síntomas, especialmente en pacientes con enfermedad leve, y que suele ir acompañado de un aumento de anticuerpos neutralizantes y la resolución de síntomas, es “seguro” que dejen de estar aislados en el día 13 desde que iniciaron sintomatología.
No obstante, la OMS destacó que los criterios clínicos exigen que los síntomas de los pacientes se hayan resuelto por lo menos tres días antes de salir del aislamiento, con un tiempo mínimo de aislamiento de 13 días desde la aparición de las primeras manifestaciones de la enfermedad.
Por ejemplo, si un paciente tuvo síntomas durante dos días, entonces el paciente podría salir del aislamiento después de 10 días + 3 = 13 días desde la fecha de inicio de los síntomas; para un paciente con síntomas durante 14 días, el paciente puede ser dado de alta (14 días + 3 días) = 17 días después de la fecha de inicio de los síntomas; Para un paciente con síntomas durante 30 días, el paciente puede ser dado de alta (30 + 3) = 33 días después del inicio de los síntomas).
Para casos asintomáticos, el organismo establece el alta diez días después de la prueba positiva para SARS-CoV-2.
“Estas modificaciones de los criterios para la salida del aislamiento (en un centro de salud o en otro lugar) equilibran la comprensión del riesgo infeccioso y la práctica de exigir pruebas de PCR negativas repetidas, especialmente en entornos de transmisión intensa o con suministros de pruebas limitados”, detalló el organismo.
Consultado al respecto por Infobae, el médico infectólogo Tomás Orduna (MN 61.528) señaló que “al igual que ocurre en las demás enfermedades, ahora el alta del paciente se decidirá en función de la evaluación clínica y el tiempo transcurrido”.
“Hoy los pocos estudios que hay nos dicen que no se ha podido cultivar, o sea, aislar virus viable por PCR después del octavo día, es decir el valor de una PCR positiva después del día 14, 21 o 28 seguramente se trate de lo que se denomina ‘basura genética’, esto es trazos del ARN del virus que la PCR detecta pero que pueden tener que ver con la descamación de las células del epitelio respiratorio -que tienen un promedio de vida de hasta 90 días- por lo que la persona puede seguir secretando detritus de esas células en el que también hay restos del virus, pero eso no es lo mismo a tener partículas viables que permiten decir que la persona tiene virus vivo”, detalló el especialista del Hospital Muñiz.
Asimismo, y aunque es probable que el riesgo de transmisión después de la resolución de los síntomas sea “mínimo” en base a lo que se conoce actualmente, la OMS informó que “no se puede descartar completamente”.
Es que tal y como recalcaron en varias oportunidades, “no existe un enfoque de riesgo cero”, y la dependencia estricta de la confirmación por PCR de la eliminación del ARN viral crea otros problemas, como la limitación del acceso a la atención médica para los nuevos pacientes con enfermedades agudas.
Por otra parte, la OMS señaló que en los pacientes con enfermedades graves que son sintomáticos durante periodos prolongados, un enfoque basado en el laboratorio también podría ayudar a tomar decisiones sobre la necesidad de extender el aislamiento.
Y tras asegurar que “se necesita más investigación para validar aún más este enfoque” y destacar que el organismo “actualizará estos criterios a medida que haya más información disponible”, señalaron que “los países pueden optar por seguir utilizando las pruebas como parte de los criterios de publicación. Si es así, se puede utilizar la recomendación inicial de dos pruebas de PCR negativas con al menos 24 horas de diferencia”.
Las razones que explican el cambio
En consultas con redes mundiales de expertos y estados miembros, la OMS recibió comentarios sobre la aplicación de la recomendación inicial de dos pruebas negativas de RT-PCR con al menos 24 horas de diferencia, a la luz de los limitados suministros de laboratorio, equipos y personal en áreas con transmisión intensa. «Fue extremadamente difícil, especialmente fuera del hospital», aseguraron.
Con una transmisión comunitaria generalizada, estos criterios iniciales para el SARS-CoV-2 plantearon varios desafíos:
– Largos períodos de aislamiento para individuos con detección prolongada de ARN viral después de la resolución de los síntomas, que afectan el bienestar individual, la sociedad y el acceso a la atención médica.
– Capacidad de prueba insuficiente para cumplir con los criterios de descarga inicial en muchas partes del mundo.
– La eliminación viral prolongada alrededor del límite de detección, con resultados negativos seguidos de resultados positivos, lo que desafía innecesariamente la confianza en el sistema de laboratorio.
“Estos desafíos y los datos recientemente disponibles sobre el riesgo de transmisión viral en el transcurso de la enfermedad COVID-19 proporcionaron el marco para actualizar la posición de la OMS sobre el momento de dar de alta a los pacientes recuperados del aislamiento dentro y fuera de los centros de atención médica”, aseguró el organismo en un comunicado.
“Avanzando en este sentido, creo que está muy bien que se determinen las altas con el criterio clínico y de tiempo. Es la racionalidad a la que se tiene que ir porque, por ejemplo, para sarampión, varicela o paperas no se pide al paciente una PCR negativa: se trata de analizar el periodo de tiempo transcurrido y en base a su evaluación clínica decidir el alta”, finalizó Orduna.
Infobae.-
Florida bate otro récord con 3,207 nuevos casos de COVID-19, el número más alto desde marzo
Florida batió otro récord al registrar el jueves 3,207 nuevos casos de coronavirus, el mayor número de contagios en un día reportado desde marzo cuando las autoridades sanitarias comenzaron las estadísticas de la pandemia. Ahora el estado contabiliza 85,926 infecciones y los decesos aumentaron a 3,061, lo que representa 43 muertes adicionales.
El estado había establecido un récord el martes con 2,783 casos adicionales de COVID-19 y era hasta ese momento la cifra más alta de nuevas infecciones en un día, de acuerdo con los datos del Departamento estatal de Salud.
Florida registró 2,581 nuevos casos en un día el sábado pasado y 2,016 el domingo, y ha mantenido una tendencia de más de 1,000 desde el 3 de junio, según las cifras oficiales.
Aunque los casos reportados están en aumento, el estado ha promediado entre 30 y 40 muertes por día desde principios de mayo cuando comenzó a implementar su programa de reapertura económica.
El constante incremento de los casos es atribuido a varios factores, como un mayor acceso a las pruebas de coronavirus en los hogares de ancianos y en las cárceles, considerados como vulnerables al virus, a un brote en algunas comunidades agrícolas del estado y al relajamiento de las medidas sanitarias.
El alcalde de Miami-Dade, Carlos Giménez, dijo el miércoles que están observando un incremento en los casos confirmados de COVID-19 en el condado, el epicentro de la pandemia en el sur de Florida, por el aumento de las pruebas, el relajamiento del uso de las máscaras, del distanciamiento social y “parece” que las protestas por la muerte del afroamericano George Floyd y en contra de la brutalidad policial “han contribuido al aumento de casos positivos”.
Miami-Dade tiene 23,854 casos confirmados, un alza de 581 contagios con respecto al miércoles, y 859 muertos, nueve adicionales. Se trata de las cifras de contagios y decesos más alta en todo el estado.
El condado de Broward reportó 10,111 casos, lo que significa 299 contagios adicionales, y 365 muertes, cinco más con relación al miércoles.
Palm Beach tiene 9,854 infecciones, 382 casos nuevos, y 450 muertes, seis más que el día anterior.
Del total de casos positivos, 83,854 son residentes de Florida y la información de las hospitalizaciones no estaba disponible por el momento.
Los datos de hospitalización es uno de los factores que toman en consideración los funcionarios para saber si ha mejorado la situación con la pandemia, pero el Departamento de Salud no suministra el número de personas hospitalizadas actualmente, solo el total de hospitalizaciones en el estado y por condado.
Los hospitales en Miami-Dade están informando por iniciativa propia ese dato y reportaron que 95 personas fueron dadas de alta y 87 ingresaron el miércoles, lo que eleva el número de hospitalizaciones a 640, según los datos del panel de instrumentos “Nueva Normalidad” del condado.
El gobernador de Florida, Ron DeSantis, dijo el martes que Florida ha visto propagarse la enfermedad a través de algunas comunidades. Sin embargo, argumentó que el aumento en el número de casos tiene más relación con un cambio en la estrategia de evaluación del estado. Esa estrategia consiste en realizar pruebas a personas que pasan mucho tiempo en estrecha proximidad entre sí y en facilitar al público en general, en gran parte asintomático, que sea examinado.
En cuanto a los casos en el sector agrícola, el portavoz del Departamento de Agricultura y Servicios al Consumidor de Florida, Franco Ripple, replicó a los comentarios del gobernador diciendo que el Departamento estatal de Salud no ha comunicado a su organismo ninguna inquietud específica sobre el sector de agricultura y el COVID-19.
Una investigación de Miami Herald determinó desde el pasado 3 de junio una tendencia constante de aumentos en los nuevos casos que no podían atribuirse solo a un mayor incremento en las pruebas de COVID-19, como lo sostiene, en parte, DeSantis.
Hasta el miércoles se habían realizado 1,486,759 pruebas de coronavirus y 1,403,040 resultaron negativas.
Fuente: El Nuevo Herald
OMS: Fármaco contra malaria no frena muertes por coronavirus
La principal científica de la Organización Mundial de la Salud dijo que se ha demostrado de forma definitiva que la hidroxicloroquina, un medicamento barato para combatir la malaria que fue patrocinado por el presidente de Estados Unidos, no funciona para frenar las muertes entre pacientes hospitalizados con el nuevo coronavirus.
Pero podría ser efectivo en la prevención de contagios de COVID-19, agregó la doctora Soumya Swaminathan señalando que los ensayos cínicos a este respecto siguen su curso.
Todavía no se ha determinado si la hidroxicloroquina tiene algún efecto en la prevención o minimiza la gravedad de la enfermedad, entre otros aspectos, añadió Swaminathan en una conferencia de prensa el jueves.
“Eso todavía no lo sabemos. Y necesitamos completar esos grandes ensayos y obtener los datos», dijo refiriéndose a varios test que no está realizando la OMS.
La agencia de salud de Naciones Unidas anunció esta semana la suspensión la parte de su ensayo sobre terapias experimentales para el COVID-19 que utiliza la hidroxicloroquina, refiriéndose a resultados previos de un gran ensayo en Gran Bretaña y a un análisis separado de evidencias sobre el medicamento. Los otros fármacos que están siendo probados por la OMS, incluyendo tratamientos empleados en el pasado contra el ébola y el sida, siguen adelante.
Por otra parte, Swaminathan agregó que la agencia espera que a final de año haya alrededor de 2.000 millones de dosis de una vacuna contra el virus, que estarían reservadas para “población prioritaria”. La científica reconoció que es “una gran suposición” ya que por el momento ninguna ha demostrado su efectividad.
Debido al gran número de posibles vacunas que se están probando actualmente, la OMS espera que alguna pueda estar lista para el próximo año.
La OMS recomienda inmunizar primero a la población de riesgo, incluyendo a los mayores y a aquellos con enfermedades previas como diabetes o problemas respiratorios, además de trabajadores esenciales, recordó Swaminathan.
Pero destacó que sigue sin haber una estrategia para la posible distribución global de las vacunas contra el COVID-19. “La OMS propondrá estas soluciones», dijo. “Los países deben ponerse de acuerdo y llegar a un consenso. Esta es la única forma en la que esto puede funcionar».
Numerosos países desarrollados, incluyendo Gran Bretaña, Francia, Holanda, Alemania y Estados Unidos, ya firmaron acuerdos con farmacéuticas para asegurar el suministro de vacunas para sus ciudadanos primero.
La OMS y sus socios han pedido a las farmacéuticas que suspendan sus derechos de patente sobre cualquier vacuna efectiva contra el COVID-19 y miles de millones de dólares para comprar fármacos para los países en vías de desarrollo.
Fuente: AP
17 de junio 2020 /
China enfrenta nuevo brote; EEUU debate uso de mascarillas
PHOENIX (AP) — Luego de que el coronavirus volvió a propagarse en China esta semana, el país respondió el miércoles cancelando vuelos y suspendiendo la reanudación de actividades, y describió la situación como “extremadamente grave”. Mientras tanto en Estados Unidos, donde los casos de COVID-19 siguen aumentando, las autoridades locales se han negado a exigir que la gente porte mascarillas.
Las autoridades locales de Estados Unidos, que tiene la mayor cantidad de casos y muertes que cualquier otro país, están batallando para equilibrar las exigencias de derechos constitucionales y libertad personal con las advertencias de las autoridades de sanidad sobre que ser laxos tendrá consecuencias mortales.
China respondió el miércoles a un nuevo brote en Beijing con la cancelación de más del 60% de sus vuelos hacia la capital, la suspensión de clases y reforzando los requerimientos de distanciamiento social. Fue un marcado retroceso para la nación que en marzo había clamado victoria sobre el COVID-19.
“Esto realmente ha hecho sonar la alarma para nosotros”, dijo el secretario del Partido Comunista durante una reunión del Comité Permanente.
En otros países donde las infecciones han repuntado, los gobiernos respondieron endureciendo nuevamente las restricciones.
Pero mientras los estados de Estados Unidos deciden cómo y cuándo reanudar algunas actividades económicas en medio de un aumento de casos de coronavirus en sitios como Arizona y Florida, exigir el uso de mascarillas se ha convertido en un debate político y cultural. Y algunos funcionarios locales han rechazado las recomendaciones de los médicos.
“Portar mascarillas disminuye la propagación de este virus”, comentó el doctor Bill Saliski, especialista en pulmones del Hospital Jackson, de Montgomery, Alabama. “Si esto continúa de la misma forma, nos vamos a ver superados”.
El condado de Montgomery ha registrado más de 700 casos de coronavirus en la última semana, más que cualquier condado de Alabama, con un total de 2.922 contagios.
El martes por la noche, Saliski pidió al Ayuntamiento de Montgomery que ordenara el uso de protecciones en el rostro en reuniones públicas de 25 personas o más, pero la medida fracasó, debido a que los miembros estaban preocupados por violar los derechos de las personas.
“Creo que hacer que alguien haga algo o requerir que alguien porte algo es una extralimitación”, comentó Brantley Lyons, miembro del Ayuntamiento.
Otro miembro del Ayuntamiento, Audrey Graham, reprendió a sus colegas por lo que señaló era una falta de acción.
“Creo que no nos damos cuenta de lo serio que esto es realmente”, comentó Graham, y añadió: “No estamos tomando una postura. No estamos haciendo nada. Nada aquí”.
El gobernador de Carolina del Sur, Henry McMaster, expresó su preocupación en torno a que ordenar el uso de mascarillas infrinja las libertades civiles, señalando que la gente debe asumir la responsabilidad de sus acciones.
“Hay ciertos límites a lo que podemos hacer y lo que podemos implementar”, comentó. “En este momento, la respuesta es una responsabilidad individual. No los mandatos del gobierno”.
El estado ha registrado 595 casos nuevos de coronavirus, elevando el total a casi 20.000 desde que comenzó el brote. En total, 607 personas han fallecido a causa del COVID-19 en Carolina del Sur.
En Arizona, donde los casos de coronavirus han ido en aumento, estalló un acalorado debate sobre el uso de mascarillas. Cientos de profesionales de la salud firmaron una carta pidiendo al gobernador Doug Ducey que las requiera, y el periódico más grande del estado, el Arizona Republic, dijo el miércoles que el gobernador debería tomar cartas en el asunto.
Desde que emergió el virus en China a finales del año pasado y se propagó en todo el mundo, se han registrado más de 8,2 millones de casos y por lo menos 445.000 muertes, de acuerdo con un conteo de la Universidad Johns Hopkins. Los expertos dicen que las cifras reales son mucho mayores.
Estados Unidos tiene la mayor cantidad de infecciones y decesos del mundo. El miércoles, su cifra de muertes superó las 117.000.
Los países europeos, que emprendieron una reanudación de actividades económicas a gran escala esta semana, observaban con inquietud mientras el continente americano batallaba con la pandemia y se reportaban nuevos brotes en Asia.
Presidente de Honduras, su esposa y dos colaboradores dan positivo a COVID-19
El presidente de Honduras, Juan Orlando Hernández informó que él, su esposa y dos colaboradores dieron positivo a la prueba para detectar el COVID-19, según un comunicado de la presidencia divulgado el martes.
«Quiero comunicar que durante este fin de semana comencé a sentir algunos malestares y hoy se me ha diagnosticado que he sido contagiado de COVID-19», dijo Hernández en el canal gubernamental de televisión.
Un comunicado de la presidencia informó también sobre el resultado indicando que el mandatario «mantuvo en todo momento las medidas de prevención recomendadas por las autoridades sanitarias, sin embargo por la naturaleza de su trabajo no fue posible permanecer en aislamiento total».
Hernández informó que «de momento los síntomas son leves» y que seguirá en funciones a través del «teletrabajo». Su esposa, dijo, está asintomática.
Honduras registra 9.656 casos de COVID-19 y 330 muertes, según datos de este miércoles de la Universidad Johns Hopkins, que monitorea el avance de la pandemia a nivel mundial.
Poco después del anuncio, el Sistema de la Integración Centroamericana (SICA) emitió un mensaje en su cuenta de Twitter de solidaridad: «Nos sumamos al sentimiento de solidaridad del Secretario General Vinicio Cerezo por las personas que han sido positivas de COVID-19, particularmente en este momento por el Presidente Juan Orlando Hernández y la Primera Dama Ana García. Deseamos su pronta recuperación».
Hernández dijo además que se toman las medidas preventivas con todo el personal que labora próximo a él, los que están siendo evaluados por el equipo médico.
Honduras está actualmente en una fase llamada de «apertura inteligente» del sector público, con vistas a la reactivación. La pasada semana, el sector privado informó que miles de trabajadores estaban regresando a sus puestos laborales.
Tratamiento MAIZ
El comunicado de la presidencia indicó que Hernández está siguiendo un tratamiento para el COVID-19 recomendado por médicos hondureños para bajar la carga viral y evitar el ingreso en un centro médico. Se conoce como MAIZ, y se refiere a un protocolo que incluye los medicamentos microdacyn, azitromicina, ivermectina y zinc.
«Ya comencé mi tratamiento MAIZ, ya me siento mejor. Sin embargo, me han recomendado reposo», dijo Hernández.
VOA.-
Estudio: Esteroide ayuda a sobrevivir al COVID-19
Investigadores en Inglaterra anunciaron el martes que tienen evidencia de que un fármaco puede mejorar las posibilidades de sobrevivir al COVID-19: un esteroide económico y ampliamente disponible redujo las muertes en hasta un tercio en pacientes hospitalizados en condición grave.
Luego del anuncio, el gobierno británico autorizó inmediatamente el uso de dicho esteroide en toda Gran Bretaña para pacientes con síntomas similares a los de aquellos que mostraron buenos resultados en el estudio. Los investigadores dijeron que pronto publicarán los resultados, y varios expertos independientes dijeron que era importante conocer los detalles para saber qué clase de efecto tendría la dexametasona y en quién.
“Pero la conclusión general es que se trata de una buena noticia», dijo el doctor Anthony Fauci, el principal especialista en enfermedades infecciosas de Estados Unidos. ”Es una mejora significativa en las opciones terapéuticas disponibles», añadió.
La pandemia de coronavirus ha provocado la muerte de más de 438.000 personas en todo el mundo desde que comenzó a finales del año pasado en China.
El estudio, liderado por la Universidad de Oxford, fue una prueba amplia y estricta que suministró el medicamento a 2.104 enfermos escogidos al azar, a los que comparó con 4.321 pacientes que recibieron el tratamiento habitual.
A los pacientes elegidos se les suministró el medicamento por vía oral o intravenosa durante 10 días. Después de cuatro semanas, el medicamento redujo en un 35% las muertes de enfermos que requirieron tratamiento con respiradores artificiales y en un 20% en los que sólo necesitaron oxígeno adicional. Aparentemente no ayudó a los pacientes menos graves.
Los investigadores calcularon que el medicamento evitaría una muerte por cada ocho enfermos conectados a un respirador y una por cada 25 pacientes tratados únicamente con oxígeno.
“Son resultados importantes”, dijo el doctor Martin Landray, uno de los autores del estudio. “No es una cura, pero sin duda es un gran paso hacia adelante». Agregó que el hecho de que el medicamento es ”notablemente económico, quizás 20 o 30 dólares para todo un tratamiento», es una noticia particularmente buena.
Los esteroides reducen la inflamación que suele producirse en los pacientes de COVID-19 como reacción del sistema inmunitario al combatir la infección. Esta reacción excesiva lesiona los pulmones y puede ser fatal. La Organización Mundial de la Salud y otros aconsejan no utilizar los esteroides en etapas tempranas de la enfermedad porque pueden impedir la eliminación del virus.
“Al principio uno combate el virus y quiere que el sistema inmunológico permanezca lo más intacto posible”, dijo Fauci. Pero en estados avanzados del COVID-19, la batalla contra el virus provoca tanta inflamación que “lesiona más de lo que ayuda”, comentó y añadió que los resultados del estudio de Oxford “coinciden perfectamente” con ese concepto.
Muchos hospitales y médicos han utilizado esteroides para reprimir al sistema inmune, pero no hay pruebas de estudios de alta calidad sobre que ayude a tratar el COVID-19.
Aunque los investigadores de Oxford sólo mencionaron la dexametasona, los planes detallados para el estudio señalaron que los hospitales participantes podían utilizar otros dos esteroides —la prednisolona o la hidrocortisona— y no hay razón para pensar que alguno en particular funcione mejor que el otro, comentó el médico Francisco Marty, especialista en enfermedades infecciosas en el Brigham and Women’s Hospital de Boston.
“Asumo que la mayoría de la gente utilizó dexametasona, pero no es el único que la gente pudo haber usado”, señaló. “Será genial ver los datos para ver si hay un efecto de clase”.
Se sabe que los esteroides ayudan a combatir ciertas infecciones fúngicas o bacterianas, como meningitis, y un tipo de neumonía común en pacientes con VIH, pero no han demostrado ser útiles contra la influenza u otras enfermedades virales, señaló. Los resultados del estudio de Oxford lo persuadirían para probarlos en pacientes con COVID-19 que necesitan oxígeno adicional, comentó.
Hasta ahora, el único medicamento que ha demostrado ayudar a combatir el COVID-19 es el remdesivir, un fármaco experimental de Gilead Sciences que bloquea una enzima que el virus utiliza para copiar su material genético. El remdesivir acortó el tiempo de recuperación en pacientes en condición grave a 11 días en promedio, respecto a los 15 días que tardaron aquellos a los que se les proporcionó el tratamiento habitual, en un estudio dirigido por los Institutos Nacionales de la Salud de Estados Unidos.
“Todavía no sabemos” si el remdesivir podría utilizarse con la dexametasona —o antes o después de ella— para un mayor beneficio, señaló Fauci.
Aunque la dexametasona sólo ayuda en casos graves, “se salvarán innumerables vidas a nivel internacional”, dijo Nick Cammack, experto en virus en el Wellcome Trust, una organización benéfica británica que respalda la investigación.
“Este es el sueño” porque el medicamento se ha utilizado durante décadas para otras enfermedades, dijo Cammack, quien no participó en el estudio. “Es muy sencillo producirlo, así que no hay razón para que esto no se pueda implementar en todo el mundo”, añadió.
No se dio información sobre efectos secundarios, pero los investigadores dijeron que utilizaron una pequeña dosis y por un periodo corto, lo que generalmente es seguro.
Fuente: AP
16 de junio 2020 /
OPS: el hemisferio no está viendo una desaceleración de casos de COVID-19
La Organización Panamericana de la Salud, OPS, dijo este martes en su sesión informativa semanal sobre el COVID-19 en el hemisferio que no se está viendo una desaceleración de los contagios y que la mayor propagación es en las áreas fronterizas.
La directora de la OPS, Dra. Carissa F. Etienne, señaló que las estadísticas reflejan que aunque en algunas regiones los nuevos casos han comenzado a disminuir, en otras se disparan y esto reafirma que la pandemia sigue viva en el continente.
Como ejemplos, resaltó que en Estados Unidos los contagios y muertes han descendido en Nueva York y repuntado en la Florida y Texas, y en América Latina Brasil sigue soportando la intensidad de la pandemia.
Sin embargo, son las áreas fronterizas lo que más le preocupa, especialmente un pico en la propagación en la zona norte de Costa Rica cerca de la frontera con Nicaragua la Guyana Francesa que pasó de 140 casos a 1.326.
“Hay contagios activos en los estados del norte de Brasil que limitan con Guyana y Surinam, en la región del Amazonas donde confluyen Venezuela Brasil y Colombia, y en las fronteras entre Perú Brasil y Colombia”, dijo Etienne.
Y los datos muestran “una tendencia hacia un alto grado de propagación en las zonas fronterizas en el Caribe, donde la mayoría de las islas no han notificado aumentos considerables”.
“Nos siguen preocupando Haití y la República Dominicana. Ambos países que comparten una frontera activa continúan notificando un aumento en los casos nuevos sobre todo en Haití”, agregó.
¿Por qué importan las fronteras?
Etienne dijo que las zonas fronterizas alojan a poblaciones vulnerables que normalmente incluyen a grupos indígenas, comunidades que viven en zonas remotas y migrantes que viajan con frecuencia por motivos laborales familiares o en busca de buenas oportunidades.
En estas áreas, que carecen de una infraestructura de salud robusta, es donde la pandemia de COVID-19 ha acentuado esas vulnerabilidades “y el aumento de la propagación en estas zonas es motivo de preocupación grave y necesita una acción inmediata”.
La directora de la OPS exhortó a los países a trabajar para fortalecer la respuesta de salud dentro de sus territorios y de manera transfronteriza.
“La vigilancia es esencial y debe ser una prioridad”, señaló.
En Colombia, dijo, la OPS está “brindando asistencia técnica y facilitando las comunicaciones bilaterales entre Venezuela y sus países limítrofes para poder atender las necesidades de los migrantes”.
La entidad, señaló, está brindando una amplia gama de insumos como, medicinas, respiradores mecánicos y demás equipos médicos para garantizar que las comunidades locales y los migrantes que se enfermen de COVID-19 reciban atención.
“En la región de las Américas, la pandemia de la COVID-19 es un problema regional y no simplemente un problema de países”, añadió.
Etienne llamó a la “solidaridad hacia las comunidades más afectadas por el virus” y dijo que la entristece los hombres, las mujeres y los niños que se desplazan por la región por necesidad, y se topan con odio estigmatización y discriminación”.
“De jornaleros migrantes y personas que se valen de la economía informal, que luchan todos los días de su vida para sobrevivir (…) son los más vulnerables a la COVID-19 y los que tienen menos probabilidades de recibir atención”, dijo.
“Tenemos la responsabilidad no dejarlos atrás”.
VOA.-
Florida fija otro récord con 2,783 nuevos casos de COVID-19 y casi 3,000 muertos
Florida tiene un nuevo récord de casos adicionales de coronavirus, al registrar 2,783 el martes, la cifra más alta reportada en un solo día desde marzo, cuando las autoridades sanitarias comenzaron las estadísticas de la pandemia. El número total de contagios confirmados en el estado se incrementó a 80,109 y los muertos a 2,993, lo que representa 55 nuevos decesos.
El estado registró 2,581 nuevos casos en un día el sábado pasado y 2,016 el domingo, y ha mantenido una tendencia de más de 1,000 desde el 3 de junio, de acuerdo con los datos del Departamento de Salud de Florida.
Este vigoroso aumento es atribuido por expertos médicos y funcionarios a una combinación de factores, entre estos el descuido de las personas a las medidas de seguridad, como el uso de las máscaras y mantener el distanciamiento social, y al incremento de pruebas de coronavirus y a un brote en las comunidades agrícolas.
“Estamos viendo más casos porque estamos haciendo más pruebas, pero dicho eso, estamos viendo más casos también porque estamos viendo la flexibilización de las medidas que teníamos. Aún deberíamos tomar esto muy en serio. Cuanto más leo sobre este virus, más me doy cuenta de lo horrible que es el virus “, dijo Bindu Mayi, profesora de microbiología y experta en enfermedades infecciosas de la escuela de medicina de la Universidad Nova Southeastern, a Local 10 News.
Una investigación de Miami Herald determinó desde el pasado 3 de junio una tendencia constante de aumentos en los nuevos casos que no podían atribuirse solo a un mayor incremento en las pruebas de COVID-19, como lo sostiene, en parte, el gobernador de Florida, Ron DeSantis.
La situación ha generado preocupación a los alcaldes de las Ciudades de Miami y Miami Beach, Francis Suárez y Dan Gelber, pero dijeron que no darán marcha atrás a la reapertura de la economía de ambas urbes, aunque informaron que por el momento no implementarán la fase 3 del programa de reapertura.
“Ahora no es el momento de bajar la guardia”, dijo Suárez en una conferencia de prensa con Gelber el lunes.
Sus ciudades están en el condado Miami-Dade, que es la zona con el mayor número de casos de COVID-19 y de personas fallecidas en todo el estado de Florida.
Miami-Dade tiene 22,741 casos confirmados, un alza de 544 contagios con respecto al lunes, y 847 muertos, 21 nuevas y es la cifra de decesos más alta en Florida.
El condado de Broward reportó 9,498 casos, lo que significa 412 contagios adicionales, y 358 muertes, no hubo fallecimientos adicionales.
Palm Beach tiene 9,262 infecciones, 247 casos nuevos, y 438 muertes, nueve más que el lunes.
Fuente: El Nuevo Herald
Posibles efectos a largo plazo del COVID-19
¿Cuáles son los posibles efectos a largo plazo del COVID-19?
Es difícil responder a esa pregunta porque el coronavirus es tan nuevo que los científicos todavía saben muy poco sobre sus secuelas. Las pruebas más exactas provienen de los propios enfermos, y algunos sufren una variedad de síntomas mucho después de que sus infecciones han desaparecido.
La mayoría de los infectados se recupera en pocas semanas. Para los que sufren efectos a más largo plazo, los problemas más comunes son cansancio, jaquecas, ansiedad y dolores musculares que pueden prolongarse por varias semanas más.
Las secuelas suelen ser más graves en los enfermos que necesitaron cuidados intensivos, respiradores o diálisis renal.
La neumonía puede dejar cicatrices en los pulmones. Se han reportado también inflamación cardíaca, arritmia y trastornos de la función renal y hepática. Sin embargo, aún es imposible saber su esos trastornos serán permanentes.
Los sobrevivientes de cuidados intensivos prolongados pueden necesitar oxígenoterapia o diálisis en casa. Algunos contraen un trastorno llamado síndrome post-cuidados intensivos que puede incluir debilidad muscular persistente y problemas de memoria. Estos son comunes a cualquier enfermedad crítica y pueden estar relacionados con la sendación y l hospitalización prolongadas.
También se pueden formar coágulos sanguíneos durante y después la infección con COVID-19, que pueden ocasionar accidentes cerebrovasculares. En estos casos, incluso los menos graves, se recetan anticoagulantes y modificaciones en el estilo de vida para evitar hemorragias.
La mayoría de los síntomas aparentemente desaparecen con el tiempo, dijo el doctor Thomas McGinn, de los Institutos Feinstein de Investigaciones Médicas de Nueva York, quien participó en uno de los estudios más amplios de enfermos de COVID-19.
“Es cuestión de cuándo sucederá. En algunos enfermos puede tomar más tiempo que en otros”, dijo McGinn.
Fuente: AP
15 de junio 2020 /
OMS espera que China comparta datos de reaparición del virus
El director ejecutivo del Programa de Emergencias Sanitarias de la Organización Mundial de la Salud (OMS) dijo el lunes que espera que China comparta las secuencias genéticas del resurgimiento del coronavirus que recientemente azotó Pekín, algo que aún no ha hecho.
Las autoridades chinas indicaron que su análisis del virus muestran que se originó en Europa, pero todavía no han compartido las secuencias con la OMS y la comunidad científica mundial.
En un comunicado de prensa emitido el lunes, el doctor Michael Ryan destacó que descubrir que este genoma del virus “podría representar una cepa comúnmente transmitida en Europa” es relevante pero para verificar la hipótesis requiere que la secuencia sea verificada.
Por su parte, el director general de la OMS, Tedros Adhanom Ghebreyesus, indicó que más de 100.000 casos confirmados de coronavirus han sido reportados a nivel mundial diariamente en las últimas dos semanas —la mayoría en el continente americano y el sur de Asia— y los países que han registrado un descenso de contagios “deben mantenerse alertas ante la posibilidad de un resurgimiento”.
La cuidad de Wuhan, en China es donde por primera vez apareció el coronavirus. China es señalada de haber omitido información sobre la peligrosidad del virus y hasta la fecha no ha permitido el ingreso de científicos de otros países para realizar investigaciones sobre el origen de la enfermedad. La OMS ha sido también de no haber actuado diligentemente para responder a la pandemia.
Países como Australia han solicitado una investigación independientes sobre el rol adoptado por China con la pandemia.
Italia
La región del norte de Italia donde se detectó el brote de COVID-19 por primera vez en el país en febrero pasado, representa cerca del 85% de los nuevos casos registrados en un periodo de 24 horas que culmina el lunes.
De acuerdo con cifras del Ministerio de Salud, la región de Lombardía reportó 259 nuevos casos de los 303 de todo el país desde la noche del domingo. El resto de las regiones italianas ha registrado menos de una decena de contagios recientes, y algunas no reportan casos nuevos.
FUENTE: Con información de AP
Florida con 1,758 nuevos casos de COVID-19. Miami-Dade supera los 22,000 contagios
Los nuevos casos de coronavirus en Florida totalizaron 1,758 contagios el lunes, lo que aumentó a 77,326 las infecciones, mientras que el condado Miami-Dade, epicentro de la pandemia, registró 22,197 casos, la cifra más alta en todo el estado, según datos del Departamento estatal de salud.
La cifra es menor a la registrada el sábado cuando se ubicó en 2,581, la más alta desde marzo cuando las autoridades de salud empezaron a reportar los casos, y a la del domingo de 2,016 contagios. Pero se mantiene dentro del rango de las más de 1,000 infecciones que se han informado desde el 3 de junio pasado.
El número de personas fallecidas también aumentó a 2,938, lo que representa siete fallecimientos más con respecto al domingo.
Las muertes fueron reportadas en los condados Broward, Indian River, Palm Beach y Volusia.
El condado Miami-Dade registró 280 casos adicionales y 826 muertos, uno más, y es la zona con el mayor número casos y decesos en todo el estado.
El condado Broward tuvo 222 casos adicionales para un total de 9,086 infecciones y 258 decesos, un alza de un caso, y Palm Beach registró 182 nuevos contagios para contabilizar 9,015 y 429 fallecimientos, tres con relación al domingo.
Del total de los casos en todo el estado, 75,388 son residentes de Florida. Las hospitalizaciones subieron a 12,015.
EJay Butler, médico de los Centros para el Control y Prevención de Enfermedades (CDC), dijo en una conferencia de prensa el viernes que los incrementos de casos en estados como Arizona, Texas, Carolina del Norte y la Florida probablemente se deban a una combinación de factores entre los que se encuentran los hogares de ancianos, las prisiones y el no obedecer las reglas de distanciamiento social durante eventos por el Día de Recordación.
Un análisis del Miami Herald de los datos públicos y no públicos de COVID-19 encontró que a partir del 3 de junio, los nuevos casos en el estado habían estado en tendencia constante desde mediados de mayo y las tendencias no podían atribuirse únicamente a los aumentos en las pruebas, que habían sido inconsistentes y a veces disminuyó durante ese período.
El gobernador de Florida, Ron DeSantis, atribuyó el alza de los casos a un brote del virus en las comunidades agrícolas y que se están realizando más de 30,000 pruebas al día.
El coronavirus sigue imparable en Latinoamérica
Los contagios de coronavirus siguen imparables en países de Latinoamérica y en algunos casos rebasan los cada vez más agotados servicios hospitalarios públicos en la región. Bolivia, Colombia y Chile reportaron cifras récords de infecciones, en tanto que Argentina evaluaba endurecer la cuarentena debido al incremento de los enfermos. México, por otro lado, se prepara para una nueva fase de reapertura económica.
En Bolivia la pandemia tocó su pico más alto con 913 contagios en un día, mientras las autoridades advertían que los hospitales y laboratorios de diagnóstico en varias regiones ya están en colapso. Se han registrado casos de pacientes que mueren en las puertas de hospitales debido a que no disponen de espacios, reportaron medios televisivos locales. El país andino tenía al domingo un total de 17.842 contagios y 585 decesos.
La situación variaba según las regiones. En Santa Cruz y Beni —las más golpeadas del oriente que concentran hasta el 80% de contagios— los hospitales y laboratorios ya han sido desbordados. En otras ciudades del occidente como La Paz todavía no se llegó a esa situación, según las autoridades.
“Algo no estamos haciendo bien, algo no está funcionando que nos está llevando a que esta pandemia empiece a afectar a más gente”, reconoció el ministro de Obras Públicas, Iván Arias, en entrevista con una emisora de La Paz.
Las autoridades sanitarias anticiparon un aumento de las infecciones desde que se suspendió la cuarentena hace dos semanas en gran parte de Bolivia.
En Chile, mientras tanto, el panorama tampoco es alentador. El número de contagios diarios alcanzó un nuevo récord el domingo (6.938), para un global de 174.293, con 3.323 fallecidos, sumando los 222 anunciados en la jornada.
El nuevo ministro de Salud, Enrique Paris, prometió el domingo un diálogo con todos los sectores y “transparencia” en el reporte de los datos de casos y defunciones por COVID-19. La víspera se anunció su designación en sustitución de Jaime Mañalich, quien dio un paso al costado en medio de cuestionamientos sobre el manejo de la pandemia y la manera de contabilizar los casos.
Las autoridades de salud reiteraron asimismo el llamado a los chilenos a que cumplan la cuarentena. En el terreno político, se llegó a un acuerdo nacional de todas las fuerzas en el Congreso que supone, entre otras medidas, que la ayuda a las familias más vulnerables por la contingencia sanitaria suba de 65.000 pesos chilenos (82 dólares) a 100.000 (126 dólares).
“En los momentos más difíciles, Chile vuelve a dar lo mejor. Hace pocas horas logramos, en un esfuerzo transversal, el #AcuerdoCovid por la protección, la reactivación y la responsabilidad fiscal”, anunció el ministro de Hacienda, Ignacio Briones, en Twitter.
El acuerdo contempla la creación de un programa fiscal adicional de hasta 12.000 millones de dólares en los próximos dos años y medidas para impulsar la reactivación económica a través de apoyo a empleos y pequeñas y medianas empresas, señaló el ministro.
En Argentina también se reportó un aumento significativo de casos diarios (1.531), para un total de 30.295 y 819 muertes. El presidente Alberto Fernández dijo en declaraciones a radios locales que estaba evaluando endurecer la cuarentena, restringir más el transporte y las salidas a correr.
“La gente siente que esto ya pasó y no pasó nada”, señaló Ferenández, en relación al relajamiento social y que creen que este es un problema exclusivamente de los barrios populares. El virus “está distribuido en todos los barrios de Buenos Aires”, concluyó.
Colombia, por su parte, reportó el domingo la cifra más alta de contagios en un solo día desde la llegada de la pandemia al país el 6 de marzo, con 2.193 infecciones en las últimas 24 horas, elevando el total a 50.939 casos y 1.667 decesos.
El Instituto Nacional de Salud indicó que 1.472 profesionales de salud han resultado contagiados por COVID-19, de los cuales 1.268 se han recuperado y 189 casos se encuentran en aislamiento obligatorio de 14 días. Además, el domingo aumentó a 16 el número de muertos entre el personal médico a causa de la enfermedad.
La alcaldesa de Bogotá, Claudia López, decretó una alerta amarilla en los hospitales de la ciudad, después de que se reportó a 405 pacientes en las Unidades de Cuidados Intensivos y una ocupación del 55%.
Por su parte, a unas horas de que la mitad de los estados entren a una nueva fase de reapertura económica, el presidente Andrés Manuel López Obrador dijo que México ya va superando la pandemia por coronavirus.
A partir del lunes 16 de las 32 entidades pasarán de color rojo a color naranja en el semáforo epidemiológico que desde hace un par de semanas regula las actividades económicas y sociales en el país.
“Estamos dejando atrás la etapa más difícil de la pandemia de COVID-19”, dijo el mandatario en un mensaje en video. “No es echar al vuelo las campanas, no es cantar victoria, pero considero que ya pasó lo más difícil, lo más riesgoso”.
Horas más tarde, las autoridades sanitarias reportaron 146.837 contagios y 17.141 decesos.
Con el paso al color naranja, los 16 estados podrán realizar algunas actividades que estaban prohibidas en la etapa anterior, entre ellas la apertura de centros comerciales, de hoteles y restaurantes, todos con capacidad restringida.
“Ahora sí recobremos nuestra libertad y actuemos con criterio, y vamos a cuidarnos nosotros mismos, ya que no sean las autoridades las que nos den las recomendaciones. Claro, hay que estar pendiente de todo lo que recomiendan hacer las autoridades sanitarias, pero lo más importante es que ya nos cuidemos nosotros mismos y que, sin miedos, sin temores, vamos a recobrar toda nuestra libertad con la premisa de que ya aprendimos a cuidarnos”, dijo el presidente.
El mandatario comenzará el lunes una gira por los estados de Veracruz, Tlaxcala, Puebla, Hidalgo y Morelos, en el centro y oriente del país.
El subsecretario de Salud Hugo López-Gatell dijo que no han pensado restricciones más fuertes para que la gente respete las actividades permitidas en el semáforo y aseguró que es momento de comenzar a convivir con la enfermedad.
“Debemos encontrar maneras de interactuar con el virus porque va a seguir ahí”, afirmó.
En Venezuela, la cifra de contagiados se elevó a 2.953 luego de que se registraron 74 nuevos casos en las últimas 24 horas, 70 de ellos “importados” por venezolanos que ingresaron al país durante la pandemia, dijo el ministro de Comunicación e Información, Jorge Rodríguez, en una declaración televisada.
Además, el número de fallecidos aumentó a 25 tras sumarse la muerte de una mujer de 71 años que, como comerciante, tuvo contacto con personas vinculadas al “peligroso” foco detectado en un mercado popular en la ciudad occidental de Maracaibo, donde se mantienen activos cerca de 150 casos y han fallecidos otros seis contagiados.
Desde que se detectaron los dos primeros casos positivos del nuevo coronavirus el 13 de marzo, Venezuela contabiliza 0,84 fallecidos por cada millón de habitantes.
De los nuevos infectados, 50 son venezolanos que regresaron al país procedentes de Colombia y nueve de Brasil.
En el otro lado del espectro, los pequeños países de Uruguay y Paraguay constituían un ejemplo de control de la pandemia. Uruguay reportaba tres días consecutivos sin nuevos contagios, cuyo acumulado es de 847 en todo el país y 23 fallecidos, mientras que en Paraguay no ha reportado ningún muerto en más de un mes.
En Paraguay se contabilizan 1.289 personas contagiadas y sólo 11 fallecidos. El país entrará el lunes a una nueva fase que permitirá reiniciar algunas actividades económicas.
La pandemia también obligará a que por primera vez en su historia los miembros del Mercosur realicen una cumbre de líderes de forma virtual, según anunció el Ministerio de Exteriores de Paraguay, vía Twitter. “Cumbre de presidentes y cierre de la Presidencia Pro Témpore de Paraguay se realizará vía videoconferencia, entre los días 29 de junio y 2 de julio”, afirmó la institución.
La inusual medida se toma “mientras duren las restricciones al desplazamiento internacional de los ciudadanos, relacionadas con la prevención y combate contra el COVID-19”, señala un comunicado.
En Guatemala, el ministro de Salud Hugo Monroy dijo que el número de casos de coronavirus ascendió a 9.461, con 384 fallecidos.
Minutos después, el presidente Alejandro Giammattei ordenó nuevas medidas restrictivas, como la limitación de circular en cuatro departamentos: Guatemala, Sacatepéquez, El Progreso y San Marcos que concentran el mayor número de contagios.
El presidente también dijo limitó durante la semana la circulación de vehículos por números de placas y dijo que los próximos dos domingos serán de cierre total con toque de queda de 24 horas para disminuir los contagios.
En América Latina se han registrado más de 1,5 millones de contagios y más de 75.000 fallecidos.
El coronavirus ha infectado a más de 7,8 millones de personas y causado la muerte a más de 431.000 en todo el mundo, según el Centro de Ciencias e Ingeniería de Sistemas de la Universidad Johns Hopkins, que basa sus datos en los informes de los gobiernos y las autoridades de salud de cada país.
En la mayoría de la gente este virus provoca síntomas leves o moderados que desaparecen en dos a tres semanas. Pero en algunas personas, sobre todo los adultos mayores y quienes padecen trastornos de salud subyacentes, puede causar enfermedades más graves e incluso la muerte.
Fuente: AP
14 de Junio 2020 /
Científicos de Florida descubrieron que una mutación hace más infeccioso al coronavirus
Un equipo del Instituto de Investigación Scripps de Florida ha descubierto que una leve mutación genética en el coronavirus SARS-CoV-2 incrementa de manera significativa su capacidad para infectar las células, según un comunicado de la institución. La viróloga Hyeryun Choe, autora principal del estudio, dijo que pudieron determinar en los sistemas de cultivo celular que “los virus con esa mutación son mucho más contagiosos que los que no la tienen”.
Los investigadores indicaron que la mutación afecta la proteína espiga, una estructura en el exterior del virus que utiliza para ingresar a las células. Si se confirman los hallazgos, sería la primera vez que se demuestra que los cambios observados en el virus tienen importancia para la pandemia. Lo que hace la mutación D614G es incrementar hasta 4 o 5 veces el número o la densidad de “espigas” funcionales existentes en la superficie viral y, a la vez, hacerlas más flexibles. Las espigas, que le dan al virus su aspecto de corona, son precisamente las que le hacen capaz de infectar las células, apuntando a los receptores celulares ACE2.
El equipo realizó dos experimentos. En uno, crearon virus sustitutos inofensivos mediante herramientas comunes, incluyendo retrovirus y partículas llamadas viroides. Cada uno fue diseñado con las características proteínas de “espiga” del coronavirus que le permiten adherirse a la superficie de las células como si fueran una cinta adhesiva. Los científicos descubrieron que los virus con la mutación D614G eran más resilientes y tenían casi cinco veces más proteínas de espiga funcionales que los virus sin esa mutación para infectar las células.
En otro experimento, hallaron que los virus que portaban la mutación D614G infectaban el tejido de las células con mucha mayor eficiencia que los virus sin esa mutación. Farzan mencionó que tal vez la diferencia se derive de una propiedad biológica de la mutación que le proporciona más flexibilidad a la proteína de espiga y la estabiliza.
Los investigadores señalaron que cuando se desarrollen las vacunas para el coronavirus, deberán servir tanto para la variante D614G como para las demás.
“Nuestros datos son muy claros, el virus se hace mucho más estable con la mutación”, dijo Choe. Según el comunicado del Instituto de Investigación Scripps, que tiene sede en Jupiter (sureste de Florida), la variante del SARS-CoV-2 que circuló en los primeros brotes no tenía la mutación D614G, que es ahora la variante dominante en gran parte del mundo.
Según Michael Farzan, coautor de la investigación y copresidente del Departamento de Inmunología y Microbiología de Scripps, ninguna de las secuencias del SARS-CoV-2 depositadas en la base de datos GenBank tenía la mutación. En marzo ya aparecía en una de cada 4 muestras y en mayo en el 70 % de las muestras, señaló.
Las mutaciones son cambios diminutos aleatorios del material genético del virus que ocurren cuando se replican. La gran mayoría no afecta de ninguna forma la función del virus. Según detalló The New York Times, los virólogos que han visto el estudio dicen que la investigación de Scripps fue una clara demostración de que esta mutación específica sí provoca un cambio importante en la manera en que el virus se comporta a nivel biológico. “Es un estudio experimental contundente y la mejor prueba hasta ahora de que la mutación D614G aumenta la capacidad infecciosa del SARS-CoV-2”, afirmó Eddie Holmes, profesor de la Universidad de Sídney y especialista en la evolución de los virus.
Los virus con la mutación que estudiaron los investigadores han sido predominantes en Europa y en gran parte de Estados Unidos, en especial en el noreste. Los compararon con los virus sin esa mutación, como los que se encontraron al inicio de la pandemia en Wuhan, China.
Los investigadores publicarán sus hallazgos en una plataforma de prepublicación llamada BioRxiv. Eso significa que el trabajo no ha sido revisado por otros expertos en el campo. Pero, Choe y sus colegas enviaron su trabajo a William Haseltine, un virólogo, empresario de biotecnología y presidente de Access Health International. Haseltine cree que los hallazgos explican la fácil propagación del coronavirus en el continente. “Es significativo porque muestra que el virus puede cambiar, cambia para su ventaja y posiblemente para desventaja nuestra”, aseguró Haseltine a la cadena CNN. “Ha hecho un buen trabajo hasta el momento para adaptarse a la cultura humana”, agregó.
“En algún momento a mediados de enero, hubo un cambio que permitió que el virus se volviera más infeccioso. No significa que sea más letal”, señaló Haseltine.
Choe y Farzan advierten, sin embargo, que se necesitan estudios epidemiológicos adicionales para determinar si lo que ellos han comprobado sobre una mayor efectividad para contagiar las células a causa de la mutación sucede también en “el mundo real”. Ambos científicos han estudiado los coronavirus desde hace casi 20 años, desde que se registró el primer estallido de SARS, y en 2003 fueron los primeros en descubrir que el SARS apuntaba a los receptores ACE2 de las células, como hace el SARS-CoV-2.
Además de Choe y Farzan, también trabajaron en esta investigación respaldada por el Centro Nacional de Salud, los científicos Lizhou Zhang, Cody Jackson, Huihui Mou, Amrita Ojha, Erumbi Rangarajan y Tina Izard, todos ellos del Instituto Scripps.
Expertos externos dijeron que aunque el nuevo estudio es asombroso, aún falta profundizar la investigación. Michael Letko, profesor adjunto en el Laboratory of Functional Viromics de la Universidad Estatal de Washington, señaló en diálogo con el NYT que otros factores biológicos también podrían influir en la propagación del virus en el mundo real. “Nos concentramos en la parte del virus que conocemos mejor, la espiga, pero no sabemos tanto acerca de cómo funcionan otras partes”, comentó. No obstante, dijo Letko, el nuevo estudio fue convincente para demostrar que los virus con la mutación D614G eran más infecciosos en el laboratorio.
Los investigadores dijeron que el siguiente paso para determinar si existe una diferencia en cuanto a la transmisión en el mundo real es probar las diferentes variantes en animales. “Eso es lo increíble sobre los virus”, comentó Letko. “Los llamamos máquinas darwinianas, y estos pequeños cambios pueden potenciarse de manera muy drástica. Estas pequeñas ventajas pueden ser suficientes para permitir que un virus supere a otro que no las tiene”.
Esta no es la primera vez que expertos advierten esta posibilidad. En abril, Bette Korber del Laboratorio Nacional de Los Alamos publicaron sus preocupaciones en otros artículo en BioRxiv, llamando a la mutación D614G “de preocupación urgente”, porque se había convertido en la cepa más común en Europa y Estados Unidos.
Con información de EFE y THe New York Times
A seis meses del brote, así avanza el coronavirus en el mundo: los países que pasaron lo peor, los que están cerca y los que lo tienen por delante
El brote de coronavirus, que paralizó a toda la humanidad como ningún otro evento en los últimos 70 años, acaba de cumplir seis meses. Si bien China informó recién el 31 de diciembre de la aparición de una “extraña neumonía”, los primeros casos positivos, presuntamente infectados en el Mercado de Mariscos de Huanan, en la ciudad de Wuhan, empezaron a manifestar síntomas en la semana del 10 de diciembre.
Lo que parecía un problema que se iba a quedar en China, o en Asia Oriental —como había ocurrido 17 años antes con el brote de SARS—, se convirtió entre febrero y marzo en un fenómeno global. No obstante, aunque los efectos de la pandemia se sintieron desde temprano en todo el mundo por las consecuencias de las medidas tomadas para frenar la propagación, desde ese momento se empezó a verificar una tendencia: el virus no ataca a todas las regiones por igual. Como si fuera desplazando su foco de atención, se encarniza con ciertos lugares por unas semanas, pero luego los deja y ataca a otros.
El primer blanco fue Asia Oriental. De China pasó a Corea del Sur y a Taiwán. Pero el epicentro viró luego a Europa y a Estados Unidos, que ahora parecen estar liberándose de la peste. Transcurridos seis meses, América Latina y África empiezan a convertirse en el objetivo predilecto del Covid-19.
Los países en los que lo peor ya pasó
En China nació el virus y el gigante asiático fue también el primer país en liberarse de él. No completamente, pero casi. En la semana del 15 de febrero, cuando el resto del planeta miraba de lejos, llegó a un promedio semanal de 127 muertes diarias. Pero desde entonces comenzaría a descender. Para el 15 de marzo, la cifra había bajado a 13 y desde hace meses no se registran nuevos decesos, al menos según los siempre discutibles datos del Partido Comunista. La pandemia dejó hasta ahora un saldo de 4.634 fallecidos y 83.075 personas infectadas. Solo cinco nuevos contagios se informaron el viernes.
Corea del Sur, el segundo foco de contagio en el mundo después de China, llegó al pico de muertes diarias en la semana del 1 de abril, con una media de siete por jornada. Pero desde ese momento empezó a bajar. En total, suma 277 decesos y 12.051 infecciones. Otros países asiáticos, como Tailandia y Singapur, experimentaron un recorrido muy parecido, aunque incluso con una menor mortalidad.
Muchos países europeos siguieron un camino similar, sobre todo a partir de la segunda mitad de abril. Alemania alcanzó el máximo en la semana del 15, con un pico de 238 muertes diarias. Pero hacia el 15 de mayo eran 70 y el promedio semanal del 13 de junio fue de 15 por día. Casi el mismo recorrido registraron otros países del continente, como Austria, Bélgica, Francia, Grecia, Holanda, Hungría, Irlanda y Noruega.
Incluso España e Italia, que fueron los dos primeros focos europeos. El primero llegó a un promedio semanal de 855 muertes diarias el 1 de abril, que bajaron a cero este 13 de junio. En Italia el máximo fue 814 en la misma semana, y este sábado se ubicó en 65. España suma 27.136 muertes y 290.289 infecciones. Italia, 34.223 fallecimientos y 236.305 contagios confirmados.
Otras regiones tienen ejemplos en este grupo de países. Australia, Nueva Zelanda e Israel son tres casos claros. Pero también hay algunos en América Latina. Uruguay no registró nunca una media semanal de muertes diarias superior a uno, así que no es fácil detectar una tendencia clara con tan baja letalidad. Pero desde hace varios días no muere nadie, lo que permite suponer que puede haber dejado atrás lo peor del brote. Comparable es el caso de Paraguay, donde no hay decesos desde hace 15 días y el virus también parece bajo control.
Los países que están cerca de pasar lo peor
Si se mira la evolución de las muertes mundiales por coronavirus se detecta una tendencia intermedia: el pico quedó atrás, pero el descenso no es tan pronunciado como para descartar la posibilidad de que sea inminente un nuevo recorrido alcista de la curva. En la semana del 15 de abril se llegó a un récord de una media semanal de 6.992 personas por día, que fue bajando hasta 4.320 esta semana. El descenso, inferior al 40%, es aún prematuro para sacar conclusiones.
Muchos países están en una situación similar a la del promedio global: pasaron el pico, pero todavía tienen un camino por recorrer. Estados Unidos está en este punto. El máximo, detectado en la semana del 15 de abril, llegó a 2.214 muertes, y bajó ahora a 776, 65% menos. De todos modos, con más de 2 millones de contagios —27.221 en las últimas horas— y 116.952 muertes, es evidente que la epidemia aún no está resuelta.
Más cerca de pasar al primer grupo está el Reino Unido, que bajó de un máximo de 943 muertes diarias en promedio a 175 esta semana. Es un descenso significativo, pero el número de decesos sigue siendo muy grande. Muy similar es la situación de Portugal, Canadá, Filipinas, Polonia, Suecia, y Turquía.
En otros el recorrido de la pandemia parece más preocupante, porque están ante un rebrote. El mejor ejemplo es Irán, que llegó a un máximo de 141 muertes diarias en abril, descendió a 52 en mayo, pero subió a 75 esta semana. Algo así se está viendo también en Argelia, que pasó de 22 a 7 fallecimientos diarios, y luego volvió a subir a nueve.
En este segmento hay algunos países latinoamericanos, que parecen haber ingresado en un camino bajista, aunque no del todo definido. República Dominicana, por ejemplo, pasó de un pico de 13 muertes diarias a mediados de abril a seis a comienzos de mayo, y en ese nivel se mantiene. Ecuador descendió de 141 a 27 entre mayo y junio, pero volvió a crecer a hasta 42 esta semana, así que persisten los interrogantes. Otros dos países muestran números similares, pero ninguno de los dos tiene estadísticas confiables: son Nicaragua y Venezuela. Registraron picos de tres y dos decesos, respectivamente, que bajaron a uno.
Los países que tienen lo peor por delante
Hay un tercer grupo de países que no necesariamente están mal. Pueden mantener aún niveles muy bajos de contagio y de mortalidad, pero tienen una preocupación creciente porque, a más de dos meses del comienzo de la pandemia, las muertes están en alza.
Argentina es uno de los ejemplos más claros. Su mortalidad por habitante es muy baja, y por el momento las muertes diarias son incomparables con las de los países más afectados. Pero es cierto que van en aumento. En la semana del 15 de abril, el promedio semanal era de siete decesos por día, que treparon a 22 esta semana.
Similar es lo que sucede en Colombia, que a mediados de abril promediaba 11 muertes por día, que en junio subieron a 32. En Bolivia, la cifra pasó de solo uno en abril a 17 esta semana. En Guatemala, a mediados de mayo el promedio tendía a cero, pero creció hasta 25 muertes diarias ahora.
Más alarmante es quizás que los países más golpeados de la región siguen buscando el pico. Brasil, por ejemplo, registró un récord de más de 1.000 muertes diarias promedio esta semana, y superó las 41.000 muertes en total. México, que suma 16.400 muertes, llegó esta semana a 485 fallecimientos diarios promedio. Perú registró una media de 164 muertes diarios esta semana, y acumula 6.300. Chile, por su parte, pasó de apenas 14 diarias a mediados de mayo a 203 en la semana que está llegando a su fin.
El fenómeno no es solo latinoamericano. África está viviendo el mismo proceso. Egipto, que suma 1.422 muertes, pasó de un promedio semanal de 13 decesos diarios a mediados de mayo a 37 ahora. Sudáfrica pasó en el mismo período de 10 a 64, y superó los 1.300 decesos en total. En ese camino están, Nigeria, la República Democrática de Congo y Etiopía, entre otros.
Lo que debería terminar de inquietar a muchos es que la otra región que se sumó a esta tendencia es el subcontinente indio, una de las más pobladas del planeta. India pasó de un promedio de 64 muertes diarias a principios de mayo a 320 ahora, y acumula más de 9.000 en total. Pakistán pasó en ese lapso de 23 a 90 decesos diarios y suma 2.550. Y Bangladesh saltó de 5 a 41, y acumula 1.139.
Infobae.-
13 de Junio 2020 /
EEUU: Algunos estados suspenden apertura por rebrote del COVID-19
Utah y Oregon suspendieron una mayor reapertura de sus economías en medio de un repunte en los casos de coronavirus, aunque otros estados como Texas, California, Arkansas y Arizona no daban marcha atrás el viernes pese a algunas advertencias intermitentes allí.
Uno por uno, los estados están sopesando los riesgos a la salud que implica el coronavirus frente a los daños económicos derivados de las medidas de confinamiento por las que millones de personas se quedaron sin trabajo en los últimos tres meses.
Y muchos gobernadores se están inclinando por los empleos, a pesar de que un análisis de The Associated Press esta semana halló que las infecciones están aumentando en casi la mitad de los estados, una tendencia que los expertos atribuyen en parte a la reapertura gradual de negocios en las últimas semanas.
Texas registró hitos de hospitalizaciones y nuevos casos de COVID-19 esta semana, ante lo cual la máxima autoridad del condado en Houston, Lina Hidalgo, advirtió que “podríamos estarnos acercando al precipicio de un desastre”. Mientras tanto, el estado le autorizó el viernes a los restaurantes incrementar a 75% la ocupación de mesas dentro de los establecimientos, del 50% previo.
“Sí, claro, me preocupa”, dijo Renata Liggins, de 32 años, mientras se disponía a comer un plato de falda de res en Black’s Barbecue, en Austin, y el número de personas hospitalizadas con COVID-19 en Texas aumentaba a más de 2.100, su cifra más alta a la fecha. Pero “siento que por fin puedo respirar un poco”, agregó.
Alabama, que comenzó su reapertura a principios de mayo, ha registrado en las últimas dos semanas más de una cuarta parte de los 23.000 casos del estado, donde la gobernadora republicana Kay Ivey ha puesto énfasis en la responsabilidad personal. Y Arkansas, donde los casos activos y las hospitalizaciones han aumentado en más del doble desde el Día de los Caídos en Guerras, está permitiendo que los restaurantes incrementen el número de clientes sentados a partir del lunes.
“Al margen de lo que veamos la semana entrante, tomamos la decisión correcta de seguir adelante y levantar algunas de las restricciones para que no causemos más perjuicios a la vida de las personas ni a su sustento”, dijo el gobernador de Arkansas, el republicano Asa Hutchison.
Arizona se ha convertido en uno de los lugares más aquejados por el coronavirus en Estados Unidos luego de que las infecciones aumentaron a más de 1.000 diarias, en comparación con las poco más de 400 antes de que la orden de quedarse en casa expirara a mediados de mayo.
FUENTE: AP
12 de junio 2020 /
CDC difunde normas para minimizar riesgo cotidiano de COVID-19
¿Quiere bajar del cuarto de hotel? Evite el ascensor y use la escalera. ¿Organizará un picnic? Pida que cada invitado traiga su propia comida y bebida. Cuando vaya al gimnasio, nada de estrechar manos. Ni siquiera rozar codos a manera de saludo.
Éstas son algunas de las sugerencias de la guía para la conducta social emitida por funcionarios de salud de Estados Unidos con el fin de reducir el riesgo de contraer el coronavirus a medida que la gente trata de regresar a alguna forma de normalidad. Otras de las pautas ya son practicadas con cierta regularidad, como frotarse las manos con gel después de usar un cajero automático o, antes de ir al restaurante, asegurarse de que el personal portará mascarillas.
Los Centros para el Control y la Prevención de Enfermedades de Estados Unidos (CDC por sus siglas en inglés) publicaron la guía el viernes, junto con un suplemento sobre la organización y asistencia a conciertos, justas deportivas, protestas, actos políticos y otras reuniones de gran concurrencia.
Las normas “no buscan respaldar algún tipo de evento en particular”, aclaró el doctor Jay Butler de los CDC en una conferencia telefónica con la prensa.
La organización de tales eventos y la asistencia a ellos debe ser acorde con los consejos de la autoridad de salud local, con base en el estado de propagación del coronavirus en una localidad en particular, añadió.
La investigadora de enfermedades infecciosas Julia Marcus, de la facultad de medicina de Harvard, ha comparado los consejos de quedarse en casa con los de “abstinencia” como único medio para evitar el embarazo o las enfermedades de transmisión sexual. Dice que la guía de los CDC para minimizar los riesgos es excelente.
“Creo que es un gran paso en la dirección correcta”, dijo Marcus. “Esta guía está dirigida a la gente común que trata de tomar decisiones todos los días para minimizar los riesgos”.
Sin embargo, hay omisiones notables. No se mencionan precauciones para ir a la iglesia, nada sobre salidas en pareja o sexo ni consejos sobre una pregunta que muchos médicos dicen que les hacen constantemente: ¿pueden los niños visitar a sus abuelos?
“La visita a la abuelita es algo sobre lo que debo responder tres veces por semana”, dijo el doctor William Schaffner, especialista en enfermedades infecciosas de la Universidad Vanderbilt.
“Me solidarizo con los CDC. Es muy, muy difícil dar una respuesta precisa a cada circunstancia”, dijo.
Las órdenes de permanecer en casa y los cierres de escuelas y negocios provocaron un aplanamiento nacional de la curva de casos nuevos. En las últimas semanas, muchos estados han iniciado la reapertura bajo la presión de volver a poner en marcha la economía dañada por la pandemia. Adicionalmente, los casos vuelven a aumentar en casi la mitad de los estados, de acuerdo con un análisis de The Associated Press.
Los CDC han publicado varias guías específicas para iglesias, campamentos, escuelas y agencias de tránsito, entre otras, pero hasta ahora no ha emitido consejos para la gente que se pregunta si puede salir de vacaciones, hacerse las uñas, invitar a asados, ir al banco o la biblioteca, salir a comer o hacer ejercicios en un gimnasio.
El director de los CDC, doctor Robert Redfield, dijo que las normas eran “sugerencias basadas en el sentido común”, no órdenes. Los gobiernos estatales o locales podrían volver a imponer normas más estrictas en casos de brotes nuevos, pero eso depende de ellos, dijeron funcionarios de los CDC.
Las normas insisten en el consejo de llevar la cara cubierta, sobre todo cuando es difícil guardar la distancia de dos metros con otros.
También incluyen una lista de preguntas que debería hacerse la gente antes de salir y cosas a tener en cuenta en determinadas situaciones. Por ejemplo, sugiere que las fiestas caseras se realicen al aire libre, que la gente se salude agitando la mano y que cada cual venga con su comida y bebida.
FUENTE: AP
El aumento de casos y hospitalizaciones en EEUU hace temer una segunda ola de coronavirus
Cerca de media docena de estados, que incluyen a Texas y Arizona, están lidiando con un aumento del número de pacientes con coronavirus que llenan las camas de los hospitales, avivando el temor a que la reapertura de la economía de Estados Unidos pueda desencadenar una segunda ola de infecciones.
El repunte de las acciones globales se revirtió el jueves por miedo a un resurgimiento de la pandemia. La última vez que el S&P 500 y el Dow cayeron tanto en un día fue en marzo, cuando los casos de coronavirus en Estados Unidos comenzaron a aumentar.
El reciente incremento de casos en una docena de estados refleja parcialmente un alza de las pruebas. Pero muchos de esos estados también están viendo un aumento de las hospitalizaciones y algunos están empezando a quedarse sin camas en las unidades de cuidados intensivos (UCI).
Texas ha visto un récord de hospitalizaciones durante tres días seguidos, y en Carolina del Norte sólo el 13% de las camas de la UCI del estado están disponibles debido a casos graves de COVID-19. El alcalde de Houston dijo que la ciudad estaba lista para convertir su estadio de fútbol americano en un hospital si es necesario.
Arizona ha visto un número récord de hospitalizaciones. El director de salud del estado dijo a los hospitales esta semana que activaran los planes de emergencia y aumentaran la capacidad de las UCI. Cerca de tres cuartos de las camas UCI del estado están ocupadas, según el sitio web del estado.
“Realmente, se está cruzando un umbral en Arizona”, dijo Jared Baeten, un epidemiólogo de la Universidad de Washington.
“Lo alarmante sería que las cifras empiecen a aumentar en lugares que ya han alcanzado claramente su punto máximo y que están en tendencia descendente”, dijo, refiriéndose a Nueva York y otros estados del noreste donde los nuevos casos y muertes han caído en picada.
A los expertos en salud les preocupa que pueda haber un mayor aumento de las infecciones como consecuencia de las protestas nacionales por las injusticias raciales y la brutalidad policial que aglutinaron gente desde hace dos semanas.
Estados Unidos alcanzó este jueves la cifra de 113.774 muertos y 2.021.990 casos confirmados de COVID-19, de acuerdo con el recuento independiente de la Universidad Johns Hopkins. Este balance a las 20.00 hora local (00.00 GMT del viernes) es de 850 nuevos decesos y 21.436 contagios más que el miércoles.
:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/UKZXDA5BIFFLJI6RGGEWZZDR5U.jpg) Queens, Nueva York. (AP Photo/Frank Franklin II)
Queens, Nueva York. (AP Photo/Frank Franklin II)
El estado de Nueva York se mantiene como la zona de EE.UU. más castigada desde el comienzo de la pandemia con 381.000 casos confirmados y 24.442 fallecidos. Tan solo en la ciudad de Nueva York han muerto 17.193 personas.
Al comienzo de la pandemia, Nueva York se convirtió en el epicentro y a mediados de abril llegó a registrar 10.000 casos al día; pero, en las últimas semanas, ha conseguido frenar el avance del virus con medidas de aislamiento y, actualmente, solo se registran unos mil casos nuevos cada jornada.
En término de número de casos, a Nueva York le siguen el vecino estado de Nueva Jersey con 166.000 casos confirmados y 12.443 fallecidos; seguido ahora por California, que se ha convertido en uno de los nuevos focos de la pandemia con 133.000 contagios y 4.697 decesos, según datos de este jueves.
Con información de Reuters
ONGs, «alarmadas» por escasa ayuda de EEUU contra pandemia
Más de dos docenas de ONGs internacionales comunicaron al gobierno de Estados Unidos que están “cada vez más alarmadas” porque “poca o ninguna ayuda humanitaria estadounidense ha llegado a quienes están en primera línea” en la lucha contra la pandemia del coronavirus, mientras los contagios se aceleran en algunas de las regiones más frágiles del mundo.
La carta obtenida por The Associated Press y firmada por grupos como Save the Children, Mercy Corps y World Vision, entre otros, dice que “a pensar de meses de prometedoras conversaciones con personal de campo de USAID, pocas organizaciones han recibido asistencia» contra el COVID-19.
Según el texto, las demoras son “devastadoras” y la ventana para que Estados Unidos ayude a mitigar lo peor del impacto de la crisis sanitaria en todo el mundo se está cerrando.
La misiva al jefe interino de la Agencia de Estados Unidos para el Desarrollo Internacional (USAID), John Barsa, está fechada el 4 de junio, el mismo día en que otros funcionarios del departamento elogiaron el “liderazgo global” de Estados Unidos frente a la pandemia.
“Hasta la fecha, hemos comprometido más de 1.000 millones de dólares para ayudar a la respuesta global al COVID», afirmó Kenneth Staley, responsable del grupo de trabajo de la USAID para el COVID-19, a reporteros que cubren la información sobre África.
Pero gran parte de esa ayuda se vio afectada por “inusuales demoras” a casi tres meses de la aprobación de la Ley de Asignaciones Suplementarias para la Preparación y Respuesta al Coronavirus, la carta.
“Los largos retrasos en las ayudas del COVID-19 — y como resultado, la respuesta estadounidense a una emergencia global dinámica — contrasta con nuestra experiencia en crisis donde (la USAID) es conocida por dar financiamiento en cuestión de semanas, sino días», añadió el texto.
Entre las ONGs firmantes estaban CARE USA, la filial estadounidense del Consejo Noruego para los Refugiados, American Jewish World Service, WaterAid y Physicians for Peace.
La carta deja en claro que el de la ayuda es un problema global, señalando el aumento exponencial de casos en Pakistán y que “el tiempo de actuar es ahora”.
Durante meses, al tiempo que promovían la ayuda de Washington contra el coronavirus, las autoridades estadounidenses no ofrecieron detalles sobre el número de equipos cruciales — como respiradores y pruebas de detección — enviados a países de África donde escasean desde hace meses. Y la necesidad va en aumento.
Los contagios en el continente africano se están acelerando, advirtió la Organización Mundial de la Salud el jueves, apuntando que se necesitaron 98 días para alcanzar los 100.000 casos pero apenas 18 para rebasar los 200.000. Las infecciones superan ahora las 216.000, con más de 5.000 fallecidos.
Fuente: AP
11 de junio 2020 /
Moderna anunció que empezará la fase final de testeos para su vacuna contra el coronavirus en julio
La empresa biotecnológica Moderna anunció este jueves que comenzará en julio la tercera -y última- fase de su vacuna contra el COVID-19. En ella participarán unas 30.000 personas, y el nuevo estudio espera evitar casos sintomáticos del virus y prevenir la aparición de pacientes severos con la enfermedad para que no tengan que acudir al hospital y combatir la infección.
A través de un comunicado, la empresa, con sede en Cambridge (Massachusetts) aseveró a su vez que podría manufacturar entre 500 y 1.000 millones de dosis al año a partir de 2021, gracias a un acuerdo de colaboración con la farmacéutica suiza Lonza, que también ha garantizado la distribución de las dosis necesarias para completar el estudio.
La biotecnológica finalizó el mes pasado su fase dos del estudio, en la que 300 adultos habían recibido al menos una inyección. Ahora, de la mano de la Administración de Medicamentos y Alimentación (FDA) de Estados Unidos y del Instituto Nacional de Alergias y Enfermedades Infecciosas (NIAID en inglés), se prepara para lanzar esta fase tres el próximo mes.
“Con base en los resultados del estudio de fase 1, se eligió el nivel de dosis de 100 microgramos (μg) como el nivel de dosis óptimo para maximizar la respuesta inmune mientras se minimizan las reacciones adversas”, señaló la biotecnológica en la nota.
El jefe médico de Moderna, Tal Zaks, indicó que la compañía estaba comprometida en avanzar en el desarrollo clínico de su vacuna “lo más rápido y seguro que sea posible” para demostrar la habilidad de la vacuna de reducir los riesgos de la COVID-19.
Según resaltó Moderna, todos los participantes serán monitorizados durante al menos 12 meses.
Tras el anuncio, la biotecnológica experimentaba un importante ascenso en bolsa de hasta el 6 %. En lo que va del año, la compañía se ha revalorizado en más de un 220 % en Wall Street.
Avances en Brasil
Sao Paulo, el mayor, más rico y más industrializado estado de Brasil, producirá y probará una potencial vacuna contra el nuevo coronavirus en asociación con un laboratorio chino, según informó este jueves el gobernador paulista, Joao Doria, en una rueda de prensa.
Doria anunció que el centro de investigación Instituto Butantan, responsable de la producción de alrededor del 80 % de los sueros y vacunas consumidos en Brasil, firmó un acuerdo con el laboratorio chino Sinovac Biotech para la realización de la tercera y última fase de pruebas clínicas de una potencial vacuna contra el SARS-Cov-2, el virus que causa la COVID-19.
«Esta es una de las vacunas que se encuentra en etapa más avanzada en todo el mundo», dijo el gobernador, quien añadió que se trata de un «día histórico para la ciencia, la medicina y la salud de Brasil, de Sao Paulo y mundial».
Precisó que la última etapa de los ensayos clínicos de la vacuna, bautizada “CoronaVac”, tendrán inicio dentro de tres semanas y serán aplicados en 9.000 pacientes brasileños voluntarios. En caso de que los resultados sean positivos, la vacuna podría estar disponible para la producción masiva en junio de 2021.
Con información de EFE
La OMS admitió que no sabe si el invierno hace más agresivo al coronavirus
La Organización Mundial de la Salud (OMS) sostuvo que se desconoce si el coronavirus SARS-CoV-2 actúa de forma diferente cuando las temperaturas cambian según las estaciones del año y que, por tanto, no hay que compararlo con la forma en que actúa el virus de la gripe.
“Para ser claros, hasta el momento no tenemos datos que indiquen que el virus puede actuar de forma más agresiva o transmitirse mejor o no” en el invierno, dijo el director de Emergencias Sanitarias de la OMS, Mike Ryan, ante una pregunta del riesgo adicional que supondría para Sudamérica su entrada al invierno.
“No sabemos cómo el virus actuará en el futuro”, insistió frente a la esperanza en Europa y Estados Unidos de que las temperaturas cálidas del verano que está por comenzar puedan suponer un declive natural del contagio.
La preocupación contraria ha surgido en América Latina, donde el invierno aumenta el temor de una mayor virulencia y capacidad de propagación del coronavirus.
En ambos casos se compara a este nuevo patógeno con la gripe estacional, enfermedad asociada al invierno y con la que tiene varios síntomas en común.
El coronavirus, causante de la enfermedad covid-19, ha infectado a 7,14 millones de personas y causado la muerte de 408.000, según los datos más actualizados de la OMS.
“Sabemos que estamos entrando en el ciclo de la temporada de gripe en el hemisferio sur, pero no sabemos cómo el coronavirus se comportará”, insistió Ryan.
Recordó que no en todo el hemisferio sur la gripe se comporta de la misma manera, ya que en países como Australia, Chile, Argentina y Sudáfrica se observa una temporada gripal más claramente asociada al frío.
En cambio -agregó- en los países situados en la región ecuatorial, “el comportamiento de la gripe no es tan previsible y tiende a persistir todo el año”.
Ryan insistió en que no hay que confiar en que el calor alejará al virus de Europa: “Mucha gente diría que en verano el virus es menos transmisible porque la gente está más en el exterior, pero otros dirían que la gente tiende a buscar lugares cerrados con aire acondicionado por el calor”.
La OMS ha señalado que el coronavirus tiende a circular mejor en los espacios cerrados, donde ha recomendado que todos deben utilizar mascarillas (de preferencia de tela) si no pueden mantener la distancia recomendada de dos metros con los demás.
Por otra parte, el médico y experto en enfermedades infecciosas restó credibilidad a un estudio de la Escuela de Medicina de Harvard que sostiene que el coronavirus habría estado circulando en Wuhan (donde se cree que se originó) desde el pasado agosto.
El estudio tiene como base el análisis de imágenes de satélite que muestran una mayor afluencia de automóviles alrededor del hospital principal de esa ciudad china durante ese mes.
“Es importante no hacer demasiadas especulaciones” al respecto porque no hay evidencias en si que demuestren la conclusión del estudio, señaló Ryan.
(Con información de EFE)
México pasa por el peor momento económico por COVID-19
El presidente mexicano Andrés Manuel López Obrador dijo el miércoles que su país pasa por el peor momento económico derivado de la crisis del coronavirus, pero estimó que habrá un repunte.
“Estamos tocando fondo con la crisis económica. Sin embargo, en recaudación de impuestos y lo que tiene que ver con el impuesto sobre la renta tenemos 1,3% de aumento, y en IVA (Impuesto al Valor Agregado) tenemos un aumento del 0,5 % a pesar de la situación tan complicada”, dijo en rueda de prensa.
Agregó que la recuperación del peso mexicano frente al dólar en las últimas semanas es un indicador positivo, al igual que el alza en el precio del petróleo, aunque un pendiente será la recuperación de empleos. Tan sólo en abril se perdieron 555.000 y en mayo estimó que la cifra rondará los 350.000.
“Mi pronóstico es que vamos a perder en empleos de la economía formal alrededor de un millón con la crisis, por eso estamos incentivado la economía para crear dos millones de nuevos empleos y se están otorgando cuatro millones de créditos para pequeños negocios de la economía formal y de la informal y créditos personales”, agregó.
México reporta más de 129.000 contagiados confirmados con al menos 15.357 muertes.
Por su parte, el presidente argentino Alberto Fernández expresó a la radio local su malestar por la salida masiva de personas para hacer actividad física en Buenos Aires luego de que las autoridades capitalinas lo permitieran dos días atrás, y advirtió que la velocidad de contagio “es la más alta” desde que la pandemia irrumpió en el país en marzo.
Fernández indicó que por el incremento de los contagios en los últimos días Argentina debería estar “en la cuarentena absoluta”.
En otras jurisdicciones con pocos contagios está permitido hacer ejercicio al aire libre, y los gimnasios y las piscinas están habilitados bajo protocolos sanitarios. Los mismo ocurre con los locales gastronómicos.
En Argentina se han registrado 24.761 infectados y 717 muertos.
En Colombia, el director de la Federación Nacional de Comerciantes en Bogotá, Juan Orrego, dijo que en los dos primeros días de reapertura gradual de actividades más de 40.000 personas han concurrido a los centros comerciales a hacer compras con distanciamiento de dos metros entre cada una y mascarilla obligatoria.
Poco después, el director de Migración Colombia, Juan Espinosa, informó que 15 mil migrantes venezolanos quieren volver a su país, pero debido a la medida de Venezuela de reducir el acceso diario a 300 personas, el retorno será lento y la prioridad es evitar aglomeraciones y mantener distanciamiento. Bogotá, Bucaramanga, Medellín, Cali y Tame son las ciudades colombianas desde donde más han retornado los ciudadanos venezolanos.
Por la tarde el presidente Iván Duque dijo que en julio comenzarían los protocolos para reactivar los vuelos nacionales, aunque los internacionales reiniciarían hasta septiembre, dependiendo de cómo evolucione la pandemia.
Por la noche, Duque se entrevistó virtualmente con la presidenta de Bolivia Jeanine Añez y el mandatario ecuatoriano Lenín Moreno para hablar sobre la situación del coronavirus en sus países.
El país reporta 43.682 contagios y 1.433 decesos.
En Bolivia, las infecciones continúan en ascenso. El Ministerio de Salud informó de 637 nuevos casos y 25 fallecidos, con lo que la cifra total de contagios llegó a 15.281 y 512 muertos.
Por su parte, dirigentes médicos piden que el país retorne a una cuarentena rígida. La semana previa comenzó la reapertura de actividades en siete de nueve regiones, excepto las dos más afectadas: Santa Cruz y Beni.
Los médicos denuncian que el sistema de salud del país está abrumado.
Por su parte, Ecuador reportó que las cárceles registran 556 casos de coronavirus, de los cuales 400 se ubican en la prisión de Ambato, en el centro. En todo el país hay 29 prisiones con una población de poco más de 38.000 personas,
El director del Servicio de Atención a Personas Privadas de la Libertad, Edmundo Moncayo, aseguró que 11 reos han fallecido por COVID-19, y destacó que “pese a todas las acciones sanitarias, de limpieza y protocolos establecidos, el virus ha contagiado a personal administrativo, agentes de seguridad penitenciaria, y hoy ha infectado a personas privadas de la libertad”.
En las cárceles las autoridades han realizado unas 2.000 pruebas.
Más temprano, tras una semana de reducción de las rigurosas medidas de cuarentena, los habitantes de Quito comenzaron a hacer su vida con cierta normalidad. Miles de vendedores ambulantes se lanzaron a las calles para ofrecer sus productos y los comercios reabrieron bajo estrictas normas de bioseguridad. Sin embargo, en los autobuses del transporte público no se respetó el distanciamiento social.
Ecuador reporta 43.917 contagios y 3.690 fallecidos.
En Chile, para frenar los contagios diarios en el gran Santiago, que concentra más del 80% de los infectados, se sumarán desde el viernes cinco comunas (municipios) a la cuarentena total que hace casi un mes rige en otras 44 de la región. También entrarán en confinamiento Valparaíso y Viña del Mar.
En la capital chilena viven ocho de los 18 millones de chilenos y el ministro de Salud, Jaime Mañalich, precisó que en la región la movilidad ha bajado entre 30% y 35%, pero es necesario alcanzar el 60% para disminuir las infecciones.
El país sumó 192 fallecidos, la mayor cantidad desde la llegada del virus hace tres meses, con lo que ya roza los 2.500 decesos, y registró 5.246 nuevos contagiados, superando los 148.000.
Por su parte, Cuba cumplió 12 días sin reportar decesos. Desde que comenzó la pandemia en el país se han registrado 2.128 contagios y 83 fallecidos.
En la isla, médicos y estudiantes visitan casas para detectar enfermos y trasladarlos a centros de aislamiento. Además se han administrado sustancias homeopáticas y vacunas. La movilidad sigue restringida, y las clases, el transporte público y el comercio minorista —a excepción de alimentos— están suspendidos.
Por la tarde, Panamá reportó la mayor cifra de contagios en una jornada hasta el momento –656— y diez nuevos decesos por COVID-19, en un día en que se registró una caravana vehicular en el centro capitalino en contra de las restricciones de movilidad reactivadas esta semana en las provincias de Panamá Oeste y Panamá, incluida la capital. Los conductores desafiaron la cuarentena para rechazar también supuestos actos de corrupción oficial durante la pandemia.
El país centroamericano de 4,2 millones ha visto dispararse las infecciones los últimos días mientras intenta reactivar actividades económicas por etapas. Hasta el miércoles tenía 6.499 casos activos y 413 defunciones.
Horas antes, en una reunión virtual, líderes de la Alianza Bolivariana para los Pueblos de Nuestra América–Tratado de Comercio de los Pueblos (ALBA-TCP) coincidieron en la urgencia de prepararse para enfrentar los retos económicos y sociales derivados de la pandemia.
Los miembros del bloque son Antigua y Barbuda, Cuba, Dominica, Granada, Nicaragua, San Cristóbal y Nieves, San Vicente y las Granadinas, Surinam y Venezuela
El mundo exige un cambio, “una nueva economía, basada en la integración y la complementariedad” para superar la crisis, dijo el presidente venezolano Nicolás Maduro.
De acuerdo con cifras de la Comisión Económica para América Latina (CEPAL) en la reunión, la economía de América Latina y el Caribe se contraerá 5,3 %, la peor desde 1930, y se prevé una caída del comercio de 15 %. También se estima que en 2020 la pobreza regional se elevará al menos 4,4 % —28,7 millones de personas—, comparado con el año anterior, lo que llevará a que el total de personas viviendo en pobreza sea de 214,7 millones, el 34,7% de la población. Se prevé también un aumento de casi 12 millones de desempleados.
En Guatemala, el ministro de Salud Hugo Monroy informó que los contagios en el país llegaron a 7.905, más 316 fallecidos.
En conferencia de prensa, el Ministerio de Salud informó que 150 médicos que combaten la enfermedad se han contagiado del virus.
En América Latina se han registrado casi 1,4 millón de contagios y más de 69.400 muertos.
El coronavirus ha infectado a más de 7,3 millones de personas y causado la muerte a más de 415.000 en todo el mundo, según el Centro de Ciencias e Ingeniería de Sistemas de la Universidad Johns Hopkins, que basa sus datos en los informes de los gobiernos y las autoridades de salud de cada país.
En la mayoría de la gente este virus provoca síntomas leves o moderados que desaparecen en dos a tres semanas. Pero en algunas personas, sobre todo los adultos mayores y quienes padecen trastornos de salud subyacentes, puede causar enfermedades más graves e incluso la muerte.
Fuente: AP
10 junio 2020 /
El Reino Unido está probando dos medicamentos antiinflamatorios y contra el cáncer como terapia para el coronavirus
Dos medicamentos utilizados para tratar enfermedades inflamatorias y el cáncer están siendo probados como potenciales terapias para pacientes con COVID-19, anunciaron el miércoles las universidades de Birmingham y Oxford.
Científicos creen que los casos graves de COVID-19 serían causados por unasobrerreacción del sistema inmune, conocida como tormenta de citocinas, e investigadores están estudiando si los medicamentos que inhiben algunos elementos del sistema inmune pueden jugar un rol en frenar una rápida escalada de los síntomas.
Namilumab, un anticuerpo monoclonal que ya está en etapas finales de prueba para tratar la artritis reumatoide y una enfermedad inflamatoria llamada espondilitis anquilosante desarrollado por Izana Bioscience, es el primero de cuatro candidatos en el ensayo CATALYST.
Se concentra en una citocina llamada GM-CSF, que en niveles descontrolados sería un motor clave de la peligrosa inflamación pulmonar excesiva vista en pacientes COVID-19.
El medicamento ya está siendo probado como terapia para COVID-19 en Italia.
El segundo medicamento, Infliximab (CT-P13), desarrollado por Celltrion Healthcare UK, es una terapia antifactor de necrosis tumoral (TNF). Es utilizado para tratar ocho enfermedades antoinmunes, incluida la artritis reumatoide y el síndrome del intestino irritable.
Ben Fisher, uno de los investigadores clínicos del estudio de la Universidad de Birmingham, dijo: “La evidencia emergente está demostrando un rol crítico de los medicamentos antiinflamatorios en la tormenta de citocinas asociada a la infección grave de COVID-19”.
“En el estudio CATALYST esperamos mostrar con una única dosis de este tipo de medicamentos en pacientes hospitalizados que podemos retrasar o evitar el rápido deterioro que lleva a cuidados intensivosy requiere de ventilación invasiva en este grupo de pacientes críticos”, agregó.
Otros medicamentos para enfermedades autoinmunes que están siendo probados en el ensayo por su capacidad de aplacar la tormenta de citocinas incluyen a Kevzara de Regeneron y Sanofi, Actemra de Roche y otilimab de Morphosys y GlaxoSmithKline.
(Con información de Reuters)
Chile amplió la cuarentena total a varias regiones tras un aumento de muertes y contagios
Chile elevó en 192 la cifra de muertes por coronavirus, bajo el nuevo método de conteo, y registró otros 5.737 casos confirmados, la segunda mayor cifra de la pandemia, por lo que el gobierno decidió ampliar la cuarentena total a más zonas para evitar nuevos contagios. El país bordea los 2.500 fallecidos y los 150 mil diagnósticos positivos.
Como cada miércoles, el ministro de Salud, Jorge Mañalich, anunció las actualizaciones sobre las restricciones de circulación, aún vigentes en varias zonas de Santiago. Esta vez, fueron extendidas a las Valparaíso y Viña del Mar y más zonas de la región Metropolitana de Santiago.
La cuarentena total, a partir de la noche del viernes, incluirá también a las regiones de Pozo Almonte y Peñaflor, y en el radio urbano a las zonas urbanas de Melipilla, Curacaví, Til Til y San José de Maipo.
El saldo total de la pandemia en el país llegó a 2.475 fallecidos y 148.496 contagios diagnosticados. “Estamos viviendo los momentos más difíciles”, dijo en conferencia el ministro.
El reporte marca además que hay 24 mil casos activos, de los cuales 1.590 están hospitalizados, 1.354 necesitan ventilación mecánica y 365 están en condiciones críticas. El Ministerio también reportó que hay 311 respiradores mecánicos disponibles.
Infobae.-
Virus hunde a la economía global, incluso sin 2da ola
La crisis del coronavirus ha desencadenado la peor recesión global en casi un siglo, y los problemas aún no han terminado aunque no haya una segunda ola de contagios, advirtió el miércoles un reporte económico internacional.
Cientos de millones de personas se han quedado sin trabajo, y la crisis está golpeando a los pobres y a los jóvenes con más fuerza, agravando las desigualdades, señaló la Organización para la Cooperación y el Desarrollo Económicos (OCDE) en su último análisis de los datos globales económicos.
“Esta es probablemente la perspectiva más incierta y dramática desde la creación de la OCDE», señaló su secretario general, Ángel Gurría. “No podemos hacer proyecciones como hacemos normalmente».
En el mejor escenario posible, si no hay segunda ola de contagios, la agencia prevé una caída global de la producción económica del 6% este año y un aumento del 2,8% en 2021.
Si el coronavirus reaparece más tarde en el año, sin embargo, la economía mundial podría contraerse un 7,6%, añadió la OCDE.
“Con o sin el segundo brote, las consecuencias serán graves y duraderas», apuntó el reporte.
Los mercados bursátiles globales cayeron tras la publicación del informe, que presenta un panorama más sombrío que otras previsiones de instituciones similares como el Banco Mundial.
Gurría señaló que “presentar el problema como la elección entre la vida y el modo de vida, es decir, hacer una elección significativa entre la salud y la economía, es un falso dilema. Si la pandemia no está bajo control, no habrá una recuperación económica robusta».
En el caso de una segunda ola de contagios, la OCDE prevé que la tasa media de desempleo en los 37 países desarrollados que representa se duplicaría este año al 10% y habrá “poca recuperación” en 2021. En el escenario más optimista, el dato se quedaría en el 9,2%. En las naciones más pobres, las cifras suelen ser más elevadas, y quienes trabajan en la economía informal duelen ser especialmente vulnerables.
Fuente: AP
9 de junio 2020 /
El factor sanguíneo podría estar relacionado a la gravedad de los casos de coronavirus
Una investigación de la compañía líder en pruebas genéticas 23andMe Inc. determinó que las diferencias en un gen que influye en el tipo de sangre de una persona pueden afectar la susceptibilidad al covid-19.
Los científicos han estado analizando factores genéticos para tratar de determinar por qué algunas personas que contraen el nuevo coronavirus no experimentan síntomas, mientras que otras se enferman gravemente. En abril, 23andMe lanzó un estudio que buscaba utilizar los millones de perfiles en su base de datos de ADN para arrojar luz sobre el rol de la genética en la enfermedad.
Los resultados preliminares del estudio, que involucró a más de 750.000 participantes, sugieren que la sangre tipo O protege particularmente contra el SARS-CoV-2, el virus que causa covid-19, dijo la compañía el lunes. Los hallazgos se hacen eco de otra investigación que ha indicado un vínculo entre las variaciones en el gen ABO y el covid-19.
Muchos otros grupos, incluido el competidor de 23andMe Ancestry Inc., están analizando el genoma para ayudar a dar sentido al virus. Se sabe que factores como la edad y las condiciones de salud subyacentes pueden determinar la manera en que el covid-19 afecta a las personas una vez contraída la enfermedad.
Sin embargo, esos factores por sí solos no explican la amplia diversidad de síntomas, o por qué algunas personas contraen la enfermedad y otras no. Estudiar la genética de las personas más susceptibles al SARS-CoV-2 podría ayudar a identificar y proteger a las personas más expuestas, así como a acelerar el tratamiento y el desarrollo de fármacos.
Varios otros estudios que analizan tanto la gravedad de la enfermedad como la susceptibilidad también han sugerido que el tipo de sangre tiene un rol importante.
Otra investigación publicada por los científicos la semana pasada, antes de que fuera analizada por colegas, sugirió que el tipo de sangre puede desempeñar un rol en la gravedad de las reacciones de los pacientes al SARS-CoV-2.
Ese estudio analizó los genes de más de 1.600 pacientes en Italia y España que experimentaron insuficiencia respiratoria y descubrió que tener sangre tipo A estaba relacionado con un aumento de 50% en la probabilidad de que un paciente requiriera un ventilador. Un estudio chino anterior entregó resultados similares con respecto a la susceptibilidad de una persona al covid-19.
“También ha habido algunos informes de vínculos entre el covid-19, la coagulación de la sangre y las enfermedades cardiovasculares”, asegura Adam Auton, investigador principal del estudio de 23andMe. “Estos informes proporcionaron algunas pistas sobre qué genes podrían ser relevantes”.
El estudio 23andMe, que analizó la susceptibilidad en lugar de la gravedad de la enfermedad, incluyó a 10.000 participantes que informaron a la compañía que tenían covid-19.
La investigación encontró que las personas con sangre tipo O tienen entre 9% y 18% menos probabilidades que las personas con otros tipos de sangre de haber dado positivo en la prueba del virus. Sin embargo, hubo poca diferencia en la susceptibilidad entre otros tipos de sangre, encontró el estudio. Cuando los investigadores ajustaron los datos para tener en cuenta factores como la edad y las enfermedades preexistentes, así como cuando restringieron los datos solo a aquellos con alta probabilidad de exposición, como los trabajadores de la salud, los resultados fueron los mismos.
Auton dijo que si bien esta evidencia es convincente, todavía queda un largo camino por recorrer.
“Son los primeros días; incluso con estos tamaños de muestra, podría no ser suficiente encontrar asociaciones genéticas”, dijo. “No somos el único grupo que analiza esto y, en última instancia, la comunidad científica puede necesitar unir sus recursos para abordar realmente las preguntas que rodean los vínculos entre la genética y el covid-19”.
© 2020 Bloomberg L.P. / Infobae
Junta demanda a P.Rico por contratos de compras en pandemia
Una junta de control federal que supervisa las finanzas de Puerto Rico demandó el lunes al gobierno del territorio estadounidense y pidió al tribunal que le ordene entregar documentos relacionados con una fallida compra multimillonaria de pruebas diagnósticas del COVID-19 y otros suministros médicos.
La junta señaló que solicitó los documentos hace dos meses y que, aunque el gobierno ha revelado alguna información, ha “ignorado completamente” los repetidos llamados a entregar toda la documentación.
“Las reglas sobre cómo el gobierno gasta dinero deben ser claras y transparentes en todo momento, también bajo la inmensa presión de las emergencias», dijo Natalie Jaresko, directora ejecutiva de la junta, en un comunicado.
El gobierno boricua ya ha entregado más de 1.000 documentos, y el Departamento de Salud de la isla pidió más tiempo para confirmar la existencia de los que pide la junta, explicó Omar Marrero, director ejecutivo de la Autoridad de Asesoría Financiera y Agencia Fiscal de Puerto Rico.
El gobierno evaluará la demanda, agregó el funcionario, quien criticó el proceso.
“Representa un despilfarro innecesario de fondos públicos ”, dijo Marrero, quien además es el representante de la gobernadora en la junta.
La demanda fue presentada hace casi dos meses, luego de que la gobernadora, Wanda Vázquez, anunció la cancelación de todos los contratos concedidos a personas y empresas cuyos nombres habían sido publicados dentro de una investigación local y federal sobre un intento de compra de kits de detección del COVID-19, la enfermedad causada por el coronavirus, de 38 millones de dólares. En un primer momento, Vázquez había defendido la orden de compra que finalmente se canceló, lo que hizo que el gobierno recuperase su depósito de 19 millones.
Vázquez señaló que no estaba al tanto del contrato con Apex General Constructors, que se había comprometido a entregar un millón de pruebas de una empresa en Australia antes de la cancelación. El contrato fue reportado por primera vez por el diario El Nuevo Día.
Mientras, un comité de la Cámara de Representantes de Puerto Rico mantuvo una vista para investigar el asunto, aunque sigue sin estar claro quién aprobó la compra.
La junta dijo que reclama documentos relacionados con los contratos con Apex, además de con otras compañías, incluyendo 313 LLC, para comprender cómo se negociaron, cerraron y aprobaron.
“La rapidez y la urgencia son importantes en una crisis, pero también lo son la eficiencia, la precisión y la transparencia», señaló Jaresko. “Sin transparencia no puede haber confianza, y sin confianza Puerto Rico no puede recuperarse de su crisis financiera que se está agravando una vez más por una trágica emergencia”.
La junta tiene poder para revisar y aprobar los contratos del gobierno, pero durante la pandemia del coronavirus ha relajado temporalmente sus normas para la compra de ciertos artículos. La demanda es la última en una serie de choques entre el organismo y el gobierno local mientras trata de reestructurar una parte de los más de 70.000 millones de deuda pública en medio de una crisis económica de una década que se ha agravado por los huracanes Irma y María, una serie de terremotos recientes y la pandemia.
Fuente: AP
8 de junio 2020 /
La OMS dice que es “muy inusual” que los enfermos asintomáticos de coronavirus contagien
Los pacientes de coronavirus sin síntomas no están esparciendo el virus de acuerdo a lo informado hoy por la Organización Mundial de la Salud (OMS). El nuevo mensaje del organismo genera dudas a partir de lo que se creía hasta ahora de que los asintomáticos eran la principal fuente de contagio de la enfermedad COVID-19. Algunas personas, particularmente individuos jóvenes, nunca desarrollan síntomas o solo desarrollan síntomas leves. Otros pueden no padecerlos hasta días después de haber sido infectados.
La evidencia preliminar de los primeros brotes indicaba que el coronavirus podría propagarse fácilmente por el contacto de persona a persona, incluso si el portador no tenía síntomas. Pero funcionarios de la OMS alertaron ahora que si bien puede producirse una propagación asintomática, no es la principal forma de transmisión.
“A partir de los datos que tenemos, todavía parece raro que una persona asintomática realmente transmita a un individuo secundario”, dijo la doctora Maria Van Kerkhove, jefa de la Unidad de zoonosis y Enfermedades Emergentes de la OMS, en una conferencia de prensa de las Naciones Unidas. sede de la agencia en Ginebra. “Es muy raro”.
Van Kerkhove, responsable técnica de la OMS en COVID-19, dijo en una conferencia de prensa que muchos países están informando casos de propagación de personas asintomáticas o sin síntomas clínicos. Pero cuando se le preguntó con más detalle sobre estos casos, Van Kerkhove dijo que muchos de ellos resultan tener una enfermedad leve o síntomas inusuales.
Aunque los funcionarios de salud en países como Gran Bretaña y Estados Unidos han advertido que la COVID-19 se está propagando desde personas sin síntomas, la OMS ha mantenido que este tipo de propagación no es un impulsor de la pandemia y probablemente representa aproximadamente el 6% de la propagación. Numerosos estudios han sugerido que el virus se está propagando desde personas sin síntomas, pero muchos de ellos son informes anecdóticos o basados en modelos.
Van Kerkhove dijo que según los datos de los países, cuando se realiza un seguimiento de las personas sin síntomas de COVID-19 durante un largo período para ver si transmiten la enfermedad, hay muy pocos casos de propagación. “Constantemente estamos viendo estos datos y estamos tratando de obtener más información de los países para responder realmente a esta pregunta. Todavía parece raro que las personas asintomáticas realmente transmitan en adelante”.
Si la propagación asintomática no es el principal impulsor de la transmisión del coronavirus, las implicaciones políticas podrían ser enormes. Un informe de los Centros para el Control y la Prevención de Enfermedades de los Estados Unidos (CDC, por sus siglas en inglés) publicado el 1 de abril citó el “potencial de transmisión presintomática” como una razón de la importancia del distanciamiento social.
“Estos hallazgos también sugieren que para controlar la pandemia, podría no ser suficiente que solo las personas con síntomas limiten su contacto con otros porque las personas sin síntomas podrían transmitir la infección”, dijo el estudio de los CDC.
Momento de expansión del virus
En la misma conferencia, la OMS también alertó sobre el futuro próximo. Dijo que “la complacencia es la mayor amenaza” para los países que están superando la pandemia y advirtió del riesgo de nuevas oleadas en lugares donde se están produciendo concentraciones de personas, en particular las protestas contra el racismo. “Debemos seguir atentos para que no haya nuevas oleadas, sobre todo porque las concentraciones de gentes se están reanudando en muchos países”, dijo el director general de la OMS, Tedros Adhanom Ghebreyesus, en su rueda de prensa regular para informar de la evolución de la pandemia.
El responsable operacional de la lucha contra el COVID-19, Mike Ryan, recordó que para que haya contagio se requiere haber estado en contacto prolongado con una persona enferma y que, en principio, en manifestaciones multitudinarias “no se cumple la definición de contacto”. “El riesgo está en la cercanía con persona con síntomas. Esas personas no deben acudir a ningún tipo de actividad púbica”, enfatizó.
Ryan, director del Departamento de Emergencias Sanitarias en la OMS, recalcó que la gestión del riesgo sanitario corresponde a las autoridades de cada lugar donde se producen las concentraciones. Tedros comentó que el mundo está ya seis meses inmerso en la pandemia de coronavirus y que “éste no es el momento de quitar el pie del acelerador”.
Infobae.-
América Latina, epicentro de la pandemia, afronta un “mes crítico” para intentar frenar al coronavirus
América Latina se ha convertido en las últimas semanas en nuevo epicentro de la pandemia de COVID-19, con más de un millón de casos, y el mes de junio va a ser crucial para frenar su avance la región, según destacó el experto de la Organización Panamericana de Salud (OPS) Marcos Espinal.
El director del Departamento de Enfermedades Transmisibles de la OPS (brazo de la Organización Mundial de la Salud en las Américas) resaltó que junio “va a ser un mes crítico, en el que los países que implementaron medidas de mitigación a tiempo podrán manejar un poco mejor la sobrecarga de casos en sus sistemas de salud”, afirmó en entrevista con EFE.
El experto dominicano recordó que en estos momentos países de la zona como Brasil, Chile o México están experimentando aumentos diarios de hasta el 4 y 5 por ciento en cuanto a nuevos contagios, y otros como Bolivia o Venezuela también están aumentando sus cifras relativas de casos diarios, “una situación aún muy delicada”.
Ello se complica por los problemas económicos de la región, con grandes bolsas de pobreza y muchos trabajadores informales sin cobertura de salud o medios para subsistir en un confinamiento, lo que está llevando a algunos países a considerar desescaladas pese a que aún no se han reducido los contagios.
Desde la OPS “se ha recomendado que no es el tiempo para reabrir, pero cada país es soberano”, asegura Espinal, quien indica que la organización entiende “que muchas personas sin trabajo fijo tienen que buscar el sustento de sus familias”.
Si deciden reabrir, “que sea de forma paulatina y analítica”, sugirió el experto, animando a que en cada país se sienten a decidir estas medidas responsables económicos y de finanzas junto a autoridades de salud pública y representantes de la sociedad civil.
Espinal explicó que los países latinoamericanos por una parte contaron con algo más de tiempo que los europeos para iniciar medidas de prevención (distanciamiento social, campañas de concienciación) pero por otro lado muchas de sus redes de salud no están lo suficientemente financiadas para este tipo de emergencias.
“La OPS recomienda que los países inviertan como mínimo un seis por ciento del producto interno bruto en salud pública, pero la mayoría de ellos no llega a esa cifra”, lamenta el experto, quien confía en que la pandemia ayude a los países de la zona a concienciarse mejor sobre esta necesidad.
«La inversión debe ser en cantidad y calidad, durante años, porque no sólo se trata de enfrentar la COVID sino también otras enfermedades que van a venir en una región donde ya tuvimos el zika o la gripe H1N1», recordó.
DISTINTA SITUACIÓN EN CADA PAÍS
Brasil, con casi 700.000 casos y 37.000 muertes, es el segundo país del mundo más golpeado por el coronavirus, aunque en la región también preocupa en cifras absolutas la situación en Perú (casi 200.000 contagios detectados) Chile (134.000) o México, con casi 120.000 infecciones.
Desde la OPS y la OMS se ha mostrado inquietud por Haití, con uno de los sistemas sanitarios más débiles de la región, o en Nicaragua, que según Espinal “estaba de facto intentando adoptar la inmunidad de grupo” que ya fracasó en países de Europa como Suecia o el Reino Unido.
En el otro lado de la balanza, algunos gobiernos de la región asumieron relativamente pronto medidas de prevención, y en ese sentido Espinal puso como ejemplo los casos de Colombia y República Dominicana, aunque aseguró que incluso con máxima previsión era difícil tener cero infecciones en ningún país.
También resaltó el “excelente programa de testeo” de países como Chile o Uruguay (con 30.000 y 14.000 pruebas por cada millón de habitantes, respectivamente) o el buen uso de los equipos sanitarios móviles en Costa Rica para atender a las personas autoaisladas en sus casas.
Sobre la inicial actitud de algunos líderes políticos de la región como el presidente Jair Bolsonaro, que negaba la posibilidad de que llegara la pandemia a su país, el responsable de la OPS se mostró neutral y señaló que la organización «respeta todas las opiniones de los jefes de Estado».
«Lo que sí pedimos es que el mensaje sea consistente, pues cuando los mensajes son inconsistentes la población se confunde», apostilló.
VENEZUELA, ¿SALVADA O NO CONFIABLE?
Sorprende en la región la situación de Venezuela, que pese a las graves dificultades económicas que ya en anteriores años mostraron sus hospitales, parece haber sido uno de los países menos afectados por la pandemia en América Latina, con sólo 2.300 casos confirmados.
“Es un país al que ya había muy pocos vuelos antes de llegar la COVID”, explicó Espinal, quien sin embargo matizó que Venezuela está haciendo muchas pruebas rápidas de diagnóstico de la enfermedad “no muy confiables” y pocos tests moleculares, que son los recomendados por OMS y OPS.
(Con información de EFE)
Nueva Zelanda erradica el coronavirus en su territorio
Nueva Zelanda parecía haber erradicado por completo el coronavirus, al menos por el momento, después de que las autoridades sanitarias dijeran el lunes que el último paciente conocido se había recuperado.
El anuncio fue recibido con alegría en todo el país, y suponía que Nueva Zelanda, con 5 millones de habitantes, sería uno de los primeros en recibir de nuevo a los aficionados en estadios deportivos, conciertos abarrotados y vuelos sin restricciones sobre los asientos.
Han pasado 17 días desde que se identificó el último caso nuevo, un periodo en el que se han hecho 40.000 pruebas. El lunes también era el primer día desde finales de febrero sin casos activos.
La primera ministra, Jacinda Ardern, dijo confiar en que el gobierno había frenado los contagios, aunque debía estar preparado para seguir trabajando en ello.
“Estamos seguros de que hemos eliminado el contagio del virus en Nueva Zelanda por ahora, pero la eliminación no es un momento puntual, es un esfuerzo continuado”, dijo en una conferencia de prensa. “Casi con certeza volveremos a ver casos aquí, y quiero decirlo una vez más, casi con certeza volveremos a ver casos aquí, y eso no es un indicio de que hemos fracasado, es una realidad de este virus. Pero cuando y si eso ocurre, tenemos que asegurarnos, y lo estamos, de que estamos preparados”.
Es probable que lleguen nuevos casos importados al entrar más gente en el país. Por ahora, la frontera sigue cerrada para todos salvo ciudadanos y residentes, con algunas excepciones limitadas. Todos los que entran deben pasar una cuarentena.
Ardern anunció que el gobierno había acordado retirar todas las restricciones contra el virus, salvo las medidas en la frontera, a partir de la medianoche.
“Podemos celebrar actos públicos sin limitaciones. Actos privados como bodas, funciones y funerales sin limitaciones”, dijo Ardern. “La venta minorista está de vuelta sin limitaciones. La hostelería está de vuelta sin limitaciones. El transporte público y los viajes por todo el país están abiertos por completo”.
Los expertos señalan que varios factores han ayudado al país de 5 millones de habitantes a erradicar la enfermedad. Su aislada ubicación en el Pacífico Sur le dio un tiempo vital para ver cómo se producían los brotes en otros países, y Ardern actuó con decisión al imponer un estricto confinamiento al principio de la pandemia.
El gobierno se centrará ahora en las fronteras del país, donde se mantendrán el aislamiento y las cuarentenas para los recién llegados.
Poco más de 1.500 personas se contagiaron en Nueva Zelanda, de las que 22 murieron.
Eliminar el virus no pondrá fin a los problemas económicos del país. Miles de personas han perdido sus empleos. La industria turística, que supone en torno al 10% de la economía, se ha visto especialmente castigada.
Pero el lunes era un momento de celebración para muchos. Ardern dijo que cuando supo que no había más casos activos, había hecho un pequeño baile en su salón ante su hija, Eve, que cumple dos años este mes. Ardern dijo que la niña no tenía idea de lo que pasaba, pero estuvo encantada de sumarse a la celebración.
Fuente: AP
8 de Junio 2020 /
Encontraron 47 medicamentos ya conocidos que pueden combatir el Covid-19
Un mapa del coronavirus: eso era lo que podía ayudar a encontrar los puntos débiles por los cuales atacar al nuevo patógeno. “Cuanto más sepamos de qué modo se une, invade y secuestra las células humanas, más efectiva va a ser la búsqueda de drogas para combatirlo”, estimaron Nevan Krogan, director del Instituto de Biociencia Cuantitativa del Instituto Gladstone y sus colegas de la Universidad de California en San Francisco (UCSF).
“El mapa muestra todas las proteínas de coronavirus y todas las proteínas del cuerpo humano que se encontró que podrían interactuar con ellas”, explicó en The Conversation. “En teoría, cualquier intersección entre proteínas virales y proteínas humanas en ese mapa es un lugar donde una droga podría combatir al SARS-CoV-2. Pero en lugar de tratar de desarrollar drogas nuevas», se distinguieron los investigadores, “miramos hacia las más de 2.000 sustancias únicas ya aprobadas por la Administración de Alimentos y Medicamentos (FDA)».
En algún lugar de un catálogo tan amplio, especularon, “podría haber unas pocas drogas o componentes que interactúan con las mismas proteínas humanas que el coronavirus”, contó Krogan. “Y tuvimos razón”.
:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JMU3FP4H3BFNFHVHSKECI43EXY.png) Parte del complejo mapa que trazó el equipo multidisciplinario de la UCSF. (Krogan Lab)
Parte del complejo mapa que trazó el equipo multidisciplinario de la UCSF. (Krogan Lab)
El equipo multidisciplinario de UCSF identificó 69 drogas y componentes con potencial para tratar el COVID-19. A medida que lo hacía, enviaba muestras de esas sustancias al Instituto Pasteur, en Paris, y a la Escuela de Medicina Icahn de Mount Sinai, en Nueva York, para someterlos a pruebas. Hasta el momento, 47 mostraron “fuertes pautas para el tratamiento” y se identificaron “dos mecanismos separados” sobre el modo en que interceptarían al SARS-CoV-2, según sintetizaron en un primer estudio.
En principio, esas pautas y mecanismos derivados del cruce entre el mapa del coronavirus y el catálogo de la FDA no señalaban más que interacciones potenciales: “No sabíamos si las drogas que identificamos harían que una persona fuera más resistente al virus o más susceptible, si harían algo o nada”. Para eso hacía falta probarlas en muestras vivas del causante del COVID-19 y en células, que se tomaron del mono verde porque reaccionan de manera muy similar a las humanas.
“Luego de infectar estas células de mono con el virus vivo, nuestros colegas de París y Nueva York agregaron las drogas que identificamos a la mitad de ellas, y mantuvieron la otra mitad como controles”, detalló el microbiólogo en su artículo. “Luego midieron la cantidad de virus en las muestras y la cantidad de células que seguían vivas. Si las muestras tenían un contenido menor de virus y mayor de células vivas que el grupo de control, eso sugería que interferían con la multiplicación viral”.
Los ensayos incluyeron algunas de las combinaciones posibles y dieron toda clase de resultados: “Algunas drogas servían para combatir el coronavirus, mientras que otras hacían que las células resultaran más susceptibles a la infección”. Pero, en general, las conclusiones más reveladoras fueron dos, destacó Krogan: “Encontramos drogas individuales que parecen prometedoras para combatir el coronavirus (o que pueden hacer que las personas sean más susceptibles a él)» y “sabemos, a nivel celular, por qué sucede eso”.
Los investigadores de UCSF identificaron principalmente dos grupos de sustancias que afectan al virus de dos maneras diferentes, una de las cuales no había sido descripta antes.
El primer grupo interrumpe la traducción del mensaje del ARN, que es uno de los pasos finales que da el coronavirus para multiplicarse. Cuando ingresa a una célula, el SARS-CoV-2 se apropia de los mecanismos naturales de ella para hacer copias de sí mismo. Primero se replica, luego transcribe las instrucciones para hacer eso numerosas veces gracias a la capacidad propia de la célula y por último traduce ese mensaje: en ese punto las proteínas hacen nuevas copias que pasan a infectar a otras células. Y el proceso vuelve a comenzar.
:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ANU35SV7HJCS3J3WZ6F2RI2WJY.png) Algunas de las medicaciones identificadas están aprobadas y otras en ensayos clínicos. (Krogan Lab)
Algunas de las medicaciones identificadas están aprobadas y otras en ensayos clínicos. (Krogan Lab)
“Al revisar el mapa, notamos que varias proteínas virales interactuaban con proteínas humanas involucradas en la traducción y una cantidad de drogas interactuaban con estas proteínas. Después de probarlos, encontramos dos compuestos que interrumpen la traducción del virus”, anunció el experto.
Actualmente se los emplea para tratar el mieloma múltiple: son la ternatina-4 y la zotatifina. “Parecen combatir el COVID-19 al unirse a las proteínas que la célula necesita para traducirse, e inhibirlas”.
Actualmente está en estudio una molécula similar a la ternatina-4, el medicamento Aplidin, un antitumoral de origen español cuyo principio activo es la plitidespina. Según dijo Luis Mora, director de la empresa que lo produce, PharmaMar, sus efectos contra el COVID-19 podrían ser “mil veces superiores a los que consigue el remdesivir”, el antiviral de Gilead aprobado por la FDA.
En cambio, la zotatifina apunta a otra proteína. El equipo de investigación de UCSF trabaja actualmente con el laboratorio que la produce, eFFECTOR Therapeutics, para comenzar cuanto antes los ensayos clínicos. Según explicó el director ejecutivo de la firma, Steve Worland, a diferencia de los otros antivirales esta molécula, originalmente creada contra el cáncer, no apunta al virus sino que actúa sobre las células que el SARS-CoV-2 secuestra.
“El segundo grupo de drogas que identificamos funciona de manera completamente diferente”, siguió Krogan. Opera sobre los receptores sigma, una proteína presente en muchos tejidos del cuerpo humano, con gran concentración en el sistema nervioso, por el cual se la asocia a conductas adictivas, trastornos de personalidad y depresión, pero también se lo ha identificado en la función cardiovascular y el cáncer.
Los receptores celulares, que se encuentran tanto en el interior como en la superficie de las células, “actúan como interruptores especializados”, comparó el investigador: “Cuando una molécula específica se une a un receptor específico, le indica así a la célula que haga una tarea específica. Con frecuencia los virus utilizan receptores para infectar las células”.
El mapa original había mostrado que dos receptores importantes en los tratamientos farmacológicos, SigmaR1 y SigmaR2, podían participar en el combate contra el COVID-19. “Las pruebas confirmaron nuestras sospechas”, siguió Krogan.
En los laboratorios se identificaron siete drogas o moléculas que interactúan con esos receptores: “Dos antipsicóticos, el haloperidol y la melperona, que se utilizan para tratar la esquizofrenia, mostraron actividad antiviral contra el SARS-CoV-2. Dos potentes antihistamínicos, la clemastina (o meclastina) y la cloperastina, también mostraron actividad antiviral, al igual que el compuesto PB28 (un derivado de la piperazina) y la hormona femenina progesterona”.
Aunque no se conoce exactamente el mecanismo que emplea el coronavirus, se cree que sus proteínas manipulan estos interruptores para ayudar a producir copias de sí mismo. Por lo tanto, reducir la actividad de estos receptores probablemente limitaría la multiplicación del microorganismo.
Del mismo modo que con el grupo anterior, en este conjunto de medicamentos también se encontró uno que tiene el efecto contrario y ayuda a la infección de COVID-19: el dextrometorfano, un ingrediente que se suele encontrar en las medicaciones para suprimir la tos.
“Todos estos hallazgos, aunque son interesantes, se deben someter a ensayos clínicos”, subrayó varias veces el artículo. Son teóricos: no son indicaciones para tomar, o dejar de tomar, cualquiera de esos medicamentos en respuesta al COVID-19. “Ni las personas, ni los políticos, ni los medios de comunicación deben entrar en pánico y sacar conclusiones”, enfatizó Krogan.
El trabajo —o, más bien, la idea original y luego la investigación— de UCSF podría tener usos más allá del COVID-19: “Estas mismas proteínas que el SARS-CoV-2 utiliza para infectar y replicarse en las células humanas y que son el objetivo de estos medicamentos también son secuestradas por los coronavirus relacionados SARS-1 y MERS”. Los científicos no miran hacia el pasado al subrayar ese denominador común, al contrario: “Si cualquiera de estas drogas funciona, es probable que sea eficaz contra un COVID-22, COVID-24 o cualquier versión futura que pueda surgir”.
7 de Junio 2020 /
Nueva York registró su cifra más baja de fallecidos por coronavirus con 35 víctimas fatales en las últimas 24 horas
El gobernador del estado de Nueva York, Andrew Cuomo, anunció que se ha registrado en el territorio la cifra más baja de fallecidos por coronavirus en un día desde el comienzo de la pandemia con 35 muertes en las últimas 24 horas.
Cuomo señaló que se ha alcanzado también el menor número de hospitalizaciones después de que hayan bajado hasta las 2.603, un número que llego a ser de 18.825 durante el pico de la pandemia en el estado estadounidense.
El gobernador ha confirmado la reapertura de algunos lugares en el territorio como los templos de culto con un 25 por ciento de su ocupación y siguiendo las medidas de distanciamiento social durante la fase dos de reapertura en el estado.
También, ha anunciado el lanzamiento de una orden ejecutiva que permitirá a los establecimientos comerciales tomar la temperatura a cualquier persona que entre en el edificio, según ha trasladado en un comunicado oficial.
Sin embargo, ha recordado que la ciudad de Nueva York comenzará su proceso de reapertura a partir del 8 de junio y ha informado de que el porcentaje de test positivos en la ciudad de Nueva York ha bajado de un máximo diario de un 57 por ciento al 2 por ciento.
“Ahora tenemos el número más bajo de hospitalizaciones y muertes por el coronavirus desde que comenzó la pandemia, lo que es una noticia estupenda, así que vamos a acelerar la apertura de templos, mezquitas e iglesias y permitiremos a estos lugares de culto abrir con un 25 por ciento de su capacidad en la fase dos”, dijo Cuomo.
:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/RKM6EKZD3VDNRNGSDUVMURPE4I.jpg) Personas caminando en las calles de Uruguay
Personas caminando en las calles de Uruguay
El gobernador ha añadido que la gente tiene que seguir cumpliendo con «todas las precauciones y órdenes necesarias» para continuar con esta tendencia, sino ha alertado de que la reapertura tendrá que ser «más lenta».
Cuomo ha confirmado este sábado 1.108 casos más de coronavirus en el estado de Nueva York, por lo que el número total de positivos ha ascendido hasta los 377.316. Además, un total de 24.212 personas han muerto en Nueva York a causa de la COVID-19.
Esta buena noticia, ocurre luego de que Wall Street abriera este viernes entre fuertes ganancias y el Dow Jones, su principal indicador, avanzara un 2,8 % y más de 700 puntos en una apertura marcada por el optimismo tras la publicación de los datos de empleo para el mes de mayo, que reflejan la creación de 2,5 millones de puestos de trabajo y que han sido interpretados como una señal de que la economía de Estados Unidos ya está en fase de recuperación.
Minutos después del inicio de las operaciones en la Bolsa de Nueva York, el Dow Jones se anotaba 733,09 puntos hasta los 27.014,91 enteros, impulsado por grandes como Boeing (10,11% al comienzo y 13,03% hacia las 15:00 GMT) y Exxon Mobil (7,9 %).
El jueves, Wall Street cerró con importantes alzas luego de que la tasa de desempleo en Estados Unidos registrara una sorpresiva baja en mayo y cayera al 13,3%, desafiando las expectativas de los analistas en medio de la pandemia del coronavirus, para regocijo del presidente Donald Trump, que busca la reelección en noviembre.
El Promedio Industrial Dow Jones subió 829,16 puntos, o un 3,15%, a 27.110,98 unidades. El S&P 500 ganó 81,58 puntos, o un 2,62%, a 3.193,93 unidades y el Nasdaq Composite sumó 198,27 puntos, o un 2,06%, a 9.814,08 unidades.
El desempleo en Estados Unidos bajó a 13,3% en mayo desde un nivel de 14,7% en abril, después de que la economía creara 2,5 millones de puestos de trabajo.
“Esta mejora en el mercado laboral refleja una reanudación limitada de la actividad económica que había sido reducida en marzo y en abril por la pandemia del coronavirus (COVID-19) y los esfuerzos por contenerla”, indicó la Oficina de Estadísticas de Empleo.
:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ABKA7KZ7OML2S2E545GXN5HEVY.jpg) El presidente de Estados Unidos, Donald Trump
El presidente de Estados Unidos, Donald Trump
El presidente Donald Trump se mostró entusiasmado con las estadísticas de empleo difundidas este viernes. Para sorpresa de los principales analistas económicos, que esperaban un nuevo aumento de la desocupación, el Departamento de Trabajo informó un descenso, del histórico 14,7% de abril a 13,3%, gracias a una creación neta de 2,5 millones de puestos laborales.
“Es un gran día para nuestro país, una ratificación de todo el trabajo que estamos haciendo desde hace tres años y medio. Teníamos la mejor economía en la historia del mundo y esa fuerza nos ayudó a atravesar esta pandemia. No está yendo muy bien con las vacunas, ayer tuve una reunión. Vamos a tener sorpresas muy positivas. También con terapias y con curas”, dijo Trump en una conferencia de prensa en la Casa Blanca.
“Lo que pasó hoy es extraordinario. Creyeron que el número iba a ser una pérdida de 9 millones de empleos, pero ganamos casi 3 millones. Nunca nadie vio algo así. Esto nos lleva a un largo período de crecimiento y volveremos a tener la mejor economía del mundo. Vamos a tener un muy buen agosto, y septiembre, octubre y noviembre serán espectaculares. El año que viene será uno de los mejores que habremos tenido económicamente”, agregó.
Un experto italiano asegura que la carga viral del coronavirus es 100 veces menor que en marzo: “Es como si hubiese envejecido”
El director del Laboratorio de Microbiología del Hospital San Raffaele de Milán, Massimo Clementi, uno de los máximos expertos italianos en la primera línea de la pandemia en su país, lideró un estudio científico en el que se ha comprobado que la carga viral que tenía el SARS-CoV-2 -nombre técnico del nuevo coronavirus- a principios de marzo ha disminuido. “La carga vírica del SARS-CoV-2 hoy es hasta cien veces inferior que en marzo”, afirmó
El trabajo comparó la ”carga viral” – la concentración del virus- de 100 pacientes ingresados en el hospital en los primeros 15 días de marzo con la de 100 pacientes llegados a finales de mayo. “La cantidad de virus presente en los pacientes que nos han llegado de mayo es enormemente más baja frente a los que ingresaban en marzo”, informó.
Este fenómeno, según el italiano no sé da sólo en su país sino en prácticamente todo el mundo, incluso en zonas como Florida, en EEUU, “donde el confinamiento ha sido mucho más suave que en España o en Italia” está ocurriendo esto, “alguien ha dicho que es como si el virus hubiera envejecido”. Además, reveló que la diferencia se se manifiesta en pacientes de todas las edades, incluyendo a los mayores de 65 años.
“Ya son varias las semanas en las que los clínicos de nuestro hospital nos indican a los virólogos, que el cuadro clínico está cambiando. Ya no llegan pacientes que necesitan inmediatamente entrar en la UCI y respiración asistida”, reveló. “En las últimas semanas han llegado pocos pacientes y todos con síntomas leves”, agregó.
En entrevista con Il Corriere della Sera, el virólogo se mostró optimista: “Estamos hablando de una diferencia visible incluso a simple vista: las primeras muestras examinadas están todas agrupadas en la parte superior del gráfico, mientras que las más recientes ocupan la parte inferior».
El virólogo italiano explicó que para determinar la cantidad de virus presente en un paciente se miden los ácidos nucleicos, en este caso el ARN de Sars-CoV-2, las copias del virus que pueden ser detectadas en la rinofaringe del paciente. “En comparación con las investigaciones sobre el SIDA, la muestra biológica obtenida de los hisopos puede ser menos precisa que la muestra de sangre (porque existe el riesgo de error humano), pero en nuestro estudio analizamos 200 casos y el resultado fue inequívoco: una diferencia extremadamente significativa entre la carga viral de los pacientes ingresados en marzo y los de mayo”, detalló.
Clementi aclaró en diálogo con El Mundo que esta diferencia no se debe a una mutación sino que es como si hubiese una “adaptación” al nuevo huésped, que somos los humanos. Además, explica que este puede ser “un dato muy positivo de cara al futuro” porque es posible que en el caso de una nueva oleada “el virus sea mucho menos agresivo”. “La replicación es un elemento fundamental para un virus. Éste infecta para poder replicarse en las células del huésped. Si esta acción, como observamos, no ocurre de manera eficiente, puede deberse a varios motivos. Podría ser a causa de una mínima mutación genética que todavía no vemos y que quizás veamos en el futuro próximo. O por cualquier otro factor que no favorece la infección violentísima que veíamos al principio».
“En la primera fase hacía mucho más daño porque había llegado a un huésped, el ser humano, que para él era desconocido. Ahora hay una adaptación, de uno con el otro. Es posible que este sea un dato muy positivo de cara al futuro. Porque, aunque en los próximos meses el SARS-CoV-2 se reactivase, el virus sería mucho menos agresivo”, insistió.
Y agregó: “No tiene nada que ver con la inmunidad de grupo. La debilidad del virus es algo independiente del hecho de que se pueda desarrollar inmunidad contra él. Se trata de una adaptación del SARS-CoV-2 a los seres humanos”
Con las nuevas observaciones, al experto le preocupa más una nueva epidemia por un nuevo virus que la evolución de la pandemia actual “destinada a apagarse”. “Nadie puede saber con seguridad si habrá una nueva ola de contagio, lo temíamos con el Sars pero no ha ocurrido y, por el contrario, el virus ha desaparecido. En lo que respecta a Sars-CoV-2, puede haber brotes locales y será decisivo cómo reaccionemos, aislándolos, identificando contactos y confiando los pacientes a la medicina local para que salgan de los hospitales sólo ante posibles casos graves”, aseguró Clementi.
Aún en alerta en algunas regiones
El Instituto Superior de Sanidad de Italia (ISS) advirtió hoy de que “no hay situaciones críticas” de coronavirus en el país, pero matizó que en ciertas partes hay una presencia aún significativa ante la que no hay que bajar la guardia. El análisis realizado por el ISS se basa en datos obtenidos entre el 25 y el 31 de mayo y subraya que ninguna región tiene número de reproducción básico instantáneo (Rt), que indica la capacidad de contagio del virus, superior a 1, umbral considerado una barrera para la expansión de la pandemia.
Aunque la curva de transmisiones está bajo control, el instituto explica que Lombardía (norte), la región más afectada por la pandemia, sigue teniendo un Rt alto, de 0,91 en esa semana analizada, lo que significa que las autoridades regionales y nacionales deben seguir atentos a la evolución de la pandemia en esta zona.
De hecho, Italia registró ayer 518 nuevos contagios de COVID-19 en las últimas 24 horas y de estos más de 400 eran solo de Lombardía. “En algunas partes del país la circulación del coronavirus sigue siendo significativa”, apunta el instituto italiano, que sostiene que los ciudadanos deben seguir muy atentos y respetar las medidas de seguridad y prevención porque “la pandemia en Italia no ha terminado”. A pesar de ello, el ISS garantiza que “en este momento en Italia no hay situaciones críticas relacionadas con la epidemia de COVID-19” y la tendencia de la curva de contagios es bajista.
Italia abrió el pasado 3 de junio sus fronteras con los países de la Unión Europea (UE) sin que sus ciudadanos tengan que guardar cuarentena y permitió entonces la libre movilidad en todo el país. El coronavirus ha causado 33.774 muertos y 234.531 casos de contagio en Italia desde que se inició la emergencia el 21 de febrero.
6 de Junio 2020 /
Un laboratorio británico ya comenzó a producir la vacuna de Oxford contra el coronavirus
El gigante farmacéutico británico AstraZeneca inició una ambiciosa producción aún cuando todavía no se sabe si la vacuna dará resultados. Optimista, la compañía espera repartir cientos de millones de dosis para septiembre.
AstraZeneca ya elabora la vacuna experimental AZD1222 en fábricas de la India, Oxford, Suiza y Noruega. Y, según anunció la empresa con sede en Cambridge, espera haber distribuido cientos de millones de dosis de la vacuna este año y al menos 2.000 millones a mediados de 2021.
La compañía reveló, además, que ya ha firmado acuerdos para producir 400 millones de dosis para los EEUU y 100 millones para el Reino Unido. Gran Bretaña se comprometió a pagar por las dosis “lo antes posible”, y desde el Gobierno de Boris Johnson esperan que un tercio de las vacunas estén listas en cuatro meses.
Tras una fase inicial de pruebas en 160 voluntarios sanos de entre 18 y 55 años, el estudio del AZD1222 de la Universidad de Oxford pasó a las fases dos y tres, lo que supone aumentar las pruebas hasta 10.260 personas y ampliar el rango de edad de los voluntarios para incluir a los niños y los ancianos.
:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/G3CLSGEJBRBJ5HPKLWM7GR4FKI.com)
Según detalló The Daily Mail, Pascal Soriot, director ejecutivo de AstraZeneca, explicó que han empezando a fabricar la vacuna ahora mismo para tenerla lista para cuando haya resultados. “Por supuesto, con esta decisión viene un riesgo, pero es un riesgo financiero”, agregó.
Soriot aseguró que AstraZeneca no obtendrá ningún beneficio del suministro de la vacuna: «Sentimos que hay momentos en la vida en que las corporaciones necesitan dar un paso adelante y contribuir a resolver un gran problema como éste, así que decidimos hacerlo sin ánimo de lucro». Sin embargo, explicó, esto sólo durará hasta que la Organización Mundial de la Salud (OMS) baje oficialmente la crisis del nivel de «pandemia global».
Pruebas en Brasil
La posible vacuna contra la COVID-19 en la que trabajan científicos de la Universidad inglesa de Oxford será probada en Brasil por el nivel de infección en ese país y a fin de determinar su eficacia, informó «The Times».
Expertos del Instituto Jenner de esa universidad empezaron a desarrollar la vacuna el pasado mes de enero en chimpancés, y actualmente están trabajando en las fases clínicas. Ante la disminución de los casos de coronavirus en el Reino Unido, los científicos necesitan un lugar con más alta infección del virus para demostrar si es o no efectiva. Soriot reveló que el mayor problema ahora es que “la enfermedad está bajando”, por lo que “están buscando el mal en muchas partes del mundo”.
Brasil, en efecto, apoyará la iniciativa con 2.000 voluntarios que no entraron en contacto con la enfermedad, tanto en Río como en San Pablo, las dos ciudades más afectadas por la pandemia en el país sudamericano. Así, será parte del plan global de desarrollo de vacunas y será el primer país en llevar a cabo las pruebas de Oxford después del Reino Unido.
El procedimiento fue aprobado por la Agencia Nacional de Vigilancia Sanitaria (Anvisa) y, en San Pablo, los estudios serán dirigidos por el Centro de Referencia para Inmunobiológicos Especiales (Crie) de la Universidad Federal del estado (Unifesp). La vacuna producida por la universidad británica fue incluida en un estudio realizado por el banco de inversión Morgan Stanley, que mapeó 110 búsquedas de una fórmula inmunizante, y se considera que es una de las seis candidatas más prometedoras para curar la enfermedad que afecta al planeta.
La idea es que el estudio aleatorizado evalue la seguridad y la eficacia del inmunizador. La agencia, por su parte, señaló que los ensayos clínicos en humanos realizados bajo el sello británico demostraron ser seguros. La infraestructura médica y los equipos serán financiados por la Fundación Lemann, y los primeros mil voluntarios, de San Pablo, serán reclutados por Unifesp; mientras que las otras 1.000 personas serán parte de la prueba en Río de Janeiro.
Según los últimos datos oficiales del Ministerio de Salud, el Reino Unido comunicó el jueves 176 nuevas muertes por COVID-19, hasta un total de 39.904 desde que comenzó la pandemia.
Ayer, países, empresas y entidades de todo el mundo se comprometieron a aportar 8.800 millones de dólares en cinco años a la Alianza Mundial para la Inmunización y la Vacunación (GAVI), para impulsar la vacunación infantil en países en desarrollo y la lucha contra la COVID-19.
Infobae.-
5 de junio 2020 /
Las pruebas para la vacuna del coronavirus necesitan este ingrediente: cangrejos bayoneta
Desde hace décadas, las compañías farmacéuticas han dependido de un componente que se encuentra en la sangre del cangrejo bayoneta para someter los medicamentos inyectables, como las vacunas, a pruebas que permiten detectar contaminantes bacterianos peligrosos llamados endotoxinas.
Varios ecologistas y algunas empresas interesadas en proteger a los cangrejos bayoneta y a las aves que se alimentan de sus huevos han realizado campañas para que haya una mayor aceptación de otra prueba. Este mismo año, parecían estar a punto de lograrlo, pues el grupo no gubernamental que emite normas de calidad para este tipo de pruebas, llamado Farmacopea de Estados Unidos (USP, por su sigla en inglés), dio señales de estar a punto de clasificar en el mismo nivel a la prueba alternativa.
Sin embargo, esa organización anunció el viernes que la otra prueba, conocida como rFC (factor C recombinante), requiere mucho más estudio.
Representantes de USP indicaron que cuentan con treinta años de datos sobre la prueba actual y solo dos sobre la nueva, por lo que necesitan más información.
En el ámbito internacional, la Farmacopea Europea ya autorizó el uso generalizado de la prueba alternativa.
Este debate se ha seguido con gran interés conforme ha aumentado la demanda de pruebas para vacunas nuevas contra el coronavirus. Miles de millones de dosis de esas vacunas requerirán en algún momento una prueba de endotoxinas.
Las endotoxinas son moléculas que se encuentran en la pared celular de muchas bacterias comunes, como “Escherichia coli” y salmonela. Las toxinas pueden provocar fiebre e incluso la muerte en los seres humanos, aunque se mate a la bacteria que las produjo. También causan el síndrome de choque tóxico.
Las empresas farmacéuticas deben verificar que no haya ningún tipo de toxina presente en los medicamentos inyectables que preparan. Sus ingredientes, desde el agua, deben someterse a pruebas en cada fase del proceso de fabricación, así como el producto final.
“Es una locura que debamos depender de una sustancia extraída de un animal silvestre durante una pandemia global”, dijo Ryan Phelan, directora del organismo sin fines de lucro Revive and Restore antes de la reciente decisión. Su grupo apoya el desarrollo de soluciones tecnológicas para problemas de conservación, como el proyecto para remplazar la prueba que utiliza un componente de la sangre del cangrejo bayoneta, llamado LAL. Proponen utilizar en su lugar una prueba que emplee rFC, el equivalente sintético de la sustancia química obtenida del suero sanguíneo del cangrejo, producido en el laboratorio insertando genes en microorganismos cultivados para crearlo.
Los miles de millones de dosis de las posibles vacunas y muchos de los ingredientes empleados en distintas etapas de su proceso de producción tendrán que someterse a una prueba para detectar endotoxinas. No obstante, las empresas que producen LAL a partir de sangre de cangrejos bayoneta afirman que cuentan con suficientes suministros.
La empresa multinacional de biotecnología Lonza AG vende ambas pruebas. Además, hace poco Lonza llegó a un acuerdo con Moderna para producir una posible vacuna para la COVID-19 a la que se le ha dado mucha publicidad. Lonza declaró en un comunicado que 5000 millones de dosis de la vacuna requerirían “menos de la producción combinada de un día para los tres fabricantes de LAL en Estados Unidos”. Los tres fabricantes son Lonza, Charles River y Associates of Cape Cod. Todos dicen que hay cangrejos más que suficientes y la producción actual podría lidiar con el aumento en la producción de vacunas sin problemas.
Phelan opinó que este cálculo “es sorprendente” porque, “por cada dosis que pongan a la venta, cada fabricante utilizará diez veces la cantidad de LAL para hacer pruebas en cada etapa del proceso”. Hablamos de ampollas, tapones y otros ingredientes de las vacunas. Por si fuera poco, Phelan subrayó que lo más probable es que muchas empresas produzcan vacunas durante la etapa de pruebas y más adelante.
La Administración de Alimentos y Medicamentos (FDA, por su sigla en inglés), dependencia gubernamental encargada de verificar la seguridad de los medicamentos, permite la prueba rFC. La complicación adicional es que las empresas que optan por la prueba rFC deben trabajar más para presentar sus solicitudes ante la FDA que si utilizaran la prueba estándar.
La FDA toma en cuenta tanto el trabajo de los fabricantes como las normas establecidas por USP. Si una empresa utiliza la prueba rFC, debe demostrarle a la FDA que, por cada nuevo medicamento, rFC es igual de efectiva que la prueba estándar LAL.
USP también anunció que proporcionaría información adicional a los fabricantes de vacunas como apoyo para quienes quieran realizar las pruebas de validación de rFC. Revive and Restore había solicitado algún tipo de autorización de emergencia para poder utilizar rFC en vista de la carga que podría generar la producción de vacunas.
Una empresa que ha adoptado la nueva prueba con gran decisión es Eli Lilly, la cual también insistió en que se concediera una aprobación más amplia a la nueva prueba.
Jay Bolden, biólogo de Eli Lilly, explicó que la empresa ha estudiado la prueba rFC desde 2015 por distintos motivos, como la consistencia en la calidad de un producto de laboratorio, contar con suministros que no dependan de una población animal, el compromiso de la empresa de remplazar en lo posible el uso de animales y el recorte de los costos.
“En 2016”, aseveró, “decidimos iniciar una nueva etapa”. La empresa decidió emplear rFC para sus productos inyectables nuevos a pesar del trabajo adicional que eso implica. Desde entonces, ha logrado que la FDA apruebe un nuevo producto, un medicamento para tratar migrañas, en Estados Unidos.
El lunes, Bolden expresó cierta decepción con la decisión de USP. “Quizá sea un retraso de unos tres o cuatro años y sin garantía alguna”, dijo, para que la prueba rFC se considere equivalente a la prueba LAL.
Rob Anderson, vicepresidente de comunicaciones globales en USP, explicó que es necesario contar con más evidencia que demuestre la equivalencia entre ambas pruebas debido a que existen varios años de datos de LAL y faltan datos sobre rFC.
Fouad Atouf, vicepresidente de biología global para la prueba rFC, comentó que se actúa con cautela porque “se trata de una prueba de seguridad” y se necesita más evidencia para la prueba rFC.
“Estamos trabajando para aumentar nuestra base de evidencia y recopilar más datos”, dijo Anderson, “pero no es posible saber en cuánto tiempo podremos conseguirlo”.
*c.2020 The New York Times Company
Brasil reporta otras 1.473 muertes por COVID-19
Brasil reportó el jueves otras 1.473 muertes por COVID-19, el mayor aumento en 24 horas del número de fallecidos por el nuevo coronavirus desde que comenzó el brote en el país. La cifra equivale a más de un deceso por minuto, y eso significa que el país ahora tiene la tercera mayor cantidad de fallecimientos a causa de la enfermedad a nivel mundial.
Por segunda noche consecutiva, el ministerio de Salud demoró la difusión de los datos de la jornada hasta las 10 de la noche locales, una vez que concluyó la transmisión del noticiero nocturno. Fue el tercer día seguido en que se impone un nuevo récord de muertes diarias por coronavirus en el país.
Brasil ha reportado más de 34.000 decesos por coronavirus hasta ahora, lo que significa que ya rebasó a Italia y ahora se ubica sólo detrás del Reino Unido y Estados Unidos. Los expertos consideran que, debido al poco volumen de pruebas de diagnóstico, la cifra real de muertos en el país es mucho mayor.
Fuente: AP
4 de junio 2020 /
Chile registró 81 muertos y más de 4 mil contagios de coronavirus en las últimas 24 horas
Las autoridades chilenas informaron este jueves que en las últimas 24 horas se registraron 81 muertes y 4.664 nuevos contagios de covid-19, lo que eleva el balance total a 118.292 infectados y 1.356 fallecidos y evidencia que el país está lejos de superar la pandemia.
El ministro de Salud, Jaime Mañalich, explicó en rueda de prensa que el gran foco de la pandemia sigue siendo Santiago, donde se contabilizan más de un millar de muertos, y aseguró que ahora mismo el principal reto es aumentar la trazabilidad de los casos.
“Nuestro foco fundamental, además de aumentar los test, además de aumentar los ventiladores, es generar una plataforma que nos lleve a recuperar en la región metropolitana una trazabilidad de al menos el 80 % de los casos (…) porque hoy en día estamos en un 60 % y eso es insuficiente”, afirmó Mañalich.
Junto al número de nuevos casos y fallecidos, en las últimas 24 también aumentó hasta 1.496 el número de pacientes ingresados en cuidados intensivos, de los cuales 1.261 necesitan ventilación mecánica.
“Quédese en su casa, salga la mitad de los que salía la semana pasada, lávese las manos obsesivamente y use mascarilla siempre salvo a que esté solo”, pidió el ministro.
A diferencia de otros países vecinos como Perú o Argentina, Chile descartó inicialmente el confinamiento total de la población y optó por aislar las comunas (barrios) con más contagios, pero se vio obligado a dar un giro de guión tras el explosivo aumento de casos y decretar una megacuarentena en la capital.
La medida, en vigor desde el pasado 15 de mayo, mantiene confinados a cerca de 7 millones de personas y se extenderá al menos hasta el 12 de junio, aunque no se descartan nuevas prórrogas debido a que el virus parece no remitir.
Según la Sociedad Chilena de Medicina Intensiva (Sochimi), el confinamiento no se está cumpliendo y la movilidad en la capital se ha reducido solo un 30 %.
Chile, que con cerca de 650.000 exámenes, es uno de los países que más pruebas PCR realiza en la región, se encuentra bajo estado de excepción, con toque de queda nocturno, con colegios, universidades y fronteras cerradas desde mediados de marzo, así como la mayoría de los comercios que no sean de primera necesidad.
(Con información de EFE)
Casos de coronavirus en Florida pasan de 60,000, con 2,607 muertes
Los casos de coronavirus en la Florida llegaron el jueves a 60,183 luego de reportarse 1,419 nuevos positivos y 41 fallecimientos adicionales en el estado, informó el Departamento de Salud de Florida.
En las últimas 48 horas se han reportado un total de 2,736 casos nuevos.
Miami-Dade tiene ahora 18,779 casos y Broward 7,462. Los dos condados, que reportaron 323 nuevos casos, son los que tienen el mayor número de personas infectadas en el estado, donde ya han muerto 2,607 personas por el COVID-19.
Además, el condado Palm Beach tiene 6,688 casos positivos y Monroe 110. Un total de 10,652 personas han sido hospitalizadas en el estado durante este brote, lo que no quiere decir que todos estén hospitalizados en este momento.
En el centro del estado, el condado Hillsborough, registra 2,479 casos y Orange tiene 2,169 casos confirmados de COVID-19.
En el suroeste, el condado Lee registra 2,147 positivos y el condado Collier 1,814.
Reapertura en marcha
Desde la semana pasada, todo el estado se encuentra en la Fase Uno B de la reapertura, aunque algunas zonas están más adelantadas que otras porque el COVID-19 les pegó de manera menos dura.
Para el primero de junio estaba prevista la reapertura de playas en Miami-Dade pero se demoró debido a los episodios de violencia.
La eventual reapertura se hará con varias restricciones, entre las que se encuentran no acudir en grupos de más de 10 personas, mantener el distanciamiento social, y no utilizar la playa para quedarse por largas horas tomando el sol, tampoco se permitirán toldos ni sillas de playa. El uso que se permitirá es para pasear caminando, nadar o hacer ejercicios.
Telemundo 51.-
España abrirá frontera con Francia, Portugal el 22 de junio
España anunció el jueves que levantará las restricciones a los cruces fronterizos terrestres con Francia y Portugal a partir del 22 de junio.
Bajo las medidas especiales impuestas para frenar la propagación del coronavirus, desde mediados de marzo solo los residentes, trabajadores transfronterizos y camioneros podrían moverse entre las naciones vecinas.
La ministra de Turismo, Reyes Maroto, dijo además que se espera que 6.000 turistas alemanes prueben las nuevas medidas de seguridad para viajeros en las Islas Baleares a mediados de junio, mientras el país se prepara para reabrirse por completo al turismo internacional a partir del 1 de julio. Los viajeros tendrán que pasar controles de temperatura y rellenar cuestionarios sobre su salud a su llegada al país. Además, se les animará a emplear una aplicación celular de rastreo de contactos que las autoridades quieren probar en el archipiélago.
Según Maroto, generar confianza en España como un destino turístico seguro es clave para la recuperación del sector, que genera el 12% del PIB español y emplea a 2,6 millones de personas.
El brote del COVID-19 causó al menos 27.000 decesos y más de 240.000 contagios en el país.
Fuente: AP
3 de junio 2020 /
Nuevo giro de la OMS: reanudará los ensayos clínicos de hidroxicloroquina en casos de coronavirus
La Organización Mundial de la Salud (OMS) anunció este miércoles que reanudarán los ensayos clínicos de hidroxicloroquina en la búsqueda de posibles tratamientos contra el coronavirus.
El 25 de mayo el organismo había suspendido temporalmente los ensayos para llevar a cabo una revisión de seguridad, que ha concluido que “no hay razón” para cambiar la forma en que se llevan a cabo esos ensayos.
La decisión de la agencia de salud de la ONU se produjo después de un estudio publicado en la revista médica The Lancet que sugiere que la droga podría aumentar el riesgo de muerte entre los pacientes de COVID-19.
El grupo ejecutivo del llamado Ensayo de Solidaridad -en el que cientos de hospitales de todo el mundo han reclutado pacientes para probar varios tratamientos posibles para el coronavirus- tomó la decisión como método de precaución.
No obstante, el medio británico The Guardian reveló este miercoles en una investigación que el estudio en cuestión estaba basado en datos de una pequeña compañía de análisis de salud cuestionados por la comunidad científica.
La revelación llega el mismo día que la prestigiosa revista médica The Lancet tomó distancia del estudio, publicado el 22 de mayo, sobre los posibles efectos negativos del medicamento entre enfermos de la COVID-19 al admitir que este plantea “serias cuestiones científicas”.
Esta advertencia fue publicada el martes como una “expression of concern” (“expresión de preocupación”, en inglés), un término formal empleado por las revistas científicas cuando un estudio plantea potencialmente un problema. El New England Jorunal of Medicine, otra respetada revista médica que publicó otro estudio basado en los mismos datos cuestionados, tomó la misma decisión.
La hidroxicloroquina se utiliza normalmente para tratar la artritis, la malaria o el lupus, pero figuras públicas como el presidente de Estados Unidos, Donald Trump, quien ha respaldado el medicamento para la prevención y el tratamiento de COVID-19, lo que ha llevado a sus gobiernos a comprar en grandes cantidades.
De hecho, Trump reveló a finales de mayo que él mismo estaba consumiendo el medicamento a modo de prevención. Poco después anunció que el período en el que debía hacerlo había concluído.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/D76QRBXGO7S2WVUVKBF7IUCDCQ.jpg) Tedros Adhanom Ghebreyesus, director general de la OMS (REUTERS/Denis Balibouse)
Tedros Adhanom Ghebreyesus, director general de la OMS (REUTERS/Denis Balibouse)
Más de 3.500 pacientes han sido reclutados en 35 países para participar en los ensayos con hidroxicloroquina.
Además de Trump, otro mandatario que recomendó el uso de esa droga fue el presidente de Brasil, Jair Bolsonaro.
El domingo pasado la Casa Blanca anunció que Estados Unidos envió a Brasil dos millones de dosis de hidroxicloroquina. “Los pueblos estadounidense y brasileño son solidarios en la lucha contra el coronavirus. Hoy, como prueba de esa solidaridad, anunciamos que el gobierno estadounidense envió dos millones de dosis de hidroxicloroquina al pueblo de Brasil”, dijo la presidencia estadounidense en un comunicado.
La hidroxicloroquina es empleada desde hace tiempo contra el paludismo pero su eventual eficacia contra el nuevo coronavirus no ha sido, hasta el momento, demostrada por ningún estudio riguroso.
El fármaco “será usado como un profiláctico para proteger del virus a las enfermeras, doctores y profesionales de la salud en Brasil. También tendrá un uso terapéutico para tratar a brasileños infectados”, añadió la Casa Blanca.
Trump intensificó la efervescencia en torno a la hidroxicloroquina cuando anunció hace días que comenzó a tomarla diariamente, a título preventivo, en contra de las recomendaciones de las autoridades sanitarias estadounidenses.
Varios ensayos clínicos sobre el coronavirus fueron suspendidos en el mundo y algunos países, entre ellos Francia, prohibieron el uso de la hidroxicloroquina para tratar la covid-19. En otros países, como Italia, Egipto, Túnez, Colombia, Chile o El Salvador, también suspendieron el uso de la molécula a los enfermos de COVID-19.
El gobierno alemán considera también que “los estudios actuales no permiten por el momento un tratamiento corriente de pacientes de COVID-19 con la cloroquina o la hidroxicloroquina, excepto en ensayos clínicos”.
Con información de AFP
Seis meses de lucha contra el coronavirus: todo lo que todavía no sabemos sobre el Covid-19
En el tiempo transcurrido desde que los científicos y los agentes de salud pública del mundo supieron por primera vez del nuevo coronavirus en enero, han tenido seis meses para conocerlo. Han llegado a muchas conclusiones sobre el virus y la enfermedad que causa, desde la importancia de usar cubrebocas para contenerlo hasta la inusual gama de síntomas que provoca.
Pero hay grandes lagunas en el conocimiento científico sobre el virus. En este semestre en que los periodistas de la sección de salud y ciencia de The New York Times han estado informando sobre el SARS-CoV-2, hemos relatado algunas de las incógnitas persistentes que han identificado. La resolución de algunos de estos misterios por parte de los científicos determinará nuestro futuro con el coronavirus.
Confusión sobre los números
Una de las grandes incógnitas de la epidemia es cuántos estadounidenses se han contagiado hasta ahora.
Solo alrededor de 1,9 millones de estadounidenses han dado positivo hasta el 28 de mayo, según los Centros para el Control y la Prevención de Enfermedades (CDC, por su sigla en inglés), o tal vez solo sean aproximadamente 1,7 millones según el Centro Johns Hopkins para la Seguridad de la Salud, que produce un mapa frecuentemente citado de los casos mundiales.
Los estadísticos creen que el número real de casos es mayor, pero no está claro cuánto más.
Tienen más confianza en la exactitud de los datos producidos por los estados que hacen más pruebas. En ese sentido, el estado de Nueva York está a la cabeza, pues ha hecho pruebas el 9,6 por ciento de su población aproximadamente, lo cual es casi el doble del promedio nacional. (Rhode Island realizó pruebas al 13 por ciento de su población, superando a Nueva York, pero su población es pequeña).
Nueva York también ha hecho decenas de miles de pruebas de anticuerpos con fines de vigilancia. El 22 de mayo, el gobernador Andrew Cuomo anunció que, según esos exámenes, alrededor de una quinta parte de todos los residentes de la ciudad de Nueva York ha tenido el virus, al igual que cerca del 27 por ciento de los miles de neoyorquinos negros e hispanos que se hicieron la prueba en sus iglesias locales.
Si ese mismo patrón se supusiera certero para otras ciudades grandes que han sido fuertemente afectadas como Chicago, Nueva Orleans, Detroit y Miami, es probable que entre 3 y 4 millones de estadounidenses urbanos hayan sido infectados.
Pero, incluso si esa cifra se duplicara o triplicara (y probablemente eso sea exagerado) para dar cuenta de los estadounidenses que se contagiaron en todo el país antes de los cierres de emergencia, de cualquier manera, solo serían entre 9 y 12 millones de personas.
Esto concuerda con el límite inferior de las estimaciones realizadas a mediados de abril, antes de que comenzaran las pruebas de anticuerpos. En ese momento diferentes modeladores predijeron que entre el 3 y el 10 por ciento del país estaba infectado.
En todo caso, como se trata de un país de 330 millones de habitantes, unos 10 o incluso 20 millones de infectados sería apenas una gota en un balde de agua. El país está saliendo del confinamiento y la gran mayoría de los estadounidenses sigue siendo vulnerable al virus.
Estados Unidos tampoco podrá detectar a todos los que contraigan el virus. La “mejor estimación” de los CDC, según los escenarios de la pandemia que publicó el 22 de mayo, es que alrededor del 35 por ciento de los infectados no presenta síntomas.
Actualmente, cerca de 21.000 estadounidenses se contagian cada día. Si un tercio de ellos no muestra síntomas, se crean casi 210.000 “propagadores silenciosos” cada mes.
Parece imposible imaginar que cualquier programa de rastreo de contactos, sin importar cuán grande sea, logre estar a la altura de eso.
DONALD G. MCNEIL JR.
Qué papel juega la juventud en todo esto
Hay muchas preguntas cruciales sin resolver sobre los niños y el COVID-19. Encontrar las respuestas no solo es importante para ellos y sus familias, sino para la sociedad en general, ya que las comunidades planean reabrir escuelas, guarderías, parques infantiles y otros lugares que los niños frecuentan.
Un enigma es qué papel juegan los niños en la propagación del virus. Parece que tienen menos probabilidades de enfermarse gravemente que los adultos, ya que constituyen alrededor del 2 por ciento de los casos confirmados de coronavirus en Estados Unidos.Existen diferentes teorías sobre si esto se debe a que los niños tienen menos probabilidades de infectarse o si el virus los infecta con la misma facilidad, pero en su mayoría causa pocos o ningún síntoma.
De cualquier manera, un creciente cúmulo de pruebas sugiere que los niños infectados pueden transmitir el virus, quizá tan fácilmente como los adultos. Además, un estudio reciente sugiere que cuando los niños asisten a la escuela, entran en contacto con tres veces más personas que el adulto promedio, lo que da pie a más oportunidades para que los niños se contagien y contagien a otros.
Aunque muchos menos niños que adultos han presentado síntomas graves, algunos se han enfermado de manera devastadora y se han producido al menos 20 muertes de niños a causa del COVID-19 en Estados Unidos y en otros lugares. Los informes de los hospitales sugieren que los niños más vulnerables a la insuficiencia respiratoria que desarrollan los adultos son aquellos que ya tienen una condición médica grave. Algunos estudios también sugieren que los lactantes y los niños en edad preescolar pueden ser más vulnerables que los niños mayores.
Pero un pequeño porcentaje de otros niños, incluyendo adolescentes, que no tenían ningún síntoma cuando se contagiaron por primera vez, ha desarrollado un síndrome inflamatorio recientemente identificado que puede causar graves problemas cardíacos. El síndrome, que parece ocurrir semanas después de la infección y es el resultado de una respuesta inmunitaria acelerada al virus, se ha reportado tanto en Europa como en diversas partes de Estados Unidos y ha causado varias muertes. Los médicos están tratando de comprender con urgencia qué causa el síndrome, por qué aflige a algunos niños y no a otros y cuál es la mejor manera de tratarlo o prevenirlo.
PAM BELLUCK
Quizá sea un misterio quién fue el primero
La noción de un único paciente cero es tanto teatral como real: en cualquier epidemia nueva, algún alma desafortunada siembra la primera infección, varios de cuyos eslabones están destinados a sembrar sus propias cadenas y desatar un Big Bang viral.
Al analizar el material genético de las personas que dan positivo, los científicos pueden rastrear el linaje de cada virus hasta un ancestro común y a menudo hasta un portador individual. El primer caso confirmado de coronavirus en Estados Unidos fue un hombre que aterrizó en el aeropuerto de Seattle-Tacoma el 15 de enero desde China. Otras introducciones llegaron en febrero, y los científicos se están acercando a quién, exactamente, desencadenó el brote en el estado de Washington.
Nueva York confirmó su primer caso el 1 de marzo. Algunos científicos han encontrado firmas genéticas en los virus estudiados hasta el momento que los vinculan a Europa, por lo que tal vez fueron traídos por algunos de los millones de personas que llegaron a Nueva York en febrero; es probable que haya habido varias introducciones que se propagaron con celeridad: pacientes cero, muchos pacientes cero.
Las primeras personas que llegan contagiadas a una comunidad no son necesariamente las que encienden la mecha. En un informe publicado la semana pasada, un grupo de científicos arguyó que las personas contagiadas en enero eran tanto estadounidenses como europeas, pero que la mayoría de esos virus desaparecieron. Además, los médicos franceses hace poco reportaron que una muestra del tracto respiratorio de un hombre hospitalizado cerca de Paris, a fines de diciembre, dio positiva. Lo más probable es que ese virus también se haya extinguido, pues el brote en Francia no comenzó sino hasta semanas después.
La evidencia sugiere que el paciente cero del mundo, en China, empezó a infectar a otros a finales del otoño pasado. Un análisis de los primeros 41 casos confirmados, todos de personas que habían visitado el mismo mercado de mariscos en Wuhan, indica que la primera hospitalización ocurrió el 16 de diciembre. El paciente notó síntomas por primera vez el 1 de diciembre, así que la infección ocurrió antes. Varios científicos han estimado que el primer brote comenzó a finales o mediados de noviembre, y han inferido que quizá exista un ancestro viral común.
El nivel de trabajo detectivesco que se requiere para encontrar al verdadero paciente cero podría ser más elevado de lo que parece. Al menos un genetista ha argumentado que el virus podría haber infectado a los humanos por primera vez —probablemente tras un contacto con un pangolín— mucho antes del otoño del año pasado de una forma que no provocó ninguna enfermedad. Luego desarrolló sus características patogénicas con el paso del tiempo mientras circulaba. Si ese es el caso, la pregunta de “¿Quién fue el primero?” tal vez no pueda responderse de manera definitiva por un tiempo, o quizá nunca.
BENEDICT CAREY
Eres inmune, pero ¿así será para siempre?
¿La gente que ya se contagió del coronavirus está protegida de volver a infectarse? Y si es así, ¿durante cuánto tiempo?
Las respuestas a estas preguntas tienen amplias repercusiones para la reapertura de la economía y la afirmación de que la gente puede vivir con menos miedo de contagiarse a corto plazo, y para la eficacia de las vacunas a largo plazo.
Los científicos han avanzado de manera constante, aunque gradual, para la obtención de esas respuestas. Cuando el cuerpo se enfrenta a cualquier virus, por lo general, crea anticuerpos, algunos de los cuales son lo suficientemente poderosos como para neutralizar el patógeno y evitar la reinfección. También produce grandes cantidades de células inmunitarias que pueden matar al virus.
La mayoría de las pruebas que buscan anticuerpos para el coronavirus han sido deficientes. Pero al menos un equipo con una prueba confiable reportó que la mayoría de la gente, incluso la que estaba solo un poco enferma, crea anticuerpos poderosos. Los datos sobre las células inmunitarias han tardado más en generarse, pero unos cuantos estudios sugieren que también existe una respuesta sólida por parte de estas células.
Lo que aún se desconoce es cuánto tiempo durará esta inmunidad. Ha habido informes de reinfecciones, pero los científicos han afirmado que estas se deben ya sea a pruebas defectuosas o a residuos virales que quedan circulando mucho después de que terminó la infección activa.
Con base en otros coronavirus que causan el resfriado común, SRAG o SROM, los científicos tienen la esperanza de que la inmunidad al nuevo coronavirus dure al menos un año, pero por ahora sigue siendo un misterio.
APOORVA MANDAVILLI
Determinar el papel de un receptor
El COVID-19 es una enfermedad volátil. Algunas personas experimentan síntomas ligeros y efímeros, mientras que otras son debilitadas por una enfermedad parecida a la gripe que puede durar varias semanas. Una minoría de pacientes desarrolla complicaciones letales, en esos casos, la muerte es una posibilidad.
¿Por qué algunas personas sobrellevan la enfermedad sin problema y otras desarrollan la inflamación y el daño pulmonar graves que son distintivos de la enfermedad? Ese es uno de los enormes misterios del COVID-19.
Los expertos dicen que la respuesta inmunitaria a la infección viral determina la gravedad de la enfermedad. Si el sistema inmunitario se desboca puede detonar un torrente de efectos nocivos que podrían dañar los pulmones y otros órganos.
La función inmunitaria se deteriora con la edad, y las personas mayores con COVID-19 son de las más vulnerables a los peores resultados, al igual que las que padecen enfermedades crónicas como hipertensión, diabetes y trastornos cardiovasculares. La obesidad, que afecta a 4 de cada 10 adultos estadounidenses, también parece exacerbar la enfermedad.
Otras susceptibilidades son más difíciles de explicar. Los hombres también son más vulnerables a enfermarse de gravedad y fallecer, una disparidad de género que quizá se deba a los sistemas inmunitarios más resistentes de las mujeres, según los científicos.
En términos generales, los pacientes se enferman con más rapidez si están expuestos a una dosis mayor del virus al momento del primer contagio, comentó William Schaffner, especialista en enfermedades infecciosas de la Universidad de Vanderbilt.
En gran medida, las investigaciones científicas se han enfocado en el papel de un receptor llamado enzima convertidora de angiotensina II, o ECA2, que es la puerta de acceso a las células para los coronavirus. El receptor se encuentra en las superficies externas de las células en los pulmones, los vasos sanguíneos, los intestinos y otros órganos, así como en la parte posterior de la garganta y la parte superior del conducto nasal.
Cuando empezó la pandemia, existía la preocupación de que la gente que tomaba medicamentos para la presión arterial, como inhibidores de ECA, podía estar más en riesgo de contraer el coronavirus, pero hasta ahora ningún estudio ha justificado esa inquietud, y los médicos exhortan a sus pacientes a seguir tomando sus medicamentos.
A pesar de que el virus SARS-CoV-2 se adhiere al receptor para penetrar en las células, la ECA2 también ayuda a regular la presión arterial y la inflamación. Algunos científicos han sugerido que los niños tal vez son menos susceptibles a la infección de COVID-19 porque tienen menos de estos receptores. Según los científicos que estudian las diferencias de género en la medicina, la regulación de la ECA2 también es distinta en hombres y mujeres, pues los hombres tienden a desarrollar hipertensión, o presión arterial alta, a una edad más temprana que las mujeres. Sin embargo, aún hay mucho por saber.
“La ECA2 puede desempeñar dos papeles muy importantes: facilitar el acceso del virus a la célula, pero también modular algo del daño que causa a los vasos sanguíneos y los pulmones”, explicó Ankit B. Patel, nefrólogo en el Brigham and Women’s Hospital en Boston. “Así que, de cierta forma, es un arma de doble filo que ha complicado mucho más todo el asunto”.
RONI CARYN RABIN
Fuente: The New York Times / Infobae
Corea del Sur reabre escuelas pese a repunte de casos
Corea del Sur reportó el miércoles 49 casos nuevos de COVID-19, continuando una semana de aumentos de infecciones mientras el gobierno defendía su decisión de reabrir las escuelas pese a los riesgos de salud.
Las cifras anunciadas por los Centros coreanos de Control y Prevención de Enfermedades elevaron el total nacional a 11.590 casos y 273 muertes. Todos salvo uno de los casos nuevos se reportaron en la populosa zona metropolitana de Seúl, donde se han vinculado cientos de infecciones a zonas de ocio, congregaciones religiosas y un enorme almacén de comercio electrónico.
Alcaldes y gobernadores en la región capitalina han cerrado miles de clubes nocturnos, bares temáticos, salas de karaoke, iglesias y salones de bodas para frenar la expansión del virus.
Algunos locales de ocio en Seúl, Incheon y Daejeon empezaron a recopilar los datos personales de sus clientes con códigos QR esta semana para poder localizarlos fácilmente si fuera necesario, un requisito que se expandirá a todo el país el 10 de junio.
Pese al repunte de contagios, el gobierno ha mantenido la reapertura gradual de escuelas, iniciada el 20 de mayo con los alumnos de último curso de secundarios.
El miércoles volvían a clase casi 1,8 millones de alumnos de escuelas primarias, intermedias y de secundaria.
Mantener las escuelas cerradas habría sido una decisión política difícil en un país donde los adolescentes viven en un entorno hipercompetitivo porque graduarse en universidades de élite se considera crucial para su futura carrera. Pero algunas voces críticas señalan que esa habría sido la dirección correcta de salud pública, y que las autoridades estaban arriesgan la seguridad de los niños y sus familias.
El país mantuvo las escuelas abiertas incluso durante la Guerra de Corea entre 1950 y 1953, señaló el primer ministro, Chung Sye-kyun.
Por su parte, La ciudad de Wuhan, en el centro de China, ha realizado pruebas diagnósticas de coronavirus a casi todos sus 11 millones de habitantes en un esfuerzo masivo que resultó en el aislamiento de 300 personas, dijeron las autoridades el miércoles.
Se cree que la pandemia se originó el año pasado en esta ciudad industrial, que estuvo 76 días bajo una estricta cuarentena para frenar los contagios. Wuhan sigue representando la mayor parte de los 83.021 casos confirmados y 4.634 decesos registrados en China.
Las pruebas realizadas en la segunda mitad de mayo se centraron en los residentes que aún no se habían sometido a ninguna, y solo excluyeron a los niños menores de 6 años.
“Esto es extraordinariamente inusual en cualquier parte del mundo”, dijo a reporteros Li Lanjuan, experto de la Comisión Nacional de Salud. “No solo muestra confianza y determinación en la lucha contra la epidemia en Wuhan, sino que también ofrece un referencia a otras ciudades para su prevención”.
Durante las pruebas no se encontró ningún caso activo de COVID-19, la enfermedad causada por el virus, aunque unas 300 personas que dieron positivo al virus pero no mostraban síntomas fueron puestas en aislamiento.
El gobierno chino informó de cuatro casos nuevos, uno llegado del extranjero y tres añadidos de forma retroactiva al conocer resultados de pruebas.
Sin embargo, el total del país cayó en un caso, a 83.021, tras eliminar otros cinco casos de forma retroactiva. No se reportaron nuevas muertes, manteniendo el total de fallecidos en 4.634 desde que se detectó el virus a finales del año pasado.
Fuente: AP
2 de junio 2020 /
Murió uno de los médicos cuya piel se oscureció tras contraer coronavirus en China
Uno de los médicos que experimentaron un extraño cambio en el color de su piel tras contraer coronavirus falleció el martes y se convirtió en el primer deceso por covid-19 en varias semanas en China.
Hu Weifeng, urólogo de unos 40 años que trabajaba en el Hospital Central de Wuhan, donde brotó el patógeno a finales de 2019, murió después de haber permanecido enfermo durante más de cuatro meses, según informó la cadena de televisión china CCTV.
Es el sexto doctor de este hospital de Wuhan que muere por coronavirus, aunque hubo varias decenas de trabajadores que resultaron contagiados.
El caso de Hu adquirió una importancia nacional a principios en abril ya que al doctor comenzó a oscurecérsele la piel debido a los daños en el hígado provocados por el virus. Además, los médicos explicaron que una de las drogas con la que los estaban tratando —no especificaron cuál— puede oscurecer la piel como uno de sus efectos secundarios, de ser suministrada de manera prolongada, como fue el caso de ambos profesionales de la salud
Los mismos síntomas los tuvo otro médico del hospital de Wuhan, el cardiólogo Yi Fan.
Hu y Yi resultaron infectados mientras atendían a otros pacientes, y, tras meses de internación, se dieron cuenta de que su tez se había oscurecido llamativamente.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/XL26T2M55JABJN4IYB5S66YXHQ.jpg) El cardiólogo Yi Fan tuvo los mismos síntomas de Hu Weifeng pero sobrevivió
El cardiólogo Yi Fan tuvo los mismos síntomas de Hu Weifeng pero sobrevivió
Yi, cardiólogo, se enfermó el 18 de enero y pasó 39 días intubado a un respirador artificial que le salvó la vida. Yi sobrevivió al COVID-19 y en abril contó que la lucha contra la enfermedad lo afectó mucho a nivel psicológico.
Ambos pacientes enfrentaron el impacto psíquico de verse en el espejo y no terminar de reconocerse al tener la piel tan cambiada. De hecho, el médico que supervisaba su evolución de Hu contó que estaba incluso más preocupado por su salud mental que por la física.
Hu también trabajó con Li Wenliang, el médico que alertó a las autoridades sobre la gravedad del nuevo coronavirus desde los primeros casos registrados, cuya muerte en febrero provocó fuertes protestas ya que había sido amonestado por las autoridadespor sus mensajes de alarma en las redes sociales ante los primeros casos de covid-19. Tras su muerte, el gobierno chino lo consideró un mártir y limpió su imagen.
Desde mediados de febrero, los casos de covid-19 disminuyeron de manera significativa en China, que registró 4.634 decesos, según las cifras oficiales.
China no ha suministrado una cifra oficial de personal sanitario que ha fallecido por coronavirus, pero al menos 34 doctores han recibido honores póstumos por las autoridades. En febrero, la comisión nacional de Salud dijo que unos 3.387 trabajadores del sector sanitario habían resultado infectados.
China demoró información sobre el virus, frustrando a la OMS
Durante el mes de enero, la Organización Mundial de la Salud elogió públicamente a China por lo que describió como una rápida respuesta al nuevo coronavirus, y agradeció al gobierno chino que compartiera “de inmediato” el genoma del virus.
Pero en realidad, las autoridades china demoraron la entrega del mapa genético del virus durante más de una semana después de que varios laboratorios del gobierno lo hubieran descifrado, reteniendo detalles cruciales para diseñar pruebas, fármacos y vacunas. El retraso se debió probablemente a los estrictos controles de información y de competencia dentro del sistema chino de salud pública, según descubrió The Associated Press tras analizar documentos internos, correos electrónicos y realizar docenas de entrevistas.
Las autoridades sanitarias sólo compartieron la información del genoma después de que un laboratorio chino lo publicara en un sitio web de virología el 11 de enero. Incluso entonces, China se demoró al menos otras dos semanas antes de proporcionar a la OMS los detalles que necesitaba, según grabaciones de varias reuniones internas celebradas en enero por la agencia de salud de Naciones Unidas. La demora se produjo en una época en la que quizá podría haberse frenado el brote de forma considerable.
Aunque la OMS siguió elogiando a China en sus declaraciones públicas, los registros a los que tuvo acceso AP mostraban que temían que China no estuviera compartiendo información suficiente para evaluar el riesgo que suponía el nuevo virus, algo que le costó al mundo un tiempo precioso.
“Estamos en una fase en la que sí, nos lo dan 15 minutos antes de que aparezca en CCTV”, dijo en una reunión el máximo representante de la OMS en China, el doctor Gauden Galea, en referencia a la televisora estatal china.
La historia detrás de la respuesta inicial a la pandemia se conoce en un momento en el que la agencia de salud de Naciones Unidas está bajo asedio. El presidente de Estados Unidos, Donald Trump, cortó el viernes los lazos de su país con la OMS tras acusar a la agencia de conspirar con China para ocultar la escala de la epidemia. El presidente de China, Xi Jinping, dijo que China siempre ha informado a la OMS y al mundo “de una forma más que oportuna”.
La nueva información no respalda las afirmaciones ni de Washington ni de Beijing. En su lugar, muestra a una agencia atrapada en el medio y que intentaba solicitar con urgencia más datos. Aunque el derecho internacional obliga a los países a informar a la OMS de acontecimientos que puedan tener un impacto en la salud pública, la agencia de Naciones Unidas no tiene poder para hacer cumplir esa norma. En su lugar, debe depender de la cooperación de los estados miembros.
AP ha concluido que en lugar de conspirar con China, la OMS se vio en gran parte sin información, ya que China sólo daba reportes mínimos. Pero el organismo intentó mostrar a Beijing de la forma más positiva, probablemente para persuadir al país para que revelara más datos sobe el brote.
Las autoridades de la OMS estaban preocupadas sobre cómo presionar a China sin molestar a las autoridades o poner en peligro a los científicos chinos, a los que elogiaron por descifrar el genoma con gran rapidez.
Desde que se obtuvo el genoma del virus el 2 de enero hasta que la OMS declaró una emergencia global el 30 de enero, el brote se multiplicó por entre 100 y 200, según datos retrospectivos del Centro chino de Control y Prevención de Enfermedades.
La OMS y las personas identificadas en este despacho rechazaron responder preguntas de AP si no se les proporcionaban grabaciones o transcripciones de las reuniones grabadas, que AP no pudo proporcionar para proteger a sus fuentes.
“Nuestra cúpula y personal han trabajado día y noche (…) para apoyar y compartir información con todos los estados miembros por igual, y entablar conversaciones francas y transparentes con los gobiernos a todos los niveles”, indicó un comunicado de la OMS.
La Comisión Nacional de Salud china y el Ministerio chino de Asuntos de Exteriores no hicieron comentarios. Pero en los últimos meses, China ha defendido varias veces sus acciones, y muchos otros países, incluido Estados Unidos, han respondido al virus con demoras aún mayores, de semanas y meses.
Fuente: AP
1ro de junio 2020 /
América Latina superó el millón de casos confirmados de coronavirus, la mitad de ellos en Brasil
América Latina, actual epicentro de la pandemia, superó este domingo el millón de casos de coronavirus, la mitad de ellos en Brasil, cuyo presidente Jair Bolsonaro participó en una manifestación contra la corte suprema del país, ignorando el distanciamiento social preconizado para frenar la propagación del coronavirus.
Según el Ministerio de Salud del gigante sudamericano, 29.314 personas han muerto por la enfermedad y más de 514 mil personas se han contagiado, un balance que sitúa a Brasil, de 210 millones de habitantes, por detrás de Estados Unidos (el más afectado con 104.356 fallecidos), Reino Unido (38.376) e Italia (33.340).
La situación en Brasil es aún más complicada por la decisión del ultraderechista Bolsonaro de oponerse al confinamiento que han decretado varios gobernadores y alcaldes, siguiendo pautas de la Organización Mundial de la Salud (OMS) y la comunidad científica internacional. El mandatario se ha manifestado incluso por el regreso del fútbol profesional, interrumpido desde marzo. Este domingo, se unió a sus partidarios frente al palacio de gobierno en Brasilia, sin utilizar mascarilla, aunque evitó estrecharles las manos.
Pero Brasil no es el único foco en América Latina. La pandemia avanza con fuerza también en México, con 9.930 decesos y 90 mil casos confirmados para una población de 120 millones, y en Perú, con 4.506 muertos para 33 millones de habitantes, donde el sábado se sobrepasaron los 150.000 casos diagnosticados.
Chile, por su parte, superó este domingo los 1.000 fallecidos y rozó los 100.000 contagios reportados. El país, de 18 millones de habitantes, ha experimentado un brusco cambio de escenario de la enfermedad en las últimas dos semanas, según un reciente reporte oficial.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/E7XMU3N6PRACHHOIRYMF22IUHA.jpg) Una fila para un comedor popular en Lima (AP/Rodrigo Abd)
Una fila para un comedor popular en Lima (AP/Rodrigo Abd)
Venezuela, donde el nuevo coronavirus ha dejado 1.459 casos y 14 muertes (según las cifras oficiales del régimen chavista, disputadas por expertos), anunció por otra parte un plan de flexibilización de la cuarentena que el presidente Nicolás Maduro llamó “el 5 más 10”. El plan consiste en alternar cinco días en los que se retomarán las actividades económicas en distintos sectores, con medidas de precaución como el uso de tapabocas, con 10 días de cuarentena.
Este domingo, el papa Francisco se manifestó preocupado por los indígenas de la Amazonía “particularmente vulnerables” frente a la pandemia. El pontífice pidió que nadie quede privado de asistencia sanitaria en su oración dominical, celebrada por primera vez en tres meses ante fieles.
Más de seis millones de personas han sido infectadas y más de 370.000 han muerto en el mundo por la covid-19, que provoca profundas divisiones en la comunidad internacional sobre cómo enfrentar la pandemia.
Así lo demostró la decisión de Estados Unidos de romper con la OMS a la que acusó de ser indulgente con China, donde se originó el brote en diciembre La UE pidió el sábado al presidente estadounidense Donald Trump que “reconsidere” su decisión.
Las medidas de confinamiento han generado malestar ciudadano en países como Estados Unidos, España y Argentina, y crecen las presiones a los gobiernos para que vuelvan a poner en marcha sectores económicos vitales.
Infobae.-
Por primera vez desde el inicio de la crisis, España anunció que no hubo ningún muerto por coronavirus en las últimas 24 horas
España reportó este lunes que no registró ninguna muerte por coronavirus en la última jornada, por primera vez desde marzo, por lo que la cifra total de fallecidos por Covid-19 se sigue situando en las 27.127 personas.
Asimismo, los nuevos casos confirmados se redujeron a 71 en las últimas 24 horas, lo que sitúa la cifra total de personas contagiadas, y confirmadas por la prueba PCR, a las 239.638. Además, 11.399 personas han ingresado en una Unidad de Cuidados Intensivos (UCI), 9 en los últimos 7 días, y 123.879 han precisado hospitalización.
Según el reporte del Ministerio de Sanidad, 35 personas han perdido la vida en los últimos 7 días. “Tenemos 15 comunidades autónomas que han notificado entre cero y dos fallecidos en los últimos siete días. El dato bueno es que no tenemos notificado ningún fallecido con fecha de defunción de ayer”, destacó Fernando Simón, vocero del gobierno para la pandemia. El reporte del domingo había arrojado un total de dos fallecidos.
En la última semana, la región de Madrid, la más castigada por la pandemia, registró un solo deceso y Cataluña, 11.
Venezuela levanta cuarentena entre temores de quiebras
Venezuela inicia este lunes la reactivación parcial de algunas actividades económicas entre temores de quiebres masivos de empresas y la incertidumbre generada por la entrada en vigencia de una fuerte alza de la gasolina que por primera vez en la historia se venderá a precios internacionales y se pagará en divisas.
Luego de dos meses y medio de paralización por la cuarentena que se impuso para frenar el nuevo coronavirus, la construcción, la banca, las industrias textil, química y de calzados, el transporte, las consultas médicas, las ferreterías, las peluquerías, los servicios de plomería y refrigeración, los talleres mecánicos y las ventas de repuestos reactivarán las actividades bajo un esquema de cinco días de trabajo y diez días de descanso.
Los sectores que reabrirán deberán operar en horarios que fijó el gobierno para evitar las aglomeraciones de personas.
Los centros comerciales, los lugares de recreación y deporte, el sector turismo, y los centros educativos, entre otros, seguirán paralizados, y se mantendrán las operaciones de la agroindustria, los comercios de alimentos, los servicios públicos y los centros de salud que han sido únicos sectores que se les ha permitido operar durante a cuarentena.
Entre los empresarios existen muchas dudas sobre cómo funcionará la reactivación parcial de la economía debido a la severa escasez de combustible, que se profundizó en los últimos dos meses y que paralizó gran parte del transporte público y privado, que podría generar dificultades de movilidad para los trabajadores y clientes, y los temores que hay entre la población por el repunte del coronavirus que ya alcanza a los 1.496 casos y 14 fallecidos.
“La economía va a arrancar muy lentamente”, dijo a Associated Press la empresaria María Carolina Uzcátegui, ex presidenta de la mayor cámara de comerciantes del país, al reconocer que ante las “señales fuertes de precariedad de los servicios” para muchas empresas será muy complicado retomar las operaciones.
Uzcátegui afirmó que la caída de flujo de caja y del consumo que se ha registrado en los meses de confinamiento han golpeado fuertemente a los debilitados sectores empresarial e industrial, cuya capacidad de producción ha caído en más de 50%.
“Son muchos los que no van a tener capacidad de volver a abrir”, sostuvo la empresaria.
Venezuela enfrenta la depresión económica mundial generada por la pandemia en medio de una compleja situación que se prevé que se agravará por efecto de la caída de 70% de los ingresos petroleros, los seis años consecutivos de contracción, la desconfianza y pérdida de valor de la moneda, la destrucción de la capacidad productiva y las sanciones de Estados Unidos, sostuvo el economista Luis Vicente León, presidente de la encuestadora local Datanálisis.
León afirmó que la nación suramericana está en medio de una “tormenta perfecta” que generará efectos devastadores en el país.
El Fondo Monetaria Internacional proyectó que la economía venezolana enfrentará este año una caída del 15% del Producto Interno Bruto y una inflación de 15.000%.
La compleja crisis, dominada por la hiperinflación, mantiene a 9,3 millones de personas, aproximadamente un tercio de la población, en una situación de “inseguridad alimentaria” moderada o grave, según un informe de febrero del Programa Mundial de Alimentos de Naciones Unidas.
La flexibilización de la cuarentena coincide con un plan nacional abastecimiento de gasolina que el gobierno arrancó este lunes con la apertura de más de mil estaciones, muchas de las cuales habían cerrado en los últimos dos meses.
Hasta el momento las autoridades no han informado con cuánto combustible cuenta para abastecer el país que antes de la cuarentena tenía una demanda de unos 127.000 barriles diarios. El gobierno recibió la semana pasada cinco tanqueros de Irán con unos 1,5 millones de barriles de gasolina y aditivos para cubrir la escasez.
Las autoridades también pusieron en vigencia este lunes un esquema dual de precios del combustible que se venderá a 50 centavos de dólar el litro y se pagará en divisas en unas 200 estaciones privadas, mientras que en las restantes 1.368 estaciones públicas se comercializará al precio subsidiado de 5.000 bolívares (dos centavos de dólar) por litro y se limitará el suministro a 120 litros mensuales para los vehículos y 60 litros mensuales para las motocicletas.
Por décadas la nación petrolera ha tenido la gasolina más barata del mundo que se vendía a menos de 10 centavos de dólar el litro, pero en los últimos meses debido a la fuerte escasez comenzó a negociarse en el mercado negro entre 2 y 3 dólares el litro, muy por encima de los precios internacionales.
Para evitar que el fuerte incremento de la gasolina impacte en la inflación el gobierno fijó un subsidio del 100% para el transporte de carga y público, pero los analistas prevén que el esquema dual de precios estimulará una mercado negro del combustible que terminará impactando sobre el valor de la mayoría de los bienes.
Fuente: AP
01 Junio 2020 /
México: el número de muertes ascendió a 9,930 y los casos positivos suman 90,664
Hasta este domingo 31 de mayo, la Secretaría de Salud (SSa) reportó 9,930 defunciones por coronavirus y 90,664 casos positivos acumulados. Adicionalmente se contabilizaron 788 fallecimientos sospechosos.
Como parte del informe diario sobre el avance de la enfermedad provocada por el virus SARS-CoV-2 en México, Hugo López-Gatell, subsecretario de Prevención y Promoción de la Salud, dio a conocer que suman 16,962 contagios activos, lo que quiere decir que dichos pacientes presentaron síntomas en los últimos 14 días.
En cuanto al número de casos sospechosos acumulados, la cifra asciende a 36,803 y las pruebas que han arrojado resultados negativos suman 147,530. El total de las personas estudiadas con sospecha de coronavirus en el país es de 274,997. Asimismo, informó que la Jornada Nacional de Sana Distanciaha concluido, por lo que se da paso al inicio formal del plan para regresar a la “nueva normalidad”.
En el panorama internacional se han registrado 5,934,936 casos positivos acumulados en el mundo. De esos, 1,409,270, o el 24% pertenece al grupo de pacientes que son activos y fuentes de contagio. La tasa de letalidad global está en 6.2%. Además, el funcionario informó que América es la región más afectada por la pandemia, ya que alberga al 55.1%, 776,651 casos confirmados activos, mientras que Europa al 19.3%, 272,043 casos.
Sobre las cifras por entidad federativa, los datos arrojan que la Ciudad de México continúa registrando el número más alto de contagios y defunciones a nivel nacional, con 25,018 y 2,658, respectivamente.
Sin embargo, en cuanto a los casos confirmados activos a la cabeza se posiciona la Ciudad de México (4,074) y le siguen el Estado de México (2,072), Tabasco (802), Puebla (752), Chiapas (724) y Baja California (642). Las tres entidades con menor cantidad son Baja California Sur con 99, Zacatecas con 66, y Colima con 44.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EAPKVHKBY5725K7RRD4GKOIIRU.jpg) la tasa de incidencia de casos activos por cada 100,00 habitantes en el país de 13.3 (Foto: Reuters)
la tasa de incidencia de casos activos por cada 100,00 habitantes en el país de 13.3 (Foto: Reuters)
Según los conteos oficiales, las cinco entidades más afectadas, en cuanto a las personas que han fallecido por la enfermedad, son la Ciudad de México a la cabeza, seguida del Estado de México (1,159), Baja California (865), Tabasco (520), Veracruz (518) y Sinaloa (501).
Por otra parte, López-Gatell explicó que la tasa de incidencia de casos activos por cada 100,00 habitantes en el país es de 13.3. La capital mexicana es el estado con la mayor carga de enfermedad dentro de la epidemia activa con 45.17, destacando además Tabasco con 31.17, Yucatán con 17.92, Baja California con 17.66, Sinaloa con 17.45 y Tlaxcala con 16.88.
El subsecretario señaló que únicamente dos estados, Oaxaca y Querétaro, tienen menor incidencia en la semana que está transcurriendo con respecto a la quincena anterior.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/LG6ZH37HZ56RULBFUPGRDIO2CA.jpg) A nivel nacional, existen 13,449 camas IRAG disponibles (Foto: Reuters)
A nivel nacional, existen 13,449 camas IRAG disponibles (Foto: Reuters)
En la ocupación y disponibilidad hospitalaria, al 30 de mayo, la Red IRAG reportó que existen 13,449 camas IRAG disponibles y 9,249 (41%) ocupadas. De los 787 hospitales notificantes, 739 o el 94% sí reportaron al sistema.
Los centros de salud destinados a la atención de pacientes con coronavirus continúan registrando saturación de capacidad. Conforme a los datos de la Secretaria de Salud, hasta el último corte del 30 de mayo, a nivel nacional, 59% de lugares de hospitalización general están disponibles y 41% ocupados. En camas con ventiladores 64% están disponibles y 36% han llegado al límite de su capacidad.
No obstante, en la Ciudad de México únicamente se cuenta con una capacidad del 28% del total de camas de hospitalización general ante un 72% de ocupación. En cuanto a la atención con ventiladores, dicha entidad tiene un 70% de espacios llenos y 30% de disponibilidad.
Después de 70 días de confinamiento, este sábado concluyó la Jornada Nacional de Sana Distancia y a partir de el lunes primero de junio, se pondrá en marcha la estrategia del gobierno para reactivar la vida social, económica y educativa del país: el regreso a la “nueva normalidad”.
A través de un semáforo con cuatro colores, rojo, para riesgo extremo; naranja, riesgo alto; amarillo, riesgo medio y verde, de riesgo bajo, el gobierno federal actualizará semanalmente la situación específica de cada entidad de la República, en las cuales, 31 permanecen en el color rojo, estado máximo de alerta, y únicamente Zacatecas está sombreado de color naranja.
Así pues, en los estados que permanecen bajo el estado de riesgo extremo, a partir del primer día de junio, su situación de movilidad y “regreso” a las actividades continuarán sin muchos cambios, pues únicamente se agregaron a la lista de actividades no esenciales los sectores de fabricación de transporte, minería y construcción. En realidad, sólo Zacatecas, podrá reabrir sus espacios públicos y actividades económicas no esenciales, aunque de forma “reducida”.
Ante este panorama, el Instituto Mexicano del Seguro Social (IMSS) puso en marcha el “Plan de Acción en Salud Mental ante la emergencia por COVID-19”, el cual brindará atención psiquiátrica y psicológica a derechohabientes y trabajadores de la Institución en los 184 hospitales de reconversión del IMSS que atienden pacientes con esta enfermedad.
Infobae.-
31 Mayo 2020 /
Un experto italiano asegura que el coronavirus se está agotando solo
Giuseppe Ramuzzi, director del Instituto Mario Negri de Investigación Farmacológica de Milán, es reconocido por su seriedad y confiabilidad y por no exponerse antes de que las intuiciones de su equipo sean corroboradas por las evidencias experimentales. Por eso sus declaraciones siempre generan difusión en los medios italianos. Esta vez, en entrevista con el Corriere della Sera volvió a asegurar que el coronavirus parece estar apagándose solo. Ya lo había dicho a principios de mayo, pero ahora sumó datos que lo prueban: “Ciñamonos a los hechos. Hemos pasado de 80-120 admisiones al día, todas con grandes dificultades respiratorias, a cero nuevas internaciones para el Covid-19 en los hospitales”.
Según explicó, “la forma en que se manifiesta ha cambiado. Tal vez estamos viendo una reducción de la carga viral. Cuando está muy alta, la enfermedad suele ser grave. Ahora ya no sucede, no como antes, al menos. Hasta el punto de que los estudios italianos sobre las drogas para combatir el virus están en dificultades porque ya no están enfermos”.
“Ahora el virus se detiene en el tracto respiratorio superior, y ya no llega a los alvéolos pulmonares, causando el desastre que hemos visto en los últimos meses. Es probable que esto se deba a una menor carga viral”, detalló.
Cuando se le preguntó la razón para que se agote solo, Remuzzi aseguró que “en algún momento, las epidemias se agotan. Como sucedió con el Sars”. “No sé por qué. Y esa es una respuesta honesta. Nadie lo sabe. Sobre el fin de los virus, vacunas aparte, sólo hay teorías, y ninguna explicación científicamente probada”, agregó.
Sin embargo, advirtió que si bien “el virus mata menos, hay otro tipo de persona enferma, las que están casa con una enfermedad que se ha vuelto persistente e impredecible, alternando los síntomas respiratorios con otros como la fragilidad de los huesos, la pérdida del olfato y el gusto, los estados de fiebre fluctuantes».
Ahora, explica, el desafío de los sistemas de salud será la gestión y el cuidado de toda esta población de personas que no están hospitalizadas pero que no están curadas.
El experto, además aseguró que el testeo masivo no tiene ningún sentido: “El número de pruebas debería limitarse por razones de recursos. Deben utilizarse para fines específicos, como la protección de los trabajadores de la salud, los ancianos y las personas en contacto permanente con el público”.
También, dijo que cerrar las escuelas “fue una medida lógica” pero afirmó que “ahora no hay razón para no abrirlas”.
Sobre medicamentos que se han extendido para tratar el coronavirus, Ramuzzi fue contundente: “No funcionan. Se ha demostrado. El discurso de la hidroxicloroquina se cerró con el estudio de Lancet de 96.000 pacientes que mostró importantes efectos secundarios no sólo en aquellos con ritmo cardíaco anormal”.
Por qué aún se usa, le repreguntaron. “Ciertos hábitos son difíciles de cambiar. Cuando se publica un artículo en la literatura médica, pasan años antes de que sea “digerido”. Entonces, tanto el doctor como el paciente siempre tienen el deseo y la necesidad de probar algo. Y por el momento no hay muchas alternativas. Esto también es una amarga verdad que debe ser reconocida”, respondió.
La estrategia de Miami para detectar la segunda ola de contagios
Miami-Dade está en pleno proceso de reapertura. Si bien mucha gente aún elige estar en sus casas, los comercios y las oficinas ya están operando. Las playas y los hoteles reabrirán el próximo lunes. A excepción de las clases, que no regresarán hasta el próximo año lectivo que comienza en agosto, la idea es de a poco ir regresando a la normalidad.
Pero lógicamente, el mayor miedo en esta reapertura es que haya una segunda ola de contagios masivos. Por más que se respete el distanciamiento social y el uso de máscaras tapabocas, a mayor contacto humano, más posibilidades hay de contagio. En una región en donde hasta ahora ya ha habido 17.168 casos confirmados y 633 muertes a consecuencia del coronavirus (donde el último pico se registró el 9 de abril), una segunda ola pudiera ser devastadora.
Hasta ahora, la decisión de reabrir se ha tomado basada en los datos de casos confirmados de contagio, combinados con los reportes de casos con síntomas relacionados al COVID 19 más el reporte de los hospitales (si operan bajo protocolo de emergencias, cuántas camas disponibles tienen, cuántos respiradores automáticos, etc). Para seguir adelante con la reapertura, que está planteada en fases, o –en su defecto- para dar marcha atrás, los datos son clave. Por eso, hay un nuevo método en el que el condado de Miami-Dade está apostando.
Se trata del análisis de las aguas residuales. Los científicos han determinado que la firma genética del virus puede ser detectada en las heces fecales de los pacientes. Con este dato en mente, los epidemiólogos que están colaborando con las autoridades de Miami-Dade han desarrollado un programa de análisis de aguas cloacales que puede otorgar datos de la presencia del virus en la sociedad antes de que los pacientes empiecen a mostrar síntomas y puedan ser evaluados.
Cada semana el condado envía al laboratorio Biobot Analytics, en Massachusetts, muestras de aguas residuales de tres plantas de tratamiento de aguas negras. Estas muestras se analizan y en base a los rastros del virus encontrados se hace una proyección de cuántas personas pueden estar contagiadas en Miami-Dade. El laboratorio procesa muestras de 40 ciudades a lo largo del país. Las conclusiones las sacan a nivel local epidemiólogos que trabajan en cada una de las regiones al ver los datos entregados por el laboratorio.
“Hasta ahora el método ha sido un gran modo para determinar cuánta gente tiene el virus en el cuerpo. Muchos de ellos nunca entrarán en el conteo oficial porque jamás presentarán síntomas o, sencillamente, porque nunca se harán la prueba”, explicaba la Doctora Aileen Marty, especialista en enfermedades infecciosas de la facultad de medicina Herbert Wertheim de la Universidad Internacional de la Florida y miembro del equipo médico asesor de Miami-Dade.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/L2OOCDMMPJGO3GF63FKMLNY6AI.jpg) Florida registra 17.168 casos confirmados y 633 muertes a consecuencia del coronavirus (EFE)
Florida registra 17.168 casos confirmados y 633 muertes a consecuencia del coronavirus (EFE)
El método se ha utilizado desde el comienzo de la pandemia. De hecho, basado en datos de este estudio es que se cree que Miami-Dade tiene muchos más contagios de los que se cuentan oficialmente. Para el pico del 9 de abril, en base a las aguas residuales el cálculo era que 46.000 personas habían estado en contacto con el COVID 19 (un 2 por ciento de la población total), mientras que oficialmente había 5.745 casos. Pero con miras a una segunda ola de contagios, los datos pueden ser aún más importantes ya que fácilmente pueden indicar si la tendencia está en alza.
Recién se han enviado las primeras muestras desde que comenzara la reapertura. Para mediados de la semana que viene se espera que estén listos los resultados.
Infobae.-
30 Mayo 2020/
Ya hay más de 6 millones de casos de coronavirus en el mundo
Más de 6 millones de casos del nuevo coronavirus fueron declarados oficialmente en el mundo, dos tercios de los cuales en Europa y Estados Unidos, según un recuento de la Universidad de Johns Hopkins.
Al menos se contabilizaron 6.003.762 casos de contagio, incluyendo 367.356 decesos, sobre todo en Europa, el continente más afectado con 2.135.170 casos (177.595 fallecidos), y en Estados Unidos, el país con mayor número de contagios (1.760.740) y de fallecimientos (103.472).
Es en América Latina donde el virus avanza más rápidamente, con un aumento de más de 45.000 casos en las últimas 24 horas, que llevaron el total a 944.695 contagios y 49.230 decesos. Brasil, foco de la pandemia en el subcontinente, se convirtió el sábado en el cuarto país del mundo con más fallecidos, al registrar 28.834 muertos por COVID-19 y desplazar a Francia.
En el gigante sudamericano de 210 millones de habitantes, los contagios aumentaron en 33.274 personas en 24 horas -un nuevo récord diario- y alcanzó un total de 498.444, la segunda cifra más alta del mundo detrás de Estados Unidos, con casi 2 millones de casos.
México sigue detrás con 9.415 decesos para una población de 120 millones, mientras Perú, con 33 millones de habitantes, contabiliza 4.371 muertos.
En total, América Latina superó este sábado las 50.000 muertes, mientras el número de contagios de la enfermedad rozaba el millón de casos, de acuerdo con un balance de la AFP.
Estados Unidos alcanzó la cifra de 1.759.725 casos confirmados de COVID-19 y la de 103.389 fallecidos, de acuerdo con el recuento independiente de la Universidad Johns Hopkins. El estado de Nueva York se mantiene como el gran epicentro del país con 369.660 casos confirmados, una cifra solo por debajo de Rusia y de Brasil.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/KG3CW3BBZXQRCYZZELBLSJEWYM.jpg) Donald Trump REUTERS/Jonathan Ernst
Donald Trump REUTERS/Jonathan Ernst
El viernes, el presidente de los Estados Unidos, Donald Trump, asestó un gran golpe a las finanzas de la Organización Mundial de la Salud, haciendo permanente su decisión de romper los lazos con la agencia y redirigir los fondos de la OMS “a otras necesidades mundiales y urgentes de salud pública mundial”.
El movimiento provocó una violenta reacción violenta. Alemania criticó la decisión como “decepcionante” y un revés para la salud mundial, mientras que Richard Horton, editor de la revista médica The Lancet, dice que es una decisión que refleja “locura y terror”.
“El gobierno de Estados Unidos se ha vuelto deshonesto en un momento de emergencia humanitaria”, tuiteó. Por su parte, la Unión Europea llamó a los Estados Unidos a “reconsiderar” la decisión.
Con información de AFP y EFE
Corea del Sur cierra cientos de escuelas recién abiertas tras nuevos brotes de covid-19
Más de 200 escuelas en Corea del Sur se han visto forzadas a volver a la enseñanza online pocos días después de que el gobierno permitiera el regreso de los estudiantes a las aulas.
La mayoría de las instituciones que cerraron sus puertas otra vez se encuentran en las afueras de la capital, Seúl, que se ha visto afectada por nuevos brotes de coronavirus.
Los estudiantes ingresan de manera ordenada y por turnos al edificio y deben pasar por un detector térmico que, si registra alguna anomalía, obliga a que la temperatura se les tome otra vez individualmente.
El control de la temperatura corporal continúa durante el día, así como el lavado constante de las manos antes de las clases, en el comedor y durante la gimnasia.
Los escritorios están separados por unas láminas, los alumnos deben usar mascarillas permanentemente y mantener una distancia de un metro entre ellos. Una alumna le comentó a la BBC que lo más difícil es no poder abrazar a sus compañeras.

Image captionLas escuelas que continúan abiertas funcionan bajo estrictas normas para evitar el contagio.
Nuevas infecciones
El jueves, Corea del Sur reportó 79 nuevos casos de infección en las últimas 24 horas, la cifra más alta en dos meses.
La corresponsal de la BBC en Seúl dice que el foco de nuevas infecciones preocupa a las autoridades porque se están manifestando en zonas densamente pobladas de la capital.
Funcionarios de la salud las han descrito como una «situación de crisis». La mayoría de las infecciones están vinculadas a un centro de distribución en Bucheon, al occidente de Seúl.
Rastros de covid-19 fueron encontrados en los zapatos y ropas de los trabajadores del centro.
Las autoridades dicen que este fin de semana será un momento crítico para evitar mayor propagacióny han exhortado a que se apliquen más estrictas medidas de distanciamiento social a lo largo de las próximas dos semanas.
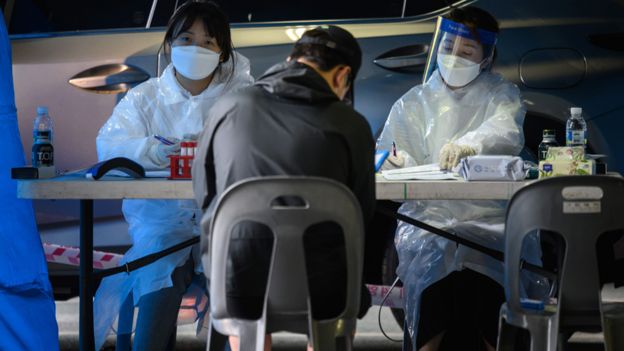 Derechos de autor de la imagenAFP
Derechos de autor de la imagenAFPImage captionLa mayoría de las infecciones están vinculadas a un centro de distribución en Bucheon
Los parques públicos y museos se cerrarán tanto en Seúl como en las ciudades aledañas. También se les está indicando a las empresas a que flexibilicen sus agendas de trabajo y al público en general se le ha vuelto a pedir evitar congregaciones multitudinarias.
Según la corresponsal, el pedido oficial tuvo un tono emotivo: «Obedezcan, por el bien de la educación de nuestros niños».
BBC.-
29 Mayo 2020 /
Un médico venezolano que enfermó de coronavirus describió el calvario que pasan los pacientes en los hospitales del país
Un médico venezolano enfermo de COVID-19 explicó, en condición de anonimato para la cadena NTN24, el las precarias condiciones en las que vive desde que fue recluido en el hospital Coromoto de Maracaibo, institución del estado de Zulia que no cumple con los requisitos básicos para atender a personas que se infectaron con el coronavirus en un país donde también escasean los medicamentos y los insumos médicos.
El profesional explicó que primero fue ingresado a un depósito del hospital donde se desechan camas y colchones que no se usan y, junto a otro infectado, esperó al menos cuatro horas para ser evaluado por una residente que se encontraba de guardia. “Ella nos evaluó, sin tocarnos. Ni nos auscultó ni nada”, recordó.
Contó que el primer día recibió una dosis de hidroxicloroquina y azitromicina pero luego le dijeron que él mismo tendría que comprar los medicamentos para hacer frente al COVID-19 porque en el hospital escaseaban.
También denunció que los militares que custodian el hospital prohibieron el ingreso de la comida que llevan los familiares de los pacientes. “Por lo tanto no han comido. Nadie ha recibido tratamiento”, señaló, y agregó que en el hospital hay personas contagiadas con COVID-19 que han pasado al menos 10 días con la misma mascarilla que trajeron de sus casas ya que faltan insumos.
“Yo cargo con la misma mascarilla desde que llegué ayer por la mañana y no hay cambio de mascarillas aquí. No hay medicamentos, no hay agua en la institución. Y así estamos en esta condición, sin comida, porque no dejan pasar a los familiares para que traigan y porque tenemos que comer lo que nos dan acá. Pero ni siquiera nos han traido comida el día de hoy hasta esta hora”, concluyó su relato.
Humans Right Watch (HRW) y los Centros de Salud Pública y Derechos Humanos de la Universidad Johns Hopkins presentaron el martes pasado un informe en el que reclaman a la comunidad internacional ayuda humanitaria urgente para que Venezuela pueda hacer frente a la pandemia.
Aunque se han registrado oficialmente 10 muertes por el coronavirus, la ONG sostiene que la cifra real debe ser mucho mayor debido a la escasa disponibilidad de pruebas fiables, la falta de transparencia del régimen de Nicolás Maduro e incluso “la persecución contra profesionales de la salud y periodistas que cuestionan la versión oficial”.
“Estamos ante una situación gravísima. La falta de agua en hospitales ya era un enorme problema para el colapsado sistema de salud venezolano antes de la pandemia. Ahora, los médicos no tienen agua para lavarse las manos, que es una de las medidas básicas para prevenir el contagio”, explicó en una videconferencia José Miguel Vivanco, director para las Américas de HRW.
A su juicio, “las autoridades, fieles a lo que se hace en dictadura, se preocupan más por ocultar cifras y perseguir a quienes denuncian la realidad en el país, incluyendo médicos y periodistas, que en contener la pandemia. Lo cierto es que no sabemos cuántos casos hay en realidad, pero sí sabemos que en el contexto que documentamos, es imposible que sean los 1.000 casos que sostienen las autoridades”.
“La vida de muchos venezolanos depende de que el secretario general de la ONU lidere una respuesta humanitaria urgente y a gran escala y de que las democracias preocupadas por Venezuela prioricen presionar a Nicolás Maduro, el principal responsable, para que permita el acceso de esta respuesta humanitaria”, demandó.
Por su parte, la doctora Katheleen Page, profesora de la facultad de Medicina de la Universidad Johns Hopkins, aseguró que “la imposibilidad de Venezuela para hacer frente a la pandemia de la COVID-19 podría provocar que más personas intenten huir del país, lo que desbordaría aún más los sistemas de salud de los países vecinos, poniendo en peligro más ampliamente la salud en la región”.
Con información de EFE
Se confirmó que el COVID-19 también afecta al hígado, además de los pulmones
Una de las incógnitas principales del COVID-19 es hasta qué punto afecta otros órganos y sistemas del cuerpo humano, además de los pulmones y el tracto respiratorio. Hay datos sobre su capacidad para causar caos en el sistema inmunológico y despertar una respuesta inflamatoria excesiva; otros estudios muestran cómo afecta la coagulación de la sangre y genera trombos peligrosos que pueden conducir a accidentes cerebrovasculares.
Y dado que muchos infectados con el nuevo coronavirus llegan a las salas de emergencia con síntomas como vómitos y diarrea, en lugar de síntomas respiratorios o fiebre, y dan positivo en la prueba, otra gran pregunta ha sido si el SARS-CoV-2 puede dañar especialmente el tracto digestivo. Dos nuevas investigaciones han demostrado que sí, y que provoca daño hepático.
Según informó MedPage Today, la gastroenteróloga y hepatóloga Reem Sharaiha, de la Universidad de Cornell y el Hospital NewYork-Presbyterian, dirigió un estudio de casi 1.100 casos de adultos con COVID-19 en la ciudad de Nueva York, que sufrió el mayor impacto por su densidad de habitantes, entre el 4 de marzo y el 9 de abril. Encontró que la tercera parte de las personas hospitalizadas por el coronavirus presentaba al menos un síntoma gastrointestinal y que casi las dos terceras partes tenían afectado el hígado, según indicaban sus niveles de las enzimas transaminasas.
Desde luego, los pacientes con enfermedades hepáticas crónicas tenían más riesgo de sufrir síntomas gastrointestinales, halló el trabajo de Sharaiha; menos obvio resultó encontrar que también las mujeres estaban en mayor peligro que los varones. La diarrea fue el síntoma más común que se registró. Y si bien estos problemas condujeron a una mayor tasa de hospitalización, los pacientes con síntomas leves tendieron a necesitar menos de una internación en cuidados críticos, algo que no sucedió con aquellos que llegaron a la sala de emergencias con daño hepático, que en mayor proporción pasaron a terapia intensiva o sufrieron muerte por causas múltiples.
La otra investigación, publicada en The Lancet, del Hospital Universitario Sun Yat-sen de Cantón, China, sistematizó los resultados de numerosos trabajos publicados entre enero y abril de 2020 en los que se mencionaron problemas gastrointestinales en los pacientes de COVID-19. “Los síntomas generales aparecieron en el 15% de los pacientes y el daño hepático en el 19%«, escribió el autor principal, Ren Mao. “A medida que aumentó la gravedad de la enfermedad, los síntomas digestivos y las lesiones hepáticas se hicieron más pronunciados”.
Pero lo más llamativo del análisis de Mao es que “alrededor del 10% de los pacientes llegaron [al hospital] sólo con síntomas gastrointestinales, sin manifestaciones respiratorias”. Y como se desconocía la asociación entre el virus y el tracto digestivo, “tuvieron retrasos en el diagnóstico de COVID-19” a pesar de que aquellos con síntomas gastrointestinales tienen un mayor riesgo de padecer una enfermedad grave o crítica y de desarrollar un síndrome de dificultad respiratoria aguda».
A medida que siguen apareciendo datos sobre las manifestaciones del COVID-19 «es importante comprender los factores de riesgo que llevan a malos resultados clínicos, como el daño hepático”, sintetizó MedPage Today la importancia del análisis de Sharaiha. “Aunque los síntomas respiratorios son los más frecuentes, también es importante reconocer que los síntomas gastrointestinales son comunes y se deben considerar como una razón para hacer un test a los pacientes”.
En cifras porcentuales, el estudio publicado en la revista académica Gastroenterology reveló que el 22% de los 1.059 pacientes llegó con diarrea, el 7% con dolor abdominal, el 16% con náuseas y el 9% con vómitos. El 33% de ellos presentaba al menos un problema gastrointestinal y el 62% mostraba valores alterados en los indicadores de laboratorio sobre el funcionamiento del hígado. “La edad avanzada sólo se asoció de manera significativa con una tasa mayor de anormalidad hepática”, escribió la autora, no así con otros síntomas.
En una entrevista para MedPage Today, Sharaiha contó que, por su especialidad, comenzó a seguir la investigación sobre problemas gastrointestinales asociados al COVID-19 desde que la pandemia surgió en China. Pero a medida que el epicentro de desplazó a Europa, los estudios menguaron. Por eso decidió hacer esta pesquisa de gran escala, en dos hospitales de Nueva York: “Teníamos la ventaja de saber qué síntomas buscar, y cuando alcanzamos nuestro pico de COVID-19 en la ciudad había suficientes pacientes para informar sobre las manifestaciones gastrointestinales y sus implicaciones clínicas de manera significativa”.
Uno de esos síntomas se había destacado por su rareza: algunos infectados por el SARS-CoV-2 perdían el olfato, y por eso también se les afectaba el sentido del gusto. Otro, también infrecuente pero estadísticamente significativo, fue la anorexia.
“En otras investigaciones anteriores —dijo la experta— la presencia y la gravedad de los síntomas digestivos desde el comienzo se correlacionaron con un empeoramiento del cuadro. En nuestro estudio, los pacientes afectados mostraron más probabilidades de ser ingresados al hospital. Eso pudo haber sido por su deshidratación o porque no supiéramos cómo pronosticar qué pasaría con aquellos que tenían diarrea”.
—¿Se ha especulado sobre cómo este virus podría atacar directamente el tracto digestivo? —preguntó MedPage Today.
—Se cree que el SARS-CoV-2 tiene afinidad con el receptor de la enzima convertidora de angiotensina (ECA2), que potencialmente le permite la entrada en las células.
El virus usa su proteína de punta (esa suerte de cobertura de espinas que le da el nombre de corona) para pegarse a esta proteína de la superficie de muchas células, entre ellas las del íleon (el tramo final del intestino delgado), los conductos de la vesícula biliar y el esófago, enumeró Sharaiha. La misma hipótesis guió el texto de Mao.
El análisis realizado en China tomó primero 35 estudios en los que participaron 6.686 pacientes de COVID-19, y en 29 de esos documentos se halló que en el momento del diagnóstico los pacientes tenían diarrea, náuseas, vómitos o pérdida del apetito, en un 15% en promedio. La segunda parte, hecha sobre 12 estudios en los que participaron 1.267 pacientes, mostró que el 19% de los análisis de sangre que se les realizaron mostraron anormalidades en las funciones del hígado.
En general, los pacientes con síntomas más graves del coronavirus también mostraron una tasa mayor de daño hepático en comparación con los que sufrieron una forma más suave del COVID-19. Mao estableció que el problema tenía una injerencia similar en los niños que en los adultos infectados.
“Nuestro estudio mostró que los síntomas digestivos y el daño hepático no son infrecuentes en los pacientes de COVID-19”, escribió el gastroenterólogo de Cantón, y aconsejó “prestar mayor atención al cuidado de este grupo singular de enfermos”.
Estudios hallan que cáncer y COVID-19 son mezcla peligrosa
Nueva investigación publicada el jueves mostró lo peligroso que es el nuevo coronavirus para los pacientes de cáncer en tratamiento y en remisión: Aquellos que desarrollaron la enfermedad COVID-19 tuvieron muchas más probabilidades de fallecer dentro de un mes que las personas sin cáncer que contrajeron el nuevo coronavirus, de acuerdo con dos estudios.
Son los estudios más grandes de personas con ambas enfermedades en Estados Unidos, Gran Bretaña, España y Canadá. En uno de los estudios, la mitad de los 928 enfermos de cáncer en tratamiento y en remisión contagiados con COVID-19 fueron hospitalizados y 13% falleció. Es una cantidad mucho mayor respecto a las tasas que se han reportado en la población en general.
Los resultados fueron publicados en la revista The Lancet y serán objeto de discusión este fin de semana en una conferencia de la Sociedad Estadounidense de Oncología Clínica que se llevará a cabo a causa de la pandemia.
Un segundo estudio publicado en The Lancet y elaborado por investigadores en Inglaterra, con 800 pacientes con COVID-19 y varios tipos de cáncer, encontró una tasa de mortalidad más alta: 28%. El riesgo aumentó con la edad y otros problemas de salud, como hipertensión.
Los estudios tienen grandes implicaciones: Más de 1,6 millones de personas son diagnosticadas con cáncer en Estados Unidos cada año, varios millones de estadounidenses están en tratamiento y alrededor de 20 millones son sobrevivientes de cáncer.
El médico Jeremy Warner, un científico de datos de la Universidad de Vanderbilt que estuvo a cargo del estudio más amplio, dijo que los resultados muestran la prudencia de las medidas que muchos hospitales han implementado para demorar o modificar la atención para muchos pacientes de cáncer, y la necesidad de que las personas tratadas anteriormente sean más cuidadosas ahora.
“Si no tienen COVID-19, es mejor que hagan todo lo que puedan para evitar contagiarse”, comentó.
Para Luciano Orsini, eso significó posponer su cirugía en el Centro para Cáncer Fox Chase de Filadelfia por aproximadamente un mes para evitar someterse a ella cuando aumentaban los casos de coronavirus allí. Orsini perdió un riñón a causa del cáncer el año pasado y estaba ansioso de esta operación para extirpar los tumores en el que le queda. Le realizaron una prueba de COVID-19 varias veces, incluida la noche previa a su operación el 29 de abril.
“Fue un poco desalentador” tener que esperar, comentó. “Constantemente revisaba el reloj».
Actualmente se recupera en su casa de Sicklerville, Nueva Jersey, y dio negativo al coronavirus la semana pasada.
“La pandemia plantea enormes exigencias al sistema de atención al cáncer” y los “estudios nuevos muestran buenas razones para preocuparnos”, dijo el médico Howard Burris, quien es presidente de la sociedad de cáncer y dirige el Instituto de Investigación Sarah Cannon en Nashville, Tennessee.
“Tratamos de minimizar las visitas a la clínica” y les pedimos a pacientes de cáncer de edad avanzada y a aquellos con problemas en los pulmones “que estén más atentos, aislados, se queden en casa y que tengan cuidado con sus familiares”, señaló Burris.
Casi la mitad de los pacientes que participaron en el estudio de Warner recibían tratamiento contra cáncer cuando fueron diagnosticados con COVID-19. Los otros ya habían completado su tratamiento, no lo habían iniciado, habían estado bajo observación o habían tenido cáncer. Los investigadores incluyeron todos estos grupos debido a que algunos tratamientos de cáncer pueden afectar los pulmones o el sistema inmunológico años después y repercuten en la probabilidad de sobrevivir al coronavirus, explicó.
Los hombres tuvieron peores resultados: 17% de ellos falleció por 9% de las mujeres. Eso podría deberse a que el cáncer de mama fue el tipo de tumor más común en este grupo y las mujeres que lo padecen tienden a ser más jóvenes y con menos problemas de salud en comparación con varios tipos de cáncer que se observan en los hombres y que generalmente se diagnostican en edades más avanzadas. Fumar también es más común entre los hombres.
El riesgo de muerte también parecía ser más alto en pacientes que tomaban el medicamento contra la malaria hidroxicloroquina más el antibiótico azitromicina, pero esto pudo deberse a que pacientes más enfermos recibieron los fármacos. De los 928 participantes, 89 tomó hidroxicloroquina y 181 la combinación.
La tasa de mortalidad en pacientes que recibieron ambos fármacos fue de 25%, aproximadamente el doble del 13% para el grupo en conjunto, dijo Warner.
“No sabemos si esto es causa y efecto”, y estudios como este no pueden probar ese vínculo, puntualizó. El uso de la hidroxicloroquina sola no se relacionó con un riesgo significativamente mayor de muerte, pero hubo menos pacientes que lo tomaron de esta manera. Actualmente, el estudio tiene más de 2.000 pacientes inscritos y el siguiente análisis revisará si las tendencias siguen siendo las mismas, dijo Warner.
Sólo dos de los 270 tomaron los medicamentos como parte de un ensayo clínico, algo que “me llamó la atención” debido a los posibles efectos secundarios, comentó Warner. A menos que los pacientes de cáncer estén en uno de los estudios cuidadosamente diseñados que están probando la hidroxicloroquina, “no tomen ese medicamento” por cuenta propia, aconsejó.
Fuente: AP
28 Marzo 2020 /
«Pandemia del hambre”: la inseguridad alimentaria causada por el coronavirus golpeará a 14 millones de personas en América Latina
Al menos 14 millones de personas podrían pasar hambre en América Latina debido a la creciente pandemia del coronavirus, que recluye a la gente en su casa, destruye puestos de trabajo y lastra a la economía, según advirtió el Programa Mundial de Alimentos de Naciones Unidas.
Nuevas previsiones publicadas el miércoles por la noche incluían un brusco aumento en la inseguridad alimentaria. Mientras que en 2019 afectó a 3,4 millones de personas, el número podría ser más de cuatro veces mayor este año en una de las regiones más vulnerables del mundo.
“Estamos entrando una fase muy complicada”, dijo Miguel Barreto, director regional del PMA para América Latina y el Caribe. “Es lo que nosotros hemos llamado la pandemia del hambre”.
En toda la región ya se ve la sombra del hambre. Ciudadanos desesperados incumplen las cuarentenas para salir en busca de dinero y alimento, o cuelgan banderas rojas y blancas desde sus casas para pedir ayuda. Muchos de los hambrientos son trabajadores informales que forman una parte considerable de la fuerza de trabajo latinoamericana, mientras que otros han caído ahora en la pobreza tras perder sus empleos en medio de una crisis económica histórica.
Es probable que el número de personas que pasan hambre sea mayor al estimado por la ONU, que sólo contabiliza las cifras de los 11 países donde opera. Por ejemplo, el cálculo no incluye a Venezuela, donde una de cada tres personas pasó hambre el año pasado, según el estudio de la agencia alimentaria en 2019.
La pandemia de COVID-19 está castigando a América Latina.Brasil ya es el segundo país del mundo con más infectados, por detrás de Estados Unidos, y las cifras van subiendo en Perú, Chile, México y otros lugares, aumentando la presión sobre los hospitales y las poblaciones pobres tanto en zonas rurales como urbanas.
El director ejecutivo de la agencia alimentaria de la ONU, David Beasley, advirtió en abril de que 130 millones de personas podrían verse“empujadas al borde de la inanición” en todo el mundo para finales de 2020. Las nuevas previsiones para América Latina indican que la región se vería especialmente afectada.
En Haití, el hambre podría llegar a más del doble de personas que ahora, pasando de 700.000 a 1,6 millones de afectados. También se espera que la desnutrición se dispare entre los cientos de miles de emigrantes venezolanos que viven en países andinos, así como entre los habitantes de países centroamericanos que ya sufrían una grave sequía.
El impacto de ese brusco aumento podría tener implicaciones a largo plazo, desde altos niveles de malnutrición infantil crónica a problemas de seguridad. El PMA pidió a las naciones que amplíen su red de protección social a personas que de forma tradicional no podían optar a recibir ayuda.
Muchos gobiernos y organizaciones internacionales han tomado medidas, proporcionando transferencias de efectivo y entregas de comida, pero enfrentan complicaciones logísticas y económicas.
Activistas locales como Cristian Perea en Cali, Colombia, dicen que los esfuerzos del gobierno sólo alcanzan a una parte de los necesitados. Hace poco salió a repartir cajas con fruta, arroz, verduras y azúcar a familias que no tienen nada, y se encontró con un niño de 9 años que sólo había tomado un vaso de agua en el último día.
“Se veía que estaba pasando necesidad”, dijo Perea.
Se espera que la economía en América Latina y el Caribe se contraiga un 5,3% este año, posiblemente un descenso más brusco que durante la Gran Depresión. Esta crisis llega tras siete años de bajo crecimiento, con una media por debajo del 0,5%.
“Podemos entrar en otra década perdida», dijo Alicia Bárcena jefa de la rama regional económica de la ONU, refiriéndose a la crisis en la década de 1980. América Latina tardó 25 años en recuperar la renta per capita de 1979.
Las economías latinoamericanas están en una situación complicada porque no pueden pedir dinero prestado tan fácilmente como los estados europeos. Están haciendo dolorosos recortes de presupuesto, despidiendo, cerrando embajadas y reduciendo la jornada de los funcionarios públicos.
“Los gobiernos latinoamericanos difícilmente tienen los recursos para financiar sus niveles actuales de gasto”, dijo Sergio Guzmán, director de Colombia Risk Analysis.
Alimenta la Solidaridad, una organización benéfica que gestiona 214 comedores sociales por toda Venezuela, ha visto crecer la demanda desde que entró en vigor la cuarentena nacional a mediados de marzo. El grupo suele servir 14.500 comidas diarias a niños. Ahora, otros 5.300 niños y niñas están en una lista de espera con la esperanza de conseguir comida, pero los suministros son limitados.
“Me duele mucho esta situación”, dijo Roberto Patiño, director de la organización.
En toda la región, se espera que casi 30 millones de personas más se vean en “situaciones de pobreza” y otros 16 millones en pobreza extrema, según las estimaciones de Naciones Unidas.
Entre los nuevos pobres hay gente como Yadira Montenegro, de 38 años. Tiene tres hijos y vive en Bogotá. Hace poco perdió su empleo como guarda de seguridad, y ahora sólo come una vez al día. Su comida suele consistir en sopa de patata o arroz con un huevo frito encima.
Hace dos meses que no ha podido pagar los 173 dólares de arrendamiento para la vivienda familiar. Todos los miembros de la familia recibieron una transferencia de 13 dólares en efectivo, pero eso no duró mucho, señaló.
En Haití, Lebien dijo que se siente a la deriva al no poder mantener a su familia, especialmente cuando sus dos hijas le dicen que tienen hambre.
“Vamos a morirnos de hambre por esta enfermedad”, dijo.
(Por CHRISTINE ARMARIO, AP)
Cruz Roja reporta 208 ataques a sanitarios por la pandemia
Cruz Roja ha documentado 208 ataques relacionados con el COVID-19 contra instalaciones y personal sanitario. Las agresiones, registradas en 13 países desde marzo, contrastan con los aplausos y vítores ofrecidos en gratitud por su trabajo en muchos países.
El personal sanitario está sufriendo agresiones y abusos, y hay ataques contra los sistemas de salud cuando son más necesarios, dijo el miércoles el presidente del Comité Internacional de Cruz Roja, Peter Maurer.
“La crisis del COVID-19 amenaza rápidamente con convertirse en una crisis de protección”, dijo al Consejo de Seguridad de Naciones Unidas.
El CICR reunió datos de 13 países en los que opera en Oriente Medio, la región Asia-Pacífico, las américas y África, y “probablemente los datos reales son mucho mayores de lo que calculamos”, explicó Maurer a la prensa.
Los incidentes iban desde amenazas verbales a incendios provocados en instalaciones que al parecer alojaban a pacientes de COVID-19.
El 23% de los incidentes incluyó agresiones físicas, el 20% estaba relacionado con discriminación contra personal sanitario y el resto incluía la omisión deliberada de asistencia, insultos y amenazas, así como incumplimiento de las medidas de protección para el personal sanitario.
Maurer dijo estar afectado por la discrepancia con el apoyo abrumador al personal “aunque en realidad lo que vemos es que siguiendo una cuestión extremadamente delicada y sensible en la que los ataques (…) la violencia, todo el abanico de actitudes adversas es visible o detectable, lo que requiere nuestra respuesta”.
El CICR y una docena de organizaciones que representan a millones de médicos, enfermeras y trabajadores de salud emitieron un comunicado el miércoles describiendo como “alentadoras» las recientes muestras de apoyo público a los que combaten el brote de COVID-19. Sin embargo, señalaron, “por desgracia, la triste realidad es que desde hace mucho tiempo, el personal sanitario se ha visto sujeto a muchas formas estremecedoras de violencia”.
Las organizaciones mencionaron el acoso, estigmatización, violencia física y asesinato de profesionales sanitarios y las personas a las que atendían, así como los 208 incidentes reportados por el CICR desde el inicio de la pandemia.
“Instamos a los gobiernos, comunidades y portadores de armas que respeten y protejan a la sanidad en todo momento, y contribuyan a crear un entorno de protección en el que pueda ofrecerse atención médica de forma segura”, afirmaron. Entre los grupos firmantes estaba el Consejo Internacional de Enfermeras, la Federación Internacional de Hospitales y Médicos por los Derechos Humanos.
El secretario general de Naciones Unidas, Antonio Guterres, también habló en la reunión del consejo sobre la protección de civiles en conflictos armados, señalando que mientras la pandemia “sigue avanzando, causando un enorme sufrimiento humano y una presión adicional sobre los sistemas de salud”, las personas que ya estaban afectadas por años de combates son “especialmente vulnerables”.
También lamentó que el apoyo a su petición el 23 de marzo de declarar un alto el fuego global para combatir la pandemia no se haya traducido en “acciones concretas”.
“En algunos casos, la pandemia podría incluso crear incentivos para los bandos enfrentados para aprovechar su ventaja, o atacar con dureza mientras la atención internacional se centra en otro sitio”, dijo. “Ambas situaciones podrían llevar a aumentos de la violencia. Y los civiles siempre pagan el precio”.
Guterres señaló a Libia, donde la misión de Naciones Unidas documentó al menos 58 civiles muertos y 190 heridos entre el 1 de abril y el 18 de mayo.
En un momento en el que el acceso a servicios y seguridad también se ve mermado, Guterres dijo también que algunos líderes están aprovechando la pandemia para imponer medidas restrictivas y “se ha hecho aún más difícil proteger a los más vulnerables” y “esto es especialmente cierto en zonas de conflicto, donde los civiles ya estaban expuestos a riesgos significativos”.
Fuente: AP
27 Mayo 2020 /
Francia prohibió la hidroxicloroquina para los pacientes con coronavirus
El Gobierno francés prohibió oficialmente el uso de la hidroxicloroquina para tratar la COVID-19en los hospitales, después de que dos organismos encargados de velar por la salud pública en el país se declararan contrarios a su uso.
Desde finales de marzo la hidroxicloroquina, derivado de la cloroquina, un medicamento contra el paludismo, se utilizaba, a título excepcional, en los hospitales franceses para tratar casos graves del nuevo coronavirus. Su uso en ensayos clínicos sigue estando autorizado.
El presidente Donald Trump y el Gobierno brasileño de Jair Bolsonaro han defendido el uso de este medicamento para tratar la COVID-19. Trump y el salvadoreño Nayib Bukele han admitido que toman el fármaco, aun sin presentar síntomas de la enfermedad, de manera preventiva.
Pero un amplio estudio publicado la semana pasada en la revista médica The Lancet subrayó la ineficacia de este fármaco y destacó que tomarlo aumenta el riesgo de morir para los enfermos del nuevo coronavirus.
El Gobierno francés decidió prohibir la hidroxicloroquina después de que el Alto Consejo de Salud Pública desaconsejara el martes su uso, al margen de ensayos clínicos.
“Ya sea en las consultas o en el hospital, esta molécula no debe recetarse a pacientes aquejados de la COVID-19”, afirmó el ministerio de Sanidad, después que que se publicara el decreto de prohibición en el Diario Oficial.
La hidroxicloroquina, recetada generalmente para enfermedades autoinmunes, como el lupus, es uno de los medicamentos probados en ensayos clínicos desde el inicio de la epidemia en todo el mundo.
Pero a la luz del estudio publicado en la revista The Lancet, la Organización Mundial de la Salud (OMS) decidió suspender el lunes temporalmente los ensayos clínicos con hidroxicloroquina en varios países. “Tras leer la publicación, decidimos, a la luz de estas dudas, ser cautos y suspender temporalmente la afiliación a este medicamento”, explicó la jefa de científicos de la OMS, Soumya Swaminathan Chief Scientist.
El martes, el Gobierno de Panamá tomó la misma decisión, retirando al fármaco de los protocolos de atención médica, porque presentan contradicciones “asociadas a arritmias cardíacas”.
(Con información de AFP y EFE)
Trombos vinculados a COVID-19, una amenaza desconcertante
Primero tuvo fiebre, fuertes sudoraciones y dolores musculares. Casi un mes después, un extraño adormecimiento en el lado derecho del cuerpo.
Darlene Gildersleeve pensó que se había recuperado de COVID-19. Los médicos le dijeron que sólo necesitaba reposo. Durante varios días nadie sospechó que el agravamiento de sus síntomas estaba relacionado, hasta que en una videoconferencia, el 4 de mayo, su médico advirtió que arrastraba las palabras y consultó a un especialista.
“Usted ha sufrido dos embolias”, le dijo un neurólogo a Gildersleeve en un hospital. La mujer de Hopkinton, Nueva Hampshire, tiene sólo 43 años.
Los trombos, que pueden causar embolias cerebrales, ataques cardiacos y peligrosas obstrucciones arteriales en piernas y pulmones, son encontrados cada vez más seguido en pacientes con COVID-19, entre ellos algunos niños. Incluso se han detectado trombos diminutos que pueden dañar tejidos de cualquier parte del cuerpo en pacientes hospitalizados y en las autopsias, trastocando la comprensión que tenían los médicos de lo que alguna vez fue considerada principalmente una infección respiratoria.
“Debo ser humilde y decir que no sé qué está sucediendo ahí, pero vaya que necesitamos averiguarlo porque, a menos que sepas cuál es el mecanismo patogénico (causante de la enfermedad), va a ser difícil intervenir”, declaró el doctor Anthony Fauci, el principal experto de Estados Unidos en enfermedades infecciosas, durante una entrevista el mes pasado con una publicación médica.
Los médicos y los científicos de docenas de hospitales y universidades en todo el mundo están buscando respuestas al tiempo que intentan determinar el riesgo de un paciente a sufrir trombos y prueban medicamentos para tratarlos o prevenirlos.
Gildersleeve dijo que las autoridades de salud “necesitan alertar con urgencia sobre las embolias” y el coronavirus. Desconocer el posible vínculo “me hizo dudar” cuando los síntomas se presentaron, agregó.
Otras afecciones como obesidad y diabetes, que convierten a las personas con COVID-19 en pacientes vulnerables a complicaciones severas, pueden aumentar el riesgo de sufrir trombos. Sin embargo, muchas autoridades creen que existe una relación entre la manera como ataca el virus y la manera como reacciona el organismo.
“El COVID-19 es la enfermedad más trombótica (causante de coágulos de sangre (o trombos) dentro del organismo) que hayamos visto en nuestras vidas”, dijo el doctor Alex Spyropoulos, especialista en trombosis y profesor en los Institutos Feinstein de Investigación Médica en Manhasset, Nueva York.
También se han advertido trombos en infecciones con otros coronavirus, como el SARS, pero a una escala mucho menor, dijo.
Fuente: AP
26 Mayo 2020 /
Por qué Sudamérica es el nuevo epicentro de la pandemia de coronavirus?
Sudamérica se convirtió en el nuevo epicentro de la pandemia de coronavirus. En las últimas semanas, los casos positivos de Covid-19 se dispararon en la región y países como Chile, Perú, Brasil, Bolivia, Colombia y Argentina son una muestra de ello. También se puede tomar a Ecuador entre los que están en alza (ver cuadro aparte debajo), mientras que siempre hay que apartar el caso Venezuela, cuyos datos oficiales son escasos.
Chile alcanzó el primer lugar de casos positivos por millón de habitantes. Tomando de referencia el gráfico elaborado por Our World in Data, el país gobernado por Sebastián Piñera ya supera a Estados Unidos, Italia y España, entre otros, con 166,76 casos por millón de personas.
Siguiendo ese parámetro, Perú se ubica en segundo lugar en la región, con 122,03 casos; y Brasil tercero, con 72,03. Recién después de estos tres países sudamericanos aparece Estados Unidos, con 66,8 casos por cada millón de personas. El Reino Unido lo sigue con 37,37, con una clara tendencia a la baja.
Los otros países sudamericanos que siguen con la curva en alza son Ecuador, un tema particular que se detalla en un cuadro aparte más abajo, Bolivia, con 22,21 casos por millón de personas; Colombia, con 13,09; y Argentina, con 13,5. A la baja, quedan España, también con 13,5; e Italia, con 11,6.
Lo que demuestran estos datos es que Sudamérica está atravesando el pico de la pandemia, algo por lo que ya pasó España, Italia y el Reino Unido, entre otros.
Un párrafo aparte merece la situación de Ecuador, país cuyos datos que han provisto sus autoridades son muy irregulares pero que sin dudas es uno de los más afectados por el coronavirus en Sudamérica. De acuerdo a un balance establecido a las 12:00 GMT de este martes, el país registra 37.355 casos confirmados y 3.203 muertos.
En este momento, Ecuador tiene 35,37 casos por millón de habitantes pero su curva es muy irregular debido a lo señalado anteriormente.
El caso de Brasil
El gigante sudamericano confirmó 807 nuevas muertes por coronavirus en las últimas 24 horas, con lo que el total de fallecidos llega a 23.473, mientras que los casos ascienden ahora a 374.898, según informó el Ministerio de Salud en su más reciente reporte.
En el mismo periodo, el país sumó 11.687 nuevas infecciones, por lo que se mantuvo como el segundo del mundo con más casos, por detrás solamente de Estados Unidos, que tiene unos 1,6 millones de casos confirmados de COVID-19.
La región sureste de Brasil, la más poblada, sigue como epicentro de la pandemia en el país, con 140.250 casos y 11.020 decesos, de los que el estado de San Pablo, donde viven unas 46 millones de personas, concentra casi 85.000 del total de infectados y 6.220 fallecidos.
Le sigue Río de Janeiro, con unos 40.000 casos y más de 4.000 muertos, lo que no impidió a que varias ciudades fluminenses iniciaran en los últimos días una reapertura gradual de sus actividades.
En esa región, la situación más crítica está en los estados de Ceará, con 2.493 fallecidos y donde algunas ciudades como la capital Fortaleza se encuentran bajo el confinamiento absoluto, y Pernambuco, que tiene 2.248 decesos.
Igualmente preocupa el escenario de Maranhao, que tiene 784 decesos y más de 22.000 casos de coronavirus y donde el Gobierno regional anunció un proceso “gradual y con seguridad” de liberación de las actividades económicas en el estado a partir de este lunes, tras tres semanas del llamado “lockdown”.
Ya en el norte del país, el amazónico Pará, que también recién ha salido del confinamiento masivo, encabeza la lista de estados con más muertes (2.372), mientras que el vecino Amazonas, cuyo sistema funerario empieza a recuperarse tras el colapso de hace unas semanas, registra 1.781 fallecidos.
Infobae.-
Investigadores israelíes anunciaron un tratamiento efectivo contra el coronavirus como prevención o en los primeros tramos de la enfermedad
Un estudio realizado por el Instituto de Investigaciones Biológicas de Israel indicó que dos medicamentos diseñados para tratar la enfermedad de Gaucher, un raro mal genético, mostraron eficacia contra el coronavirus y también pueden ser efectivos ante otros posibles brotes de distintas cepas.
Los científicos, abocados a la lucha por identificar tratamientos efectivos contra la pandemia, utilizaron dos compuestos: un análogo del medicamento Cerdelga, que ya está aprobado por la Agencia de Medicamentos y Alimentación (FDA, de EEUU), y otro análogo de un segundo medicamento que está “en etapas avanzadas del proceso de aprobación”.
Según el estudio, todavía pendiente de revisión por pares científicos, el tratamiento antiviral logró una significativa reducción de la capacidad de replicación del SARS-CoV-2 y la destrucción de las células infectadas. Así, la fórmula podría ser efectiva de manera preventiva o en las primeras etapas de contagio, ya que prevendría un mayor daño celular tras un contagio.
Compañía de EEUU prueba vacuna para COVID-19 en Australia
Una compañía estadounidense de biotecnología comenzó el martes a inyectar una vacuna contra el coronavirus en Australia, con la esperanza de tenerla lista para uso generalizado este año.
En la primera fase del ensayo, 131 voluntarios probarán la seguridad de la vacuna y buscarán los primeros indicios de su efectividad, informó el médico Gregory Glenn, principal investigador de la compañía Novavax.
Alrededor de una decena de vacunas experimentales se encuentran en la fase inicial de pruebas o se disponen a iniciarlas, principalmente en China, Estados Unidos y Europa. De momento no está claro si alguna de las candidatas al final demostrará ser segura y efectiva, pero muchas vacunas funcionan en distintas formas, y son fabricadas con diferentes tecnologías, aumentando las probabilidades de que al menos una tenga éxito.
“Estamos haciendo dosis y la vacuna al mismo tiempo previendo que podremos demostrar que está funcionando y que podremos empezar a distribuirla para finales del año”, dijo Glenn durante una conferencia de prensa virtual en Melbourne desde la sede de Novavax en Maryland.
Las pruebas en animales afirmaron que la vacuna es efectiva con pequeñas dosis. Novavax podría fabricar por lo menos 100 millones de dosis este año y 1.500 millones en 2021, informó Glenn.
Añadió que desde marzo, la producción de la vacuna, llamada NVX-CoV2373, se intensificó luego de una inversión de 388 millones de dólares por parte de la Coalición para la Innovación en la Preparación de Epidemias, con sede en Noruega.
Se tiene previsto que los resultados de la primera fase de los ensayos clínicos en Melbourne y Brisbane se den a conocer en julio, dijo Novavax. Después de eso, miles de candidatos de varios países se involucrarían en la segunda fase.
El ensayo comenzó con seis voluntarios que fueron inyectados con la potencial vacuna en Melbourne el martes, dijo Paul Griffin, experto en enfermedades infecciosas para el colaborador australiano Nucleus Network.
La mayor parte de las vacunas experimentales en proceso tienen el objetivo de entrenar al sistema inmunológico a reconocer las proteínas espiga que se extienden desde la superficie del coronavirus, aprestando al cuerpo a reaccionar si llegara a estar expuesto al virus real. Algunas de las candidatas están hechas utilizando sólo el código genético para esa proteína, y otras se valen de un virus inocuo para proporcionar la información. Algunos de los otros proyectos de vacuna siguen el estilo tradicional, utilizando virus muertos completos.
Novavax agrega una nueva clase a esa lista, conocida como vacuna recombinante. La compañía utilizó ingeniería genética para cultivar copias inocuas de la proteína del coronavirus en células de insectos en un laboratorio. Los científicos extrajeron y purificaron la proteína, y la empacaron en nanopartículas del tamaño del virus.
“La manera como hacemos una vacuna es que nunca tocamos el virus”, le dijo Novavax a The Associated Press el mes pasado, pero a fin de cuentas, “para el sistema inmunológico tiene el mismo aspecto que un virus”.
Fuente: AP
25 Mayo 2020 /
Japón levanta por completo el estado de emergencia
El primer ministro de Japón, Shinzo Abe, levantó el lunes el estado de emerencia en Tokio y otras cuatro zonas donde aún estaba vigente, poniendo fin a las restricciones en todo el país.
Los expertos de un comité nombrado por el gobierno aprobaron el levantamiento de la situación de emergencia en Tokio, las prefecturas vecinas de Kanagawa, Chiba y Saitama, así como en Hokkaido, al norte, que seguían en situación de emergencia después de que se suspendiera en la mayor parte de Japón este mes.
Abe señaló que el cambio no suponía el final del brote. El objetivo, indicó, es equilibrar las medidas preventivas y la economía hasta que haya vacunas y medicamentos eficaces disponibles.
Con unos 16.600 casos confirmados y unas 850 muertes, Japón ha evitado por ahora los grandes brotes registrados en Estados Unidos y Europa, pese a imponer restricciones más suaves.
Pero la tercera economía más grande del mundo ha entrado en recesión, y el descontento con la gestión que ha hecho Abe de la crisis ha hundido su índice de popularidad. Sondeos recientes muestran que el apoyo del público a su gabinete ha caído por debajo del 30%, el nivel más bajo desde que regresó al cargo en diciembre de 2012.
Abe declaró el estado de emergencia el 7 de abril en varias partes de Japón, incluido Tokio, la amplió a todo el país ese mes y después la extendió hasta finales de mayo.
Durante el estado de emergencia se pidió a la gente que permaneciera en casa y se solicitó a los negocios no esenciales que cerrasen o redujeran su actividad, aunque no había imposiciones. Desde el 14 de mayo, cuando se levantaron las medidas en casi todo el país, más ente ha salido de casa y las tiendas han ido reabriendo.
Datos recientes apunten a que la tasa de infección ha bajado lo suficiente, y la presión sobre el sistema de salud ha remitido como para permitir la reanudación de la actividad económica y social, según el ministro de Economía, Yasutoshi Nishimura. Tokio, Kanagawa y Hokkaido, donde el número de infecciones sigue fluctuando, necesitan supervisión estrecha, advirtió.
Los grandes al almacenes Matsuya, un establecimiento emblemático del lujoso distrito comercial de Ginza, en Tokio, volvió a abrir sus puertas. El personal de ventas, con escudos faciales, recibía a los clientes con reverencias pero sin saludos verbales, siguiendo sus nuevos protocolos.
Las prefecturas tienen competencias para imponer sus propias medidas. La gobernadora de Tokio, Yuriko Koike, dijo la semana pasada que la capital reabriría en tres fases, empezando por escuelas, bibliotecas, museos y ampliación de horario en los restaurantes. Seguirían teatros, instalaciones deportivas y otros establecimientos comerciales, y en último lugar reabrirían los clubes nocturnos, karaokes y locales de música en vivo.
Fuente: AP
24 Mayo 2020 /
EE.UU. mantiene liderazgo de infecciones por COVID, preocupan áreas metropolitanas

Estados Unidos continúa siendo el epicentro del contagio de la COVID-19 con 1,6 millones de casos. Rusia ocupa el segundo lugar con casi 336,000 infecciones, seguida de cerca por Brasil con casi 331,000 casos.
Del total nacional, el estado de Nueva York continúa siendo el más afectado, con 356.458 casos confirmados y 28.732 muertes, cifras parecidas a las de estados como Francia o Italia. Solo en la ciudad de Nueva York han muerto 21.003 personas a causa de la enfermedad.
En nivel de afectación le siguen Nueva Jersey, con 151.558 contagios y 10.843 fallecidos, el estado de Illinois, con 102.688 contagios y 4.607 muertes y Massachusetts, con 90.084 casos y 6.148 muertes.
50 estados de la unión ya han empezado a levantar restricciones, pero en algunos lugares las tasas de contagio siguen siendo altas, como por ejemplo en las áreas metropolitanas de Washington DC, Baltimore, Los Ángeles, Chicago y Minneapolis.
La Dra. Deborah Birx, miembro del grupo de trabajo sobre coronavirus de la Casa Blanca, dijo el viernes en una conferencia de de prensa que los condados de Montgomery y Prince George, así como Washington y el norte de Virginia, tienen la tasa de retorno de prueba de coronavirus positiva más alta del país.
«Tenemos inquietudes sobre dónde las ciudades han permanecido cerradas y las áreas metropolitanas que han permanecido cerradas pero que aún tienen una gran cantidad de casos persistentes», dijo Birx, a los periodistas.
Según informó el New York Times, la Dr. Birx destacó el área de Washington, que incluye el distrito, así como partes de Maryland y Virginia, y dijo que lideró al país en el porcentaje de resultados de pruebas positivas, una medida diferente del total de casos de coronavirus.
El Instituto de Métricas y Evaluaciones de Salud de la Universidad de Washington, calcula que para comienzos de agosto la crisis habrá dejado más de 143.000 muertes en Estados Unidos.
El Times también indicó queque al menos 161 niños en Nueva York han sido afectados por «un síndrome misterioso relacionado con el coronavirus».
Nueva York, el epicentro del brote de COVID-19 en los Estados Unidos, también parece ser el epicentro de la enfermedad desconcertante entre los niños estadounidenses. Al menos tres niños de Nueva York han muerto por lo que ahora se conoce como síndrome inflamatorio multisistémico.
El periódico informa que un laboratorio público está realizando «pruebas intensivas» de muestras de tejido de uno de los niños muertos. Los médicos y científicos del estado de Nueva York también están realizando investigaciones.
A pesar de las sombrías estadísticas de COVID en EE. UU., el presidente Trump ha dejado en claro que quiere que los gobernadores estatales hagan más para aliviar las restricciones relacionadas con el virus.
Llamó el viernes a los gobernadores para permitir que abran lugares de culto este fin de semana. Trump dijo a los periodistas en la Casa Blanca que si los gobernadores no permiten que se reanuden los servicios religiosos en persona, los «anulará». No especificó cómo haría eso.
«En Estados Unidos, necesitamos más oración, no menos», dijo Trump.
VOA.-
Estudios científicos revelaron por qué algunas personas con coronavirus contagian significativamente más que otras
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/3H6GZHONRI5XNR5BRVHQ4KM3AY.jpg) Gente en la playa respetando la distancia social en Ocean City, Maryland REUTERS/Kevin Lamarque
Gente en la playa respetando la distancia social en Ocean City, Maryland REUTERS/Kevin Lamarque
Otras enfermedades infecciosas también se propagan por grupos, y con cerca de 5 millones de casos de COVID-19 reportados en todo el mundo, eran esperables algunos brotes importantes. Pero el SARS-CoV-2, al igual que dos de sus primos -el síndrome respiratorio agudo severo (SARS) y el síndrome respiratorio del Medio Oriente (MERS)-, tiene un comportamiento aparentemente caprichoso: parece especialmente propenso a atacar a grupos de personas estrechamente conectadas mientras evita a otros.
Se trata de un hallazgo alentador, dicen los científicos responsables de varios estudios citados por un artículo de la revista Sciene, porque sugiere que restringir las reuniones en las que es probable que ocurra un “supercontagio” tendrá un impacto significativo en la transmisión, mientras que otras restricciones, por ejemplo, las actividades al aire libre, podrían evitarse.
“Si puede predecirse qué circunstancias están dando lugar a estos eventos, las matemáticas muestran que realmente se podría reducir muy rápidamente la capacidad de propagación de la enfermedad”, dijo Jamie Lloyd-Smith, de la Universidad de California en Los Ángeles, quien ha estudiado la propagación de muchos patógenos. Pero los eventos de supercontagios son poco conocidos y difíciles de estudiar, y los hallazgos pueden provocar angustia y temor al estigma en los pacientes que los provocan.
La mayor parte de la discusión sobre la propagación del SARS-CoV-2 se ha concentrado en el número promedio de nuevas infecciones causadas por cada paciente. Sin distanciamiento social, este índice de reproducción (R) es de aproximadamente tres. Pero en la vida real, los nuevos hallazgos determinaron que algunas personas infectan a muchas otras y otras no transmiten la enfermedad en absoluto. De hecho, lo último es lo más común, dice Lloyd-Smith: “El patrón consistente es que el número más común es cero. La mayoría de las personas no lo transmiten».
Es por eso que además del R, los científicos usan un valor llamado factor de dispersión (k), que describe cuánto se agrupa una enfermedad. Cuanto más bajo es el k, una mayor transmisión proviene de un pequeño número de personas. En un artículo de la revista Nature de 2005, Lloyd-Smith y sus coautores estimaron que el SARS tenía una k de 0,16. La k estimada para el MERS, que surgió en 2012, es de aproximadamente 0,25. En la pandemia de gripe de 1918, por el contrario, el valor era de aproximadamente uno, lo que indica que los grupos jugaron un papel menor.
Las estimaciones del k para el SARS-CoV-2 varían. En enero, Julien Riou y Christian Althaus de la Universidad de Berna simularon la epidemia en China para diferentes combinaciones de R y k y compararon los resultados con lo que realmente había tenido lugar. Llegaron a la conclusión de que el k para COVID-19 es algo mayor que para SARS y MERS. Eso parece correcto, dice Gabriel Leung, modelador de la Universidad de Hong Kong. “No creo que esto sea como el SARS o el MERS, donde observamos grandes grupos de superdifusión”, dice Leung. “Pero ciertamente estamos viendo muchos grupos concentrados donde una pequeña proporción de personas son responsables de una gran proporción de infecciones”.
En una preimpresión reciente, Adam Kucharski de LSHTM estimó que el k para COVID-19 es tan bajo como 0,1. “Probablemente alrededor del 10% de los casos conducen al 80% de la propagación”, afirmó.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/2FN63XHQBOA2PZRTWQCO4CMUME.jpg) Gente en un bar con tapabocas en Austin, Texas (Picture taken May 22, 2020. REUTERS/Nuri Vallbona)
Gente en un bar con tapabocas en Austin, Texas (Picture taken May 22, 2020. REUTERS/Nuri Vallbona)
Eso podría explicar algunos aspectos desconcertantes de esta pandemia, incluido por qué el virus no explotó en todo el mundo antes de su aparición en China, y por qué algunos casos muy tempranos en otros lugares -como uno en Francia a fines de diciembre de 2019 que fue informado el 3 de mayo- al parecer no provocaron un brote más amplio.
Si el k es realmente 0,1 entonces la mayoría de las cadenas de infección desaparecen por sí solas y el SARS-CoV-2 necesita ser introducido sin ser detectado en un nuevo país al menos cuatro veces para tener una posibilidad uniforme de establecerse, dijo Kucharski.
Las características de los individuos también juegan un rol a la hora de los contagios. Mientras que algunas personas emiten mucho más virus y por un periodo más prolongado de tiempo, otros -quizás por sus sistemas inmunes- lo hacen significativamente menos. Un estudio sobre personas sanas de 2019 mostró que algunos exhalan muchas más partículas que otros cuando hablan. Cantar también puede liberar más virus que hablar, lo que podría ayudar a explicar los brotes en el coro de Mount Vernon.
Lo que los científicos tienen más claro es qué espacios es más factible que se desarrollen los contagios de grupo de COVID-19. «Claramente, existe un riesgo mucho mayor en espacios cerrados que en el aire libre”, dijo Althaus.
Investigadores en China que estudian la propagación del coronavirus fuera de la provincia de Hubei, zona cero para la pandemia, identificaron 318 grupos de tres o más casos entre el 4 de enero y el 11 de febrero, de los cuales solo uno se originó al aire libre.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/OHQGXOECO3G7JPWPIKZ4DDTDMU.jpg) Gente con máscaras faciales en New Jersey, Estados Unidos REUTERS/Eduardo Munoz
Gente con máscaras faciales en New Jersey, Estados Unidos REUTERS/Eduardo Munoz
Además, un estudio en Japón determinó que el riesgo de infección en interiores es casi 19 veces mayor que en exteriores. Japón, en efecto, que fue afectado de forma temprana por el coronavirus pero que logró mantenerlo bajo control construyó su estrategia explícitamente en torno a evitar las aglomeraciones, aconsejando a los ciudadanos que eviten espacios cerrados y condiciones de hacinamiento.
El tiempo también juega un papel en el contagio de coronavirus. Las evidencias que manejan los científicos sugieren que los pacientes con COVID-19 son muy infecciosos por un corto período de tiempo. «Entrar en un entorno de alto riesgo en ese período puede desencadenar un evento de superpropagación, dijo Kucharski; mientras que “dos días después, esa persona podría comportarse de la misma manera y no habría el mismo resultado”.
Los países que han logrado controlar el virus deben estar especialmente atentos a los eventos de superpropagación, ya que podrían dar marcha atrás fácilmente con los resultados obtenidos con tanto esfuerzo. Es lo que sucedió en Corea del Sur durante el desconfinamiento: un hombre que después fue confirmado por coronavirus fue responsable de hasta 170 nuevos contagios tras visitar varios clubes nocturnos durante una noche.
Infobae.-
23 Mayo 2020 /
Johns Hopkins: dos millones de personas se han recuperado de coronavirus
La lucha contra el coronavirus superó una nueva barrera este viernes. Esta vez se trata del número de recuperados alrededor del mundo que sobrepasó los dos millones, según confirmó el conteo independiente de la Universidad Johns Hopkins.
De los 5.2 millones de casos confirmados al nivel mundial, 2,058,123 pacientes se han recuperado, de acuerdo al conteo. De esos recuperados, 350,135 eran en Estados Unidos, seguido por 159,064 en Alemania; 150,376 en España 136,720 en Italia y 135,430 en Brasil.
22 Mayo 2020 /
Para la OMS, Sudamérica es un “nuevo epicentro” de la pandemia de coronavirus
Sudamérica es «un nuevo epicentro» de la pandemia del nuevo coronavirus, en particular Brasil, el país más afectado, estimó el viernes la Organización Mundial de la Salud (OMS).
“Sudamérica se convirtió en un nuevo epicentro de la enfermedad. Vemos el número de casos aumentar en muchos países sudamericanos”, declaró el responsable de situaciones de emergencia de la OMS, Michael Ryan, en teleconferencia desde Ginebra.
«Hay mucha preocupación en torno a esos países, pero claramente el más afectado por el momento es Brasil», precisó Ryan.
La pandemia del COVID-19 ya ha matado a más de 20.000 personas en Brasil, según el último balance, con un nuevo récord de decesos en 24 horas el jueves, con 1.188 decesos.
Brasil ha registrado más de 310.000 casos, aunque los expertos aseguran que la falta de tests de diagnóstico implica que las cifras probablemente son más altas.
El número de muertos -sexto mundial- se ha duplicado en 11 días, según datos del ministerio. “La mayoría de casos son de la región de Sao Paulo”, indicó Ryan. “Pero en términos de porcentajes, los índices más elevados se hallan en Amazonas: unas 450 personas infectadas por cada 100.000 habitantes, lo que significa un porcentaje bastante alto”, añadió.
Discusiones para reactivar la región
Los países del Foro para el Progreso de América del Sur (Prosur) acordaron el martes unir esfuerzos para reactivar la economía de la región, golpeada por el coronavirus, y promover el empleo y la inversión, indicó un comunicado del bloque difundido en Chile.
Los líderes de los países miembros de Prosur sostuvieron una videoconferencia con el mandatario chileno Sebastián Piñera –que lleva la presidencia pro témpore desde marzo de 2019- a la cabeza, en la cual expresaron su preocupación por la crisis económica que enfrenta la región a causa de la pandemia, que ha la fecha deja más de 30.000 muertos en América Latina.
Ante este panorama sombrío, los Jefes de Estado indicaron que crearán un grupo de trabajo que estará conformado por los ministerios de Hacienda de los países sudamericanos que integran el bloque.
La pandemia de COVID-19 provocaría una contracción del 5,2% del PIB este año en la economía de América del Sur, debido a que sus exportaciones se verán duramente afectadas por la caída de la actividad de China, según el último informe de la Comisión Económica para América Latina y el Caribe (Cepal).
Los países miembros de Prosur también resolvieron avanzar en la repatriación de conciudadanos que han quedado aislados en el extranjero y en la reapertura de las fronteras, con las precauciones sanitarias que se requieran y en el momento que se considere oportuno.
Prosur está conformado por países que en su mayoría están siendo duramente afectados por la pandemia: Argentina, Brasil, Chile, Colombia, Ecuador y Perú. También participan de estos encuentros Bolivia, Paraguay y Uruguay, bastante menos castigados.
El bloque fue creado en marzo del año pasado en Chile con el fin de reemplazar al casi desaparecido Unasur. Excluye a Venezuela, por decisión de los gobiernos que cuestionan la legitimidad del gobierno de Nicolás Maduro.
Con información de AFP
Los primeros resultados de la vacuna contra el coronavirus desarrollada por China dicen que es segura y genera anticuerpos
La primera vacuna contra el COVID-19 que ha llegado a la fase 1 del ensayo clínico es segura, bien tolerada y capaz de generar una respuesta inmunológica contra el SARS-CoV-2 en los humanos, según una nueva investigación publicada en la revista The Lancet. El ensayo abierto en 108 adultos sanos demuestra resultados prometedores después de 28 días.
Los resultados finales serán evaluados en seis meses. En cualquier caso, se necesitan más ensayos para saber si la respuesta inmune que provoca protege eficazmente contra la infección del SARS-CoV-2.
“Estos resultados representan un hito importante. El ensayo demuestra que una sola dosis de la nueva vacuna COVID-19 vectorizada por adenovirus tipo 5 (Ad5-nCoV) produce anticuerpos específicos contra el virus y células T en 14 días, lo que la convierte en una candidata potencial para una mayor investigación”, explica el responsable del trabajo, Wei Chen, del Instituto de Biotecnología de Pekín, China.
“Sin embargo, estos resultados deben ser interpretados con cautela. Los desafíos en el desarrollo de una vacuna COVD-19 no tienen precedentes, y la capacidad de desencadenar estas respuestas inmunológicas no indica necesariamente que la vacuna protegerá a los humanos de la COVID-19. Este resultado muestra una visión prometedora para el desarrollo de las vacunas COVID-19, pero todavía estamos muy lejos de que esta vacuna esté disponible para todos”, puntualiza el científico. Actualmente, hay más de 100 vacunas candidatas para COVID-19 en desarrollo en todo el mundo.
La nueva vacuna COVID-19 vectorizada por Ad5 evaluada en este ensayo es la primera en ser probada en humanos. Utiliza un virus del resfriado común debilitado (adenovirus, que infecta fácilmente las células humanas pero es incapaz de causar la enfermedad) para entregar material genético que codifica la proteína de punta del SARS-CoV-2 a las células. Estas células producen la proteína de punta y viajan a los ganglios linfáticos, donde el sistema inmunológico crea anticuerpos que reconocen esa proteína de punta y combaten el coronavirus.
En el ensayo se evaluó la seguridad y la capacidad de generar una respuesta inmunológica de diferentes dosis de la nueva vacuna Ad5-nCoV en 108 adultos sanos de entre 18 y 60 años de edad que no estaban infectados por el SARS-CoV-2. Se inscribió a voluntarios de un centro de Wuhan (China) y se les asignó una única inyección intramuscular de la nueva vacuna Ad5 a una dosis baja, media o alta.
Los investigadores analizaron la sangre de los voluntarios a intervalos regulares después de la vacunación para ver si la vacuna estimulaba ambos brazos del sistema inmunológico: la «respuesta humoral» del cuerpo (la parte del sistema inmunológico que produce anticuerpos neutralizantes que pueden combatir la infección y que podría ofrecer un nivel de inmunidad), y el brazo mediado por células del cuerpo (que depende de un grupo de células T, en lugar de anticuerpos, para combatir el virus). La vacuna ideal podría generar respuestas tanto de anticuerpos como de células T para defenderse del SARS-CoV-2.
El candidato a la vacuna fue bien tolerado en todas las dosis, sin que se notificaran eventos adversos graves en los 28 días posteriores a la vacunación. La mayoría de los eventos adversos fueron leves o moderados, con el 83 por ciento (30/36) de los que recibieron dosis bajas y medias de la vacuna y el 75 por ciento (27/36) en el grupo de dosis altas que reportaron al menos una reacción adversa dentro de los 7 días de la vacunación.
A las dos semanas de la vacunación, todos los niveles de dosis de la vacuna desencadenaron algún nivel de respuesta inmunológica en forma de anticuerpos aglutinantes (que pueden unirse al coronavirus pero no necesariamente lo atacan -grupo de dosis baja 16/36, 44%; dosis media 18/36, 50%; dosis alta 22/36, 61%), y algunos participantes tenían anticuerpos neutralizantes detectables contra el SARS-CoV-2 (grupo de dosis baja 10/36, 28%; dosis media 11/36, 31%; dosis alta 15/36, 42%).
Al cabo de 28 días, la mayoría de los participantes cuadruplicaron los anticuerpos aglutinantes (35/36, 97% del grupo de dosis baja; 34/36 (94%) del grupo de dosis media, y 36/36, 100% del grupo de dosis alta), y la mitad (18/36) de los participantes de los grupos de dosis baja y media y tres cuartas partes (27/36) de los del grupo de dosis alta mostraron anticuerpos neutralizantes contra el SARS-CoV-2.
La vacuna Ad5-nCoV también estimuló una rápida respuesta de las células T en la mayoría de los voluntarios, que fue mayor en los que recibieron las dosis más altas y medias de la vacuna, con niveles que alcanzaron su punto máximo a los 14 días de la vacunación (grupo de dosis bajas (30/36; 83,3%), grupo de dosis medias (35/36, 97,2%) y grupo de dosis altas (35/36, 97,2%) a los 14 días).
Otros análisis mostraron que 28 días después de la vacunación, la mayoría de los receptores mostraron una respuesta positiva de las células T o tenían anticuerpos neutralizantes detectables contra el SARS-CoV-2 (grupo de dosis baja 28/36, 78%; grupo de dosis media 33/36, 92%; grupo de dosis alta 36/36, 100%).
Sin embargo, los autores puntualizan que tanto la respuesta de los anticuerpos como la de las células T podría verse reducida por la elevada inmunidad preexistente al adenovirus tipo 5 (el vector/portador del virus del resfriado común); en el estudio, entre el 44 y el 56 por ciento de los participantes en el ensayo tenían una elevada inmunidad preexistente al adenovirus tipo 5 y tenían una respuesta menos positiva de los anticuerpos y las células T a la vacuna.
“Nuestro estudio encontró que la inmunidad preexistente al Ad5 podía ralentizar las rápidas respuestas inmunológicas al SARS-CoV-2 y también reducir el nivel máximo de las respuestas. Además, la elevada inmunidad preexistente a los Ad5 también podría tener un efecto negativo en la persistencia de las respuestas inmunitarias provocadas por la vacuna”, comenta Feng-Cai Zhu, del Centro Provincial de Jiangsu para el Control y la Prevención de Enfermedades de China, que dirigió el estudio.
Los autores señalan que las principales limitaciones del ensayo son el pequeño tamaño de la muestra, la duración relativamente corta y la falta de un grupo de control aleatorio, lo que limita la capacidad de detectar reacciones adversas más raras a la vacuna o de proporcionar pruebas sólidas de su capacidad para generar una reacción inmunológica. Se necesitarán más investigaciones antes de que esta vacuna de prueba esté disponible para todos.
Se ha iniciado en Wuhan un ensayo aleatorio, doble ciego y controlado por placebo de la fase 2 de la vacuna Ad5-nCoV para determinar si los resultados pueden reproducirse, y si hay algún evento adverso hasta 6 meses después de la vacunación, en 500 adultos sanos, 250 voluntarios a los que se les administró una dosis media, 125 a los que se les administró una dosis baja y 125 a los que se les administró un placebo como control. Por primera vez, esto incluirá a participantes mayores de 60 años, una importante población objetivo de la vacuna.
(Con información de Europa Press, Infobae)
Cada 32 minutos muere una persona en Chile por coronavirus
Los contagios del coronavirus no dan tregua en Chile y el jueves se informó que durante la última jornada murió una persona cada 32 minutos.
En total se acumularon 49, lo que llevó el total de decesos a 589 desde la llegada del virus hace dos meses y medio a un país que tiene 57.581 contagiados.
El incremento de nuevos infectados diarios, unos 3.750 los últimos días —de los cuales unos 37 necesitarán camas de cuidados intensivos y ventiladores mecánicos_, es una de las mayores preocupaciones de las autoridades, que el jueves anunciaron que a fin de mes el país contará con 3.311 unidades de uso crítico, el triple de las disponibles a principios de marzo en el sistema público.
El sector privado, por su parte, deberá aumentar en 150 sus camas de terapia intensiva el fin de semana y en 720 a mediados de junio. Si no acatan la orden, “no dudaremos en tomar el control de las instituciones que no cumplan”, advirtió el subsecretario de Redes Asistenciales, Arturo Zúñiga.
El ministro de Salud, Jaime Mañalich, informó que ya se están usando las unidades pediátricas de los hospitales del gran Santiago.
Una cuarentena total en la capital y sus alrededores, donde están la mayoría de los muertos e infectados, cumple una semana el viernes e inicia una segunda, sin que de momento se observe una disminución de las infecciones. Varios especialistas opinan que los ocho millones de santiaguinos deberían estar más tiempo en aislamiento.
Fuente: AP
21 Mayo 2020 /
Cinco meses después del comienzo de la pandemia de coronavirus, Wuhan prohibió el consumo de animales salvajes
Las autoridades de Wuhanprohibieron oficialmente el consumo de animales salvajes durante los próximos cinco años, casi seis meses después que la ciudad china se convirtiera en el epicentro de la pandemia de coronavirus.
Junto con la prohibición del consumo, Wuhan se convertiría además en un “santuario de vida silvestre” en el que será prohibida la caza de animales salvajes, dijo la administración local este miércoles. La excepción serán las medidas para “investigación científica, regulación de la población, monitoreo de enfermedades epidémicas y otras circunstancias especiales”.
Como parte de la prohibición, la ciudad también introdujo controles estrictos sobre la cría de todos los animales salvajes, prohibiendo que sean criados para el consumo humano.
Wuhan, una ciudad de 11 millones de habitantes en la provincia china de Hubei, registró los primeros casos de Covid-19 a fines del año pasado. De allí, el virus se propagó por todo el mundo, dejando hasta la fecha más de 328.000 víctimas mortales y más de cinco millones de personas contagiadas.
Infobae.-
AstraZeneca acuerda producción de su vacuna para el COVID-19
La farmacéutica AstraZeneca cerró el jueves sus primeros acuerdos para producir 400 millones de dosis de su vacuna para el COVID-19, que está en fase de ensayos, impulsada por una inversión de la agencia estadounidense de vacunas.
La firma anglosueca dijo haber recibido más de 1.000 millones de dólares de la Autoridad estadounidense de Investigación y Desarrollo Avanzados de Biomedicina para trabajar en el desarrollo, producción y suministro de la vacuna a partir de este otoño.
La inversión acelerará el desarrollo y la producción de la vacuna, dijo el director general de AstraZeneca, Pascal Soriot. La compañía ya colaboraba con el gobierno británico.
“Haremos todo lo que esté en nuestro poder para hacer esta vacuna deprisa y que tenga una amplia distribución”, dijo.
Farmacéuticas como Moderna y Sanofi están trabajado a contrarreloj para desarrollar y producir una vacuna contra el nuevo coronavirus, que según los expertos sería crucial para permitir que los países suavicen sus cuarentenas y restricciones sobre la vida pública.
En un comunicado a la apertura de mercados, AstraZeneca dijo haber conseguido capacidad de manufactura para mil millones de dosis y que esperaba conseguir más acuerdos para ampliar más esa capacidad en los próximos meses, “para garantizar la entrega de una vacuna accesible de forma global”.
La empresa también completó su licencia con la Universidad del Oxford para la vacuna, ahora conocida como AZD1222.
El fármaco fue desarrollado por el Instituto Jenner de la Universidad de Oxford, que trabaja con el Grupo de Vacunas de Oxford.
Fuente: AP
20 Mayo 2020 /
Nueva York piensa adoptar una medida de 1918 para evitar contagios en su sistema de metro
A medida que la ciudad de Nueva York hace planes para reabrir en los próximos meses, los funcionarios están desempolvando el libro de jugadas de la pandemia de gripe de 1918, cuando se ordenó a las empresas que comenzaran sus días de trabajo en momentos escalonados para evitar que el metro se convirtiera en un vector de enfermedad.
La idea, entonces y ahora, es distribuir a los pasajeros durante el día para evitar el tipo de hacinamiento que los expertos en salud temen que pueda convertir el metro en un caldo de cultivo para el nuevo coronavirus que ha matado a más de 20,000 personas en la ciudad.
Las conversaciones sobre horas y días escalonados para oficinas todavía están en una etapa temprana, dijo a Reuters un miembro del panel de reapertura del estado de Nueva York. La coordinación podría resultar compleja en una ciudad de 220,000 empresas, la mayoría de ellas pequeñas.
Pero Patrick Foye, presidente de la Autoridad Metropolitana de Transporte (MTA, por sus siglas en inglés), ha estado presentando el caso a los líderes empresariales, señalando que lo ve como clave para restaurar la confianza en la red enmarañada de 665 millas de vía que transportó a 5,5 millones de personas un día antes del cierre en marzo. Foye dijo en una llamada del 6 de mayo organizada por la Asociación para una Nueva York Mejor que él proyecta horas y días de trabajo escalonados como “parte de la respuesta” a la congestión, citando la respuesta de 1918.
Kathryn Wylde, presidenta de la Asociación para la Ciudad de Nueva York y miembro del comité de reapertura del gobernador Andrew Cuomo, dijo que las empresas apoyarían los horarios de inicio coordinados. “Es la expectativa de los empleadores que algo así tendrá que resolverse si quieren que su gente vuelva a los trenes”, dijo.
Durante la pandemia de 1918, el comisionado de salud de la ciudad de Nueva York, Royal Copeland, escaló las horas de inicio y finalización para la mayoría de las empresas en incrementos de 15 minutos. Si bien no está claro qué impacto tuvo la mudanza, a Nueva York finalmente le fue mejor que a otras ciudades: tuvo una tasa de mortalidad de 4.7 por cada 1,000 residentes, mucho más baja que Filadelfia en 7.3.
Es poco probable que la ciudad de Nueva York vuelva a abrir de manera significativa hasta el otoño. Incluso entonces, los trabajadores probablemente regresarán en fases, si es que lo hacen. A los empleados de las empresas de tecnología Twitter Inc y Square Inc, por ejemplo, se les ha dado la opción de seguir trabajando en casa.
“A medida que intentamos reabrir la economía, el uso de los edificios obviamente va a cambiar. Deberíamos estar hablando de implementar turnos escalonados”, dijo Kyle Bragg, presidente del sindicato de trabajadores de servicios 32BJ SEIU.
El mes pasado, el economista y médico del Instituto de Tecnología de Massachusetts (MIT, por sus siglas en inglés), Jeffrey Harris publicó un artículo titulado “Los subterráneos sembraron la epidemia masiva de coronavirus en la ciudad de Nueva York” que señalaba un paralelismo entre los patrones de los jinetes y la propagación del virus a principios de marzo.
Pero algunos funcionarios han dicho que no están convencidos de que el metro sea la causa principal. Uno de los escépticos es Cuomo, quien ha citado datos que muestran a trabajadores en tránsito con tasas de infección por debajo del promedio y una encuesta hospitalaria que indica que la mayoría de los pacientes no habían usado el transporte público.
Sarah Kaufman, directora asociada del Centro Rudin de Transporte de la Universidad de Nueva York (NYU) dijo que la idea de que los subterráneos propagan el virus era inexacta. “Fue un fracaso hacer que la gente se quedara rápidamente en casa”.
Aun así, los expertos en tránsito y salud dicen que la MTA debe ir más allá de desinfectar los automóviles por la noche, el mandato de máscaras y otros pasos ya tomados. Una propuesta común son los trenes más frecuentes, especialmente en las líneas donde las personas se encuentran hombro con hombro durante las horas pico. “Esa es la única forma de ayudar con el distanciamiento social, para que despeje las plataformas rápidamente y haya menos pasajeros en los trenes”, dijo ElodieGhedin, un ex profesor de salud pública global en la Universidad de Nueva York que ahora está en el National Inst.
Eso requeriría dinero que la MTA no tiene. Recibió 3.9 mil millones de dólares en fondos federales de emergencia, pero está pidiendo 3.9 mil millones más para compensar la caída del 93 por ciento en los ingresos del metro.
Por ahora, las compañías están haciendo sus propios planes. Marsh & McLennan Cos, un grupo de gestión de riesgos y seguros con sede en Manhattan, dijo que instruyó a los líderes de la oficina para que hagan planes para los equipos escalonados en la oficina y para determinar si los viajeros deben viajar en horas de menor actividad.
Las autoridades estaban buscando la mejor manera de usar la tecnología, incluidas las aplicaciones que podrían dirigir a los viajeros a usar trenes o trenes subterráneos en determinados momentos según la capacidad, dijo Wylde, una herramienta que no existía en 1918.
(C) Reuters.-
16La pandemia del nuevo coronavirus supera los 325.000 muertos y los 5 millones de casos
La pandemia del nuevo coronavirus originada en la ciudad china de Wuhan ha dejado más de 325.000 víctimas mortales y más de 5 millones de personas contagiadas en todo el mundo, con Estados Unidos contabilizando en las últimas 24 horas más de 20.000 positivos, según los datos publicados en el portal www.worldometers.info.
De acuerdo con los datos actualizados a las 11.00 horas de este miércoles (GMT), el balance global del coronavirus asciende 5.010.113 casos y 325.332 víctimas mortales en 188 países y territorios.
El total de personas recuperadas se eleva a 1.975.978 personas, con Estados Unidos al frente de la lista, con 361.227 personas curadas, seguido por España con 196.958, y Alemania, con 156.900 pacientes salvados.
Estados Unidos se mantiene como el país más afectado por la pandemia y suma en las últimas 24 horas otros 20.289 casos, lo que eleva el total a 1.570.583 millones de personas contagiadas y 93.533 víctimas mortales.
Rusia sigue siendo el segundo país más afectado del mundo por número de casos, con 299.941 positivos y 2.837 fallecidos. A pesar de ser el segundo país con más casos de coronavirus, Rusia registra la cifra más baja de víctimas mortales de todos los países que acumulan más de 100.000 contagios. En dicha nación han muerto 2.837 personas.
Brasil, por primera vez desde que comenzó la crisis sanitaria, ha confirmado más de mil muertes por coronavirus en un solo día, en concreto 1.130, lo que supone un total de 17.983 decesos a causa de la pandemia en un país que en los últimos días se ha situado como el cuarto más afectado, sólo superado por Estados Unidos, Rusia y España-
De acuerdo con las últimas cifras ofrecidas por el portal www.worldometers.info/, Brasil también ha registrado este martes 16.517 nuevos casos, lo que supone un total de 271.885.
EEUU con más de 20 mil nuevos casos
Según la página, en los Estados Unidos la curva de nuevos casos se mantiene alrededor de 20 mil casos por día. Siendo Nueva York el estado más afectado con 362.630 casos, donde han fallecido 28.648 personas y en las últimas 24 horas se han registrado unos 1.364 nuevos casos. El segundo estado en la tabla nacional es New Jersey con 151.014 casos y 10.591 fallecidos. Luego con menos de cien mil casos está Illinois con 98.030 casos, Massachusetts con 87.925 casos; California con 83.804 y Pennsylvania con 67.427.
El estado de la Florida está en la novena posición con 46.944 casos, y 2.052 fallecidos. En las últimas 24 horas se han registrado 502 nuevos casos. La cifra de fallecidos en la entidad es de 2.052 y 7.638 se han recuperado.
FUENTE: DLA
Grupo señala mortalidad por COVID mayor a la oficial
Una base de datos de actas de defunción en la Ciudad de México deja entrever que hubo 4.577 casos en los que los médicos mencionaron el coronavirus o el COVID-19 como causa posible o probable de muerte, más de tres veces los 1.332 decesos confirmados por el gobierno federal en la capital mexicana desde el inicio de la pandemia.
Los 3.245 fallecimientos adicionales en la Ciudad de México, en caso de confirmarse o añadirse a los conteos oficiales, elevarían a 8.911 el número de decesos a nivel nacional, el cual totalizaba el martes 5.666.
Los 334 nuevos fallecimientos reportados el martes a nivel nacional representan la segunda cifra más elevada en un solo día hasta el momento, y el incremento de casos en el país, 2.713, fue la mayor cantidad en un lapso de 24 horas. El número de decesos entre el personal médico se elevó en un tercio en la última semana, hasta alcanzar 149, más de la mitad de los cuales son doctores. Existen 11.394 contagios entre profesionales de la salud, una quinta parte del total de infecciones en el territorio nacional.
Pero la Ciudad de México, con 9 millones de habitantes, ha sido la zona más afectada del país y donde los conteos oficiales de muertos han generado las mayores dudas.
El grupo Mexicanos Contra la Corrupción indicó en un informe que obtuvo acceso a una base de datos de actas de defunción emitidas en la ciudad entre el 18 de marzo y el 12 de mayo. Mostró que en las notas explicativas adjuntas a 4.577 actas, los doctores incluyeron las palabras “SARS”, “COV2”, “COV”, “Covid 19” o “nuevo coronavirus.”
El nombre técnico del virus es SARS-CoV-2. Las notas que el grupo contó incluían términos como “sospechoso”, “probable” o “posible” para determinar el rol del virus en los decesos. En 3.209 de los certificados, aparecía como posible factor que contribuyó, junto con otras causas como neumonía, insuficiencia respiratoria, choque séptico o falla orgánica múltiple.
Solo 323 certificados nombraron al coronavirus como causa confirmada de la muerte y otros 1.045 mencionaron el COVID-19 pero no especificaron si era sospecha o confirmación.
El grupo no dijo cómo obtuvo acceso a la base de datos, que estaba en manos de tribunales locales, pero destacó que los conteos oficiales mostraron apenas 1.060 decesos por coronavirus durante el periodo entre el 18 de marzo y el 12 de mayo.
La jefa de gobierno de la Ciudad de México, Claudia Sheinbaum, ha reconocido que hay más muertes por COVID-19 de las reportadas oficialmente, y apuntó que una comisión especial revisará las cifras.
“Lo que se informa en este momento es los que tienen que ver con pruebas de COVID que sean positivos, ¿hay más? sí, hay más”, declaró Sheinbaum el martes. “¿Cuándo se va a dar a conocer esto? De acuerdo con la norma mexicana se tiene que dar necesariamente y habrá total transparencia, pero tenemos que cumplir con la normatividad que establece la revisión de los certificados médicos».
México efectúa relativamente pocas pruebas de detección de coronavirus. Por el momento se han efectuado alrededor de 150.000 exámenes en una nación de 125 millones de habitantes. Las autoridades federales reconocen que algunas víctimas murieron sin someterse a una y han prometido que los casos en los que el virus aparece como causa posible o probable se añadirían al conteo oficial. Pero insinuaron que esos casos “sospechosos” eran alrededor de una décima parte de las muertes confirmadas por tests.
El presidente Andrés Manuel López Obrador ha reaccionado airadamente a reportes de prensa anteriores que afirmaban que México estaba contando menos víctimas a nivel federal, y es probable que el informe del lunes no le guste. Fue elaborado por un grupo al que ya ha criticado por supuestamente oponerse a sus políticas y por representar intereses empresariales, y se ha referido a él de forma burlona como “Mexicanos por la corrupción”.
Su fundador, Claudio X. González, es abogado, activista e hijo de un destacado magnate de los negocios.
Fuente: AP
19 Mayo 2020 /
Davos: Coronavirus afectará avances en cambio climático
La pandemia de coronavirus amenaza con descarrilar cualquier progreso realizado en los últimos años para enfrentar la crisis del cambio climático, dijeron el martes los organizadores de la reunión anual de las élites políticas y empresariales en Davos, Suiza.
En una encuesta a profesionales de la industria que reevalúa los riesgos a la luz de la pandemia, el Foro Económico Mundial dijo que podrían perderse “años de progreso” en abordar el cambio climático y que es importante garantizar que los problemas ambientales sean centrales a los planes de recuperación.
“Ahora tenemos una oportunidad única de usar esta crisis para hacer las cosas de manera diferente y reconstruir mejores economías que sean más sostenibles, resistentes e inclusivas”, dijo Saadia Zahidi, directora gerente del FEM.
El foro advirtió que “omitir los criterios de sostenibilidad en los esfuerzos de recuperación o regresar a una economía global intensa en emisiones corre el riesgo de obstaculizar la transición de bajo carbono para volver resistente al clima”.
En la reunión de Davos en enero, los problemas climáticos dominaron las discusiones y muchas compañías y gobiernos nacionales insistieron en que lidiar con el calentamiento global sería fundamental para sus programas en los próximos años. Impulsados por jóvenes activistas como Greta Thunberg y Vanessa Nakate, se hicieron promesas de cumplir con los compromisos adquiridos en el Acuerdo Climático de París de 2015.
Desde entonces, sin embargo, todo se ha volcado sobre el coronavirus, que ha obligado a gran parte del mundo a permanecer confinada por un tiempo sin precedente. El daño económico y las dificultades que conlleva el levantamiento de las restricciones están teniendo un impacto económico colosal, con decenas de millones de personas en todo el mundo ahora desempleadas y muchos países enfrentando las recesiones más profundas desde la Segunda Guerra Mundial.
Los casi 350 profesionales encuestados se preocuparon más por el impacto económico y el 68% vaticinó una “recesión global prolongada” para los próximos 18 meses. También destacaron un aumento en las quiebras y fallas en la industria, al igual que la preocupación por otro brote de COVID-19.
El informe fue elaborado en alianza con la firma de servicios profesionales Marsh & McLennan y Zurich Insurance Group.
Fuente: AP
19 Mayo 2020 /
El Gobierno de EEUU confirmó la relación entre el coronavirus y el síndrome inflamatorio en niños, similar a la enfermedad de Kawasaki
El alcalde de Nueva York, el demócrata Bill de Blasio, anunció este lunes que el Centro para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) confirmaron la relación entre el síndrome inflamatorio, potencialmente mortal en niños, y el coronavirus.
“Los CDC ha confirmado un vínculo con COVID-19. Esto es importante, lo asumimos, pero han hecho investigaciones adicionales para confirmarlo al 100% y han publicado una definición estándar nacional”, manifestó De Blasio.
El Departamento de Salud de la ciudad de Nueva York reportó 145 casos de niños con síndrome inflamatorio multisistémico (MIS-C), antes llamado síndrome inflamatorio pediátrico multisistémico (PIMS-TS). Este ha sido relacionado durante las últimas semanas con la enfermedad de Kawasaki -presentan síntomas similares- y el síndrome de “shock tóxico”.
El alcalde neoyorquino, por su parte, detalló que 67 niños diagnosticados con el síndrome inflamatorio resultaron positivos para COVID-19 o los anticuerpos del virus, lo que indica que estuvieron contagiados anteriormente.
En otro pasaje de su mensaje, De Blasio indicó que los síntomas adicionales del síndrome incluyen fiebre persistente, irritabilidad o lentitud, dolor abdominal, diarrea, vómitos, sarpullido, conjuntivitis, aumento de tamaño de los ganglios linfáticos, labios o lengua rojos agrietados, manos y pies hinchados, entre otros.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/74R26EDMZCAIYA6WHTLY5MAFIU.jpg) Bill de Blasio, alcalde de Nueva York, repartió máscara por la ciudad (REUTERS/Eduardo Munoz)
Bill de Blasio, alcalde de Nueva York, repartió máscara por la ciudad (REUTERS/Eduardo Munoz)
Ante esta situación, el alcalde lanzó una campaña en toda la ciudad para informar a los padres sobre esos síntomas. El gobernador Andrew Cuomo, en tanto, instó a los hospitales a que den prioridad a las pruebas de COVID-19 para los niños que se presenten con esos síntomas. El departamento de salud de la ciudad también divulgó una hoja informativa para los padres.
De Blasio enfatizó que la detección temprana puede prevenir enfermedades graves o la muerte. Al mismo tiempo, aconsejó a los padres a llamar con prontitud a los pediatras y sus hijos presentan algunos de esos síntomas.
Pese a que el síndrome inflamatorio afecta a los vasos sanguíneo y órganos, a diferencia del COVID-19, los expertos en salud están cada vez más seguros de que están relacionados.
En la ciudad de Nueva York, 55 de los 100 casos identificados hasta el pasado jueves corresponden a niños que dieron positivo de coronavirus o los anticuerpos. Cerca del 35% de los casos se registraron en menores de 5 años, alrededor del 25% entre los 5 y 9 años, el 24% entre los 10 y 14 años, y el 16% entre los 15 y 19 años, según consigna NBC News.
Nueva Jersey, por su parte, confirmó 11 casos positivos de niños enfermos con MIS-C, nueve de los cuales resultaron positivos para COVID-19. Las autoridades indicaron que los casos fueron confirmados en jóvenes entre 3 y 18 años.
Alertan de mortalidad mayor a la oficial en Ciudad de México
Un registro de actas de defunción en la Ciudad de México deja entrever que hubo 4.577 casos en que los médicos mencionaron el coronavirus o el COVID-19 como una causa posible o probable de la muerte, más de tres veces la cifra oficial de fallecimientos por la enfermedad en la capital mexicana, indicó el lunes un grupo anticorrupción.
El gobierno federal confirma solo 1.332 muertes en la Ciudad de México desde que comenzó la pandemia, menos de una tercera parte de los que reveló la investigación.
El grupo Mexicanos Contra la Corrupción indicó en un informe que obtuvo acceso a una base de datos de actas de defunción emitidas en la ciudad entre el 18 de marzo y el 12 de mayo. Mostró que en las notas explicativas adjuntas a 4.577 actas, los doctores incluyeron las palabras “SARS”, “COV2”, “COV”, “Covid 19” o “nuevo coronavirus.”
El nombre técnico del virus es SARS-CoV-2. Las notas del conteo del grupo incluyeron términos como “sospechoso”, “probable” o “posible” para determinar el rol del virus en los decesos. En 3.209 de los certificados, aparecía como posible factor que contribuyó además de otras causas como neumonía, insuficiencia respiratoria, choque séptico o falla orgánica múltiple.
Solo 323 certificados nombraron al coronavirus como causa confirmada de la muerte y otros 1.045 mencionaron el COVID-19 pero no especificaron si era sospecha o confirmación.
El grupo no dijo cómo obtuvo acceso a la base de datos, que estaban en manos de tribunales locales, pero destacó que los conteos oficiales mostraron apenas 1.060 decesos por coronavirus durante el periodo entre el 18 de marzo y el 12 de mayo.
La alcaldesa de la Ciudad de México, Claudia Sheinbaum, ha reconocido que había más muertes de las reportadas oficialmente y apuntó que una comisión especial revisará las cifras. Su oficina no respondió de inmediato a peticiones de comentarios sobre el nuevo reporte.
México efectúa relativamente pocas pruebas de detección. Por el momento se han efectuado alrededor de 150.000 en una nación de 125 millones de habitantes. Las autoridades federales reconocen que algunas víctimas murieron sin someterse a una y han prometido que los casos en los que el virus aparece como causa posible o probable se añadirían al conteo oficial. Pero sugirieron que esos casos “sospechosos” eran alrededor de una décima parte de las muertes confirmadas por tests.
En el pasado, el presidente, Andrés Manuel López Obrador, reaccionó con enojo a los reportes que afirmaban que México estaba contando menos víctimas a nivel federal, y es probable que el informe del lunes no le guste. Fue elaborado por un grupo al que ya ha criticado por supuestamente oponerse a sus políticas y por representar intereses empresariales, y se ha referido a él de forma burlona como “Mexicanos por la corrupción”.
Su fundador, Claudio X. González, es abogado, activista e hijo de un destacado magnate de los negocios.
La Ciudad de México, con alrededor de 9 millones de residentes, ha registrado el peor brote del país. Las 3.245 muertes adicionales allí, si se confirman o se suman a los conteos oficiales, elevarían el total nacional de víctimas mortales por el coronavirus desde los 5.332 reportados por las autoridades federales el lunes a 8.577.
Fuente: AP
18 Mayo 2020 /
Coronavirus: Brasil ya es el país con la tasa de contagios diaria más alta del mundo
Brasil se convirtió este lunes no sólo en uno de los epicentros de coronavirus a nivel global, sino además en el país con la tasa de contagios diaria más alta del mundo. Solo en la última semana, el país sudamericano representó el 13% de todos los nuevos casos de contagios a nivel mundial.
El último boletín del Ministerio de Salud divulgado este lunes reportó 13.140 nuevos casos de COVID-19 en las últimas horas, convirtiendo a Brasil en el tercer país con más infectados en el mundo. Con ese balance, la cifra de contagios ascendió a 254.220, y superó al Reino Unido (247.706) en el tercer lugar de la lista de países con más casos de coronavirus.
Lo de este lunes era previsible, ya que en la última semana el crecimiento de contagios fue exponencial. En apenas unos días el país sudamericano superó a Italia y España en el total de infectados. Los más afectados según los datos de la Universidad Johns Hopkins siguen siendo Estados Unidos (1.496.509) y Rusia (290.678)
Hasta este domingo, cuando se reportaron 241.080 infectados, los nuevos casos diarios crecieron un 5,5% de media en la última semana. En Rusia la tasa de crecimiento es del 4,1%, mientras que en Estados Unidos las nuevas infecciones crecen en promedio alrededor del 1,6% diario.
Según Bloomberg, en promedio, más de una de cada 10 nuevas infecciones en todo el mundo pueden registrarse en Brasil.
Además, el nivel de preocupación aumenta ya que las autoridades estiman que la tendencia es que los números de contagiados y muertos sigan creciendo de forma exponencial hasta julio, para cuando se espera el pico de la curva de incidencia.
“Nunca lo dije y ni lo voy a decir, pero teníamos nuestros estudios de escenarios de números de casos y muertes. Nada de lo que está ocurriendo hoy es sorpresa para el Gobierno”, declaró el ex ministro de Salud, Luiz Henrique Mandetta, durante una entrevista con el diario Folha do São Paulo.
El funcionario, defensor de las medidas de confinamiento para contener el brote, fue destituido hace poco más de un mes por el presidente Jair Bolsonaro, quien rechaza el distanciamiento social. La tensión interna aumentó la semana pasada tras la renuncia de Nelson Teich, quien sucedió como ministro de Salud a Mandetta sin cumplir un mes en el cargo. El motivo de la dimisión fueron las “incompatibilidades” con el jefe de Estado en la gestión de la pandemia.
“Tres ministros de salud en menos de un mes; menos de 3.500 pruebas por millón de personas; ninguna guía federal clara sobre cómo enfrentar la pandemia; y políticas de contención variadas y descoordinadas”, describió Alejo Czerwonko, un estratega de mercados emergentes de UBS Financial Services, en una nota a los clientes, y citado por Bloomberg. Por esa razón, subrayó, “no es sorprendente que Brasil” sea un nuevo epicentro del COVID-19.
Infobae.-
La vacuna contra el coronavirus del laboratorio norteamericano Moderna presentó resultados prometedores en la primera fase de los ensayos
Moderna Inc. informó este lunes que su vacuna experimental contra la COVID-19 mostró resultados prometedores en sus estudios iniciales y espera pasar en julio a la siguiente fase de la investigación con ensayos clínicos. La vacuna, llamada mRNA-1273, además, resultó ser segura en general y fue bien tolerada en los estudios preliminares, dijo la farmacéutica.
Los niveles de los anticuerpos presentados en los voluntarios fueron similares a los de las muestras de sangre de personas que se recuperaron de la COVID-19, mostraron los primeros resultados del estudio realizado por los Institutos Nacionales de Salud. Los participantes recibieron tres dosis diferentes de la vacuna, y Moderna dijo que vio un aumento dependiente de la dosis en la inmunogenicidad, la capacidad de provocar una respuesta inmune en el cuerpo.
Otro de los puntos muy destacado es que también se descubrió que la vacuna mRNA-1273, en general es segura y bien tolerada en el estudio inicial, dijo el laboratorio. Moderna Inc. lidera los esfuerzos globales en el desarrollo de una vacuna para el nuevo coronavirus, y la semana pasada ganó la etiqueta de “vía rápida” de la agencia de salud de los Estados Unidos para acelerar la revisión regulatoria. Está buscando comenzar los ensayos en etapa tardía en julio.
Como consecuencia del anuncio de la farmacéutica, las acciones futuras de Nueva York presentaban fuertes subas. Lo mismo ocurría con los mercados de valores de Europa.
Hace 11 días la Administración de Drogas y Alimentos de los Estados Unidos (FDA, por sus siglas en inglés) había aprobado que la vacuna de Moderna para el coronavirus proceda a la fase dos de su estudio. La información había sido dada a conocer la propia compañía este jueves en un comunicado de prensa, en el que indicó que se estima que la nueva fase comience en breve.
“La Administración de Drogas y Alimentos de los EEUU (FDA) completó su revisión de la solicitud de Investigación de Nuevos Medicamentos (IND) de la compañía para su nuevo candidato a la vacuna contra el coronavirus (SARS-CoV-2 o COVID-19) (ARNm-1273), que le permite pasar a la fase 2 de estudio. Se espera que comience en breve. El protocolo de finalización para el estudio de fase 3 del ARNm-1273, se espera que comience a principios del verano de 2020”, indica el comunicado de Moderna.
La vacuna mRNA-1273 fue la primera norteamericana en comenzar las pruebas clínicas en Estados Unidos. El ensayo ayudará a los investigadores a evaluar si la vacuna es segura, quién produce la respuesta inmune más fuerte que podría defenderse de la cepa letal y cuál debería ser la dosis eficiente para tratar el mal.
Esta vacuna -como todas las que están en proceso- utiliza una tecnología basada en genes conocida como ARN mensajero. El ARN mensajero, o ARNm, lleva instrucciones del ADN a las células del cuerpo para producir ciertas proteínas. Una vacuna de ARNm nunca ha sido aprobada para prevenir enfermedades infecciosas.
La de Moderna no es la única que está en proceso
Pfizer anunció que aceleró los tiempos de su investigación para desarrollar una vacuna contra el nuevo coronavirus y, de ser las próximas etapas exitosas, podría tenerla lista para ser usada en casos de emergencia a partir del otoño boreal (finales de septiembre). La empresa, que está trabajando con BioNTech SE en el proyecto, ya había comenzado sus pruebas en Alemania. E indicó que, de obtener aprobación oficial del Gobierno de los Estados Unidos, podría continuar con los testeos en su territorio a partir de la semana que viene.
“Esta es una crisis y todos necesitamos una solución de manera desesperada”, indicó el CEO de la compañía, Albert Bourla.
Todas las líneas de tiempo consideradas normales en los procesos para desarrollar y aprobar vacunas han sido aceleradas significativamente como consecuencia del impacto de la pandemia. Un sinnúmero de autoridades sanitarias han advertido que el período mínimo para desarrollar una vacuna oscila entre los 12 y los 18 meses en el mejor de los casos. Y que el tiempo promedio entre la primera fase de testeo y su llegada al mercado es de casi 11 años, con una tasa de éxito del 6 por ciento.
Otro de los actores que ha anunciado progresos en su búsqueda de la vacuna es el Instituto Jenner de la Universidad de Oxford. En su caso, los científicos aseguraron que, en el escenario más optimista y con aprobaciones de emergencia, podrían tener las primeras millones de dosis en septiembre. “Esa es nuestra línea de tiempo. Será difícil de hacer, pero no imposible”, dijo el director del instituto, Adrian Hill.
La OMS anunció una evaluación “independiente” sobre la respuesta internacional frente al coronavirus
El jefe de la Organización Mundial de la Salud (OMS) anunció este lunes una investigación independiente “en el primer momento oportuno” sobre la forma en que el organismo abordó la pandemia del coronavirus, y prometió transparencia en el proceso.
“Todos tenemos lecciones que aprender de la pandemia. Cada país y cada organización debe examinar su respuesta y aprender de la experiencia. La OMS está comprometida con la transparencia, la responsabilidad y la constante mejoría”, dijo el director general de la entidad, Tedros Adhanom Ghebreyesus, en una asamblea anual ministerial en Ginebra.
La pandemia dejó “cruelmente a la luz” las divisiones geopolíticas», dijo ante los 194 miembros de la OMS reunidos el lunes en teleconferencia en ocasión de su asamblea anual. “Lanzaré una evaluación independiente lo más pronto posible en el momento apropiado para examinar las experiencias y lecciones aprendidas y formular recomendaciones con vistas a mejorar el estado de preparación a la escala nacional y mundial”, afirmó el jefe de la OMS.
Tedros agradeció a los funcionarios que han asumido roles como portavoces de la agencia durante la crisis por su apoyo en “este momento crítico” y dijo que la indagación debería tomar en cuenta la “buena fe de todos los actores” cuando se determine responsabilidades.
“Los riesgos siguen siendo elevados y tenemos un largo camino por recorrer”, dijo Tedros.
Las pruebas serológicas preliminares muestran que hasta un 20% de las poblaciones ha contraído la enfermedad y que “en la mayoría de los casos la proporción es menor al 10%”.
Estados Unidos, que acusa a China de haber ocultado la importancia de la epidemia, está en conflicto con la OMS, que según el presidente estadounidense Donald Trump se equivocó en la gestión de la pandemia al seguir la posición china.
Por su lado, China está a favor de una “evaluación completa” de la respuesta mundial al nuevo coronavirus una vez que se haya controlado la epidemia, declaró este lunes el presidente Xi Jinping, durante la asamblea anual de la OMS.
En un discurso retransmitido a través de video en Ginebra, Xi aseguró que su país, donde hizo su aparición el coronavirus a fines de 2019, “siempre” mostró “transparencia” y “responsabilidad” ante la epidemia.
(Con información de AFP y Reuters)
Trump vaticina un rápido regreso a la normalidad
El presidente Donald Trump se comunicó vía telefónica el domingo durante la transmisión de un torneo de golf con fines caritativos y dijo creer que Estados Unidos regresará pronto a la normalidad, algo que según la mayoría de los expertos sonó mucho más optimista que realista.
Trump elogió el evento, transmitido por la NBC, e indicó que le gustaría ver enormes multitudes en los eventos deportivos antes de que finalice el año, haya o no una cura para el coronavirus.
“Estamos investigando vacunas, estamos investigando curas y estamos muy, muy avanzados”, comentó. “Creo que eso sucederá en un futuro no muy distante. Pero incluso antes de eso, creo que volveremos a la normalidad”.
Sin embargo, los expertos señalan que no es seguro que se pueda encontrar una cura tan pronto, y han advertido que levantar las restricciones prematuramente podría permitir que el virus repunte.
El presidente dijo que los eventos posiblemente se reanuden sin público o con una cantidad reducida de espectadores, pero que espera que para el Masters de Augusta, programado en noviembre, las grandes multitudes ya puedan regresar.
“Queremos volver a donde estábamos. Queremos estadios muy, muy grandes llenos de gente”, declaró. “Queremos recuperar los deportes. Extrañamos los deportes. Necesitamos los deportes en términos psicológicos; la psicología de nuestro país”.
El torneo Driving Relief se lleva a cabo en el Seminole Golf Club de Florida para recaudar fondos para el combate al COVID-19. No hay público ni caddies, y el personal de televisión es limitado en apego a las normas de distanciamiento social.
Fuente: AP
17 Mayo 2020 /
América Latina y el Caribe superaron los 500.000 casos confirmados de coronavirus
América Latina y el Caribe superaron el domingo el medio millón de casos de coronavirus, que ya ha matado a 28.463 personas en la región, según un balance de la AFP elaborado con datos oficiales.
En total, la región sumaba 501.563 casos a las 06H00 GMT, con Brasil como país más afectado, con casi la mitad de los contagios de la región.
Las autoridades brasileñas registraron el sábado casi 15.000 nuevos casos y 816 muertos, lo que sitúa las cifras totales en 233.142 infectados y 15.633 fallecidos.
Con las cifras del sábado, entonces, Brasil superó a Italia y a España en número de casos (224 mil y 230 mil, respectivamente), y solo superado por Estados Unidos, Rusia y el Reino Unido, mientras se espera que el pico de la pandemia se alcance en las próximas semanas.
El número de casos, sin embargo, podría ser hasta 15 veces superior, dado que no se han generalizado los exámenes, según expertos.
El segundo país con más casos es Perú, que contabilizó 88.541 casos y 2.523 fallecidos.
México es el tercer país de la región con más casos, 47.144, pero el segundo con más muertos de covid-19, 5.045.
La Secretaría de Salud (SSa) reportó este sábado 16 de mayo que desde el inicio de la epidemia, México ha sufrido 5.045 fatalidades.
En el país hay 10.681 casos confirmados activos, los cuales representan la epidemia operante en el país. Hay 92.544 casos negativos, 29.409 sospechosos, y un total de 169.097 personas estudiadas. Hugo López-Gatell, subsecretario de Prevención y Promoción de la Salud, informó que la conferencia vespertina de hoy es la número 78, y que van 55 días de la Jornada Nacional de Sana Distancia.
Chile, donde en su capital comenzó el sábado una “megacuarentena” impuesta tras el brusco aumento de los casos y fallecidos, tiene 41.428 contagiados y 421 muertos.
En Ecuador los infectados alcanzan los 32.723 casos y 2.688 fallecidos.
Los otros países con más casos registrados son Colombia con 14.939 y 562 muertos, República Dominicana (11.739, 424), Panamá (9.449, 269) y Argentina (7.792, 363).
El Ministerio de Salud de Argentina informó este sábado que durante las últimas 24 horas se registraron siete muertes y 327 nuevos casos positivos por coronavirus. Con estos datos, el total de infectados en todo el país asciende a 7.805 y las víctimas fatales suman 363.
En el reporte matutino ya se había informado sobre la muerte de siete personas: cuatro hombres, dos de 72 y 89 años, residentes en la Ciudad de Buenos Aires (CABA); uno de 74 años, residente en la provincia de Chaco; otro de 55 años residente en la provincia de Buenos Aires; y tres mujeres, dos de 96 y 86 años, residentes en la Ciudad de Buenos Aires (CABA); y una de 81 años, residente en la provincia de Buenos Aires.
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/M2PYUSTSHXCMMGWBC4ERVPCYAA.jpg) Un niño juega fútbol en un parque de Buenos Aires en medio de la pandemia del coronavirus
Un niño juega fútbol en un parque de Buenos Aires en medio de la pandemia del coronavirus
Del total de esos casos, 987 (12%) son importados, 3.482 (44,6%) son contactos estrechos de casos confirmados, 2.372 (30,4%) son casos de circulación comunitaria y el resto se encuentra en investigación epidemiológica.
Las autoridades del departamento boliviano de Santa Cruz confirmaron este sábado un “brote epidemiológico” de COVID-19 en el penal de Palmasola, el mayor y más conflictivo del país, tras dar positivo 25 reclusos y confirmarse que también tenían la enfermedad dos reos fallecidos la semana pasada.
El secretario de Gobierno de la Gobernación cruceña, Vladimir Peña, explicó a los medios que se tomó muestras a 45 reos sospechosos de tener la enfermedad, dando positivo 25 y también se confirmó que dos reclusos que murieron hace unos días tenían COVID-19. Según Peña, 22 pacientes permanecen aislados del resto de la población dentro del mismo penal.
Los datos más recientes de Régimen Penitenciario señalan que en Bolivia hay 18.108 personas privadas de libertad, de las que 6.423 cuentan con sentencia y 11.685 están con detención preventiva.
Bolivia reporta 152 fallecidos y 3.372 casos del coronavirus SARS-CoV-2, según datos oficiales, en un país de unos once millones de habitantes.
La cifra de casos diagnosticados positivos sólo refleja una parte de la totalidad de contagios, debido a las políticas dispares de los diferentes países para diagnosticar las infecciones y a que algunos sólo lo hacen con aquellas personas que necesitan una hospitalización.
En el mundo, más de 4,6 millones de personas se han contagiado del nuevo coronavirus, aparecido en China a fines de 2019. De ellas, más de 309.000 murieron por la enfermedad y más de 1,6 millones se recuperaron.
Infobae.-
16 Mayo 2020 /
México alcanzó 4.767 muertos por coronavirus y superó a las víctimas fatales reportadas por China
La Secretaría de Salud (SSa) reportó este viernes 15 de mayo que los contagios por COVID-19 acumulados son 45,032. Además, desde el inicio de la epidemia, México ha sufrido 4,767 fatalidades.
En el país hay 10,238 casos confirmados activos, los cuales representan la epidemia activa en el país. Hay 89,631 casos negativos, 29,028 sospechosos, y un total de 163,691 personas estudiadas. José Luis Alomía, Director General de Epidemiología, informó que la conferencia vespertina de hoy es la número 77, y que van 54 días de la Jornada Nacional de Sana Distancia.
En el panorama internacional, los casos confirmados y activos (del 2 al 15 de mayo) por región de la Organización Mundial de la Salud se concentran en América: 572,551 casos o 49.2 por ciento. Europa registra 365,088 casos o 31.4 por ciento. El total de casos confirmados a nivel mundial es de 4,338,658, pero aquellos confirmados en los últimos 14 días son 1,163,675 o el 27 por ciento. La tasa de letalidad global se encuentra en 6.8 por ciento.
En el mapa de casos confirmados acumulados se informó que 35.2 es la tasa de incidencia acumulada por 100,000 habitantes. Por entidad federativa, la mayoría de casos registrados se concentran en la Ciudad de México con 12,456, el Estado de México con 7,570, y Baja California con 3,040. La minoría está en Zacatecas con 181, Durango con 150, y Colima con 58.
El presidente Andrés Manuel López Obrador, dijo que esta semana se espera que se vivan “los días más difíciles” en relación con la pandemia causada por el COVID-19.
El presidente recalcó que la reactivación económica comenzará con los denominados “Municipios de la Esperanza”, que son las localidades en las cuales no se han registrado casos de contagio por COVID-19 y que tendrán una revisión hecha por un cerco sanitario especializado para revisar la evolución del regreso a actividades.
Infobae.-
15 Mayo 2020 /
Creyentes de EEUU aseguran que virus es mensaje de Dios
NUEVA YORK.– Casi dos tercios de los creyentes estadounidenses creen que la pandemia de coronavirus es un mensaje de Dios a la humanidad para que cambie su manera de vivir, de acuerdo con una nueva encuesta.
Mientras el virus estremece el mundo, causa penurias económicas a millones y ha matado a más de 85.000 estadounidenses, la encuesta de la Facultad de Teología de Chicago y Associated Press/NORC indica que mucha gente busca un significado más profundo en la pandemia arrasadora.
El 31% de los estadounidenses que creen en Dios sienten firmemente que el virus es una señal de que Dios le dice a la humanidad que cambie. Este sentimiento fuerte es más común entre los protestantes evangélicos, con 43%, pero no tanto entre los católicos y los protestantes convencionales, con 28%.
La probabilidad de creer que es un mensaje de Dios es más alta entre los estadounidenses afroamericanos de cualquier nivel educativo, ingresos o género, en comparación con los de cualquier otro grupo racial. El 47% dice que lo cree firmemente, en comparación con el 37% de los latinos y el 27% de los blancos.
Al atacar en forma desproporcionada a los afroestadounidenses, el COVID-19 ha puesto de manifiesto la desigualdad social y la vulnerabilidad de las minorías y generado el temor de que la campaña para reabrir la economía deja de lado los riesgos que corren. En medio de esa realidad cruda, la encuesta halló que los negros creyentes tienden más que otros sectores a decir que ahora dudan de la existencia de Dios debido al virus: el 27% lo dijo, en comparación con el 13% de los latinos y el 11% de los blancos.
Pero el cambio provocado por el virus en las creencias de los estadounidenses es ínfimo: apenas el 2% dice que no creía antes en Dios y cree ahora y menos del 1% dice que creía antes y que no cree ahora.
Desde que la mayoría de los templos suspendieron los oficios con presencia de feligreses para proteger la salud pública, los creyentes recurrieron a los servicios en línea o a la asistencia en sus autos para testimoniar su fe. Los que tienen filiación religiosa participan habitualmente de oraciones: el 57% dice que lo hace al menos una vez por semana desde marzo, igual que desde antes de la pandemia.
El 82% de los estadounidenses dicen que creen en Dios y el 26% dice que su fe o espiritualidad se ha fortalecido como resultado del brote. El 1% dice que se ha debilitado.
Fingerhut reportó desde Washington.
La encuesta AP-NORC de 1.002 adultos se realizó entre el 30 de abril y el 4 de mayo con una muestra tomada del panel probabilístico AmeriSpeak de NORC, diseñado para ser representativo de la población estadounidense. El margen de error es de más/menos 4,2 puntos porcentuales.
FUENTE: Con información de AP
El científico francés que promueve el uso de la hidroxicloroquina descartó una segunda ola de contagios: “La epidemia de coronavirus está terminando”
Didier Raoult, el virólogo francés cuyo tratamiento contra el coronavirus basado en hidroxicloroquina divide el mundo médico, aseguró este martes que la epidemia de Covid-19 «está terminando” y, pese a los temores de otros especialistas, descartó el surgimiento de una segunda ola de contagios.
“Vemos que un poco en todas partes las cosas se está deteniendo”, dijo Raoult en un video publicado el martes en el sitio del Instituto Mediterráneo de Infección en el Hospital Universitario (IHU) de Marsella, en el sur de Francia.
“En ninguna parte hay una segunda ola, es la curva banal.Algunos casos esporádicos aparecerán aquí o allá eventualmente si hay alguien uno de super contagioso, pero todo esto ya no refleja una dinámica epidémica. La epidemia está terminando”, aseguró.
El especialista, miembro del consejo científico que asesora al gobierno francés en la lucha contra la pandemia, respaldó su aseveración con esta cifra: en Marsella, la segunda ciudad más poblada de Francia, el lunes se registró apenas un nuevo caso de contagio sobre un total de 1.200 personas analizadas.
Según Raoult, la desaceleración de la epidemia se explica en la ciudad por el hecho de haber “diagnosticado y tratado sistemáticamente” a los pacientes, porque “sabemos que el tratamiento disminuye la duración del transporte viral” . Ya en abril, el cientifico había afirmado que «dentro de un mes, es posible que no haya más casos en países templados”.
Para los muertos, por otro lado, “será un poco más largo porque desafortunadamente habrá algunos muertos que surgirán y que ahora están en cuidados intensivos”.
A pesar de todo, varios focos epidémicos se han reportado en los últimos días en Francia, donde se registraron más de 27.000 fallecidos. Si bien las cifras de la epidemia ahora son menos alarmantes en Europa y los países están levantando las restricciones, la Organización Mundial de la Salud (OMS) recordó el lunes que “la vigilancia extrema sigue siendo necesaria” ya que «siempre existe el riesgo de que la enfermedad comience nuevamente”.
La hidroxicloroquina, el “único medicamento para el cual hay evidencia publicada”
Raoult está en el centro de un debate mundial sobre el uso de la cloroquina y de la hidroxicloroquina para combatir el coronavirus. El científico promueve la suministración de esta droga contra la malaria en pacientes al comienzo de la enfermedad, junto con un antibiótico, la azitromicina y hasta llegó a definir “inmoral” prohibirla. El presidente estadounidense, Donald Trump, también ha abogado por su uso contra el nuevo coronavirus. Pero una gran parte de la comunidad científica y de las organizaciones exigen una validación científica rigurosa previa antes de usarla, advirtiendo del riesgo que podrían correr los pacientes.
“Hay muchos trabajos que provienen de China, que con nosotros es el único que ha publicado series muy largas, que muestran que la hidroxicloroquina permite reducir la carga viral, evitar la transición a la reanimación y aumentar las esperanzas de vida”, reiteró este martes. “En un estudio, el 50% de las personas se salvan en la situación observada. Entonces, el único medicamento para el cual hay evidencia publicada es la hidroxicloroquina”.
Infobae.-
Nuevos focos de virus se agravan, algunas economías reabren
Los nuevos brotes de coronavirus están poniendo a prueba a los sistemas de salud pública y la determinación de quienes tienen previsto aliviar las cuarentenas contra el coronavirus.
Japón siguió adelante el viernes con la relajación de su estado de emergencia en la mayoría de sus regiones, a excepción de Tokio, Osaka y otros pocos distritos. En Filipinas, el temor al coronavirus complicó los esfuerzos para evacuar a decenas de miles de personas antes de la llegada de un tifón que barrió parte del país durante la noche sin causar grandes daños.
También había buenas noticias en China, donde apareció por primera vez el virus a finales del año pasado, que no ha registrado decesos en un mes. El país confirmó cuatro nuevos casos ligados a otros anteriores en Jilin, en el noreste del país.
Con cada vez menos restricciones tras las cuarentenas generalizadas de febrero y marzo, China ha mantenido las precauciones de distancia social y la prohibición a la entrada de extranjeros. Sus líderes confían en poder celebrar la sesión anual de su Asamblea Popular Nacional más tarde este mes.
En otras partes del mundo, la tendencia es más preocupante.
México reportó su mayor incremento diario de casos confirmados hasta la fecha, con 2.409, y las autoridades sanitarias dijeron que la nación enfrentaba su momento “más dificil” durante la pandemia. Fue la primera vez que las nuevas infecciones superaron la barrera de las 2.000. El país registró un total de 4.477 decesos.
El aumentos de las infecciones se produjo a cuatro días antes de que industrias clave como la minería, la construcción y la automotriz reanuden su actividad.
El presidente de Colombia, Iván Duque, ordenó a todos los residentes en el departamento de Amazonas, cerca de la frontera con Brasil, que no salgan de sus casas salvo para comprar comida o medicamentos. Los hospitales locales están sobrepasados ante el alza de casos en una zona vulnerable de la Amazonía, el hogar de muchos grupos indígenas.
“La selva amazónica necesita tu ayuda», dijo la activista climática adolescente Greta Thunberg en un video publicado en internet para pedir ayuda para Manaos, la ciudad más grande de Brasil en la vasta región. Según los datos oficiales, 809 personas han muerto en Manaos y 9.410 han contraído el virus. Pero tanto expertos como gente en la zona dicen que es probable que la cifra sea mucho mayor porque muchos fallecen en sus casas, suele ser enterrados en fosas comunes sin pasar la prueba de la enfermedad y no entran en el conteo oficial.
En Estados Unidos, donde persisten las protestas y el debate sobre la rapidez con la que deben levantarse las cuarentenas, Rick Bright, un experto en vacunas que dijo que fue cesado de un alto cargo científico tras advertir al gobierno del presidente Donald Trump que se preparase para la pandemia, declaró ante un comité del Congreso que el país carece de un plan para producir y distribuir equitativamente la vacuna para el coronavirus cuando ésta esté disponible.
Preguntado por legisladores sobre si el Congreso debería estar preocupado, Bright, quien declaró con una mascarilla cubriéndole la boca, dijo: “Absolutamente”.
Trump criticó a Bright en un tuit el jueves calificándolo de “empleado descontento”. La Casa Blanca, por su parte, lanzó un plan para producir, distribuir y administrar la vacuna una vez exista.
Con más de 1,4 millones de contagios confirmados y cerca de 85.000 fallecidos, Estados Unidos es, con diferencia, el peor foco de la pandemia en todo el mundo, según un conteo de la Universidad Johns Hopkins. En todo el mundo, más de 4,4 millones de personas contrajeron el coronavirus y más de 300.000 murieron. Los expertos cree que el dato real es mucho mayor.
Fuente: AP
14 Mayo 2020 /
Informante: EEUU carece de plan de vacunación contra virus
Un exempleado de salud del gobierno estadounidense advirtió el jueves que el país carece de un plan para producir y distribuir equitativamente la vacuna para el coronavirus cuando esté disponible. La nación podría enfrentarse “al invierno más oscuro en la historia moderna” al menos que los líderes actúen decididamente, señaló ante un panel legislativo.
Rick Bright, experto en vacunas que dirigió una agencia de biodefensa en el Departamento de Salud y Servicios Humanos (HHS), afirma que fue destituido de un puesto científico de alto nivel después de advertir al gobierno de Donald Trump que se preparara para la pandemia.
“No tenemos todavía (un plan de vacunación) y es una preocupación importante”, dijo. Al ser preguntado sobre si los legisladores deberían estar preocupados, respondió “absolutamente”.
Bright dijo que el país necesita un plan para establecer una cadena de suministro para producir decenas de millones de dosis de vacunas, y luego destinar y distribuirlas equitativamente . Agregó que, hasta el momento, la experiencia con un medicamento antiviral que beneficia a pacientes de COVID-19 no le ha dado mucha confianza en cuanto a la distribución.
Las farmacias de hospitales han reportado recibir insumos limitados.
La Casa Blanca inició una “Operación velocidad de la luz” para rápidamente producir, distribuir y administrar una vacuna una vez que esté disponible.
Al comparecer ante la Comisión para la Energía y Comercio de la Cámara de Representantes, Bright dijo que uno de sus momentos más bajos fue cuando sus reiterados intentos para acelerar la producción en Estados Unidos de mascarillas respiradoras no llegaron a ningún lado.
Bright recordó recibir correos electrónicos a finales de enero de Mike Bowen, ejecutivo de una compañía de suministros médicos llamada Prestige Ameritech, que indicaban que nuestro suministro de mascarillas N95 está “totalmente diezmado”.
“Y dijo, ‘Estamos en graves problemas. El mundo lo está. Y tenemos que actuar’”, dijo Bright. “Y comuniqué esto a los niveles más altos que pude en el HHS y no recibí respuesta. Desde ese momento, supe que tendríamos una crisis para nuestros trabajadores de atención médica, porque no tomábamos medidas. Ya llevábamos las de perder”.
Fuente: AP
14 Mayo 2020 /
México anuncia plan para regresar a la “nueva normalidad”
Tras 51 días de distanciamiento social para evitar la propagación del coronavirus, México anunció el miércoles un plan para regresar a la “nueva normalidad”, el cual estará regido por un semáforo de cuatro colores que representan el número de contagios en cada estado y las actividades permitidas.
La primera fase comenzará el 18 de mayo en 269 municipios en los que hasta ahora no se han registrado casos de la enfermedad COVID-19. Además, la construcción, la minería y la fabricación de vehículos pasarán a ser consideradas actividades esenciales en todo el país y podrán reanudar sus tareas. La segunda etapa, llamada de preparación, va del 18 al 31 de mayo y la tercera comenzará el 1 de junio, cuando se retomarán las actividades en el resto del país según el semáforo.
Si se encuentra en rojo sólo se podrán realizar labores esenciales; en naranja aumentarán paulatinamente el número de actividades no esenciales, y en amarillo se podrá acceder a lugares cerrados como templos, cines y teatros, pero en un nivel reducido de asistentes. En verde se podrán realizar todas las actividades, pero con medidas de control sanitario para evitar que se presente un rebrote.
El regreso a las escuelas sólo se dará con el semáforo en verde.
Fuente: AP
13 Mayo 2020 /
Bolivia autorizó un antiparasitario de uso animal para tratar a pacientes con coronavirus: ivermectina
Bolivia incluyó este martes a la Ivermectina, antiparasitario de uso animal, dentro de su lista de medicamentos esenciales y podrá ser usada en pacientes con coronavirus, a pesar de sus contraindicaciones y de tratarse de un producto que todavía está a prueba en el tratamiento contra esa enfermedad.
“Lo que se está haciendo es autorizar el uso bajo protocolo clínico y médico, esto de ninguna manera significa la automedicación”, dijo el ministro interino de Salud, Marcelo Navajas, durante una rueda de prensa en La Paz.
El alto funcionario hizo esa aclaración tras la lectura de una resolución de su ministerio que declara al fármaco parte de los medicamentos esenciales en Bolivia.
Navajas detalló que esa declaración implicará “la posibilidad de importación” del producto y su uso “en diferentes dosis” a pesar de que de momento “no tiene una validación científica en el tratamiento de coronavirus”.
No obstante, el ministro precisó que el medicamento está en listas de la Organización Mundial de la Salud (OMS) y que se produce a nivel nacional para el tratamiento de enfermedades parasitarias.
Una razón para incorporar el medicamento en la lista esencial del país es evitar la “especulación sobre el producto” teniendo una restricción y otra para que no haya una falsa percepción de que el fármaco no está a disposición, sostuvo el ministro.
Parte de la recomendación para su uso está relacionada al criterio de “consentimiento informado”, lo que quiere decir que todo paciente con esa medicación debe saber que la está recibiendo y que es un fármaco que “está a prueba”, dijo Navajas.
El Ministerio de Salud de Bolivia advirtió que algunos efectos de la Ivermectina son “mareos, vértigos, dolores estomacales e incluso daños hepáticos”. En el país se reportaron 128 muertos y 2.964 casos confirmados de coronavirus, de acuerdo a un balance de la Universidad Johns Hopkins a las 13:00 GMT de este miércoles.
A pesar de haberse anunciado una flexibilización de la cuarentena, muchas regiones del país han optado por mantener el confinamiento rígido hasta el 31 de mayo, justamente por el repunte de contagios en los últimos días.
La Ivermectina, el antiparasitario de uso animal que se transformó en una esperanza
Como adelantó Infobae en abril, se conoció la noticia sobre un trabajo dirigido por la Universidad de Monash en Melbourne (Australia), junto al Peter Doherty Institute of Infection and Immunity (Doherty Institute), el cual evidenció en cultivos celulares que un medicamento antiparasitario, denominado Ivermectin y disponible en todo el mundo, es capaz de matar al coronavirus en 48 horas.
En América Latina se conoce como Ivermectina y está conformado por una mezcla 80/20 de avermectina B1a y B1b. En la actividad veterinaria se utiliza, generalmente por vía inyectable y en menor medida por vía oral, para combatir las garrapatas, sarna y nematodiasis, en equinos, bovinos, caprinos, ovinos, suinos, caninos y felinos.
Pero también es empleado en la medicina humana, en forma de comprimidos para el tratamiento de algunos procesos provocados por parásitos y en forma de crema para el tratamiento de la rosácea.
A partir de este estudio en Australia, empezó a circular en diferentes ámbitos del mundo agropecuario la opinión de Carlos Lanusse, profesor de Farmacología Veterinaria de la Universidad del Centro, Investigador Superior del Conicet.
Durante muchos años, Lanusse estudió a la Ivermectina, y ante el informe realizado en Australia, sostuvo: “La idea es poner cautela detrás de un enorme drama por el que atraviesa el mundo. Hay que tener expectativas medidas y nos tenemos que acostumbrar a convivir con la cuarentena y al aislamiento obligatorio, y lo demás vendrá en el futuro. Todo esto hay que tomarlo con mucha precaución, y es muy importante que desde la investigación en veterinaria se pueda brindar una respuesta a la salud humana”.
Lanusse, en una entrevista que concedió al portal Infosudoeste, también comentó que desde el laboratorio en farmacología veterinaria, en el cual trabaja desde hace tiempo, se lleva adelante la tarea en muchos fármacos de uso veterinario y el potencial que tienen los mismos para que sean utilizados en la medicina humana. “Esto en el mundo se llama el reposicionamiento de viejas drogas para nuevos usos. Esto llegó de la mano en los últimos 10 a 12 años de los altos costos que significa el desarrollo y la aprobación de nuevas moléculas para introducir en el mercado, tanto veterinario, agronómico y humano”, expresó.
A partir de estos trabajos preliminares, los especialistas australianos lograron en una determinada concentración in vitro, es decir en un laboratorio o en una placa o en tubo de ensayo, y sin un animal de por medio, que la Ivermectina demuestra inhibir rápidamente en 24 y 48 horas la replicación del coronavirus.
“Conocemos mucho de la Ivermectina enfrentando a los parásitos, pero no la conocemos enfrentando a un virus en el organismo. Entre un parásito, un virus y una bacteria, son agentes biológicos de distintas patologías. Y ese es el gran desafío científico del momento, de poder encontrar una cantidad de Ivermectina para tratar un paciente enfermo con coronavirus, y que sea capaz de lograr concentraciones en el tracto respiratorio donde está mayoritariamente localizado el coronavirus, y que esa cantidad de droga pueda inhibir la replicación del virus en vivo, es decir en el pulmón de un infectado”, dijo Lanusse.
Y agregó: “Esta es una oportunidad que aparece como algo razonable, en un momento de desesperación a nivel mundial por encontrar algo que frene la pandemia. Es razonable, porque la Ivermectina ya está probada para el uso de medicina humana, y no es lo mismo empezar con un agente químico que nadie conoce y para tratar pacientes tenemos que pasar por varias fases de aprobación. Tenemos una ventaja relativamente importante: la droga ya existe para el uso humano para el control de los parásitos. Indudablemente esa dosis es insuficiente para poder eliminar el virus”.
Infobae.-
Más niños padecen síndrome que ha sido vinculado al COVID
Amber Dean se había recuperado de una infección leve de coronavirus y la familia de cinco integrantes acababa de terminar su cuarentena en casa cuando su hijo mayor Bobby, de 9 años, se enfermó.
“Al principio no era nada grave, parecía como un virus estomacal, como si hubiera comido algo que no le cayó bien”, dijo Dean, quien vive con su esposo y tres hijos en la localidad de Hornell, en el occidente de Nueva York. “Pero al siguiente día no podía retener nada y le dolía tanto el vientre que no podía ni sentarse”, comentó.
En la sala de emergencias del hospital local los médicos sospecharon que tenía una infección en el apéndice y lo enviaron a casa con instrucciones de ver a un pediatra.
Fue hasta después que la condición de Bobby empeoró de manera alarmante que los médicos se dieron cuenta que se encontraba entre el pequeño pero creciente número de niños que padecen un misterioso síndrome inflamatorio que se cree está relacionado con el virus.
El gobernador de Nueva York Andrew Cuomo dijo el martes que el estado investiga alrededor de 100 casos del síndrome, que afecta los vasos sanguíneos y órganos, y cuyos síntomas son parecidos a los de la enfermedad de Kawasaki y a un choque tóxico.
Tres niños han fallecido en el estado, y Cuomo instruyó a los hospitales dar prioridad a las pruebas de COVID-19 en niños que presenten síntomas.
En la ciudad de Nueva York, que ha reportado por lo menos 52 niños enfermos con el síndrome, el alcalde Bill de Blasio pidió el martes a los padres de familia llamar a sus pediatras cuanto antes si sus hijos muestran síntomas, como fiebre persistente, sarpullido, dolor abdominal y vómito.
Eso fue lo que la familia de Bobby Dean hizo, aunque viven en el condado de Steuben, que sólo tiene 239 casos confirmados de COVID-19 y se ubica en una parte del estado que se tiene previsto que empiece a reabrir algunos sitios de trabajo el viernes.
El médico familiar le realizó una prueba de coronavirus al día siguiente de que se presentó a emergencias, pero los resultados tardarían 24 horas. Para esa noche, la fiebre del pequeño había aumentado, su abdomen estaba inflamado, estaba severamente deshidratado y su ritmo cardíaco se había acelerado. Su padre, Michael Dean, lo llevó al Hospital Infantil Golisano, en Rochester, a 90 minutos de distancia.
“En Rochester le hicieron una prueba rápida de COVID y dio positivo”, dijo Amber Dean. Durante los siguientes seis días, estuvo en el hospital junto a su hijo mientras éste estaba conectado a vías intravenosas y un monitor cardíaco. Regresó a casa el Día de las Madres.
“Nunca afectó su sistema respiratorio, lo que afectó fue su corazón”, dijo Dean. Los ganglios linfáticos inflamados causaron el dolor abdominal, agregó. “Esperan que se recupere al 100%, pero dicen que ha habido niños con efectos duraderos”.
Niños en otras partes de Estados Unidos y Europa han sido hospitalizados con la afección conocida como síndrome inflamatorio multisistémico pediátrico.
En Nueva York, se ha encontrado el síndrome en un gran número de jóvenes. Un niño de 5 años, otro de 7 y una joven de 18 han muerto.
Alrededor del 23% de esos casos se han presentado en niños menores a 5 años, aproximadamente el 29% en pequeños de entre 5 y 9 años, un 28% en niños de 10 a 14, y 16% en jóvenes de entre 15 y 19 años.
En su testimonio ante una comisión del Senado estadounidense el martes sobre la respuesta al coronavirus del gobierno, el médico Anthony Fauci dijo que a los niños generalmente les va mejor que a los adultos y ancianos, pero advirtió que todavía falta mucho por aprender del virus.
“Por ejemplo, en estos momentos, niños que se presentan con COVID-19 y que en realidad tienen un síndrome inflamatorio muy extraño y muy parecido al síndrome de Kawasaki”, dijo Fauci. “Creo que es mejor que tengamos mucho cuidado de no ser arrogantes al pensar que los niños son completamente inmunes a los efectos nocivos”.
Fuente: AP
12 Mayo 2020 /
Crearán un banco de plasma hiperinmune, la terapia experimental que redujo la mortalidad de los enfermos de coronavirus del 15 al 6 por ciento
La región de Lombardía, la más golpeada de Italia por el coronavirus, lanzó este lunes un banco de plasma hiperinmune, después que una terapia experimental con sangre de 46 ex pacientes de Covid-19 redujo la mortalidad de los contagiados del 15 al 6 por ciento.
La experimentación fue llevada a cabo por el Policlínico San Matteo de Pavía y el hospital de Mantua entre el 17 de marzo y el 8 de mayo. El objetivo era evaluar la reducción de la mortalidad a corto plazo en cuidados intensivos, la mejora de los parámetros respiratorios y la mejora de los parámetros relacionados con la inflamación. Los datos mostraron que los resultados más significativos se lograron en el primer objetivo.
El tratamiento se realiza a través de una transfusión a los enfermos del plasma sanguíneo de personas curadas, para eliminar más rápido el virus y reducir sus daños.
“Cada curado puede ayudar a dos personas contagiadas, porque cada una de ellas necesita 300 ml de sangre”, explicó Cesare Perotti, director del Servicio de Inmunohematología y Medicina transfusional del hospital San Matteo de Pavia. Cada uno de los 46 ex pacientes con coronavirus donó 600 ml de sangre.
El estudio mostró que la mortalidad entre los pacientes curados con plasma hiperinmune bajó del 15 al 6 por %, según Fausto Baldanti, director de la unidad de virología del mismo hospital.
La experimentación de Mantua y Pavía el jueves será sometida al escrutinio de organismos científicos internacionales para su publicación.
“Con las indicaciones del Policlínico San Matteo de Pavía, se definirá un protocolo para la donación de sangre y plasma en toda la región”, dijo el secretario de Salud de la región Giulio Gallera. “Con todos los curados que tenemos en toda la región se creará el banco de plasma hiperinmune: cada unidad sanitaria local llamará a los pacientes que se han recuperado de Covid-19 y los invitará a donar plasma”, explicó.
Las autoridades de la región planean examinar a 500 mil potenciales donantes. Al principio “se verificará el nivel de inmunidad y la fuerza de los anticuerpos en su plasma.Cuando se haya identificado la capacidad, se les pedirá que hagan la donación”, detalló Gallera.
Luego habrá un segundo paso, que se hará en colaboración con la Asociación Italiana de los Donantes Voluntarios de Sangre (AVIS, por su sigla en italiano).
“Nos centraremos en las áreas más afectadas, como Bérgamo, Brescia, Lodi y Cremona y, si se cumplen las condiciones, parte de la sangre donada se utilizará para plasma hiperinmune. De hecho, el objetivo es extender esta experimentación a pacientes en toda Lombardía”, dijo Gallera.
Varios expertos consideran las terapias a base de plasma algunas de las más prometedoras en la lucha contra el Covid-19.
En abril se pusieron en marcha ensayos y este tratamiento fue autorizado en hospitales en Francia, Estados Unidos, China o Austria.
Sin embargo la Academia de Medicina francesa indica sus limitaciones porque el número y la eficacia de los anticuerpos “son muy variables de un donante a otro” y hay riesgo de efectos secundarios. La terapia depende además de la cantidad de plasma de los recuperados disponible y de la voluntad de las personas a donar. Por eso, el objetivo de varios estudios es construir los anticuerpos en el laboratorio.
Infobae.-
México: coronavirus mata a 111 sanitarios, infecta a 8.544
El número de trabajadores de la salud muertos por coronavirus en México alcanzó las 111 personas, con entre 8.500 y 15.000 empleados de hospital infectados, dijeron las autoridades el lunes.
Entre los fallecidos hay 66 doctores, 16 enfermeras y otros 29 trabajadores hospitalarios, incluyendo personal de apoyo, dentistas y técnicos de laboratorio, explicó el subsecretario de Salud, Hugo López-Gatell.
Por el momento hay 8.544 casos de COVID-19, la enfermedad causada por el coronavirus, confirmados entre profesionales de la salud en el país, y otros 6.747 supuestos casos, muchos de los cuales están a la espera de los resultados de las pruebas.
La cifra total de contagios confirmados en la nación subió a 36.327, con 3.573 decesos, aunque las autoridades han reconocido que probablemente el número sea mucho mayor.
Algunas ciudades de México registraron un gran número de casos que ahora se están reduciendo. Otras, como la capital, Ciudad de México, parecen haber alcanzado el pico de contagios mientras que hay algunas que no han reportado ningún caso.
Por este motivo, López-Gatell dijo que el plan para la reapertura parcial de México que se espera para esta semana sería diferente en cada región y añadió que una política de distanciamiento social a nivel nacional “no tiene sentido”.
Fuente: AP
11 Mayo 2020 /
La cantidad de muertes por coronavirus en Nueva York podría superar en más de 5.000 a la cifra oficial
Autoridades sanitarias alrededor del mundo han advertido que la posibilidad de que la cantidad de muertes producto de la pandemia de Covid-19, la enfermedad causada por el nuevo coronavirus, sea sustancialmente mayor a la reportada por las autoridades, es cierta. Y hoy un nuevo estudio estimó que ese escenario también tiene lugar en la ciudad de Nueva York.
El Centro de Control de Enfermedades del gobierno de los Estados Unidos (CDC, por su acrónimo en inglés) publicó este lunes un documento en el que indicó que, entre mediados de marzo y mayo, perdieron la vida alrededor de 24.000 personas más que las esperadas por los expertos. La cifra excede en más de 5.000 la cantidad de muertes atribuídas al nuevo coronavirus en la ciudad, epicentro del estado más afectado por la pandemia a nivel nacional.
No obstante, el estudio indica que las muertes podrían haber sido tanto por la Covid-19 como por la falta de atención recibida debido al colapso sanitario causado por la pandemia. “Llevar la cuenta del exceso de mortalidad es importante para entender la contribución a la tasa de muertes tanto de la Covid-19 como la falta de disponibilidad de cuidado para aquellos con enfermedades no relacionadas”, indicó el estudio.
Y explicó que “la demanda hospitalaria y de los proveedores de los sistemas de salud, así como el miedo del público a la enfermedad” podrían haber llevado también a que personas evitaran recibir tratamientos que les hubiera salvado la vida.
Al domingo, las autoridades sanitarias de la ciudad habían contabilizado casi 14.800 muertes por la enfermedad, mientras que casi 5.200 todavía están catalogadas como probables. Es decir, la causa no se confirmó mediante un test, pero los médicos estaban lo suficientemente seguros de que ese había sido el caso como para asentarlo en la partida de defunción. A ese total se podría sumar un porcentaje de las casi 5.300 muertes adicionales.
No obstante las cifras reales, la curva de contagios y muertes en la ciudad ha descendido de manera continuada durante las últimas semanas. Sin embargo, la ciudad no comenzará a reabrir de manera gradual en los próximos días, en contraste con otras regiones del estado homónimo, que lo harán el viernes.
El gobernador Andrew Cuomo indicó este lunes que a partir del viernes ciertos negocios que incluyen la construcción, el comercio minorista, los cines y algunas actividades recreativas podrán reabrir. Esto siempre y cuando cumplan con siete requisitos, incluidas las bajas tasas de hospitalizaciones relacionadas con el virus y ciertas pruebas y medidas de rastreo. Habrá salas de control para monitorear la reapertura de cada área, asegurando que cumplan con las métricas, dijo el gobernador.
Infobae.-
Wuhan registró un nuevo foco de infección de coronavirus por primera vez desde el levantamiento de la cuarentena
La ciudad china de Wuhan, donde se originó el brote de coronavirus el pasado mes de diciembre, registró este lunes un nuevo foco de infección, el primero desde que las autoridades retiraron las medidas de cuarentena impuestas para frenar la expansión del virus.
El domingo se confirmó el primer caso local en más de un mes, desde el pasado 3 de abril. Ahora, la enfermedad vuelve a avanzar.
Las autoridades locales han indicado que se han registrado por el momento cinco nuevos contagios de Covid-19, todos ellos en personas que residen en el mismo complejo. Una de las contagiadas es la mujer del hombre que dio positivo el domingo.
Los últimos casos confirmados han sido clasificados en un inicio como asintomáticos, por lo que estas personas pueden transmitir el virus aunque no presenten síntomas clínicos, según informaciones de la cadena de televisión CNA.
La metrópolis de unos 11 millones de habitantes, puesta en cuarentena durante más de dos meses a finales de enero, se vio muy afectada por el virus, que infectó a casi 83.000 personas y causó 4.633 muertes en el país, según las cifras oficiales.
China no incluye los casos asintomáticos en el recuento total de casos confirmados, que se encuentra actualmente en 84.010, según fuentes oficiales. No obstante, el régimen ha asegurado que cientos de estos casos están siendo supervisados en Wuhan y ha insistido en que el país reabrirá de forma gradual sus cines, museos y otros lugares de ocio.
Tras cuatro meses con los colegios cerrados por el Año Nuevo chino y luego el coronavirus, los alumnos de Wuhan regresaron la semana pasada a las aulas con mascarillas y debieron pasar por cámaras infrarrojas para detectar posible fiebre.
China ha sido criticada tanto en el país como en el extranjero por restar importancia al virus y ocultar información sobre el brote cuando apareció por primera vez en Wuhan. Beijing ha insistido en que siempre ha compartido información con la Organización Mundial de la Salud y otros países de manera oportuna. Un alto funcionario de salud dijo el sábado, sin embargo, que el brote expuso “deficiencias” en el sistema de salud pública de China.
Por el momento, la ciudad de Shanghái ya ha reabierto algunas discotecas y lugares de entretenimiento. Este mismo lunes, miles de personas han acudido al parque de Disneyland por primera vez en tres meses.
(Con información de Europa Press y AFP)
Avianca se declara en bancarrota ante crisis por la pandemia
Avianca, una de las aerolíneas más grandes de Latinoamérica, se acogió el domingo al Capítulo 11 de la Ley de Quiebras en Nueva York, señalando que la pandemia del COVID-19 ha devastado su negocio.
Avianca Holdings indicó en un comunicado que con la decisión pretende seguir en operaciones y retener los empleos una vez que sea posible reanudar las actividades con normalidad después de una emergencia sanitaria mundial que ha obligado a suspender el 90% del tráfico aéreo global. Dijo que sus propios ingresos consolidados se han reducido 80%.
“Los efectos del COVID-19 nos han llevado a enfrentar la crisis más desafiante en nuestros 100 años de historia como compañía”, declaró Anko van der Werff, director ejecutivo de Avianca Holdings.
La aerolínea afirmó que se encuentra en conversaciones sobre ayudas con gobiernos de países en los que opera, particularmente Colombia, donde tiene su sede.
De acuerdo con Avianca, ofrece servicio a 30 millones de pasajeros anualmente y es responsable de manera directa e indirecta de 21.000 empleos en Latinoamérica, incluyendo 14.000 en Colombia.
Fuente: AP
10 Mayo 2020 /
Científicos advierten que los ojos son una “ruta importante” para el coronavirus: la cepa es hasta 100 veces más infecciosa que el SARS
Los ojos son una ruta importante para el coronavirus hacia el cuerpo humano, de acuerdo con una investigación de la Universidad de Hong Kong que encontró que la cepa es hasta 100 veces más infecciosa que el síndrome respiratorio agudo severo y la gripe aviar a través de los orificios faciales y las vías respiratorias. El estudio refuerza el consejo al público de no tocarse los ojos y de lavarse las manos regularmente para evitar la infección.
Las pruebas de laboratorio revelaron que el “nivel de virus” del SARS-Cov-2 – la cepa de coronavirus que causa la enfermedad Covid-19 – es mucho mayor que para el SARS en las vías respiratorias superiores y las conjuntivas, las células que recubren las superficies de los ojos.
El equipo dirigido por el médico Michael Chan Chi-wai, de la Escuela de Salud Pública de la Universidad de Hong Kong, se convirtió en uno de los primeros del mundo en aportar pruebas de que el coronavirus puede infectar a los seres humanos a través de ambos puntos de entrada cuando publicó sus conclusiones en el último número de la revista The Lancet.
“Cultivamos tejidos del tracto respiratorio y los ojos humanos en el laboratorio y los aplicamos para estudiar el SARS-Cov-2, comparándolo con el Sars y el H5N1. Descubrimos que el SARS-Cov-2 es mucho más eficaz para infectar la conjuntiva humana y las vías respiratorias superiores que el Sars, con un nivel de virus entre 80 y 100 veces mayor”, dijo Chan.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/WBOR56DPANAE64D6SET5LETPHI.jpg) Un hombre lleva mascarilla en el barrio de Iztapalapa, en Ciudad de México
Un hombre lleva mascarilla en el barrio de Iztapalapa, en Ciudad de México
“Esto explica la mayor transmisibilidad de Covid-19 que la del SARS. Este estudio también pone de relieve el hecho de que los ojos pueden ser una ruta importante de la infección humana por SARS-CoV-2”, añadió el Chan.
Las conclusiones del estudio, recuerda el sitio South China Morning Post, ponen en tela de juicio la suposición ampliamente extendida en las primeras etapas de la crisis sanitaria de que el personal médico estaría adecuadamente protegido con máscaras y ropa protectora N95, sin necesidad de utilizar gafas especiales.
El brote de Covid-19 fue reportado por primera vez en la ciudad central china de Wuhan a finales de diciembre pasado. Desde entonces se ha convertido en una pandemia, infectando a más de 4 millones de personas, cobrando más de 275.000 vidas en todo el mundo, según los datos recopilados por los investigadores de la Universidad Johns Hopkins. El total de personas recuperadas se eleva a 1,37 millones de personas, con Estados Unidos al frente de la tabla, con unas 212.000 personas curadas, seguido por Alemania, con 143.300 pacientes salvados, y España, con unos 134.000 aproximadamente.
Tras registrar de nuevo más de 25.000 casos diarios, Estados Unidos se encamina a los 80.000 fallecidos por la enfermedad -78.794, según la última actualización- y ya avista el millón y medio de contagios -1.309.541, de nuevo según el balance-, en un momento en que los estados del país están a punto de levantar restricciones este lunes para comenzar, cada uno a su manera, la reactivación económica.
España continúa como segundo país en número de casos, con 223.578 positivos y 26.478 fallecidos, por delante de Italia, con 218.268 contagiados pero con una mayor cifra de víctimas mortales, con un total de 30.395 decesos. Reino Unido, que la semana pasada aumentó drásticamente su balance de fallecidos tras incluir a quienes perdieron la vida fuera de los hospitales, ha registrado hasta la fecha 216.525 personas contagiadas y 31.662 muertos, superando a Italia como el segundo país con más fallecidos por coronavirus.
Después de Reino Unido se sitúa de nuevo Rusia con casi 200.000 casos y 1.827 muertos. Francia queda en sexto lugar, con 176.782 personas con coronavirus y 26.313 fallecidos, por delante de Alemania, que tiene 171.324 contagiados y 7.549 muertos. A continuación se sitúa Brasil, el más afectado de América Latina, que sigue registrando nuevos casos a pasos agigantados: casi 10.000 más en las últimas 24 horas, hasta los 156.061 casos, con 10.656 muertos.
Infobae.-
9 Mayo 2020 /
Johan Giesecke, máximo epidemiólogo sueco: “El coronavirus se propaga como un incendio y no importa lo que uno haga, todos se van a contagiar”
Las últimas semanas, quizás como nunca antes había ocurrido, periodistas, especialistas y políticos de distintas partes del mundo se han detenido a analizar y debatir lo que ya es nombrado como “el caso sueco”. El pequeño país nórdico ha tomado una serie de medidas ante la pandemia causada por el COVID-19 bastante diferentes a las del resto de los países mientras sus expertos aseguran que “no importa lo que uno haga, todos se van a contagiar de todas formas”.
En Suecia rige lo que sus autoridades definieron como un “confinamiento suave” basado, fundamentalmente, en la confianza que existe entre la población, y entre ésta y el Gobierno y sus instituciones. Por eso, las restricciones son limitadas: se encuentran prohibidas sólo las reuniones de más de 50 personas, y aunque las universidades están cerradas, no lo están los jardines de infantes y las escuelas de los niños. Tampoco están cerrados los restaurantes y bares, aunque solo se admiten personas sentadas en las mesas, que deben estar a no menos de dos metros de distancia. Al igual que las fronteras, las peluquerías, los cines, los teatros, los gimnasios y los parques permanecen abiertos.
Uno de los arquitectos de esa estrategia es Johan Giesecke, tal vez la mayor eminencia de Suecia en epidemiología, y una de las más reconocidas del mundo. Entre 1995 y 2005 fue epidemiólogo jefe del país, cargo que ostenta actualmente Anders Tegnell, uno de sus discípulos, que se convirtió en la imagen del controversial caso sueco. Pero Giesecke, que entre 2005 y 2014 fue el primer jefe científico del Centro Europeo para la Prevención y el Control de Enfermedades, sigue siendo consejero del gobierno y es además miembro del Grupo Asesor Estratégico y Técnico para Riesgos Infecciosos (STAG-IH) de la Organización Mundial de la Salud.
Cuando pareciera que la curva de la pandemia se ha estabilizado en la mayoría de los países y el debate se ha enfocado en las estrategias de reapertura, el modelo defendido por Giesecke y el “todos se van a contagiar de todas formas” sueco ha vuelto al centro de las discusiones.
Hasta ahora, el resultado de la cuarentena suave en Suecia ha sido -de acuerdo con las cifras de la Universidad Johns Hopkins- de algo más de 3.000 muertes para una población de 10,2 millones de habitantes, lo que arroja una tasa de mortalidad de 30 personas cada 100.000. Es ostensiblemente mayor a la de Noruega (4) y Dinamarca (9), pero está muy por debajo de países como el Reino Unido (45), España (55) o Bélgica (74), que decretaron confinamientos estrictos. Con todo, explica con calma Giesecke durante una entrevista con Infobae,la comparación de los resultados de cada una de las estrategias recién podrá hacerse de aquí a un año.
—¿Y cuáles cree que van a ser los números de muertos de cada país para entonces?
—Creo que los resultados serán muy parecidos en todos los países. Esta enfermedad se propaga como un incendio y lo que uno hace no cambia demasiado. Todos se van a contagiar el virus. Todos en el mundo al final. Hasta que haya una vacuna.
—Casi todos los países del mundo impusieron alguna forma de confinamiento estricto, no uno suave como el sueco. ¿Por qué cree que un enfoque tan duro fue elegido por tantos gobiernos y por qué Suecia no creyó que fuera apropiado?
—Porque no hay evidencia científica para la mayoría de las restricciones que están tomando los países. Creo que para los políticos es importante mostrar fortaleza y acción, y observo que ese es un motivo importante para las cuarentenas estrictas. En Europa sucede que los países se siguen unos a otros. Cuando el país X ve que el país Y hizo algo, dice ‘tenemos que hacer lo mismo, tenemos que establecer esa restricción’. Hubo una carrera entre los políticos.
—Pero es cierto que en muchos casos hay epidemiólogos que les recomiendan a los políticos tomar esas medidas. ¿Hay discrepancias entre los expertos en ese punto?
—Sí, y es precisamente porque hay poca ciencia, así que nadie sabe. Hay algunas cosas que sí sabemos científicamente, como que lavarse las manos es bueno. Lo sabemos desde hace 150 años. También sabemos que debemos mantener cierta distancia social, es decir, no acercarnos demasiado a otras personas. ¿Pero el resto? Nadie sabe si cerrar las escuelas va a tener algún efecto. Lo mismo con el cierre de fronteras, o con no permitir que la gente esté al aire libre. Muchos países le han dicho a la población que se quede en sus apartamentos. Es extraño, porque es agradable estar afuera y uno debería hacerlo. La infección se propaga muy poco estando al aire libre. De hecho, el riesgo es mucho menor.
—Suecia está teniendo una alta tasa de mortalidad. Entre las semanas 14 y 16 de 2020, el número de muertes semanales en Estocolmo ha sido más del doble del promedio de los últimos cinco años. ¿Por qué cree que la estrategia elegida es correcta a pesar de este aumento de la mortalidad, que no se ha registrado, por ejemplo, en los otros países nórdicos?
—Si se compara con Dinamarca, Noruega y Finlandia, es cierto, es más alta. Pero si se compara con el Reino Unido, allí tienen más muertes que Suecia y tienen un confinamiento. ¿Es bueno el confinamiento? Bélgica tiene una mayor tasa de mortalidad. También Irlanda. Y todos esos países tienen un confinamiento severo. Entonces, deberían tener menor mortalidad que Suecia, ¿no le parece?
—Sí, es cierto. Pero comparaba con los otros países nórdicos, porque Suecia se parece más a Dinamarca o a Noruega.
—En ambos países, tanto en Noruega como en Dinamarca, los epidemiólogos le dijeron al gobierno que no impusiera un confinamiento. Pero los gobiernos lo establecieron de todos modos.
—El gobierno británico anunció inicialmente algo bastante similar a esa meta de conseguir inmunidad colectiva, protegiendo a las personas mayores. Pero luego el Imperial College difundió ciertas proyecciones y la opinión pública empezó a criticar al gobierno, así que el Reino Unido cambió su plan. ¿Por qué cree que ellos no pudieron mantener su estrategia y Suecia sí?
—No lo sé. El Reino Unido tenía una muy buena estrategia y estábamos contentos en Suecia, porque es bueno tener un hermano mayor siguiendo el mismo camino que uno. Pero después apareció ese reporte del Imperial College. ¿Vieron que el profesor que lo escribió renunció por violar el confinamiento impuesto por él? Lo cierto es que este informe tuvo una influencia muy fuerte sobre el gobierno británico y, de un día para el otro, dieron un giro de 180 grados.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/NWQWCJ4EVF7WCDO3GAYZL3C6UM.jpg) El primer ministro británico, Boris Johnson REUTERS/Hannah McKay TPX IMAGES OF THE DAY
El primer ministro británico, Boris Johnson REUTERS/Hannah McKay TPX IMAGES OF THE DAY
Giesecke se refiere a que a mediados de marzo pasado, el Imperial College de Londres difundió un estudio en el que analizaba y comparaba las estrategias para luchar contra el coronavirus, y establecía una serie de proyecciones en base a ellas. En ese reporte se decía que si el Reino Unido no aplicaba una estrategia de “supresión” del virus, los muertos ascenderían por encima del medio millón. Para el caso de los Estados Unidos, los muertos llegarían a 2,2 millones de personas. Sobre la estrategia de “mitigación” -la llevada adelante por el gobierno conservador hasta entonces, y la defendida por Suecia- el Imperial College proyectaba un cuarto de millón de muertos en el Reino Unido y, fundamentalmente, el colapso del sistema sanitario.
—¿Alguna de esas proyecciones es confiable?
—No. La principal razón es que subestimó la cantidad de personas que está infectada pero no tiene casi síntomas. Ahora estamos descubriendo que casi todos los que se contagian tienen pocos síntomas. Él creía que era el 50%, pero la verdad es que probablemente sea el 98 por ciento.
—¿El 98% no tiene síntomas?
—El 98% no busca atención médica en los hospitales. Algunos pueden estar bastante enfermos. Hay pacientes que están muy enfermos durante semanas. Pero no son registrados por el sistema porque no van al hospital.
—¿Cómo recomendaría cuidar a los vulnerables sin que esto implique encerrarlos en sus casas? ¿Sería justo para ellos el encierro para protegerlos?
—Es una buena manera de protegerlos, pero es muy difícil, porque es un virus muy contagioso. Si vives en un hogar para adultos mayores, solo se necesita que uno de los miembros del personal cometa un pequeño error para que el virus se propague. Es muy difícil mantenerlo afuera.
—¿Usted sugiere que dejemos que la gente joven esté afuera y que los mayores se queden en sus casas?
—Sí, porque se necesita generar la llamada inmunidad de rebaño. Y la mejor manera de lograrlo es que los jóvenes, pero no solo ellos, quiero decir, que las personas de menos de 50 o 60 años se mezclen, y decirle a las personas grandes y con condiciones médicas preexistentes que se queden adentro. Así se puede obtener bastante rápido la inmunidad en el país.
—¿Cómo explicaría, concretamente, el funcionamiento de la inmunidad de rebaño?
—El virus está tratando de infectar a la población, eso es lo que el virus quiere hacer. Si la suficiente cantidad de gente está inmunizada alrededor de alguien con el virus, entonces el virus no puede infectar. Esa es una forma de explicar la inmunidad de rebaño. Pero digamos que el 70% de una población tuvo el virus, y que está inmunizada de alguna manera, eso significa que aún hay un 30% que podría contagiarse. Es decir, que no se puede volver completamente a la normalidad incluso habiendo alcanzado la inmunidad de rebaño. Hay que sostener las restricciones por algún tiempo después de eso.
—Y sobre la vacuna, ¿tiene expectativas de que se pueda lograr este año?
—No, este año no sucederá, quizás el año próximo.
—Detrás de los cierres totales o las cuarentenas estrictas, en algunos países existe la idea de que el virus podría ser completamente eliminado. ¿Esto es posible?
— No creo que un país como Argentina pueda eliminar el virus, porque comparte largas fronteras con Chile, Brasil, Paraguay, Uruguay, Bolivia. Tiene muchos kilómetros de fronteras. Quizás un país como Nueva Zelanda (una isla) sí podría hacerlo, erradicar el virus por completo. Pero la pregunta es qué hacer después. Tienen que mantener la cuarentena, de manera que todo aquel que visite Nueva Zelanda deba permanecer aislado por dos semanas. Entonces los turistas dejarán de ir, por ejemplo. ¿Cómo se sostiene eso? Deberían chequear a cada persona que llegue, y la verdad es que no pueden hacer eso. Pero para un país como Argentina es directamente imposible porque la gente cruza las fronteras.
— De alguna manera, lo que usted sugiere es que a largo plazo y mientras no aparezca una vacuna, es casi imposible estar seguros.
— Exactamente. No se puede estar seguros.
— ¿Hasta qué punto cree usted que un enfoque como el de Suecia, que hace hincapié en la responsabilidad individual, podría funcionar en países con mayor desigualdad, pobreza y menor cohesión social, como podría ser Argentina pero también otros países de América Latina?
— La gente no es estúpida. Si se le explica qué es lo mejor para ellos y qué es lo mejor para la gente que los rodea, generalmente cumplirán con lo que se les indica. Y tampoco es necesario que todos cumplan con eso, mientras una mayoría siga las recomendaciones de las autoridades. Creo que funcionaría también en Argentina, y de cualquier manera creo que sería mejor que la policía controlando las calles.
— Argentina se encuentra en su séptima semana de cuarentena estricta, y esta política es defendida por expertos locales y por las autoridades basados en la baja cantidad de infectados y muertos -con 45 millones de habitantes, hay menos de 300 muertos y poco más de 5.000 contagiados-. ¿Qué le criticaría a este enfoque?
— El problema de lo que ocurre allí es que no se puede sostener para siempre un cierre de esas características. La gente se levantará y se rebelará si se prolonga por tanto tiempo. Sí puede hacerse en China, por ejemplo, pero China no es exactamente una democracia. No hay ninguna democracia occidental que pueda compararse con China y pueda mantener la cuarentena por siempre. Los gobiernos deberán dejar a la gente salir, y cuando lo hagan va a haber más gente contagiada y va a haber más gente muerta. Me dicen que son 45 millones de personas… Estimo que podrían tener unas 15 mil muertes antes de que todo esto termine.
— En ese caso, ¿cuál es su recomendación, incluso para países con cuarentenas estrictas, a la hora de relajar las restricciones?
— Hay que relajar una restricción por vez. Hay que empezar por algún lado. Por ejemplo, reabrir las escuelas podría ser el primer paso. Después hay que testear mucho y evaluar la propagación del virus. Si hay más casos o no, si se pueden mantener abiertas las escuelas y pasar a la próxima etapa, por ejemplo, reabrir los restaurantes. Y volver a evaluar, quizás los números no son buenos y entonces hay que volver a cerrar. Y así en cada etapa. Hay que levantar una restricción a la vez, y esto puede tomar meses antes de terminar.
— En relación a América Latina, tenemos casos muy dispares. Brasil, con pocas restricciones y un mal resultado, de un lado, y México, con pocas restricciones y resultados aparentemente mejores, del otro. ¿Cree que pueden intervenir otros factores, además de los modelos de confinamiento, a la hora de analizar los resultados de cada país?
— Sí, es posible. Es posible que diferentes personas sean susceptibles al virus de diferentes maneras. Podrían ser diferencias genéticas. Esa podría ser una explicación. Otra podría ser los patrones de contacto, es decir, cómo la gente se mezcla en cada país. Entonces no es fácil comparar. Pero de nuevo, si el criterio es contar el número de gente muerta en cada país, es necesario esperar un año más. No se puede decir ahora que porque un país tiene menos muertos, hizo las cosas bien. Porque cuando comiencen las reaperturas, las muertes van a aumentar.
— Hay mucho debate acerca de la tasa de mortalidad del virus. Usted dijo recién que en Argentina podrían morir 15 mil personas. Pero cerca de 32 mil murieron en 2018 por neumonía e influenza, según estadísticas del Ministerio de Salud. En otros países, en cambio, el coronavirus ya mató más gente que la gripe estacional. ¿Cuál es la verdadera tasa de mortalidad del COVID-19?
— Yo creo que la tasa de mortalidad del COVID-19 es bastante similar a la de una temporada de gripe, dudo que sea muy diferente.
— Usted ha dicho anteriormente que la cuarentena extrema es un riesgo para la democracia. ¿Por qué?
— Porque es una situación en la que los hombres y las mujeres fuertes ven una oportunidad de obtener más poder. Por ejemplo hoy Hungría tiene un dictador, Viktor Orbán, y pasa en otros países, también en el Reino Unido, por ejemplo, los gobiernos quieren lograr más poder, y podría también pasar en América Latina. Es una oportunidad para que aquellos que quieren poder, lo consigan. Y yo creo que ese es el mayor riesgo de esta pandemia. Por supuesto que la enfermedad y las muertes son un gran riesgo, pero las consecuencias políticas creo que son peores.
— Sin embargo, quienes hoy se oponen a las cuarentenas y restricciones en todo el mundo no parecen ser grandes defensores de la democracia… Por ejemplo, los grupos de republicanos armados en Estados Unidos, que sostienen que el confinamiento es una mentira que debe terminarse para priorizar la economía.
— Tienes razón, no es tan simple. Y del otro lado, también creo que muchos defensores de la democracia realmente están apoyando las decisiones de sus gobiernos sobre los bloqueos, los cierres y las cuarentenas. La verdad es que no puedo explicar por qué sucede de esta manera, pero realmente me preocupa mucho el futuro, en términos políticos.
Investigadores chinos detectaron coronavirus en el semen de pacientes hospitalizados por COVID-19
El virus que causa el COVID-19 puede encontrarse en el semen, dicen investigadores chinos en un pequeño estudio que no aborda si es transmisible por la vía sexual.
Los médicos detectaron el coronavirus en el semen de seis de 38 hombres hospitalizados a los que les confirmaron la infección mediante exámenes. Cuatro continuaban muy enfermos y dos estaban en recuperación.
El informe del Hospital Municipal de Shangqiu en China fue dado a conocer el jueves en la publicación digital JAMA Network Open.
No hubo seguimiento de largo plazo, así que se desconoce cuánto tiempo permanece el virus en el semen o si los hombres pueden infectar a sus parejas si tienen relaciones sexuales.
El resultado contrasta con un estudio a 34 hombres chinos con COVID-19 dado a conocer el mes pasado en la publicación Fertility and Sterility (Fertilidad y Esterilidad). Investigadores estadounidenses y chinos no encontraron el virus en el semen en los exámenes efectuados entre ocho días y casi tres meses después del diagnóstico.
El doctor John Hotaling de la Universidad de Utah, coautor de ese texto, dijo que el nuevo estudio incluyó hombres mucho más enfermos, la mayoría con la enfermedad activa.
Las autoridades creen que la principal vía de propagación del coronavirus son las gotitas expulsadas cuando alguien infectado tose y las inhalan las personas a su alrededor.
Según algunos estudios, el virus ha sido encontrado en la sangre, heces, lágrimas y otros fluidos de pacientes con COVID-19 que tenían los ojos inflamados.
Evidencias que permiten entrever que otras enfermedades infecciosas —incluyendo el zika y el ébola— podrían ser transmitidas por la vía sexual han generado interrogantes sobre la posibilidad de que con el coronavirus pueda ocurrir lo mismo.
Hotaling dijo que esta es una preocupación importante de salud pública, aunque se requiere mayor investigación para dar una respuesta definitiva.
La Sociedad Americana de Medicina Reproductiva indicó que el nuevo estudio no debería ser motivo de alarma. Sin embargo, para estar seguros, «sería sensato evitar el contacto sexual con hombres hasta que hayan pasado 14 días de que ya estén asintomáticos”, dijo en un comunicado el doctor Peter Schlegel, el anterior presidente del grupo.
Por LINDSEY TANNER (Associated Press)
Amtrak exigirá cubrebocas a partir de la próxima semana
Amtrak requerirá que todos sus pasajeros utilicen cubrebocas a partir de la próxima semana.
El servicio ferroviario nacional anunció el jueves que las nuevas medidas entrarán en vigor el lunes.
Los pasajeros deberán traer sus propias mascarillas y utilizarlas sobre nariz y boca mientras estén en las estaciones, trenes o autobuses. Podrán quitárselas para comer en zonas designadas o si están sentados solos o con un compañero de viaje. Los niños pequeños están exentos de su uso.
Amtrak ya redujo sus reservaciones en 50% para promover el distanciamiento social. Desde que comenzó la pandemia ha registrado una reducción de más del 90% en el número de sus pasajeros.
Fuente: AP
7 Mayo 2020 /
La OMS alertó que la violencia contra las mujeres se incrementó un 600% por las cuarentenas
El jefe de la oficina de la Organización Mundial de la Salud para Europa dijo el jueves que la agencia está “profundamente preocupada” por los reportes acerca de un incremento de la violencia doméstica desde el inicio de las medidas de confinamiento por la pandemia de coronavirus, sobre todo contra mujeres y niños.
En una conferencia de prensa, el doctor Hans Kluge indicó que hay poca información al respecto disponible y que una pequeña fracción de los casos que ocurren terminan siendo reportados, pero que las estadísticas recabada en países como Bélgica, el Reino Unido, Francia, Rusia, España, así como el Fondo de Población de las Naciones Unidas, muestran un aumento significativo en estos indicadores.
Esta última agencia, que patrocina programas de política demográfica, estima el número de mujeres que experimentaron situaciones de esta naturaleza aumentó en un 600%. También se quintuplicaron las llamadas a los teléfonos de ayuda, explicó el funcionario. “Esto es inaceptable”, expresó.
La continuidad de las medidas necesarias para controlar el COVID-19, la enfermedad causada por el virus, podrían tener un impacto devastador en mujeres y niños vulnerables, agregó.
“Si los confinamientos continuasen durante seis meses tendríamos que esperar 31 millones de casos de violencia de género más en todo el mundo», señaló Kluge citando datos del Fondo de Población de Naciones Unidas. “Las evidencias muestran que la violencia interpersonal aumenta durante cualquier emergencia”.
Las autoridades deberían considerar una “obligación moral” asegurar que los servicios de ayuda están disponibles para las comunidades, añadió Kluge. E indicó que la propia OMS publicará en los próximos días un documento con consejos para ayudar a víctimas de violencia doméstica. Además, instó al público a estar en contacto con vecinos y seres queridos mediante mensajes de texto y llamadas. “Estén en contacto”, dijo.
En otro pasaje de la conferencia, Kluge destacó que algunos países ya están respondiendo a estas crisis. Destacó que Italia desarrolló una aplicación móvil a través de la que se puede pedir ayuda sin necesidad de realizar una llamada telefónica, y que España y Francia pusieron en marcha programas por los que los farmacéuticos pueden detectar problemas si se utilizan palabras clave.
El número de casos de violencia doméstica que se reporta es todavía una pequeña parte porque quienes sufren abusos suelen negarse a denunciarlos, dijo.
Según la OMS, la violencia doméstica contra el cónyuge o los hijos tiende a aumentar en tiempos de crisis, en particular con las medidas de restricción y de confinamiento. “Las denuncias están aumentando en casi todos los países”, destacó Isabel Yordi, experta de la organización.
La rama europea de la OMS, que comprende 53 países tan heterogéneos como Rusia y Andorra, tiene 1,6 millones de casos oficiales de enfermedad COVID-19 y cerca de 150.000 muertes relacionadas con el virus, según las cifras de la organización.
Con información de AP y AFP
Desarrollan en Israel un tratamiento con una inyección de espuma en los pulmones para salvar a los pacientes graves de coronavirus
Científicos israelíes desarrollan un innovador tratamiento que busca que los pacientes gravemente enfermos con coronavirus que dependen de respiradores artificiales puedan sobrevivir con una fórmula de inyección de espuma en los pulmones.
Sin medicamentos probados, los respiradores son una de las opciones de acceso para las unidades de cuidados intensivos y los médicos de cuidados críticos en el trabajo con casos graves de neumonía. En la actualidad los sanitarios que se enfrentan a los casos más agudos de COVID-19, intentan tan solo mantenerlos vivos con la esperanza de que sus propias defensas se rearmen y logren respirar por sí solos.
Pero hay informes crecientes de que pocos pacientes que usan las máquinas pueden recuperarse. Como resultado, algunos médicos cuestionan su uso en pacientes con COVID-19 y han estado tratando de encontrar métodos para mantener a los pacientes con coronavirus fuera de ellos cuando sea posible.
El tratamiento desarrollado por el Instituto Technion israelí busca justamente ser una alternativa al uso de estos aparatos.
El método israelí se conoce como Terapia de Líquido de Espuma (LIFT, por sus siglas en inglés) y se ha experimentado con éxito en ratas, que se recuperaron de la enfermedad en un lapso de 15 a 30 minutos.
La investigación, que cuenta con el apoyo de la Unión Europea y el Ministerio israelí de Ciencia, Tecnología y Espacio, comenzó hace cuatro años, cuando el profesor Josué Sznitman y su equipo del Instituto de Tecnología Technion, de Haifa, comenzó a desarrollar un tratamiento para una dolencia similar al Síndrome de Dificultad Respiratoria Aguda (ARDS, por sus siglas en inglés), que puede afectar a bebés prematuros cuyos pulmones inmaduros carecen de suficiente surfactante, el líquido que cubre la superficie de los alveolos pulmonares.
El Síndrome de Dificultad Respiratoria Aguda (ARDS, por sus siglas en inglés), una enfermedad letal con la que la ciencia lucha hace años en la que fluidos anegan los pulmones, es una manifestación común en casos de coronavirus especialmente en pacientes mayores. El ARDS suele provocar imposibilidad de respirar y muerte.
Sznitman es un ingeniero biomédico suizo, lleva 10 años en Israel y el mismo tiempo en el Technion, y su interés, profesional y personal, siempre ha estado en la física de los fluidos y del aire.
“Desde hace 30 años sabemos que inyectar líquido surfactante a los neonatos es una gran ayuda para que sus pulmones funcionen normalmente. Es un método invasivo, pero salva vidas en un 98%”, aseguró Sznitman a Fuente Latina.
Sin embargo, el exitoso método no funciona de igual manera en adultos por la diferencia de tamaño de los pulmones. Al ser más grandes los líquidos sanadores se convierten en piscinas rápidamente, ahogando ciertas regiones y dejando otras sin tratar.
La solución desarrollada por el laboratorio de Snitman fue convertir el líquido surfactante en una espuma.
“La espuma tiene más volumen que el líquido y le afecta menos la gravedad, de modo que se puede extender de manera homogénea en los pulmones y restaurar el aspecto de las células epiteliales para que funcionen correctamente”, indicó el ingeniero.
Pero porque los pulmones de las ratas son también pequeños, para poder demostrar la distribución de la sustancia que es tan necesaria para los pulmones adultos, el equipo ha utilizado los pulmones de un cerdo adulto muerto para demostrar que LIFT se distribuye homogéneamente, comparado con la administración líquida.
La semana próxima el laboratorio podará comenzar los ensayos preclínicos con cerdos vivos. En caso de éxito, Sznitman espera empezar las pruebas con humanos en septiembre.
“No proponemos una medicina para curar coronavirus, solo un método ingenioso para que el propio cuerpo se recupere, para que los pulmones vuelvan al estado en el que estaban antes de la enfermedad y empiecen a respirar por sí solos”, concluyó el cientifico.
Infobae.-
Temor a «2da ola» se cierne sobre avances contra coronavirus
China declaró que el riesgo por coronavirus en el país es ahora bajo y Nueva Zelanda avanzó el jueves en la suavización de su confinamiento por la pandemia, aunque expertos en salud expresaron su creciente temor a que una segunda oleada de decesos y contagios pueda obligar a los gobiernos a volver a decretar cuarentenas.
En muchos países, las autoridades están elaborando planes para abordar la reaparición de brotes mientras trabajan para reabrir negocios y retomar otras actividades suspendidas para combatir la pandemia.
Las autoridades de salud pública de Estados Unidos se mostraron preocupadas porque casi la mitad de los estados relajen las medidas, mientras datos de celulares muestran que la gente está cada vez más impaciente y sale de casa.
Muchos estados no han realizado las pruebas masivas que, según los expertos, son necesarias para detectar y contener nuevos brotes. Y muchos gobernadores han seguido adelante con la reactivación económica antes de que sus regiones cumplan uno de los puntos clave en los lineamientos del gobierno de Donald Trump para la reapertura: una tendencia a la baja en el número de contagios confirmados durante 14 días.
“Si relajamos estas medidas sin tener las garantías de salud publica adecuadas en marcha, podemos esperar muchos más casos y, desafortunadamente, más muertos», apuntó Josh Michaud, director asociado de política sanitaria global en la Kaiser Family Foundation en Washington.
Los contagios diarios en Estados Unidos superan los 20.000, con más de 1.000 decesos por día. El número de infectados sigue aumentando de forma constante en lugares como Iowa y Missouri, y ha fluctuado en Georgia, Tennessee y Texas.
Los investigadores doblaron recientemente su proyección de muertes en el país a alrededor de 134.000 hasta principios de agosto. Hasta el momento, el país registró 70.000 fallecimientos con 1,2 millones de casos confirmados de coronavirus, mientras que Europa reportó en conjunto 140.000 decesos, según un conteo de la Universidad Johns Hopkins.
La Administración Nacional de Salud de China confirmó el jueves dos nuevos casos de COVID-19, la enfermedad causada por el virus, ambos procedentes del extranjero, y afirmó que la nación está en riesgo bajo de nuevas infecciones tras no haber registrado muertes ligadas al virus en más de tres semanas.
El último lugar de China, el país en el que se detectó por primera vez el virus a finales del año pasado, donde el nivel de riesgo se rebajó de alto a bajo fue un condado adyacente a la frontera con Rusia que registró el repunte más reciente de casos.
El estricto distanciamiento social también parece haber vencido al brote en la remota Nueva Zelanda, donde la primera ministra, Jacinda Ardern, esbozó planes para relajar más aún la cuarentena, una decisión que podría producirse la próxima semana.
Nueva Zelanda mantendrá las fronteras cerradas, restringirá las reuniones a un máximo de 100 personas y celebrará las competiciones deportivas profesionales a puerta cerrada. Se exigirán mascarillas y otras medidas de precaución en restaurantes y escuelas tras su reapertura, dijo.
Por otra parte, Alemania empezó a elaborar sus planes para afrontar una posible reaparición del virus y expertos en Italia se afanaron en hallar nuevas víctimas y rastrear sus contactos. Francia, que todavía no ha aliviado las restricciones, ya tiene un “plan de reconfinamiento” en el caso de una segunda oleada.
En todo el mundo, el virus ha infectado a más de 3,6 millones de personas y ha matado a más de 250.000, según la Universidad Johns Hopkins. Pero los expertos están de acuerdo en que el conteo subestima las dimensiones de la pandemia por el limitado acceso a las pruebas, la diferencia en el recuento de los fallecidos y la falta de transparencia de algunos gobiernos.
Fuente: AP
6 Mayo 2020 /
Donald Trump consideró que la pandemia del coronavirus es “peor que Pearl Harbor o los atentados terroristas del 11 de septiembre”
Donald Trump consideró este miércoles que la pandemia del coronavirus es “peor” que el ataque sorpresa de Japón contra Pearl Harbor en 1941 o los atentados terroristas del 11 de septiembre de 2001.
“Hemos pasado por el peor ataque que hayamos tenido en nuestro país. Este es realmente el peor ataque que hayamos tenido”, manifestó el presidente de Estados Unidos a los periodistas en la Casa Blanca.
“Esto es peor que Pearl Harbor. Esto es peor que el World Trade Center”, opinó, en referencia a los ataques contra las Torres Gemelas en Nueva York. “Nunca debió haber sucedido”, agregó.
El sorpresivo ataque japonés en 1941 contra la base naval de Pearl Harbor en Hawai llevó a Estados Unidos a la Segunda Guerra Mundial. En ese 7 de diciembre murieron 2.403 estadounidenses, entre civiles y militares, uno de los días sangrientos en la historia del país.
En tanto los ataques terroristas del 11 de setiembre de 2001 mataron a unas 3.000 personas, principalmente en el World Trade Center de Nueva York, lo que provocó dos décadas de guerras estadounidenses y operaciones antiterroristas en Irak, Afganistán y otros países de Medio Oriente.
Ambos días han quedado superados por el récord de muertes diarias por coronavirus registrado el 17 de abril, cuando se reportaron 4.491 decesos. Estados Unidos acaba además de superar la marca de 70.000 muertes relacionadas con el coronavirus y podrían llegar a 100.000 antes de principios de junio, según varios estudios epidemiológicos.
A comienzos de semana, uno de los modelos de predicción de la evolución de la pandemia en el que se fija a menudo la Casa Blanca actualizó sus cálculos para pronosticar que para comienzos de agosto la crisis habrá dejado más de 134.000 muertes en EE.UU.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/4GW4KYK3UBARBDCD5A4BPE3Z3A.jpg) Una imagen del ataque japonés sobre Pearl Harbor, el 7 de diciembre de 1941
Una imagen del ataque japonés sobre Pearl Harbor, el 7 de diciembre de 1941
Esa proyección, del Instituto de Métricas y Evaluaciones de Salud (IHME) de la Universidad de Washington, implica que el número de fallecimientos por COVID-19 casi llegaría a duplicarse en los próximos tres meses respecto a la cifra actual de más de 70.000 muertes.
El presidente estadounidense también explicó por qué finalmente abandonó idea de eliminar el equipo que conformó para hacer frente a la crisis sobre el coronavirus, creada para organizar la respuesta federal a la pandemia. “No me di cuenta de cuán popular era ese grupo de trabajo”, dijo, y agregó que se le podrían sumar “dos o tres” personas. “Es muy apreciado por el público”, insistió.
“El grupo de trabajo del coronavirus de la Casa Blanca, liderado por el vicepresidente Mike Pence, ha hecho un excelente trabajo al reunir vastos recursos altamente complejos que han establecido un elevado estándar a seguir en el futuro”, apuntó. Y agregó: “El grupo de trabajo continuará indefinidamente, concentrado en la seguridad y en reabrir nuestro país de nuevo. Podemos añadir o retirar gente, según sea apropiado”.
Trump aclaró, por su parte, que el equipo también se centrará mucho en “las vacunas y los tratamientos terapéuticos”.
Las palabras del mandatario se producen cuando más de la mitad de los estados norteamericanos han comenzado a retirar gradualmente el confinamiento y las restricciones de movilidad pese a que los casos continúan en ascenso. “No creo que la gente lo soporte. No creo que el país lo soporte. No es sostenible”, remarcó Trump sobre la disposición de los estadounidenses a mantener las medidas extraordinarias.
El jefe de Estado se mostró ansioso por relajar el distanciamiento social y retomar la actividad en el país, foco actual de la pandemia del coronavirus, ante el severo impacto económico y en contra de las recomendaciones de gran número de expertos médicos.
Con información de AFP y EFE
Niños con COVID-19 en EE.UU. presentan síntomas de enfermedad de Kawasaki
NUEVA YORK — La comisionada de Salud de Nueva York dijo el martes que un número de niños que tuvieron el coronavirus han desarrollado una extraña condición médica conocida como la enfermedad de Kawasaki.
“Generalmente, si esta condición es identificada temprano, hay un tratamiento definitivo y típicamente no han tenido consecuencias de largo plazo”, dijo la comisionada, doctora Oxiris Barbot sobre la enfermedad inflamatoria. “Sin embargo, si el síndrome no es detectado temprano, pueden haber consecuencias de largo plazo, la mayoría relacionadas con problemas cardíacos”.
En una alerta del Departamento de Salud de la ciudad, se indicó que 15 niños, de edades entre los dos y quince años han sido hospitalizados con Kawasaki en las pasadas dos semanas. Cuatro dieron positivo a la prueba de COVID-19, la enfermedad ocasionada por el coronavirus. Otros 11 dieron negativo, pero seis de ellos dieron positivo a anticuerpos de COVID-19, indicando que habían sido contagiados anteriormente con el virus. Cinco de los niños necesitaron ser conectados a respiradores artificiales. Los 15 sobrevivieron.
Barbot dijo que un pequeño grupo de casos habían sido reportados en las cercanas ciudades de Filadelfia y Boston. Doctores en Inglaterra también han documentado síntomas de Kawasaki entre enfermos de coronavirus.
“No estamos seguros de qué pensar sobre esto”, dijo la comisionada Barbot. “Seguimos aprendiendo todos los días sobre cómo se comporta el coronavirus, no solo desde un punto de vista de la salud pública, pero también desde un punto de vista clínico”.
Síntomas a vigilar
Barbot dijo que los síntomas incluyen niños con altas fiebres durante días, ojos rojos, alergias, dolor abdominal, inflamación de las manos y pies, y labios y lengua coloridos, éste ultimo síntoma también conocido como “lengua de fresa”. La enfermedad de Kawasaki es normalmente tratada con inmunoglobulina y aspirinas.
La comisionada de Salud urgió a los padres a monitorear muy de cerca cualquier síntoma y a llamar al doctor del niño si observan señales de la enfermedad. Indicó que los médicos están obligados a reportar a funcionarios de la salud cualquier síntoma atípico porque ayuda a los funcionarios a entender mejor cómo el virus está afectando a la ciudad.
VOA.-
Multiplican advertencias sobre segunda ola de COVID-19
En todo el mundo las autoridades de salud repiten la misma advertencia: no se trata de saber si habrá una segunda ola de contagios y muertes de coronavirus, sino de cuándo llegará y con cuánta fuerza.
A medida que más países y estados de Estados Unidos reabren caóticamente sus economías, a pesar de que sus tasas de infección están en etapas distintas, manejar esos futuros contagios se vuelve tan importante como prevenirlos.
En India, que esta semana mitigó su cuarentena, las autoridades sanitarias se apresuraban a contener un brote en un mercado atestado en Chennai. En Italia, que empezó a mitigar las restricciones, especialistas advirtieron en el recinto del Senado que se viene una nueva ola de contagio y muertes. Exhortaron a intensificar los esfuerzos para identificar posibles nuevas víctimas, vigilar sus síntomas y rastrear sus contactos.
Alemania advirtió sobre una segunda ola e incluso una tercera y dijo que volverá a imponer las restricciones si no se contiene el contagio. La canciller Angela Merkel se reunía en las próximas horas con los 16 gobernadores para analizar la mitigación de las restricciones que han paralizado la primera economía de Europa.
“Habrá una segunda ola, sólo se trata de conocer su magnitud. ¿Será una ola grande o una ola pequeña?”, se preguntó el jefe de la unidad de virus e inmunidad del Instituto Pasteur de Francia, Olivier Schwartz.
Las discusiones sobre el aspecto que tendrá una segunda ola de coronavirus han comenzado mientras muchas regiones aún se debaten en medio de la primera ola de la pandemia.
Brasil por primera vez impuso la cuarentena en una gran ciudad y un análisis de The Associated Press reveló que en Estados Unidos, las tasas de infección fuera de la ciudad de Nueva York y alrededores estaban aumentando, sobre todo en zonas rurales. Los progresos en Nueva York estaban ocultando el aumento del contagio en otras partes.
“Que nadie se equivoque: el virus sigue circulando en nuestra comunidad, tal vez ahora más que en las semanas anteriores”, dijo la directora de salud del condado de Shawnee, Kansas, Linda Ochs.
El virus ha infectado a más de 3,6 millones de personas y matado a más de 251.000 en el mundo, de acuerdo con un recuento de la universidad Johns Hopkins que los expertos coinciden está por debajo de la realidad debido a la escasez de tests, la diversidad de criterios y el ocultamiento deliberado por parte de algunos gobiernos.
Estados Unidos ha registrado más de 71.000 muertes y Europa más de 144.000. Detrás de esas cifras enormes hay familias que sufren.
En Estados Unidos, el presidente Donald Trump, quien busca su reelección en noviembre, impulsa la mitigación de las órdenes de permanecer en casa y la reactivación de la economía, que ha perdido más de 30 millones de empleos en menos de dos meses. Se prevé que Trump disolverá en las próximas semanas la comisión creada por la Casa Blanca para combatir la pandemia a pesar de que los estados reabren sin las debidas precauciones.
En Brasil, la capital del estado tropical de Maranhão prácticamente se detuvo el martes debido a la pandemia.
“Hacemos lo que podemos, pero les digo que es muy poco frente a la barbarie que viene. No podemos callar. Necesitamos toda la ayuda posible”, dijo el alcalde de Manaos en una súplica en línea.
El gobernador de Nueva York, Andrew Cuomo, dijo que el verdadero centro del debate nacional sobre la reapertura es el valor de la vida humana.
“Cuanto antes reabramos, menor será el costo económico, pero mayor será el costo humano porque se perderán más vidas”, dijo. “Ésa, amigos míos, es la verdadera decisión que debemos tomar”.
Trump reconoció el costo humano, pero sostuvo que mantener cerrada la economía tiene costos como la drogadicción y los suicidios.
“No digo que nada sea perfecto y sí, ¿habrá gente afectada? Sí. ¿Habrá gente afectada gravemente? Sí, pero tenemos que abrir el país y tenemos que abrirlo rápidamente”, dijo durante una visita a Arizona en la que no usó cubrebocas.
Fuente: AP
5 Mayo 2020/
La OPS pide cautela ante el aumento de casos en Latinoamérica
La Organización Panamericana de la Salud (OPS) pidió el martes a los países de la región tener cautela al tomar la decisión de suavizar las restricciones impuestas con motivo de la pandemia y señaló que aún hay regiones donde los casos de COVID-19 van en aumento.
“Sean cautelosos. Reducir las restricciones demasiado pronto podría acelerar la propagación del virus”, dijo la directora de la OPS, Carissa Etienne, en una teleconferencia.
Según la experta, en Estados Unidos, Canadá, Brasil, Ecuador, Perú, Chile y México los casos de coronavirus se han duplicado en los últimos cuatro días, por lo que deben aún “implementar una gama completa de medidas públicas” como extender el número de pruebas, aislar a las personas contagiadas y respetar el distanciamamiento social.
Norteamérica es la subregión con el mayor número de casos: con 1,2 de los 1,4 millones de contagios en el continente, la mayoría de ellos en EE.UU. Sin embargo, algunos estados del país como Florida, Texas o Georgia ya comenzaron a reabrir comercios y levantar las restricciones de cuarentenas.
“Todos debemos continuar actuando agresivamente para contener la propagación”, declaró Etienne, “la presión social y económica sería aún mayor si no pudiéramos contener el virus”.
El organismo también hizo énfasis en la necesidad de incrementar las pruebas de coronavirus, en especial en Centroamérica, donde el país con la mayor cantidad de casos confirmados es Panamá, con 7.387 contagios.
“[Se debe] aumentar el número de pruebas, porque el número de casos que se está presentando en muchos casos no es real”, dijo Marcos Espinal, el director del departamento de Enfermedades Contagiosas de la OPS.
En Nicaragua, por ejemplo, el gobierno de Daniel Ortega solo ha reportado 15 casos de coronavirus, mientras que los países vecinos superan los 500 contagios.
La OPS también alertó sobre la situación en Haití, donde hasta ahora hay 100 casos de coronavirus registrados, pero el riesgo de que la cifra se dispare es latente debido a la dificultad de implementar el distanciamiento social y al retorno de miles de haitianos desde República Dominica, el país caribeño con más casos de coronavirus.
VOA.-
Una vacuna contra el coronavirus que podría estar lista antes de fin de año ya es probada en humanos
Una vacuna que podría estar lista para el otoño boreal -es decir, antes de fin de año- comenzó a ser probada en 360 personas, según anunciaron las empresas farmacéuticas que encabezan los experimentos junto con la Universidad de Maryland y la Universidad de Nueva York, en los Estados Unidos. El desarrollo fue elaborado por las compañías Pfizer y BioNTech, que anunciaron la aplicación de las primeras cuatro tipos de dosis en voluntarios libres del coronavirus SARS-CoV-2, que provoca la enfermedad COVID-19.
El ensayo clínico ayudará a los investigadores a evaluar si la vacuna es segura, quién produce la respuesta inmune más fuerte que podría defenderse de la cepa letal y cuál debería ser la dosis eficiente para tratar el mal. Las empresas –estadounidense y alemana, respectivamente– tienen esperanzas en que los testeos sean positivos y que pueda estar lista antes de fin de año.
El resultado de los estudios sobre los 360 voluntarios podría estar para fin de este mes. Sin embargo, la vacuna deberá todavía esperar: tendrá que ser testeada en más pacientes antes de que pase a otra fase, de acuerdo a los protocolos de seguridad, según reveló a The Wall Street JournalKathrin Jansen, jefa de desarrollo de vacunas para Pfizer. El experimento le posibilitará al gigante farmacéutico determinar cuál de las cuatro drogas será la más efectiva para prevenir la COVID-19.
El plan del laboratorio, según Jansen, es claro para ellos: “Eliminar, eliminar y eliminar… concentrarse en lo que es bueno y seguir adelante. Es una eliminación rápida”. En esta fase, las vacunas de Pfizer y BioNTech se aplicarán en adultos de 18 a 55 años. Eventualmente podrían reclutarse voluntarios mayores. Después de recibir la primera dosis, los pacientes deberán esperar tres semanas antes de que se les aplique una segunda dosis.
La vacuna -como todas las que están en proceso, como la de Moderna o la Universidad de Oxford– utiliza una tecnología basada en genes conocida como ARN mensajero. El ARN mensajero, o ARNm, lleva instrucciones del ADN a las células del cuerpo para producir ciertas proteínas. Una vacuna de ARNm nunca ha sido aprobada para prevenir enfermedades infecciosas.
El anuncio de esta nueva vacuna
Pfizer anunció el pasado martes que aceleró los tiempos de su investigación para desarrollar una vacuna contra el nuevo coronavirus y, de ser las próximas etapas exitosas, podría tenerla lista para ser usada en casos de emergencia a partir del otoño boreal (finales de septiembre). La empresa, que está trabajando junto con BioNTech SE en el proyecto, ya había comenzado sus pruebas en Alemania. E indicó que, de obtener aprobación oficial del Gobierno de los Estados Unidos, podría continuar con los testeos en su territorio a partir de la semana que viene.
“Esta es una crisis y todos necesitamos una solución de manera desesperada”, indicó el CEO de la compañía, Albert Bourla. La vacuna está basada en la tecnología del ARN mensajero, que lleva instrucciones de ADN para que las células del cuerpo humano generen ciertas proteínas.
Todas las líneas de tiempo consideradas normales en los procesos para desarrollar y aprobar vacunas han sido acelerados significativamente como consecuencia del impacto de la pandemia. Un sinnúmero de autoridades sanitarias han advertido que el período mínimo para desarrollar una vacuna oscila entre los 12 y los 18 meses en el mejor de los casos. Y que el tiempo promedio entre la primera fase de testeo y su llegada al mercado es de casi 11 años, con una tasa de éxito del 6 por ciento.
Otro de los actores que ha anunciado progresos en su búsqueda de la vacuna es el Instituto Jenner de la Universidad de Oxford. En su caso, los científicos aseguraron que, en el el escenario más optimista y con aprobaciones de emergencia, podrían tener las primeras millones de dosis en septiembre. “Esa es nuestra línea de tiempo. Será difícil de hacer, pero no imposible”, dijo el director del instituto, Adrian Hill.
Infobae.-
Las restricciones dan resultado en Corea del Sur y China
China y Corea del Sur, que tuvieron graves brotes de coronavirus al inicio de la pandemia, reportaron en conjunto cuatro nuevos contagios el martes y estaban reanudando lentamente los actos públicos tras meses de medidas de contención.
Estados Unidos, por su parte, estaba tomando medidas para levantar algunas restricciones aunque sigue confirmando miles de nuevos casos cada día.
El Washington, el Tribunal Supremo escuchó argumentaciones por teléfono y permitió que el mundo siguiera en vivo el proceso por primera vez en la historia. El Senado se reunió por primera vez desde marzo, aunque las perspectivas de acciones rápidas acerca de un nuevo paquete de ayudas eran inciertas.
Los tres nuevos casos de Corea del Sur representaron el incremento diario más bajo en casi tres meses. Más de 10.000 personas se han infectado en el país, y más de 250 han fallecido a causa del virus.
A medida que bajen los contagios, Seúl comenzará a reabrir las escuelas por fases, empezando por los estudiantes de último año de secundaria la próxima semana, y su liga de béisbol profesional comenzó la temporada el martes. En las gradas, en lugar de público había fotografías de aficionados y el silencio en el estadio permitía que se escuchasen los ánimos y gritos de la banca.
China, el país donde comenzó la pandemia en diciembre, lleva tres semanas sin reportar muertes a causa del virus. El martes confirmó una única infección y menos de 400 pacientes siguen hospitalizados por COVID-19, la enfermedad causada por el coronavirus, dijeron las autoridades. Las estrictas restricciones de viaje, las cuarentenas y el rastreo de casos por parte de la policía parecen haber frenado el virus coincidiendo con la llegada del buen tiempo a gran parte del país.
Otros lugares de la región Asia-Pacífico también han tenido éxito a la hora de frenar sus respectivos brotes, incluyendo Hong Kong, Taiwán, Vietnam, Tailandia, Australia y Nueva Zelanda, que no registra nuevas infecciones desde hace dos días. Pero en naciones como India, el virus sigue propagándose, y los expertos dicen el país de 1.300 millones de habitantes todavía no ha llegado el pico de contagios.
En Estados Unidos, una planta de procesado de carne de cerdo de Dakota del Sur dio los primeros pasos para reabrir sus puertas luego de que más de 800 empleados se infectasen con el virus. El gobernador de California, Gavin Newsom, quien fue uno de los primeros en imponer una cuarentena en todo el estado, anunció que algunos negocios podrán reanudar su actividad el viernes, aunque con restricciones.
Las iniciativas para volver a la normalidad en Estados Unidos siguen en marcha pese a que el número de contagios diarios está por encima de los 20.000 y el de decesos supera los 1.000, según cifras de la Universidad Johns Hopkins.
Gobiernos de todo el mundo han reportado 3,5 millones de infectados y más de 251.000 fallecidos, de los cuales más de 68.000 estaban en Estados Unidos. Brotes ocultos deliberadamente, las bajas tasas de pruebas y los problemas ocasionados por la enfermedad en los sistemas de salud suponen que el alcance real de la pandemia es, sin lugar a dudas, mucho mayor.
Con una creciente presión para adoptar más medidas de reactivación económica en muchos países, los políticos trataban de aumentar los fondos para la investigación de una vacuna para el COVID-19. Se espera que haya una disponible en unos meses, pero muchos científicos advierten que podría demorarse mucho más tiempo.
Desarrollar una vacuna será clave para regresar a una vida cotidiana con menos restricciones. Una alianza de líderes mundiales prometió destinar 7.400 millones de euros (8.000 millones de dólares) a ese objetivo. Estados Unidos y Rusia estaban fuera de ese esfuerzo.
El dinero recaudado se canalizará a través de organizaciones sanitarias reconocidas en todo el mundo. El presidente de Francia, Emmanuel Macron, dijo estar convencido de que Estados Unidos se unirá a la iniciativa en algún momento.
Carnival Cruise Line, que tuvo brotes en varios de sus barcos, planea reanudar los cruceros en agosto, desde Florida y Texas. Las rutas por el Mar Caribe serán las primeras de la empresas desde que la pandemia provocó la paralización casi total del sector.
En Brasil, su presidente, Jair Bolsonaro, dice que ha dado negativo al coronavirus en dos ocasiones. Muchos, incluido un juez federal, le exigen que comparta los resultados, pero él se niega.
Este enfrentamiento surrealista es el más reciente en una batalla más amplia entre un presidente que a menudo ha probado los límites de su poder, y las instituciones democráticas. Preocupa que cuando Bolsonaro rebata pueda provocar una crisis constitucional.
El presidente ha minimizado la pandemia de coronavirus y ha criticado duramente las medidas impuestas por gobernadores y alcaldes para controlar la propagación del virus. En su lugar, pide que la mayoría de la gente regrese a trabajar. Más de 108.000 personas se han contagiado allí, y más de 7.300 han muerto.
Fuente: AP
4 Mayo 2020 /
Un estudio médico detectó que el coronavirus llegó a Europa en diciembre, un mes antes del primer caso confirmado
Médicos franceses creen que el coronavirus ya circulaba en el país a finales de diciembre, después de haber diagnosticado a posteriori a un paciente que ingresó en un hospital de la región de París el 27 de diciembre.
El responsable de cuidados intensivos de los hospitales Avicenne de Bobigny y Jean Verdier de Bondy, Yves Cohen, explicó en declaraciones emitidas este lunes por France Info que el caso se ha descubierto con un trabajo retrospectivo de los test PCR que se hicieron a 24 pacientes internados en diciembre y enero con neumonía.
A un hombre que ingresó en el Jean Verdier se le tomaron muestras PCR que ahora se han vuelto a analizar y han dado un resultado positivo a la COVID-19.
El hombre, que no había hecho viajes que permitan suponer que contrajo la infección en el extranjero, estuvo enfermo durante quince días y contagió a sus dos hijos, pero no a su muje
Eso hace sospechar que la mujer, siendo asintomática, pudo estar en el origen del contagio en la familia. En particular teniendo en cuenta que trabaja en la pescadería de un supermercado en el que hay una clientela de origen chino.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/DZESCYKUGZAHNKNNDTIUT2BYBQ.jpg) El virus, que brotó en China, habría estado circulando en Francia por lo menos un mes antes del primer caso oficialmente confirmado por las autoridades (Reuters)
El virus, que brotó en China, habría estado circulando en Francia por lo menos un mes antes del primer caso oficialmente confirmado por las autoridades (Reuters)
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/DZESCYKUGZAHNKNNDTIUT2BYBQ.jpg) El virus, que brotó en China, habría estado circulando en Francia por lo menos un mes antes del primer caso oficialmente confirmado por las autoridades (Reuters)
El virus, que brotó en China, habría estado circulando en Francia por lo menos un mes antes del primer caso oficialmente confirmado por las autoridades (Reuters)Las conclusiones de los facultativos deben publicarse en un artículo de una revista especializada la próxima semana.
La Agencia Regional de Sanidad de Ile de France va a analizar estas hipótesis, que parecen confirmar la tesis de que el coronavirus estaba en Francia antes de los primeros casos que, oficialmente, se tenían registrados hasta ahora, y que se remontan al 24 de enero.
Se trataba de un francés de origen chino y de dos turistas chinos que habían pasado por la ciudad de Wuhan, donde se sitúa el inicio de la pandemia.
(Con información de EFE)
Las muertes en Italia aumentaron un 49,4% en marzo por el coronavirus: en las zonas más afectadas el salto fue de más de 500%
La mortalidad en marzo en Italia, el mes más duro de la epidemia, creció un 49,4% debido principalmente a los fallecimientos por el coronavirus, aunque en algunas provincias del centro-sur se registra un descenso, según un informe del Instituto de Estadística (Istat) sobre el impacto de la pandemia.
En el informe preparado junto con el Instituto Superior de Sanidad (ISS) con una muestra de 6.866 municipios (87 % de los 7.904 en total) se explica que desde la primera muerte certificada por COVID-19 el 20 de febrero y hasta el 31 de marzo, las muertes fueron 90.946 en 2020, mientras que habían sido 65.592, como promedio, entre 2015 y 2019.
Según el Istat, de este aumento de mortalidad, el 54 % de los casos fueron diagnosticados como muertes por COVID-19 (13.710).
La gran mayoría de las muertes se registran en las provincias definidas como de alta difusión del virus, el 89 %
Por lo que el Istat habla de tres Italias, ya que en la otra área, de difusión media, se registró el 8 % de los fallecimientos, y en el área de baja difusión, sólo el 3 %.
Dentro del grupo de alta difusión del virus, en 38 provincias italianas, la mortalidad se ha duplicado, pero sobre todo en algunas se llegó a las tres cifras: Bérgamo (568 %),Cremona (391 %), Lodi (371 %), Brescia (291 %), Piacenza (264 %), Parma (208 %), Lecco (174 %), Pavía (133 %), Mantua (122 %), Pesaro y Urbino (120 %).
En general, en Lombardía el aumento de la mortalidad fue del 186 %.
El 32 % del total de muertes involucraron el género femenino, esta proporción se mantiene sin cambios dentro de la clase definida como de alta difusión, mientras que es ligeramente mayor en las otras dos clases, un 34 % para la difusión media y el 35 % para la baja
En esta Italia dividida por el virus, en algunas provincias del centro-sur incluso se registran menos muertos que en el periodo estudiado.
En 34 provincias, en su mayoría en el centro y el sur, las muertes de marzo de 2020 son en promedio un 1,8 % más bajas que el promedio de los cinco años anteriores.
Se destaca la figura de Roma, que en marzo marca un 9,4 % menos de mortalidad respecto a los últimos cinco años: 3.757 muertes este año en comparación con los 4.121 del promedio, y también en Nápoles, que registra una mortalidad de -0,9%.
(Con información de EFE)
Nueva Zelanda no reporta nuevos casos
Nueva Zelanda no reportó el lunes nuevos casos de coronavirus, lo que representó un importante momento que indicaba que la agresiva estrategia del país para eliminar la presencia del virus estaba funcionando.
Fue la primera vez desde que el brote se afianzó a mediados de marzo que el país no reportó nuevos casos. El director general de Salud Ashley Bloomfield dijo que la cifras eran claramente alentadoras, pero el resultado representa un momento en el tiempo y no será sino hasta finales de la semana que las autoridades sabrán si siguen apareciendo nuevos casos en la comunidad. Dijo que el resultado era motivo de celebración y un símbolo de las labores de todo el país.
Nueva Zelanda cerró sus fronteras e impuso una cuarentena estricta de un mes tras el inicio del brote. Las medidas de confinamiento se atenuaron ligeramente la semana pasada para ayudar a reanudar la actividad económica, pero muchas de las restricciones permanecen vigentes.
Muchos de los negocios — incluyendo la mayoría de las tiendas minoristas y el servicio de restaurante — permanecen cerrados, la mayoría de los niños siguen aprendiendo desde casa y se requiere que las personas cumplan con el distanciamiento social. El país ha reportado casi 1.500 casos del virus y 20 fallecimientos.
___
El presidente estadounidense Donald Trump aseguró que hacia fin de año estará disponible una vacuna contra el COVID-19.
El mandatario también señaló que el gobierno de Estados Unidos está “respaldando con todo su poder” al remdesivir, un fármaco que ha mostrado resultados promisorios contra la enfermedad que provoca el coronavirus.
Trump hizo sus declaraciones durante un foro televisado por Fox News Channel.
El mandatario estuvo sentado dentro del Monumento a Lincoln y respondió a las preguntas de dos presentadores de Fox y de personas que hicieron sus preguntas a través de las plataformas del canal en las redes sociales.
Trump le respondió a un hombre de Nebraska que se recuperó de COVID-19, diciéndole: “Creemos que tendremos una vacuna hacia finales de este año”.
También comentó que su gobierno está impulsando enérgicamente al remdesivir.
Las autoridades de salud pública estadounidenses han dicho que desarrollar una vacuna probablemente tomará entre un año y 18 meses. Pero el doctor Anthony Fauci, director del Instituto Nacional de Alergias y Enfermedades Infecciosas, dijo a fines de abril que es concebible, si se desarrolla pronto una vacuna, que pudiera ser distribuida ampliamente incluso en enero.
Fuente: AP
3 Mayo 2020 /
Las 4 claves del éxito de Costa Rica, el único país del continente que logró controlar el coronavirus
Tras casi dos meses de haber detectado el primer caso de COVID-19, Costa Rica aún no tiene contagio comunitario, registra la tasa de mortalidad más baja de América (0,81 %), más recuperados que casos activos y ha conseguido avances científicos en el estudio y el tratamiento del virus.
A pesar de los buenos números y al descenso de la curva del virus, las autoridades insisten en la necesidad de mantener las estrictas medidas higiénicas y restrictivas.
A continuación las claves de Costa Rica para sus buenos registros, que incluyen solo 733 casos positivos y 6 muertos.
1-UN SISTEMAS DE SALUD PÚBLICO UNIVERSAL
A pesar del debate político recurrente para garantizar la sostenibilidad a largo plazo de la Caja Costarricense del Seguro Social (CCSS), Costa Rica cuenta con uno de los mejores sistemas de salud a nivel internacional, según informes especializados.
La universalidad del sistema garantiza que la gente tenga acceso gratuito a las pruebas del COVID-19, siempre y cuando cumplan con los parámetros establecidos para considerar a alguien como caso sospechoso.
En Costa Rica, país de 5 millones de habitantes, el sistema público cuenta con 29 hospitales, así como clínicas y una pequeña área de salud prácticamente para cada barrio llamados Equipos Básicos de Atención Integral (Ebais) que son el primer escalón en la atención de salud.
El ministro de Salud, Daniel Salas, ha explicado que esta red ha permitido dar un seguimiento diario personalizado a los pacientes de COVID-19 y también ha evitado que el país tenga transmisión comunitaria del virus, pues prácticamente la totalidad de los casos cuentan con su nexo epidemiológico identificado.
Para atender la pandemia la CCSS acondicionó un centro de rehabilitación para convertirlo en un hospital con 88 camas dedicado exclusivamente a atender pacientes con COVID-19.
Sin embargo, ese hospital ha estado prácticamente vacío ante los pocos casos.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/SZ6BKZUYIRCC3AZVOD3K3NDD34.jpg) El ministro de Salud Daniel Salas
El ministro de Salud Daniel Salas
2-MEDIDAS FUERTES Y A TIEMPO
Apenas detectó sus primeros casos, en dos turistas estadounidenses, Costa Rica comenzó a tomar decisiones. La más fuerte el cierre de sus fronteras para los extranjeros, un duro golpe para el sector turismo, uno de los motores de la economía del país y que prevé un caída del 27 % para el 2020.
Costa Rica no ha establecido una cuarentena generalizada, pero sí ha ordenado restricciones a la circulación de vehículos, el cierre de bares, discotecas, cines, gimnasios, y la operación con capacidad disminuida de restaurantes, tiendas y otros pequeños negocios.
A partir del 1 de mayo y debido al descenso en la curva de casos activos, el Gobierno ha comenzado a reabrir con limitaciones algunas actividades como las de los gimnasios, los salones de belleza, los talleres mecánicos y los cines.
3-UNA POBLACIÓN QUE HA HECHO CASO
El ministro de Salud, un médico de 43 años y experto en epidemiología, se ha convertido en figura con un discurso directo que ha calado en la población y que a veces se asemeja a un regaño.
«¡Ocupo (necesito) que reaccionen, por favor, reaccionen!», fue una de las frases del ministro que más popular se volvió cuando Costa Rica apenas comenzaba a enfrentar la pandemia y las autoridades abogaban por quedarse en casa.
Salas ha felicitado en varias ocasiones a la población por acatar, en su mayoría, las medidas de prevención y de restricción, aunque el lunes después de Semana Santa expresó su disgusto por ver a mucha gente en las calles.
El presidente de la CCSS, Román Macaya, ha sido otra de las figuras con sus apariciones casi diarias en las conferencias de prensa, y una de sus frases más recordadas es «nos preparamos para lo peor, para escenarios que nadie quiere».
Esta frase la soltó a inicios de abril cuando confirmó que la entidad había comprado 3.000 bolsas para cadáveres.
4-LA CIENCIA AL FRENTE
El Instituto Clodomiro Picado de la Universidad de Costa Rica, creado hace 50 años, se especializa en el desarrollo de antivenenos de serpientes que exporta a diversos países en el mundo, y está aplicando esa técnica para crear un suero para tratar a pacientes graves de COVID-19.
El suero se desarrollará con plasma donado por pacientes recuperados, pues el organismo de esas personas genera una inmunidad (resistencia) al virus.
El estatal Centro Nacional de Innovaciones Biotecnológicas (CENIBIOT), que está llevando a cabo una investigación que tiene como fin elaborar pruebas propias para la detección del coronavirus.
Por su parte, el estatal Instituto Costarricense de Investigación y Enseñanza en Nutrición y Salud (Inciensa), consiguió por primera vez en la historia del país secuenciar el genoma de un virus humano: el del SARS COV-2, que causa el COVID-19.
Este avance permitirá saber si el virus presenta mutaciones en el tiempo, generar información que puede ser útil para desarrollar vacunas, para conocer la dinámica y la diversidad de la población viral, las rutas de transmisión en el país, entre otros usos.
Con información de EFE
Los medicamentos para la presión arterial no aumentan el riesgo de contraer coronavirus
Los medicamentos que se recetan ampliamente para tratar la hipertensión arterial no hacen que los pacientes sean más susceptibles a la infección por coronavirus, o a enfermedades graves si se infectan, informaron los investigadores el viernes.
Sus hallazgos son buenas noticias para millones de personas que toman medicamentos para la presión arterial que pertenecen a dos clases: Inhibidores de la enzima convertidora de angiotensina (ECA), que incluyen lisinopril, captopril y otros medicamentos con nombres genéricos que terminan en -pril; y los bloqueadores de los receptores de angiotensina (BRA), que incluyen losartan, valsartan y otros medicamentos genéricos que terminan en -sartan. Los nombres de marca de los inhibidores de la ECA incluyen Zestril y Prinivil; para los BRA, Cozaar y Atacand.
Desde que comenzó la epidemia, han circulado teorías contradictorias sobre si esos medicamentos podrían mejorar o empeorar la enfermedad, o tener algún efecto en absoluto.
La nueva investigación fue publicada el viernes por The New England Journal of Medicine, y hallazgos similares de China fueron publicados la semana pasada en JAMA Cardiology.\
El estudio estadounidense tampoco encontró ningún riesgo relacionado con otras tres clases de medicamentos para la presión arterial de uso común: los betabloqueantes, los bloqueantes del canal del calcio y los diuréticos tiazídicos.
Ambos estudios se basaron en el examen de los registros de los pacientes, lo que no aporta pruebas tan sólidas como los resultados de los ensayos clínicos controlados, en los que los pacientes se escogen al azar para tomar un tratamiento u otro.
Surgieron preocupaciones acerca de los medicamentos al principio de la epidemia cuando los informes de China indicaron que a las personas con hipertensión parecía irles mal, y parecía lógico investigar si la causa era la propia afección o si los medicamentos para la presión arterial estaban de alguna manera haciendo más vulnerables a los pacientes.
Además, estudios en animales han demostrado que los bloqueadores de los receptores de la angiotensina (ARBS) y los inhibidores de la ECA podrían aumentar los niveles en algunos tejidos de una proteína llamada ACE2, que resulta ser la sustancia de la que se agarra el virus cuando invade las células. En teoría, niveles más altos de esa proteína en los pulmones podrían ayudar al virus a atacar actuando como asideros adicionales, han advertido algunos científicos. Pero no se sabe si los medicamentos realmente elevan el ACE2 en los pulmones humanos.
La evidencia de los estudios en animales sugiere el efecto opuesto: los medicamentos podrían sofocar la inflamación en los pulmones y reducir el riesgo de enfermedades graves en pacientes con coronavirus. Un ensayo controlado está a punto de comenzar a averiguar si los inhibidores de la ECA pueden ayudar a los pacientes de Covid-19, anunció el jueves la Facultad de Medicina de la Universidad de California en San Diego.
No es sorprendente que los pacientes estén confundidos e inquietos. Las sociedades médicas han instado a la calma, diciendo que la gente debe seguir con sus medicamentos porque la presión arterial alta aumenta los riesgos de enfermedades cardíacas, accidentes cerebrovasculares y daños renales. Pero las sociedades también pidieron que se investigara el tema, y los temores han persistido.
«Me preocupa porque he recibido llamadas de muchos pacientes que me preguntan si deberían dejar de tomar sus medicamentos o cambiar a otra cosa, y algunos incluso dejaron de tomar sus medicamentos sin consultarme», dijo en una entrevista Harmony Reynolds, directora asociada del centro de investigación cardiovascular de la Facultad de medicina Grossman de la Universidad de Nueva York.
Algunas personas que se toman la presión arterial en casa le dicen que está subiendo, y la médica no está segura de si la causa es el estrés de la pandemia, la falta de ejercicio, los cambios en sus hábitos alimenticios o la evasión de las drogas.
Para abordar el problema, Reynolds dirigió un equipo que analizó los registros de 12.594 personas que se hicieron la prueba del coronavirus, incluyendo 5.894 que estaban infectadas. Algunos también tenían presión arterial alta. El objetivo era determinar si la infección por coronavirus o una enfermedad grave eran más comunes en las personas que tomaban los medicamentos para la presión arterial.
Los investigadores analizaron la probabilidad de que los pacientes se infectaran, la gravedad de la enfermedad y los medicamentos que tomaban antes de someterse a la prueba del virus. Utilizaron métodos estadísticos para descartar diferencias que pudieran deberse a la edad, el sexo, la raza, el origen étnico, los antecedentes de tabaquismo y otros factores. Si un fármaco para la presión arterial se asociaba con una diferencia de más del 10 por ciento en el riesgo de infectarse o enfermarse gravemente, consideraban que esa diferencia era «clínicamente significativa».
No surgieron diferencias significativas.
“El mensaje principal aquí es que no hay ninguna señal de aumento de riesgo, y eso debería ser muy tranquilizador”, dijo Reynolds.
Fuente: The New York Times
Corazón, cerebro, riñones, sistema inmunológico: todo lo que no sabemos sobre el daño que produce el coronavirus más allá de los pulmones
Desde que comenzó a infectar personas, hace seis meses, el nuevo coronavirus se presentó como una neumonía atípica; una enfermedad que causaba síntomas, leves o graves, en el tracto respiratorio; por fin su símbolo llegó a ser el respirador. Sin embargo, a medida que pasa el tiempo los médicos del mundo entero acumulan pruebas que contradicen aquella primera impresión: “El COVID-19 puede provocar el fallo de los riñones, acelerar el sistema inmunológico del cuerpo de manera catastrófica y causar coágulos que impiden la circulación de la sangre a los pulmones, el corazón o el cerebro”, describieron Clifford Marks y Trevor Pour, dos médicos de emergencia del Hospital Mount Sinai de Nueva York.
“Es una enfermedad de complejidad notable”, advirtieron en un artículo para The New Yorker, “que hasta los médicos más experimentados encuentran difícil de comprender”.
Con el hashtag #medtwitter, pero también en sus blogs y mediante podcasts, los miembros de la comunidad médica de los Estados Unidos —el epicentro actual de la pandemia, con 1,12 millones de infectados y casi 66.000 muertos— tratan de armar, en una competencia dispar contra el tiempo del que disponen sus pacientes, un rompecabezas hasta ahora incompleto. Pero en el que empiezan a surgir formas reconocibles del modo en que el COVID-19 afecta todos los sistemas de órganos que interactúan en el cuerpo humano.
Los pulmones: el blanco original
“La falta de aire que es más característica del COVID-19 se entiende bastante bien”, comenzaron Marks y Pour su análisis, sistema por sistema, con el respiratorio. “Se origina en las delicadas bolsas de aire de los pulmones, llamadas alvéolos, donde la sangre y el aire se hallan separadas por membranas tan finas que el oxígeno y el dióxido de carbono pueden entrar y salir —respectivamente— de la corriente sanguínea”, explicaron. “El COVID-19 severo hace que muchos de ellos colapsen o se llenen de líquido”.
Para devolver a la sangre el oxígeno que necesita, los médicos disponen de dos herramientas: pueden dar a los pacientes un gas con una concentración superior al 21% de oxígeno que se halla en el aire natural o pueden utilizar un dispositivo de presión positiva, como el CPAP que utilizan las personas con apnea de sueño, o un respirador. De ese modo “se puede crear una especie de presión sostenida del aire dentro de los pulmones, que mantiene los alvéolos abiertos y por eso más receptivos al oxígeno en momentos en los cuales los pulmones quedarían vacíos de aire”, describieron.
Otra alternativa que se ha probado en los hospitales, y que se ha visto en muchas fotos de pacientes intubados en la unidad de cuidados intensivos, es acostarlos sobre sus vientres, en lugar de sobre sus espadas, durante algunas horas por día. “Esa posición aprovecha la gravedad para que coincidan algunas áreas de los pulmones llenas de aire con las áreas de mayor flujo sanguíneo”, ya que boca abajo se abren algunas secciones del interior de los pulmones que boca arriba quedan aplastadas.
El misterio de la hipoxemia silenciosa
Pero todas esas certezas sobre el blanco número uno del SARS-CoV-2 chocan con algunos misterios, el más destacado de los cuales es por qué hay pacientes que tienen un nivel de oxígeno en sangre que los pone en peligro y, sin embargo, parecen estar bien.
“Los médicos controlan la saturación de oxígeno de los pacientes con COVID-19: monitorean el porcentaje de moléculas de hemoglobina en el torrente sanguíneo que realmente transportan oxígeno”, presentaron los especialistas en emergencias en su artículo para The New Yorker. “Normalmente, en los pacientes con pulmones sanos, un nivel de saturación de oxígeno inferior al 90% es motivo de grave preocupación: cuando los órganos vitales como el corazón y el cerebro se quedan sin oxígeno, el riesgo de muerte se dispara. Pero estamos descubriendo, extrañamente, que algunos pacientes de COVID-19 pueden permanecer subjetivamente cómodos incluso cuando sus niveles de saturación caen muy por debajo de estos rangos”
Gente que llega a la guardia por otros síntomas, pero que no siente falta de aire aunque su riesgo de muerte por falta de oxigenación es altísimo. “Esta hipoxemia silenciosa causa temor entre los médicos, que asociamos porcentajes tan bajos con una muerte inminente. Y es profundamente desconcertante, ya que las cifras parecen inverosímiles”, siguieron Marks y Pour.
“Esta hipoxemia silenciosa, ¿es una señal de que, aunque un paciente se sienta relativamente bien, está en peligro? ¿O es que el virus interfiere de algún modo con la hemoglobina de la sangre? ¿O con las partes del cerebro que nos alertan cuando necesitamos más oxígeno?”, plantearon. No se sabe. Las teorías abundan.
Y mientras tanto, los médicos deben decidir, sin saber con certeza científica qué corresponde: ¿hay que conectar a una persona a un respirador, porque está al borde de la muerte, o no vale la pena un procedimiento tan invasivo cuando se trata del coronavirus?
“En los primeros tiempos del tratamiento la baja de saturación de oxígeno que no mejoraba se considera en general un indicio de que era necesaria una intubación, de inmediato. Pero a comienzos de marzo los médicos en línea comenzaron a difundir algunos informes de pacientes que estaban bien a pesar de tasas de saturación contradictoriamente baja”, recordaron, y citaron un caso en particular de una paciente que miraba despreocupadamente algo en su teléfono mientras el monitor a sus espaldas mostraba una saturación de oxígeno del 54%: cualquier medición debajo del 60% indica la necesidad urgente de oxígeno suplementario.
“Hasta que comprendamos mejor la fisiología detrás de la hipoxemia silenciosa, y la razón por la cual algunas personas la experimentan y otras no, no tenemos otra alternativa que vivir con el misterio”, concluyeron.
La reacción exagerada (y peligrosa) del sistema inmunológico
Pocas horas después de la invasión de un virus, el sistema inmunológico del cuerpo humano está ya en acción. Primero reacciona el sistema inmunológico innato, que a diferencia del adaptativo reconoce un número limitado de moléculas propias de diferentes clases de microbios (el sistema adaptativo tiene una capacidad más sutil y de mayor diversidad). El sistema innato libera una familia de señales químicas de socorro, llamadas citoquinas, que parten del sitio de la infección e instruyen al cuerpo para que suba su temperatura y aumente el flujo sanguíneo al área afectada, a la vez que activan otras células inmunológicas para que comiencen a producir anticuerpos específicos contra el invasor.
Pero las citoquinas también provocan otras cosas.
“Su esquema tiene una debilidad. Algunos patógenos pueden provocarlo de manera perversa, de modo tal que pone al sistema inmunológico en su conjunto en un estado frenético. En lo que se conoce como una tormenta de citoquinas, la fiebre y la inflamación se descontrolan”, escribieron. Se consolida entonces un círculo vicioso que hace que la reacción inmunitaria excesiva sea potencialmente mortal: una retroalimentación entre las citoquinas y las células inmunitarias. Se cree que esto sucede en las pandemias —se observó en el caso de la gripe de 1918 y en el SARS de 2003— pero “no queda claro por qué algunos pacientes pueden sufrir este fenómeno y otros no”, destacaron Marks y Pour.
“Ante una tormenta de citoquinas en un paciente, un médico puede tratar de modular la respuesta inmunológica. El problema es hallar el equilibrio adecuado”, siguieron. A algunos pacientes los puede beneficiar que, con control médico, les bajen las defensas; para otros, en cambio, algo así podría ser en extremo dañino. “Algunos hospitales han comenzado a administrar, con cautela, esteroides o medicamentos que inhiben la citoquina IL-6. Pero los datos de alta calidad provenientes de ensayos clínicos sobre estos tratamientos no van a estar disponibles hasta dentro de mucho tiempo”.
Y aun si hubiera resultados durante la pandemia, y aun si fueran alentadores, seguiría siendo difícil distinguir entre un paciente a quien una baja inducida de las defensas le haría bien y uno al que le haría mal. “En el pasado, los médicos han interpretado un nivel elevado de la proteína ferritina en la sangre como señal de que está sucediendo una tormenta de citoquinas. Algunos utilizan esa prueba en el tratamiento de COVID-19. Sólo el tiempo dirá si tienen razón”, advirtieron.
El coronavirus obstruye la corriente sanguínea
Del mismo modo que el sistema inmunológico requiere un equilibrio delicado entre las defensas suficientes para destruir una infección sin que sean excesivas como para destruir también tejido sano, la sangre vive en un forcejeo similar entre la dilución y el coagulado. Si la sangre está muy diluida, el menor roce puede causar hemorragias, algunas mortales, como saben los que sufren hemofilia; pero si está muy densa, se forman coágulos sin que haya traumatismo, lo cual podría causar obstrucciones y, también, algunas de ellas son mortales si suceden en el corazón, los pulmones o el cerebro.
Desde la década de 1990 los médicos miden una proteína de la sangre, el dímero D, para saber si la sangre puede presentar coágulos. Y si bien a ningún encargado de pacientes de COVID-19 le asombró encontrar valores mayores —muchas infecciones lo aumentan—, a casi todos les sorprendió la magnitud de las cifras.
“Unos pocos pacientes parecen tener una coagulación patológica generalizada”, contaron los médicos de emergencia del Mount Sinai de Nueva York, y dieron como ejemplo el caso de uno que ellos mismos atendieron: un hombre de 50 años que mostró un resultado de 1.000, elevado pero no escandaloso, en ese estudio. “Pero cuando un médico intentó ponerle una vía en una de las venas femorales —la más grande de las piernas— descubrió, mediante un ultrasonido en el lugar, que estaba llena de coágulos. La segunda prueba de dímeros D, realizada pocas horas después de la primera, registró un nivel de más de 10.000. El hombre murió varias horas después”.
Una razón posible es que las tormentas de citoquinas causen una coagulación excesiva. Pero aun si los médicos aumentaran la cantidad de anticoagulantes que se les dan a los pacientes que deben permanecer hospitalizados (porque la mera inmovilidad prolongada puede causar trombos), no se sabe cuál sería la cantidad adecuada en el caso de los infectados de COVID-19, y un exceso también podría ser mortal.
Ataque directo al corazón
Entre la batería de pruebas que se realizan a un paciente en estado crítico, una busca troponinas cardíacas, una clase de proteínas que sólo se encuentra en el corazón. Si aparecen en el torrente sanguíneo es porque el músculo cardíaco está lastimado. “Algunos pacientes graves de COVID-19 tienen niveles elevados de troponinas, sus corazones parecen estar dañados. No estamos del todo seguros de qué causa el daño, sin embargo, y por eso no sabemos exactamente cómo tratarlo”, plantearon Marks y Pour.
Una de las principales causas de daño cardíaco es la privación de oxígeno: “Es lo que sucede en un ataque cardíaco, cuando la obstrucción súbita de una arteria coronaria impide que el oxígeno llegue al músculo cardíaco. La privación también puede suceder cuando los pulmones enfermos no logran que el oxígeno ingrese al torrente sanguíneo o cuando la sepsis causa una caída tan grande de la presión sanguínea que aun la sangre debidamente oxigenada no consigue llegar al corazón a tiempo”, explicaron. “Estos problemas son importantes y, a grandes rasgos, los médicos saben cómo responder ante ellos”.
Una vez más, ninguno parece ser lo que provoca el SARS-CoV-2. “Tal vez la coagulación desmedida obstruye la circulación en cada uno de los vasos sanguíneos”, teorizaron. Pero también hay otras posibilidades: “Los primeros informes de China sugerían que el coronavirus podría atacar directamente al músculo cardíaco, causando un síndrome llamado miocarditis. Nadie sabe con certeza cuál podría el mejor tratamiento para esta forma de miocarditis. Algunos médicos han informado que los esteroides pueden servir, pero los esteroides también actúan como inmunosupresores. En la terapia intensiva con frecuencia es difícil equilibrar un sistema de órganos sin desestabilizar otro”.
El daño que sufren los riñones
Ni siquiera el sistema renal —que filtra la sangre y expulsa del cuerpo ciertos compuestos, mediante la orina, además de regular la exacta cantidad de electrolitos que necesitan las células para funcionar— parece quedar a salvo del nuevo coronavirus. “La insuficiencia renal total es una sentencia de muerte si no se la aborda de inmediato. Lamentablemente muchos pacientes críticos de COVID-19 la están desarrollando”.
Del mismo modo que en el pico de la epidemia en cada país se dio una falta de respiradores, insumos y personal para operarlo, también se observó escasez de máquinas de diálisis —que pueden cumplir la función de los riñones temporariamente—, los fluidos que se emplean y los técnicos que saben hacerlo. Y a diferencia de los pulmones, todavía no se sabe qué sucede con los riñones de los pacientes de COVID-19 cuando se recuperan.
“Parece probable que algunas personas puedan recuperar sus funciones renales mientras que otras podrían perderlas de manera permanente”, escribieron los médicos del Mount Sinai. “Tampoco sabemos por qué la gente sufre insuficiencia renal, en primer lugar. Como sucede con el corazón, es posible que la privación de oxígeno sea el problema. Pero algunos clínicos argumentan que el virus ataca directamente las células renales, y existen datos de biopsias realizadas en China que sostienen esta tesis”.
Complicaciones en el cerebro y el sistema digestivo
Dado que para entrar en el cuerpo humano el SARS-CoV-2 utiliza como elemento receptor la proteína de superficie de las células llamada enzima convertidora de angiotensina (ECA), existe la posibilidad de que esa sea una clave de su capacidad de destrucción multiorgánica, ya que la ECA no reside sólo en el tracto respiratorio sino también en las células del estómago, los intestinos, el hígado, los riñones y el cerebro, y juega un papel de importancia en el complejo sistema de regulación de la presión sanguínea.
“Existen informes de pacientes de coronavirus con encefalitis —una inflamación del cerebro potencialmente fatal— y señales de una mayor incidencia de accidentes cerebro-vasculares”, escribieron Marks y Pour. “En nuestro hospital, hemos visto que varios pacientes de COVID-19 sufrieron una complicación grave de la diabetes llamada cetoacidosis (CAD), a pesar de nunca haber sido diagnosticados como diabéticos”.
Hasta finales de marzo, recordaron, siempre preguntaban si alguien tenía fiebre y falta de aire para comenzar el diagnóstico de COVID-19. “Ahora sabemos que la enfermedad se manifiesta de otras maneras, y en ocasiones procede sin síntomas. Hace poco una paciente llegó a la sala de emergencia luego de tres días de diarrea y uno de náuseas y vómitos; dijo que se sentía débil pero que no había tenido fiebre, temblor, sudoración ni síntomas respiratorios. Su oxigenación estaba alrededor del 90% y una radiografía mostró características del COVID-19”.
Los médicos ante las incógnitas
Esta pandemia sucede en una época de interconexión que permite que los profesionales de la salud se comuniquen para compartir sus dudas y sus experiencias como nunca antes. “Ante la ausencia de datos de ensayos aleatorios y prospectivos, buscamos respuestas en las cuentas de Twitter de los colegas, en entrevistas con médicos de China o de Italia, en las historias clínicas de nuestros pacientes”, compartieron los autores. “En Mount Sinai nuestros colegas se han lanzado activamente a docenas de proyectos de investigación, desde estrategias para el manejo de respiradores hasta los factores sociales determinantes de la mortalidad por COVID-19. Pero van a pasar meses antes de que estos proyectos nos brinden una perspectiva objetiva de la enfermedad”.
Mientras tanto, “el deseo desesperado de claridad” los abruma en ocasiones. Citaron a la historiadora de la ciencia Lorraine Daston, quien escribió en un ensayo sobre la naturalidad de esa búsqueda en los albores de una pandemia. “En momentos de extrema incertidumbre científica, la observación, por lo general considerada de menor importancia que los experimentos y las estadísticas en la ciencia, florece”.
Ante una enfermedad novedosa, los médicos sólo pueden concentrarse en los casos individuales, las anomalías llamativas, los parámetros parciales. De pronto la medicina ha sido arrojada al siglo XVII, los orígenes del empirismo, y los médicos sólo pueden buscar pistas en la observación. Y así, “de a un paciente por vez, tenemos que elaborar nuestro camino de regreso al presente”.
2 Mayo 2020 /
Estados Unidos registró 1.883 muertes por coronavirus y el total se acerca a 65.000
Estados Unidos registró este viernes 1.883 nuevas muertes por Covid-19, la enfermedad causada por el nuevo coronavirus, lo que llevó a que la cifra total se acerque a 65.000. En concreto, según el conteo en tiempo real de la universidad Johns Hopkins, la cantidad de decesos es de 64.879.
La cantidad de casos positivos, en tanto, superó los 1,1 millones. El país registra prácticamente un tercio de las transmisiones confirmadas de Covid-19 a nivel global, cifra que el presidente Donald Trump atribuye a una mayor cantidad de testeos realizados por las autoridades.
Como dato positivo, no obstante, a Administración de Medicamentos y Alimentos (FDA, por su acrónimo en inglés), otorgó una autorización de emergencia para el uso del antiviral remdesivir en pacientes con coronavirus en estado grave.
La decisión llega dos días después de que Gilead, el laboratorio que produce el antiviral, publicara un estudio preliminar sobre su eficacia en pacientes que habían contraído la enfermedad. Según indicó, los pacientes que recibieron remdesivir se recuperaron un 31% más rápido que aquellos que recibieron un placebo.
«La acción de hoy representa un paso importante en nuestros esfuerzos para colaborar con investigadores e innovadores para proveer a pacientes de acceso a nuevas terapias cuando sea apropiado y, al mismo tiempo, apoyar próximos pasos de la investigación para continuar evaluando si son seguras y efectivas”, indicó en un comunicado el titular de la FDA, stephen Hahn.
La autorización en cuestión permite a los médicos recetar el medicamento a pesar de que éste aún no haya superado todas las etapas requeridas para obtener una habilitación propiamente dicha.
El gobierno de Estados Unidos se había hecho del resultado del estudio y mostrado optimismo acerca de su potencial uso. “Son muy buenas noticias”, aseguró el mismo día Anthony Fauci, el principal infectólogo de la Casa Blanca y una de las caras visibles de los esfuerzos de la administración contra la pandemia. Y el viernes, agregó: “Esto es realmente bastante importante”.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/EQBIG42T5F2DADKOJBWQKF5OUA.jpg) El principal infectólogo de la Casa Blanca. Anthony Fauci. Foto: REUTERS/Carlos Barria
El principal infectólogo de la Casa Blanca. Anthony Fauci. Foto: REUTERS/Carlos Barria
El médico también dijo que los datos establecían un nuevo estándar de atención para los pacientes con el nuevo coronavirus, y se hizo eco del “claro efecto positivo en la disminución del tiempo de recuperación”, por parte de aquellos a quienes se les había administrado el antiviral. “Lo que ha demostrado es que una droga puede bloquear este virus”.
Desde el inicio de la pandemia la FDA emitió numerosas autorizaciones de emergencia para permitir el uso de equipos de protección, herramientas de testeos e incluso ciertos respiradores que aún no habían concluido su proceso de habilitación.
La empresa, con sede en Foster City (California), enfatizó que remdesivir no tiene licencia ni se ha aprobado en alguna parte del mundo “y todavía no ha demostrado que sea seguro o efectivo para el tratamiento de COVID-19”. No obstante, indicó que espera tener para finales de mayo datos de un segundo estudio de evaluación de la eficacia de dosis de cinco y diez días en pacientes con COVID-19 moderada.
Infobae.-
01 Mayo 2020 /
Estados Unidos desarolló un nuevo test de coronavirus que permite identificar a los portadores antes de que puedan contagiar a otros
El Departamento de Defensa de Estados unidos ha creado un nuevo test de coronavirus con la capacidad de identificar a los portadores antes de que puedan comenzar a infectar a otros, según reportó este viernes el periódico británico The Guardian.
La prueba de sangre fue diseñada por la Agencia de Proyectos de Investigación Avanzados de Defensa (DARPA), encargada de desarrollar nuevas tecnologías para uso militar, y permite identificar la presencia del COVID-19 apenas 24 horas después de la infección, cuando los contagiados aún no presentan síntomas ni tampoco están en condiciones de propagar la enfermedad.
Actualmente, los tests disponibles pueden detectar la presencia del nuevo coronavirus a partir de cinco días después del contagio.
Entre muchas otras tecnologías, DARPA estudia desarrollos en armas químicas y bacteriológicas y por tal motivo se encontraba investigando dispositivos para detectar rápidamente gérmenes, microorganismos y sustancias en el cuerpo.
El nuevo test fue rápidamente adaptado a la detección del COVID-19 y se espera que en menos de una semana sea enviado a la Administración de Alimentos y Medicamentos (FDA) de Estados Unidos para su aprobación.
Aunque este proceso no es automático y la FDA hará una revisión del método, los científicos de DARPA se muestran optimistas en sus resultados, que muestran un 95% de efectividad, y confían en que podrán comenzar utilizarlo en la segunda mitad de mayo.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/OHKPKOMZJWFQ2IS7YGCQUH4XDE.jpg) Un test de coronavirus mediante hisopado (REUTERS/Willy Kurniawan)
Un test de coronavirus mediante hisopado (REUTERS/Willy Kurniawan)
“El concepto llena un vacío a nivel mundial” y tiene el potencial de “revolucionar” el testeo de coronavirus, indicó el doctor Brad Ringeisen, jefe de la oficina de tecnologías biológicas de Darp, a The Guardian.
Aunque Ringeisen también recordó que para estimar su impacto hacen falta más estudios, que podrán completarse tras la aprobación de la FDA.
En concreto el nuevo test desarrollado por DARPA permitirá a los gobiernos rastrear el origen de cada infección e implementar cuarentenas y aislamientos selectivos a aquellos contagiados pero sin síntomas, herramienta esencial al momento de comenzar a levantar progresivamente las cuarentenas totales que generan enormes problemas económicos.
De acuerdo a The Guardian, los científicos a cargo del proyecto publicarán sus investigaciones pronto, habilitando a sus pares en todo el mundo a desarrollar métodos de prueba similares.
Para realizar el testeo se necesita la extracción de un mililitro de sangre y se pueden obtener los resultados en una hora, una vez que la muestra ha llegado al laboratorio. El empleo de la sangre para las pruebas es considerado más preciso que el hisopado comúnmente usado, pero es al mismo tiempo más difícil de implementar.
El brote de este nuevo coronavirus surgido en diciembre de 2019 en Wuhan, centro de China, ha dejado hasta el momento un saldo de más 3.300.000 casos confirmados y unos 230.000 muertos en todo el mundo. Estados Unidos es actualmente el país más golpeado por la pandemia, con más de un millón de contagios y cerca de 63.000 muertos.
El coronavirus avanza en América Latina: ya hay 11.330 muertos, más de la mitad de ellos en Brasil
El coronavirus provocó más de 233.000 muertos en el mundo desde que apareció en diciembre de 2019, según un balance establecido a las 14:00 GMT de este viernes. En América Latina, los muertos ascendieron a 11.330.
Desde el comienzo de la pandemia, se contabilizaron más de 3.200.000 casos de contagio en 191 países o territorios, mientras que en la región llegan a los 215.745 los infectados.
En América Latina, Brasil sigue siendo el que mayor número de casos confirmados registra con 87.187.
Las últimas novedades país por país en América Latina
Brasil (87.187 casos – 6.006 muertos)
La pandemia del COVID-19 sigue acelerando en Brasil y en las últimas 24 horas se registraron en el país 435 nuevas muertes, con lo que el total de personas fallecidas llegó a 6.006.
El boletín de situación diario emitido por el Ministerio de Salud dice que, desde la víspera, también fueron confirmados 7.218 nuevos casos, la cifra más alta en una sola jornada registrada en Brasil hasta ahora, lo cual llevó el total de contagiados a 87.187.
Perú (36.976 casos – 1.051 muertos)
Perú superó este jueves los 1.000 muertos por COVID-19 tras registrar 108 nuevos fallecimientos en las últimas veinticuatro horas, el peor registro diario de decesos por segundo día consecutivo desde que el 6 de marzo comenzó la emergencia sanitaria en el país al detectarse el primer caso.
El último reporte oficial del Ministerio de Salud arrojó 1.051 muertos y la cifra acumulada de contagiados ascendió a 36.976 casos, tras detectar 3.045 nuevos en la última jornada, lo que supone la segunda cifra diaria más alta hasta el momento.
Ecuador (24.934 casos – 900 muertos)
La cifra de fallecidos por coronavirus ascendió a 900 en Ecuador, donde hay 24.934 contagiados, según las cifras oficiales reveladas este jueves por la ministra de Gobierno, María Paula Romo. En los registros oficiales también figuran 1.453 fallecimientos probables por COVID-19.
Hasta el momento se han tomado 69.054 muestras para coronavirus entre PCR y pruebas rápidas.
México (19.224 casos – 1.859 muertos)
México reportó este jueves 127 decesos y 1.425 nuevos casos de COVID-19 para alcanzar un acumulado de 1.859 muertes y de 19.224 contagios confirmados desde el inicio de la pandemia, informaron las autoridades sanitarias.
El registro de los 1.425 casos de las últimas 24 horas es la cifra más alta para un día desde la presentación de los reportes técnicos hace dos meses, y asimismo muestra un incremento de 8 % con respecto a los 17.799 registrados el día anterior.
Chile (16.025 casos – 227 muertos)
Las autoridades sanitarias chilenas registraron el mayor aumento de contagios por coronavirus en 24 horas, con 888 nuevos infectados, lo que eleva a 16.023 el total de casos desde el inicio de la pandemia.
El Ministerio de Salud informó este jueves de 11 muertes por la COVID-19 durante la última jornada, sumando 227 fallecidos.
República Dominicana (6.972 casos – 301 muertos)
El presidente de la República Dominicana, Danilo Medina, decretó este jueves la extensión del toque de queda en vigor por otros 17 días a partir de mañana, 1 de mayo, como medida de prevención frente al nuevo coronavirus, por el que se superaron los 300 muertos en el país.
Así lo anunció la Presidencia, que precisó que el toque de queda, en vigor desde el pasado 20 de marzo, se mantendrá de las 17:00 a las 06:00 de la mañana, lapso en el que está prohibido salir a la calle.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/4CPFYMELAIM3EG2MZRXDKT3MWY.jpg) Un hombre en bicicleta por las calles de Temuco, Chile (REUTERS/Jose Luis Saavedra)
Un hombre en bicicleta por las calles de Temuco, Chile (REUTERS/Jose Luis Saavedra)
Panamá (6.532 casos – 188 muertos)
Las defunciones por el COVID-19 en Panamá llegaron a 188 y los contagios acumulados a 6.532, dijeron este jueves las autoridades al informar de 10 decesos y 154 nuevos casos de la enfermedad.
Hay 368 pacientes hospitalizados, 86 en unidades de cuidados intensivos (UCI) y 282 en salas, y 2.916 en aislamiento domiciliario, de los que 1.157 están en hoteles que funcionan temporalmente como hospitales.
Colombia (6.507 casos – 293 muertos)
El Ministerio de Salud confirmó este jueves 296 casos nuevos de COVID-19 en Colombia, con lo que ya son 6.507 los contagiados, así como 15 fallecimientos que elevan el total de muertes a 293.
De los nuevos casos, 90 están en Bogotá, seguida de los departamentos de Atlántico (56), Valle del Cauca (41), Magdalena (30), Bolívar (26), Huila (16), Caldas (10), Meta (9), Risaralda (6), Antioquia y Cundinamarca (4) y Tolima y Boyacá (2).
Argentina (4.428 casos – 220 muertos)
Argentina confirmó este jueves 143 nuevos casos de COVID-19, con lo que el número total de contagios se incrementó a 4.428, mientras que los muertos suman 220.
El reporte diario vespertino que difunde el Ministerio de Salud argentino precisó que los fallecimientos verificados en el último día corresponden a tres hombres, dos de 80 y 61 años, residentes en la provincia de Buenos Aires, y otro, de 48 años, residente en la capital del país.
Cuba (1.501 casos – 61 muertos)
Cuba ha excarcelado a 6.579 presos en medio de la pandemia de COVID-19, que hasta este jueves deja 61 muertos y 1.501 positivos en la isla, donde se aplican fuertes penas por delitos de “propagación de epidemias” y aún no se reportan casos de coronavirus en prisiones.
El presidente de la Sala de lo Penal del Tribunal Supremo cubano, Otto Molina, especificó que en marzo y abril fueron liberadas 421 personas que cumplían prisión provisional y ahora esperarán juicio en sus hogares con las “restricciones correspondientes”, mientras que a otros 6.158 se les concedió la excarcelación anticipada.
Bolivia (1.167 casos – 62 muertos)
El Parlamento de Bolivia, con la mayoría del Movimiento al Socialismo (MAS) de Evo Morales, promulgó una ley para que el país celebre elecciones en un plazo de noventa días, en un pulso al Gobierno interino de Jeanine Áñez, que lo considera inviable en plena pandemia por coronavirus.
La tensión en el país estalló en la noche del jueves al viernes, con una cacerolada contra el Gobierno transitorio y en demanda de elecciones, con estallidos de petardos y cohetes que parecieron encender una nueva lucha entre Legislativo y Ejecutivo.
Bolivia tenía que ir a las urnas este domingo 3 de mayo, pero el órgano electoral decidió en marzo aplazar la cita electoral cuando el Ejecutivo interino decretó estado de emergencia sanitaria ante los primeros casos de COVID-19 en el país, con una cuarentena que se acaba de extender hasta el próximo 10 de mayo.
Honduras (804 casos – 75 muertos)
Honduras cerró abril con 75 personas muertas por coronavirus y 804 contagiadas, desde que se registraron los primeros tres casos positivos, en marzo, informó este viernes una fuente oficial.
De 207 pruebas de PCR practicadas hoy, 33 dieron positivas, con las que el número de contagiados aumentó a 804, a los que se suman cuatro nuevos decesos confirmados, para un total de 75, indicó el estatal Sistema Nacional de Gestión de Riesgos (Sinager), en cadena nacional de radio y televisión.
Costa Rica (719 casos – 6 muertos)
Las autoridades de Costa Rica anunciaron este jueves que se ha logrado secuenciar el genoma del coronavirus SARS CoV 2, que causa el COVID-19, lo que favorecerá el estudio de su comportamiento en el país y brindará información útil para posibles tratamientos y vacunas.
El trabajo estuvo a cargo del estatal Instituto Costarricense de Investigación y Enseñanza en Nutrición y Salud (Inciensa), que por primera vez en la historia del país consigue secuenciar el genoma de un virus humano, explicó en una videoconferencia de prensa la directora del instituto, Lissette Navas.
Uruguay (630 casos – 15 muertos)
Un grupo de trabajo científico integrado por la Universidad de la República de Uruguay, el Instituto Pasteur de Montevideo y la empresa biotecnológica ATGen elaboró en el tiempo “récord” de un mes 10.000 kits de testeo que amplían la capacidad de diagnóstico de COVID-19 a nivel local.
Según informaron en una teleconferencia los investigadores del Instituto Pasteur de Montevideo (IP), a partir de un llamado de la Agencia Nacional de Investigación e Innovación (ANII) y el Banco Interamericano de Desarrollo (BID), en el período “récord” de un mes, se elaboraron esos 10.000 kits de testeo.
Guatemala (599 casos – 16 muertos)
Guatemala detectó este jueves 14 nuevos casos de coronavirus y llegó a 599 personas contagiadas por la enfermedad, que ha causado la muerte a 16 personas, el último hace dos días.
El presidente guatemalteco, Alejandro Giammattei, informó sobre los 14 nuevos casos en una cadena televisiva en la que señaló además que no se registraron fallecimientos causados por el COVID-19. “En los últimos tres días hubo una tendencia a bajar”, aseveró el mandatario, médico y cirujano de 64 años.
El Salvador (424 casos – 10 muertos)
El Salvador registró este jueves su décimo fallecido a causa del COVID-19, se trata de un hombre de 56 años de edad y del que se desconocen más detalles, informó el ministro de Salud, Francisco Alabí.
“Confirmamos el décimo salvadoreño fallecido por #COVID19”, publicó en sus redes sociales el funcionario y añadió que “nuestras oraciones están con la familia”.
Jamaica (422 casos – 8 muertos)
Jamaica, con un total de 422 contagiados, es el territorio dentro de los pequeños países del Caribe con más casos positivos por COVID-19.
Las autoridades jamaiquinas tratan de evitar la expansión de casos con medidas como la anunciada este martes por la Administración Tributaria de Jamaica (TAJ, en inglés), que hizo un llamamiento a los contribuyentes para que, ahora más que nunca, hagan uso de su portal en línea en www.jamaicatax.gov.jm en vez de personarse en las oficinas gubernamentales.
Venezuela (333 casos – 10 muertos)
Carlos Vecchio, el enviado ante EEUU del líder opositor Juan Guaidó, denunció este jueves que el régimen de Nicolás Maduro ha negado el acceso al espacio aéreo de Venezuela de dos vuelos coordinados con Estados Unidos para repatriar a venezolanos varados en este país a causa de la pandemia.
“El régimen de Nicolás Maduro impide que estos vuelos humanitarios lleguen a Venezuela”, declaró Vecchio, quien se quejó de que Maduro “no le importa la gente, no le importa el sufrimiento de nuestros hermanos venezolanos”.
Paraguay (266 casos – 10 muertos)
La Fiscalía paraguaya ordenó este jueves la detención del ex titular de la Dirección Nacional de Aeronáutica Civil (Dinac) Edgar Melgarejo y a otras seis personas por lesión de confianza por su presunta implicación en una compra irregular de 4.000 mascarillas para protección del personal de la Dinac.
Melgarejo presentó su renuncia el mes pasado a causa del escándalo, si bien mantuvo su inocencia.
Haití (81 casos – 8 muertos)
El Gobierno de Haití amenazó con tomar por la fuerza Village de Dieu, una populosa barriada de Puerto Príncipe controlada por bandas armadas, lo que ha causado rechazo por parte de grupos defensores de los derechos humanos.
El Ministerio de Justicia y Seguridad Pública advirtió, por medio de un comunicado, que “toma nota” del final del plazo que dio a los civiles que viven en la barriada para abandonarla antes de lanzar la operación, que tiene el objetivo de expulsar a los bandidos armados que se refugian en la zona.
Nicaragua (14 casos – 4 muertos)
El presidente de Nicaragua, Daniel Ortega, se declaró este jueves en contra de la campaña ‘Quédate en casa’ porque, a su juicio, destruiría la economía nicaragüense que se ha contraído en los dos últimos años y que es mayoritariamente informal.
Durante un discurso transmitido por cadena obligada de radio y televisión en ocasión del Día Internacional de los Trabajadores, el mandatario sandinista calificó de “medidas extremas” y “radicales” el confinamiento y la suspensión de vuelos internacionales.
Infobae.-
Corte rechaza ligar fondos a control migratorio
Una corte federal de apelaciones de Chicago falló el jueves que la política del gobierno del presidente Donald Trump de amenazar con retener subsidios a las llamadas ciudades santuario para obligarlas a cumplir con sus políticas de inmigración viola la separación de poderes consagrada en la Constitución de Estados Unidos.
La Corte de Apelaciones del 7mo Circuito también dijo que cualquier suspensión a esa política debería extenderse a nivel nacional, rechazando los argumentos de los abogados del Departamento de Justicia de que, si se emitiera un interdicto en el caso, sólo debería aplicarse a la ciudad de Chicago.
Los extensos poderes del ejecutivo en asuntos inmigratorios no incluyen retener fondos destinados por el poder legislativo para presionar a ciudades y estados a cumplir con la política del poder ejecutivo, dijo la jueza Ilana Rovner, quien escribió el fallo de 95 páginas.
“Tal concentración de poder”, señaló, “permitiría que floreciera la tiranía, y nuestro sistema de gobierno está sabiamente montado por los Fundadores para prevenir tal peligro”.
“La separación de poderes es un cimiento de nuestro gobierno, no una formalidad que pueda hacerse a un lado para lograr objetivos que el poder ejecutivo considere meritorios… Las condiciones impuestas aquí (para subvenciones) son una usurpación ejecutiva al poder de las arcas públicas», agregó.
Uno de los tres jueces del panel, Daniel Manion, estuvo de acuerdo con la mayor parte del fallo. Pero dijo en una opinión separada que no coincidía con la aprobación de un mandato a nivel nacional, ya que un “remedio extenso y generalizado de dicha naturaleza rara vez es apropiado”.
El Congreso estableció la subvención en disputa, llamada Byrne JAG, para ayudar a las policías locales a comprar equipo, incluidas cámaras corporales y chalecos antibalas. Pero la jueza Rovner escribió que el gobierno de Trump blandía el subsidio “como un martillo para impulsar una política completamente diferente del poder ejecutivo, presentando a una ciudad como Chicago la dura opción de perder los fondos o socavar su propia efectividad policial”.
La alcaldesa de Chicago Lori Lighfoot dijo estar emocionada por el fallo en el litigio que se remonta al primer año de Trump en la presidencia.
“Cuando recibí la noticia de nuestro asesor legal en la mañana, se me salió un grito de alegría”, dijo Lightfoot a la prensa. “Es una gran victoria, no sólo para Chicago, sino para nuestras comunidades de inmigrantes y refugiados en todo el país», agregó.
Fuente: AP
30 Abril 2020 /
cuáles son las 6 vacunas más avanzadas contra el nuevo coronavirus
Después de que la Organización Mundial de la Salud (OMS) declarara que el nuevo brote de virus SARS-CoV-2 era una pandemia debido a su rápida propagación mundial, que ha infectado a más de 3.250.000 personas y mató a más de 230.000, la carrera científica por una vacuna se lanzó en todo el mundo.
La enfermedad COVID-19 ha cambiado el tejido social y económico del mundo desde que China identificó el virus por primera vez en enero, con casi todos los países que han cerrando sus fronteras, escuelas y negocios, restringiendo los viajes, cancelando eventos de entretenimiento y deportivos, y alentando a las personas a mantenerse alejadas entre sí, en algunos casos como en Argentina con un aislamiento social preventivo y obligatorio.
Pero a diferencia de otras pandemias, actualmente la velocidad con que se están llevando a cabo las investigaciones, afirman los expertos, es extraordinaria, considerando que el desarrollo de una vacuna puede tomar años, o incluso décadas. Un ejemplo claro es la vacuna contra el Ébola que se aprobó recientemente y tardó más de 16 años hasta que fue aprobada.
La demora lógica de porqué una vacuna puede tardar muchos años en desarrollarse se comprende porque la misma debe seguir varias etapas en el laboratorio, con pruebas con animales y finalmente con ensayos en humanos.
“El ámbito de la biotecnología es el que puede responder más rápidamente. Luego, la transformación industrial puede pasar por laboratorios farmacéuticos o por grandes grupos industriales”, explica Franck Mouthon, presidente de la asociación France Biotech.
«Sobre el SRAS (Síndrome Respiratorio Agudo Severo) hubo bastantes vacunas iniciadas, pero como se detuvo la crisis, se quedaron muchas de ellas sin usar, y ojalá que sea este el actual escenario. Lanzarse a (desarrollar) una vacuna en una crisis que puede ser puntual es algo complicado, pues sabemos que el desarrollo de una vacuna puede durar varios años», asegura Arnaud Fontanet, director del departamento de salud del Instituto Pasteur.
En esta carrera contra el COVID-19 existen 6 vacunas que picaron en punta y podrían estar listas en los próximos meses.
1- Vacuna mRNA-1273 – Moderna Therapeutics (Estados Unidos)
Investigadores estadounidenses administraron a mediados de marzo la primera vacuna en una primera prueba experimental contra el coronavirus en humanos. Se trata de la vacuna mRNA-1273 – Moderna Therapeutics, desarrollada por la NIH y la empresa de biotecnología Moderna Inc. con base en Massachusetts.
Con golpes cuidadosos en los brazos de cuatro voluntarios sanos, los científicos del Instituto de Investigación Washington Kaiser en Seattle comenzaron la primera etapa de un ansiado estudio para una posible vacuna contra el COVID-19 desarrollada en tiempo récord después de que el nuevo virus explotó en China y se avivó. en todo el mundo.
“Ahora somos del equipo coronavirus”, dijo la líder del estudio de Kaiser Permanente, la doctora Lisa Jackson, en la víspera del experimento. La primera participante del estudio, una gerenta de operaciones en una pequeña empresa de tecnología, recibió la inyección en una sala de examen y afirmó: “Todos nos sentimos tan indefensos. Esta es una oportunidad increíble para hacer algo”, dijo Jennifer Haller, de 43 años, de Seattle, antes de vacunarse. Sus dos hijos adolescentes “piensan que es genial” que participe en el estudio.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ZJN3W4D275HKXIURPE4KDWDYQU.jpg) La pandemia del nuevo coronavirus ya se cobró la vida de 230.000 personas (Shutterstock)
La pandemia del nuevo coronavirus ya se cobró la vida de 230.000 personas (Shutterstock)
Si la investigación avanza, la vacuna estaría disponible para un uso generalizado en un lapso de 12 a 18 meses, afirmó el doctor Anthony Fauci de los Institutos Nacionales de Salud de los Estados Unidos (NIH, por sus siglas en inglés).
Los científicos verificarán cualquier efecto secundario y extraerán muestras de sangre para evaluar si la vacuna está acelerando el sistema inmune, en busca de pistas alentadoras como las que el NIH ha encontrado anteriormente en ratones vacunados. Michael Witte suministra a Rebecca Sirull una inyección en el ensayo clínico de la primera etapa del estudio de seguridad de una posible vacuna contra COVID-19.
2- Vacuna INO-4800 – Inovio Pharmaceuticals (Estados Unidos)
Una posible vacuna contra el coronavirus financiada por Bill y Melinda Gates comienza a ser testeada en humanos. Se trata de la segunda vacuna en llegar a esta fase de desarrollo, luego de que el laboratorio Moderna, en Massachusetts, enviara su primer lote a mediados de marzo. La vacuna es la INO-4800, de Inovio Pharmaceuticals.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/KA4UZQSL5BC73FBEC4M75C23L4.jpg) Una voluntaria se aplica la vacuna COVID-19 en Washington, EEUU (Reuters)
Una voluntaria se aplica la vacuna COVID-19 en Washington, EEUU (Reuters)
La empresa espera que los resultados sobre las respuestas inmunes de los 40 voluntarios estén listos para el verano boreal. En total, los procesos de esta naturaleza constan de cuatro etapas de testeo en humanos. A medida que se avanza, los grupos de control son cada vez mayores, lo mismo que la información sobre la vacuna, su efectividad en condiciones naturales, posibles efectos adversos y la inmunidad a largo plazo que pueda generar.
La vacuna en cuestión, que es parte del grupo conocido como DNA, está compuesta de una estructura genética que, al ser insertada en un paciente, busca que sus células produzcan un anticuerpo específico que logre luchar contra una infección en particular. Las vacunas DNA han sido aprobadas para su uso en animales, pero aún no en humanos.
Pero Inovio ya había llevado a cabo un proyecto similar: había completado un estudio en humanos para el potencial desarrollo de una vacuna contra el Síndrome Respiratorio de Medio Oriente (MERS, por sus siglas en inglés), un coronavirus similar a la pandemia actual que se esparció por la región que le da su nombre en 2012 y 2015, infectando a más de 8000 personas y causando la muerte de 774.
3- Vacuna AD5-nCoV – CanSino Biologics (China)
Un laboratorio chino avanza a la segunda fase de pruebas de la vacuna contra el coronavirus con AD5-nCoV, de CanSino Biologics, que está reclutando a 500 voluntarios para someterse a la nueva droga. Es la segunda estación para encontrar un remedio que prevenga COVID-19.
Se trata de un laboratorio chino basado en Tianjin que ya ejecutó la primera etapa de los exámenes con éxito y se dispone a avanzar con encontrar el medicamento preventivo que podría acabar con la reciente cepa viral. De esta segunda fase también participa el Instituto de Biotecnología de la Academia de Ciencias Médicas Militares después de que los datos preliminares de la primera etapa indicaran que era seguro proceder, de acuerdo a información de South China Morning Post.
La noticia sobre la obtención de una vacuna que podría ser “exitosa” contra el coronavirus COVID-19 fue informada por el régimen chino el 17 de marzo pasado. Ese día el Instituto Militar anunció que se iniciarían las pruebas en un grupo reducido de voluntarios para comprobar que el tratamiento pudiera ser efectivo contra la nueva cepa.
4- Vacuna LV-SMENP-DC del Instituto Médico Genoinmune de Shenzhen (China)
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/LS3PQ2X4MZFUXJ4IQVJYA4XYFM.jpg) Son 6 las vacunas que están más avanzadas en todo el mundo (Shutterstock)
Son 6 las vacunas que están más avanzadas en todo el mundo (Shutterstock)
Frente a la pandemia, China inició los ensayos clínicos de más de una vacuna contra el coronavirus. La vacuna LV-SMENP-DC del Instituto Médico Genoinmune de Shenzhen (China) está centrada en el uso de células dendríticas modificadas con vectores lentivirales.
5- Vacuna de virus inactivado del Instituto de Productos Biológicos de Wuhan (China)
Más de 70 laboratorios que han iniciado estudios por lograr la defensa de la vacuna elaborada en el Instituto de Productos Biológicos de Wuhan, China, lugar donde comenzó la pandemia. Se trata de una vacuna inactivada, es decir, consistente en microorganismos que se han matado a través de procesos físicos o químicos. La misma se produce de manera conjunta con la empresa Sinopharm.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/DJLA46N4VNHERF3IVAWWBBCG2U.jpg) China tiene 3 vacunas en estado de experimentación humana (AFP)
China tiene 3 vacunas en estado de experimentación humana (AFP)
Según la publicación económica especializada Caixin, el proyecto -que cuenta con el apoyo económico del Ministerio de Ciencia y Tecnología de China- probará la vacuna en 1.396 voluntarios reclutados en la provincia de Henan (en el centro-este del país asiático) en sus dos primeras fases, que se prevé duren hasta el 10 de noviembre de 2021.
6- Vacuna ChAdOx1 – Instituto Jenner de la Universidad de Oxford (Reino Unido)
Sarah Gilbert, profesora de vacunología de la Universidad de Oxford, trabaja en una vacuna contra el coronavirus que podría estar lista para uso público para el otoño europeo (septiembre), informó el periódico londinense The Times. “Eso es casi posible si todo va perfectamente. Tenemos que ir por eso. Nadie puede dar garantías, nadie puede prometer que va a funcionar y nadie puede dar una fecha definitiva, pero tenemos que hacer todo lo que podamos tan rápido como podamos”, dijo la científica en una entrevista con el diario británico.
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/RCVOPLU3DFDJFAS4PHVEI7UOZ4.jpg) En Oxford también están muy avanzados, afirma el gobierno británico (shutterstock)
En Oxford también están muy avanzados, afirma el gobierno británico (shutterstock)
El grupo ya ha desarrollado una primera versión de la vacuna, que estará lista para entrar en ensayos clínicos en dos semanas. Para Gilbert, su vacuna tiene un 80 por ciento de posibilidades de éxito. Para que una vacuna pueda ser lanzada en septiembre, habría que fabricar millones de dosis incluso antes de que estos estudios concluyan. Gilbert quiere que su Gobierno y los Gobiernos de todo el mundo inviertan cientos de millones para que esto suceda, algo que han sido reacios a hacer en el pasado.
“Las vacunas no reciben suficiente inversión. Son la intervención sanitaria más rentable, pero se pasan por alto. Muchos de nosotros hemos estado diciendo durante años que necesitamos más vacunas contra estos patógenos de brotes y que tenemos que ser capaces de movernos más rápido cuando hay una nueva pandemia”, insistió.
La enfermedad COVID-19 ya mató a más de 230.000 personas según la Universidad Johns Hopkins, que maneja el centro de datos más confiable desde que se desató la pandemia, en base a reportes de cada país.
Infobae.-
El coronavirus continúa expandiéndose por el mundo, con nuevos casos de contagios y víctimas fatales, principalmente en Europa y Estados Unidos. Los Gobiernos analizan un levantamiento de las medidas de cuarentena, mientras que varios laboratorios han comenzado fases de prueba en humanos para dar con una vacuna que ayude a frenar la propagación.
Los horarios están expresados en GMT:
16.05: Reino Unido reportó 674 nuevas muertes y el total llegó a 26.711.
15.10: La Ligue 1 de Francia fue suspendida definitivamente por el coronavrius: el París SG fue declarado campeón
14.20: Chile reportó 11 nuevos muertos y 888 casos, para un total de 227 fallecidos y 16.023 contagios
14.00: Las agencias de inteligencia de Estados Unidos determinaron que el nuevo coronavirus “no es artificial ni genéticamente modificado”, pero afirmaron que siguen estudiando si los orígenes de la pandemia se remontan al contacto con animales infectados o a un accidente en un laboratorio chino.
13.30: Turquía sobrepasa la cifra de 3.000 muertos por coronavirus y afirma que está en el pico de la pandemia.
13.10: La Liga española de fútbol indicó que planea realizar pruebas de coronavirus a los jugadores a partir de la próxima semana, con la esperanza de poder reanudar la competición en junio.
12.30: Estados Unidos reportó otros 3,8 millones de pedidos de subsidios por desempleo y acumula más de 30 millones en seis semanas, uno de los mayores efectos económicos de la pandemia.
11.30: Un estudio publicado este jueves indicó que la reducción considerable de la contaminación provocada por el confinamiento evitará 11.000 muertes en Europa, un impacto que se replicará en otras regiones del mundo.
10.30: Irán reportó otras 71 muertes y el total superó los 6.000 fallecidos por coronavirus.
9.10: Las cifras en España se desploman a 268 nuevas muertes y 1.309 casos.
8.30: Rusia superó la barrera de los 1.000 muertos, con más de 100.000 casos de contagio confirmados de coronavirus, según un último balance de las autoridades, que marcó un récord diario de casos.
8.15: El número de muertos por coronavirus en América Latina y el Caribe superó los 10.000 y los contagios son superiores a 200.000, según el balance de la agencia AFP.
7:40:La pandemia de coronavirus dejó en Alemania más de 159.000 personas contagiadas y provocó la muerte de 6.288, según el balance publicado este jueves por el Instituto Robert Koch, la agencia gubernamental alemana encargada del seguimiento de las enfermedades contagiosas.
4:50:Corea del Sur registró cuatro casos importados de Covid-19, pero ninguno de transmisión local por primera vez desde que comenzó el brote del nuevo coronavirus en el país asiático hace más de dos meses.
4:30: El director general de Epidemiología de México, José Luis Alomía Zegarra, descartó que el sistema sanitario del país se encuentre colapsado a causa de la pandemia de la Covid-19 y señaló que hay un 77 por ciento de camas libres.
3:40:China confirmó solo cuatro casos de coronavirus procedentes del extranjero, mientras que no se han registrado nuevos contagios a nivel local de la Covid-19 ni fallecimientos adicionales.
3:00: El presidente de Estados Unidos, Donald Trump, afirmó que retomará sus viajes la semana que viene visitando Arizona, tras un mes enclaustrado en la Casa Blanca a consecuencia de la pandemia del coronavirus.
2:00:El presidente de Chile, Sebastián Piñera, anunció que presentará un proyecto de ley con el que ayudar a mitigar la caída de ingresos de trabajadores “independientes”, que son, según datos del Gobierno, más de un 1.2 millones de ciudadanos.
00:30: La alcaldesa de Guayaquil, Cynthia Viteri, ha advertido este miércoles de que la ciudad debe prepararse para afrontar “una segunda ola” de contagios de coronavirus.
La advertencia de médicos británicos: algunos respiradores chinos pueden matar a los pacientes de coronavirus
Médicos del Servicio Nacional de Salud del Reino Unido (NHS, por sus siglas en inglés) de Sandwell y West Birmingham alertaron acerca del uso de respiradores mecánicos chinos que ya provocaron la muerte y causaron daño en al menos 250 pacientes que contrajeron el coronavirus Sars-CoV-2 que provoca la enfermedad COVID-19. Los ventiladores fueron comprados por el propio gobierno de Boris Johnson que en su momento agradeció al régimen de Beijing por la venta de este equipamiento. Sin embargo, los profesionales que lo utilizan a diario desaconsejaron su utilización por peligrosa.
Los respiradores son modelo Shangrila 510 y fabricados por la empresa Beijing Aeonmed, uno de los productores más grande de China. La queja de los profesionales fue hecha por medio de una carta escrita por un médico anestesista de unidades de terapia intensiva del área de Birmingham, una de las más golpeadas del reino por la cantidad de infectados. La misiva fue enviada a autoridades de la NHS aunque no está claro si tomaron nota del reclamo. Luego, el mismo escrito fue remitido al periodista Alexander Smith de la cadena de noticias NBC News.
“Creemos que si se usa, es probable que se produzcan daños significativos al paciente, incluida la muerte”, según una carta fechada el 13 de abril. “Esperamos con ansias la retirada y el reemplazo de estos ventiladores con dispositivos que estén en mejores condiciones para proporcionar ventilación de cuidados intensivos a nuestros pacientes”, añadieron los expertos, cuyas identidades se mantienen en reserva.
De acuerdo a su experiencia, los ventiladores son de mala calidad y “básicos”, no pueden ser higienizados de forma correcta -lo que aumenta el peligro de contagio- y sin una apropiada conexión de la manguera que lleva oxígeno al paciente entubado. Para peor, este tipo de maquinaria es totalmente ajena a las que previamente utilizaron los médicos británicos y a los cuales están acostumbrados.
Sin embargo, lo más llamativo para los profesionales que trabajan a destajo en las salas de cuidados intensivos del Reino Unido, los respiradores comprados por la administración Johnson a China no son apropiados para ese tipo de salas de emergencias, sino sólo para ambulancias. NBC News realizó varias llamadas a las autoridades sanitarias del país sin obtener respuestas de por qué se había elegido ese modelo. Tampoco supieron responder de Beijing Aeonmed: “No sabemos”.
Tampoco está claro por qué los responsables británicos adquirieron una maquinaria que a simple vista -y googleo- es claramente para unidades de transporte de pacientes y no para su utilización en salas de cuidados intensivos. Para tal caso, la empresa con sede en la capital china tiene otro modelo, de nombre similar al aparato defectuoso: es el Shangrila 510S.
El Reino Unido es una de las naciones más golpeadas por la pandemia del coronavirus en Europa. Al menos 26 mil personas habían muerto hasta este miércoles como consecuencia del virus contagioso y la falta de respuesta apropiada del gobierno.
Los insumos chinos
Cada vez son más las denuncias de material chino defectuoso. Países de todas partes han levantado la voz para quejarse ante las autoridades del régimen por la baja calidad de los insumos que venden en situación desesperada: desde respiradores mecánicos, hasta mascarillas para evitar contagios. En Alemania, por caso las mascarillas que llegaron de China resultaron ser “una basura”, según informa el diario alemán Der Spiegel. Citando al dueño de la empresa importadora, una compañía que usualmente se dedica a la ropa deportiva, el diario afirma que los barbijos llegaron con los filtros en mal estado y con las cintas rotas. “Todas Basura”, dijo la fuente al sobre las 11 millones de mascarillas.
Alemania se suma así a la larga lista de estafados. Por ejemplo, el Departamento de Salud de Canadá reveló que un millón de mascarillas KN95 adquiridas a China resultaron defectuosas. No cumplen las normas federales de calidad para su uso contra el coronavirus y, por lo tanto, no se distribuyeron entre el personal sanitario.
Algo similar ocurrió días atrás en España. La semana pasada el Ministerio de Sanidad español ordenó a las comunidades autónomas que retiren una partida de más de 140 mil mascarillas después de que el Ministerio de Trabajo y Economía Social haya avisado que no cumplen con la normativa europea.
La nueva amenaza
Mientras la pandemia por el coronavirus deja en evidencia la falta de preparación de la inmensa mayoría de los Gobiernos para hacer frente a un mal que puso en jaque todos los sistemas sanitarios, nuevos actores quieren sacar provecho de esta desesperante situación… pero de la peor manera. Lejos de moverse en los ámbitos de la legalidad y los parámetros y estándares sanitarios internacionales, estos “inversionistas” solo buscan un rédito fugaz y súbito, sin medir consecuencias.
Son los nuevos jugadores chinos que irrumpieron en la industria de los insumos médicos en las últimas semanas pero cuyos productos no responden a la calidad necesaria para proteger a los trabajadores médicos y a los pacientes del COVID-19, la enfermedad que mató ya a 115 mil personas y enfermó a casi 2 millones en todo el globo.
Uno de los casos fue descubierto por el diario South China Morning Post. El sitio basado en Hong Kong contó la experiencia de un empresario con sede en Zhejiang que pretendió comprar una máquina para fabricar mascarillas faciales pero al no conseguir una adaptó otra. Lo hizo porque la demanda para conseguir una original era tal que debió esperar un mes para tener la propia.
“Así que terminamos comprando una máquina que está diseñada para producir otros artículos en lugar de máscaras. Necesitaban modificarla para crear una máscara. Así que esperamos aproximadamente un mes antes de que finalmente llegara a fines de marzo”, dijo el hombre que habló bajo la condición de anonimato. ¿Qué tipo de productos medicinales está vendiéndole al mundo China?
China se convirtió en los últimos meses en el mayor productor y exportador de protectores médicos. Ya son alrededor de 20 mil las fábricas, la mayoría instaladas luego de que se expandiera el virus nacido en Wuhan, China, en noviembre pasado. De aquellas, solo 1.500 están certificadas para realizar máscaras faciales de calidad médica.
Infobae.-
29 Abril 2020 /
Peligrosa desinformación sobre vacuna para coronavirus
NUEVA YORK (AP) — Faltan meses, si no años, para que haya una vacuna contra el coronavirus, pero ya hay varios sectores que promueven desinformación que podría minar la confianza en lo que sería seguramente la mejor herramienta de que dispone la humanidad para derrotar el virus.
Los detractores de la vacuna en Estados Unidos han hecho numerosas afirmaciones falsas en las últimas semanas, incluida la de que Anthony Fauci, el principal experto en enfermedades infecciosas del país, está obstruyendo otras curas para beneficiar a los fabricantes de la vacuna. También se ha dicho que el fundador de Microsoft Bill Gates quiere incorporar microchips a las vacunas o que quiere sacrificar un 15% de la población mundial.
En Estados Unidos abundan desde hace tiempo los enemigos de las vacunas. Dicen que no son seguras, que generan otros problemas o hablan de teorías conspirativas disparatadas.
El movimiento está generando atención al asociarse con sectores que protestan vivamente las restricciones impuestas para evitar la propagación del virus. Profesionales del campo de la salud dicen que la desinformación podría tener consecuencias letales si hace que la gente opte por curas falsas.
“Solo una vacuna puede protegernos realmente de futuros brotes”, expresó Scott Ratzan, médico experto en la desinformación de la City University de Nueva York, y de la Universidad de Columbia. “¿Pero qué pasa si ese esfuerzo prospera y mucha gente decide no vacunarse o no vacunar a sus hijos?
Por más que las vacunas contra la poliomielitis, la viruela y el sarampión han sido muy beneficiosas, hay gente que rechaza la ciencia y desconfía de la medicina moderna y de los gobiernos. Otros dicen que la vacuna obligatoria viola su libertad religiosa.
Rita Palma, líder de una agrupación de Long Island, Nueva York, contraria a las vacunas llamada My Kids, My Choice (Mis hijos, mi decisión), asegura que las familias de su círculo no se vacunarán contra el coronavirus.
“A muchos de nosotros nos espanta la idea de que nos obliguen a vacunarnos”, expresó Palma. “Jamás optaría por vacunarme contra el COVID-19. No quiero que el gobierno nos fuerce a mi comunidad y a mi familia a vacunarnos”.
Desde el inicio de la pandemia los escépticos han usado viejos argumentos para oponerse a la vacuna, como decir que no serán seguras o que el virus es algo intencional y que en la internet hay patentes que lo comprueban.
Miles de muertes después, los opositores a la vacuna promueven tratamientos que no han sido aprobados, cuestionan a los expertos médicos y generan temor de que la vacuna será obligatoria. También han cuestionado la orden de permanecer en las casas.
“El coronavirus creó una tormenta de desinformación perfecta”, afirmó David A. Broniatowski, profesor adjunto de la facultad de ingeniería y ciencias aplicadas de la Universidad George Washington que ha publicado varios estudios sobre la desinformación en torno a las vacunas.
Ha habido protestas esporádicas relacionadas con las vacunas, promovidas desde grupos de Facebook que explotan viejos mitos y engaños. El más llamativo de los cuales es la teoría conspirativa de Gates, quien financia la búsqueda de una vacuna. El movimiento maneja la noción sin sustento de que Gates quieren instalar microchips con la vacuna en la gente o usarla para reducir la población mundial.
Robert F. Kennedy Jr., detractor de las vacunas que ayudó a popularizar la idea de que pueden causar autismo, dijo que el trabajo de Gates le da un “control dictatorial de la política mundial de la salud”. Roger Stone, exasesor de Donald Trump, fue más lejos todavía en un programa radial de Nueva York al decir que Gates “y otros globalistas” usan el coronavirus para imponer “la vacunación obligatoria y la instalación de microchips en la gente”.
Estas teorías descabelladas pueden tener consecuencias en el mundo real. Los rumores falsos de que Gates esperaba ensayar una vacuna experimental en Sudáfrica tuvieron mucha repercusión después de que un medio grande los difundiese. Al punto de que uno de los partidos políticos envió una carta al presidente sudafricano Cyril Rampahosa pidiéndole explicaciones sobre sus tratos con Gates.
La realidad es que Gates y su esposa están financiando la búsqueda de una vacuna en Filadelfia y Kansas City, no en Sudáfrica. También planteó la posibilidad de crear un banco de datos de personas inmunes al virus, no de implantar microchips.
Los expertos dicen que las vacunas no solo son seguras, sino que son vitales para la salud mundial.
El debate en torno a las vacunas ofrece caldo de cultivo a grupos que tratan de sembrar discordia en Estados Unidos. Rusia fomentó divisiones antes de las elecciones del 2016 y parece estar haciéndolo de nuevo.
Un informe de la Unión Europea dice que hay numerosas teorías conspirativas en medios rusos en inglés, incluida la agencia estatal RT, que dicen que se usaría una eventual vacuna para inyectar nanopartículas en la gente.
Qué dice el informe científico más reciente sobre la relación entre coronavirus y ACV en pacientes jóvenes
Un informe científico sobre la posible relación entre coronavirus y accidentes cerebrovasculares en pacientes jóvenes despertó nuevas alarmas sobre los efectos de la enfermedad, en gran parte aún desconocidos.
El estudio, publicado en el prestigioso New England Journal of Medicine y parte de una serie de informes que buscan ofrecer puntos de enseñanza importantes o hallazgos novedosos, reportó cinco casos de accidente cerebrovascular isquémico de grandes vasos en pacientes con coronavirus menores de 50 años atendidos en el hospital Monte Sinaí de Nueva York.
Si bien el número de pacientes con este cuadro es bajo en comparación con el total de contagios, el vínculo preocupa a los expertos. Hasta ahora, se pensaba que el virus atacaba principalmente a los pulmones, pero cada vez hay más señales de que afecta a casi todos los órganos más importantes del cuerpo, aumentando su peligrosidad.
Un derrame cerebral, que es una interrupción repentina del suministro de sangre, es un problema complejo con numerosas causas y presentaciones. Puede ser causado por problemas cardíacos, arterias obstruidas debido al colesterol, incluso por abuso de sustancias. Los ACV leves no suelen causar daños permanentes y pueden resolverse por sí solos en 24 horas. Pero los más grandes pueden ser catastróficas.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/GQE3AXP4QEGETD5IDLS3FBNCI4.jpg)
Los cinco casos se registraron en las dos semanas entre el 23 de marzo hasta el 7 de abril de 2020. Los autores del estudio observaron que se trata de un aumento insólito en comparación con las situaciones de normalidad, cuando cada dos semanas son tratados en promedio por ACV 0,73 pacientes menores de 50 años.
Al ser ingresados, los cinco pacientes tenían una puntuación media en la “Escala de accidentes cerebrovasculares” de 17 sobre 42 (la mayor gravedad), consistente con un ACV grave. Sólo un paciente tenía antecedentes de accidente cerebrovascular.
«(La relación entre el Covid-19 y el AVC)es una de las correlaciones más claras y profundas que he encontrado. Esta es una señal demasiado poderosa para ser casualidad o casualidad”, señaló el investigador médico J. Mocco, uno de los autores del estudio, al Washington Post.
Entre aquellos que tuvieron los infartos cerebrales, el promedio de los infectados era de 15 años menos que los que dieron negativo en la prueba. “Estas son las personas que se encuentran entre las menos propensas estadísticamente a tener un accidente cerebrovascular”, dijo Mocco.
El estudio del New England Journal of Medicine destaca el caso de una mujer de 33 años sin enfermedades preexistentes quien, tras sufrir tos, dolor de cabeza y escalofríos durante una semana, comenzó a experimentar entumecimiento y debilidad en el brazo izquierdo y la pierna izquierda durante un período de 28 horas. La mujer demoró en llamar a los servicios de emergencia por temor al coronavirus. Cuando se presentó al hospital, se puntuación en la Escala de accidentes cerebrovasculares fue de 19.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/OHECK4I7SDJ6M7SPIJFALELDOA.jpg)
“La tomografía computarizada y la angiografía por mostraron infarto parcial de la arteria cerebral media derecha con un trombo parcialmente oclusivo en la arteria carótida derecha en la bifurcación cervical”, se lee en el articulo, firmado por los médicos de hospital Monte Sinaí de Nueva York Thomas J. Oxley, J. Mocco, Shahram Majidi, Christopher P. Kellner, Hazem Shoirah, I. Paul Singh, Reade A. De Leacy, Tomoyoshi Shigematsu, Travis R. Ladner, Kurt A. Yaeger, Maryna Skliut, Jesse Weinberger, Neha S. Dangayach, Joshua B. Bederson, Stanley Tuhrim y Johanna T. Fifi.
“El estudio del accidente cerebrovascular con ecocardiografía y resonancia magnética de la cabeza y el cuello no reveló la fuente del trombo. La repetición de la angiografía por TC en el día 10 del hospital mostró una resolución completa del trombo y el paciente fue dado de alta a un centro de rehabilitación”, escriben los profesionales.
El informe cita también un estudio anterior, publicado en el Journal of the American Medical Association (JAMA), la revista de la Asociación Médica de los Estados Unidos, que por primera vez advirtió sobre las consecuencias neurológicas que podrían derivarse en algunos pacientes que contraen el Covid-19.
Según ese estudio, la incidencia de accidente cerebrovascular entre los pacientes hospitalizados con coronavirus fue aproximadamente del 5%. Los casos descritos fueron recolectados entre el 16 de enero y el 19 de febrero en tres departamentos médicos diferentes del Union Hospital de la Universidad de Ciencias de Huazhong, de Wuhan, en 214 pacientes con coronavirus y halló que 78 pacientes (el 36,4%) tuvieron manifestaciones neurológicas como como enfermedades cerebrovasculares agudas, alteración de la conciencia y lesión del músculo esquelético.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/EDZEWWOFAFB4FJZ4O7IL44K45E.jpg)
Por eso, los médicos neoyorquinos concluyen que “la asociación entre accidente cerebrovascular de grandes vasos y Covid-19 en pacientes jóvenes requiere una mayor investigación” y advierten que el distanciamiento social, el aislamiento y la renuencia a presentarse en el hospital pueden contribuir a malos resultados.
Los médicos temen que aquellos que presentan algunos síntomas leves de infartos estén retrasando el llamado a los servicios de emergencia, por los temores a la pandemia.
En ese sentido, ya se registraron casos de pacientes que buscaron ayuda más de 24 horas después de la detección, cuando muchos de los casos pueden evitar secuelas importantes si se revisan dentro de las primeras seis horas.
“Dos pacientes de nuestra serie demoraron en llamar a una ambulancia porque les preocupaba ir a un hospital durante la pandemia”, escribieron los autores del estudio.
Asimismo, varios médicos consultados por medios estadounidenses expresaron su preocupación por las cifras del Departamento de Bomberos de la ciudad de Nueva York, que reportaron que están recogiendo cuatro veces más cuerpos de personas que murieron en sus hogares, y varios de ellos habían sufrido accidentes cerebrovasculares.
Infobae.-
Un estudio científico en los Estados Unidos concluyó que el remdesivir inhibe “potentemente” el coronavirus
Gilead Sciences Inc. informó que los datos de un estudio hecho en los Estados Unidos de su medicamento remdesivir mostraron que la droga había alcanzado el objetivo primario en un ensayo sobre su efectividad en el tratamiento de COVID-19. La compañía dijo en un comunicado que está al tanto de los datos positivos que surgen del estudio del Instituto Nacional de Alergias y Enfermedades Infecciosas (NIAID, por sus siglas en inglés) para tratar la enfermedad causada por el nuevo coronavirus.
Las acciones de la farmacéutica comenzaron a subir abruptamente tras conocerse el ensayo, y generaron una escalada general en todo el mercado de valores de los Estados Unidos y los futuros vinculados a los principales índices norteamericanos saltaron después de la emisión de la declaración de la compañía. El ensayo realizado analizó si los pacientes que recibieron el medicamento de Gilead se recuperaron de la enfermedad más rápido que los pacientes que recibieron un tratamiento con placebo más la atención estándar para la enfermedad.
El ensayo, dirigido por los Institutos Nacionales de Salud, tenía como objetivo inscribir a unos 800 pacientes para probar el medicamento y dar una respuesta definitiva sobre si puede ayudar a tratar la enfermedad. Un representante del NIAID no respondió de inmediato a una llamada en busca de comentarios por parte de Bloomberg. El remdesivir, que fue desarrollado originalmente para tratar otros coronavirus como el SARS y también se ha probado en el Ébola, no tiene licencia ni está aprobado para su uso en ninguna parte del mundo.
El revelador estudio indica que el remdesivir inhibe “potentemente” el COVID-19, de acuerdo al documento hecho público en las últimas horas. El fármaco de Gilead actúa sobre las células pulmonares humanas y cultivos epiteliales de las vías respiratorias. Para evaluar su eficacia, los investigadores diseñaron un SARS-CoV quimérico que codifica el objetivo viral de Remdesivir, la ARN polimerasa dependiente de ARN de SARS-CoV-2. “El remdesivir es un inhibidor antiviral altamente potente del SARS-CoV-2 en cultivos epiteliales de las vías respiratorias humanas primarios”, dice el informe publicado en BioRxiv, un sitio científico dedicado a la divulgación de estudios académicos.
«Se observó una actividad más débil en las células Vero E6 debido a su baja capacidad para metabolizar remdesivir. Para evaluar rápidamente la eficacia in vivo, diseñamos un SARS-CoV quimérico que codifica el objetivo viral de remdesivir, la ARN polimerasa dependiente de ARN, de SARS-CoV-2. En ratones infectados con virus quimérico, la administración terapéutica de remdesivir disminuyó la carga viral pulmonar y mejoró la función pulmonar. Estos datos proporcionan evidencia sustancial de que el remdesivir es muy activo contra el SARS-CoV-2 in vitro e in vivo, lo que respalda sus pruebas clínicas adicionales para el tratamiento de COVID-19″, dice el extracto del ensayo.
El estudio lleva la firma de renombrados científicos académicos: Andrea J. Pruijssers, Amelia S. George, Alexandra Schäfer, Sarah R. Leist, Lisa E. Gralinksi, Kenneth H. Dinnon III, Boyd L. Yount, Maria L. Agostini, Laura J. Stevens, James D. Chappell, Xiaotao Lu, Tia M. Hughes, Kendra Gully, David R. Martinez, Ariane J. Brown, Rachel L. Graham, Jason K. Perry, Venice Du Pont, Ralph S. Baric, Mark R. Denison y Timothy P. Sheahan. También participaron laboratoristas de Gilead, quienes producen el medicamento aún no aprobado: Jason K. Perry, Venice Du Pont, Jared Pitts, Bin Ma, Darius Babusis, Eisuke Murakami, Joy Y. Feng, John P. Bilello, Danielle P. Porter y Tomas Cihlar.
Qué es el remdesivir
Remdesivir comenzó como un tratamiento para el ébola y el virus de Marburgo, pero también demostró utilidad -su mecanismo consiste en interferir la replicación del microorganismo invasor- contra el virus respiratorio sincitial, el de Junín, el de la fiebre de Lassa y algunos coronavirus como los causantes del síndrome respiratorio de Medio Oriente (MERS) y del síndrome respiratorio agudo grave (SARS). Actualmente se estudia su uso contra los virus de Nipah, Hendra y el COVID-19.
“Nacido como un candidato a antiviral de espectro amplio, fue arrojado a una serie de virus para ver dónde se adhería”, sintetizó Andrew Joseph en un artículo escrito para el sitio Stat News a mediados de marzo. “Fue de los laboratorios de Gilead a los centros académicos, movido por el dinero de los contribuyentes y el de la empresa. Siguió mostrando indicios de potencial en células y animales infectados por otros coronavirus, pero ninguno de ellos causaba entonces una crisis global sostenida”.
Ahora, en cambio, remdesivir ganó protagonismo. En los Estados Unidos ingresó en el programa de uso compasivo y acaso salvó la vida de una mujer de Sacramento. “Por ahora no hay terapias aprobadas para las infecciones por coronavirus, y remdesivir es la más avanzada en el proceso de desarrollo”, recordó Stat. Bruce Aylward, de la Organización Mundial de la Salud, dijo el mes pasado: “En este momento solo hay un medicamento que creemos que puede tener una eficacia real. Y es el remdesivir”.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/7SUAQSXOCJH7DJWNIAYKVM65GI.jpg)
Según EMCrit Project, la droga de Gilead “podría ser un antiviral excelente”; el sitio de científicos independientes citó un estudio de este año de Timothy Sheahan, epidemiólogo de la Universidad de Carolina del Norte en Chapel Hill, realizado sobre MERS, tanto in vitro como en animales. El estudio demostró que la combinación de remdesivir e interferona “tiene una actividad antiviral superior a la combinación de lopinavir, ritonavir e interferona”, que era la que evaluaba Arabia Saudita. “En ratones, tanto el remdesivir profiláctico como el terapéutico mejoran la función pulmonar y reducen la carga viral y la patología grave en pulmones”.
Sin embargo, recordó a Stat el vicepresidente de virología de Gilead, Tomas Cihlar, “el descubrimiento y el desarrollo de medicamentos suele ser un proceso muy largo y tedioso, y podemos tener muchos fracasos en el camino hasta llegar a un producto aprobado”. Remdesivir tuvo ya un tropiezo, cuando los estudios en animales demostraron su fuerza contra el ébola, pero en dos de cuatro ensayos clínicos en humanos dio como resultado “beneficios de supervivencia menos impactantes”.
Los pioneros
El 15 de marzo pasado, Infobae revelaba que dos médicos habían utilizado la droga en dos pacientes en estado crítico. Los resultados habían sido auspiciosos: habían logrado salvar sus vidas, pese al crítico cuadro. George Thompson, infectólogo del Centro Médico Davis de la Universidad de California, había explicado a la revista Science que usó el antiviral para el primer caso autóctono estadounidense. Por su parte, Richard Childs, especialista en pulmones de los Institutos Nacionales de Salud de los Estados Unidos agregó que también se aplicó el tratamiento a otros 14 contagiados del crucero Diamond Princess.
“Pensamos que iban a morir», contó Thompson a la revista Science sobre la paciente, que fue el primer caso conocido de “propagación en la comunidad” en los Estados Unidos, lo que significa que se desconocía la fuente de su infección: no había viajado fuera del país a una zona infectada ni había estado en contacto conocido con un caso confirmado.
Los médicos decidieron tratarla con esta droga 36 horas después de haber sido ingresada en el hospital. El remdesivir, explicaron, se administra por goteo intravenoso y “deja inválida a una enzima llamada ARN polimerasa, utilizada por muchos virus para copiarse a sí mismos”. Como la paciente se encontraba en estado crítico, contó Thompson, el equipo logró el “permiso de uso compasivo” de la Administración de Alimentos y Medicamentos norteamericana para probar el remdesivir fuera del marco de un ensayo clínico.
Y solo después de un día del nuevo tratamiento, la mujer redujo considerablemente su “carga viral» y su condición comenzó a mejorar. Thomson no reveló si la paciente ha sido dada de alta del hospital por motivos de privacidad, pero declaró que “está muy bien”.
Lo que sí confirmó es que el suyo no fue el único caso en el que se administró la droga experimental: el remsdesivir ayudó a otros 14 estadounidenses que dieron positivo de coronavirus después de viajar a bordo del crucero Diamond Princess.
Richard Childs, cirujano general asistente y especialista en pulmones de los Institutos Nacionales de Salud de EEUU, reveló a The Wall Street Journal que esos 14 pacientes fueron tratados con la droga experimental en un hospital japonés.
Childs describió a los contagiados como “personas críticamente enfermas” y reveló que su edad promedio era de 75 años, justamente el grupo de mayor riesgo en esta pandemia. “Muchos de ellos iban a morir en poco tiempo, dos semanas después todos sobrevivieron y más de la mitad ya se recuperó. Es absolutamente asombroso”, afirmó.
Infobae.-
España presenta alivio gradual de restricciones por virus
Con 325 decesos más por coronavirus confirmados, España registró el miércoles un ligero repunte en el número de víctimas mortales, que ascienden a 24.275 desde el inicio de la pandemia.
Los contagios superan los 212.000, aunque el dato del Ministerio de Salud solo incluye los casos confirmados por las pruebas de laboratorios más fiables, que no se realizan de forma masiva.
Las autoridades quieren abandonar la paralización casi total de la vida económica y social por etapas y a diferentes velocidades en función de la respuesta de las diferentes provincias y archipiélagos a la crisis sanitaria.
El presidente del gobierno, Pedro Sánchez, anunció el martes un plan que dijo era “un camino hacia la normalidad» pero “sin un sistema de GPS”.
A partir del sábado se permitirá practicar ejercicio de forma individual, y se podrá ir a la peluquería o recibir otros servicios personalizados, siempre con cita previa. En la mayoría de los lugares, algunas tiendas reabrirán el 11 de mayo, y se permitirá socializar en las terrazas de cafeterías y bares, además de los servicios religiosos en iglesias y mezquitas, pero a un tercio de su capacidad.
Los territorios que en ese momento tengan la epidemia controlada relajarán más aún las restricciones en restaurantes, cines, teatros y museos para finales de mayo. Los jardines de infantes abrirán entonces, pero solo si los padres necesitan volver a trabajar presencialmente, ya que las escuelas no volverán a recibir alumnos hasta el inicio del próximo curso escolar en septiembre.
A menos que se produzca un repunte del brote, la capacidad de los locales se ampliará hacia mediados de junio y las playas se abrirán gradualmente hasta alcanzar la “nueva normalidad», en la que se permitirán los viajes por el territorio nacional. La cuestión de los viajes internacionales debe ser resuelta por la Unión Europea, dijeron las autoridades españolas.
Fuente: AP
28 Abril 2020 /
Con 474 nuevas muertes en 24 horas, Brasil registró un nuevo récord de decesos por coronavirus y el total ya superó los 5.000
Autoridades sanitarias brasileñas reportaron este martes 474 nuevas muertes por coronavirus. La cifra, que representa un nuevo récord diario para el país, eleva el total de decesos a 5.017, y coloca al país por primera vez por delante de China, epicentro de la pandemia global, en esa materia.
El país es ahora el noveno con más muertes en el mundo. De acuerdo con los números oficiales, China registró 4.637 muertes, la mayoría en Wuhan, provincia de Hubei (4.512).
La cantidad de casos confirmados en Brasil, en tanto, fue de 5.385, lo que llevó el total a casi 72.000. Según estas informaciones, esto supone un aumento del 10,4% por ciento respecto al día anterior.
El Gobierno indicó, además, que 32.544 personas se han recuperado de la Covid-19, la enfermedad provocada por el virus, lo que supone el 45 por ciento de los casos confirmados.
Por otra parte, hay unas 1.156 muertes que podrían haberse producido a causa del virus a pesar de que estas personas no habían sido sometidas a pruebas que confirmaran su contagio.
Los estados de San Pablo y Río de Janeiro continúan siendo los más afectados por la pandemia. El primero registra 2.049 muertes y 24.041 transmisiones, mientras que en el caso del segundo las cifras ascienden a 738 y 8.504.
Infobae.-
El Reino Unido advirtió a los médicos que el coronavirus COVID-19 causó síndrome de shock tóxico y la muerte de algunos niños
El Reino Unido está conmocionado por las revelaciones del secretario de Salud este martes, cuando Matt Hancock confirmó en una entrevista con LBC Radio que en su país fallecieron “algunos niños” por una enfermedad que “creemos que fue causada por el coronavirus”.
El funcionario no dio precisiones de la cantidad de pequeños que han fallecido ni cuántos están o han estado afectados y debieron ser ingresados en terapia intensiva, mientras los pediatras británicos reclaman precisiones para saber cómo reconocer y actuar ante los síntomas que presentan sus pacientes.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/QH3VBMIUMJVC5JE3TAJ522EPMU.jpg)
Desde que comenzó el contagio global del nuevo coronavirus, los niños han sido una incógnita. Primero parecía que su sistema inmunológico los protegía del SARS-CoV-2 más que a los adultos, ya que representan sólo entre el 1% y el 5% de los casos diagnosticados de COVID-19, con cuadros mayoritariamente leves o medios y muertes casi nulas. Luego se consideró que podrían ser portadores asintomáticos, y por eso un factor importante en la transmisión. Pero ahora el Servicio Nacional de Salud (NHS) del Reino Unido advirtió, en una carta que envió a todos los médicos de familia, que los niños se pueden enfermar con una combinación de síntomas aparentemente vinculada al coronavirus, y potencialmente fatal.
Se presenta como malestar estomacal y termina como problema cardíaco, y en muchos casos causaron tanto daño que algunos menores debieron ser tratados en la unidad de cuidados intensivos y al menos uno requirió oxigenación por membrana extracorpórea (ECMO), un tratamiento en el cual una máquina sustituye la función de los pulmones y del corazón para oxigenar la sangre. Los casos han sido pocos pero, debido a su gravedad, el NHS emitió la alerta para que cualquier niño con síntomas similares a los del síndrome de shock tóxico sea derivado a un hospital con la indicación de este riesgo potencial.
En una carta que publicó el Health Service Journal y tuiteó la Sociedad de Cuidados Intensivos Pediátricos (PICS), los directores del NHS dijeron: “Se ha informado que durante las últimas tres semanas ha habido un aumento aparente de la cantidad de niños de todas las edades que presentaron un estado inflamatorio multisistémico que requirió de terapia intensiva en Londres y en otras regiones del Reino Unido”.
El dolor abdominal y los síntomas gastrointestinales, agregaron los directivos del NHS, “han sido una característica común, así como la inflamación cardíaca” Y si bien esto se observó tanto en niños que dieron positivo en el hisopado de SARS-CoV-2 como en algunos que dieron negativo, la sospecha de la incidencia del coronavirus se mantuvo por igual, ya que tenían “pruebas serológicas de una posible infección precedente de SARS-CoV-2”, posiblemente la presencia de anticuerpos.
Si bien es cierto que “las nuevas enfermedades pueden presentarse de tal manera que nos sorprenden, y los clínicos deben ser conscientes de cualquier evidencia emergente de síntomas particulares o de condiciones subyacentes que podrían hacer a un paciente más vulnerable al virus», concluyó Vilner, «nuestro consejo sigue siendo el mismo: los padres deben tener la seguridad de que es poco probable que los niños estén gravemente enfermos de COVID-19, pero si por cualquier razón están preocupados por la salud de sus hijos deben buscar la ayuda de un profesional de la salud”.
Los médicos han comparado estas misteriosas complicaciones con una combinación del síndrome de shock tóxico, un cuadro muy infrecuente pero grave, y una forma atípica de la enfermedad de Kawasaki, un trastorno multisistémico de los vasos sanguíneos. El niño sufre síntomas como fiebre, problemas para respirar y una peligrosa inflamación interna.
Cuando se da tal reacción inflamatoria, el cuerpo produce citocinas en exceso, una clase de proteína que participa en las defensas del organismo. Eso causa una desmedida reacción inmunitaria defensiva, porque se provoca una retroalimentación entre estas proteínas y los glóbulos blancos, conocida como tormenta de citocinas. Entonces las proteínas comienzan a atacar tejidos sanos y los vasos sanguíneos se rompen, lo que causa una baja en la presión sanguínea y el riesgo de que el cuerpo entre en shock, como sucede con el ébola.
Erupción cutánea, fiebre, mareo y diarrea son algunos de los síntomas observados en “un puñado de niños”, según la comunicación del NHS. Y el hecho de que se hayan presentado en las últimas tres semanas indicaría que se desarrollan con lentitud cuando están vinculados al COVID-19, ya que se detectaron solo al llegar el pico de la pandemia en el Reino Unido.
Por ahora es una advertencia, mientras se estudia y se confirma el vínculo entre el coronavirus y estos casos graves. Michael Griksaitis, pediatra de los Hospitales Universitarios del NHS en Southampton, dijo a The Daily Mail: “Queda por comprobar si es o no COVID-19. Es un fenómeno que se está viendo en las unidades de cuidado intensivo del Reino Unido en este momento, y también he escuchado que se dio en otros centros internacionales”.
Elizabeth Whittaker, pediatra del hospital St Mary en Londres, coincidió en Twiter: “Nuestros colegas italianos y españoles también lo han informado. Las cifras son pequeñas pero significativas. Queremos que los clínicos y las emergencias estén atentos de manera tal que aquellos afectados estén en el lugar adecuado para recibir el cuidado de sostén necesario en caso de necesitarlo».
Infobae.-
Muertes en EEUU por coronavirus podrían llegar a 70.000
El presidente Donald Trump pronosticó que los fallecimientos en Estados Unidos a consecuencia del coronavirus podrían llegar a 70.000, pero aclaró que las previsiones originales eran mucho más elevadas.
En días anteriores Trump mencionó que se había calculado que morirían 60.000 personas de la enfermedad COVID-19 en el país.
Durante una conferencia de prensa en la Casa Blanca el lunes, le preguntaron a Trump si un presidente estadounidense merecía ser reelegido tras perder a más ciudadanos en seis semanas que los aproximadamente 58.000 efectivos que murieron en la Guerra de Vietnam.
La cifra de muertos en Estados Unidos por el coronavirus superó los 55.000, según un conteo de la Universidad Johns Hopkins.
Trump dijo que la nación ha perdido mucha gente.
“Pero si ustedes ven cuáles eran los pronósticos originales —2,2 millones_, probablemente nos estamos encaminando a entre 60.000 y 70.000. Son demasiados. Una sola persona ya es demasiado. Y creo que hemos tomado muchas decisiones realmente buenas. La gran decisión fue cerrar la frontera o restringir la entrada a la gente que venía de China”.
“Creo que hemos hecho un gran trabajo», afirmó el mandatario. “Diré esto: una sola persona ya es demasiado”.
Trump se está basando en un pronóstico de entre 1,5 y 2,2 millones de fallecimientos en Estados Unidos en el peor escenario, en el cual no se aplicaban medidas para detener la propagación del coronavirus a través del distanciamiento social.
27 Abril 2020 /
El virólogo que ganó el premio Nobel por descubrir el VIH aseguró que el nuevo coronavirus fue creado en un laboratorio
El virólogo francés Luc Montagnier, ganador del Premio Nobel por su trabajo sobre el VIH y figura muy controvertida en la comunidad científica, aseguró que el virus SARS-CoV-2 que causa la COVID-19 fue creado en un laboratorio insertando en un coronavirus genes del VIH-1, el virus del sida.
“Hemos llegado a la conclusión de que este virus fue creado”, dijo el científico francés, galardonado en 2008 con el Premio Nobel de Medicina por su participación en la investigación que condujo al descubrimiento del virus del VIH, durante una entrevista con el canal francés CNews.
Según Montagnier, unos “biólogos moleculares” insertaron secuencias de ADN del VIH en un coronavirus como parte de su trabajo para encontrar una vacuna contra el sida.
“Ha habido una manipulación del virus: al menos una parte, no la totalidad. Hay un modelo, que es el virus clásico, que proviene principalmente de los murciélagos, pero al que se han agregado secuencias de VIH”, dijo.
“En cualquier caso, no es natural”, continuó. «Es el trabajo de profesionales, de biólogos moleculares. Un trabajo muy meticuloso. ¿Con qué objetivo? No lo sé. Una hipótesis es que querían crear una vacuna contra el sida”, dijo.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/KUYO2RXMHNDHHFDKKLECXYTPZA.jpg)
Para respaldar su teoría, Montagnier citó el estudio de un grupo de investigadores del Instituto Indio de Tecnología de Nueva Delhi, que halló “un parecido extraño” y que “tiene pocas posibilidades de ser fortuito” en las secuencias de aminoácidos de una proteína de SARS-CoV-2 y el de VIH-1. El estudio, publicado en un sitio web donde los científicos comparten análisis en curso sin esperar la verificación de expertos, fue posteriormente retirado por sus autores.
Montagnier también predijo la inminente desaparición del virus, debido a que su supuesto origen artificial lo estaría debilitando.
“Uno puede hacer cualquier cosa con la naturaleza, pero si usted hace una construcción artificial, es poco probable que sobreviva. La naturaleza ama las cosas armoniosas; lo que es ajeno, como un virus que llega de otro virus, por ejemplo, no es bien tolerado”, aseguró. Para el científico, las partes del virus en las que se insertó VIH están mutando rápidamente, provocando su autodestrucción.
“Entonces lo que vemos es que en el oeste de los Estados Unidos, en Seattle, las secuencias están destruidas, prácticamente inexistentes. Entonces si el poder patógeno del coronavirus está ligado a la inserción de estas secuencias, podemos pensar que va a desaparecer”, dijo.
La comunidad científica cuestiona las teorías de Montagnier
No es la primera vez que Montagnier causa sensación en la comunidad científica. Ha sido prácticamente así desde 2010, después de que el célebre virólogo comenzara a difundir una serie de teorías cuestionadas por sus colegas, como el supuesto origen microbiano del autismo, y lanzara una cruzada contra las vacunas (que en 2017 le valió una petición firmada por un centenar de médicos, que calificaron sus declaraciones de “peligrosas”).
Tras la entrevista, expertos franceses volvieron a refutar la última teoría de Montagnier.
Jean-Francois Delfraissy, inmunólogo y jefe del consejo científico que asesora al gobierno francés sobre la pandemia de la COVID-19, sostuvo en una entrevista con la BFM TV de Francia que la hipótesis de que se creó un virus en un laboratorio sonaba a “una visión sobre una conspiración que no se relaciona con la ciencia real”.
“Todos en la comunidad científica están de acuerdo en que la COVID-19 es un coronavirus. De vez en cuando hay coronavirus diferentes de los demás, al igual que el SARS y el MERS con una patogenicidad que ha aparecido”, agregó.
Para Olivier Schwartz, jefe del departamento de virus e inmunidad del Instituto Pasteur de Francia, los estudios sobre los genes del virus muestran claramente que no fue un virus producido por seres humanos en un laboratorio.
“El profesor Montagnier difunde teorías caprichosas”, dijo al semanario francés L’Obs. Schwartz expuso que el “SARS-CoV-2, el virus que causa la enfermedad COVID-19, no fue creado en el laboratorio. Esto lo vemos al estudiar el patrimonio genético del virus, que ha sido secuenciado por equipos chinos y luego verificado en muchos otros laboratorios, incluido el Instituto Pasteur, que fue el primero en Europa en hacerlo”.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/TYAQGJAZHFGVNBIX7RJP452OS4.jpg)
“Este virus es claramente parte del árbol genealógico del coronavirus. Está cerca del Sars-CoV-1, con el que tiene un 80 por ciento de homología”, apuntó.
Los expertos también cuestionaron el estudio indio citado por Montagnier.
“El equipo indio terminó retirando su manuscrito. Mi opinión personal es que estos investigadores indios tuvieron buena fe desde el principio en su deseo de analizar el genoma del virus, y se dieron cuenta de su error más tarde. Pero el profesor Montagnier ha aceptado una teoría caprichosa”, concluyó Schwartz.
Por su parte, la comunidad científica de Massive Science ya ha identificado unos quince virus que incorporan la misma secuencia común a VIH-1 y SARS-CoV-2, incluido un virus de abeja y otro virus de batata. Según el genetista de la Universidad Nacional de Australia, Gaetan Burgio, entrevistado por el periódico Le Monde, “la secuencia común es corta. Si hubiera habido inserciones deliberadas de secuencias VIH, habrían sido mucho más grandes. Es una coincidencia”.
Qué se sabe sobre el origen del virus
Las teorías sobre un posible origen humano del coronavirus, se alimentaron después de que trascendiera que las agencias de inteligencia de Estados Unidos investigan si el virus podría haber salido accidentalmente del Instituto de Virología de Wuhan, que alberga el Centro de Cultivo de Virus, el banco de virus más importante de Asia donde se preservan mas de 1.500 variedades.
De acuerdo con Fox News, que citó a fuentes del gobierno estadounidense, el “paciente cero” de la pandemia podría haber sido infectado por una variedad de virus de un murciélago que estaban estudiando en el laboratorio y que luego pasó a la población de Wuhan.
Cuando le preguntaron por esta hipótesis, el presidente estadounidense, Donald Trump, dijo que “cada vez más estamos oyendo esta historia” y que Estados Unidos estaba llevando a cabo una “investigación en profundidad”.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/OIX7WXKPFVEQFFDMOMEGKSPJSA.jpg)
No obstante, los científicos creen que el virus apareció en un murciélago y pasó al hombre a través de una especie intermediaria, probablemente el pangolín.
Pero lo cierto es que el origen del virus sigue envuelto en el misterio.
Un estudio de un grupo de científicos chinos, publicado en enero en la revista The Lancet, reveló que el primer paciente de COVID-19 no tenía ninguna conexión con el mercado de animales de Wuhan, así como tampoco la tenían 13 de los primeros 41 pacientes.
Shi Zhengli, una de las principales expertas chinas en coronavirus de murciélago y vicedirectora del laboratorio de Wuhan, formó parte del equipo que publicó el primer estudio sugiriendo que el SARS-CoV-2 (el nombre oficial del virus) venía de los murciélagos.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/E2WHNT6RENGFZFKQKGZFKEEPII.jpg)
En una entrevista con la revista Scientific American, Shi dijo que el genoma del SARS-CoV-2 no concuerda con ninguno de los coronavirus de murciélago que su laboratorio estudió hasta ahora.
Según Filippa Lentzos, una investigadora en bioseguridad del King’s College de Londres, aunque no hay pruebas sobre la teoría del accidente en el laboratorio, tampoco hay “pruebas reales” de que el virus viniera del mercado.
“Para mí el origen de la pandemia todavía es una pregunta sin respuesta”, dijo a la AFP.
El coronavirus continúa expandiéndose por el mundo, con nuevos casos de contagios y víctimas fatales, principalmente en Europa y Estados Unidos. Los Gobiernos despliegan medidas más drásticas para intentar frenar el avance de la cepa, que aunque no tiene una alta tasa de mortalidad, presenta dificultades para una temprana detección que ayude a frenar la propagación. Además, la Organización Mundial de la Salud (OMS) ha declarado al coronavirus como una pandemia.
Los horarios están expresados en GMT:
16.15: Italia reportó 333 nuevas muertes y 1.739 contagios
16.10: Reino Unido registra 360 nuevas muertes por coronavirus, 21.092 en total.
13.30: El Papa Francisco pidió oraciones por los artistas y recomendó su “belleza” y “creatividad” para superar los efectos de la pandemia de coronavirus.
14.50: Chile reportó 482 nuevos contagios y 9 muertes. Con este balance, el total de casos llegó a 13.813 y los fallecidos a 198.
11.30: Turquía detuvo a más de 400 personas por publicar comentarios “infundados y provocadores” en redes sociales sobre la pandemia
10.00: Irán reportó menos de mil casos por primera vez en más de un mes y aseguró que la curva está ya en descenso en el país, que suma más de 91.000 casos y 5.800 fallecidos.
9.40: Dos ensayos clínicos intentan determinar si una solución para el coronavirus está en las mujeres
9.20: España reportó 331 nuevas muertes y la cifra de recuperados superó los 100 mil.
8.15: El Gran Premio de Francia de Fórmula 1, previsto el 28 de junio en el circuito Paul Ricard de Le Castellet, fue anulado debido a las medidas de lucha contra la epidemia.
8:00: El primer ministro británico, Boris Johnson, volvió a trabajar en el 10 de Downing Street tras recuperarse del coronavirus y está “ansioso por empezar” tras superar el coronavirus.
5.30: Rusia pasó de los 87.000 casos de la COVID-19, con lo que supera en el número de infectados a las cifras oficiales de China
4:40: Alemania reportó 1.018 casos y 110 nuevas muertes, para un total de 155.000 contagios y 5.750 fallecidos.
3:20: El primer ministro de Japón, Shinzo Abe, anunció este lunes que se ampliarán las restricciones de entrada al país de viajeros de hasta catorce países, entre ellos, Rusia, Arabia Saudí, Perú, y Europa entera.
2:00: El Ministerio de Salud de China informó este lunes de que se ha registrado tan solo un nuevo caso coronavirus de transmisión local, localizado en la provincia de Heilongjiang, y otros dos importados, mientras que, un día más, no se han producido muertes.
00.40: Los Estados Unidos registraron 1.330 muertes por coronavirus en las últimas 24 horas, según las cifras comunicadas a finales del domingo por la Universidad Johns Hopkins. El país tiene ahora un total de 54.841 muertes, con 964.937 infecciones confirmadas. EEUU es el país más afectado por la pandemia mundial, tanto en términos de infecciones confirmadas como de muertes.
China reporta sólo 3 nuevos casos de coronavirus
China reportó el lunes únicamente tres nuevos casos de coronavirus y no registró decesos por 12do día en fila.
Un total de 723 personas permanecen hospitalizadas y sólo menos de 1.000 siguen en aislamiento y bajo observación por ser casos sospechosos o por haber dado positivo a COVID-19 sin presentar síntomas.
Beijing sumó únicamente un caso postmortem a su registro, con lo que el total de China ascendió a 4.633 decesos entre sus 82.830 infecciones. De los nuevos casos, dos eran importados y uno más fue detectado en la provincia de Heilongjiang, en la frontera con Rusia, según la Comisión Nacional de Salud.
26 Abril 2020 /
Casi todos los pacientes hospitalizados por coronavirus tienen además hipertensión, obesidad o diabetes
El arco de problemas que el nuevo coronavirus presenta al cuerpo humano —desde ningún síntoma hasta la necesidad de un respirador en cuidados intensivos— es uno de los desafíos más importantes al enfrentar la pandemia. Por primera vez un estudio de gran escala —5.700 pacientes— reveló que casi la totalidad de los enfermos que deben ser hospitalizados, el 94%, tiene además una condición crónica anterior, como hipertensión, obesidad o diabetes, y la gran mayoría, el 88%, tiene al menos dos.
Aunque se conocía que el COVID-19 era particularmente peligroso para personas con cuadros subyacentes, sobre todo coronarios y respiratorios, el nuevo trabajo, realizado en 12 hospitales del Sistema Médico Northwell de la ciudad de Nueva York, mostró la magnitud enorme y desconocida de este fenómeno: sólo el 6% de las personas que requirieron los cuidados de un centro de salud no tenían otros problemas concomitantes.
“Hasta donde sabemos, este estudio representa la primera gran serie de casos de pacientes hospitalizados de manera sucesiva con COVID-19 confirmado en los Estados Unidos”, escribieron Karina Davidson y sus colegas en la Revista de la Asociación Médica de los Estados Unidos (JAMA). “Las personas mayores, los hombres y aquellos con hipertensión y/o diabetes preexistentes prevalecieron de manera notable en esta serie de casos, cuyo patrón fue similar a los datos reportados de China”. Es decir, indicaría que el comportamiento de la enfermedad causada por el SARS-CoV-2 es exactamente así, más allá de las diferencias sociales, ambientales y culturales.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/GTWH2DRESNCVJJMGDGMJSW4KBA.jpg)
De manera individual, la hipertensión se registró en el 56,6% de los casos, la obesidad en el 41,7% y la diabetes en el 33,8%, sobre un total de hospitalizaciones con más hombres que mujeres: 60,3% y 39,7% respectivamente, con una edad promedio de 63 años. Una cantidad más pequeña de pacientes tenía otros problemas crónicos, como enfermedad coronaria, enfermedad renal o enfermedad respiratoria.
Al llegar al centro médico, el 30,7% de los pacientes tenía fiebre, el 27,8% necesitó oxígeno y el 17,3% mostró una función respiratoria alterada. La proporción de gente sin fiebre pero con necesidad de ser hospitalizada —casi 7 de cada 10 personas— fue un indicador llamativo. Eso podría implicar que algunas medidas que intentan controlar la pandemia, como tomarle la temperatura a la gente en el transporte o en el trabajo, podrían no ser tan útiles como se creía.
Complicaciones y mortalidad
La investigación de Davidson —médica de Northwell Health y de su brazo científico, Feinstein Institutes— siguió también los 2.634 casos que al cierre del trabajo ya no estaban hospitalizados, porque recibieron el alta o porque murieron, y encontró que el proceso dentro del hospital había sido sumamente duro: el 14,2% estuvo en terapia intensiva, el 12,2% recibió asistencia de un respirador y el 3,2% necesitó alguna forma de terapia de reemplazo renal, como la diálisis.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/EMLRIUDNCRBIJBAGH44EKDO4RM.jpg)
El 21% murió. Eso no significa que la tasa de mortalidad del nuevo coronavirus sea así de alta, sino que uno de cada cinco casos que estaban lo suficientemente enfermos como para necesitar ser hospitalizados terminaron en fallecimiento. Mientras se desconozca la cantidad de infectados asintomáticos, algo en extremo difícil por la falta de kits de análisis, será imposible establecer esa tasa.
En diferentes subgrupos la mortalidad de los pacientes ingresados con COVID-19 resultó devastadora: el 88% de los que necesitaron un respirador no sobrevivió. La tendencia fue más pronunciada en el caso de los mayores de 65 años, entre quienes llegó al 97,2%, que entre los adultos de 18 a 64 (76,4%), según el trabajo. En cambio, la mortalidad de las personas de esos mismos grupos de edad que no requirieron de un respirador fue del 26,6% y del 19,8%, respectivamente.
Aunque hubo que hospitalizar a docenas de niños y de adolescentes, todos sobrevivieron. Las mujeres mostraron también una ventaja en comparación con los varones: un índice menor de ingreso al centro médico y también un índice mayor de supervivencia: aunque el riesgo de morir aumentaba junto con la edad en todos los casos, se incrementaba más rápidamente para los hombres. Si hasta los 40 años la mortalidad masculina era de un dígito, hacia los 80 años era del 60%, mientras que la de las mujeres llegaba al 48 por ciento.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/CUYINPHJTMUWWMKEIBCRLK4ZKM.jpg)
Los datos, recabados entre el 1º de marzo y el 4 de abril, mostraron también correlaciones dolorosas. Entre los pacientes que murieron, aquellos que tenían diabetes habían tendido a necesitar respiradores y terapia intensiva en mayor medida que los enfermos de COVID-19 no diabéticos. Algo similar se comprobó en el caso de los fallecidos que además sufrían de hipertensión. La diabetes también fue un factor de mucha incidencia en el caso de quienes desarrollaron insuficiencia renal.
Quién llega a la terapia intensiva
Entre los 373 pacientes que necesitaron cuidados intensivos, las dos terceras partes fueron varones, y la edad promedio del total fue de 68 años. Permanecieron en la unidad de terapia intensiva durante un promedio de cuatro días, y una pequeña fracción de ellos —2,2%— debió regresar allí una vez que había pasado a una habitación común; entre ellos había más personas mayores que vivían en un hogar de ancianos o un centro de rehabilitación. La segunda estadía fue de tres días en promedio.
Otro hallazgo —uno aparentemente ilógico— es que “tanto en el caso de los pacientes dados de alta vivos como en el de los fallecidos, el porcentaje de quienes fueron tratados en terapia intensiva o recibieron asistencia respiratoria invasiva aumentó en el grupo de edad de 18 a 65 años en comparación con el grupo de edad de más de 65 años”, destacó el estudio.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/UCB4HCJLG62TATZ5KAJZZNNQ5U.jpg)
Es decir que, si bien en números totales hubo más adultos mayores, el porcentaje de los demás fue mayor. Una razón posible es que las personas más jóvenes pueden haber demorado la búsqueda de atención médica hasta que los síntomas fueron realmente muy malos.
La duda sobre la medicación anti-hipertensiva
Los investigadores de Northwell Health —el sistema universitario de salud más grande de Nueva York, que cubre a unos 11 millones de personas en Long Island, el condado de Westchester y la ciudad— también analizaron datos sobre la enzima convertidora de angiotensina (ECA), que juega un papel clave la regulación de la presión sanguínea y que es la puerta que el coronavirus emplea para entrar a las células. Una forma de tratar la hipertensión son los inhibidores de ECA, que como los bloqueadores de los receptores de angiotensina (BRA) ayudan en los cuadros como insuficiencia cardíaca, hipertensión o enfermedad cardíaca isquémica, pero se discutía si podrían empeorar el COVID-19.
Entre los 2.411 pacientes que habían sido dados de alta o habían muerto —el resto, hospitalizados, todavía evolucionaban y no se podían utilizar como fuentes de información ya establecida—, el estudio encontró que el 8% tomaba inhibidores de ECA y el 11%, BRA. “Esta es una preocupación importante porque estos medicamentos son los antihipertensivos más prevalentes entre todas las clases de drogas”, escribieron los autores.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/2ODQFKNWTJFKJDDTPYANM3IHDE.jpg)
Entre aquellos que ya llegaron al hospital con estas terapias, la mitad la continuó y a la mitad se le retiró. Las cifras no resultaron concluyentes para los científicos: las tasas de mortalidad entre quienes no tomaban un inhibidor de ECA o un BRA llegaron al 26,7%, mientras que se ubicaron en un 32,7% entre quienes continuaron con el consumo de un inhibidor de ECA y en un 30,6% para recetados con un BRA.
Otros estudios similares apuntan a la obesidad
“La cifra de pacientes con comorbilidades crónicas nos sorprendió”, dijo Davidson a The New York Times. Advirtió, sin embargo, que el estudio es observacional: es decir, que no hubo un grupo de control con el cual comparar los resultados. “Simplemente describimos a los pacientes que se acercaron y debieron ser hospitalizados”, explicó. “No los comparamos con aquellos que dieron positivo [en el análisis de SARS-CoV-2] y no fueron hospitalizados, o con aquellos que no resultaron infectados”.
El periódico también citó otros informes realizados entre menos pacientes en otros hospitales del área metropolitana de Nueva York que destacaron el exceso de peso como un factor de riesgo que complica el cuadro de coronavirus. “Una hipótesis es que la obesidad causa una inflamación crónica de bajo grado que puede conducir a un aumento de las citocinas proinflamatorias”, un tipo de proteína que producen algunas células y regulan la función de otras. Parecerían “desempeñar un papel en los peores resultados del COVID-19”.
Leora Horwitz, profesora del centro Langone Health de la Universidad de Nueva York (NYU), publicó recientemente un estudio en el que la obesidad resultó el predictor más importante de las complicaciones del COVID-19 después de la edad, citó el Times.
Fuente: The New York Times.-
25 Abril 2020 /
Muertes de coronavirus en el mundo superan 200.000
La cifra total de muertes en el mundo provocadas por el coronavirus ha superado las 200.000, dijeron investigadores de la Universidad Johns Hopkins el sábado.
En tanto, India empezó a mitigar a la estricta cuarentena impuesta a sus 1.300 millones de habitantes por la pandemia de coronavirus, al permitir la reapertura de las tiendas de vecindario en las que muchas personas compran desde bebidas frías hasta tarjetas de datos para sus celulares.
La relajación en las medidas indias de confinación, sin embargo, no se aplicó en cientos de ciudades en cuarentena y otros focos críticos de contagio que fueron los más afectados por el COVID-19, que ha matado al menos a 775 personas en India, donde muchas personas en la pobreza viven en barrios con demasiada densidad como para aplicar el distanciamiento social. En India hay más de 24.500 contagiados por el virus.
Los centros comerciales también permanecieron cerrados en todo el país. Para las familias que manejan las tiendas pequeñas, poder volver a abrir sus negocios fue un alivio.
“Esta es una buena decisión”, opinó el arquitecto Amit Sharma. “Tenemos que abrir algunas cosas y dejar que la economía comience a moverse. La gente pobre debería tener alguna fuente de ingresos. Este virus será un problema a largo plazo”.
La semana pasada, el gobierno también permitió la reanudación de la actividad en fábricas y de la agricultura en zonas rurales para aliviar la difícil situación económica de millones de asalariados y jornaleros que se habían quedado sin empleo por el confinamiento del país impuesto el 24 de marzo. Las restricciones de quedarse en casa en India permitían que las personas sólo salieran de sus hogares para comprar alimentos, medicinas u otros artículos básicos.
En otras partes en Asia, las autoridades reportaron el sábado que no hubo decesos deCOVID-19 por décimo día consecutivo en China, donde se originó la pandemia.
Corea del Sur confirmó 10 nuevos contagios en el octavo día en fila con menos de 20 infectados diarios y, por segundo día, no registró víctimas mortales.
En Sri Lanka, sin embargo, se volvió a intensificar el confinamiento social, confirmando que el patrón de “un paso adelante, un paso atrás” también forma parte de la lucha de los países contra la pandemia, tratando de hacer malabarismos entre proteger la salud pública y tratar de reactivar la economía.
Sri Lanka había levantado parcialmente el toque de queda de un mes en más de dos tercios del país, pero volvió a imponer un bloqueo de 24 horas en todo el país después de un aumento repentino de 46 infecciones nuevas el viernes, el mayor aumento en un día en la isla del océano Índico. El nuevo toque de queda sigue vigente hasta el lunes.
La cifra global de muertes subió el sábado a más de 200.000, según un recuento compilado por la Universidad John Hopkins a partir de cifras de los gobiernos. Se cree que el número real de muertos es mucho mayor.
El papa Francisco pidió el sábado a la gente que ore por los trabajadores de casas funerarias, al decir: “Lo que hacen es muy duro y triste. Ellos sienten realmente el dolor de esta pandemia muy de cerca”.
(AP)
Coronavirus en EEUU: más de 51,000 muertos y 901,000 contagios
WASHINGTON – Estados Unidos superó este viernes la barrera de las 50,000 muertes por COVID-19, de acuerdo a las últimas cifras de NBC News.
El país se acerca de a poco al millón de contagios de COVID-19, algo que podría suceder en cuestión de días, mientras la cifra de muertes sigue creciendo.
EEUU tiene ya 901,490 contagios de coronavirus, mientras que el número de muertos alcanza los 51,523.
Los estados más afectados por la pandemia son Nueva York (271,511 infectados, 21,264 muertes), Nueva Jersey (102,196 contagios, 5,617 muertes), Michigan (36,641 infectados, 3,085 muertes), y Massachusetts (50,969 infectados, 2,556 muertes).
Otros estados que también sufren fuertemente las consecuencias de la pandemia son Pensilvania, Illinois y California.
EEUU quiere reactivar su economía, pero hay ciertas incógnitas científicas perturbadoras sobre el coronavirus que van más allá de la logística de la aplicación de las pruebas para detectar si una persona está enferma de COVID-19.
En un mundo ideal, todo el mundo se vacunaría y la vida regresaría a la normalidad, pero a pesar de los esfuerzos sin precedentes, no habrá vacuna en un futuro previsible.
“Todos usaremos mascarillas durante algún tiempo”, pronosticó la doctora Rochelle Walensky, jefa de enfermedades infecciosas del Hospital General de Massachusetts, durante una reunión por podcast con la Asociación Médica de EEUU.
Tres grandes incógnitas encabezan la lista.
¿QUIÉN ES CONTAGIOSO?
“Para hablar con transparencia total, la gran incógnita aquí” es el contagio asintomático, dijo la doctora Deborah Brix, coordinadora de la comisión de la Casa Blanca para combatir el coronavirus.
Desde el comienzo, las autoridades han acertado al decirle a la gente que permanezca en sus casas si están enfermas, pero según el doctor Anthony Fauci, virólogo de los Institutos Nacionales de Salud de EEUU, entre el 25 y el 50% de los infectados posiblemente no exhiban síntomas, o sea que nunca se puede saber si la persona junto a uno en la caja del supermercado es contagiosa.
Y aún en el caso de personas que empiezan a sufrir los síntomas, no está totalmente claro cuándo dejarán de ser contagiosas después de recuperarse. Por eso las autoridades en EEUU exhortan a la gente a usar mascarillas de tela en público y a la vez mantener la distancia de dos metros entre sí.
Para reanudar la actividad económica, dicen las autoridades, es necesario contar con mayor cantidad de pruebas para poder descubrir y aislar a los enfermos, a la vez de rastrear y poner en cuarentena a quienes tuvieron contacto con ellos, pero no es una panacea.
“Si uno se hace la prueba hoy, eso no significa que mañana o al otro día o al otro o al otro uno puede tener contacto con alguien que ni siquiera sabe que está infectado y creer que dio negativo”, dijo Fauci en una conferencia de prensa reciente en la Casa Blanca.
¿QUIÉN ES INMUNE?
Los médicos dan por sentado que las personas que tuvieron COVID-19 tendrán algún tipo de inmunidad contra una recaída, pero no saben cuán fuerte será esa protección ni cuánto durará.
Otra pregunta crucial: la gente que sobrevive a una infección grave, ¿tendrá mayor inmunidad que los que padecieron síntomas leves o ningún síntoma evidente?
Para poder determinarlo, los científicos están creando análisis de sangre que buscan anticuerpos: proteínas que crea el sistema inmunitario para combatir una infección. Esos análisis no detectan infecciones activas como lo hacen las pruebas clínicas para detectar a los que están enfermos. La intención de los análisis de sangre es determinar quiénes estaban infectados, lo supieran o no, incluidos los que tuvieron escasos o ningún síntoma y los que estando enfermos no pudieron conseguir un test de diagnóstico.
A medida que multiplican las pruebas, los investigadores buscarán el nivel de anticuerpos que consideren el umbral clave de protección. También tratan de determinar si el hecho de tener cierto tipo de anticuerpos es más importante que el recuento total.
“¿Cuánto dura la protección? ¿Un mes, tres meses, seis meses, un año?”, se preguntó Fauci. “Tenemos que reconocer con humildad y modestia que no sabemos todo”.
Otro obstáculo: se están vendiendo decenas de tipos de test de anticuerpos sin pruebas de que cumplen lo que prometen. Algunos países han informado que ciertas pruebas dan resultados totalmente incorrectos. Entre otras cosas, los científicos deben demostrar que las pruebas no confunden anticuerpos de otras enfermedades respiratorias con los que genera el COVID-19.
La situación es tan preocupante que el comisionado de la Administración de Alimentos y Medicamentos (FDA por sus siglas en inglés) advirtió recientemente que el organismo sólo dio “autorización para uso en emergencias” a cuatro pruebas y que se trabaja con urgencia para convalidar otras.
¿QUIÉN ESTÁ EN RIESGO?
Una de las primeras advertencias se ha confirmado: los adultos mayores son especialmente susceptibles al COVID-19. También lo son personas de cualquier edad que padecen enfermedades pulmonares, cardíacas, diabetes u otros trastornos.
Pero el hecho de ser joven y aparentemente sano no es una garantía. Muchos veinteañeros, treintañeros e incluso niños se contagian y algunos mueren.
“Algunas personas lo superan muy bien y otras fallecen”, dijo Fauci en entrevista reciente con The Associated Press.“Hay algo más que la edad y un trastorno subyacente”.
Hay algunas teorías. Tal vez las diferencias genéticas son un factor en la respuesta del organismo a la infección. Se atribuyen muchas muertes a la respuesta inmunitaria hiperactiva, la llamada “tormenta de citocina”. Algunos científicos están estudiando variaciones en los receptores celulares: los puntos de anclaje que permiten al virus adherirse a una célula y penetrarla.
Cualquiera que sea el factor culpable, no hay manera de pronosticar quién va a ser un caso crítico, pero eso adquirirá una importancia creciente si algunas de las terapias experimentales en estudio resultan ser eficaces, dijo Fauci, porque los médicos tendrán que saber si conviene concentrar el tratamiento en los enfermos graves o llegar rápidamente a los recientemente infectados.
“Si éste actúa como cualquier otro virus, uno siempre quiere atacarlo de manera temprana”, afirmó.
Telemundo.-
Dramático informe del BID: el número de muertos por coronavirus en América Latina podría llegar a 3,2 millones
“Sin capacidad para dar una respuesta eficaz, sin equipos sanitarios suficientes para responder a la oleada de enfermos, sin los medicamentos para su curación y sin una vacuna para impedir el contagio, modelos epidemiológicos sugieren que, en ausencia de intervenciones para frenar la tasa de infección, el número de muertes directamente atribuibles a la pandemia en América Latina y el Caribe podría legar a 3,2 millones”, dice un informe del Banco Interamericano de Desarrollo sobre “Políticas públicas frente al Covid-19”.
“Todos los estudios epidemiológicos señalan que con las tasas de infección y mortalidad actuales, una medida menos rigurosa que el confinamiento estricto provocaría la rápida propagación del virus y podría resultar en una oleada de muertos sin precedentes”, alerta el informe, que incluye una serie de recomendaciones y busca “proveer insumos de discusión para los gobiernos de la región”, concentrándose en la urgencia sanitaria y la transición hacia formas parciales de cuarentena y la reanudación paulatina de las actividades económicas. También describe la tensión entre objetivos sanitarios y efectos económicos, las diferentes situaciones en materia de deuda y salud fiscal de los países y las medidas y secuencias pasibles de llevar adelante.
El BID parte de reconocer que la pandemia está provocando “dos crisis paralelas”, una sanitaria, que derivará “en miles de muertes por los efectos directos de la enfermedad” y una económica, derivada del impacto –primero sobre la oferta, luego sobre la demanda– de las respuestas sanitarias para mitigar los contagios y muertes. Por eso, dice, “es imprescindible que las políticas económicas y sanitarias estén coordinadas”.
Al respecto, el trabajo lista cuatro objetivos simultáneos:
1) Salvar vidas,
2) Proteger a las personas con menor capacidad de sobrellevar una caída de ingresos,
3) Compensar a los trabajadores y empresas más afectados por la contracción económica, y
4) Reducir los riesgos económicos sistémicos y los efectos económicos a largo plazo.
Perseguir esos objetivos a la vez, detalla, debe tener en cuenta las tensiones entre objetivos sanitarios y económicos, las restricciones de recursos, tanto fiscales y de financiamiento como sanitarios, y la necesidad de una secuencia adecuada de medidas.
La prioridad inmediata, enfatiza el Banco Interamericano de Desarrollo, es evitar una pandemia incontrolada. Para eso el instrumento más eficaz es “recurrir a medidas de confinamiento generalizadas”, lo que tiene efectos negativos sobre los niveles de empleo, ingresos y pobreza. Para mitigar esos efectos recomienda centrar la atención de la política pública sobre los sectores más pobres, la clase media baja, los sectores económicos más afectados (entre los que menciona restaurantes, hoteles, comercio y transporte) y la contracción crediticia derivada de la propia crisis.
¿Se debería proteger estas empresas con líneas o garantías de crédito, aun sabiendo que sus dueños y trabajadores son sustancialmente más ricos que el promedio?”, plantea el informe, y recomienda “ser pragmático, flexible, y asegurar que lo perfecto no se vuelva enemigo de lo bueno”.
Infobae,-
24 Abril 2020 /
Estados Unidos incorporó a su lista oficial seis nuevos síntomas asociados con el coronavirus
Los Centros para el Control y Prevención de las Enfermedades (CDC) de los Estados Unidos agregaron este viernes seis nuevos síntomas asociados con el coronavirus a su lista oficial, llevando el total a nueve.
Hasta el momento la organización estatal sólo asociaba a la fiebre, la tos y falta de aire con el COVID-19, pero tras notar “una amplia gama de síntomas” reportados entre los pacientes, ha decidido ampliar la lista que publica en su página web.
Los nuevos síntomas son escalofríos, temblores, dolores musculares, dolor de cabeza, dolor de garganta y pérdida abrupta del sentido del olfato o el gusto.
Estos pueden aparecer a partir de los dos días desde el primer contacto con el virus, y hasta 14 días después
Aunque todos los síntomas deben ser monitoreados de cerca al aparecer, los CDC advierten que se debe buscar atención médica inmediatamente cuando aparezcan las siguientes señales de emergencia: problemas para respirar, persistente dolor o presión en el pecho, incapacidad para despertar o presentar labios azules.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/RY4KWKYOPP367ERLS2HGEMHJAA.jpg)
Hay también otros síntomas asociados con el coronavirus pero que no han sido oficializados como tales. Entre ellos se encuentra la diarrea, erupciones en la piel, congestión nasal y fatiga.
De acuerdo al conteo realizado por la Universidad Johns Hopkins, en Estados Unidos se han confirmado unos 880.000 casos y registrados más de 50.000 muertes.
Casi todos los síntomas designados oficialmente por la CDC han sido detectados ya por los especialistas y se encontraban en la lista confeccionada por la Organización Mundial de la Salud (OMS), excepto por los temblores y los escalofríos que parecen ser una novedad.
Para la OMS, los síntomas más comunes son fiebre, tos y cansancio. Otras personas sufren falta de aire, dolores musculares y dolor de garganta. Y un número reducido de pacientes sufren diarrea, náuseas y congestión nasal.
Con respecto a las precauciones ante la aparición de éstos, el organismo internacional recomienda a quienes sufran síntomas leves y se encuentran en buen estado de salud que se autoaislen y contacten a su médico de cabecera a una línea de información estatal sobre el COVID-19.
Quienes presenten fiebre, tos o dificultad para respirar, en cambio, deben buscar atención médica.
Infobae.-
Así avanza el coronavirus en América Latina, país por país: 129.736 casos y 6.708 muertos
El coronavirus provocó más de 191.000 muertos en el mundo desde que apareció en diciembre de 2019, según un balance establecido a las 13:00 GMT de este viernes por la Universidad Johns Hopkins en base a fuentes oficiales. En América Latina, los muertos ascendieron a 6.708.
Desde el comienzo de la pandemia, se contabilizaron más de 2.700.000 casos de contagio en 191 países o territorios, mientras que en la región llegan a los 129.736 los infectados.
En América Latina, Brasil sigue siendo el que mayor número de casos confirmados registra con 50.230.
Las últimas novedades país por país en América Latina:
Brasil (50.230 casos – 3.343 muertos)
El número de muertos en Brasil por causa del COVID-19 llegó a 3.343, tras registrarse durante las últimas 24 horas un total de 407 decesos, según datos divulgados por el Ministerio de Salud.
El boletín diario de situación alerta sobre la aceleración de la pandemia apoyado en el número de muertos, que por primera vez en una jornada supera los 400, y en la cifra de nuevos casos confirmados, que en las últimas 24 horas llegaron a 50.230, lo que representa un aumento de 3.735 contagios desde la víspera.
Perú (20.914 casos – 572 muertos)
El Gobierno de Perú amplió hasta el próximo 10 de mayo las medidas de inmovilización ciudadana que debían concluir el próximo domingo ante el avance de la epidemia del COVID-19 y anunció un apoyo económico extra a 6,8 millones de familias para afrontar la emergencia en el país.
La decisión fue anunciada este jueves por el presidente Martín Vizcarra, quien aseguró que se tomó “de manera responsable, después de escuchar los informes y recomendaciones” de especialistas, que señalan que no hay que “bajar la guardia” ante la enfermedad.
Chile (11.812 casos – 168 muertos)
Las autoridades sanitarias informaron este jueves de que en las últimas 24 horas se dieron 516 nuevos casos de COVID-19, lo que eleva la cifra total a 11.812 contagios, e indicaron que 168 personas han fallecido, tras registrarse ocho nuevas muertes.
Desde que se detectó el primer caso, el pasado 3 de marzo, ya se han recuperado 5.804 pacientes, lo que supone el 48 % de los contagiados, y actualmente hay 316 personas ingresadas con ventilación mecánica, de las cuales 75 están en condición “crítica”.
México (11.633 casos – 1.069 muertos)
México superó este jueves el millar de muertos por COVID-19, con 1.069 defunciones y llegó a 11.633 contagios acumulados, un 10,6 % más frente a los 10.544 del reporte previo, informaron las autoridades sanitarias del país.
Durante el último día, ocurrieron 99 decesos por coronavirus, una de las cifras más altas en un día desde el inicio de la pandemia en México el pasado 27 de febrero, señaló el informe presentado en una rueda de prensa en el Palacio Nacional de México.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/SE755ZIACFHX7HKT7LDWFHH4PE.jpg)
Ecuador (11.183 casos – 560 muertos)
El equipo de investigación de una universidad ecuatoriana ha profundizado sobre el estudio de péptidos, o moléculas de proteínas con bajo nivel de aminoácidos, que podrían impedir el anclaje del coronavirus SARS-CoV-2 en las células humanas.
Además, con el apoyo de colegas de La Coruña y Bilbao, en España, los investigadores ecuatorianos buscan la existencia de fármacos que posean características apropiadas para impedir que el coronavirus se una a las células humanas y provoque la enfermedad COVID-19.
República Dominicana (5.543 casos – 265 muertos)
“Te vamo’ a mojá, si no cumples con el distanciamiento físico” es la iniciativa que aplica la Alcaldía de Santiago, en el norte de República Dominicana, para evitar aglomeraciones en la vía pública durante la cuarentena, bajo la amenaza de recibir un “manguerazo” por parte de los bomberos.
Los camiones de bomberos recorren las calles de esta ciudad mientras se reproduce una grabación de audio en la que una voz femenina advierte, amablemente, de las consecuencias de no respetar los dos metros de distancia entre personas como método para evitar la propagación del coronavirus.
Panamá (5.166 casos – 146 muertos)
Las autoridades sanitarias informaron este jueves de 2 muertes más por el COVID-19 que elevan a 146 el total de defunciones en Panamá, al igual que 174 nuevos casos que hacen un acumulado de 5.166 contagios confirmados de este nuevo coronavirus.
Hay 356 enfermos hospitalizados, 93 en las unidades de cuidados intensivos y el resto en salas, mientras que 4.393 están en aislamiento domiciliario, de los que 1.042 se encuentran en hoteles que funcionan como hospitales.
Colombia (4.561 casos – 215 muertos)
El Ministerio de Salud confirmó este jueves 205 casos nuevos de COVID-19 en Colombia, que ya reporta 4.561 contagiados, e informó de nueve fallecidos en las últimas 24 horas, con lo que ya son 215 las víctimas mortales por el coronavirus en el país.
De los nuevos enfermos, 51 se reportaron en Bogotá y 36 en el céntrico departamento del Meta, mientras que el resto fueron informados en el Valle del Cauca (34), Antioquia (33), Magdalena (22), Atlántico (7), Amazonas (6), Bolívar (5), Risaralda (4), Cundinamarca (3), Tolima, Santander, Cauca y Chocó (1).
Argentina (3.435 casos – 167 muertos)
El presidente argentino, Alberto Fernández, se reunió este jueves con el comité de expertos médicos y científicos que lo asesora durante la pandemia del coronavirus, para estudiar las peticiones de apertura de diversos sectores de la economía.
Aunque hay consenso sobre que se extenderá el período de aislamiento social obligatorio que comenzó el 20 de marzo y rige hasta el próximo domingo, ayer se analizaron las propuestas de diferentes provincias en el encuentro, que tuvo lugar en la residencia presidencial de Olivos.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/NX67YA5KRZG7PCEGKSQW6QTN7E.jpg)
Cuba (1.235 casos – 43 muertos)
Cuba confirmó este jueves 46 nuevos casos de COVID-19, lo que eleva a 1.235 el acumulado de positivos en la isla hasta la fecha, en la que se registraron tres nuevas muertes para un total de 43 decesos por el virus.
Los fallecidos son tres hombres cubanos de 74, 86 y 87 años, todos con padecimientos anteriores como asma o hipertensión, especificó el director de Epidemiología del Ministerio de Salud Pública (Minsap), Francisco Durán, en el parte televisado diario.
Bolivia (703 casos – 43 muertos)
Bolivianos que estén varados en Europa podrán retornar a su país en mayo en una aeronave gestionada por la Embajada de España en La Paz, que de regreso trasladará a españoles que se encuentran en Bolivia en medio de la emergencia sanitaria por el COVID-19, informó la Cancillería boliviana.
La ministra de Relaciones Exteriores interina de Bolivia, Karen Longaric, explicó este jueves que el próximo 4 de mayo está programado el retorno de bolivianos que están varados en distintos países de Europa.
Costa Rica (686 casos – 6 muertos)
Costa Rica, que hasta este jueves contabiliza un total de 686 casos positivos, anunció que trabajará en la investigación y desarrollo de sus propias pruebas para diagnosticar el virus SARS-CoV-2 que causa el COVID-19, y que liberará la información para que la puedan utilizar otros países.
Las autoridades informaron que debido a que todos los países del mundo compiten por adquirir reactivos y kits de laboratorio, el país trabaja en tener a disposición pruebas propias elaboradas por talento nacional, que cumplan la misma función, pero usando insumos y reactivos de menor demanda.
Honduras (562 casos – 47 muertos)
La cifra de casos de coronavirus confirmados aumentó este jueves de 519 a 562 en Honduras, donde las muertes por la enfermedad se mantienen en 47, informaron autoridades sanitarias.
El portavoz del Sistema Nacional de Gestión de Riesgos (Sinager), Francis Contreras, señaló en cadena nacional que este día se realizaron 172 pruebas, de las cuales 43 resultaron positivas en coronavirus, lo que eleva a 562 el número de contagios.
Uruguay (557 casos – 12 muertos)
Uruguay trabaja para atenuar las “enormes dificultades” que atraviesa el sector turístico, uno de los más afectados por la crisis sanitaria que vive el país por el COVID-19, según detalló este jueves el ministro Germán Cardoso.
“Es nuestra responsabilidad seguir trabajando en todo lo que tiene que ver con la atención a las urgencias que el sector turístico del país tiene en virtud de las enormes dificultades por las cuales está atravesando, por ser el único sector de la actividad económica en su conjunto que está sin actividad”, dijo el titular de la cartera de Turismo durante un encuentro.
Guatemala (384 casos – 11 muertos)
Guatemala sumó este jueves la undécima muerte por el coronavirus y contabilizó 42 nuevos casos del COVID-19, la cifra más alta diaria desde que se detectó el primer positivo el 13 de marzo, informó una fuente oficial.
El presidente guatemalteco, Alejandro Giammattei, detalló en cadena nacional que con los 42 nuevos casos se llegó a 384 en total, además de once fallecidos por el virus tras el deceso de este jueves.
De acuerdo a Giammattei, los 42 nuevos casos fueron detectados tras realizar alrededor de 450 pruebas en las últimas 24 horas.
Venezuela (311 casos – 10 muertos)
Venezuela registra nuevos casos de COVID-19, con lo que sube a 311 el número de contagiados mientras que el de fallecidos quedó en 10. Según el régimen de Nicolás Maduro, en Nueva Esparta (norte) se contabilizan 21 nuevos casos, 7 en Miranda (norte) y uno en Portuguesa (centro).
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/6QAFH4TLKVFRRB2WC7IE55WIGU.jpg)
El Salvador (261 casos – 8 muertos)
El Gobierno de El Salvador anunció la noche de este jueves un plan de reactivación económica, con prioridad en las micro y pequeñas empresas, por cerca de 1.000 millones de dólares.
“Hemos trabajado en conjunto con el sector privado un planteamiento de medidas económicas para poder paliar los efectos de la crisis del COVID-19”, indico el ministro de Hacienda, Nelson Fuentes, en una conferencia de prensa acompañado por otros funcionarios y empresarios.
Jamaica (257 casos – 6 muertos)
Un profesor retirado de la Universidad de las Indias Occidentales se convirtió en la sexta víctima mortal del COVID-19 en Jamaica, que es ya el país de la Comunidad del Caribe (Caricom) con más casos de coronavirus, con un total de 257.
Las autoridades académicas identificaron al fallecido como Tara Dasgupta, profesor emérito de química inorgánica en esa institución educativa y que recibió una gran cantidad de prestigiosos premios, incluida la Orden de Distinción, con el rango de comandante, del Gobierno de Jamaica.
Paraguay (220 casos – 9 muertos)
Paraguay sigue frenando la expansión del COVID-19, con 220 casos registrados hasta este jueves, y ultimando su Plan de Cuarentena Inteligente, como ha denominado el Gobierno a la fase que podría ser aplicada a partir del domingo, con una flexibilización que habilite la actividad del sector productivo.
El ministro de Salud, Julio Mazzoleni, anunció que la cifra de fallecidos se mantiene en nueve y que los positivos ascienden a 220, siete más que los de la víspera.
Haití (72 casos – 5 muertos)
El ministro de Relaciones Exteriores de Haití, Claude Joseph, anunció este jueves el aligeramiento de los requisitos de entrada al país para los haitianos varados en el extranjero durante la pandemia de coronavirus.
El canciller aseguró que el Gobierno se replanteará los “difíciles” requisitos que se exigen desde el pasado 9 de abril y que, en la práctica, suponían una barrera insalvable para la mayoría de los emigrantes.
Nicaragua (11 casos – 3 muertos)
Un hombre de 58 años se convirtió este jueves en la tercera persona fallecida por el coronavirus SARS-CoV-2 en Nicaragua, que acumula once casos positivos, para una tasa de letalidad de 27,27 %, informó el Ministerio de Salud.
El paciente, contacto con un caso importado, y que era diabético e hipertenso, presentó una complicación aguda e inesperada que lamentablemente condujo a su fallecimiento, explicó el secretario general del Ministerio, Carlos Sáenz, al leer el informe ante medios oficiales.
Infobae.-
Trump presenta idea sobre luz solar contra el coronavirus
La Casa Blanca presentó el jueves una investigación “incipiente” sobre los beneficios de la luz del sol y la humedad para atenuar la amenaza del coronavirus en momentos en que el presidente Donald Trump alienta a los estados a que reanuden actividades económicas.
Estudios previos no han encontrado pruebas convincentes de que las temperaturas cálidas y la mayor humedad de la primavera y el verano contribuyan a reducir la propagación del virus.
Sin embargo, William Bryan, del Departamento de Seguridad Nacional, dijo durante una rueda de prensa en la Casa Blanca que hay “resultados incipientes” de nueva investigación que indican que la luz solar tiene un potente efecto aniquilador del virus en superficies y el aire. Dijo que los científicos han advertido un efecto similar con temperaturas más altas y mayor humedad. Un laboratorio de biocontención de Maryland efectúa desde febrero pruebas sobre el virus, dijo Bryan.
“El virus muere mucho más rápido con la simple exposición a temperaturas más altas y la simple exposición a la humedad”, agregó.
Bryan señaló que tener mayor conocimiento sobre esto podría ayudar a los gobernadores a decidir cómo y cuándo abrir las economías de sus estados. Sin embargo, subrayó que los resultados de los estudios de la luz y el calor no sustituyen las recomendaciones de distanciamiento social.
Trump, quien ha buscado constantemente noticias esperanzadoras relacionadas con la contención del virus, fue cuestionado acerca de si sería peligroso hacer creer a la gente que estaría a salvo si sale a tomar sol, considerando que muchas personas han fallecido en Florida.
“Espero que la gente disfrute el sol. Y si eso tiene algún impacto, genial”, respondió Trump. “Es sólo una sugerencia de un laboratorio brillante por parte de un hombre muy, muy inteligente, quizá brillante”.
“Estoy aquí para presentar ideas, porque queremos ideas para eliminar esta cosa. Y si el calor es bueno, y la luz solar es buena, me parece fabuloso”, afirmó el mandatario.
Trump señaló que los investigadores también estaban examinando los efectos de los desinfectantes sobre el virus y se preguntó en voz alta si sería posible inyectarlos en la gente tras asegurar que el virus “causa estragos en los pulmones, así que sería interesante ver eso”. Bryan afirmó que eso no está en consideración.
Los asesores científicos dijeron a la Casa Blanca hace unos días que todavía no hay pruebas fehacientes de que el calor y la humedad del verano controlarán al virus sin la continuación de medidas de salud pública.
Fuente: AP
23 Abril 2020 /
La Universidad de Oxford comenzó sus pruebas con humanos para su vacuna de COVID-19
Investigadores de la Universidad de Oxford (Reino Unido) comenzaron este jueves las pruebas en humanos para hallar una vacuna que combata la COVID-19.
Según informó el prestigioso centro universitario, cientos de ciudadanos se han presentado voluntarios para ser parte del estudio, que comenzó en la tarde de hoy al administrar la primera dosis a una persona sana.
A otro individuo se le aplicará una vacuna contra la meningitis, que se usa en el ensayo clínico como método de comparación.
Los científicos del Oxford Vaccine Group, el equipo creado con este fin, espera repetir el proceso con seis voluntarios más el sábado, y de cara al lunes aumentará el número de involucrados.
Los expertos coinciden en que la única vía para que el gran número de países que ha implementado medidas de cuarentena pueda volver a la normalidad completa es hallar una vacuna contra el nuevo coronavirus y que esta se pueda producir en masa.
El equipo investigador de Oxford busca tener al menos un millón de dosis de la vacuna que hallen en septiembre, mientras que el Imperial College de Londres espera hacer lo mismo con otra que estudia a finales de este año.
El Gobierno británico ha puesto 20 millones de libras (22,60 millones de euros) a disposición del equipo de Oxford y otros 22 millones de libras (24,90 millones de euros) para el proyecto del Imperial College.
En total, se espera que en el ensayo clínico liderado por Oxford haya 1.102 participantes en diferentes laboratorios de esta ciudad, Southampton, Londres y Bristol.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/HTOQAOBERRBWGTUURR2IASDMAI.jpg)
Lydia Guthrie es una de las voluntarias que comenzará a ser parte del ensayo dentro de una semana.
“Creo que cuando vi el anuncio buscando participantes me pareció una pequeña contribución que podía hacer a este equipo de más de 500 participantes, científicos y médicos que trabajan juntos para desarrollar una vacuna”, dijo en declaraciones a la BBC.
Agregó que es consciente del riesgo potencial que asume, y que los especialistas se los han detallado, pero que está esperanzada en que el ensayo dé resultados.
El consejero médico del Gobierno británico, Chris Whitty, ha afirmado que la posibilidad de que el trabajo de la Universidad de Oxford se traduzca en una vacuna efectiva y segura que se pueda distribuir este año es “increíblemente pequeña”.
Whitty añadió además que sería “completamente ilusorio” pensar que las restricciones se van a levantar en pocos días, ya que el ritmo de muertes y contagiosos sigue siendo elevado en el Reino Unido.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/MAF2LQWYNZAI7GB25LWWLRBQFI.jpg)
Según datos de este jueves, se contabilizaron 616 nuevas muertes por COVID-19 en hospitales, lo que totalizó 18.738 fallecidos, y 138.078 casos de contagio confirmados.
Con información de EFE
Más del 50% de las 110 mil muertes por coronavirus en Europa fueron en geriátricos
La Organización Mundial de la Salud (OMS) destacó este jueves que más de la mitad de las 110.000 muertes por COVID-19 registradas en Europa eran personas que vivían en residencias para mayores, una “tragedia humana inimaginable” que en el futuro podría evitarse con sensibles mejoras en ese tipo de centros.
Los casos en residencias gerontológicas y otros centros similares han mostrado que el cuidado a los mayores “ha sido olvidado en Europa durante largo tiempo”, lamentó el director para Europa de la OMS, Hans Kluge, en su rueda de prensa semanal.
Kluge resaltó que, aunque la COVID-19 es especialmente peligrosa en pacientes de avanzada edad, “incluso los más mayores, con salud frágil, tienen posibilidades de recuperarse de la enfermedad si son bien cuidados”.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/3UYF7BTEUFDBBHB63HKLVJRJP4.jpg)
El continente europeo registra más de 2.000 muertes por día, y en total ha acumulado dos tercios de los fallecimientos en todo el mundo. Los países más afectados son Italia (25.085 muertos), España (21.717), Francia (21.340) y Reino Unido (18.100), únicamente por detrás de Estados Unidos (46.800). No obstante, las cifras oficiales del gobierno británico únicamente toman en cuenta los fallecimientos en hospitales y no los ocurridos en centros para ancianos u hogares y algunas proyecciones, en base a reportes de otras agencias del gobierno, indican que la cifra de fallecidos en estas residencias podría duplicar el conteo. También, la oposición en España denuncia que el número de fallecidos en geriátricos es mucho más alto que el detallado en el balance del Ministerio de Sanidad.
Otros países ofrecen escenarios más precisos. Según datos actualizados al 13 de abril, de las 444 muertes registradas en Irlanda, 55,2% se produjo en este tipo de estructura. Al 15 de abril, Francia informó que 49,4% de los muertos residían en establecimientos para ancianos.
El experto belga de la OMS añadió que Europa, y también otras regiones del planeta, deben mejorar la formación del personal que trabaja en los centros de tercera edad, cambiar su modo de operación y construir sistemas de cuidado a los mayores que den prioridad a sus necesidades.
Kluge insistió en que el personal de los centros para mayores debe tener mejor acceso a equipamiento de protección y “una apropiada remuneración por sus largos horarios de trabajo”.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/RUGI46EQYZE5PPUVRJNNSLA3CE.jpg)
“Es urgente ajustar la forma en que estas instalaciones operan, buscando un equilibrio entre los requisitos de los residentes y sus familias con garantías de que estos servicios son seguros y el personal está bien protegido”, recalcó el funcionario.
“Heredamos los valores europeos y nuestras oportunidades de esas generaciones pasadas, por lo que debemos cuidar de ellas, es nuestro deber y no podemos dejar a nadie atrás”, requirió.
(Con información de EFE y AFP)
El mundo amanece con casi 2.700.000 enfermos, más de 20.900 son nuevos casos
Mientras en el mundo se habla de reabrir la economía, en un intento de volver a la normalidad, las cifras totales de pacientes con coronavirus COVID-en 19 no disminuyen y en algunas naciones como en EEUU la curva parece que continuará subiendo. Este jueves, según registra la página Worldometers, la cifra total de personas que han sido diagnosticadas en el mundo se elevó a 2.656.671, es decir unas 20.955 más que el día anterior, con 1.120 muertes adicionales.
La cifra que también se elevó fue la de los pacientes recuperados. Este jueves se registraron en todo el mundo unos 8 mil casos de pacientes que han salido de la enfermedad, elevando el número total a 729.874 personas.
Los Estados Unidos es el país que posee el mayor número de casos, con un total de 849.092. La cifra de nuevos contagios sumó 375 personas, mientras que el total de fallecidos alcanzó loas 47.681 pacientes. Recuperados más de 84 mil, mientras que aún hay 717.361 casos activos.
España reportó este jueves 440 decesos por coronavirus en las últimas 24 horas, tercer día de repunte de ese dato, y superó la barrera de los 22.000 muertos en total, según el balance del Ministerio de Sanidad.
Tercer país del mundo con más decesos por la COVID-19, España ha registrado 22.157 muertos a causa del virus. De todas maneras, desde el domingo, el balance diario se ha mantenido por debajo del umbral de los 500 muertos.
Los casos confirmados se incrementaron en unos 4.600, elevando el total a 213.024, según el parte de Sanidad, que detalló que las personas que se curaron de la enfermedad rozan las 90.000.
La lista de países con más nuevos casos está encabezada por Rusia donde la tabla marca unos 4.772 nuevos pacientes diagnosticados con el COVID-19. Seguido por España, México con 1.043, Singapur con 1.037 casos e Irán con 1.030 nuevos casos de pacientes enfermos. Continúa Belgica (908), Qatar 623 nuevos casos de coronavirus y Brasil con 591 pacientes recién diagnoticados y reportados en la últimas 24 horas.
DLA.-
México pone en marcha plan económico ante crisis de COVID-19
México puso en vigor el miércoles un plan para encarar la crisis económica derivada de la pandemia del coronavirus, el cual incluye un recorte en el gasto público y los salarios de los funcionarios de alto rango, incluido el presidente.
Las medidas fueron recibidas con escepticismo por grupos de empresarios y analistas, que esperaban acciones más drásticas.
México recomendó el distanciamiento social a partir de marzo y ha frenado las actividades comerciales no esenciales. Las restricciones se extienden hasta el 31 de mayo. El miércoles por la noche, el país superaba los 10.500 contagios confirmados y al menos 970 fallecidos.
Esta semana se declaró la fase tres, pero en general se mantienen las medidas preexistentes. Entre los nuevos cambios se limitará la circulación de vehículos un día a la semana y se agilizará la velocidad de salida de los trenes del metro, reduciendo el número de paradas en 20%.
El presidente Andrés Manuel López Obrador detalló que el sueldo de los funcionarios de alto rango será reducido un 25% y cederán sus bonos de fin de año. Además se recortará el gasto público en un 75% para los servicios generales y suministros.
“Sin endeudar al país vamos a demostrar que hay otra forma de enfrentar la crisis sanitaria, la crisis económica o de cualquier índole”, agregó el mandatario.
El decreto también especifica que ninguno de los planes sociales creados en su administración dejará de funcionar, y tampoco se detendrán la producción petrolera ni la construcción de carreteras que ya está en marcha. También anunció que se otorgarán tres millones de créditos para la población más necesitada y se crearán dos millones de empleos, con lo que espera ayudar al 70% de las familias mexicanas.
En Bolivia, médicos, enfermeras y personal de salud reclamaron al gobierno equipos de bioseguridad para el mayor hospital de la ciudad de El Alto, vecina de La Paz, el principal centro de tratamiento del COVID-19.
“No podemos seguir arriesgando nuestra salud cuando no tenemos suficiente equipo de bioseguridad, más personal y alimentación para el personal”, dijo una de las manifestantes, que declinó identificarse para evitar represalias. El ministro de Salud, Marcelo Navajas, declaró a los medios que se “hacen todos los esfuerzos para dotar de los equipos necesarios” al Hospital del Norte en El Alto.
El gobierno hace frente a crecientes protestas del personal de salud que reclama mejores condiciones de seguridad. En la sureña ciudad de Potosí, vecinos protestaron con cacerolas desde sus ventanas para reclamar un laboratorio más grande para la detección de infectados.
“El equipamiento está en función al tamaño de la población”, respondió Navajas.
Fuente: AP
22 Abril 2020 /
Brasil reportó 165 nuevas muertes por coronavirus y el total asciende a 2.906
El número de personas diagnosticadas con el nuevo coronavirus en Brasil aumentó a 45.757 y el número total de muertes llegó a 2.906, según los datos divulgados por el Ministerio de Salud el miércoles por la tarde.
Según el balance del ministerio, se registraron otras 165 muertes en las últimas 24 horas, un aumento del 6% en comparación con ayer, informó el diario O Globo. El número de casos aumentó 6.2%, con 2,678 infectados más del martes al miércoles.
San Pablo es el estado con el mayor número de casos hasta ahora: 15.914. Luego viene Río de Janeiro (5,552), Ceará (3,910), Pernambuco (3,298) y Amazonas (2,479).
En cuanto al número de muertes, San Pablo también se encuentra en la delantera, con 1.134. Luego viene Río de Janeiro (490), seguido de Pernambuco (287), Ceará (233) y Amazonas (207).
Infobae.-
Estudio no halla beneficio de hidroxicloroquina contra COVID
Un medicamento contra la malaria que el presidente Donald Trump ha pregonado como un tratamiento para atender el nuevo coronavirus no mostró ningún beneficio en un análisis sobre su uso en hospitales de veteranos de guerra en Estados Unidos.
Los investigadores señalaron que hubo más muertes entre quienes recibieron hidroxicloroquina respecto a los que recibieron un cuidado estándar.
El estudio a nivel nacional no fue un experimento riguroso. Sin embargo, con 368 pacientes, es el análisis más extenso hasta la fecha en torno a la hidroxicloroquina con o sin el antibiótico azitromicina para tratar la enfermedad COVID-19, que hasta el martes había provocado la muerte de más de 171.000 personas a nivel internacional.
El estudio fue publicado en un sitio en internet para investigadores y no ha sido revisado por otros científicos. Fue financiado con subvenciones de los Institutos Nacionales de la Salud de Estados Unidos y la Universidad de Virginia.
Los investigadores analizaron los registros médicos de 368 veteranos hombres hospitalizados con coronavirus en los centros médicos de la Administración de Salud de Veteranos, quienes murieron o fueron dados de alta para el 11 de abril.
Alrededor del 28% de los que recibieron la hidroxicloroquina, además del cuidado habitual, murieron, respecto al 11% de los que sólo recibieron atención rutinaria. Aproximadamente 22% de quienes recibieron el medicamento más la azitromicina también murieron, pero la diferencia entre ese grupo y el de atención habitual no se consideró lo suficiente grande para descartar otros factores que podrían haber afectado la supervivencia.
La hidroxicloroquina tampoco hizo diferencia en la necesidad de un respirador.
Los investigadores no monitorearon los efectos secundarios, pero señalaron que la hidroxicloroquina pudo haber dañado otros órganos. Desde hace tiempo se sabe que dicho medicamento tiene efectos secundarios potencialmente graves, como alterar el ritmo cardiaco de una manera que podría conducir a una muerte súbita.
Hace unas semanas, unos científicos de Brasil detuvieron parte de un estudio en torno a la cloroquina, un medicamento más antiguo similar a la hidroxicloroquina, luego de que una cuarta parte de la gente que recibió la mayor de las dosis que se probaron desarrolló problemas cardiacos.
(AP)
Más de 700 mil personas se han recuperado
Unas 704.067 personas en todo el mundo se han recuperado del coronavirus COVID-19 desde que inició la pandemia del coronavirus COVID-19 en China el pasado mes de diciembre, mientras que la cifra de fallecidos llegó este miércoles a 177.822 según cifras oficiales de la página Wolrldometers. Es decir 80% de los pacientes se han recuperado de esta enfermedad, cifra que no registra el número de casos de personas contagiadas pero que no presentaron ningún síntoma por lo que no están en las estadísticas de la pandemia.
Desde el comienzo de la epidemia se contabilizaron más de 2.571.880 casos de contagio en 193 países o territorios. La cifra de casos diagnosticados positivos sólo refleja sin embargo una parte de la totalidad de contagios debido a las políticas dispares de los diferentes países para diagnosticar los casos, algunos sólo lo hacen con aquellas personas que necesitan una hospitalización.
La cantidad de muertos en Estados Unidos, que registró su primer deceso vinculado al virus a fines de febrero, asciende a 45.075. El país registró 825.306 contagios. Las autoridades consideran que 75.673 personas sanaron.
Después de Estados Unidos, los países más afectados son Italia con 24.648 muertos y 183.957 casos, España con 21.717 muertos (208.389 casos), Francia con 20.796 muertos (158.050 casos), y Reino Unido con 17.337 muertos (129.044 casos).
China continental (sin contar Hong Kong y Macao), donde la epidemia estalló a finales de diciembre, tiene un total de 82.788 personas contagiadas, de las que 4.632 murieron y 77.151 sanaron totalmente. En las últimas 24 horas se han registrado 30 nuevos casos y 0 fallecimientos.
El miércoles a las 11H00 GMT y desde el comienzo de la epidemia, Europa sumaba 110.522 fallecidos (1.248.469 contagios), Estados Unidos y Canadá 46.985 (863.728), Asia 7.372 (176.914), Medio Oriente 5.886 (134.870), América latina y el Caribe 5.767 (115.347), África 1195 (24.611), y Oceanía 95 (7.942).
Este balance fue realizado utilizando datos de las autoridades nacionales recopilados por las oficinas de AFP y con informaciones de la Organización Mundial de la Salud (OMS).
FUENTE: Con información de AFP/DLA
Tensión en la UE en torno al plan de recuperación del virus
Los líderes de la Unión Europea se preparaban el miércoles para otra cumbre virtual para evaluar los daños causados por el coronavirus en las vidas y medios de vida de los ciudadanos del bloque, en la que esperaban elaborar un plan más firme para reactivar sus maltrechas economías.
Mientras algunos países europeos empezaban a salir del confinamiento para volver al trabajo o a la escuela, y algunas empresas del continente abrían con cautela sus puertas, los mandatarios tenían previsto respaldar medidas urgentes de gasto y debatir un enorme plan de recuperación que esperaban presentar en las próximas semanas.
En torno a un millón de personas han dado positivo en coronavirus en la UE y Gran Bretaña, y más de 100.000 de ellos han muerto, en torno a la mitad de la cifra global de muertos, según el Centro Europeo de Control y Prevención de Enfermedades. Los expertos creen que esas cifras oficiales están muy por debajo del alcance real de la pandemia, debido en parte a la falta de pruebas realizadas y a las dificultades de contar los muertos durante la crisis.
La cumbre europea del jueves, la cuarta que celebran por videoconferencia los líderes de los 27 desde que el brote golpeó al norte de Italia hace dos meses, se celebra en un momento muy delicado.
La confianza entre los socios se ha erosionado. Las afectadas Italia y España no tienen confianza en que sus países relativamente más ricos del norte de Europa, como Austria, Holanda o Alemania, que han sufrido menos por la pandemia, estén dispuestas a adoptar medidas amplias y rápidas respaldadas con artillería económica.
“Esta pandemia nos afecta a todos, en cada hogar y en cada estado miembro. No conoce fronteras y pide más coordinación y unidad. Estoy convencido de que debemos mostrar más determinación para superar nuestras diferencias”, dijo el presidente del Consejo Europeo, Charles Michel, en su carta de invitación a la cumbre.
Aun así, no es como si Europa estuviera dejando pasar el tiempo sin más. En conjunto, las instituciones y naciones del bloque han movilizado unos 3,3 billones de euros (3,6 billones de dólares) para ayudar a los abrumados servicios sanitarios, pequeños negocios afectados, aerolíneas y personas que acaban de quedarse sin empleo.
Se esperaba que los jefes de gobierno aprobaran un paquete por valor de 540.000 millones de euros (587.000 millones de dólares) que ayudaría a pagar salarios perdidos, mantener empresas a flote y financiar sistemas de salud.
“El objetivo debe ser que estas tres redes de seguridad estén aprobadas y operativas” para el 1 de junio, dijo Michel.
Trazar un plan de recuperación que puedan firmar los dispares miembros de la UE será más complicado. El consenso es que debe alcanzar al menos un billón de euros y centrarse en los sectores económicos y regiones europeas más afectados por el coronavirus.
España afirma que el bloque debe dar subvenciones a los países en función del porcentaje de población afectado, la caída en su crecimiento económico y los empleos perdidos. El fondo debería estar vinculado al nuevo presupuesto a largo plazo del grupo, con mucho dinero adelantado durante entre dos y tres años.
Pero Holanda, respaldada por Austria y Alemania, se niega a considerar planes de compartir deuda que puedan suponer que tiene que pagar por el daño económico sufrido en otros lugares. También es reacia a utilizar todas las herramientas disponibles y prefiere reservar algunas opciones por si se produce una segunda oleada de infecciones.
“Afrontamos la peor crisis económica desde la Gran Depresión. Esto requiere acciones urgentes y decisivas”, dijo el martes el presidente del Eurogrupo, Mario Centeno. “La recuperación comienza cuando la cuarentena empieza a terminar, y esperamos que esto ocurra en las próximas semanas. De modo que esto tiene que ser rápido”.
Fuente: AP
21 Abril 2020/
Así avanza el coronavirus en América Latina, país por país: más de 100 mil casos y 5.200 muertos
El coronavirus provocó más de 171.000 muertos en el mundo desde que apareció en diciembre de 2019, según un balance establecido a las 14:00 GMT de este martes por la Universidad Johns Hopkins en base a fuentes oficiales. En América Latina, los muertos ascendieron a 5.272.
Desde el comienzo de la pandemia, se contabilizaron más de 2.400.000 casos de contagio en 191 países o territorios, mientras que en la región llegan a los 107.854 los infectados.
En América Latina, Brasil sigue siendo el que mayor número de casos confirmados registra con 40.814, seguido por Perú (16.325) y Chile (10.507).
Brasil (40.814 casos – 2.588 muertos)
Brasil registró en las últimas 24 horas 113 nuevos decesos por el COVID-19, hasta alcanzar los 2.588 fallecimientos, mientras los casos confirmados ya llegan a 40.814, informó el Ministerio de Salud, que decidió ampliar hasta los 46 millones el número de test previstos para la población.
La nueva cifra de muertes causadas por el coronavirus supone una escalada de un 4,58 % en las últimas 24 horas.
El Ministerio de Salud informó en un primer momento que el número de fallecidos en el último día era de 383, lo que hubiera supuesto un nueva máxima, pero minutos más tarde corrigió la estadística.
Perú (16.325 casos – 445 muertos)
Perú duplicó los casos de pacientes ingresados con COVID-19 en las unidades de cuidados intensivos (UCI), que han llegado a 385 para 525 camas disponibles a nivel nacional, lo que ha creado una situación grave que fue admitida este lunes por el presidente Martín Vizcarra.
El gobernante reconoció la reducción en la capacidad de atención para los pacientes graves, que se incrementaron en 218 en las últimas horas, y dijo que las autoridades saben “perfectamente” que “estas semanas son las más difíciles de la enfermedad” en el país.
Chile (10.507 casos – 139 muertos)
Las autoridades sanitarias de Chile informaron que durante la última jornada detectaron 419 nuevos contagios por coronavirus, que suman 10.507 casos, y fallecieron 6 personas, con un total de 139 víctimas desde el inicio de la pandemia.
Con más de 10.500 contagiados, Chile es el tercer país de Latinoamérica con más casos positivos detectados, por detrás de Brasil y Perú, según datos de la Universidad Johns Hopkins.
Esto se debe, en parte, a que Chile es el país de la región que lleva a cabo más exámenes de coronavirus por millón de habitantes, con 118.827 tests.
Ecuador (10.128 casos – 507 muertos)
El presidente Lenín Moreno afirmó que Ecuador “enfrenta el momento más crítico de su historia”, por los efectos de la pandemia del COVID-19 y una “economía debilitada” por el “endeudamiento irresponsable y la corrupción galopante” que, a su criterio, se produjo en el gobierno de su antecesor, Rafael Correa (2007-2017).
“Heredamos un país con una deuda que superó los 65.000 millones de dólares” y unas “arcas vacías”, sin “ningún fondo de previsión para contingencias”, se quejó el mandatario.
México (8.772 casos – 712 muertos)
El Gobierno de México anunció este martes la entrada en la fase 3 de la pandemia del coronavirus SARS-CoV-2 marcada por una aceleración de contagios de COVID-19, por lo que formalizará en breves la extensión de las medidas de distanciamiento social hasta el 30 de mayo.
“Hoy queremos dar por iniciada la fase 3 de la epidemia de COVID, recordando que estamos en una fase de ascenso rápido donde se acumulan una gran cantidad de contagios”, informó en conferencia de prensa el subsecretario de Promoción y Prevención de la Salud, Hugo López-Gatell.
Según el reporte más reciente de las autoridades sanitarias, México suma 8.772 casos y 712 fallecidos.
República Dominicana (4.964 casos – 235 muertos)
La República Dominicana suma 235 muertos y 4.964 personas infectadas por el coronavirus SARS-CoV-2 y, según las autoridades, el país se acerca a la “meseta” en la curva de contagios, al cumplirse un mes de que se decretara el toque de queda.
Cuando entró el vigor el toque de queda, el 20 de marzo, el país contabilizaba 2 muertos y 72 infectados, cifra que se ha disparado de manera exponencial en estas semanas, según datos oficiales.
Panamá (4.658 casos – 136 muertos)
Panamá registró 10 muertes más por el COVID-19 que elevan a 136 las defunciones, y sumó 191 nuevos casos, con un total de 4.658 contagios confirmados, dijeron este lunes las autoridades de salud.
En aislamiento domiciliario se encuentran 3.954 pacientes con síntomas leves, de los que 953 están en hoteles que temporalmente funcionan como hospitales, indicaron las autoridades en el recuento diario de datos.
Colombia (3.977 casos – 189 muertos)
El presidente colombiano, Iván Duque, anunció este lunes que la cuarentena para combatir el coronavirus se prolongará hasta el próximo 11 de mayo y que incluirá entre sus excepciones a los sectores de la construcción y manufacturero.
“Hemos tomado la decisión de extender el aislamiento preventivo obligatorio, inicialmente hasta el 11 de mayo, dándole cabida a otros sectores que puedan participar con protocolos y responsabilidad”, dijo sobre la cuarentena que comenzó el pasado 25 de marzo y que ya había sido alargada hasta el 27 de abril.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/5RBSGQ2KXJDRJO6JFF5LCZCGEI.jpg)
Argentina (3.031 casos – 145 muertos)
Argentina alcanzó este lunes los 3.031 positivos por COVID-19 después de que se confirmasen 90 nuevos casos, mientras que los fallecimientos ya son 145 tras producirse 11 más en las últimas 24 horas.
Los nuevos decesos corresponden a tres mujeres de la provincia de Río Negro (sur), un hombre y una mujer de Córdoba (centro), una mujer de la ciudad de Buenos Aires, otra mujer de Chaco (norte) y un hombre de Mendoza (oeste), según el reporte vespertino diario del Ministerio de Salud.
Cuba (1.087 casos – 36 muertos)
Cuba registró este lunes 52 nuevos positivos del COVID-19, que elevan el número de casos a 1.087, y se confirmó la muerte de otras dos personas para un total de 36 fallecidos, según el parte diario del Ministerio de Salud Pública (Minsap).
Los nuevos fallecidos son un hombre de 77 años y una mujer de 72 que ya padecían otras enfermedades crónicas graves, informó el director de Epidemiología del Minsap, Francisco Durán, en su intervención televisiva diaria.
De los 52 nuevos casos, 30 corresponden a la ciudad de La Habana y todos son cubanos a excepción de un ciudadano boliviano.
Costa Rica (662 casos – 6 muertos)
El Gobierno de Costa Rica reportó este lunes solo dos casos nuevos del coronavirus SARS-CoV-2 e informó que el cierre de fronteras a los extranjeros establecido desde mediados de marzo se extenderá al menos hasta el 15 de mayo.
El cierre de fronteras estaba estipulado hasta el 30 de abril y las autoridades decidieron este lunes ampliar la medida al menos hasta el 15 de mayo.
Bolivia (598 casos – 34 muertos)
El coronavirus está presente en todas las regiones de Bolivia, incluida la amazónica de Beni, que se había librado de la enfermedad desde algo más de un mes.
El último reporte del Ministerio de Salud refleja 34 fallecidos y 598 casos de COVID-19 en Bolivia, donde los primeros positivos fueron confirmados el pasado 11 de marzo.
La región amazónica de Beni, fronteriza con Brasil, no había registrado casos confirmados desde entonces, pero el último informe incluye dos positivos, sin fallecidos.
Uruguay (535 casos – 11 muertos)
El Instituto Nacional de Carnes de Uruguay (Inac) expresó este lunes su preocupación por la “grave situación” que atraviesa Europa ante la crisis por el coronavirus y los problemas que esto genera para poder colocar sus productos en ese mercado.
Así lo explicó el presidente del Inac, Fernando Mattos, durante una conferencia de prensa virtual, en la que también participaron autoridades del Ministerio de Ganadería, Agricultura y Pesca y del Ministerio de Desarrollo Social.
En Uruguay, el coronavirus dejó 11 muertos y hay 535 infectados.
Honduras (494 casos – 46 muertos)
Los casos de coronavirus en Honduras aumentaron este lunes a 494, mientras que los decesos se mantienen en 46 por tercer día consecutivo, informó el Sistema Nacional de Gestión de Riesgos (Sinager).
De 131 pruebas PCR hechas hoy por el Laboratorio Nacional de Virología y laboratorios privados, 17 dieron positivo, con las que los contagiados ya suman 494, dijo en cadena nacional de radio y televisión, el portavoz del Sinager, Francis Aguilar.
Guatemala (294 casos – 7 muertos)
El viceministro de Salud guatemalteco Rodolfo Galdámez Orellana fue destituido este lunes y será investigado por las autoridades acusado de corrupción, informaron varias fuentes oficiales.
La salida de Galdámez, confirmada por el Gobierno de Guatemala, se une a la de otro viceministro de Salud que también fue removido del cargo este lunes, Héctor Marroquín Barrios, tras asumir hace un mes.
Venezuela (285 casos – 10 muertos)
Venezuela registra 29 nuevos casos de COVID-19 y suma un fallecido, con lo que sube a 285 el número de contagiados y a 10 el de decesos desde el pasado 13 de marzo, cuando se reportaron los dos primeros infectados, informó este lunes la vicepresidenta ejecutiva, Delcy Rodríguez.
Según la alta funcionaria, en Nueva Esparta (norte) se contabilizan 21 nuevos casos, 7 en Miranda (norte) y uno en Portuguesa (centro).
El Salvador (225 casos – 7 muertos)
El Salvador recibió este lunes un cargamento con 2 millones de tabletas de hidroxicloroquina, medicamento utilizado por las autoridades sanitarias del país para tratar el COVID-19, informó el Ministerio de Salud.
“Con esta adquisición, brindaremos a los pacientes positivos un abordaje adecuado bajo los protocolos de atención necesarios. Nos hemos esforzado en abastecer de medicamentos la red de salud”, señaló la cartera de Salud, sin precisar el país en el que fue adquirido el cargamento ni el monto invertido.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/CVHHY7PJERA67FAA5EMALL3D5Y.jpg)
Jamaica (223 casos – 6 muertos)
El aumento de positivos en Jamaica ha provocado un aumento de la presión sobre el Gobierno para que interrumpa la actividad económica a excepción de los servicios esenciales, tal y como ocurre en otros territorios afectados por el virus.
Medios locales señalan que la presión sobre el Ejecutivo tiene relación directa con un brote del COVID-19 registrado en un centro de atención telefónica en Saint Catherine, distrito del sureste de la isla, donde 32 trabajadores dieron positivo en 24 horas, de lo que fue informado el pasado día 15.
Paraguay (208 casos – 8 muertos)
La Cámara Baja de Paraguay aprobó este lunes el desafuero de dos legisladores imputados por incumplir la cuarentena que rige para contener el COVID-19, entre ellos una diputada que fue a Perú con una senadora que la semana pasada fue expulsada de su escaño por la misma causa.
Sin embargo, la pérdida de investidura no fue planteada en la Cámara de Diputados, que atendiendo a la solicitud de la Justicia votó por el desafuero de Del Pilar Medina, del gobernante Partido Colorado, y de Edgar Medina, del Partido Liberal, el mayor de la oposición.
Haití (57 casos – 3 muertos)
Las exigentes condiciones impuestas por el Ministerio de Relaciones Exteriores de Haití para el regreso de sus ciudadanos bloqueados en países extranjeros como consecuencia del cierre de fronteras para frenar el contagio del coronavirus impiden o complican el retorno de muchos de ellos.
Es el caso de Christianna Exhilomme Cherilus, 69 años, varada en West Palm Beach, Florida (Estados Unidos), que relató a Efe su situación en conversación telefónica.
“No sé qué hacer, estoy atascada. No tengo los medios económicos para cumplir con las condiciones impuestas por el gobierno. No tengo los recursos para seguir viviendo allí. Quiero volver a mi país”, se quejó.
Nicaragua (10 casos – 2 muertos)
Las clases en las escuelas públicas, en la modalidad de primaria y secundaria, así como en las universidades estatales, se reanudaron este lunes después de las largas vacaciones por la Semana Santa, y en medio de la pandemia del coronavirus que se ha cobrado la vida de dos personas en el país.
El asesor presidencial en temas de educación, Salvador Vanegas, dijo a medios oficiales que en los colegios públicos activaron los protocolos del Ministerio de la Salud relacionados con las medidas de prevención ante el COVID-19, entre ellos el lavado de manos.
El Reino Unido reportó 828 nuevas muertes por coronavirus en hospitales y el total del país superó los 17 mil
El número de muertes por COVID-19 registradas en hospitales del Reino Unido aumentó este martes en 823 respecto a ayer, hasta un total de 17.337 fallecidos, informó el Ministerio de Salud.
Las autoridades sanitarias han llevado a cabo 18.206 test en 24 horas y han detectado 4.301 nuevos casos confirmados de la enfermedad, de la que ya han sido infectadas 129.044 personas en el país desde que comenzó la pandemia.
La Oficina Nacional de Estadísticas británica (ONS, en inglés) detalló hoy que 1.043 personas más murieron por COVID-19 en residencias de Inglaterra y Gales en las cuatro semanas previas al 10 de abril, mientras que 466 fallecieron en sus domicilios en ese mismo periodo.
Entre el 3 y el 10 de abril, en Inglaterra y Gales se registró la muerte de 18.516 personas por cualquier causa, 7.996 fallecidos más que la media de los últimos cinco años.
El portavoz oficial del primer ministro británico, Boris Johnson, afirmó que el Gobierno mantiene el objetivo de llegar a 100.000 test diarios este mes, si bien por ahora se están llevando a cabo en torno a 20.000 cada día.
El Ejecutivo continúa además pendiente de un cargamento de 400.000 batas quirúrgicas para proteger a los trabajadores sanitarios del Reino Unido, aunque por el momento el avión militar que se desplazó a Turquía para recoger el material permanece a la espera.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/FK3N32KDF5F37ED5NVYYLL6JIM.jpg)
Ha llegado, en cambio, un envío de 140.000 batas procedentes de Birmania, si bien, según los medios británicos, el Sistema Público de Salud (NHS) está utilizando unas 150.000 de esas batas a diario.
En tanto, el Parlamento británico reanudó este martes sus sesiones con la aprobación de medidas que le permitirán reunirse por videoconferencia al menos hasta el 12 de mayo, mientras duren las restricciones impuestas en el Reino Unido para combatir el coronavirus.
En esa fecha, el Gobierno conservador del primer ministro, Boris Johnson, decidirá si las normas de distanciamiento social introducidas para evitar la propagación del virus se prorrogan o pueden ser eliminadas paulatinamente.
Tanto la Cámara de los Comunes como la de los Lores (no electa), suspendidas desde el pasado 25 de marzo, funcionarán temporalmente a distancia, si bien un número mínimo de parlamentarios podrá acudir a las Casas del Parlamento en Westminster (centro de Londres), respetando la distancia de seguridad.
Algunos diputados se personaron hoy en los Comunes para aprobar una moción con los cambios de funcionamiento y tecnológicos, cuya implementación costará unas 370.000 libras mensuales (420.000 euros), de acuerdo con los datos oficiales difundidos.
Según las nuevas disposiciones, a partir del miércoles el presidente de la cámara baja, Lindsey Hoyle, y unos 50 diputados podrán asistir a las sesiones en persona, mientras que otros 120 parlamentarios podrán intervenir desde sus casas mediante la aplicación Zoom por pantallas instaladas en la sala.
(Con información de EFE)
España reporta un leve aumento de las muertes por virus
Las nuevas muertes atribuidas al coronavirus en España volvieron a subir ligeramente el martes, con 430 fallecidos que elevan a 21.282 el número total de muertos. El lunes se había registrado la cifra más baja en cuatro semanas, 399 decesos en un día.
España reportó casi 4.000 nuevos contagios, hasta un total de 204.178 casos, un aumento intradiario del 2% y en línea con la media de los últimos cuatro días, según datos del Ministerio de Sanidad.
El gobierno estudia cómo reducir una de las cuarentenas más estrictas de Europa a partir del próximo lunes, permitiendo que los niños salgan a la calle por cortos periodos de tiempo. El gobierno de centroizquierda español tenía previsto abordar el martes los detalles de la medida en la reunión semanal del gabinete.
También se esperaba que el 27 de abril comenzara un estudio de 8 semanas para hacer pruebas del virus en 30.000 hogares, lo que permitiría a las autoridades estimar el nivel de inmunización entre la población más allá de hospitales y residencias, donde se han centrado los análisis durante el pico de la pandemia.
El objetivo del control de precios es que los ciudadanos puedan acceder en condiciones “no abusivas” al material que los expertos consideran clave para evitar nuevos contagios, según una orden especial del gobierno.
Por otro lado, las autoridades locales anunciaron la cancelación de las populares Fiestas de San Fermín en Pamplona, que se sumaron a otros festivales europeos cancelados por la pandemia.
El Ayuntamiento de Pamplona, en el norte de España, indicó que este año no se celebraría el festival de nueve días, organizado cada año en julio y que incluye los famosos encierros de toros bravos.
Aunque esperada, la decisión “no deja de producirnos a todos un poso de tristeza”, indicó el alcalde de la ciudad, Enrique Maya, según un comunicado del Ayuntamiento. Maya está infectado con el virus.
Los sanfermines alcanzaron fama internacional tras aparecer en la novela “Fiesta” de Ernest Hemingway de 1926.
Fuente: AP
20 Abril 2020 /
Deborah Birx, coordinadora de la respuesta de la Casa Blanca al coronavirus: “No sabemos cuánto tiempo dura la inmunidad de quienes se curaron”
En diálogo con el programa “Face the Nation”, de la cadena CBS, Birx explicó que, con la excepción del HIV, quienes se curan de enfermedades infecciosas desarrollan anticuerpos que en la mayoría de los casos les confieren inmunidad.
Pero en el caso del Covid-19, indicó, “no podemos saber si es inmunidad por un mes, seis meses o seis años”. No obstante, indicó que la efectivdad de dos tratamientos permitirán acercarse a una respuesta: la de los anticuerpos producidos para las vacunas que se están desarrollando; y el tratamiento conocido como plasma convaleciente, por el cual se realizan transfusiones de plasma de la sangre de personas que se han recuperado de la enfermedad a otros que están batallando contra ella. “Estas son preguntas científicas que tenemos”, graficó Birx.
Los ensayos con plasma convaleciente ya tienen lugar en distintos países del mundo. En Estados Unidos, una coalición de profesionales comenzó el propio a principios de mes. La iniciativa está coordinada por la clínica Mayo, una de las instituciones sanitarias más prestigiosas del mundo, y se está llevando a cabo en más de 100 hospitales del país.
De ser efectivo, agregó, podría evitar que los pacientes desarrollen cuadros graves de la enfermedad. También podría suministrarse a los trabajadores de la salud y quienes se encuentren expuestos constantemente al virus. Pese a haberse comenzado a implementar hace relativamente poco, el tratamiento se ha usado para intentar combatir otras enfermedades, siendo una de ellas la pandemia de gripe española del siglo pasado.
En cuanto a las vacunas, Birx no especificó si en que momento del proceso de desarrollo será posible llegar a la conclusión de esa premisa. Más allá de ello, en este momento hay 70 vacunas contra el coronavirus en desarrollo en todo el mundo, y tres de ellas ya se están probando en ensayos con seres humanos.
La más avanzada en el proceso clínico es una vacuna experimental desarrollada por la empresa CanSino Biologics Inc (que cotiza en la bolsa de Hong Kong) y el Instituto de Biotecnología de Beijing, que ya está en la fase 2.
Las otras dos que están siendo probadas en humanos son tratamientos desarrollados separadamente por las farmacéuticas estadounidenses Moderna Inc. e Inovio Pharmaceuticals Inc.
El coronavirus continúa expandiéndose por el mundo, con nuevos casos de contagios y víctimas fatales, principalmente en Europa y Estados Unidos. Los Gobiernos despliegan medidas más drásticas para intentar frenar el avance de la cepa, que aunque no tiene una alta tasa de mortalidad, presenta dificultades para una temprana detección que ayude a frenar la propagación. Además, la Organización Mundial de la Salud (OMS) ha declarado al coronavirus como una pandemia.
Infobae.-
Los horarios están expresados en GMT:
16.25: El director de la La OMS asegura que no “escondió nada a Estados Unidos” sobre el coronavirus.
16.20: Cuba registró 52 nuevos positivos del Covid-19, que elevan el número de casos a 1.087, y se confirmó la muerte de otras dos personas para un total de 36 fallecidos.
16.10: Hubo 454 muertos por coronavirus en Italia durante las últimas 24 horas: una leve suba con respecto al día previo.
15.50: Nueva York reportó 478 nuevas muertes por coronavirus.
15.40: Donald Trump dijo que es responsabilidad de cada estado ampliar los diagnósticos de coronavirus en la población, pero añadió que el gobierno federal apoyará en la tarea.
15.20: El Reino Unido reportó un descenso en la cantidad de muertes diarias por coronavirus: 449 víctimas fatales en hospitales.
15.00: México, Canadá y EEUU acuerdan extender 30 días más las restricciones a tránsito terrestre en su frontera.
14.40: Chile reportó 419 nuevos contagios y seis muertos. Con este aumento, el total de víctimas fatales llegó a 139 y los contagios a un total de 10.507.
13.40: Angela Merkel pidió no bajar los brazos para combatir la pandemia y añadió que cuanto más transparente sea China sobre el coronavirus, “mejor para todos”.
12.30: Anthony Fauci, epidemiólogo de la Casa Blanca, se dirigió a los manifestantes que están ignorando las restricciones sanitarias y pidiendo que sea destituido por haberlas recomendado. “Esto es algo que afecta desde el punto de vista de la economía, desde el punto de vista de cosas que no tienen nada que ver con el virus”, expresó en el canal ABC. “A menos que reduzcamos el virus, no habrá una reapertura real de la economía. Por lo tanto, si actuamos prematuramente, si creamos una situación que provoque un repunte del virus, eso será contraproducente», añadió.
10.30: Singapur registró una cifra récord de 1.426 casos nuevos de coronavirus, lo que elevó a 7.984 el número total de contagios en el país. La pequeña ciudad estado tenía ya el mayor número de infecciones en el sureste asiático, un drástico aumento respecto a los apenas 200 contagiados el 15 de marzo, cuando parecía tener el brote casi controlado.
10.00: Irán superó los 83.500 contagios por coronavirus tras sumar cerca de 1.300 casos en el último día, mientras que la cifra de fallecidos en la pandemia se sitúa ya por encima de los 5.209.
9.20: España reportó menos de 400 muertes en la última jornada por primera vez en casi un mes. Los contagios aumentaron en 4.266 y superaron los 200 mil.
8:00:Rusia registró en las últimas 24 horas 4.268 casos nuevos de coronavirus, lo que eleva el balance a más de 47.000 personas contagiadas y un total de 405 víctimas mortales.
6:30: La pandemia de coronavirus llegó en Alemania a más de 141.000 personas contagiadas y ha provocado la muerte de más de 4.400.
6:00: El Gobierno de Dinamarca anunció un acuerdo para que puedan volver a abrir sus puertas el lunes peluquerías, dentistas, fisoterapeutas y autoescuelas, en el marco de una relajación de las restricciones frente al coronavirus que ya se tradujo esta semana en la reapertura de centros educativos.
5:40: El régimen de Maduro decretó a partir de este domingo el toque de queda en el estado insular de Nueva Esparta, en el norte del país, después de que apareciera un brote en este archipiélago con 21 casos.
5:30: El Ministerio de Salud de China registró este lunes 12 casos nuevos de coronavirus: cuatro de transmisión local, tres de los cuales han sido localizados en la provincia de Heilongjiang y otro en la región autónoma de Mongolia Interior, además de ocho positivos importados.
4.00: Irán empezó a abrir las autopistas interurbanas y grandes centros comerciales para intentar estimular su economía, lastrada por las sanciones. Es el país con más contagios y muertes de Medio Oriente.
3:20: El presidente de El Salvador, Nayib Bukele, anunció este domingo el levantamiento del cerco sanitario impuesto al municipio de Puerto de La Libertad, en el sur del país, después de que unas imágenes de televisión mostraran a algunos de sus habitantes paseando por las calles del centro.
2.00: Estados Unidos superó la barrera de los 40.000 muertos por coronavirus
00:05: El Fondo de Naciones Unidas para la Infancia (UNICEF) estima que unos cuatro millones de niños se verán abocados a la pobreza en Oriente Próximo y el norte de África debido al coronavirus y ha pedido 93 millones de dólares (86 millones de euros) para ayudar a estos niños.
Trump actuará para aumentar producción de hisopos
El presidente Donald Trump afirma que utilizará su autoridad con base en la Ley de Producción de Defensa para incrementar la fabricación de hisopos utilizados en las pruebas de diagnóstico de coronavirus.
Durante semanas, muchos gobernadores han pedido a la Casa Blanca que invoque sus poderes federales para que la industria privada aumente la producción de suministros médicos mientras los profesionales de la salud luchan para frenar al virus. En general, Trump se ha mostrado renuente a hacerlo.
Pero el mandatario dijo el domingo durante una reunión con la prensa que utilizaría la medida para incrementar la producción de hisopos y que pronto anunciaría que ésta llegaría a 10 millones al mes.
Para recalcar el punto, Trump agitó un hisopo frente a los reporteros. El mandatario también dijo que el vicepresidente Mike Pence sostendría una llamada telefónica con gobernadores el lunes para hablar de las pruebas y enviar una lista de laboratorios en sus estados.
Fuente: AP
19 Abril 2020 /
Reino Unido anunció que la Universidad de Oxford podría tener lista la vacuna contra el coronavirus en agosto
Las pruebas clínicas de una vacuna contra la COVID-19, que empezaron en la universidad inglesa de Oxford, pueden estar completadas en agosto, señaló este sábado un asesor del Gobierno británico sobre el nuevo coronavirus. Esa universidad inició pruebas en humanos el pasado jueves y los expertos confían en saber el mes próximo si esta posible vacuna consigue una fuerte respuesta inmune al virus, señaló hoy a la BBC John Bell, miembro de un comité del Gobierno.
Ese comité está formado por expertos del mundo académico y empresarial, para desarrollar “tan pronto como sea posible” una vacuna contra la COVID-19 e impulsar su producción masiva. “La pregunta es si (esta vacuna) será efectiva”, se preguntó el científico, y resaltó que eso sólo se podrá saber una vez que un “número significativo” de gente reciba la dosis.
“Así que no tendremos señal de eso hasta mayo, pero si las cosas siguen su curso y sí resulta eficaz, entonces creo que es razonable pensar que podríamos completar las pruebas para mediados de agosto”, explicó este experto.
«Si vemos pruebas de una fuerte respuesta inmune a mediados o finales de mayo», entonces todo irá bien, mientras que después se presenta la fase de fabricar miles de millones de dosis, añadió.
Bell habló de esta vacuna tras revelarse de que algunos hospitales podrían quedarse este fin de semana sin equipo protector (EPI) para los sanitarios que atienden enfermos con la COVID-19. Ante las intensas críticas que está recibiendo el Ejecutivo británico, el ministro de Sanidad, Matt Hancock, animó ayer a las empresas a ofrecerse a fabricar equipos de protección individual (EPI), ya que la “alta demanda a nivel mundial” dificulta poder obtener los recursos necesarios.
Semanas atrás, Sarah Gilbert, profesora de vacunología de la Universidad de Oxford, reveló que trabaja en una vacuna contra el coronavirus y, posiblemente, podría estar lista para uso público para el otoño europeo (septiembre). “Eso es casi posible si todo va perfectamente. Tenemos que ir por eso. Nadie puede dar garantías, nadie puede prometer que va a funcionar y nadie puede dar una fecha definitiva, pero tenemos que hacer todo lo que podamos tan rápido como podamos”, dijo la científica en entrevista con el periódico.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ELAYGNUUYFC2ZOXSWXGYFHNGAA.jpg)
Ahora, Bell, aseguró que los tiempos se han recortado en un mes.
“Las vacunas no reciben suficiente inversión. Son la intervención sanitaria más rentable, pero se pasan por alto. Muchos de nosotros hemos estado diciendo durante años que necesitamos más vacunas contra estos patógenos de brotes y que tenemos que ser capaces de movernos más rápido cuando hay una nueva pandemia”, aseguró Gilbert en declaraciones a The Times el 11 de abril pasado.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/BYQLQN472RFNHE3VBRBQJ6QYLE.jpg)
El objetivo es frenar los estragos del coronavirus, que podría convertir al Reino Unido en la nación europea más azotada por la pandemia, al producir 40.000 muertes, según afirmó hoy Anthony Costello, profesor del University College de Londres.
«Esta ola podría provocar 40.000 muertes. Para suprimir la cadena de transmisión, esperamos que el confinamiento y el distanciamiento social estén generando una gran represión de la epidemia. Pero nos enfrentaremos a más olas», señaló el experto durante una comparecencia ante el comité sanitario que evalúa la respuesta del Gobierno al brote.
De acuerdo con Costello, el Reino Unido podría sufrir hasta nueve oleadas más después de que las medidas de confinamiento se relajen, por lo que destacó que es prioritario armarse de más test y Equipos de Protección Individual (EPI). Agregó que la “dura realidad” es que se tardó en hacer “varias cosas”, lo que puede haber llevado al Reino Unido a tener “probablemente la tasa de mortalidad más alta de Europa”.
Es probable que en esta primera oleada de coronavirus se contagie solo entre el 10 y el 15 % de la población, indicó Costello, que estimó que harán falta “otras cinco o seis oleadas antes de llegar al 60 % de infectados”. Este porcentaje sería el que permitiría a la población del Reino Unido -compuesta por unos 66 millones de habitantes- lograr la conocida como “inmunidad de grupo”, es decir, después de que unos 40 millones se infectaran, la ciudadanía contaría con resistencia al virus, lo que dificultaría su propagación.
El número de muertos por coronavirus en hospitales británicos se incrementó a 15.464 tras sumarse otros 888 nuevos fallecimientos en las últimas 24 horas, informaron este sábado las autoridades sanitarias del Reino Unido.
La cifra de nuevos fallecimientos, que no contempla los ocurridos fuera de centros sanitarios, es superior a la de 847 decesos registrados ayer, ya que, según los expertos, el Reino Unido atraviesa actualmente por el pico de la pandemia.
Infobae.-
18 Abril 2020 /
España confirmó 565 nuevas muertes por coronavirus en las últimas 24 horas y ya son más de 20.000 los fallecidos
España superó este sábado los 20.000 fallecidos por la pandemia de coronavirus, con 565 muertos en las últimas 24 horas, veinte menos que los reportados la víspera, anunció el gobierno español.
En su parte diario, el Ministerio de Sanidad informó de un total de 20.043 muertos hasta la fecha. Los casos confirmados ascienden a 191.726 y los curados a 74.662, casi 1.700 más que el viernes. “Estamos muy cerca de la desescalada, pero tenemos que seguir evaluando«, sostuvo Fernando Simón, director del Centro de Coordinación de Alertas y Emergencias.
El Ministerio, de acuerdo a lo que consignó el periódico El País, está actualizando los datos de la serie histórica, después de que el Gobierno español exigiera a las comunidades autónomas homogeneizar la forma en la que informan las cifras.
Por su parte, el alcalde de Madrid, José Luis Martínez-Almeida, sostuvo que en otoño tampoco habría “eventos multitudinarios en España” porque “posiblemente la situación no va a estar controlada totalmente y va a haber una posibilidad de rebrote” del coronavirus.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ZQX4HEHOZZADTHHWYDHV76KW4E.jpg)
En otro orden, también este sábado el gobierno español anunció haber aumentado un 25% las tareas policiales de vigilancia contra la violencia de género, para proteger a mujeres obligadas a convivir con su agresor por el estricto confinamiento derivado del coronavirus.
“La Policía Nacional y la Guardia Civil han llevado a cabo un total de 83.341 acciones de vigilancia y protección sobre víctimas de violencia en los primeros 31 días de vigencia del estado de alarma”, indicó en un comunicado el Ministerio del Interior.
17 Abril 2020 /
El mundo superó los 150.000 muertos por coronavirus
El nuevo coronavirus provocó unos 150.948 muertos en el mundo desde que apareció en diciembre, según un balance establecido elaborado por el centro Johns Hopkins, en base a cifras oficiales.
Desde el comienzo de la epidemia se contabilizaron más de 2.204.511 casos de contagio en 193 países o territorios. La cifra de casos diagnosticados positivos sólo refleja sin embargo una parte de la totalidad de contagios debido a las políticas dispares de los diferentes países para diagnosticar los casos, algunos sólo lo hacen con aquellas personas que necesitan una hospitalización. Las autoridades consideran que hasta ahora, al menos 474.900 personas se curaron de la enfermedad.
La cantidad de muertos en Estados Unidos, que registró su primer deceso vinculado al virus a fines de febrero, asciende a 34.180. El país registró 683.786 contagios. Las autoridades consideran que 56.546 personas sanaron.
España, Italia, Francia, Alemania y Reino Unido, en este orden, se mantienen como los países más afectados por la pandemia en cuanto a número de contagios confirmados y son los únicos donde se ha superado la barrera de los 100.000 casos, detrás de Estados Unidos.
España informó el viernes de 585 muertes más en todo el país, alcanzando los 19.478; así como 5.252 contagios nuevos, hasta 188.068. Las altas médicas fueron 3.502, hasta llegar a 72.963.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/KZLLZOBFDNEQBFZZE4ZKKIECLA.jpg)
Sin embargo, al sumar los casos nuevos, no cuadran ni el total de fallecidos ni el de curados respecto a las cantidades facilitadas el martes, sino que serían distintos (19.310 y 74.797, respectivamente). El Ministerio de Sanidad atribuyó esa divergencia de los “últimos días” a la información notificada por Cataluña, la segunda región española más afectada por la crisis sanitaria, mientras prosiguen las críticas sobre la supuesta falta de homogeneidad y certeza de los datos.
Los muertos en Italia con coronavirus son ya 22.745 al registrarse 575 en las últimas 24 horas, una cifra superior a los 525 del jueves. Pero sigue bajando el ritmo de contagios y las personas hospitalizadas y las ingresadas en cuidados intensivos.
Los casos totales de infectados desde el 21 de febrero, cuando se detectó el coronavirus en Italia, ascienden a 172.434, con 3.493 nuevos (el jueves habían sido 3.786). De ellos, 42.727 ya se han curado (2.563 en las últimas 24 horas, la cifra más alta desde el inicio de la emergencia), según los datos ofrecidos hoy por el jefe de Protección Civil, Angelo Borrelli, en su boletín diario.
Además, las autoridades italianas anunciaron que usarán una aplicación en el móvil para rastrear los casos de coronavirus con el fin de limitar su propagación, la cual empezará a ser probada en pocos días en varias regiones de la península. Domenico Arcuri, comisario especial designado por el gobierno italiano para la lucha contra la COVID-19, firmó el jueves por la noche el decreto que autoriza el uso de la aplicación, llamada “Immuni” y creada por la compañía Bending Spoons de Milán (norte), precisó el gobierno en su página web oficial.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/BGULELYF5REX7OAUAVLQRITPYM.jpg)
La aplicación, creada con el apoyo de un centro de expertos médicos, respeta las normas establecidas por la Unión Europea en materia de privacidad de datos personales, precisa el sitio.
El número de personas fallecidas por coronavirus en Francia llegó a 18.681 este viernes, incluyendo decesos en hospitales y geriátricos, anunció el director general de Sanidad, Jérôme Salomon, es decir 761 personas más en 24 horas.
Por tercer día consecutivo, el número de hospitalizados a causa de la COVID-19 bajó, en 115, y el número de personas en cuidados intensivos disminuyó en 221. “Es un descenso lento pero regular”, destacó el responsable de Sanidad.
Con las medidas de confinamiento “hemos parado claramente esta epidemia”, explicó Salomon. “La primera ola ha sido atenuada decisivamente por todos los franceses, deben ser conscientes de ello”, felicitó. A pesar de ello, “seguimos en un nivel excepcional en términos de enfermos en reanimación”, añadió.
Por su parte, el Ministerio de Sanidad de Reino Unido elevó este viernes a 14.576 el balance provisional de fallecidos por coronavirus, después de añadir 847 muertes más con respecto a los datos del jueves. El número de contagios, por su parte, ronda ya los 108.700.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ICHELDJSOJAVPNIR2UGBFYTP34.jpg)
El ministro de Sanidad, Matt Hancock, admitió que, al ritmo actual, Reino Unido podría llegar a tener “una de las mayores tasas de fallecidos de Europa”, si bien ha defendido las medidas de contención adoptadas en las últimas semanas, que confía resulten en una “gran contención de la epidemia”, al menos por el momento.
Alemania es el quinto país del mundo en número de contagios tras EEUU, España, Italia y Francia. Según el Instituto Robert Koch (RKI, por sus siglas en inglés), competente en la materia en el país, la cifra de infecciones es ahora de 137.700, de los cuales 72.600 son pacientes ya recuperados. El número de víctimas mortales se sitúa en 4.052.
China continental (sin contar Hong Kong y Macao), donde la epidemia estalló a finales de diciembre, tiene un total de 82.367 personas contagiadas, de las que 4.632 murieron (luego del anuncio de las autoridades de Wuhan de revisar su balance agregando 1.290 casos más al registro inicial de fallecidos) y 77.892 sanaron totalmente. En las últimas 24 horas se han registrado 26 nuevos casos.
Al menos 4.500 millones de personas en 110 países o territorios del mundo están obligadas o incitadas a confinarse en sus casas para luchar contra la COVID-19, según un recuento realizado el viernes a partir de una base de datos de la AFP.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/E7G6CWGQQ5DNNBNAUK463ZQP3Q.jpg)
Esta cifra representa a cerca de seis humanos de cada diez de la población mundial, que la ONU estima en 7.790 millones de personas en 2020.
La provincia china de Hubei y su capital, Wuhan, origen de la epidemia, fueron las primeras en confinarse, a finales de enero. Y mientras esos territorios van recuperando su vida normal de forma progresiva tras dos meses y medio de aislamiento, las mismas medidas de confinamiento que aplicaron se extendieron por el mundo en las últimas semanas, de forma rápidamente progresiva.
Más de 500 millones de personas se veían afectadas por este tipo de restricciones el 18 de marzo, más de 1.000 millones el 23, más de 2.000 millones un día después y más de 3.000 millones el 25 de marzo.
Este viernes, son al menos 4.500 millones de personas las que deben permanecer en sus casas. La mayoría -al menos 2.930 millones de habitantes de 66 países y territorios- estaban obligados a hacerlo.
Con información de AFP, EFE, EuropaPress
Mil muertos en tres días y más de 80 mil casos: así avanza el coronavirus en América Latina, país por país
El coronavirus provocó más de 146.000 muertos en el mundo desde que apareció en diciembre de 2019, según un balance establecido a las 14:00 GMT de este viernes por la Universidad Johns Hopkins en base a fuentes oficiales. En América Latina, los muertos ascendieron a 3.947.
Desde el comienzo de la pandemia, se contabilizaron más de 2.100.000 casos de contagio en 191 países o territorios, mientras que en la región llegan a los 84.286 los infectados.
En América Latina, Brasil sigue siendo el que mayor número de casos confirmados registra con 30.891, seguido por Perú (12.491) y Chile (8.807).
Brasil (30.891 casos – 1.952 muertos)
El Gobierno del estado nororiental brasileño de Pernambuco, que administra territorialmente el archipiélago de Fernando de Noronha, el más importante y turístico de Brasil, decretó la cuarentena obligatoria en las 21 islas como medida para combatir el coronavirus SARS-CoV-2, causante de la enfermedad del COVID-19.
Entre el 20 y el 30 de abril, según la disposición de las autoridades regionales, los poco más de 3.500 residentes del archipiélago solo podrán salir de sus residencias para abastecerse con víveres y alimentos, comprar remedios y recibir atención médica, de acuerdo con un decreto regional.
Perú (12.491 casos – 274 muertos)
Las autoridades de Perú reportaron este jueves el primer día en que se presentaron más personas recuperadas que infectadas con COVID-19, una enfermedad que hasta el momento llega a 12.491 casos y ha causado 274 muertos en el país.
El presidente Martín Vizcarra y el Ministerio de Salud (Minsa) informaron que 3.012 personas fueron dadas de alta en las últimas 24 horas, mientras que los nuevos casos fueron tan solo 1.016.
Este jueves también se conoció el segundo caso de un bebé con la enfermedad, así como la recuperación de un anciano de 90 años, que Vizcarra consideró “un símbolo de esperanza” para su país.
Chile (8.807 casos – 105 muertos)
El Ministerio de Salud de Chile anunció que el próximo lunes comenzarán a repartir el llamado “carné COVID”, que permitirá identificar a las personas que hayan superado el virus o estén inmunizados.
“Vamos a iniciar la entrega del carné COVID, un instrumento que identifica a las personas que con altísima probabilidad ya tuvieron la infección por coronavirus y son inmunes a reinfectarse y también no son capaces de transmitir esta enfermedad a otros”, dijo en su rueda de prensa diaria el ministro de Salud de Chile, Jaime Mañalich.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/F4T2ZQGBQ5AETBV4FJRX2JX3VE.jpg)
Ecuador (8.225 casos – 403 muertos)
La situación sanitaria en la provincia de Guayas, epicentro de la pandemia del coronavirus en Ecuador, puede ser mucho peor de lo descrito hasta ahora por las autoridades, tras confirmarse un desfase de 5.700 fallecimientos durante la primera quincena de abril.
“En las cifras que hemos logrado cruzar con el trabajo, con el Ministerio de Gobierno y con el Registro Civil, tenemos aproximadamente 6.703 fallecidos reportados en estos 15 días de abril en la provincia del Guayas”, dijo el jefe de la Fuerza de Tarea Conjunta (FTC) en esa zona, Jorge Wated, en una rueda de prensa virtual.
Teniendo en cuenta que el “promedio usual mensual (en Guayas) es de aproximadamente 2.000 personas”, el desfase a estas alturas sería de unos 5.700 muertos por encima de lo habitual, lo que el alto funcionario atribuyó a “diferentes causas”: “COVID, presunto COVID y muertes naturales”.
México (6.297 casos – 486 muertos)
El gobierno de México hizo este viernes un llamado a médicos generales y especialistas, mayores de 60 años, a que se sumen al sistema de salud mexicano en hospitales que no atiendan a pacientes con coronavirus para así paliar la carencia de galenos en hospitales públicos.
“Debemos estar completos ante incremento de casos (de coronavirus)”, detalló el presidente mexicano, Andrés Manuel López Obrador, durante su conferencia mañanera.
Explicó que esto responde a un plan de prevención debido a que, de acuerdo a las proyecciones de especialistas, será en los primeros días del mes de mayo cuando se crezca el número de hospitalizados e ingresados en terapia intensiva “y se van a requerir más médicos para atenderlos”.
Panamá (4.016 casos – 109 muertos)
Panamá sumó seis muertes más por COVID-19 y 265 nuevos casos, para llegar a 109 defunciones y a un acumulado de 4.016 contagios confirmados de la enfermedad, dijeron las autoridades de salud panameñas.
Un total de 326 enfermos se encuentran hospitalizados, de los que 227 están en sala y 99 en las unidades de cuidados intensivos (UCI), mientras que 3.483 están en aislamiento domiciliario.
Pacientes recuperados que han pasado por pruebas de laboratorio se contabilizan 98, y 1.809 que se han restablecidos clínicamente tras cumplir la cuarentena y no tener ya síntomas.
República Dominicana (3.755 casos – 196 muertos)
El Gobierno de la República Dominicana impuso el uso obligatorio de mascarilla en espacios públicos y lugares de trabajo a partir de este jueves para hacer frente a la expansión del coronavirus.
El ministro de Salud Pública, Rafael Sánchez Cárdenas, pidió a la población que respete esta directiva, pero no aclaró si se plantea imponer algún tipo de sanción a quien incumpla la orden.
“Ahora que estamos dictando de manera obligatoria (al) salir a la calle y en los lugares de trabajo el uso de mascarillas. Que por favor se use, se respete el uso de mascarillas en estos desplazamientos hasta tanto se tomen medidas más restrictivas en esa dirección”, dijo el ministro en una rueda de prensa virtual.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/G2GM5OELVZHOVGZG2N4S76KJYY.jpg)
Colombia (3.233 casos – 144 muertos)
El Ministerio de Salud de Colombia informó de 128 casos nuevos de COVID-19 que ampliaron la cifra de contagiados a 3.233, mientras que 13 personas fallecieron, lo que elevó a 144 los muertos por la enfermedad en el país.
Sobre las nuevas víctimas mortales, las autoridades detallaron que cinco vivían en Bogotá y cinco en el Valle del Cauca (dos en Cali, dos en Palmira y uno en Buenaventura). Las otras tres fallecieron en Pereira (Risaralda), Villavicencio (Meta) y Tumaco, ciudad del departamento de Nariño, fronterizo con Ecuador.
Argentina (2.669 casos – 124 muertos)
El Ministerio de Salud registró este jueves 10 nuevas muertes por coronavirus y 89 contagios en las últimas 24 horas, y este viernes se agregaron dos más. Así, el total de infectados en todo el país asciende a 2.669 y las víctimas fatales suman 124.
Del total de los casos, el 31,8% son importados, el 35,8% son contactos estrechos de casos confirmados, el 16,8% son casos de circulación comunitaria y el resto se encuentra en investigación epidemiológica.
Cuba (862 casos – 27 muertos)
Tres nuevos fallecidos por COVID-19 en Cuba elevan a 27 las muertes relacionadas con el nuevo virus hasta este jueves, mientras otras 48 personas fueron confirmadas como portadoras para un acumulado de 862 casos en el país, informó el Ministerio de Salud Pública (Minsap).
Los nuevos decesos corresponden a dos hombres cubanos de 84 y 58 años y una mujer de 73. Todos fallecieron en la víspera y padecían ya enfermedades crónicas o graves, según explicó el director de Epidemiología del Minsap, Francisco Durán, en el parte diario televisado.
Costa Rica (642 casos – 4 muertos)
Costa Rica acumula 642 casos positivos de coronavirus COVID-19, lo que supone 16 casos más en las últimas 24 horas, y anunció que invertirá 1,4 millones de dólares para financiar proyectos de innovación y transferencia de tecnología para enfrentar la emergencia sanitaria.
El ministro de Salud, Daniel Salas, reveló en conferencia de prensa virtual que los contagiados son 308 mujeres y 334 hombres con edades entre 1 y 87 años. En la actualidad hay 16 pacientes hospitalizados, de los cuales 11 se ubican en unidades de cuidados intensivos.
Uruguay (502 casos – 9 muertos)
Uruguay culminó su último “corredor humanitario” con el viaje a Estados Unidos de los 14 pasajeros que quedaban en el buque Greg Mortimer, afectado por COVID-19 y anclado a 20 kilómetros del puerto de Montevideo, y de una británica internada en un hospital montevideano.
De esta manera termina un operativo que tuvo su primera fase el pasado viernes, cuando 112 cruceristas australianos y neozelandeses fueron evacuados y llevados en un vuelo médico a Australia como parte de un dispositivo que arrancó por la tarde y no finalizó hasta la madrugada.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/JNFWPPP63ZHBRICVMCIBH7GLHQ.jpg)
Bolivia (465 casos – 31 muertos)
Bolivia recurrirá a organismos internacionales como el Banco Mundial (BM) y el Fondo Monetario Internacional (FMI) para cubrir la emisión de distintos bonos sociales destinados a contener las emergencias por el COVID-19.
«Una buena parte de los bonos se está negociando con el Banco Mundial”, mientras que “se están solicitando 320 millones de dólares al Fondo Monetario Internacional, sin condicionamiento de ningún tipo”, dijo este jueves el ministro interino de Economía de Bolivia, José Luis Parada, en una rueda de prensa en La Paz.
Honduras (442 casos – 41 muertos)
El coronavirus ha dejado hasta este jueves en Honduras al menos 41 muertos y 442 contagiados, informó el Sistema Nacional de Gestión de Riesgos (Sinager) en cadena nacional de radio y televisión.
El organismo estatal registró el jueves seis nuevos decesos por el COVID-19, además de otros 16 positivos de 66 pruebas hechas por el Laboratorio Nacional de Virología.
Guatemala (214 casos – 7 muertos)
Un hombre de 39 años, primer y único caso de transmisión comunitaria del coronavirus SARS-CoV-2 en Guatemala, murió este jueves a causa de la enfermedad, que ya ha provocado el fallecimiento de otras seis personas.
El secretario de Comunicación del Gobierno guatemalteco, Carlos Sandoval, confirmó el deceso del hombre en cadena nacional y detalló que en las últimas 24 horas el país contabilizó 18 nuevos contagios para sumar 214 en total.
Venezuela (204 casos – 9 muertos)
El presidente interino venezolano Juan Guaidó anunció este jueves que entregará una bonificación de 100 dólares mensuales a todos los trabajadores de los hospitales públicos que atienden la pandemia por COVID-19 en el país y adelantó que estos recursos se manejarán al margen del régimen de Nicolás Maduro.
“Durante tres meses de la pandemia, daremos un apoyo directo a nuestros médicos, enfermeras y trabajadores de los hospitales de 100 dólares mensuales para proteger y salvar vidas”, anunció el opositor.
Paraguay (199 casos – 8 muertos)
El presidente de Paraguay, Mario Abdo Benítez, anunció este viernes una extensión de las medidas de “aislamiento total” por una semana más, hasta el 26 de abril, como freno a una expansión del COVID-19 en el país sudamericano, que registra ocho muertes y 199 casos confirmados.
El mandatario indicó que la cuarentena, que en principio finalizaba este domingo, se mantiene “con las mismas condiciones”, lo que implica restricciones a la circulación de personas y vehículos durante las 24 horas del día, salvo para las actividades indispensables.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/A7AVQA7YEVGJVK3QQEKCIVI65U.jpg)
El Salvador (177 casos – 7 muertos)
Un menor de 4 años ha fallecido este jueves en El Salvador a causa del coronavirus SARS-CoV-2 (causante de la enfermedad de la COVID-19), la víctima más joven hasta ahora en este país centroamericano. El presidente salvadoreño, Nayib Bukele, informó de que el menor es un niño que falleció la noche de este jueves.
“Es la víctima más joven que registra nuestro país”, dijo Bukele y añadió que “sus padres están en cuartos de cuido, como nexos epidemiológicos, esperando los días de incubación, para saber si son positivos también”.
Jamaica (143 casos – 5 muertos)
El primer ministro de Jamaica, Andrew Holness, pidió una investigación sobre un brote del COVID-19 registrado en un centro de atención telefónica en Saint Catherine, distrito del sureste de la isla, donde 32 trabajadores dieron positivo en 24 horas.
Holness anunció este miércoles que, además de la investigación, a cargo de las autoridades sanitarias, la Policía podrá presentar cargos si se considera que fue cometido algún delito por parte de los gestores de esa empresa, donde trabajan cerca de 800 empleados.
Haití (43 casos – 3 muertos)
Las autoridades de salud de Haití informaron que tres personas murieron a causa del coronavirus COVID-19 en el país. El Ministerio de Salud Pública y de la Población indicó que se han registrado 43 casos positivos.
Nicaragua (9 casos – 1 muerto)
El presidente de Nicaragua, Daniel Ortega, reapareció este miércoles en televisión, tras 34 días sin dar la cara en público en medio la pandemia por el coronavirus, y defendió la estrategia que ha adoptado su Gobierno y que, según dijo, le ha permitido contener el COVID-19 en nueve casos, con solo un fallecido.
Durante su discurso, Ortega defendió la decisión de su Gobierno de no decretar ningún tipo de emergencia por la pandemia, no suspender las clases ni restringir la entrada o movilidad en su territorio a ningún viajero, porque “si el país deja de trabajar, el país se muere, el pueblo se muere, se extingue”.
Infobae.-
Coronavirus en EEUU: el total de muertes ascendió a más de 33.000
Estados Unidos ha alcanzado este jueves más de 33.000 muertos por el coronavirus, según el recuento de la Universidad Johns Hopkins.
Según esa fuente consultada a las 00H30 GMT, el país sufrió 4.491 muertes más en 24 horas. Se trata, con diferencia, del mayor balance diario de fallecidos, aunque es muy probable que esa cifra incluya muertes “probablemente vinculadas” a la COVID-19 pero que no habían sido contabilizadas como tales.
Estados Unidos es el país con el mayor número de fallecidos por coronavirus registrados, por delante de Italia (22.170 muertos), España (19.315) y Francia (17.941).
El país norteamericano registra cerca de 667.800 casos de COVID-19.
Por otra parte, Donald Trump, aseguró este jueves que el país, bajo fuertes restricciones por la pandemia de coronavirus, comenzará a reabrirse por etapas a través de una serie de pautas emitidas por la Casa Blanca y dirigidas a los distintos gobernadores.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/KR7BNUKVCVB6ZJX6DERW64MX4Q.jpg)
“Hemos hecho grandes progresos, nuestra estrategia para mitigar los efectos del virus ha salvado cientos de miles de vidas. La curva se ha aplanado y hemos pasado el pico en algunos lugares”, comenzó diciendo el mandatario en su conferencia diaria de prensa sobre el avance de la pandemia. “Estamos en proceso de ganar y experimentaremos menos muertes que en las proyecciones más optimistas”, agregó.
“Los Estados Unidos han logrado una tasa de mortalidad más baja que cualquier otro lugar, y estamos en condiciones de dar el próximo paso. Vamos a reabrir el país”, dijo Trump.
“La cuarentena no es una solución a largo plazo, necesitamos una economía en funcionamiento y eso es lo que va a pasar”, señaló, para agregar luego que la Casa Blanca emitirá una serie de pautas para permitir que algunos gobernadores puedan reabrir sus estados.
“No todos abrirán al mismo tiempo, algunos estados abrirán antes que otros. Pero ahora que hemos pasado el pico en algunos casos, podemos empezar a vivir de nuevo”, enfatizó.
Las pautas federales recomiendan a los estados documentar una “trayectoria descendente” en casos de coronavirus y enfermedades similares a la gripeantes de relajar las órdenes de quedarse en casa.
Con información de AFP
China sumó 1.300 muertos más a su balance del coronavirus
El saldo de muertos por la COVID-19 en China ha aumentado considerablemente este viernes, cuando en la ciudad de Wuhan, donde apareció el coronavirus a finales de 2019, registró un alza en las cifras, con 1.290 nuevas muertos.
Este nuevo recuento eleva el número de muertos registrados en el país más poblado del mundo a 4.632.
En un comunicado difundido en las redes sociales, la ciudad de 11 millones de habitantes, que fue puesta en cuarentena desde finales de enero, explica que en el apogeo de la epidemia, algunos pacientes murieron en casa porque no podían ser atendidos en hospitales.
Por eso -dicen- no fueron contabilizados en las estadísticas oficiales, que sólo tienen en cuenta a los fallecidos en los hospitales.
Estas nuevas estadísticas suben un 50% el balance en Wuhan, que queda en 3.869 muertos.
El total de contagios en Wuhan también se ha revisado al alza (+325) hasta 50.333 casos en la ciudad, situada en el centro del país. Para China en su conjunto se superan los 80.000.
Pekín afirma haber frenado la epidemia pero, en el extranjero, muchas voces ponen en duda el saldo oficial publicado por las autoridades chinas.
El presidente francés Emmanuel Macron estimó el jueves que había zonas grises en la gestión de la epidemia por parte de China, declarando al Financial Times que había “claramente cosas que han sucedido que no sabemos”.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/UOIHTX3O3NGGXFK23ZJ45A3M5M.jpg)
El jefe de Estado también fue consultado acerca del contraste entre la naturaleza de los gobiernos de las democracias a las que usualmente se las refiere como “occidentales” y el carácter autoritario de la administración de Xi Jinping, y la posibilidad de que el segundo se valiera de estas características para imponer medidas draconianas que ayudaran a mitigar el impacto del virus.
A ello, respondió: “No caigamos en esa especie de inocencia de afirmar actuaron mucho mejor a la hora de manejar esta situación No lo sabemos. Y claramente pasaron cosas que desconocemos”, afirmó el jefe de Estado en entrevista con el diario Financial Times, sumándose así a las críticas del Reino Unido y Estados Unidos sobre China.
Todo indica que, China sigue en el eje de la polémica por su manejo de la epidemia del coronavirus. Este jueves, el Reino Unido y Francia cuestionaron la transparencia de la información aportada por Beijing desde el inicio del brote.
Londres advirtió que el gigante asiático deberá responder “preguntas difíciles” tras la crisis sobre la propagación del coronavirus, y aseguró que la cooperación con Beijing no podrá continuar “como si nada hubiera pasado”.
“Tenemos que examinar todos los aspectos, y de una manera equilibrada, pero no hay duda que todo no puede continuar como si no hubiera pasado nada, y tendremos que plantear preguntas difíciles sobre la aparición del virus, y sobre porqué no pudo ser parado antes”, declaró el ministro de Relaciones Exteriores británico, Dominic Raab, en rueda de prensa tras una reunión telemática del G7.
Infobae,-
México extiende aislamiento por COVID-19 hasta el 30 de mayo
México prorrogó el jueves hasta el 30 de mayo las medidas de aislamiento social por el coronavirus y anunció que se limitaría la movilidad entre las áreas más afectadas y las que lo están menos.
El país inició así una serie de medidas que buscan atender las distintas necesidades de cada región, ya que en algunos lugares como la Ciudad de México hay más de 1.600 casos y las recomendaciones deben ser severas, mientras que en muchos municipios rurales no hay ninguno.
El presidente Andrés Manuel López Obrador pidió a las autoridades de las localidades no afectadas por la pandemia “que nos ayuden a establecer cordones sanitarios” para evitar los contagios, como ya han hecho algunos municipios.
El grueso de la población mexicana está en zonas afectadas. El gobierno no aclaró en qué consistirán las medidas para “segmentar la movilidad en el territorio nacional” ni los “mecanismos de contención geográfica”.
Hugo López-Gatell, subsecretario y vocero del gobierno para la pandemia, dijo que según las últimas previsiones el intervalo de fechas posibles para el pico máximo de ésta se situará entre el 8 y el 10 de mayo.
Por la noche el subsecretario reportó casi 6.300 casos y al menos 485 muertos, pero estimó que, debido al sistema de vigilancia epidemiológico que utiliza México, los casos reales podrían ser casi 56.000. Hasta el momento el país ha aplicado más de 32.800 pruebas de detección del virus.
En el plano económico, López Obrador anunció un millón de nuevos créditos de poco más de 1.000 dólares para las pequeñas empresas que tienen trabajadores inscritos en el Seguro Social y no los despidieron ni redujeron sus salarios.
Para conseguir más recursos, el gobierno está dispuesto a acudir a la vía administrativa, e incluso penal, para que 15 grandes compañías que deben al fisco más de 2.000 millones de dólares paguen sus deudas. Hasta ahora, agregó el mandatario, se ha conseguido negociar con algunas y se ha comprometido el pago de más de 600 millones de dólares.
Por su parte, el gobierno colombiano comenzó a distribuir elementos de bioseguridad al personal sanitario que atiende a los pacientes con coronavirus. Se trata de más de 19 millones de implementos como tapabocas, batas y alcohol para los 690.000 trabajadores de la salud de los 32 departamentos del país.
Durante la tarde, el ministro de Salud, Fernando Ruz, anunció que la cuarentena prevista hasta el 27 de abril se prolongaría a una fecha aún por definir.
En Colombia hay 3.233 contagiados y 144 fallecidos, entre ellos cuatro médicos.
Chile, con 8.807 infectados y 105 muertos, endurecerá las penas para quienes no cumplan las restricciones sanitarias, anunció el presidente Sebastián Piñera, quien enviará un proyecto de ley en ese sentido para su aprobación en el Congreso.
Hasta ahora los infractores enfrentan multas que van desde los 3.000 a los 58.000 dólares y penas de cárcel que oscilan entre los 61 y 541 días. Piñera anticipó que entre las nuevas sanciones estará la obligación de prestar servicios comunitarios.
Además adelantó medidas de protección para unas 15.000 personas que viven en la calle, y promulgó una ley que permitirá cambiar la condena de cárcel por arresto domiciliario total de unos 1.700 presos comunes de baja peligrosidad para frenar los contagios en los presidios, donde hay más de medio centenar de infectados entre reos y guardias.
En Bolivia, el gobierno habilitó el hotel Radisson, el más grande de La Paz, para tratar a 640 personas con “casos leves o sospechosos” de coronavirus, dijo la presidenta interina Jeanine Áñez. El costo del tratamiento será pagado por el Estado y por el gobierno municipal, precisó el alcalde de La Paz, Luis Revilla. Es el hotel más grande habilitado hasta ahora para que sea centro médico con el fin de atender la emergencia sanitaria mientras la curva de contagios va en ascenso.
Por la noche se dijo que el gobierno busca financiamiento para enfrentar la crisis, por lo que se dialoga con el Fondo Monetario Internacional, el Banco Mundial, el Banco de Desarrollo de América Latina y Fonplata. No se especificó cuánto se solicita, pero el país ya tiene un endeudamiento equivalente al 28% del producto interno bruto.
Añez sacó un paquete de apoyo a las familias que se prevé llegue a 11 millones de bolivianos, casi el total de la población del país, tras una cuarentena total que inició el 22 de marzo y se extenderá hasta fines de abril. Además anunció préstamos a las empresas y un fondo con el objetivo que no aumente el desempleo.
En el país hay 439 casos y 31 fallecidos.
En la localidad cocalera de Villa Tunari, en el centro de Bolivia, se rompió la cuarentena después que sus pobladores hicieron una vigilia y luego expulsaron a unos 100 policías que habían retornado al lugar el miércoles después de cinco meses de que se suspendieron sus funciones.
Según imágenes de la televisora estatal Bolivia TV, los pobladores acompañaron al contingente policial para que abandonaran el lugar.
Los uniformados dejaron sus funciones en noviembre después de la convulsión política y social por las fallidas elecciones que provocó la renuncia del expresidente Evo Morales, quien aún es líder de los cocaleros de la localidad.
En Venezuela, la cifra de casos confirmados se elevó a 195, con nueve muertos.
Por su parte, la ministra de Gobierno de Ecuador, María Paula Romo, dijo que en el país hay 403 fallecidos a causa del COVID-19 y 8.225 contagiados. La provincia de Guayas sigue siendo el epicentro de la pandemia con 5.754 casos.
En El Salvador, la Asamblea Legislativa aprobó una prórroga de quince días al estado de emergencia nacional, lo que permite al gobierno realizar compras directas y limitar la circulación de las personas en lugares afectados o en riesgo, y faculta al Ministerio de Salud para poner en cuarentena a personas contagiadas o sospechosas de tener la enfermedad.
El presidente, Nayib Bukele, reportó la primera muerte de un menor, un niño de cuatro años, por el coronavirus. “Es la víctima más joven que registra el país. Sus padres están en cuartos de cuido, como nexos epidemiológicos, esperando los días de incubación para saber si son positivos también. Mi más sentido pésame”, agregó.
En El Salvador hay 164 contagios y siete muertes.
Panamá reportó 265 nuevos casos, el aumento más alto de contagiados en un día y que probablemente se debe a que se están realizando más pruebas a la población.
El total de casos asciende a 3.808, y además hay 109 fallecidos y 98 recuperados.
El presidente Laurentino Cortizo visitó el jueves el hospital modular que está casi listo para atender casos graves y que en un principio tendrá 100 camas de capacidad. La construcción del hospital comenzó poco después que se conocieran los primeros casos en el país.
En la región hay más de 76.000 infectados y 3.400 muertos.
El coronavirus ha infectado a más de dos millones de personas y causado la muerte a más de 142.100 en todo el mundo, según el Centro de Ciencias e Ingeniería de Sistemas de la Universidad Johns Hopkins, que basa sus datos en los informes de los gobiernos y las autoridades de salud de cada país.
En la mayoría de la gente este virus provoca síntomas leves o moderados que desaparecen en dos a tres semanas. Pero en algunas personas, sobre todo los adultos mayores y quienes padecen trastornos de salud subyacentes, puede causar enfermedades más graves e incluso la muerte.
Fuente: AP
16 Abril 2020 /
Posible ACV y convulsiones: un informe científico advierte sobre los nuevos síntomas que puede provocar el coronavirus
Un estudio publicado en Journal of the American Medical Association (JAMA), la revista de la Asociación Médica de los Estados Unidos cuya primera emisión data de 1883, advirtió sobre nuevos síntomas o signos que provoca el coronavirus Sars-CoV-2 que produce la enfermedad COVID-19. El informe, elaborado por profesionales de la salud de Wuhan, China -epicentro del brote epidémico- alerta sobre las consecuencias neurológicas que podrían derivar en algunos pacientes que contraen el mal. La información fue apoyada por médicos del Mount Sinai Health Systema de Nueva York, una de las ciudades más golpeadas por la pandemia.
“En una serie de casos de 214 pacientes con enfermedad por coronavirus 2019, se observaron síntomas neurológicos en el 36.4% de los pacientes y fueron más comunes en pacientes con infección grave (45.5%) según su estado respiratorio, que incluyó eventos cerebrovasculares agudos, alteración de la conciencia y lesiones musculares”, señala el paper firmado por Ling Mao, Huijuan Jin y Mengdie Wang, entre otros 10 médicos más. Esto significa que “la manifestación de síntomas neurológicos se da en una notable proporción de pacientes”.
Los casos descritos fueron recolectados entre el 16 de enero y el 19 de febrero en tres departamentos médicos diferentes del Union Hospital de la Universidad de Ciencias de Huazhong de Wuhan. “El estudio incluyó a 214 pacientes hospitalizados consecutivos con diagnóstico confirmado por laboratorio de infección por coronavirus 2 del síndrome respiratorio agudo severo”, indica JAMA.
“Los datos clínicos se extrajeron de los registros médicos electrónicos, y los datos de todos los síntomas neurológicos fueron verificados por dos neurólogos entrenados. Las manifestaciones neurológicas se clasificaron en 3 categorías: manifestaciones del sistema nervioso central (mareos, dolor de cabeza, alteración de la conciencia, enfermedad cerebrovascular aguda, ataxia y convulsiones), manifestaciones del sistema nervioso periférico (alteraciones del gusto, del olfato, de la visión y dolor nervioso) y esquelético. manifestaciones de lesiones musculares”, manifestó el escrito.
Algunas de ellas confirman lo que ya se conocía sobre algunos de los raros síntomas que puede presentar un paciente de esta enfermedad, como la pérdida de los sentidos del gusto, el olfato y hasta la vista. Sin embargo, aquellas que guardan relación con el sistema neuronal son novedosas para los especialistas.
“De 214 pacientes (edad promedio 52.7 años;) con COVID-19, 126 pacientes (58.9%) tenían infección no severa y 88 pacientes (41.1%) tenían infección severa de acuerdo con su estado respiratorio En general, 78 pacientes (36,4%) tuvieron manifestaciones neurológicas. En comparación con los pacientes con infección no grave, los pacientes con infección grave eran mayores, tenían más trastornos subyacentes, especialmente hipertensión, y mostraban menos síntomas típicos de COVID-19, como fiebre y tos. Los pacientes con infección más grave tenían manifestaciones neurológicas, como enfermedades cerebrovasculares agudas, alteración de la conciencia y lesión del músculo esquelético”, indica el estudio preliminar publicado en JAMA.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/YOTWHLLIJVEPTASWPKGSBWBEYU.jpg)
Los médicos que elaboraron el informe recomendaron además que ante primeros síntomas de manifestaciones neurológicas de cualquier paciente que no se sepa que tiene COVID-19 se apliquen los recaudos necesarios como si sí hubiera contraído la enfermedad nacida supuestamente en un mercado de animales vivos en Wuhan. “Durante el período epidémico, cuando se atiende a pacientes con manifestaciones neurológicas, los médicos deben sospechar la infección por coronavirus como diagnóstico diferencial para evitar un diagnóstico tardío o un diagnóstico erróneo y perder la oportunidad de tratar y prevenir una mayor transmisión”, aconsejaron.
El coronavirus continúa expandiéndose por el mundo, con nuevos casos de contagios y víctimas fatales, principalmente en Europa y Estados Unidos. Los Gobiernos despliegan medidas más drásticas para intentar frenar el avance de la cepa, que aunque no tiene una alta tasa de mortalidad, presenta dificultades para una temprana detección que ayude a frenar la propagación. Además, la Organización Mundial de la Salud (OMS) ha declarado al coronavirus como una pandemia.
Infobae.-
Los horarios están expresados en GMT:
16.05: El gobierno de Reino Unido anunció que extiende la cuarentena por otras tres semanas.
15.30: Vladimir Putin aplazó el desfile del 75º aniversario de la victoria de 1945 ante los nazis, programado a realizarse el 9 de mayo en Rusia.
14.50: Chile reportó 11 nuevas muertes y 534 contagios. El total llegó a 105 víctimas fatales y 8.807 casos.
14.20: Estados Unidos superó los 30 mil muertos por coronavirus, según el balance actualizado por la Universidad Johns Hopkins.
13.50: Reino Unido reportó 861 nuevas víctimas fatales en hospitales y el total de contagios superó los 100 mil.
13.45: Coronavirus en México: pronostican el fin de la epidemia para el 25 de junio. El subsecretario de Salud, Hugo López-Gatell, presentó proyecciones del comportamiento de la pandemia en el país.
13.40: México amplió por un mes, hasta el próximo 30 de mayo, la suspensión de clases y actividades laborales no esenciales en las zonas con mayor propagación del nuevo coronavirus.
13.30: El secretario de Salud de Rio de Janeiro, Edmar Santos, confirmó que dio positivo por coronavirus, aunque aclaró que no sufre síntomas.
12.25: Se registraron 5,2 millones pedidos de subsidios por desempleo en EEUU durante la última semana, lo que suma un total de más de 22 millones de pérdidas de puestos de trabajo en el país durante el último mes.
11.30: El primer ministro de Japón anunció que extiende el estado de emergencia a todo el país, para poder luchar más eficazmente contra la propagación del nuevo coronavirus.
11.00: El recuento de la agencia AFP reportó 137.499 muertes por coronavirus a nivel mundial.
10.10: España reportó un leve repunte en su balance diario, con 551 muertes y 5.183 nuevos casos de coronavirus.
9.55: Irán actualizó el balance a 4.869 muertos, entre casi 78.000 casos confirmados.
9.15: Murió por coronavirus el escritor chileno Luis Sepúlveda, en España.
9.00: Todo indica que el gobierno británico anunciará este jueves una prolongación del confinamiento en vigor desde el 23 de marzo para limitar la propagación del nuevo coronavirus, que ya mató a cerca de 13.000 personas en el país
8:00: La pandemia ha superado ya ampliamente el umbral de los dos millones de casos y deja más de 137.000 víctimas mortales en todo el mundo.
7.00: Rusia registra 3.448 casos nuevos de coronavirus y sitúa el balance en 27.938 contagiados y 232 muertos.
6.00: Alemania suma 2.866 casos y eleva el balance del coronavirus a más de 130.000 contagiados y 3.569 muertos.
5:30: El primer ministro de Canadá, Justin Trudeau, avisó que las medidas de contención para combatir el coronavirus podrían extenderse “semanas más”, incluso si los expertos en salud pública expresan optimismo sobre la superación de la pandemia en la nación norteamericana.
4:00: El Ministerio de Salud de China confirmó 12 casos de Covid-19 de transmisión local, cuatro de ellos en la provincia de Heilongjiang y cinco en la de Cantón, así como tres en Beijing, mientras que se han registrado otros 34 positivos procedentes del extranjero.
2.00: Estados Unidos registró este miércoles un nuevo récord sombrío con casi 2.600 muertes ligadas al nuevo coronavirus en 24 horas, el peor balance diario de un país en todo el mundo, según el conteo de la Universidad Johns Hopkins.
1:40: Las autoridades de Indonesia anunciaron este miércoles la imposición de medidas de distanciamiento social en las principales ciudades para contener la propagación del coronavirus en el país, que cuenta con 469 muertos y más de 5.100 infectados.
1:00: El alcalde de Los Ángeles, Eric Garcetti, avisó que las concentraciones masivas de personas, como eventos deportivos o conciertos, pueden no celebrarse en la ciudad estadounidense hasta 2021, mientras Estados Unidos mitiga la pandemia del coronavirus.
0.30: El secretario general de la ONU, Antonio Guterres, dijo que el retorno del mundo a la “normalidad” solo será posible con el desarrollo de “una vacuna segura y efectiva” contra el coronavirus.
Fuente: Infobae.-
Guatemala arranca pruebas de COVID-19 a deportados
El Ministerio de Salud de Guatemala anunció el miércoles que hace dos días empezó a realizar pruebas de COVID-19 a migrantes asintomáticos deportados desde Estados Unidos que llegaron en el mismo vuelo en el que se detectó al menos a un infectado.
Cuando arriba un avión, las autoridades les toman la temperatura a los pasajeros, se les entrevista y si presentan síntomas se les traslada a un hospital para realizarles una prueba, explicó Ana Lucía Gudiel, vocera de la entidad.
“Al resto de los pasajeros se les instala en el albergue temporal del aeropuerto”, señaló, y si se determina que no están infectados, se les envía a cumplir cuarentena domiciliar.
Fotografías difundidas el martes dan cuenta de que el albergue instalado por la Cancillería en el Aeropuerto Internacional La Aurora ocupa espacios abiertos donde se han colocado colchonetas de esponja en el suelo, más o menos a metro y medio de distancia cada una, sin servicios médicos. Allí pasan la noche los migrantes mientras se conocen los resultados de sus pruebas.
El presidente Alejandro Giammattei dijo el miércoles en cadena nacional que se ha buscado un nuevo lugar donde los migrantes pasen la noche en mejores condiciones, e indicó que recibieron “ataques” por los lugares donde los colocaron.
El mandatario rechazó las exigencias de quienes quieren que se levanten las restricciones.
“Si en este momento levantáramos las restricciones, quiero informarles que el cálculo de daños colaterales serían 17.751 muertos y más de 300.000 casos en los próximos 12 meses”, explicó.
El presidente también denunció que organizaciones locales de vecinos en Quetzaltenango, al occidente de la capital, se organizaron para intentar quemar a los migrantes deportados desde México, acusándolos de estar contagiados, pero dijo que no lo están, pues han sido revisados y no portan el virus.
“No representan ningún riesgo para nadie”, afirmó.
El ministro de Salud, Hugo Monroy, informó la víspera que al menos el 50% de los pasajeros a bordo de un vuelo que llegó habrían dado positivo al virus. Monroy no detalló cuál sería, pero Carlos Sandoval, vocero presidencial, dijo que se trataba de un avión que llegó en marzo con 41 personas deportadas, entre ellas diez niños. De ese vuelo inicialmente resultó un migrante positivo, y posteriormente se sumaron dos más.
La política del gobierno ha sido no realizar pruebas de COVID-19 a los ciudadanos asintomáticos.
Para evitar que se esparciera la enfermedad, el gobierno suspendió la recepción de vuelos de migrantes desde Estados Unidos durante la Semana Santa. Además, pidió a ese país no enviar más de 25 personas por vuelo y darles un certificado asegurando que no tenían el padecimiento, pero estos requerimientos no se han cumplido.
Guatemala reanudó la recepción de vuelos el lunes y un migrante que llegó en uno dio positivo.
En la mayoría de la gente este virus provoca síntomas leves o moderados que desaparecen en dos a tres semanas. Pero en algunas personas, sobre todo los adultos mayores y quienes padecen trastornos de salud subyacentes, puede causar enfermedades más graves e incluso la muerte.
El Servicio de Inmigración y Control de Aduanas de Estados Unidos (ICE, por sus siglas en inglés) dijo en una respuesta por escrito a lo dicho por el ministro Monroy que “la salud y seguridad de los migrantes bajo nuestro cuidado y custodia es una de nuestras principales prioridades. Todos los detenidos por el ICE deben pasar un examen de salud realizado por un proveedor médico de vuelo o se les negará el abordaje y se los remitirá a un centro aprobado por el ICE para un examen adicional”.
El ICE agregó que, junto al Departamento de Seguridad Nacional, continuarán trabajando con el gobierno de Guatemala para garantizar que sus ciudadanos regresen sanos y salvos.
Oficialmente el gobierno guatemalteco sólo ha reportado que cuatro migrantes deportados dieron positivo al virus, contrastando con los datos anunciados por Monroy.
Desde el 13 de marzo, el día en que se detectó la crisis de salud en el país centroamericano, según el Instituto Guatemalteco de Migración han arribado al país un total de 1.623 deportados desde Estados Unidos, entre ellos 245 menores de edad.
Las cifras oficiales hasta el miércoles dan cuenta de 191 personas contagiadas con el virus y cinco fallecidas.
La congresista estadounidense Norma Torres, quien nació en Guatemala, dijo en un comunicado el miércoles que el gobierno del presidente Donald Trump no estaba usando el sentido común al seguir deportando a migrantes a países menos desarrollados.
«Si la administración Trump continúa con sus insensibles políticas de deportación en medio de esta pandemia, los resultados serán predecibles y trágicos», dijo, y agregó que “estas deportaciones están exportando la muerte «.
Fuente: AP
15 Abril 2020 /
Coronavirus en Francia: ya son más de 17.000 los muertos pero por primera vez cayó el número de pacientes hospitalizados
La epidemia de coronavirus causó al menos 17.167 fallecidos desde principios de marzo en Francia, informaron las autoridades sanitarias francesas este miércoles. Del total, 10.643 decesos tuvieron lugar en hospitales, según informó el Director General de Salud, Jérôme Salomon.
No obstante, destacó como dato positivo que por primera vez desde que estalló la epidemia en el país, el número de hospitalizados bajó gracias a las “numerosas altas”. Así, este miércoles había “513 personas hospitalizadas menos” que la víspera, dijo Salomon.
Salomon indicó en su rueda de prensa diaria sobre la evolución de la situación que hay que tomar esas cifras con prudencia, porque el número de ingresos se mantiene alto, con 2.415 nuevos en el último día.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/UMGKHYTOIJCC3A5DC4B47HOSHA.jpg)
De las 17.167 muertes registradas desde el pasado 1 de marzo, 10.643 se produjeron en hospitales, de ellas 514 en las últimas 24 horas, y las otras 6.524 en residencias de ancianos y centros de dependencia, de las que el Ejecutivo va recibiendo los datos de forma paulatina.
Salomon precisó que en todo el territorio se han confirmado 106.206 casos de coronavirus, 2.633 más que la víspera, y que aunque se confirma la llegada a la “meseta epidémica”, esta sigue siendo “muy alta”.
El país detectó de nuevo un fuerte alza, de 1.438 personas, fallecidas en los geriátricos, cuyo saldo provisional se sitúa ahora en 6.524 decesos. Según explicó el funcionario, este aumento de las cifras se debe, en gran medida, a la “recuperación de la entrada de datos tras un largo fin de semana”.
Infobae.-
La UE planifica la salida de cuarentena para evitar más caos
La Unión Europea trabajaba el miércoles para evitar una reducción caótica y posiblemente desastrosa de las restricciones introducidas para contener el contagio del nuevo coronavirus, pidiendo a sus 27 miembros que tuvieran cautela en su regreso a la normalidad y basaran sus medidas en las recomendaciones científicas.
Austria, República Checa y Dinamarca ya estaban levantando algunas restricciones, mientras la Comisión Europea, el ejecutivo del bloque, se apresuró a presentar su hoja de ruta para que los miembros del mayor bloque comercial del mundo coordinen su salida de las cuarentenas, algo que estimaron podría llevar varios meses e incluir pruebas de virus a gran escala.
Unas 80.000 personas han muerto en Europa por el nuevo virus, lo que supone unos dos tercios de la cifra global, según el Centro Europeo de Control y Prevención de Enfermedades. La Comisión pidió confianza en los expertos del centro para orientar las estrategias nacionales de salida en las próximas semanas y meses.
Bruselas está muy preocupada por el daño que podría producirse si cada país traza su propia estrategia, después de que cundiera el pánico cuando la pandemia se extendió en Italia. Entonces se registraron cierres no anunciados de fronteras que provocaron enormes atascos y prohibiciones a las exportaciones que privaron a países muy afectados de material médico.
Además, la UE afronta la situación muy dividida. Francia extendió su cuarentena esta semana hasta el 11 de mayo y Bélgica parecía encaminada en dirección similar. También España renovó su estado de emergencia por segunda vez, en otras dos semanas.
“Esto no es -no lo es- una señal de que el confinamiento, las medidas de contención, puedan levantarse ya”, dijo a la prensa la presidenta de la Comisión Europea, Ursula von der Leyen, destacando la necesidad de una comunicación clara en el bloque conforme los países salen de la cuarentena.
Advirtiendo que suavizar las restricciones “llevará de forma inevitable a un aumento correspondiente en los nuevos casos”, la Comisión advirtió que esto solo debía ocurrir cuando los contagios llevaran un tiempo bajando y los hospitales pudieran atender a más pacientes.
Aunque el organismo, que propone leyes europeas y vigila su cumplimiento, no detalla exactamente cómo debe hacerse la transición, sí insiste en su guía que “la salida debe ser gradual”.
“Una falta de coordinación en el levantamiento de las medidas restrictivas supone el riesgo de tener efectos negativos para todos los estados miembros y crear fricciones políticas”, indicó el comunicado.
La actividad laboral debe reanudarse por sectores en función de cuánto trabajo puede hacerse por internet, la importancia económica del sector o la clase de turnos que pueden introducirse El distanciamiento social debe mantenerse y no debe haber un regreso general al trabajo, añade la Comisión.
Los comercios podrían abrir de forma gradual, con la posibilidad de limitar el aforo de los establecimientos, y las escuelas podrían reabrir, aunque la comisión recomendó formar grupos más pequeños para que los estudiantes pudieran mantener una distancia segura entre ellos. También podrían escalonarse las horas de comida y dar prioridad a las clases a través de internet cuando fuera posible.
Bruselas señaló que debería dejarse un mes entre cada medida para valorar su efecto.
Además, los ancianos deberían estar protegidos durante más tiempo, mientras que restaurantes, bares y cines podrían reabrir con restricciones sobre el horario de apertura y el número de clientes. Las medidas contra aglomeraciones masivas como festivales y conciertos serían de las últimas en retirarse.
Para la mayoría, los síntomas del coronavirus desaparecen en dos o tres semanas. Pero algunos, especialmente ancianos y personas con problemas médicos previos, pueden sufrir complicaciones más graves como la neumonía o incluso morir.
La Comisión también recomendó que la realización de pruebas del virus aumentara de forma drástica y que se hiciera del mismo modo en toda la UE. La recopilación de datos, también a través de apps o celulares, “puede ayudar a cortar las cadenas de infección y reducir el riesgo de transmisión futura del virus”, señaló el documento, añadiendo que debe hacerse de forma voluntaria.
El único remedio infalible contra la enfermedad es una vacuna, de modo que la UE está invirtiendo en investigación para acelerar la búsqueda de una cura, y trabaja con la Agencia Europea del Medicamento para facilitar los ensayos clínicos y eliminar trabas burocráticas a su comercialización.
“Esta es nuestra mejor baza colectiva para derrotar el virus”, dijo Von der Leyen, anunciando una conferencia de donantes que se celebraría el 4 de mayo a través de internet para ayudar a reunir fondos para la iniciativa.
Fuente: AP
14 Abril 2020 /
Brasil reportó 204 muertes por coronavirus en las últimas 24 horas, un nuevo récord diario
Autoridades sanitarias de Brasil reportaron este martes 204 nuevas muertes en el país como consecuencia del Covid-19, la enfermedad causada por el nuevo coronavirus, lo que lleva el total en el país a 1.532.
Es la primera vez desde el comienzo de la pandemia que se registran más de 200 decesos en un día, y la cifra representa un importante salto con respecto al registro de la víspera, en el que se informó de 105 muertes.
El total de casos positivos, en tanto, se incrementó en 1.839 y llegó a 25.262. Con este balance, Brasil toma distancia como el país más afectado por el coronavirus en América Latina, tanto en transmisiones como en decesos.
El estado más afectado por el virus continúa siendo San Pablo, que registra 9.371 casos positivos y 695 muertes, el 37 y 45 por ciento de las cifras a nivel nacional, respectivamente. Lo sigue Río de Janeiro, con 3.410 transmisiones y 224 decesos. Este martes se confirmó que uno de los casos positivos en este último estado corresponde al gobernador, Wilson Witzel.
En una publicación en Twitter, el mandatario dijo que desde el pasado viernes no se había sentido bien y fue entonces cuando pidió la realización de un examen. “Hoy, el resultado salió positivo”, dijo, a la vez que pidió a los habitantes del estado que se queden en sus casas.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/FGU5FBBGMJCTJO7QLLY7IGTG2Q.jpg)
En el video publicado en sus redes sociales, Witzel informó que sintió fiebre, dolor de garganta y pérdida del olfato, pero que se siente bien y continuará trabajando en el Palácio das Laranjeiras, la sede oficial del gobierno estatal. “Seguiré trabajando, pero manteniendo restricciones y las recomendaciones médicas”, dijo.
Junto al gobernador del estado de San Pablo, João Doria (PSDB), Witzel es uno de los gobernadores que han implementado medidas de aislamiento social y llamado a la población a seguir las recomendaciones de higiene y distanciamiento de las autoridades sanitarias.
Su postura contrasta con la del presidente Jair Bolsonaro, quien minimiza el peligro de la pandemia y busca la reapertura de la actividad económica, actitud que le ha valido críticas tanto en el plano nacional como el internacional.
El jefe de Estado ilustra su desden por las medidas tomadas a través de declaraciones públicas y paseos esporádicos por Brasilia, en los que estrecha las manos de otros ciudadanos. En un pronunciamiento en red nacional, también incentivó a los brasileños a que vuelvan a sus puestos de trabajo porque el desempleo también provoca “muertes”.
Infobae.-
EEUU aprueba 1er test de saliva para diagnosticar el virus
Investigadores de la Universidad Rutgers recibieron luz verde del gobierno de Estados Unidos para los primeros test de saliva que ayuden a diagnosticar el COVID-19, la enfermedad causada por el coronavirus, un nuevo enfoque que podría ayudar a ampliar las opciones de prueba y reducir el riesgo de infección en los trabajadores de salud.
La Administración de Alimentos y Medicamentos autorizó el test bajo sus poderes de emergencia para aprobar rápidamente nuevas pruebas y terapias para combatir el brote, dijo la universidad de Nueva Jersey el lunes. En un primer momento, el método estará disponible en hospitales y clínicas afiliadas a la escuela. El anuncio se produjo en un momento en el que muchas comunidades de todo el país siguen teniendo problemas para localizar y contener el coronavirus.
El sistema actual para la detección del COVID-19 requiere que el sanitario extraiga una muestra de la nariz o garganta del paciente. Para reducir el riesgo de infección, muchos hospitales y clínicas piden a su personal que tiren los guantes y mascarillas luego de estar cerca de un infectado o una persona que pueda haber contraído el virus. Y muchas instituciones tienen escasez de suministros básicos como guantes, mascarillas e hisopos.
Con la nueva prueba de saliva, los pacientes reciben un tubo de plástico en el que deben escupir varias veces. Después devuelven el tubo al trabajador sanitario para su procesamiento en un laboratorio.
“Esto evita que los profesionales de la salud tengan que enfrentarse a alguien asintomático”, señaló Andrew Brooks, director del laboratorio de Rutgers que desarrolló el test.
Un experto en enfermedades infecciosas que no participó en la nueva prueba, apuntó que ayudaría a superar las molestias y dificultades que supone para el paciente el tomar una muestra con hisopos.
Rutgers probó la precisión de su método tomando muestras de saliva e hisopos a 60 pacientes. En el 100% de los casos, ambos resultados coincidieron.
La Universidad desarrolló el método con kits de recolección de saliva de Spectrum Solutions, una empresa de Utah que proporciona dispositivos similares para pruebas de ascendencia basadas en ADN. El laboratorio de Rutgers puede procesar 10.000 muestras al día, apuntó Brooks.
Fuente: AP
El coronavirus continúa expandiéndose por el mundo, con nuevos casos de contagios y víctimas fatales, principalmente en Europa y Estados Unidos. Los Gobiernos despliegan medidas más drásticas para intentar frenar el avance de la cepa, que aunque no tiene una alta tasa de mortalidad, presenta dificultades para una temprana detección que ayude a frenar la propagación. Además, la Organización Mundial de la Salud (OMS) ha declarado al coronavirus como una pandemia.
Los horarios están expresados en GMT:
15.35: Cuba reportó 40 nuevos casos. Según las autoridades de la isla, el balance llega a 766 casos y 21 muertes.
15.20: El banco estadounidense Goldman Sachs advirtió que estima que en Estados Unidos la crisis económica derivada de la pandemia del COVID-19 sea hasta cuatro veces peor que la Gran Recesión de 2008 y señaló que las cifras de desempleo podrían ser similares a las que sufrió el país durante la Segunda Guerra Mundial.
14.55: Chile reportó 392 nuevos casos y 10 muertes en las últimas 24 horas. El total llegó a 7.917 contagios y 92 fallecidos. El gobierno ha realizado 87.800 pruebas de diagnóstico.
14.30: Irak suspendió por tres meses a la corresponsalía de la agencia Reuters por un artículo que reportó que hay miles de casos de COVID-19 sin contabilizar.
14.10: Donald Trump reiteró que él es quien decidirá cuándo se levanta la cuarentena en Estados Unidos, pese a la autoridad federal de los gobernadores. En Twitter, dijo que Andrew Cuomo, gobernador de Nueva York, “ha estado llamando a diario rogando por todo, y ahora parecer querer independencia, eso no pasará”.
14.10: El Vaticano amplió hasta el 3 de mayo las medidas aplicadas como prevención para evitar la propagación del coronavirus, que prevén entre otras cosas el cierre de la Plaza San Pedro y la basílica de la Santa Sede.
13.45: Reino Unido reportó 778 muertes y 5.252 contagios en su último balance diario.
13.30: Récord de multas en Italia. Los agentes de seguridad impusieron 16.500 multas de cerca de 400 euros a transeúntes sin permiso durante el lunes de Pascua, día festivo en la península y que tradicionalmente se festeja con un paseo a las afueras de la ciudad. En caso de pagarse la totalidad del monto, se recaudaría más de 6 millones de euros. Sumadas a las del domingo, se han impuesto 30.300 sanciones económicas en solo dos días por violación de la cuarentena.
13.20Argentina llegó a las 100 muertes por coronavirus.
13.10: Dos de las farmacéuticas más grandes del mundo, Sanofi Pasteur y GSK, se asociaron con la esperanza de acelerar el desarrollo de una vacuna para el COVID-19. Las empresas indicaron que la vacuna experimental se basaría en la vacuna para la influenza de Sanofi combinada con un refuerzo de GSK.
12.40: La economía mundial se contraerá 3% este año por la pandemia del coronavirus, estimó el Fondo Monetario Internacional (FMI), advirtiendo de un “grave riesgo” de que la recesión sea peor de lo previsto. Para América Latina, la previsión es de una caída de 5,2%.
12.10: Las muertes en Suecia llegaron a más de 1.000, según el último reporte oficial. El país había sido señalado por su llamativa flexibilidad entre las medidas de distanciamiento social, ya que el gobierno apela a la responsabilidad de los ciudadanos para que las recomendaciones sanitarias sean aplicadas. La tasa de fallecimientos es mayor a la de sus vecinos nórdicos.
11.55: China inició los ensayos clínicos de otras dos posibles vacunas contra el coronavirus: reclutaron más de mil voluntarios.
11.50: Bélgica registró 262 fallecimientos a causa del coronavirus el lunes (90 de ellos en hospitales y el resto casos sospechosos, sobre todo en residencias) lo que eleva la cifra de muertos a 4.157 desde que comenzó a propagarse la pandemia.
11.30: Crece el escándalo: Taiwán reveló los correos que le envió a la OMS a fines de diciembre alertando sobre el coronavirus. El gobierno le había advertido al organismo internacional que un virus desconocido provocaba una neumonía atípica. La institución había asegurado que la carta nunca existió, pero Taipei la hizo pública.
11.10: La reapertura de algunos comercios o lugares públicos en Austria e Italia y la tímida vuelta al trabajo de ciertas industrias en España, después de semanas de confinamiento, inyectan esperanza en un planeta paralizado por la pandemia y temeroso de la futura recesión.
10.50: La cotización del oro sube por encima de 1.700 dólares la onza, después de haber alcanzado un nuevo pico en siete años, estimulado por el debilitamiento del dólar y la prudencia que domina entre los inversores.
10.20: Israel anunció un nuevo toque de queda durante las festividades judías de esta semana, para evitar las concentraciones de personas y los viajes y, por tanto, la expansión del coronavirus. Desde las cinco de la tarde (hora local, 14 GMT) hasta las cinco de la mañana del miércoles (2.00 GMT) estará prohibido salir de la vivienda excepto “periodos de tiempo cortos y a una distancia de no más de 100 metros”, cuando la salida esté justificada.
10.00: Irán aseguró que el número diario de muertes cayó debajo de los 100 por primera vez en un mes. Con 98 víctimas fatales, el total llegó a 4,683 en el país más afectado de Medio Oriente.
9.30: El número de contagios por coronavirus continúa a la baja en España, con 3.045 nuevos casos, aunque la cifra de muertes se elevó a 567 fallecidos en las últimas 24 horas, 50 más que los reportados el lunes.
8:30: El Gobierno francés matizó lo anuncios hechos la víspera por el presidente, Emmanuel Macron, de tal forma que ha aclarado que el confinamiento podrá prolongarse más allá del 11 de mayo y que la reapertura de las clases, de hacerse, será en “pequeños grupos”.
8:00:Rusia registró 2.774 casos en las últimas 24 horas, lo que eleva el balance a 21.102 personas contagiadas y 170 víctimas mortales.
7:00: La pandemia ha dejado en Alemania a más de 125.000 personas contagiadas y ha provocado la muerte de más de 2.950.
6:40: El primer ministro de India, Narendra Modi, anunció este martes la ampliación hasta el 3 de mayo del confinamiento decretado en el país para mitigar la expansión de la pandemia del coronavirus, al tiempo que ha avisado de que a partir de ahora será “más estricto”.
3:00:Corea del Sur ha vuelto a no experimentar este martes grandes cambios en las cifras de afectados y víctimas por el coronavirus y ha informado de 27 casos adicionales, dos más con respecto al lunes, pero sí ha trasladado su preocupación por la aparición de nuevos positivos en antiguos pacientes.
2:00: La Junta Central Electoral de República Dominicana anunció este lunes su decisión de posponer las elecciones presidenciales, al Senado y al Congreso, previstas para el 17 de mayo, debido a la pandemia del coronavirus.
00.55:Estados Unidos reportó 1.509 muertes en las últimas 24 horas, llevando el total a 23.604. Se trata el cuarto día consecutivo de baja desde el pico de 2.035 muertes registrado el viernes.
Fuente: Infobae.-
13 Abril 2020 /
Brasil reportó 105 nuevas muertes por coronavirus en las últimas 24 horas y el total asciende a 1.328
Brasil informó este lunes que en las últimas 24 horas se registraron 105 muertos por coronavirus, elevando la cifra de fallecidos a 1.328. El Ministerio de Salud indicó, además, que 1.261 personas fueron diagnosticadas de COVID-19, por lo que el número de casos ascendió a 23.430.
Con este balance, Brasil sigue como el país más afectado por el coronavirus en América Latina.
De acuerdo con estos datos, la mortalidad de la pandemia se ubica en 5,7%.
San Pablo es el estado más afectado, con 8.895 diagnósticos positivos y 608 muertos; seguido de Río de Janeiro, con 3.231 casos confirmados y 188 fallecidos.
Infobae.-
Italia superó los 20 mil muertos por coronavirus, pero sigue bajando el número de contagios
Italia anunció el lunes 566 nuevos muertos por COVID-19 en las últimas 24 horas,elevando el saldo a más de 20 mil fallecidos desde el comienzo de la pandemia.
Italia no pudo mantener la tendencia del domingo, cuando tuvo su día menos letal en más de tres semanas. Así, el total de fallecidos ascendió este lunes a 20.465, aunque se reduce el número de personas hospitalizadas y aumentan los curados.
Los casos totales desde que se detectó el virus el 20 de febrero son 159.516, 3.153 más respecto al domingo y que indica que continúa la tendencia de ligero descenso en la propagación del virus.
Actualmente hay 103.616 personas enfermas. Un total de 35.435 personas ya se han curado, de ellas 1.224 en las últimas 24 horas, también un dato muy favorable, según los datos transmitidos por el jefe de Protección Civil, Angelo Borrelli.
3.260 pacientes están en cuidados intensivos, un descenso de 83 casos (-2,5%), lo que mantiene una reducción de estos pacientes graves.
Pese a que se esté observando una tendencia a la baja en el número diario de fallecidos, la vuelta al trabajo sigue estando fuera del orden del día en Italia, donde el gobierno sigue en guardia y prorrogó hasta el 3 de mayo el confinamiento general.
Hay 70 vacunas contra el coronavirus en desarrollo y tres fórmulas ya se están probando en humanos: cuál está más avanzada
Hay 70 vacunas contra el coronavirus en desarrollo en todo el mundo, y tres candidatos ya se están probando en ensayos con seres humanos, según reportó la Organización Mundial de la Salud, mientras los fabricantes de medicamentos se apresuran a encontrar una cura para el patógeno mortal.
Las más avanzada en el proceso clínico es una vacuna experimental desarrollada por la empresa CanSino Biologics Inc (que cotiza en la bolsa de Hong Kong) y el Instituto de Biotecnología de Beijing, que ya está en la fase 2.
Las otras dos que están siendo probadas en humanos son tratamientos desarrollados separadamente por las farmacéuticas estadounidenses Moderna Inc. e Inovio Pharmaceuticals Inc., según un documento de la OMS.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/FZHEWDQZOFA4LECYQRW3FLJB6E.jpg)
Incluso, se habla de una posible llegada para este año. Sarah Gilbert, profesora de vacunología de la Universidad de Oxford, trabaja en una vacuna contra el coronavirus y, posiblemente, podría estar lista para uso público para el otoño europeo (septiembre), informó el periódico londinense The Times. “Eso es casi posible si todo va perfectamente. Tenemos que ir por eso. Nadie puede dar garantías, nadie puede prometer que va a funcionar y nadie puede dar una fecha definitiva, pero tenemos que hacer todo lo que podamos tan rápido como podamos”, dijo la científica en entrevista con el diario británico.
El grupo ya ha desarrollado una primera versión de la vacuna que estará lista para entrar en ensayos clínicos en dos semanas. Para Gilbert, su vacuna tiene un 80 por ciento de posibilidades de éxito. Para que una vacuna pueda ser lanzada en septiembre, habría que fabricar millones de dosis incluso antes de que estos estudios concluyan. Gilbert quiere que su gobierno y los gobiernos de todo el mundo inviertan cientos de millones para que esto suceda, algo que han sido reacios a hacer en el pasado.
“Las vacunas no reciben suficiente inversión. Son la intervención sanitaria más rentable, pero se pasan por alto. Muchos de nosotros hemos estado diciendo durante años que necesitamos más vacunas contra estos patógenos de brotes y que tenemos que ser capaces de movernos más rápido cuando hay una nueva pandemia”, insistió.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/WBZHX5W73RA55DJVAW2WAH3R2I.jpg)
La COVID-19 ya mató a más de 115. 000 personas según la Universidad Johns Hopkins, que maneja el centro de datos más confiable desde que se desató la pandemia.
Los fabricantes de drogas, grandes y pequeños, se han lanzado a tratar de desarrollar una vacuna, que sería la forma más eficaz de contener el virus. Gigantes farmacéuticos como Pfizer Inc. y Sanofi tienen candidatos a la vacuna en las etapas preclínicas, según el documento de la OMS.
CanSino dijo el mes pasado que recibió la aprobación regulatoria china para comenzar las pruebas de su vacuna en humanos. La empresa Moderna, con sede en Cambridge, Massachusetts, que nunca ha lanzado un producto, recibió en marzo la aprobación regulatoria para pasar rápidamente a los ensayos con humanos, saltándose los años de ensayos con animales que son la norma en el desarrollo de vacunas. Inovio comenzó sus pruebas en humanos la semana pasada.
¿Cómo funcionan las vacunas?
La primera vez que un virus ingresa a un organismo, el cuerpo tarda semanas en producir anticuerpos y otros mecanismos de defensa para combatirlo. Esto le da al virus mucho tiempo para replicarse y enfermar a las personas. Sin embargo, el sistema inmunológico tiene memoria. Si el cuerpo reconoce a un virus, puede activar rápidamente sus defensas contra el invasor y neutralizarlo antes de que se desarrolle una infección.
Esta es la idea detrás de las vacunas: darle al cuerpo la oportunidad de generar defensas contra un virus al que puede exponerse en el futuro. No todas las vacunas producen el mismo nivel de preparación inmunológica (mientras más fuerte es la respuesta inmunológica inicial, mejor es la vacuna), pero igual es mejor estar un poco preparado que no estarlo para nada.
La manera tradicional de desarrollar una vacuna es inyectarles a los pacientes virus inactivados. Estos virus no enferman, pero una vez que el sistema inmune se expone al virus “muerto”, ya contará con las herramientas para combatirlo en el futuro, si es necesario.
Lamentablemente, es muy complicado hacer crecer un virus nuevo a una escala industrial y, una vez que se logra, el proceso en sí es lento, difícil y puede ser riesgoso. Por ejemplo, la vacuna contra la gripe se produce al inyectarles el virus a millones de huevos de gallina. El proceso tarda cuatro meses. Además, cuando se trabaja con un virus que no cuenta con una medicación o vacuna para combatirlo, es más seguro no hacerlo crecer en grandes cantidades por miedo a que se filtre por accidente y haga que la situación empeore.
Con el coronavirus transformando al tiempo en un asunto de vida o muerte, casi 50 laboratorios públicos y privados están usando métodos nuevos, más seguros y más rápidos para producir una vacuna contra el coronavirus.
(Con información de Bloomberg y AP)
Latinoamérica se acerca al pico de la pandemia; hay más de 58,000 contagiados
Con más de 58,000 personas contagiadas por el COVID-19 y más de 2,300 muertos, Latinoamérica se acerca poco a poco al pico de la epidemia en la región con duras expectativas por delante, tanto en lo sanitario como en lo económico, y dirige sus plegarias a la Virgen de Guadalupe, patrona de las Américas.
Gobiernos de la región seguían tomando medidas para enfrentar el golpe del coronavirus: Perú echará mano de médicos extranjeros, Chile inyectará créditos a las micro y pequeñas empresas aturdidas por la crisis y México anunció un acuerdo con los hospitales privados para aumentar la oferta de camas.
Pero el Banco Mundial, en un informe publicado el domingo, auguró lo peor al prever que las economías de América Latina y el Caribe podrían caer un 4.6% este año por el coronavirus, lo que obligaría a sus gobiernos a tomar participaciones en las principales empresas en dificultades.
Por su parte, el presidente del Consejo Episcopal Latinoamericano, el peruano Miguel Cabrejos, en un mensaje grabado, pidió acordarse de los más vulnerables, “los ancianos, los niños, los enfermos, los indígenas y los migrantes”.
En muchos lugares de la región se suprimieron las misas y procesiones por las cuarentenas, que en varios países se acaban de prolongar o las autoridades prevén hacerlo en breve.
El cierre de esta Semana Santa atípica se reproducía en Brasil, considerado el país con más católicos en el mundo.
Por primera vez en la historia, el Santuario de Nuestra Señora Aparecida, patrona de los brasileños, lució sin fieles en la misa del Domingo de Pascua, mientras el arzobispo, Orlando Brandes, pedía a los creyentes que se quedaran en casa.
El presidente Jair Bolsonaro, cercano a las iglesias evangélicas, tenía previsto participar junto a pastores en una videoconferencia que se transmitiría por redes sociales, reportó la prensa brasileña.
Durante la jornada, Perú autorizó la contratación de médicos y enfermeros extranjeros para combatir la pandemia, que ha infectado a casi 200 galenos locales y ya mató a uno, lo que podría abrirles las puertas a profesionales venezolanos del ramo radicados en el país.
Mientras en Chile, con 7,213 contagios y 80 fallecidos, el gobierno anunció que entregará créditos con seis meses de gracia y tasas preferenciales a las micro, medianas y pequeñas empresas en función de las ventas.
“Estamos también plenamente conscientes de los dolores, las angustias, los temores que afectan a la inmensa mayoría de las familias chilenas que han visto su vida alterada producto de esta pandemia”, señaló el presidente Sebastián Piñera.
En tanto, la cifra de contagiados en Venezuela aumentó a 181 tras confirmarse seis nuevos casos, anunció el presidente Nicolás Maduro. El nuevo coronavirus ha causado nueve muertes en el país sudamericano.
El gobierno de Maduro acordó en la víspera prolongar por 30 días más el “estado de alarma constitucional” y la cuarentena, vigente desde el 16 de marzo, como parte de los esfuerzos para frenar la cadena de transmisión de la enfermedad.
El gobernante también expresó su molestia que después de cuatro días de dar la orden de hospitalizar a todos los afectados por el COVID-19, la cifra de personas en “aislamiento domiciliario” apenas se redujo de 16 a 9 personas.
En Guatemala, el presidente Alejandro Giammattei informó en cadena nacional que se extenderán una semana más las restricciones impuestas hace más de un mes para evitar la propagación del nuevo coronavirus, entre ellas, un toque de queda de 12 horas.
Las medidas incluyen la prohibición de tránsito interdepartamental, la suspensión de labores en el sector público, el transporte público, las reuniones y actividades deportivas, sociales, culturales y religiosas. Además, a partir del lunes es obligatorio el uso de mascarillas en todo el país.
Giammattei dijo que se mantiene el número de casos en 151 casos y 5 personas más fallecidas. Dijo que los índices de violencia intrafamiliar han aumentado en el país durante la cuarentena.
En El Salvador, la Asamblea Legislativa aprobó una prórroga de cuatro días al Estado de Emergencia Nacional para combatir la pandemia del COVID-19, lo que permite que al gobierno realizar compras directas, limitar la circulación de las personas en lugares afectados o en riesgo, y faculta al ministerio de Salud a ordenar cuarentenas a personas contagiadas o sospechosos de tener la enfermedad.
El Estado de Emergencia Nacional fue aprobado el 14 de marzo por 30 días y vence a las 24 horas del domingo 12 de abril.
Los diputados explicaron que la prorroga es solo por cuatro días a fin de abrir espacios para buscar acuerdos con el gobierno del presidente Nayib Bukele y presentar una nueva ley de emergencia nacional.
Según un informe oficial de del ministerio de Salud, El Salvador registra 125 casos confirmados, seis fallecidos y 21 recuperados. Del total de infecciones, 111 llegaron a El Salvador después de visitar países con presencia del coronavirus y fueron enviadas a Centros de Contención para que cumplieran una cuarentena de 30 días, de acuerdo con las autoridades.
En Ecuador, el número de contagiados reportados hasta el domingo era de 7,466 y de 333 fallecidos, aunque las autoridades sospechan que otras 384, a las que no se les tomaron pruebas, probablemente murieron por la misma causa.
La provincia de Guayas, cuya capital es Guayaquil, sigue siendo el epicentro de la pandemia en el país con 5,381 casos.
Hasta el momento, Ecuador es el país más golpeado por la pandemia en la región, después de Brasil.
En Bolivia, representantes de la Organización Internacional para las Migraciones de las Naciones Unidas llegó hasta la frontera con Chile, donde informaron que 797 bolivianos quedaron varados tras el cierre de fronteras, ya que el país ingresó en una cuarentena total desde mediados de marzo.
El director de migración, Marcel Rivas, informó que se está analizando la situación de los bolivianos, ya que hace una semana ingresó un primer grupo de 500 personas que fueron colocadas en cuarentena antes de ser trasladados a sus respectivas regiones.
Rivas explicó que es posible que estas personas tengan que esperar a que el primer grupo sea dado de alta ya que el campamento que habilitaron está lleno. La delegación de la ONU mencionó que vieron a más bolivianos camino a la frontera.
En tanto, el país ya suma 330 casos confirmados, con 27personas fallecidas, según el último reporte de las autoridades de salud.
La pandemia ha infectado a más de 1.7 millón de personas y causado la muerte a más de 103,870 en todo el mundo, según el Centro de Ciencias e Ingeniería de Sistemas de la Universidad Johns Hopkins, que basa sus datos en los informes de los gobiernos y las autoridades de salud de cada país.
En la mayoría de la gente este virus provoca síntomas leves o moderados que desaparecen en dos a tres semanas. Pero en algunas personas, sobre todo los adultos mayores y quienes padecen trastornos de salud subyacentes, puede causar enfermedades más graves e incluso la muerte.
China reporta 108 nuevos casos de coronavirus
China reportó el lunes 108 nuevos casos de coronavirus, 98 de ellos importados.
De los casos domésticos, siete de ellos se registraron en la provincia de Heilongjiang, en la frontera con Rusia, y tres más en la ciudad de Guangzhou, en el sur del país. Se reportaron dos decesos adicionales en la ciudad de Wuhan, el otrora epicentro del brote, con lo que China elevó su total a 3.341 fallecimientos y 82.160 infecciones oficiales desde que surgió la enfermedad en diciembre del año pasado.
La mayoría de los pacientes en China se han recuperado y en Wuhan se levantaron las últimas restricciones de desplazamiento la semana pasada. Pero China sigue reportando casos nuevos en viajantes que llegan desde el extranjero.
Las medidas de distanciamiento social, revisiones de temperatura y otras continúan vigentes mientras se reanuda la actividad comercial y las personas vuelven a sus trabajos y otras actividades.
Fuente: AP
12 Abril 2020 /
La enfermedad se expande por más de 180 países y amenaza a los sistemas de salud menos desarrollados.
El coronavirus continúa expandiéndose por el mundo, con nuevos casos de contagios y víctimas fatales, principalmente en Europa y Estados Unidos. Los Gobiernos despliegan medidas más drásticas para intentar frenar el avance de la cepa, que aunque no tiene una alta tasa de mortalidad, presenta dificultades para una temprana detección que ayude a frenar la propagación. Además, la Organización Mundial de la Salud (OMS) ha declarado al coronavirus como una pandemia.
Los horarios están expresados en GMT:
11.30: La OMS confirmó que la pandemia ya causó más de 100 mil muertes a nivel mundial.
11.00: Los casos en Israel ascienden a 10.700, de los cuales 101 han muerto.
10.00: Tras el reporte de España, las muertes en Europa llegaron a 75.000.
9.35: Creció la cifra diaria de muertes en España: hubo 619 fallecidos por coronavirus, pero bajó el ritmo de contagios
9.00: Rusia registró el mayor repunte diario de casos de coronavirus, con 2.816 contagios, según el nuevo balance del Gobierno ruso, y 24 muertes en las últimas 24 horas. En total, el número acumulado de casos asciende a 15.770 y los fallecidos son ya 130
8.30: Alemania supera los 120.000 contagios y los 2.600 fallecidos
6.00: América Latina y el Caribe contabilizan más de 61.000 contagios de COVID-19, con más de 2.500 fallecidos, según un balance de la AFP.
3.45: Australia anunció que los trabajadores extranjeros que pierdan su trabajo deberán volver a su país
1:00: China confirma 99 nuevos casos de coronavirus, dos de ellos de transmisión local
Infobae.-
11 Abril 2020 /
La vacuna contra el coronavirus podría estar lista para septiembre
Sarah Gilbert, profesora de vacunología de la Universidad de Oxford, trabaja en una vacuna contra el coronavirus y, posiblemente, podría estar lista para uso público para el otoño europeo (septiembre), informó el periódico londinense The Times. “Eso es casi posible si todo va perfectamente. Tenemos que ir por eso. Nadie puede dar garantías, nadie puede prometer que va a funcionar y nadie puede dar una fecha definitiva, pero tenemos que hacer todo lo que podamos tan rápido como podamos”, dijo la científica en entrevista con el periódico.
El grupo ya ha desarrollado una primera versión de la vacuna que estará lista para entrar en ensayos clínicos en dos semanas. Para Gilbert, su vacuna tiene un 80 por ciento de posibilidades de éxito.
En declaraciones con el medio británico, la científica explicó el proceso por el que pasará la vacuna: «En primer lugar, existe la necesidad de fabricar la vacuna para los estudios clínicos bajo condiciones estrictamente controladas, certificadas y calificadas – necesitamos la aprobación ética y la aprobación regulatoria. Entonces el ensayo clínico puede comenzar con 500 personas en la fase 1. Esto es siempre en adultos sanos de entre 18 y 55 años, y normalmente la lectura principal de un estudio de fase 1 es la seguridad».
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ELAYGNUUYFC2ZOXSWXGYFHNGAA.jpg)
«Entonces podemos hacer la fase 2 mirando un rango de edad más amplio, en este caso vamos a aumentar el rango de edad, de 55 a 70 años o más. Estamos buscando la seguridad en el grupo de mayor edad, esperamos ver respuestas inmunológicas más débiles», detalló.
Gilbert aclaró que los participantes en el ensayo no serán infectados intencionalmente con el virus, sino que se les pedirá que continúen con sus vidas normalmente y algunos presumiblemente se infectarán.
“Si esperamos demasiado tiempo, una gran proporción de personas serán inmunes antes de que los vacunemos. Así que es vital que vayamos rápido antes de que una alta proporción se infecte. Pero también significa que vamos a tener que hacer estudios en diferentes países porque la cantidad de transmisión del virus se ve afectada por los confinamientos”, explicó Gilbert, que adelantó que su equipo también tiene previsto realizar estudios en todo el mundo.
“Las cuarentenas totales lo hacen más difícil. Pero tampoco queremos la inmunidad de la manada. Queremos que sean susceptibles y se expongan a los ensayos sólo para probar la eficacia. Es una cuestión de tiempo, no es fácil predecir qué continentes o países serán los mejores lugares para hacer las pruebas”.
Para que una vacuna pueda ser lanzada en septiembre, habría que fabricar millones de dosis incluso antes de que estos estudios concluyan. Gilbert quiere que su gobierno y los gobiernos de todo el mundo inviertan cientos de millones para que esto suceda, algo que han sido reacios a hacer en el pasado.
“Las vacunas no reciben suficiente inversión. Son la intervención sanitaria más rentable, pero se pasan por alto. Muchos de nosotros hemos estado diciendo durante años que necesitamos más vacunas contra estos patógenos de brotes y que tenemos que ser capaces de movernos más rápido cuando hay una nueva pandemia”, insistió.
La COVID-19 ya mató a más de 107. 000 personas según la Universidad Johns Hopkins, que maneja el centro de datos más confiable desde que se desató la pandemia. En Reino Unido, donde se desarrolla esta vacuna, el Gobierno confirmó 917 muertes en hospitales en las últimas 24 horas, lo que sitúa este sábado el saldo en 9.875 víctimas. El número de nuevas infecciones a causa de la enfermedad subió a 5.234, lo que sitúa al Reino Unido con 78.991 casos confirmados.
Infobae.-
Desarrollan software que puede detectar el coronavirus en cuestión de segundos
En el mundo se trabaja incansablemente para luchar contra el coronavirus y el testeo es una de las claves para contener el brote, según la Organización Mundial de la Salud. Pero el proceso incluye hacerse la prueba, hacer que la muestra sea procesada y luego entregar los resultados.
Ahora, un científico norteamericano ha desarrollado una nueva tecnología que puede producir un diagnóstico en cuestión de segundos y con una precisión del 98 por ciento.
Barath Narayanan, un científico del Instituto de Investigación de la Universidad de Dayton, en Ohio, ha diseñado un código de software específico que puede detectar la enfermedad con sólo escanear radiografías de tórax.
El proceso utiliza un algoritmo de aprendizaje que fue entrenado usando escaneos de aquellos con y sin la enfermedad para buscar marcas asociadas con el coronavirus.
«Lo que eso significa es que el software ha decidido que algo está ahí, en esa región en particular, y ese algo en particular cumple con sus criterios para clasificar la imagen como si tuviera marcas de COVID-19, en contraposición a no tener COVID-19, o en contraposición a tener otra enfermedad pulmonar», explicó Narayanan.
“Usando el aprendizaje profundo, una rama de la inteligencia artificial, el algoritmo se enseñó a sí mismo a identificar estas marcas. A medida que ha continuado entrenándose con rayos X adicionales en mi investigación en curso, su tasa de precisión ha pasado del 98 por ciento a más del 99 por ciento”, agregó.
El experto explicó que «las herramientas de diagnóstico basadas en software pueden servir como una valiosa y virtual segunda opinión para los profesionales médicos, especialmente en partes del mundo donde los equipos médicos tienen poco personal”.
Según detalló, con investigación adicional, estas tecnologías pueden ser ajustadas para detectar incluso las más pequeñas anomalías en las imágenes, las que son difíciles de ver con el ojo humano, ayudando a los médicos a diagnosticar y tratar a los pacientes más rápidamente.
Este no es el primer proyecto de Narayanan, de hecho lleva años trabajando con la inteligencia artificial “con la esperanza de desarrollar tecnología que ayude a los profesionales de la salud a diagnosticar y tratar a los pacientes con mayor rapidez.”
Ha desarrollado con éxito códigos de software que detectan cáncer de pulmón y de mama, malaria, tumores cerebrales, tuberculosis, retinopatía diabética y neumonía, todo ello con una precisión del 92 al 99 por ciento.
Solo tres días después del hallazgo, el software fue adquirido la compañía de desarrollo de de Carolina del Sur Blue Eye Soft.
El propietario de Blue Eye Soft, Srikanth Kodeboyina, y su equipo desarrollaron aún más la tecnología, y planea presentar una propuesta completa a la Administración de Alimentos y Medicamentos de EEUU para su aprobación “en cuestión de días”. Es más, ya comenzaron los trámites para una patente provisional.
«Esperamos poder llevar esta nueva herramienta al mercado muy rápidamente», dijo Kodeboyina en un comunicado, y añadió que a la plantilla estable de su empresa, unos 40 empleados, se han unido «virtualmente» en los últimos días más de 100 profesionales con sede en Singapur, India y en todo Estados Unidos, aportando su experiencia en una variedad de campos.
Test rápidos
Hasta ahora, lo más promisorio en cuanto a la detección del virus son los llamados test rápidos, que permiten conocer «in situ» los resultados en menos de una hora, en contraste con las esperas de horas o días de las pruebas que se deben enviar a un laboratorio.
El pasado 22 de marzo, la FDA -la agencia del gobierno de los Estados Unidos responsable de la regulación de alimentos, medicamentos, cosméticos, aparatos médicos, productos biológicos y derivados sanguíneos- aprobó el uso de emergencia de una prueba desarrollada por el laboratorio Cepheid que permite diagnosticar en aproximadamente 45 minutos el coronavirus.
Seis días más tarde, la agencia dio luz verde a un test fabricado por Abbot que da los resultados en menos de 5 minutos, aunque también lo autorizó solo para uso de urgencia. Esa farmacéutica precisó que puede ofrecer resultados positivos en cinco minutos, y negativos en trece.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/JEUZCGG5QNBI5MJ7BEYFYYWXVY.jpg)
La farmacéutica aseguró además que tiene intención de entregar 50.000 pruebas diarias al sistema sanitario del país. Asimismo, indicó que espera producir en torno a 5 millones al mes.
Aún así, muchos estados no están siendo capaces de realizar todos los tests pertinentes o se les acumulan las muestras a analizar en los laboratorios, por eso el hallazgo de la Universidad de Dayton podría ser un quiebre en la detección del COVID-19.
Infobae.-
El engaño de China al mundo fue peor: pruebas muestran que el coronavirus ya existía desde antes de diciembre y el régimen lo ocultó
El ocultamiento por parte del régimen chino acerca del nacimiento de una incipiente epidemia en una de sus ciudades más populosas y de mayor empuje industrial fue mucho peor, de acuerdo a una investigación realizada por una cadena de televisión norteamericana. NBC News tuvo acceso a documentos confidenciales que daban cuenta de que el sistema sanitario de Wuhan, el epicentro de la pandemia del coronavirus, ya estaba colapsado desde noviembre de 2019.
Beijing informó hacia el 31 de diciembre a la Organización Mundial de la Salud (OMS) que una nueva cepa viral había nacido en aquella ciudad pero mintió al asegurar que ya estaba bajo control y sin ninguna posibilidad de que fuera a expandirse más allá de la provincia que la contenía, Hubei, al oeste de Shanghai. En esa misma comunicación había afirmado que los primeros casos databan de mediados del último mes del año pasado.
NBC News logró acceso a papers secretos de agencias de inteligencia norteamericana que contaban con datos acerca de un colapso en el sistema sanitario de Wuhan ya desde noviembre. La información llegó a poder de los analistas por medio de comunicaciones interceptadas pero sobre todo con imágenes que mostraban un incremento sostenido en los centros de salud de aquella ciudad.
Los reportes, de acuerdo a ese medio independiente, no fueron formalizados por falta de material concluyentes por lo que no fueron transmitidos a la Casa Blanca, situación que confirmó el Departamento de Defensa de los Estados Unidos en una comunicación hecha en la noche del jueves. “Podemos confirmar que los informes de los medios sobre la existencia/lanzamiento de un producto/evaluación relacionada con el coronavirus en el Centro Nacional de Inteligencia Médica (NCMI, por sus siglas en inglés) en noviembre de 2019 son incorrectos”, dijo por medio de una declaración el Dr. R. Shane Day, coronel de la Fuerza Aérea y director del citado centro.
Fue el diario South China Morning Post el que mediante una investigación periodística contradijo la información oficial del régimen e indicó que la fecha exacta en que ya se conocía la existencia del nuevo virus era en verdad el 17 de noviembre. Recién el 31 de diciembre una agencia internacional pudo conocer que una nueva cepa estaba haciendo estragos en China. “Expertos chinos están investigando un brote de enfermedad respiratoria en la ciudad central de Wuhan que algunos ven relacionado con la epidemia del SARS de 2002-2003”, decía el informe de The Associated Press.
La OMS que supo sobre el brote mucho antes que el resto de los países emitió un comunicado el 14 de enero en el cual llevaba tranquilidad al resto de las administraciones al asegurar que “no hay evidencia clara de que haya transmisión humano a humano” respecto a la nueva enfermedad conocida como COVID-19. Ese organismo comienza a ser evaluado por gobiernos respecto a su responsabilidad en la falta de rigurosidad hacia Beijing.
Teniendo en cuenta el comportamiento del nuevo coronavirus es probable que haya nacido incluso antes que noviembre. El primer caso confirmado y estudiado como novedoso, de acuerdo a South China Morning Post fue el 17 de noviembre. Sin embargo, el virus tarda semanas en manifestarse y hasta podría haber circulado en personas asintomáticas durante un largo tiempo hasta comenzar a expandirse por la población de Wuhan.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/RPZTVCM6VZFDXGI4WCXZVRKVC4.jpg)
Incluso, si las imágenes satelitales de archivo muestran mayor movimiento en los centros asistenciales de la ciudad hacia mediados de noviembre es que los casos ya se contaban por decenas y el sistema sanitario ya estaba con problemas de recepción de pacientes. El brote, no ya el virus, era evidente entre la población con lo cual debió comenzar mucho antes de acuerdo a los datos con que se cuentan respecto al comportamiento de la nueva cepa. Ello sin contar los casos ingresados con dificultades respiratorias avanzadas y que fueron tratados como neumonías simples hasta detectar que algo extraño estaba pasando en plena temporada invernal.
De acuerdo a la información del diario independiente chino, y tras revisar documentación confidencial del régimen de Xi Jinping, aquel medio pudo saber cuán rápido se propagaba el virus en sus primeros días. Desde el supuesto primer caso el 17 de noviembre, la cifra fue aumentando exponencalmente entre los infectados con síntomas. Para el 15 de diciembre el total de personas con coronavirus era de 27. Y para finales de 2019, el número de infectados era de 266. El primero de enero la cifra aumentó a 381, según los registros oficiales que son cada vez más cuestionados.
Las mentiras del régimen
Las primeras víctimas del ocultamiento que hizo Beijng sobre el nuevo brote virósico que afectaba a una población neurálgica de aquel país fueron los propios chinos, quienes se vieron imposibilitados de obtener la información necesaria para proteger sus vidas. Recién el 23 de enero, casi tres meses después de que surgieran los primeros casos, el régimen central ordenó el aislamiento absoluto de Wuhan y su entrada en cuarentena. Ya era tarde, el virus había comenzado a expandirse al resto del planeta.
Pero las mentiras del gobierno conducido por Xi Jinping continúan. En informes recientes se informó que China había conseguido aplanar con éxito la curva de contagios. Sin embargo, medios japoneses descubrieron la verdad detrás de aquel supuesto logro: se habían dejado de realizar pruebas en los casos sospechosos.
Las mentiras llegaron, además, con las cifras oficiales de contagios y muertos. De acuerdo a los reportes públicos de Wuhan y el resto del estado, los fallecidos por coronavirus en aquella nación alcanzan los 3.340 y 82.924 contagios. Una nueva investigación periodística denunció, empero, que esos números no respondían a la realidad y que se calculaba que unas 40 mil personas habían perdido su vida como consecuencia del COVID-19.
Las nuevas informaciones de inteligencia confirmarían lo que muchos creen: que de haberse conocido de inmediato la información referente al nuevo virus, la comunidad internacional hubiera podido combatir con mejores herramientas al brote que ya es pandemia y se cobró la vida de más de 100 mil víctimas alrededor del mundo y paralizó la economía de manera brutal.
España confirmó 510 muertes por coronavirus en las últimas 24 horas, la menor cifra diaria de fallecidos desde el 23 de marzo
España confirmó 510 muertes por coronavirus en las últimas 24 horas, la menor cifra diaria de fallecidos desde el 23 de marzo.
Los casos confirmados ascendieron a 161.852 y el total de decesos a 16.353. Casi 60.000 pacientes recibieron el alta. El ritmo de nuevos contagios registró un aumento diario del 3,07 por ciento (frente al 3 % de ayer), hasta los 4.830 casos.
El Gobierno ultima este fin de semana los detalles para la reapertura de parte de la economía a partir del lunes mientras la pandemia se va ralentizando, según las cifras de los últimos días.
Esta previsto que el lunes y martes próximo reabran (en función del festivo de las distintas regiones) varios sectores económicos que fueron cerrados por dos semanas el 30 de marzo, como la construcción y la industria pesada.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/BCY37HHVCZGBXGBHUHYF5FKYDY.jpg)
El Gobierno recomendó usar a partir del lunes mascarillas de protección para los ciudadanos que utilicen el transporte colectivo, pero se trata de un dispositivo difícil de hallar en tiendas, y por ello el Ejecutivo avanzó que las ofrecerá en estaciones de ferrocarril o metro.
Ello requerirá un reparto masivo de mascarillas, cuyo aprovisionamiento se está ultimando, mientras el Gobierno sigue distribuyendo entre las regiones test rápidos de detección del virus para intentar terminar de controlar la extensión de la pandemia.
Esta relajación parcial de las medidas de cierre de la economía y confinamiento de la población llega mientras las cifras de nuevos contagios y fallecimientos han dado un respiro.
En otro orden, el Ejecutivo de Pedro Sánchez decretó la prórroga por otros 14 días de los controles en las fronteras terrestres con Francia y Portugal. La prórroga se extenderá desde este domingo hasta el sábado 25 de abril y está sujeta a nuevas extensiones en caso de necesidad.
10 Abril 2020/
Ya hay más de 100.000 muertos en todo el mundo
Las muertes provocadas por el brote de un nuevo coronavirus surgido en diciciembre en Wuhan, centro de China, y rápidamente diseminado por todo el mundo superaron este viernes el umbral de los 100.000, de acuerdo al monitoreo realizado por la Universidad Johns Hopkins.
Al momento se han contabilizado 100.376 muertes, con 1.631.310 casos confirmados de COVID-19, la enfermedad que provoca este nuevo coronavirus, y 365.722 recuperados desde el inicio de la pandemia.
La primera muerte se produjo en Wuhan el 9 de enero. Tras 83 días se registraron 50.000 muertes y solo ocho días más tarde el número subió a 100.000. Esto muestra que la cifra se ha acelerado a una tasa diaria de entre 6% y 10% durante la última semana, y sólo el jueves se informaron casi 7.300 muertes en todo el mundo, según indicó la agencia Reuters.
El número de muertos ahora se compara con el de la Gran Plaga de Londres a mediados de la década de 1660, que mató a unas 100.000 personas, aproximadamente un tercio de la población de la ciudad en ese momento. Pero aún está muy lejos de la llamada gripe española, que comenzó en 1918 y se estima que mató a más de 20 millones de personas para cuando acabó en 1920.
El crecimiento diario registrado este viernes en todo el mundo fue empujado por las 980 muertes reportadas por el Reino Unido, su peor balance desde el inicio de la pandemia. El país acumula un total de 8.958 fallecimientos y las autoridades esperan que la situación empeore antes de mejorar.
Italia, uno de los países más golpeados del mundo por el coronavirus, reportó este viernes 570 muertes, muy por debajo de los casi 1.000 diarios de semanas anteriores, y acumula en total 18.849 fallecidos, al momento el balance más alto entre los 185 países afectados por la pandemia.
La baja en las muertes y en los contagios ha generado esperanza en las autoridades de que Italia haya pasado ya su peor momento y se encuentre reduciendo los casos.
España, el otro gran foco europeo de la pandemia, también está reportando números esperanzadores que indicarían una tendencia a la baja en los casos. Este viernes reportó 605 muertos, por debajo de los más de 900 diarios de jornadas anteriores, y acumula 15.843.
Mientras tanto, el crecimiento de los contagios y los muertos no está mostrando señales de retroceso en los Estados Unidos, que con 473.093 casos confirmados es el país más afectado del mundo por la pandemia, de acuerdo a datos oficiales de los diferentes países.
Allí también se han registrado 17.863 muertos, una cifra sólo superada por Italia, y las autoridades creen que aún no han llegado al pico.
Eliminar la curva y no aplanarla: así es la exitosa estrategia de Nueva Zelanda, «la más estricta del mundo» contra la pandemia de covid-19
La acumulación de contagios del nuevo coronavirus no ha sido muy diferente en Nueva Zelanda, donde desde finales de marzo han sufrido un aumento pronunciado.
Lo que ha resultado sorprendente es la ralentización en la aparición de nuevos pacientes con la enfermedad (covid-19) y sobre todo el número de fallecimientos desde que inició la pandemia: solo uno.
Una explicación puede estar en que el gobierno liderado por la primera ministra Jacinda Ardern ha tomado decisiones más agresivas que otros países desarrollados, como el confinamiento para toda su población durante un mes y el cierre total de fronteras.
Pero como los expertos señalan, las medidas se tomaron desde una etapa temprana, siguiendo la estrategia de «eliminación» de la enfermedad, en lugar de la «mitigación» que se aplica en muchas otros países.
Lo que viene a ser destruir la curva y no solo aplanarla.
«Si tiene éxito, ofrece una ruta de salida clara, con un cuidadoso retorno a las actividades regulares con los beneficios sociales y económicos resultantes para Nueva Zelanda», dice un artículo científico que describe el plan, publicado por grupo de especialistas en salud liderados por el epidemiólogo Michael Baker.
Sin embargo, los expertos de la Universidad de Otago (Nueva Zelanda) son cautelosos en cantar victoria, «si tiene éxito», enfatizan, pues falta tiempo para que se consoliden los resultados.
Hasta este jueves, en Nueva Zelanda había 992 casos confirmados de covid-19. Fue el 28 de febrero cuando se detectó al primero.
El único fallecimiento -el de una anciana que contrajo el virus en el extranjero- ocurrió el pasado 29 de marzo.
La acumulación de casos, por el contrario, ha visto un aumento notable en las últimas dos semanas, al pasar de 189 casos el 25 de marzo a casi 1.000 pacientes el 9 de abril, según la Organización Mundial de la Salud.
Además de la recuperación de casi 300 pacientes y solo un fallecimiento, lo que genera esperanzas de que la estrategia de «eliminación» esté funcionando es la disminución en la aparición de nuevos casos.
De 76 nuevos contagios registrados el 2 de abril ha disminuido constantemente hasta los 23 este jueves. Además, en las 24 horas anteriores se reportó que 65 personas se recuperaron de la enfermedad.
«No me disculpo. Este es un momento sin precedentes», dijo la primera ministra Ardern al anunciar las órdenes a seguir, las cuales describió como «las más estrictas del mundo».
¿Qué es la «eliminación»?
Con la estrategia de mitigación, que se aplicado en países como Estados Unidos, las medidas de apoyo y restricciones aumentan a medida que avanza la epidemia para «aplanar la curva», explican los especialistas liderados por Baker.
Por el contrario, la estrategia de «eliminación» de la curva «invierte en parte el orden al introducir medidas fuertes al comienzo» de la emergencia para evitar la introducción del virus.
«Este enfoque tiene fuerte atención en el control fronterizo (…) y enfatiza el aislamiento de casos y la cuarentena de contactos para ‘eliminar’ las cadenas de transmisión», señalan.
Aunque sí se ha seguido en otros países, los expertos señalan cinco claves que no deben fallar para que tenga buenos resultados:
- Controles fronterizos con aislamiento de viajeros efectivo;
- detección rápida a través de pruebas generalizadas,
- aislamientos y rastreo de contactos;
- promoción intensa de la higiene y cumplimiento estricto del distanciamiento social;
- y una estrategia efectiva de comunicación para la población.
 Derechos de autor de la imagenGETTY IMAGES
Derechos de autor de la imagenGETTY IMAGESImage captionAunque el país depende fuertemente del turismo, el gobierno cerró las fronteras desde mediados de marzo.
«Los intentos de enfoque de eliminación reemplazan cada vez más la mitigación a medida que la pandemia abrume los sistemas de salud», pronostican los especialistas.
¿Qué hizo Nueva Zelanda?
Nueva Zelanda comenzó con la puesta en cuarentena de todos los viajeros que llegaban del extranjero el 15 de marzo. Tan solo cuatro días después, la política aumentó al cierre de fronteras.
Para el 23 de marzo, la primera ministra anunció «la restricción más estricta a los movimientos en Nueva Zelanda en la historia moderna» al avanzar al nivel 4 de su plan de contingencia, que dura cuatro semanas.
 Derechos de autor de la imagenGETTY IMAGES
Derechos de autor de la imagenGETTY IMAGESImage captionNueva Zelanda ha establecido estrictos controles de seguridad para vigilar a las personas que salen de sus casas.
Nadie puede salir de casa, excepto a comprar víveres o medicinas, o hacer ejercicio en los alrededores del hogar. Solo se permite el contacto en la «burbuja» del hogar y las autoridades constantemente informan cómo salir de forma segura.
Los empleados de servicios esenciales son los únicos que pueden estar en las calles.
«Ir fuerte y a tiempo le dio al gobierno y al sector de la salud tiempo para prepararse para lo peor, incluida la instalación de estaciones de prueba y tratamiento hospitalario», le dice a BBC Mundo la profesora Ella Henry, de la Universidad Tecnológica de Auckland (Nueva Zelanda).
«En general, los neozelandeses han cumplido y los casos aislados de malos comportamientos, reuniones ilegales, rompimiento del encierro y absoluta idiotez han sido señalados y avergonzados públicamente«, explica Henry, quien ha estado aislada tres semanas.
«Sigue las reglas y QUÉDATE EN CASA. Actúa como si tú tuvieras covid-19. Esto salvará vidas», decía un mensaje del gobierno enviado el 25 de marzo a toda la población.
Una línea telefónica de la policía ha recibido cientos de denuncias de vecinos que señalan a quienes están incumpliendo las normas.
El propio ministro de Salud, David Clark, fue degradado de cargo tras haberse descubierto que estuvo con su familia en una playa unos días después de que el confinamiento ya había sido ordenado.
 Derechos de autor de la imagenGETTY IMAGES
Derechos de autor de la imagenGETTY IMAGESImage captionEl primer ministro de sanidad neozelandés, David Clark, expresó su arrepentimiento.
«En condiciones normales, hubiera despedido al ministro de Salud. Lo que hizo está mal y no tiene excusas. Pero ahora mi prioridad es nuestra lucha colectiva contra el covid-19″, dijo la primera ministra en un comunicado.
¿Un modelo a seguir?
La geografía de Nueva Zelanda ha sido clave para la contención de la enfermedad.
Al ser una nación integrada por dos islas mayores, pueden tener un gran control de las fronteras, quién entra y qué contactos desarrolla en el país.
Además, al tener una población de 4,8 millones de habitantes hace que las autoridades tengan un mayor control y que la gente se «cuide entre sí».
Un país con características similares tiene oportunidad de aplicar la estrategia de «eliminación», pero las medidas debieron tomarse antes de la aparición de contagios comunitarios (los no relacionados a viajeros).
«El bloqueo tiene grandes costos sociales y económicos, y es probable que sea particularmente difícil para aquellos con menor cantidad de recursos«, dice Baker y su equipo.
El gobierno ha puesto en marcha programas de apoyo económico a empresas y trabajadores independientes, los pagos de hipotecas han sido suspendidos e incluso las familias de bajos recursos recibieron módems para acceder a internet y canales de televisión educativos, explica la profesora Henry.
Esto podría ser difícil de sostener para muchos países, pero sí pueden crearse «islas» de estabilidad, sostiene.
Y aunque en general los neozelandeses destacan el rápido actuar de su país, el equipo del doctor Baker advierte que la nación no está a salvo de un empeoramiento.
«El éxito con la estrategia de eliminación está lejos de ser cierto en Nueva Zelanda».
BBCMundo.-
Nueva York informó que murieron 777 personas por la pandemia de coronavirus en las últimas 24 horas
El gobernador del estado de Nueva York, Andrew Cuomo, informó que 777 personas murieron por coronavirus en el estado en las últimas 24 horas. La cifra supone un leve descanso con respecto al jueves, cuando se confirmaron 799 decesos. Hasta el momento, 7.844 han perdido sus vidas en el estado a raíz de la pandemia.
“Continuamos soportando un gran dolor mientras perdimos a 777 neoyorquinos ayer. Sentimos esta pérdida profundamente como estado, comunidad y familia de Nueva York. Es una pérdida terrible y desgarradora”, indicó.
Luego sostuvo que su gobierno destinará 200 millones de dólares para asistencia alimentaria de emergencia a más de 700.000 hogares de bajos ingresos en el estado. Y acotó: “Decir gracias es bueno. Brindar asistencia es mejor. Estoy trabajando con la delegación del Congreso de Nueva York para crear un ‘Fondo de Compensación de Héroes COVID-19’ para apoyar a los trabajadores de primera línea y sus familias. Tal como lo hizo el Congreso después del 11 de septiembre, necesitamos apoyar a nuestros héroes una vez más”.
Por último, se refirió a un posible levantamiento de la cuarentena y a los test masivos. “La reapertura será un proceso gradual y todo se reduce a pruebas. Desarrollamos una prueba de anticuerpos pero necesitamos que el gobierno federal nos ayude. Deben usar la Ley de Producción de Defensa para ampliar rápidamente las pruebas. Si pudiera lo haría”, expresó.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/Q7JAB52TOVDKZMNAEGHGZVNQ3M.jpg)
Nueva York ha reducido la cantidad de tiempo que retiene cadáveres no reclamados antes de que sean enterrados en el cementerio público de la ciudad: según la nueva política, la oficina forense mantendrá los cuerpos almacenados durante solo 14 días antes de que sean enterrados en el cementerio de la isla Hart.
Normalmente, unos 25 cuerpos a la semana son enterrados en la isla, principalmente para personas cuyas familias no pueden pagar un funeral o que no son reclamados por sus parientes. Sin embargo, en los últimos días y con la pandemia de coronavirus, las operaciones de entierro han aumentado de un día a la semana a cinco días a la semana, con alrededor de 24 entierros cada día, dijo el portavoz Jason Kersten.
Las imágenes aéreas tomadas por varias agencias de noticias muestran a trabajadores cavando tumbas en la isla, una franja de tierra de acceso restringido a una milla del Bronx que es el lugar de descanso final para más de un millón de neoyorquinos, en su mayoría indigentes.
Cerca de 40 ataúdes fueron alineados para el entierro en la isla este jueves, y se han excavado dos trincheras frescas en los últimos días.
Los entierros suelen ser realizados por los reclusos del complejo carcelario Rikers Island de la ciudad, pero durante la pandemia de coronavirus, el trabajo ha sido asumido por los contratistas.
Los funcionarios de la ciudad no han explicado si el aumento de los entierros se debe a la presión sobre las casas de sepelios para deshacerse de los cuerpos más rápidamente.
Infobae.-
Texas rebasa los 10.000 casos y 200 muertes por coronavirus
El número de pacientes en Texas con COVID-19, la enfermedad provocada por el nuevo coronavirus, superó el jueves los 10.000 casos y hay al menos 200 muertes, según datos de investigadores de la Universidad Johns Hopkins.
El Centro para Ciencia e Ingeniería de Sistemas de la universidad actualiza la cifra cada hora, y hacia la tarde del jueves Texas registraba 10.439 casos, un incremento respecto a los 9.300 que reportaron las autoridades estatales de salud la mañana del miércoles.
La cifra de decesos en Texas a causa del coronavirus alcanzó 205 la tarde del jueves, según la universidad, comparados con 177 fallecimiento que reportó el estado la mañana del día previo.
Para la mayoría de las personas, el nuevo coronavirus causa síntomas leves o moderados, como fiebre y tos, que se disipan en dos o tres semanas. En otros casos, especialmente en ancianos y personas con padecimientos preexistentes, puede provocar cuadros más severos, incluyendo neumonía.
El condado de Harris reportó el mayor número de casos, 2.341, y de decesos (31), hasta la tarde del jueves. El condado de Dallas fue segundo con 1.432 infecciones y 22 fallecimientos. El condado de Tarrant registró 637 pacientes y 20 muertes, mismo número de decesos que en el condado de Bexar.
En tanto, mientras la pandemia deja a millones de estadounidenses sin empleo, miles de personas hicieron filas en un mercado de San Antonio para recibir productos básicos.
Alrededor de 10.000 familias recibieron ayuda en un repleto estacionamiento del mercado de pulgas, donde el Banco de Alimentos de San Antonio atendió al mayor número de personas en sus 40 años de historia, declaró el presidente del Banco de Alimentos Eric Cooper al diario San Antonio Express-News.
Cooper dijo que el Banco de Alimentos ha atendido a unas 15.500 familias en los últimos 10 días.
09 Abril 2020 /
Estados Unidos registra más de 15.000 muertes por coronavirus y superó a España como el segundo país con más víctimas fatales
Estados Unidos superó este jueves los 15.000 fallecidos por la pandemia de coronavirus, según el recuento de la universidad estadounidense Johns Hopkins, lo que convierte al país en el segunda con más víctimas fatales.
La epidemia ha dejado al menos 15.938 muertos en el país -según la última actualización del sitio web- donde se registran además más de 450.000 casos positivos de Covid-19, la enfermedad causada por el nuevo coronavirus.
La ciudad de Nueva York sigue siendo la más afectada con 4.571 muertos. La cifra de víctimas también sigue subiendo en el resto del estado y, de hecho, en las últimas 24 horas alcanzó un nuevo récord con 799 fallecidos.
Con este incremento de 20 fallecidos más que los informados el miércoles, el total de víctimas fatales llegó a 7.067. Se trata del cuarto día consecutivo en que la cifra de muertos toca un nuevo máximo.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ZKKHXOQVJJGI5CHBFW3UXORRNU.jpg)
No obstante, el gobernador Andrew Cuomo destacó como dato positivo que las hospitalización han estádo cayendo de manera constante. Del miércoles al jueves, indicó, solo aumentaron un 1 por ciento, o 200 nuevos pacientes Y la admisión en cuidados intensivos también está bajando. “Este es el menor número que hemos tenido desde que empezó esta pesadilla”, sostuvo Cuomo en conferencia de prensa. La semana pasada, las internaciones llegaron a superar las 1.400 por día.
En tanto, el total de hospitalizados a nivel estatal es de 18.279. Por su parte, los ingresos en cuidados intensivos fueron 84, cuando en las peores jornadas se acercaron a 400.
De todas formas, Cuomo mantuvo el tono de alerta. “La gripe española de 1918 golpeó en tres oleadas. Sólo estamos en la primera ola. No podemos asumir que porque estamos viendo algunos signos positivos esto terminará pronto o que las ondas adicionales no golpearán. El Estado de Nueva York no subestimará a este enemigo”, aseveró.
Han pasado 39 días desde que se detectó el primer caso en Nueva York, y 80 jornadas desde el primer caso en suelo estadounidense.
Con la actualización de este jueves, Estados Unidos superó a España como el segundo país con más muertos por coronavirus. El que registra el índice más alto sigue siendo Italia, con 18.279.
Nueva York alcanzó un nuevo récord diario de muertes y superó las 7.000 víctimas fatales por coronavirus
La cifra de muertos continúa subiendo en el estado de Nueva York y alcanzó un nuevo récord en las últimas 24 horas, con 799 fallecidos, pero las hospitalizaciones están cayendo, dijo el gobernador Andrew Cuomo.
Con este incremento, de 20 fallecidos más que los informados el miércoles, el total de víctimas fatales llegó a 7.067. Se trata del cuarto día consecutivo en que la cifra de muertos toca un nuevo máximo.
Sin embargo, en las últimas 24 horas solo 200 nuevos pacientes con coronavirus fueron ingresados en hospitales, y la admisión en cuidados intensivos también está bajando, dijo el gobernador. “Este es el menor número que hemos tenido desde que empezó esta pesadilla”, sostuvo Cuomo en conferencia de prensa. La semana pasada, las internaciones llegaron a superar las 1.400 por día.
En tanto, el total de hospitalizados es de 18.279. Por su parte, los ingresos en cuidados intensivos fueron 84, cuando en las peores jornadas se acercaron a 400.
Solo en la Ciudad de Nueva York, los casos confirmados son 84.373 y los fallecidos 4.426, según cifras divulgadas más temprano por las autoridades de la metrópoli.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/PD5JAABDDRFA5LE5PMJV3FXT5A.jpg)
Estados Unidos es largamente el país con más casos confirmados, en base a las estadísticas oficiales de cada país. Con más de 430 mil casos, según el balance de la Universidad Johns Hopkins, casi triplica los 148 mil positivos de España, el segundo en la lista, mientras que la cifra de muertos bordea los 15 mil.
Han pasado 39 días desde que se detectó el primer caso en Nueva York, y 80 jornadas desde el primer caso en suelo estadounidense.
Aunque Nueva York es el principal foco en el país, el gobernador destacó que la curva a comenzado a ralentizarse. De todas formas, siempre mantiene el tono de alerta. “La gripe española de 1918 golpeó en tres oleadas. Sólo estamos en la primera ola. No podemos asumir que porque estamos viendo algunos signos positivos esto terminará pronto o que las ondas adicionales no golpearán. El Estado de Nueva York no subestimará a este enemigo”, aseveró.
La ciudad de Nueva York, que concentra más de la mitad de las muertes a nivel estatal, reportó el miércoles que más de un tercio de los fallecidos son latinos y son afectados desproporcionalmente, ya que constituyen el 29% de la población local entre los 8,6 millones de habitantes.
Japón registra 500 casos nuevos de coronavirus
Japón registró más de 500 casos nuevos del coronavirus por primera vez el miércoles, informó el jueves el ministerio de Salud, con lo que el total a nivel nacional subió a 4.768, excluyendo a cientos de personas de un crucero que fue puesto en cuarentena cerca de Tokio hace algunas semanas.
El ascenso continuo ocurrió dos días después de que el primer ministro Shinzo Abe declaró el estado de emergencia en la capital y otras seis prefecturas muy golpeadas, al tiempo que le pidió a la población que redujera al menos el 70% de las interacciones humanas.
Esa medida le permite a la gobernadora de Tokio, Yuriko Koike, y a otros seis líderes de prefecturas emitir directrices más estrictas de distanciamiento social, pero sin castigos para los que no cumplan. Hasta ahora, Koike sólo emitió una solicitud a los habitantes para que se queden en su casa. Las solicitudes para cerrar los negocios y servicios no esenciales aún están en proceso.
Fue posible ver a mucha gente desplazándose a sus oficinas el jueves por la mañana en el centro de Tokio. Muchas compañías japonesas han actuado con lentitud en permitir el trabajo desde los hogares.
Fuente: AP
08 Abril 2020 /
Cuál es la nueva droga que prueba con éxito uno de los máximos expertos del mundo en coronavirus
En la carrera por encontrar un fármaco que pueda detener la pandemia del COVID-19, un nuevo antiviral funcionó tan bien en un estudio realizado en ratones que en las próximas semanas se dará inicio a los ensayos en humanos. La droga, llamada por ahora EIDD-2801, logro reducir y también prevenir el daño pulmonar grave en los animales infectados con el nuevo coronavirus. Tiene, además, otras dos propiedades muy importantes: es de espectro amplio —es decir que puede servir para controlar otros coronavirus— y se puede administrar en forma de pastilla.
Tanto en su uso profiláctico (antes de la infección) como terapéutico (luego de la infección), EIDD-2801 mejoró la función pulmonar y redujo la cantidad de réplicas del virus en los ratones, que además perdieron menos peso corporal que el grupo de control.
“Esta nueva droga no solo tiene un gran potencial para tratar a los pacientes de COVID-19, sino que también parece efectiva para el tratamiento de otras infecciones graves de coronavirus«, dijo el autor principal del estudio publicado en Science, Ralph Baric, profesor de microbiología e inmunología en la Universidad de Carolina del Norte (UNC) en Chapel Hill y uno de los mayores expertos mundiales en coronavirus, que estudia hace ya 35 años. En el laboratorio de Baric EIDD-2801 se probó contra el SARS-CoV-2, causante de la actual pandemia, y también contra el SARS-CoV-1, que en 2003 provocó la primera epidemia global del siglo, el síndrome respiratorio agudo grave (SARS) y el que causa el síndrome respiratorio de Medio Oriente (MERS, de 2012).
Baric fue el primer investigador del uso de remdesivir, la droga de Gilead que se aplicó como uso compasivo en varios casos de COVID-19 con éxito, y que actualmente se prueba en múltiples ensayos clínicos. En el caso de EIDD-2801, el profesor distinguido de UNC trabajó con colegas como Mark Denison, del Centro Médico de la Universidad de Vanderbilt (VUMC), y George Painter, director del Instituto Emory para el Desarrollo de Drogas (EIDD), donde se descubrió este nuevo antiviral, que es la forma oral del compuesto EIDD-1931.
¿Por qué Baric y sus colegas eligieron experimentar con una droga de espectro amplio, en lugar de una específicamente propuesta para el COVID-19? “En los últimos 20 años han surgido tres nuevos coronavirus humanos”, sintetizaron los comentarios del estudio. Y el grupo de los parecidos al SARS “representan una amenaza existencial y futura para la salud mundial, como lo demuestra la aparición del SARS-CoV-1 y el SARS-CoV-2”. La razón es que esta familia, proveniente del murciélago como huésped original, “pueden utilizar receptores de la enzima convertidora de angiotensina 2 (ECA) humana, crecer bien en las células primarias de las vías respiratorias humanas y variar hasta en un 25% en los objetivos genéticos terapéuticos y de vacunas clave”. Eso hace que su amenaza potencial sea múltiple.
“Así pues, para hacer frente a la actual emergencia de salud pública de COVID-19 y maximizar la preparación para una pandemia en el futuro, se necesitan desesperadamente vacunas y terapias de espectro amplio, que sean activas contra las familias de virus de ARN de mayor riesgo propensas a la aparición”, explicaron los autores.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/VB6JOAVOAVBSRF2ZYNCKTN64MQ.png)
“Cuando se administra como tratamiento 12 o 24 horas después de que la infección haya comenzado, EIDD-2801 puede reducir el grado de daño pulmonar y la pérdida de peso en los ratones”, publicó el sitio de la universidad sobre el estudio, que incluyó datos de animales infectados con SARS-CoV-2, SARS-CoV-1 y MERS y también de células pulmonares humanas infectadas. “Se espera que esta ventana de oportunidad sea más larga en los seres humanos, porque el período entre la aparición de la enfermedad del coronavirus y la muerte es generalmente más largo en los seres humanos que en los ratones.”
El hecho de que se pueda presentar como una píldora, y no como un tratamiento endovenoso, que es la mayoría de los que actualmente se emplean en pacientes de COVID-19, le añade valor al hallazgo: “Además de la facilidad de la administración, ofrece una ventaja potencial para tratar a pacientes menos enfermos de manera profiláctica, por ejemplo, en un hogar de ancianos —un ámbito de mucha concentración de perfiles de alto riesgo— donde muchas personas quedaron expuestas al coronavirus pero todavía no presentan síntomas”, ilustró UNC. Incluso podría servir como medida preventiva para el personal de medicina y enfermería que trabaja con el peligro cotidiano de contagio.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/4QTPWKBXSVB3HLJVJ2RVIVQ7BU.png)
Como estos equipos interinstitucionales, que cooperan en programas comunes del Instituto Nacional de Salud (NIH) de los Estados Unidos, también habían ensayado los usos del remdesivir en relación a los coronavirus, una de los investigadores, Maria Agostini, del laboratorio de Denison, hizo una comparación para ver qué sucede cuando estos coronavirus se adaptan para inutlizar los antivirales. “Los virus que pueden presentar mutaciones para resistir al remdesivir son en realidad más susceptibles al EIDD-1931, y a la inversa, lo cual sugiere que ambas drogas se podrían combinar para una mayor eficacia y para prevenir la aparición de resistencia”, analizó George Painter, de Emory.
Los ensayos clínicos de la versión oral del nuevo compuesto, el promisorio EIDD-2801, comenzarán en las próximas semanas. Si tienen éxito, pueden marcar una profunda diferencia a la amenaza que comenzó en 2002 con el SARS. “En conjunto, nuestros datos apoyan el desarrollo continuo del EIDD-2801 como un potente antiviral de amplio espectro que podría ser útil para el tratamiento de las infecciones de coronavirus contemporáneas, las de reciente aparición y las que surjan en el futuro”, concluyeron los autores del estudio.
Otro récord de muertes diarias por coronavirus en Reino Unido: registró otras 938 y el total llegó a 7.097
Las autoridades británicas reportaron este miércoles un nuevo récord de muertes por coronavirus, con 938 víctimas fatales en las últimas 24 horas, mientras que los contagios ya superan los 60 mil.
La cifra supera considerablemente los 854 fallecidos del martes, que entonces era la cifra diaria más alta. El lunes, las víctimas fatales fueron 439, aunque es posible que se deba al efecto fin de semana, tiempo durante el cual los reportes demoran en centralizarse.
El gobierno informó que de las 232.708 pruebas realizadas, 60.733 dieron positivo, lo que marca un aumento diario de 5.491 contagios, un salto de casi un 10%.
La consejera científica del Ministerio de Defensa británico, Angela McLean, aseguró en una rueda de prensa que, a pesar del aumento de los muertos y los contagios, hay factores que sugieren que «la expansión del virus no se está acelerando».
La experta aseguró que la curva de ingresos hospitalarios por COVID-19 ha comenzado a aplanarse, lo que aumenta el optimismo sobre una posible desaceleración de contagios.
Por su parte, el premier Boris Johnson, internado en Cuidados Intensivos, está “mejorando”, según informó el gobierno británico. Está “sentado en la cama y conversando de forma positiva con el equipo médico”, afirmó Rishi Sunak, secretario de Finanzas.
(Con información de EFE)
Da positivo a COVID-19 tercer migrante deportado
Un tercer migrante guatemalteco deportado en los últimos días desde Estados Unidos dio positivo al nuevo coronavirus, informaron las autoridades, horas después de que el gobierno de Guatemala anunciara la suspensión de vuelos con retornados desde territorio estadounidense durante la Semana Santa.
El presidente Alejandro Giammattei anunció el martes tres nuevos contagios y luego el Ministerio de Salud informó a la prensa que uno de los casos es de un hombre de 37 años que fue deportado el 26 de marzo desde Mesa, Arizona, y se encontraba en cuarentena.
Otros dos migrantes que fueron enviados en el mismo vuelo ya habían dado positivo a COVID-19. En la aeronave viajaron 41 guatemaltecos, incluidos 10 niños.
Los otros dos contagiados son dos hombres de 29 y 31 años.
Cuando llegaron, los migrantes estuvieron aislados un día en instalaciones de la Fuerza Aérea. Las autoridades dijeron que una persona que llegó enferma tenía el coronavirus y lo aislaron, pero permitieron a los demás que se fueran y les pidieron que hicieran cuarentena en sus casas, aunque las autoridades no tuvieron manera de comprobar que lo hicieron.
El tercer contagiado estaba en su comunidad en Suchitepéquez.
La cancillería informó el lunes en un comunicado la suspensión de vuelos con deportados desde Estados Unidos durante la Semana Santa. Además, dijo que ha pedido a las autoridades de aquel país que cuando se reanuden, cada avión sólo traiga a 25 migrantes, no 100 como suele hacer, y con un certificado de que no tienen síntomas relacionados con el coronavirus.
En otras dos ocasiones anteriores, en vuelos distintos, las autoridades guatemaltecas han informado que por lo menos seis migrantes deportados que llegaron a Guatemala venían con fiebres altas o tos severa, lo que ha despertado alarmas, colocando en aislamiento a todos los deportados e incluso a trabajadores de migración y cancillería que los atienden.
Úrsula Roldán, directora del Instituto de Investigación y Proyección sobre Dinámicas Globales y Territoriales (IDGT) de la Universidad Rafael Landívar, dijo que la situación se está desbordando y que las autoridades no han tomado las precauciones sanitarias necesarias para el traslado de migrantes.
“Incluso en algunas comunidades ya hasta los están estigmatizando porque creen que todos vienen enfermos”, dice Roldán, y asegura que para evitar contagios los migrantes deportados deben quedarse resguardados en un centro de cuarentena y no ser enviados inmediatamente a sus comunidades, porque si dan positivo podría esparcirse el virus.
Debido a las disposiciones gubernamentales en Guatemala para detener la pandemia, el gobierno prohibió la circulación de habitantes entre departamentos, por lo que también solicitó a las autoridades estadounidenses que todos aquellos que sean deportados residan solamente en el departamento de Guatemala.
Hace poco más de una semana tres menores de edad no acompañados, deportados, fueron llevados a un hospital especializado para realizarles la prueba de coronavirus pues llegaron con tos severa, aunque resultaron negativos.
El número de contagiados en Guatemala es de 77 personas y tres fallecidos.
En el lado norte de México han aumentado los reclamos de los estados fronterizos donde se acumulan mexicanos deportados y migrantes centroamericanos tanto que van a Estados Unidos como los que han sido retornados desde este país. El país azteca tiene ya más de 2.700 casos y al menos 141 muertos por coronavirus.
Los temores en el tema migratorio es que pueda llegar gente contagiada desde Estados Unidos -donde hay más de 370.000 casos y han muerto más de 11.800 personas – y que el hacinamiento en albergues pueda poner en peligro a muchas personas.
Según el Instituto Guatemalteco de Migración de Guatemala, entre enero a marzo fueron deportados desde México 8.528 guatemaltecos.
Fuente: AP
07 Abril 2020 /
Estados Unidos reportó la cifra récord de 1.942 muertes en las últimas 24 horas y el total asciende a 12.813
Estados Unidos registró en las últimas 24 horas 1.942 muertes como consecuencia del Covid-19, la enfermedad causada por el nuevo coronavirus, lo que llevó la cantidad total de decesos en el país a 12.813.
Estados Unidos registra la tercer mayor cantidad de decesos en todo el mundo, sólo por detrás de Italia y España, con 17.127 y 14.405, respectivamente. Considerando las curvas de decesos proyectadas en cada país, es probable que Estados Unidos supere a ambos en una cuestión de días. Desde mediados de la semana pasada, el país registra más de 1.000 nuevas muertes diarias.
La Casa Blanca indicó la semana pasada que aún en un escenario optimista donde los ciudadanos respeten a rajatabla las medidas de aislamiento social recomendadas, la cantidad de muertes en el país oscilará entre las 100.000 y las 240.000. Un escenario pesimista, en tanto, estima más de dos millones de decesos.
Francia ya tiene más de 10.000 muertos por coronavirus: reportó 1.427 fallecidos en las últimas 24 horas
Francia superó este martes las 10.000 muertes por coronavirus con un total de 10.328 fallecimientos desde el pasado 1 de marzo, 1.427 más que este lunes, indicó el director general de Sanidad, Jérôme Salomon.
De ellos, 7.091 se produjeron en hospitales, 607 solo en las últimas 24 horas, y otros 3.237 en residencias de ancianos y centros de dependencia.
Aunque en este último caso hay 820 muertes más que ayer, lunes, esa cifra no corresponde necesariamente a nuevos fallecimientos en ese periodo porque al Ejecutivo le van llegando de forma paulatina los datos de esos centros y, sin disponer aún de los de todas las instituciones, ofrece la última actualización disponible.
Las autoridades sanitarias precisaron que en todo el país hay 78.167 casos de coronavirus confirmados, 3.777 más en un día, así como 30.027 personas hospitalizadas y de ellas 7.131 en unidades de cuidados intensivos.
01 Abril 2020 /
Un condado de China fue puesto en cuarentena total y hay temor por una posible segunda ola de contagios
La provincia de Henan, en el centro de China, ha tomado la drástica medida de poner a uno de sus condados en total aislamiento tras detectar tres infecciones en hospital local el domingo, mientras las autoridades nacionales tratan de evitar una segunda ola de coronavirus en medio de un esfuerzo para revivir la economía.
Medidas similares al toque de queda entraron en vigor el martes en el condado de Jia, que se encuentra cerca de la ciudad de Pingdingshan y tiene aproximadamente 600.000 habitantes.
Los residentes de la zona fueron llamados a permanecer en sus casas y todo movimiento fuera del hogar requiere una aprobación.
Todos los negocios han sido cerrados, excepto los que representan servicios públicos, los proveedores médicos, las empresas de logística y las empresas de procesamiento de alimentos.
Además, las personas que tienen permisos especiales deben ir a trabajar con barbijos y tras medir su temperatura. Y los autos sólo pueden ser utilizados en días alternos, dependiendo de su número de matrícula.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/MUIF4E3SBNDPZPAYLLC6DWXR2Y.jpg)
Los líderes del gobierno chino están ansiosos por reiniciar la economía, pero han remarcado que las maniobras para reanudar la producción deben ser equilibradas con las medidas de precaución para evitar otra ola de contagios.
Un funcionario de la oficina de transporte de Jia confirmó que el condado había sido puesto en aislamiento. “Es mejor no venir a Jia ahora. Nadie puede entrar o salir”, explicó al diario South China Morning Post.
Una residente contactado por el periódico regional dijo que las autoridades instaron a la población a abastecerse de verduras y productos de primera necesidad para soportar el aislamiento, y reveló que cada familia puede asignar a uno de sus integrantes para salir a comprar comida una vez cada dos días.
“Estoy preocupada porque pasó muy cerca. El hospital está a sólo 2 km de mi casa. No tenía ni idea de que había casos confirmados de infección”, dijo Wang Xiao, de 23 años, al South China Morning Post en alusión a los informes de que el condado confirmó tres casos de infección el domingo. Según los reportes, el sábado dio positivo un doctor de apellido Liu que trabajaba en el hospital del condado, había regresado desde Wuhan en enero y volvió a trabajar después de completar dos semanas de auto-aislamiento.
Liu aparentemente transmitió el virus a dos colegas del hospital y a un antiguo compañero de clases: todos dieron positivo el domingo.
Desconfianza en el gobierno
Tras dos meses de confinamiento, la provincia de Hubei, donde surgió la pandemia, comenzó a reabrir sus puertas la semana pasada para que se reactive la economía. De Wuhan, su capital, no se permitirá salir antes del 8 de abril.
En Wuhan la cifra de muertos por el coronavirus es, oficialmente, de 2.553 personas, aunque algunos medios locales y redes sociales apuntan a que la mortalidad durante la cuarentena ha sido mucho mayor a tenor de la incesante actividad de los crematorios.
En la funeraria Wuhan Hankou del distrito de Huangpi, en el norte de la ciudad, automóviles adornados con lazos blancos entran y salen constantemente para recoger las cenizas de los difuntos y llevarlas de vuelta a casa.
También hay flores depositadas en la carretera en homenaje a los que perecieron durante la llamada “guerra del pueblo” contra el coronavirus, según la calificó el presidente chino, Xi Jinping, y que hasta el momento ha dejado en Wuhan 2.553 víctimas mortales.
Según el medio privado chino Caixin, las funerarias llevan desde esta semana entregando 500 urnas de difuntos para sus familias cada día, con lo que el número de fallecidos sería mucho mayor que lo que dicen las estadísticas del Gobierno.
Con información de EFE
1ro Abril 2020 /
La OPS advirtió que se está cerrando la “ventana” para frenar la propagación del coronavirus en las Américas
El número de casos del nuevo coronavirus en las Américas bordea los 200.000, con más de 3.500 muertes confirmadas, y varios países en los que ya hay transmisión comunitaria, pero aún hay tiempo, aunque cada vez menos, de desacelerar la propagación de la enfermedad Covid-19 en el continente.
Ese es el mensaje que ha lanzado la directora de la Organización Panamericana de la Salud (OPS), Carissa F. Etienne, que ha aprovechado igualmente para apelar a la solidaridad entre los distintos países en la lucha contra la pandemia, toda vez que se espera que los casos sigan aumentando.
“Todavía tenemos una ventana de tiempo para actuar. Hay pasos que cada país puede tomar para frenar la propagación del virus, reducir el impacto en los sistemas de salud y salvar vidas”, ha sostenido en rueda de prensa en Washington, recalcando que eso será “solo si actuamos ahora”.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/RX7F5KCQPRHFHISQIMREYBDE4Q.jpg)
“Lo que hagamos hoy determinará la capacidad de nuestros sistemas de salud para salvar vidas mañana”, advirtió.
En este sentido, defendió la necesidad de que los países de la región adopten “medidas urgentes para preparar los hospitales y centros de salud” ante la previsible llegada masiva de pacientes con COVID-19 que “necesitarán espacio hospitalario, camas, profesionales de salud y equipos médicos”.
“Este virus no ha sido ni será detenido por las fronteras trazadas en los mapas”, recalcó Etienne.
Igualmente, apleó a proteger al personal sanitario mediante su capacitación sobre cómo evitar las infecciones y acceso a suministros adecuados y equipos de protección personal. “Es nuestro deber protegerlos y cuidarlos, ya que estarán en la primera línea de esta batalla”, ha recalcado la jefa de la OPS.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/5652GOG4YJA7VHBF5CJE446SCY.jpg)
Distanciamiento necesario
Por otra parte, incidió en la necesidad de adoptar medidas de distanciamiento social puesto que esta es la única forma de evitar que los hospitales se vean “abrumados” por un número demasiado grande de personas enfermas en un período muy corto, como ya se ha visto en otros países golpeados por la pandemia. En opinión de Etienne, “parece razonable planificar estas medidas para que duren dos o tres meses al menos”.
“Sin evidencia sólida sobre los tratamientos efectivos y sin vacunas disponibles, el distanciamiento social y otras medidas preventivas enérgicas siguen siendo nuestra mejor apuesta para prevenir las consecuencias más graves de la pandemia de COVID-19 en nuestra región”, ha insistido, defendiendo que “este momento exige que haya un liderazgo audaz y compasivo”.
«No será fácil», habida cuenta del impacto que las medidas tienen en las vidas de las personas, pero «esta pandemia es grave y necesitamos hacer todo lo que esté a nuestro alcance para mitigar el impacto en nuestra población», ha advertido la directora de la OPS.
Llamado a la solidaridad
Por último, instó a la solidaridad y al trabajo conjunto entre los países de la región con el fin de compartir recursos y experiencias y tomar decisiones conjuntas que aceleren el acceso a los servicios de salud, promuevan la investigación y la innovación.
“La solidaridad en nuestra región nunca ha tenido un significado más profundo que el de hoy. La única forma de salir de esta situación será si todos hacen su parte, a la vez que apoyan a los demás”, ha prevenido Etienne.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/N4IY7H6QA5ETPODIFSWMFOCJJA.jpg)
Según los últimos datos de la OPS, hasta la fecha 51 de los 54 países y territorios que integran la región se han visto afectados. A fecha del 31 de marzo, había en el continente un total de 188.842 casos, de los que más de 163.000 corresponden a Estados Unidos. Además, se han registrado 3.554 fallecidos.
(Con información de Europa Press)
1ro Abril 2020 /
Sin camas en UCIs, Europa levanta hospitales de campaña
Ante la escasez de camas en las unidades de cuidados intensivos, las naciones europeas se afanaban en levantar nuevas instalaciones y en contratar personal, montando hospitales improvisados y trasladando a pacientes de coronavirus desde las zonas más afectadas en trenes de alta velocidad y aviones militares. La pregunta clave es si podrán encontrar suficiente personal médico para hacer que todo funcione.
Aunque el virus ha ralentizado su propagación en la sobrepasada Italia y en China, donde apareció por primera vez en diciembre, los hospitales en España y Francia alcanzaron su máxima capacidad y Estados Unidos y Gran Bretaña se preparaban para oleadas de enfermos en estado crítico.
«Parece que estamos en un país del tercer mundo. No tenemos suficientes mascarillas, suficientes equipos de protección y para finales de semana podríamos necesitar también más medicamentos”, dijo Christophe Prudhomme, un trabajador de urgencias de París.
En un destacable cambio de papeles, las economías ricas más afectadas por el virus están recibiendo ayuda de naciones menos adineradas. Rusia envió equipos médicos y mascarillas a Estados Unidos el miércoles. Cuba mandó doctores a Francia. Turquía movilizó un avión llenó de mascarillas, trajes de protección, gafas y desinfectante para Italia y España.
Londres está a unos días de inaugurar un hospital temporal de 4.000 camas levantado en un enorme centro de convenciones para ingresar a pacientes no críticos y que los hospitales británicos puedan liberar espacio ante el repunte de contagios que se espera. Sin embargo, preocupa poder encontrar los miles de trabajadores médicos que se necesitan para gestionarlo.
España, que el miércoles volvió a batir su récord de decesos con 864 en un día, ya ha ampliado su capacidad hospitalaria en un 20%. Las zonas más afectadas por la pandemia, Madrid y Cataluña, triplicaron la capacidad de sus UCIs. Docenas de hoteles en todo el país se han transformado en centros de recuperación y las autoridades están habilitando hospitales de campaña en instalaciones deportivas, librerías y centros de exhibiciones.
La necesidad más acuciante en Europa ahora mismo son, sin embargo, las unidades de cuidados intensivos, esenciales en la lucha contra un virus que hace que decenas de miles de pacientes sufren rápidamente graves problemas respiratorios. Esas UCIs son mucho más difíciles de montar que las camas de hospital estándar.
Milán abrió un hospital de campaña de cuidados intensivos el martes en un recinto ferial con capacidad para 200 pacientes, farmacia y salas de radiología. Se espera que llegue a emplear a unas 900 personas. La iniciativa se tomó luego de que la situación sanitaria se volvió extrema en la región de Lombardía, donde los cadáveres atestan las morgues, los ataúdes se apilan en las iglesias y los doctores se han visto obligados a decidir en algunos casos qué pacientes en estado grave recibían un respirador.
En la mayoría de los pacientes, el coronavirus provoca síntomas leves o moderados, como fiebre y tos. Pero en otros, especialmente en mayores y personas con patologías previas, puede causar enfermedades más graves, como la neumonía, e incluso la muerte.
En todo el mundo, más de 860.000 personas han contraído la enfermedad, y más de 42.000 han muerto, según el conteo de la Universidad Johns Hopkins. Italia y España, en conjunto, tienen la mitad de las muertes. China reportó el miércoles solo 36 nuevos casos de COVID-19.
Fuente: AP
1ro de Abril 2020 /
Alemania empieza con buen pie la lucha contra el virus
A finales del año pasado, mucho antes de que la mayoría de la gente oyera hablar del nuevo coronavirus que ahora se extiende por el mundo, científicos en Alemania se pusieron a trabajar para desarrollar una prueba para el virus que provocaba una inusual enfermedad respiratoria en China central.
Tenían una para mediados de enero, y los laboratorios de todo el país estaban preparados para empezar a utilizarla apenas unas semanas después, aproximadamente cuando el país más poblado de Europa identificaba su primer caso.
“Estaba claro que si la epidemia se extendía desde allí en China, teníamos que empezar a hacer pruebas”, dijo Hendrik Borucki, portavoz de Bioscientia Healthcare, que opera 19 laboratorios en Alemania.
Ese trabajo rápido contrasta con las demoras y errores en otros países. Acompañado por el gran número de camas de cuidados intensivos en Alemania y sus medidas iniciales de distanciamiento social, podría resolver uno de los rompecabezas más interesantes de la pandemia de COVID-19: Por qué Alemania parece tener una tasa de mortalidad mucho menor por el virus que sus países vecinos.
Las cifras son llamativas: Cuando los casos confirmados en Alemania superaron los 71.000, la cifra de muertos era de 775, según un conteo de la Universidad Johns Hopkins. En cambio, Italia ha reportado casi 106.000 infectados y más de 12.400 muertes, mientras que España tiene más de 96.000 casos, con más de 8.400 muertos.
Francia tiene cuatro veces más muertos por el virus que Alemania, y Gran Bretaña el doble, a pesar de que ambos países tienen menos contagios identificados.
Podría haber muchos factores en juego, pero los expertos dijeron desde un principio que hacer muchas pruebas rápido había dado ventaja a Alemania.
“El motivo por el que nosotros en Alemania tenemos tan pocas muertes en este momento, en comparación con el número de infectados, puede explicarse en gran parte por el hecho de que estamos haciendo un número extremadamente grande de diagnósticos en laboratorio”, indicó el virólogo Christian Drosten, cuyo equipo desarrolló el primer test para el nuevo virus en el hospital Charité de Berlín, fundado hace más de 300 años para atender a las víctimas de la peste.
Drosten estimó que Alemania puede hacer ahora hasta 500.000 pruebas por semana.
España, por su parte, hace entre 105.000 y 140.000 pruebas por semana. Italia hizo unos 200.000 tests la semana pasada, pero eso supone un aumento significativo respecto a semanas previas.
Aun así, es posible que Alemania no sea un caso tan anómalo. El hecho de que España e Italia, que sufren brotes mucho más intensos, hayan hecho menos pruebas indica que muchos casos leves o asintomáticos no se han identificado. Eso hace que la tasa de mortalidad parezca peor de lo que hay. Pero Alemania también tiene casos no identificados, y los expertos señalan que las cifras de todos los países están por debajo del alcance real de la pandemia.
La mayoría de los enfermos sufren síntomas leves o moderados como fiebre y tos, que suelen durar hasta dos o tres semanas. Pero el virus puede matar o causar complicaciones graves, especialmente a ancianos y personas con problemas médicos previos.
Asegurar que esos pacientes enfermos son atendidos de forma adecuada es clave para gestionar el brote e impedir las muertes.
Y ahí Alemania también tiene ventaja.
Italia tiene 8,6 camas de cuidados intensivos por cada 100.000 personas, según la Organización para la Cooperación y el Desarrollo Económico. En comparación, Alemania tiene 33,9 camas por 100.000 personas, hasta un total de 28.000, una cifra que el gobierno quiere multiplicar por dos.
Fuente: AP
31 Marzo 2020 /
Italia reportó 837 muertos y más de dos mil contagios en las últimas 24 horas
Italia reportó 837 muertos y más dos mil contagios de coronavirus en las últimas 24 horas, con lo que el número de víctimas en el país más golpeado del mundo se elevó a 12.428, informó este martes la protección civil.
Los contagios nuevos son 2.107, un crecimiento algo superior que ayer, pero siguen estando en torno a la mitad de los registrados los días anteriores, y en la actualidad los casos positivos son 77.635.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/GCZXW5DW3FEHBKV7O4J5HJN27I.png)
Desde que el pasado 20 de febrero se detectó el primer caso en Italia, el número total de contagiados es de 105.792, de los que 15.729 ya han sido dados de alta y 4.023 se encuentran en terapia intensiva, según informó en conferencia de prensa el jefe de Protección Civil, Angelo Borrelli.
La mayor parte de todos los contagiados, el 59 % se están recuperado en aislamiento en sus domicilios.
31 Marzo 2020 /
Ecuador: autoridades doblan los esfuerzos para recoger y sepultar los muertos por la pandemia del coronavirus
El gobierno anunció trabaja para dar solución a las demoras para recoger los cadáveres en la ciudad de Guayaquil, la más afectada por los contagios del coronavirus, en donde se reportan muertes desde barrios populares hasta zonas turísticas, en medio de la desesperación de los familiares por la falta de ayuda.
Las autoridades han reconocido dificultades para retirar los cadáveres de los fallecidos en sus hogares, sin tener la certeza de que estaban contagiados con el virus, debido a la restricción de circulación, el toque de queda y el nerviosismo de la población. Además, ha señalado que hay cadáveres en los hospitales que no han sido retirados por familiares, sin precisar el número.
Un testigo de Reuters vio el lunes el cuerpo de un hombre en una acera, debajo de una sábana azul cerca de una zona turística en el centro de Guayaquil. Escenas similares se reportaron en varios puntos de aquella ciudad.
Los policías consultados sobre el tema dijeron que el hombre colapsó mientras hacia fila para hacer compras. Reuters no pudo confirmar de inmediato la identidad de la persona ni la causa de su muerte, pero al regresar al lugar horas más tarde el cuerpo había sido retirado, según el testigo. “La intención del gobierno es que todos, no sólo los fallecidos por COVID-19, sino todos los personas que fallezcan estos días en la ciudad de Guayaquil (…) deben tener un entierro digno, acompañado del representante de la religión que profese”, dijo el vicepresidente Otto Sonnenholzner en una rueda de prensa virtual.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/A5MB3KZC7BB7NGSTQQK2DEOBNI.jpg)
El gobierno creó además una fuerza especial, que incluye a militares y se encargará del levantamiento y entierro de los cuerpos, al tiempo que instaló un cementerio público. Sonnenholzner dijo a un canal de televisión que el número de fallecidos con síntomas del virus va en aumento y al momento se registran hasta diez decesos al día en los hospitales de la ciudad.
La provincia de Guayas, donde se ubica Guayaquil, abarca más del 70% del total de contagiados del virus, que el lunes sumaron 1.966 casos positivos, de los cuales 62 han muerto, según los datos oficiales.
Funerarias colapsadas
Luiggi Ponce, de 22 años, pedía ayuda el lunes para que se retire el cuerpo de un familiar desde su domicilio ubicado en un barrio popular de Guayaquil.
“Mi tío murió hace cuatro días, con neumonía, tenía fiebre, no podía respirar, tenía todos los síntomas”, dijo Ponce por teléfono a Reuters. “El cuerpo está totalmente envuelto en plástico, toda la casa huele feo, viven en casa cinco niños y siete adultos”, señaló.
En las afueras de cementerios se han registrado largas filas de familiares en busca de un lugar para enterrar a un familiar, según imágenes de medios locales, pero sus directivos han reconocido que su capacidad de respuesta resultó inferior para la emergencia sanitaria. “Se pueden realizar entre 24 o 25 procesos de cremación al día, pero el problema es que la cantidad de fallecidos es mayor, entonces no se abastece”, dijo Sebastián Barahona, coordinador de la Federación Nacional de Funerarias, a Reuters.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/5SRQRTCLRJHPNH6STAOX7QXV4U.jpg)
“En Guayaquil hay al menos cinco veces más el numero de fallecidos que un mes normal”, dijo. “La capacidad de respuesta nuestra no es la misma a la que necesita esta emergencia”. Mas temprano, el Gobierno suspendió la entrada de vuelos humanitarios para el retorno de ecuatorianos desde el exterior, mientras los primeros viajeros que llegaron al país concluyen con el aislamiento obligatorio, y extendió la suspensión de la jornada laboral hasta el 5 de abril.
Esfuerzos conjuntos
Patricio Carrillo, comandante General de la Policía Nacional, ofreció una entrevista este martes al diario El Comercio, en la cual indicó que había cuatro entidades ocupadas en la recolección de los cadáveres aunque dijo que no estaba claro si todos los cuerpos que se veían en la ciudad habían muerto por coronavirus o como consecuencia de enfrentamientos entre bandas armadas.
“Estamos con un incremento en cuanto a la presencia de cadáveres por otras enfermedades, por muerte natural o violencia y también por el coronavirus. En esto trabajamos integradamente con las FF.AA., con la Comisión de Tránsito del Ecuador, con la Agencia Metropolitana de Tránsito y con la Policía Nacional y en todos los casos se están llevando los registros”, señaló Carrillo.
En tanto, indicó que cuentan con “el grupo de trabajo necesario con los descansos y equipamiento adecuados. Así estamos bajando esa percepción de la gente de que existe un montón de cadáveres no recogidos. Si bien es cierto, al inicio tuvimos descoordinación, pero hoy los protocolos han permitido afinar todo y está fluyendo un poco más el procedimiento. En este momento ya tenemos el personal suficiente en Guayaquil y si existe la necesidad de trasladar mucho más lo haremos”.
31 Marzo 2020 /
La pandemia de coronavirus alcanzó los 800 mil contagios a nivel mundial
La pandemia del nuevo coronavirus originado en Wuhan (China), superó la cifra de los 800 mil contagios a nivel mundial y ha causado la muerte a más de 37.000 personas en todo el mundo, con Estados Unidos como el país con más casos e Italia con la mayor cantidad de víctimas fatales.
Según el balance global actualizado este martes a las 11 GMT por la Universidad Johns Hopkins, la pandemia del nuevo coronavirus se ha extendido por 178 países y territorios, dejando un total de 800.049 personas contagiadas y 37.878 muertos.
El número de personas que han conseguido curarse de COVID-19, la enfermedad generada por el coronavirus, asciende a 166.041, la mayoría de ellas en China (76.194), ya que el gigante asiático es quien lleva más tiempo lidiando con la crisis.
Los cuatro países más afectados por la pandemia (Estados Unidos, China, Italia y España) suman más de 436.000 casos, lo que representa más de la mitad del total de personas contagiadas con el virus en todo el mundo.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/4FUBEOUVWBABBJUL7LDRFBN6IY.jpg)
El ritmo de crecimiento de la pandemia del nuevo coronavirus se ha acelerado de forma muy pronunciada en las últimas semanas. Desde que comenzó el brote en la ciudad de Wuhan a fines de 2019 hasta que se registraron los primeros 100.000 casos transcurrieron 67 días, mientras que la cifra de 200.000 positivos se alcanzó once días después y la de 300.000 solo cuatro días más tarde.
Los 400.000 casos se superaron el martes, tres días después de que el sábado se llegara a la cifra de 300.000 positivos en todo el mundo, y este jueves la pandemia superó los 500.000 casos, impulsada en buena parte por el crecimiento de contagios en Estados Unidos. Los 600.000 positivos se superaron el sábado y este lunes se ha alcanzado y superado la cifra de 700.000 personas contagiadas. Siguiendo el ritmo actual, la pandemia alcanzará y superará esta misma semana la barrera del millón de contagios.
Estados Unidos, que desde el jueves pasado es el país más afectado por número de casos, ha sumado 20.900 casos en las últimas 24 horas, el récord absoluto en incremento diario desde que comenzó el brote en noviembre de 2019, y contabiliza un total de 164.610 personas contagiadas y 3.170 víctimas mortales.
El gigante norteamericano lleva cinco días seguidos registrando más de 17.000 casos nuevos por día. Todos estos incrementos diarios son superiores a la cifra más alta de contagios registrada por China en la peor fase de la pandemia, cuando el 13 de febrero marcó el récord contabilizando más de 15.000 positivos en un día. La cifra de contagios contrasta con los datos de personas curadas, que asciende actualmente a 5.945 en el país.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/QV4MDZ26IFBZHL7GXA2IQNDGYA.jpg)
Frente al rápido ascenso de Estados Unidos, Italia se mantiene como el segundo país más afectado por número de casos, superando la barrera de los 100.000 hasta alcanzar la cifra de 101.739 positivos, y sigue siendo el país con más víctimas mortales, con un total de 11.591 fallecidos. Hasta la fecha, en Italia se han curado 14.620 personas que se habían contagiado con el virus.
España se sitúa desde el martes como el tercer país más afectado por la pandemia, con 87.956 casos, y como el segundo país con más muertos, con un total de 7.716 víctimas mortales por COVID-19. La cifra de personas curadas en España supera a la de Italia con un total de 16.780 personas recuperadas, según los datos actualizados a las 8.30 horas, a la espera de que el Ministerio de Sanidad español actualice el balance este martes.
España superó el martes de la semana anterior en número de fallecidos por el coronavirus a China, que ahora es el cuarto país más afectado por número de casos. El gigante asiático, que durante meses fue el país con más casos y víctimas mortales, contabiliza actualmente 82.240 personas contagiadas, 3.309 muertos y 76.194 personas curadas.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/APVYU3FFT5HLXF6ZJFUVINMFZQ.jpg)
Alemania es el quinto país más afectado, con 66.885 casos, 645 fallecidos y 13.500 personas curadas. Francia se sitúa como el sexto país en número de casos, con 45.170 personas con coronavirus, 3.030 fallecidos y 7.964 personas curadas.
Irán sigue a continuación, con 41.495 casos, 2.898 muertos y 14.656 personas recuperadas, seguido por Reino Unido, que escala hasta la octava posición, con 22.454 personas contagiadas, 1.411 fallecidos y tan solo 171 personas recuperadas. Suiza queda en novena posición, con 15.922 personas contagiadas, 359 fallecidas y 1.823 recuperadas.
El décimo puesto de la clasificación corresponde a Bélgica, con 11.899 casos y 513 muertos, seguida por Países Bajos, que tiene a 11.817 personas con coronavirus y 865 víctimas mortales. A continuación, Turquía supera la barrera de los 10.000 casos, con un total de 10.827 personas contagiadas y 168 fallecidos.
Corea del Sur, que durante semanas fue el segundo país más castigado por el coronavirus después de China, baja hasta la decimotercera posición, con 9.768 positivos, 162 muertos y 5.408 personas curadas.
Austria registra un total de 9.618 casos de coronavirus y 108 víctimas mortales, mientras que Canadá contabiliza 7.448 positivos y 89 fallecidos. Por su parte, Portugal registra 6.408 casos y 140 fallecidos.
Por encima de los 4.000 casos se sitúan Israel, Brasil, Australia, Noruega y Suecia, mientras que República Checa supera la barrera de los 3.000 contagiados.
Irlanda, Dinamarca, Malasia, Chile, Rumanía y Polonia registran más de 2.000 positivos y por encima del millar de casos están Luxemburgo, Ecuador, Japón, Rusia, Pakistán, Filipinas, Arabia Saudí, Indonesia, Sudáfrica, India, Grecia, México, Islandia y Panamá.
(Con información de Europa Press)
31 Marzo 2020 /
Murió una niña de 12 años por coronavirus, la víctima fatal más joven en Europa
Bélgica informó este martes del fallecimiento de una niña de 12 años por coronavirus entre las 192 muertes registradas en el país en las últimas 24 horas, lo que eleva a 705 el total de decesos.
“Es una eventualidad que es muy rara, pero que nos conmociona”, declaró visiblemente emocionado en rueda de prensa el virólogo y portavoz del equipo interfederal belga contra el coronavirus, Emmanuel André, que no ofreció más datos sobre la niña.
El director del comité científico, Steven Gucht, agregó que esa información recuerda “que a todas las edades, desde los 10 años hasta las edades más avanzadas, se pueden desarrollar complicaciones”.
“Es importante mencionar que esto es excepcional en gente joven. No es la regla. No sabemos qué salió mal. Es importante que se investigue caso por caso”, agregó.
La semana pasada falleció en Francia una adolescente de 16 años, un hecho que conmovió a la opinión pública.
El Servicio Federal de Salud belga indicó que entre el lunes y el martes se registraron 876 nuevos casos con test de laboratorio en Bélgica, lo que supone 12.775 contagios confirmados.
Bélgica, un país de 11,4 millones habitantes, tiene 4.920 personas hospitalizadas por COVID-19, de las que 1.021 se encuentran en cuidados intensivos.
Entre el lunes y el martes se registraron 485 nuevas hospitalizaciones y 668 altas, agregaron las autoridades belgas.
En el país los casos están en plena ascensión. En medio del agravamiento de la emergencia, el gobierno ha asegurado este lunes que castigará con la mayor “severidad” a quienes tosan o escupan a agentes de policía pretendiendo estar infectados con coronavirus, así como a quien intente contaminar alimentos.
“Los últimos incidentes en los que los agentes de policía son escupidos en la cara son absolutamente inaceptables, demuestran una incomprensible falta de respeto, mientras que estos hombres y mujeres realizan tareas importantes para todos nosotros”, declaró al diario Le Soir el ministro del Interior, Pieter De Crem.
El Ministerio belga del Interior quiere “que ese tipo de actitud sea reprimida de la manera más severa posible” y en ese sentido recuerda que una reciente circular del colegio de fiscales permite solicitar entre tres meses y dos años de prisión para quien estornude voluntariamente en dirección de otra persona.
Además, la persona que tosa intencionadamente sobre alimentos puede recibir una pena de hasta cinco años de cárcel, añade Le Soir.
En los últimos días se han registrado varias situaciones de ese tipo en Bélgica, la primera conocida el pasado lunes, cuando un hombre y sus hijas escupieron a varios clientes de un supermercado de la localidad valona de Bierges tras asegurar que estaban infectados de coronavirus.
Infobae.-
31 Marzo 2020 /
Aumentan en Puerto Rico en 65 los positivos por coronavirus en 24 horas
El total de fallecidos por la pandemia COVID-19 en Puerto Rico se elevó a ocho y el de positivos pasó a 239 -un total de 65 más- , desde los 174 de este lunes, según el último informe diario del Departamento de Salud de la isla difundido este martes.
Una de las víctimas es una mujer de 53 años residente de Bayamón, sin historial de viaje.
Desde que fue diagnosticada de COVID-19 en una institución hospitalaria, estuvo siendo atendida con tratamientos para controlar los síntomas que presentaba, pero al tener patologías previas y otras condiciones respiratorias, su cuadro clínico fue empeorando hasta su deceso.
La segunda víctima es otra mujer de 66 años, sin historial de viaje, que tras sentir los síntomas, ingresó a un hospital de la región de Caguas y, al día siguiente de habérsele tomado la muestra para la prueba de Covid-19 -que dió positivo, falleció.
Por otro lado, se informó que el total de resultados positivos reportados aumentó a 239, después de que el Laboratorio de Salud Pública reflejara 10 nuevos, el Hospital de Veteranos cinco, y 50 positivos adicionales obtenidos por los laboratorios privados.
En Puerto Rico se han realizado 2,289 pruebas de Covid-19, de las que 1,195 han arrojado resultados negativos.

31 Marzo 2020 /
ONU adopta 4 resoluciones votadas por mail por el COVID-19
El Consejo de Seguridad de Naciones Unidas adoptó el lunes por unanimidad cuatro resoluciones que sus 15 miembros votaron por correo electrónico por primera vez en la historia debido a la pandemia del coronavirus.
Los estados que integran el Consejo aceptaron mantener tropas en la conflictiva región sudanesa de Darfur hasta finales de mayo y que una misión política de la ONU siga en Somalia hasta el 30 de junio. Además, ampliaron el mandato de un panel de expertos del organismo que monitorea las sanciones a Corea del Norte hasta el 30 de abril de 2021, y destacaron la importancia de mantener las operaciones de paz remotas de la ONU.
El organismo más poderoso de la ONU se ha estado reuniendo por videoconferencia debido al COVID-19, la enfermedad provocada por el coronavirus, que ha tenido especial incidencia en la Ciudad de Nueva York, donde está la sede de la institución. La última reunión presencial del Consejo en el complejo se celebró el 12 de marzo, cuando se adoptó una resolución para ampliar la misión de paz en Sudán del Sur y se dio la bienvenida a los “avances alentadores” hacia la paz.
Una resolución patrocinada por Gran Bretaña y Alemania amplía la operación conjunta de la ONU y la Unión Africana para mantener la paz en Darfur, conocida como UNAMID, hasta el 31 de mayo, cuando el Consejo decidirá sobre su “repliegue y retirada responsable”.
Fuente: AP
30 Marzo 2020 /
Italia sumó 812 muertes por coronavirus pero bajan las cifras de nuevos contagios
Italia ha registrado en el último día 1.648 nuevos contagios con coronavirus, la cifra más baja de los últimos veinte días, si bien los muertos ascendieron a 11.591, con 812 más respecto al domingo, según datos de hoy de Protección Civil.
Las personas infectadas actualmente son 75.528, con lo que se han registrado solo 1.648 más que el domingo, menos de la mitad de los aumentos de los últimos días. Este nivel no se lograba desde el 9 de marzo (1.598), cuando el país inició una tendencia al alza.
30 Marzo 2020 /
Las muertes en Nueva York ascienden a 1.218 y los contagios superan los 66.000
El estado de Nueva York registró un total de 353 muertes como consecuencia del coronavirus en las últimas 24 horas, llevando de esta manera el total a 1.218. Además, anunció más de 7.000 nuevos casos positivos, lo que implica que la cifra total supera los 66.000.
El estado es el epicentro del brote en Estados Unidos, con más del 40% de los casos registrados en el país. Las cifras fueron anunciadas por el gobernador, Andrew Cuomo, que indicó a su vez que 9.517 personas se encontraban hospitalizadas, un aumento del 12 por ciento en comparación con el día anterior. 2.352, en tanto, están conectadas a respiradores artificiales, herramientas claves para mantener vivos a aquellos con casos más graves. Más de 4.200 personas han sido dadas de alta.
Pese a lo elevado de las cifras, Cuomo destacó como dato alentador que la curva de casos positivos se ha desacelerado durante los últimos días: “Duplicabamos los casos cada dos días, luego cada tres y cuatro, luego cada cinco. Ahora estamos duplicando la cantidad de casos cada seis días, por lo qué a pesar de que el número total está creciendo, la tasa está decreciendo”.
No obstante, las autoridades estatales enfrentan el desafío de ampliar su capacidad hospitalaria para hacer frente al inusualmente elevado número de pacientes que requieren atención. Para contribuir al objetivo llegó el lunes a la ciudad de Nueva York un buque hospital de la Armada, el USNS Comfort.
El buque cuenta con 1.000 camas y 12 quirófanos y será será utilizado para atender a pacientes que no tienen el coronavirus, a fin de aliviarle la carga a los hospitales que se están encargando de los que padecen esa enfermedad.
La ciudad de Nueva York reportó el lunes que el saldo de fallecidos allí es de 790. Además, tiene 36.221 del total de casos confirmados en el estado, según las estadísticas provistas en tiempo real por la universidad Johns Hopkins.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/QKQGTHIR4RHSXCK2W7NWTKEIEM.jpg)
El alcalde de la ciudad, Bill de Blasio, celebró la llegada de la embarcación y aseguró que es “como contar con otro hospital aquí en la ciudad”. “Es un gran impulso ver como el ejército llega para ayudarnos”, agregó.
No obstante, reconoció que las autoridades deben continuar buscando maneras de reforzar la infraestructura sanitaria: “Comenzamos con una capacidad de alrededor de 20.000 camas en la ciudad de Nueva York. Tenemos que lograr que supere las 60.000 para principios de mayo, de acuerdo con lo que sabemos. Es como agregar 40 buques Comfort. Esa es la magnitud de lo que hablamos”, expresó.
Otra iniciativa de la misma naturaleza tiene lugar en el Central Park de la ciudad, donde Samaritan’s Purse, una organización evangélica humanitaria con sede en Carolina del Norte, comenzó a levantar un hospital de campaña el domingo. En concreto, la estructura será erigida en East Meadow, un área de juegos del famoso parque neoyorquino.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/AZK7WHB6QZALLDU2RHJRXBIDAI.jpg)
El lugar fue elegido porque está ubicado enfrente de uno de los hospitales del grupo Mount Sinai, en el distrito de East Harlem. La intervención fue coordinada con el gobernador del estado de Nueva York, Andrew Cuomo, la Agencia Federal para la Gestión de Emergencias de Estados Unidos (FEMA) y el grupo Mount Sinai.
“Esperamos estar operativos dentro de las 48 horas y listos para recibir pacientes”, dijo el domingo el coordinador del equipo, el doctor Elliott Tenpenny, quien precisó que el hospital de campaña tendrá capacidad para tratar a 68 personas.
A diferencia de muchas estructuras temporales que se están levantando en el área de Nueva York, el sitio contará con el equipo y el personal necesarios para recibir pacientes infectados con el nuevo coronavirus.
Además del equipo de logística dedicado a levantar el sitio, Samaritan’s Purse enviará médicos y enfermeras para tratar a los pacientes. La organización ya ha establecido una de estas estructuras temporales en el norte de Italia, en Cremona, también destinada a pacientes con COVID-19.
30 Marzo 2020 /
La OMS concluyó que el coronavirus no se transmite por el aire y por eso no es necesario utilizar mascarillas en espacios públicos
El coronavirus que provoca el COVID-19 se transmite por el contacto con gotitas de saliva que procedan de tos, estornudos o de la simple respiración cercana de otra persona. Pero no queda flotando en el aire ni es posible que se transmita a través de él si salimos a la calle o caminamos por un supermercado donde pasó un rato antes una persona infectada.
Así lo concluyó una informe de la Organización Mundial de la Salud (OMS) que evaluó la evidencia científica disponible hasta el momento y que por eso mismo reiteró que no es necesario utilizar mascarillas o barbijos para transitar por las calles.
El documento de la OMS ha señalado, sin embargo, que existe riesgo de contagiosi no se mantiene la distancia de seguridad recomendada de un metro, ya que estamos más expuestos a las gotitas respiratorias con capacidad infectiva que produce una persona contagiada cuando tose o estornuda.
Pero el virus es pesado y no se dispersa a distancias mayores a un metro. Cae antes al suelo por su propia gravedad.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/UOJTJVPHKVCSHGZKYNGFIJ5NLU.jpg)
Otra vía de contagio es tocar alguna superficie sobre la que haya tosido o estornudado una persona portadora del virus.
“La transmisión por gotitas se produce cuando una persona que se encuentra en estrecho contacto (menos de un metro) de otra que tiene síntomas respiratorios (como tos o estornudos) y entra así en riesgo de poner sus propias mucosas (boca y nariz) o sus ojos expuestos a sus gotitas respiratorias potencialmente infecciosas”, explica el informe de la OMS, “Así, el contagio puede producirse por contacto directo con una persona infectada o por contacto con una superficie o un objeto que esta haya utilizado”.
Por ello, la OMS insistió en la importancia extrema de la higiene frecuente de las manos y la limpieza y desinfección ambiental.
La OMS salió así a corregir el estudio de los científicos de los Institutos Nacionales de Salud y los Centros para el Control y Prevención de Enfermedades de Estados Unidos, la Universidad de California en Los Ángeles (UCLA) y la Universidad de Princeton publicado en The New England Journal of Medicine.
Este trabajo aseguraba que el coronavirus SARS-CoV-2 aguantaba suspendido en el aire hasta tres horas de media y que era capaz de mantenerse con capacidad de contagio en superficies como el plástico o el acero inoxidable hasta tres días y en el cartón hasta 24 horas.
La OMS recordó que ese estudio se llevó a cabo en el laboratorio, usando aparatos que no reflejan las condiciones reales de la tos o el estornudo humanos.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/EM3M4NFFYJE4NFY5CJBHYR4DRU.jpg)
En circunstancias normales, es extremadamente poco probable que haya partículas virales flotando en el aire. Investigadores de Singapur tomaron muestras de aire en habitaciones de pacientes sintomáticos con COVID-19 y no hallaron ARN viral en el aire, tal como publicaron en la revista JAM. Es el mismo resultado obtenido al analizar 75.465 casos de la COVID-19 en China, donde tampoco se ha reportado ningún contagio por transmisión aérea del virus.
Sanitaristas todo el mundo han mostrado sus preocupación por la explosión de la demanda de mascarillas y barbijos por parte del público que siente que estará más protegido de la pandemia si utiliza uno en su casa y cuando transita en lugares públicos. El estudio de la OMS intenta corregir definitivamente esa percepción. La solicitud de los especialistas es no agotar los stocks de esos productos que sí son necesarios para los médicos y enfermeros que trabajan sobre pacientes ya infectados, encima de su respiración.
30 marzo 2020/
Guatemala: Migrante deportado de EEUU da positivo a COVID-19
Un migrante guatemalteco deportado por Estados Unidos el 26 de marzo dio positivo a coronavirus, informó el gobierno de Guatemala el domingo.
El hombre de 26 años se encuentra hospitalizado, mientras que las otras 41 personas con las que viajó fueron enviadas a aislamiento domiciliar, incluyendo 10 menores de edad.
Ana Lucia Gudiel, vocera del Ministerio de Salud, confirmó que el paciente, identificado como el número 36 en el país, es originario del departamento de Totonicapan, al oeste de la capital.
La persona infectada no presentó síntomas al momento de su llegada a Guatemala, pero que había sido enviado a cuarentena domiciliar obligatoria, comentó Alejandra Mena, vocera del Instituto de Migración. Salud confirmó que el paciente ingresó el sábado al Hospital de Villa Nueva_ una instalación adaptada para atender a pacientes de coronavirus _ donde se le practicó la prueba, que resultó positiva.
El gobierno de Guatemala suspendió hace unas semanas los vuelos de migrantes deportados desde EEUU después de que dos menores de edad deportados presentaron fiebre a su llegada al país. Sin embargo, las operaciones se reanudaron dos días después y señaló que tanto autoridades migratorias de EEUU como de Guatemala habían reforzado los controles sanitarios para evitar la propagación del virus.
Francisco Molina, Secretario de Bienestar Social de la Presidencia, dijo a The Associated Press que se mantiene un control sanitario estricto con los menores deportados.
El Ministerio de Relaciones Exteriores, a través de su vocero Joaquín Samayoa, informó que los vuelos continuarán, pero “se sostiene un diálogo sobre el caso en particular y el programa de vuelos con las agencias de Estados Unidos involucradas en los procesos. Se busca llegar a una solución ante la coyuntura actual”, dijo.
El presidente Alejandro Giammattei informó el domingo en cadena nacional que había 35 casos, hasta ese momento, en el país y un muerto. El mandatario informó que hay alrededor de 1.300 personas en cuarentena debido a que podrían haber estado expuestas.
Fuente: AP
30 Marzo 2020/
Argentina extiende cuarentena hasta el 12 de abril
Argentina permanecerá en cuarentena total hasta el 12 de abril, anunció el presidente Alberto Fernández la noche del domingo, el mismo día que Bolivia anunció las primeras muertes en el país por la pandemia del coronavirus.
“Vamos a prolongar la cuarentena hasta que termine la Semana Santa”, anunció Fernández tras haber recibido el consejo del comité de expertos en salud y científicos, que le recomendó de forma unánime extender la cuarentena total en el país.
El presidente aprovechó la locución a la nación para lanzar mensajes al sector empresarial.
«Voy a ser muy duro con quienes especulan con esta situación y con quienes despidan gente. Aquí nadie se salva solo», recordó el mandatario, quien aprovechó para felicitar a la mayoría de los argentinos que cumplen con las restricciones impuestas por la cuarentena.
Fernández además anunció que se tomarán más medidas económicas en los próximos días en el país, donde se registran 820 casos de coronavirus y 20 muertes, según las autoridades.
En tanto, el ministro de Salud de Bolivia Aníbal Cruz informó que la cifra de fallecidos en el país aumentó a tres. El primer deceso fue una mujer de 78 años que murió por la madrugada. Por la noche otras dos personas, de 80 y 71, también perdieron la vida. “Todos tenían una enfermedad base”, agregó.
Hasta el domingo, Bolivia registraba 93 casos y tres decesos, mientras el país andino cumplía con una cuarentena total decretada hasta el 15 de abril.
Pocos antes, la Unión Europea informó que durante el fin de semana salieron de Bolivia 870 alemanes, franceses y de otras nacionales rumbo a sus respectivos países.
De su lado, en Guatemala el presidente Alejandro Giammattei decidió también el domingo ampliar el toque de queda que rige en el país también hasta el 12 de abril.
También se extendieron las prohibiciones sobre comercios y actividades laborales del sector público y privado, con lo que la nación centroamericana aumentó las medidas restrictivas en un intento por detener la propagación de la enfermedad. Hasta el domingo se reportaban 36 contagiadas y un muerto por el virus.
Giammattei dijo la víspera que 10 de los 36 pacientes positivos ya se han recuperado y podrían ser dados de alta pronto.
También el domingo el gobierno guatemalteco dio a conocer que un migrante que fue deportado de Estados Unidos el 26 de marzo, dio positivo al coronavirus.
El hombre de 26 años se encuentra hospitalizado y otras 41 personas que habrían viajado con él fueron enviadas a aislamiento domiciliar.
En México, con los casos rondando el millar y al menos 20 muertes, el gobierno se mantiene reacio a este tipo de medidas, pero cambió notablemente el tono durante el fin de semana.
“Hacemos un llamado enérgico, enfático, inconfundible a quedarnos en casa”, dijo este fin de semana el subsecretario Hugo López-Gatell, el portavoz federal en esta crisis. “Esto es impostergable, es nuestra última oportunidad de hacerlo y hacerlo ya”, agregó.
El presidente Andrés Manuel López Obrador seguía con sus giras por el país y pedía a la gente que se quedaran en casa, aunque señalaba que “el coronavirus no es la peste”.
En Chile las medidas de cuarentena total que rigen en siete comunas (barrios) de Santiago se extendían a otras ciudades en el sur del país, como los barrios de Temuco y Padre las Casas en la Araucanía o las ciudades de Osorno y de Chillán, uno de los focos de coronavirus fuera de la Región Metropolitana, que concentra el mayor número de casos.
Sin embargo, el ministro de Salud chileno Jaime Mañalich descartó la posibilidad de que el país entre en cuarentena total argumentando que era “prácticamente imposible” en el caso de Chile, ya que según él estaba fracasando en otros lugares.
El país sudamericano reportó el domingo 230 nuevos contagios para disparar la cifra total de momento en 2.139 casos de coronavirus, con siete defunciones tras informarse de una víctima más en la jornada, en tanto que 75 personas ya se han recuperado, según el parte oficial.
Muchas personas portadoras de la enfermedad no están cumpliendo el aislamiento en Chile, incluso, las autoridades dijeron que una mujer contagiada que intentó entrar en un supermercado el sábado en un barrio adinerado de Santiago forzó a cerrar las instalaciones y a que fuera desinfectada.
El domingo por la tarde se registró también un intento de motín e incendio en una cárcel del humilde barrio de Puente Alto, después de que las autoridades carcelarias confirmaron la existencia de un caso positivo de coronavirus y anunciaran la sanitización del lugar.
Los incidentes se produjeron cuando “se notifica, se comunica, a la población penal para que mantuvieran la calma”, declaró a medios el alcaide del penal, José Provoste, “ante ello se dispuso una sanitización a las dependencias de los internos y esto fue los que a ellos les provocó digamos una muy mala reacción” puesto que los reos acusaron que se había reaccionado tarde y que, en realidad, se trataba de un proceso de registro y allanamiento.
Algunos internos lanzaron papeles quemados hacia los patios, por lo que de manera preventiva se llamó a bomberos, según el alcalde. Dos internos resultaron heridos por los disturbios.
El interno que arrojó positivo _ que se encuentra en prisión preventiva y no cuenta con condena _ está aislado, al igual que las cerca de 40 personas con las que tuvo contacto. Se desconoce cómo se contagió ya que hace más de 14 días que no recibía visitas.
“Nosotros, como habitantes del penal hemos tomado la decisión de no recibir más visitas, como otras cárceles de Chile, por motivos de salud y autocuidado y el bienestar de nuestras familias. Damos a conocer que esta acción no es en contra de gendarmería”, afirmaron los reclusos en un video difundido en medios chilenos.
En Uruguay, con 309 contagiados según el último parte, el país lamentaba la muerte de la primera persona por COVID-19, el ex ministro de la Corte Electoral Rodolfo González Rissotto, a los 71 años, uno de los pacientes que estaba en cuidados intensivos, con mensajes de despedida del propio presidente Luis Lacalle Pou.
En Paraguay se registraban tres casos más que la víspera, subiendo hasta 59, con tres defunciones.
En Colombia, donde se registran 702 infectados y 10 defunciones, el presidente Iván Duque planteó que la prioridad de su gobierno no solo es contener la pandemia, sino contar con un plan de contingencia en el caso de que se disparen los contagios. En ese sentido anunció que más de 100 hoteles en todo el país están dispuestos a ceder sus instalaciones y unas 8.000 camas para alojar a enfermos por el virus.
Muchos países de la región temen que un desborde incontrolable de los contagios pueda poner en serios aprietos las respuestas de sus sistemas de salud pública e incluso hacerlos colapsar. Por ello, insisten en la necesidad que la población acate las medidas de aislamiento y permanezcan dentro de sus casas.
En Ecuador, el ministro de Salud Juan Carlos Zevallos actualizó las cifras: 1.924 casos y 58 muertos hasta el domingo, con la provincia de Guayas, en la costa del Pacífico del país, con más de 1.350 contagios.
Hasta el momento, América Latina registra más de 11.900 casos del nuevo coronavirus y unos 240 muertos, con Brasil a la cabeza de esas estadísticas, con 3.904 casos y 117 fallecidos.
En Venezuela se registraron 10 nuevos contagios de COVID-19 en las últimas 24 horas, elevando el total a 129 casos confirmados, dijo el ministro de Comunicación Jorge Rodríguez en una declaración difundida por la televisión estatal.
Del total de infecciones, 87 pacientes continúan bajo supervisión médica, 39 se han recuperado y tres han fallecido, el más reciente de ellos un taxista de 60 años “diabético y fumador”, que murió en la madrugada del domingo tras ser recluido en condición de “extrema gravedad” en un hospital público.
“Este señor manejaba un taxi. ¿Cuántas personas montó este señor en el taxi? ¿Por cuántos puntos de Caracas se desplazó?” indicó Rodríguez, destacando que el taxista se había “sentido mal” desde el 29 de febrero; pero entonces en dos oportunidades en un centro de salud privado fue diagnosticado como una afección respiratoria común.
En Panamá, el país centroamericano con mayor número de infecciones y decesos, el número de casos seguía aumentando, según las autoridades debido a las miles de pruebas realizadas. Hasta el domingo había 989 infectados, 24 muertos y cuatro recuperados.
“¿Qué podemos esperar para los próximos días? Precisamente lo que la población haga”, planteó la jefa nacional de Epidemiología, Lourdes Moreno. “Si toma conciencia y se queda en casa y sigue las recomendaciones del Ministerio de Salud, la historia será otra”. Panamá está en medio de una cuarentena nacional indefinida.
A nivel global, la pandemia ha infectado alrededor de 684.652 personas y causado unas 32.113 muertes, según un conteo de la Universidad Johns Hopkins. En la mayoría de la gente el nuevo coronavirus provoca síntomas leves o moderados que desaparecen en dos a tres semanas. Pero en algunas personas, sobre todo los adultos mayores y quienes padecen trastornos de salud subyacentes, puede provocar enfermedades más graves e incluso la muerte.
Por su parte, la Asamblea Legislativa de El Salvador aprobó un nuevo decreto que prorroga por 15 días el estado de excepción y la suspensión de algunas garantías constitucionales, como la libertad de tránsito y la libertad de reunión.
El gobierno salvadoreño informó de seis nuevos positivos, elevando a 30 el número de personas contagiadas. Por el momento no se han reportado fallecidos en el país.
Fuente: AP
29 Marzo 2020 /
un nuevo muerto y 75 nuevos casos de coronavirus: la cantidad de infectados ascendió a 820
El Ministerio de Salud de la Nación confirmó este domingo la muerte de un hombre que tenía coronavirus. Además, informó que hay 75 nuevos casos, por lo que la cifra de infectados ascendió a 820 en todo el país.
El nuevo fallecido es un varón, de 58 años, que tuvo un contacto estrecho de un caso confirmado, con antecedente de enfermedad pulmonar obstructiva crónica. Los fallecidos hasta el momento suman un total de 20.
Esta mañana el municipio de Florencio Varela informó el fallecimiento del muerto número 20, que se encontraba internado en terapia intensiva con diagnóstico de Covid – 19en una clínica privada de la localidad de Ranelagh.
Este domingo se confirmaron 16 casos en la provincia de Buenos Aires, 13 en la Ciudad Autónoma de Buenos Aires, 18 en Córdoba, 13 en Santa Fe, 4 en Tierra del Fuego, 4 en Chaco, 2 en La Pampa, 1 en Mendoza, 1 en Misiones 1 en La Rioja, 1 en San Juan y 1 en Corrientes.
Del total de esos casos, 442 (54%) son importados, 207 (25%) son contactos estrechos de casos confirmados, y el resto se encuentra en investigación epidemiológica.
Infobae.-
29 Marzo 2020 /
El vicepresidente de Ecuador aseguró que el nivel de contagio de coronavirus en Guayaquil es “alarmante”
El vicepresidente ecuatoriano, Otto Sonnenholzner, aseguró este domingo que el nivel de contagio del coronavirus en la ciudad portuaria de Guayaquil (suroeste) es “alarmante” y que cada vez es más alto el riesgo de contraer la enfermedad. “Las cifras de contagiados son alarmantes y aumentan día a día”, especialmente en la provincia de Guayas, cuya capital es Guayaquil, a la que ha identificado como el epicentro de la emergencia sanitaria en su país.
Según las últimas cifras oficiales, en Ecuador se han registrado hasta hoy 57 personas fallecidas, 1.890 han dado positivo para la COVID-19 y hay 2.835 casos sospechosos de haber contraído la enfermedad.
La provincia costera de Guayas es la más afectada con 1.376 casos, seguida de la andina de Pichincha con 171, la tropical de Los Ríos con 60, la austral de Azuay con 53 y la occidental de Manabí con 46 pacientes positivos.
29 Marzo 2020 /
Reino Unido registró 209 nuevas muertes por el coronavirus y se acerca a los 20.000 contagios
El número de fallecidos por coronavirus en Reino Unido llegó a los 1.228 personas tras la confirmación de 209 muertos en las últimas 24 horas, según el balance ofrecido este domingo por el gobierno británico.
Este repunte de fallecimientos es menor que el registrado del viernes al sábado, cuando se informó de 260 víctimas fatales. A su vez, el total de casos de contagio es de 19.522, de acuerdo con el balance, de los cuales 163 se encuentran en estado crítico.
Dada la gravedad de la situación, el primer ministro británico, Boris Johnson, comenzó a enviar una carta personal a 30 millones de ciudadanos británicos en la que les insta a quedarse en casa. “Es importante para mí ser sincero: sabemos que las cosas van a empeorar antes de ir a mejor”, ha escrito el primer ministro.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ZBUJMHZX75GSTEKDTHGR35JNWA.jpg)
El propio primer ministro fue declarado positivo al Covid-19, tras tener “ligeros síntomas” aunque sigue dirigiendo la respuesta contra el coronavirus, según Downing Street.
Ante la rápida agravación de la epidemia, Reino Unido inició una carrera contrarreloj para reservar miles de camas en hospitales, en particular en Londres, donde la enfermedad se propaga rápidamente. “Todavía no hemos utilizado toda nuestra capacidad”, dijo Stephen Powis, director médico del NHS England, el sistema público de salud de Inglaterra, pero se ponen a disposición nuevas camas, sobre todo en Londres, ya que “el número de pacientes aumenta todos los días”.
Infobae.-
29 Marzo 2020 /
España reportó 838 nuevas muertes por coronavirus, su peor balance diario, y ya son 6.528 las víctimas fatales
El gobierno español reportó este domingo 838 nuevas muertes por la pandemia de coronavirus, su peor balance diario, que elevó el total de víctimas fatales a 6.528, mientras que la cifra de contagiados alcanzó los 78.797 casos.
El aumento de 6.528 contagios es el dato esperanzador de la jornada, ya que muestra un avance diario de 9%, un salto más bajo que en la víspera (13%), y también inferior a los días previos (14, 18 y 23%), lo que podría significar un descenso en la curva si la próxima semana confirma un cambio de tendencia y no una excepción. Fue el avance de contagios más bajo desde el inicio del confinamiento.
Casi la mitad de los fallecidos corresponden a la región de Madrid (3.082, con 22.677 casos), mientras que continúa el rápido incremento de muertes en Cataluña, donde llegaron a 1.226 (y 15.026 casos).
En tanto, la cifra de personas que fueron ingresadas a cuidados intensivos fue la más baja de la semana, con 332, que suman un total de 4.907. A su vez, 2.424 pacientes que estaban internados por el Covid-19 fueron dados de alta, que llevaron la cifra a 14.709.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/TOVKBYACHNBDZHDYQM3F3753WQ.jpg)
España, el segundo país del mundo con más muertos por coronavirus (solo superado por Italia), detendrá todas “las actividades no esenciales” durante dos semanas, del 30 de marzo al 9 de abril, para prevenir aún más la propagación del coronavirus, anunció este sábado el presidente del gobierno, Pedro Sánchez. La medida endurece el confinamiento de la población dictado el 14 de marzo y vigente hasta el 11 de abril.
29 Marzo 2020 /
Uruguay confirmó su primera muerte por coronavirus, se trata de un ex ministro de 71 años
Uruguay registró este sábado la primera muerte por coronavirus en el país, se trata del ex ministro de la Corte Electoral Rodolfo González Rissotto.
Así lo confirmó el Sistema Nacional de Emergencias de Uruguay a través de su cuenta de Twitter donde precisó que la víctima tenía 71 años.
González Rissotto, durante su larga carrera política estuvo vinculado al oficialista Partido Nacional, fue sucesivamente director nacional de Educación y subsecretario y ministro de Defensa durante la presidencia de Luis Alberto Lacalle, padre del actual mandatario, Luis Lacalle Pou. Además, entre 1996 y 2010 fue ministro de la Corte Electoral, según recordó el diario de Montevideo El Observador.
El presidente Luis Lacalle Pou se refirió al deceso a través de su cuenta en la red social Twitter, “un fuerte abrazo para la familia y amigos (…). Amigo y consejero”, publicó.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/6ALW2WTLMZC7NHEKJ4XTAXW6JI.jpg)
Según los últimos datos, los casos de coronavirus en Uruguay han aumentado hasta los 304, al registrar durante el sábado 30 positivos de Covid-19, y de nueve pacientes se encuentran en estado grave.
28 Marzo 2020 /
EEUU aprobó un test de coronavirus que ofrece resultados en 5 minutos
Las autoridades norteamericanas han dado luz verde en las últimas horas a un test para diagnosticar COVID-19, fabricado por la farmacéutica Abbott, que ofrece resultados en 5 minutos. La Administración de Alimentos y Medicamentos de EE.UU. (FDA, en sus sigla en inglés) autorizó anoche este test para uso de urgencia.
En su notificación, la FDA explica que la prueba sirve para “detectar el ácido nucleico del ARN (ácido ribonucleico) viral de SARS-CoV-2 en muestras directas nasales, nasofaríngeas y de garganta, así como en hisopos extraídos nasales, nasofaríngeos y de garganta de medios de transporte viral de individuos sospechosos de COVID-19”.
Por su parte, Abbot precisó en un comunicado que el test puede ofrecer resultados positivos en cinco minutos, y negativos en 13.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/4LVTEEA5BRAL7M64PU2SITTEKA.jpg)
La farmacéutica agregó que las pruebas estarán disponibles la próxima semana para los centros sanitarios designados en la nación, y que tiene intención de entregar 50.000 tests diarios al sistema sanitario del país. Asimismo, espera producir en torno a cinco millones de test al mes.
Las pruebas son portátiles y pueden practicarse fuera de hospitales.
“La pandemia de COVID-19 será combatida desde frentes múltiples, y un test molecular portátil que ofrece resultados en minutos agrega un amplio rango de soluciones de diagnóstico que se necesitan para combatir el virus”, dijo el presidente de Abott, Robert Ford. El responsable subrayó que estos test pueden ser practicados en lugares de atención al paciente “fuera de las cuatro paredes tradicionales de un hospital en los puntos calientes del brote”.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/TOZGZC7M2NH25GYANWZW3CSRBQ.jpg)
Este viernes, el país, que registra el mayor número de contagios a nivel mundial, superó la barrera de los 100.000 casos detectados.
Según los datos de la Universidad Johns Hopkins, EEUU tiene 104.837 casos; seguido de Italia, con 86.498; y China, con 81.996.
Respecto al número de fallecidos, de acuerdo a esa fuente, al menos 1.581 personas han perdido la vida en el país norteamericano por el coronavirus.El estado de Nueva York concentra más del 40 % de los contagios documentados en EE.UU., con 44.970; seguido de su vecino, Nueva Jersey, con 8.825; y California, que acumula 4.569.
Hace seis días, la FDA autorizó el uso de emergencia de otra prueba para diagnosticar en aproximadamente 45 minutos COVID-19, fabricada por Cepheid. Al igual que la de Abbot, la de Cepheid puede ser usada en el punto de atención, lo que significa que los proveedores no tienen que enviar las muestras de los pacientes a un laboratorio separado para ser procesadas y luego volver al hospital o al consultorio del proveedor. Además, no se requiere que los usuarios tengan un entrenamiento especializado para realizar la prueba, y son capaces de funcionar de manera continua, dijo el presidente de Cepheid, Warren Kocmond, en el comunicado. La compañía no dijo cuánto costarán las pruebas.
Hasta el momento, la escasez de pruebas había sido uno de los desafíos de los Estados Unidos en su respuesta a la pandemia. Por eso, la Casa Blanca ha prometido que las pruebas se incrementarán a medida que más empresas privadas se sumen a la iniciativa.
Italia confirmó 889 nuevos muertos y ya son más de 10.000 las víctimas fatales
Italia superó los 10.000 muertos causados por el nuevo coronavirus este sábado, con 889 nuevos decesos en las últimas 24 horas, anunció el sábado el servicio de Protección Civil.
Con 10.023 muertos, Italia es el país con mayor índice de letalidad del mundo por el coronavirus.
Tiene hasta el momento registrados 92.472 casos, aunque el contagio va decreciendo: +8,3% el jueves, +7,4% el viernes y +6,9% este sábado.
En Lombardía, la región más afectada con cerca de 40.000 casos y cerca de 6.000 muertos, el número de personas hospitalizadas con síntomas ha permanecido casi estable, con 11.152 casos (+15 en 24 horas), así como el de pacientes en cuidados intensivos (1.319, +27 en 24 horas).
“En nuestros hospitales empezamos a respirar con cierto alivio, ligero pero alivio. En todos los servicios de urgencias hemos registrado una reducción (de llegada de pacientes), en algunos es ligero, en otros más acentuado”, declaró Giulio Gallera, responsable de sanidad en Lombardía.
La región de Emilia-Romaña sigue siendo la segunda más afectada con más de 1.30 casos y más de 12.000 casos, precisa la Protección Civil.
28 Marzo 2020 /
Irán reportó otras 139 nuevas muertes por coronavirus y el total supera las 2.500 víctimas fatales
Irán anunció el sábado que 139 personas más habían muerto por el coronavirus, elevando el número oficial de muertes a 2.517 en uno de los países más afectados del mundo.
El portavoz del Ministerio de Salud, Kianoush Jahanpour, dijo en una conferencia de prensa que se habían confirmado 3.076 casos más en las últimas 24 horas, lo que eleva el número total de infecciones a 35.408.
Las autoridades iraníes, que no han decretado cuarentenas como en otras zonas de la región, insisten en que tienen la situación bajo control pese a la preocupación de que los centros médicos puedan colapsar.
El viernes, el ejército habilitó un hospital de 2.000 camas en un centro de exposiciones en la capital del país para aliviar al sistema sanitario Teherán, que combate el peor brote de coronavirus en Oriente Medio, reportó la televisora estatal.
El hospital de campaña, que incluye tres unidades y varias zonas de aislamiento, se levantó en apenas 48 horas, agregó la televisora. En él ingresarán pacientes que se están recuperando del COVID-19, la enfermedad causada por el virus.
El control de las instalaciones se entregó al personal sanitario y comenzarán a recibir pacientes la próxima semana, dijo el general Ali Jahanshahi, vicecoordinador del ejército, según fue citado por la televisora el jueves.
Sobre el país pesan severas sanciones de Estados Unidos desde que su presidente, Donald Trump, retiró de forma unilateral a Washington del histórico pacto nuclear alcanzado en 2015 entre la República Islámica y las potencias mundiales. Estados Unidos ofreció ayuda humanitaria pero las autoridades iraníes la rechazaron.
28 Marzo 2020 /
La cifra de muertos por coronavirus en España llegó a su máximo diario: 832 en las últimas 24 horas y ya son 5.690 en total
El ministerio español de Sanidad anunció este sábado que 832 personas murieron en las últimas 24 horas por coronavirus, un nuevo récord diario en el país que eleva el total de muertos a 5.690, el segundo más alto del mundo. No obstante, el país continúa estabilizando el aumento de contagios.
Los nuevos casos confirmados aumentaron en 8.189, un incremento del 12,7%. El dato es menor al de ayer, cuando fue de un 14%, y al de anteayer (18%). Los casos oficialmente diagnosticados llegan a 72.248.
El número de pacientes en cuidados intensivos es de 4.575 (un 9,84 por ciento más, otra cifra que tiende a la estabilización), mientras que los sanados siguieron aumentando con fuerza (un 31,3% en 24 horas) y son ya 12.285, según los datos del ministerio.
España es actualmente el segundo país del mundo con el mayor número de fallecidos por coronavirus, sólo por detrás de Italia, que el viernes informó de un total de 9.134 muertos.
Las regiones más golpeadas son la de Madrid, con 2.757 muertos, casi la mitad del total, y Cataluña, con 1.070 víctimas mortales.
La mortalidad en Madrid es tal que a partir del lunes se habilitará una segunda morgue en una instalación pública hasta ahora inutilizada. Se sumará así a la ya instalada en la pista de patinaje de un centro comercial.
Igualmente, el ejército y las autoridades locales tuvieron que habilitar en Madrid un hospital de campaña con capacidad para un máximo de 5.500 camas en Ifema, un enorme pabellón de congresos.
27 Marzo 2020 /
Nuevo récord del coronavirus en Italia: 969 muertos en las últimas 24 horas
Italia anunció este viernes un récord de cerca 1.000 muertos en 24 horas por el coronavirus, una cifra que ningún país había alcanzado hasta ahora, según los datos oficiales de la Protección Civil. Con un aumento de 969 con respecto al jueves, el número total de fallecimientos suma 9.134, casi el triple que en China, el país en el que surgió el brote.
No obstante, los contagios se están desacelerando. El incremento fue del 7,4%, el más bajo desde que se desató la pandemia hace un mes. El número total de casos positivos confirmados asciende ahora a 86.500. A su vez, 10.950 personas ya han sido dadas de alta.
27 Marzo 2020/
 .
. 
27 Marzo 2020 /
Coronavirus en México: ya son 585 casos con fuertes aumentos en Estado de México, Jalisco, Puebla y Tabasco
En México el número de casos de personas infectadas por COVID-19aumentó a 585 pacientes confirmados, reportó la Secretaría de Salud (SSa). La cifra de víctimas fatales aumentó a ocho. Las dos últimas defunciones por coronavirus en el país ocurrieron en Jalisco, Quintana Roo y Michoacán.
El Estado de México aumentó 20 infectados, Jalisco 18, Puebla y Tabasco 11 respectivamente en sólo 24 horas. La Ciudad de México sigue estando a la cabeza con 83 infectados.
Llamó la atención los sospechosos que se duplicaron, quedando en 2,156 casos, mientras que 2,965 dieron negativos. Del total de confirmados, 58% son hombres y 42% son mujeres. El 90% de estos pacientes son ambulatorios y el 10% se encuentra hospitalizado, afirmó Ana Lucía de la Garza Barroso, directora de Investigación Operativa Epidemiológica.
De los casos positivos a COVID-19 que han recibido atención médica, 86% fue de forma ambulatoria o en sus domicilios, el 6% hospitalizado se encuentra en una condición estable, y el 3% en una condición grave.
La Secretaría de Salud ha atendido al 72% de los casos, mientras que hospitales privados al 19%. El rango de edades va desde los 0 años hasta los 88, con una mediana de 41 años. El grupo de edad con más casos confirmados es el de 30 a 34 años.
Dentro del panorama nacional de defunciones hay un predominio de hombres: sólo el 13% del porcentaje total son mujeres. Las instituciones en donde ocurrieron los fallecimientos son el IMSS con el 50%, hospitales privados con el 25%, ISSSTE con el 13%, y hospitales de la Secretaría de Salud con el 12%.
La mediana de edad es de 59.5 años, siendo el fallecido más joven de 41 y el más grande de 77 años. Las defunciones predominan en la zona metropolitana del valle de México, específicamente la Ciudad de México. Los dos rangos de edad con más casos de mortalidad son de 55 a 59 años y más de 65 años.
27 Marzo 2020/
Bill de Blasio, alcalde de Nueva York: “Más de la mitad de los habitantes de la ciudad se infectará con coronavirus”
Bill de Blasio, alcalde de Nueva York, realizó esta mañana un pronóstico alarmante sobre el avance del coronavirus en la gran manzana. “Más de la mitad de los habitantes de la ciudad se infectará con coronavirus en última instancia”, dijo en una entrevista con el programa “Good Morning America”, que se emite por la cadena ABC News.
Con 23.112 casos confirmados y 365 muertes, Nueva York es la ciudad más afectada por la pandemia en Estados Unidos. La situación es dramática en todo el estado, que acumula 39.140 infectados, de los cuales murieron 461. Son casi la mitad de todos los que tiene el país, que superó a China en número de afectados con 85.996 casos y 1.301 decesos.
“Para más del 80% de los infectados será de muy poco impacto, pero para el 20% será duro, y para algunos de ellos será fatal”, dijo el alcalde.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/QOPTIJRUO5FNBKNJM442LP4KNY.jpg)
De Blasio había utilizado su cuenta de Twitter el jueves para expresar su preocupación por la propagación del virus en su ciudad. “Los próximos meses van a ser dolorosos y estresantes para nuestro sistema de salud como nunca antes”, escribió.
Los hospitales de Nueva York batallan desesperadamente por aumentar el número de camas y redoblar la atención en su lucha contra el coronavirus en este estado del noreste de Estados Unidos, que se convirtió en epicentro de la pandemia en el país.
Al principio de la crisis, los pacientes eran en su mayoría ancianos o ya tenían dolencias, según un terapeuta respiratorio que trabaja en un gran hospital en Queens, en la ciudad de Nueva York. “Ahora tienen 50, 40, 30 años”, agregó este empleado del Centro Médico Judío que declinó identificarse. “No escucharon las consignas de no salir, o de protegerse y lavarse las manos”.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/SJSMLPIUDJCMDDSXMJFC23HE5A.jpg)
“Es duro ver morir a alguien de 30 años. No pueden tener visitas y están solos en la habitación con un respirador. Es muy deprimente”, agregó.
Ante el avance del coronavirus en el estado de Nueva York, el gobernador Andrew Cuomo ordenó a los hospitales a aumentar su capacidad en un 50%, o duplicarla si es posible. “Hay ciertos pisos que en el correr de la noche pasarán a dedicarse al coronavirus”, dijo un trabajador administrativo del mismo hospital. “Están dedicando ese piso completo a los pacientes de Covid-19”.
Aún hay disponibilidad del equipamiento que necesita el personal médico para luchar contra el virus (barbijos, guantes, desinfectante), pese a faltantes ocasionales, dicen los funcionarios. Tampoco hay falta de respiradores artificiales y los médicos no se han visto forzados —como en otras partes del mundo— a decidir a qué paciente salvar.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/77D5SJT63VFTZB4JS7PPRHZMCI.jpg)
Ello no ha impedido el inexorable aumento de muertos. “Tenemos una cantidad de pacientes fallecidos”, dijo una enfermera del hospital Mount Sinai Morningside de Manhattan, quien prefirió no identificarse. “La mayor parte son paros cardíacos. Se está poniendo difícil”.
Las horas extras también están haciendo mella en el personal. Un terapeuta respiratorio del Centro Médico Judío normalmente trabaja tres turnos de 12 horas por semana. “Pero ahora he estado haciendo cinco, seis días… 60 horas el último par de semanas”, señaló.
Con información de AFP
27 Marzo 2020/
España bate su récord diario con 769 decesos por coronavirus
España reportó el vieres una cifra récord de fallecidos por el nuevo coronavirus, con 769 decesos en las últimas 24 horas, pero un funcionario dijo que el ritmo de nuevos contagios se estaba ralentizando.
En total, en España, el COVID-19, la enfermedad provocada por el virus, ha matado a 4.858 personas, de entre los 64.059 contagiados.
En Gran Bretaña, el primer ministro, Boris Johnson, anunció el viernes que dio positivo al nuevo coronavirus pero seguirá al frente de la respuesta nacional al brote. El dirigente se sometió a la prueba tras mostrar síntomas leves, explicó su oficina.
26 Marzo 2020 /
Ocho niños menores de 4 años con COVID-19 en la Florida
En Florida, ocho niños de menos de 4 años han dado positivo a la prueba de COVID-19, la enfermedad causada por el nuevo coronavirus, según reportes del Departamento de Salud del estado.
No todos han tenido contacto con personas que han dado positivo a la prueba.
Cuatro de los menores se encuentran en los condados Broward y Miami-Dade.
Los casos más jóvenes del estado son dos bebés en Broward, uno de siete meses, hijo de una enfermera del Jackson North que tiene la enfermedad y se sospecha que contagió a su bebé, y el otro es una niña de 1 año que también tuvo contacto con alguien con la enfermedad.
En Miami-Dade hay dos niñas de 3 años que han dado positivo a la prueba.
El informe del jueves del Departamento de Salud de Florida no detalla si las niñas tuvieron contacto con alguien que había dado positivo o si hicieron algún viaje a algún lugar afectado por el COVID-19. Son las personas más jóvenes que han dado positivo en Miami-Dade, el condado mas afectado de Florida, con 616 casos.
Hay cinco niños de 10 a 13 años que han dado positivo a la prueba de COVID-19 en Miami-Dade. Según el Departamento, tres de ellos viajaron a Nueva York, una de las zonas mas afectadas en Estados Unidos por la pandemia.
WSVN reportó que la madre de tres niños de la escuela privada Conchita Espinosa, que había viajado recientemente a Nueva York, dio positivo a la prueba.
En el Condado Brevard, un niño de 1 año dio positivo a la prueba. El niño no había viajado ni tuvo contacto con alguien que había dado positivo, según el Departamento.
En los condados Santa Rosa y Alachua también hay casos de niños de 2 años que dieron positivo a la prueba pero no tuvieron contacto ni hicieron viajes. En Santa Rosa es un niño y en Alachua una niña.
En el estado hay ocho niños de menos de 4 años que han dado positivo, y 20 niños de 5 a 14 años, según las últimas cifras del Departamento.
Los expertos de salud enfatizan que los niños se ven menos afectados por el nuevo coronavirus por motivos todavía desconocidos por los científicos, pero eso no significa que no se contagien y que sean vectores de la enfermedad.
A pesar de que el 90 por ciento de los casos de niños con COVID-19 en China hayan sido asintomáticos, leves o moderados, casi el seis por ciento de los casos presentaron sintomatología grave o crítica, según la Organización Mundial de Salud.
Un niño en China murió por el coronavirus.
26 Marzo 2020 /
El virus que puede acabar con la Unión Europea
Puede sonar excesivo, pero lo que no consiguió la gran recesión de 2008 podría conseguirlo un microorganismo que está siendo letal para Europa. La propagación del SARS-CoV-2 y su especial virulencia en nuestro continente parecen síntomas no solo de una alteración epidemiológica, sino de una enfermedad previa que llevase años incubando en la Unión Europea.
César Molinas y Fernando Ramírez Mazarredo ya lo indicaban en su libro La Crisis Existencial de Europa (Ediciones Deusto, 2017):
“La última gran crisis financiera estuvo a punto de romper la Unión Europea, sumió a sus ciudadanos en un pesimismo profundo y alentó los populismos”.
Los autores cerraban su obra abogando por cultivar un verdadero sentimiento de pertenencia a Europa. Ahora, en la gestión europea del COVID-19, no encontramos ningún sentimiento de pertenencia, ni para bien, ni para mal.
La Unión Europea necesita desde hace años un nuevo proyecto que supere una institución ya caduca y que no le deja encarar los problemas globales de su ciudadanía: la del estado nación. Sin embargo, la respuesta al COVID-19 está siendo más nación y menos Europa.
No hay acciones coordinadas para atajar los problemas
La Comisión Europea se ha limitado a dejar que sus estados miembros actúen como consideren conveniente, apelando a la excepcionalidad para suspender el Acuerdo de Schengen o dejando para luego los compromisos de estabilidad macroeconómica y equilibrio de cuentas públicas, especialmente significativos para los países del euro. Se ha limitado a dejar hacer y no ha hecho nada más.
No es casual que el virus se haya concentrado en la vieja Europa. La globalización de finales del siglo XX y principios del XXI lo trajo desde la gran fábrica del mundo y aquí empezó a expandirse, afectando gravemente a los ciudadanos de mayor edad.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ZQ2U2TDU5JAD5J3N6NACVP35JY.jpg)
Este virus nos enfrenta no solo a una Europa envejecida y que sufre, sino a una Europa (a una Unión Europea) que está perdiendo la carrera por el liderazgo tecnológico en un mundo cada vez más digital.
Porque si algo nos ha enseñado la gestión asiática de la pandemia es la importancia de las nuevas tecnologías. La revolución digital no es sólo una fuente de progreso y competitividad liderada por China y Estados Unidos, sino que se ha mostrado como fundamental a la hora de controlar al virus y dar instrucciones a la población. El móvil ha sido casi más útil que las mascarillas. Pero ni una cosa ni la otra están en la Unión Europea.
¿Podremos hacerlo mejor en la gestión de la crisis?
Todo parece indicar que, como en otras ocasiones, se está jugando a ganar tiempo. Es cierto que de otras crisis hemos aprendido, que las medidas de austeridad se han relajado y que el Banco Central Europeo ha anunciado medidas sin precedentes. Pero no solo hay que hablar de política monetaria.
Las previsiones sobre el indicador de la actividad productiva (PMI) presentadas este 24 de marzo por analistas financieros muestra tres cosas:
El COVID-19 ha generado la caída más grande de este índice desde que hay registros, Mucho mayor que la que experimentó con la crisis de 2008. En marzo, toma un valor de 31,4, según el Flash del Índice PMI Compuesto de la Actividad Total de la Zona Euro de IHS Markit frente al 51,6 registrado en febrero. Es la mayor caída mensual de la actividad empresarial desde que se comenzaron a recopilar datos comparables en julio de 1998.
Este índice de expectativas no sólo muestra la caída en este mes sino el deterioro sobre la evolución futura, indicando que la contracción puede durar más tiempo que el shock inicial si los agentes económicos no ven respuestas de política económica adecuadas.
Hay un impacto fuertemente asimétrico entre los países europeos, en un patrón de centro-periferia muy claro.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/EFUUNPOFLFBTPJUDWJHBPJLKB4.jpg)
La Europa de los tres trilemas
Ante estos resultados, renace la pregunta de siempre: ¿cómo va a manejar la Unión Monetaria un shock tan intenso y además de naturaleza asimétrica? Hasta ahora no se ha hablado de política fiscal europea, pero es absolutamente necesario empezar a hacerlo.
En Papeles de Economía Española, n. 141, José M. González-Páramo y María José ÁLvarez Gil hacían un análisis de la estabilidad macroeconómica, la integración y la deuda en el área del euro, definiendo tres trilemas.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ZXDSPVAM2VH5PHWAHF5ND3OBSE.jpg)
Por un lado, los agentes económicos (los mercados) esperan de las autoridades (también de las de la Unión Europea) respuestas claras y contundentes y con cierta anticipación a los hechos. Sin embargo, cuando los gobiernos se reúnen en las cumbres de la UE, hablan pero no actúan.
Las preguntas que Europa no quiere responder
Cuando se empiecen a conocer datos sobre los desequilibrios fiscales derivados del gasto directo provocado por la gestión de la pandemia, o cuando la caída de la actividad productiva deteriore las cuentas públicas, ¿cuál será la respuesta de la Unión Europea? ¿Los mercados estarán tranquilos cuando aumenten las necesidades de financiación de países ya muy endeudados e intenten colocar más deuda? ¿Volverá la prima de riesgo a sobresaltar nuestros mercados?
Sólo hay respuestas nacionales a un problema global. Y lo que Europa necesita son respuestas comunitarias en todos los terrenos, también en el macroeconómico.
La Unión Europea ha relajado los mecanismos de supervisión macroeconómica pero todavía no quiere ni hablar de los sistemas de “mutualización de riesgos”: emisión de deuda conjunta, mecanismos de cobertura europeos… Y es necesario saber cómo se van a pagar las facturas.
Los ciudadanos europeos se merecen una Unión Europea que proteja y no un zombi ausente. El populismo y los nacionalismos euroescépticos acechan y hoy más que nunca se necesita una Unión Europa más fuerte, y más rápida y certera en sus decisiones. Porque tan malo es llegar tarde como no llegar.
Rubén Garrido-Yserte es director del Instituto Universitario de Análisis Económico y Social, Universidad de Alcalá
Publicada originalmente en The Conversation
26 Marzo 2020/
Nueva York lucha con coronavirus; EEUU suma 1.000 muertes
Apenas días después de que el gobierno de Nueva York le ordenara a la población permanecer en casa, las autoridades se movilizaron el miércoles para combatir un potencial desastre de salud pública. Al establecerse como el mayor foco de infección de coronavirus a nivel nacional, la ciudad se ha convertido en una señal de alarma — e incluso en una lección — para el resto del país, donde el total de muertos por COVID-19 rebasó los 1.000.
Una morgue improvisada fue instalada afuera del Hospital Bellevue, mientras que a la policía de la ciudad, cuyas filas han sido mermadas por el creciente número de infecciones al interior del departamento, se le ha pedido patrullar calles semivacías para hacer valer el distanciamiento social.
Funcionarios de salud pública buscaron obtener camas y suministros médicos, e hicieron un llamado para tener más médicos y enfermeras por temor a que el número de casos se dispare en cuestión de semanas, abrumando a los hospitales, como sucedió en Italia y España. La Universidad de Nueva York se ofreció a permitir que sus estudiantes de medicina se gradúen antes de tiempo para que puedan unirse al frente de batalla.
A nivel mundial, el número de muertos rebasó los 21.000, según un conteo realizado por la Universidad Johns Hopkins. En Estados Unidos, hay 1.041 decesos y casi 70.000 infecciones.
Tan sólo en el estado de Nueva York hay más de 30.000 casos y alrededor de 300 fallecimientos, la mayoría de ellos en la ciudad de Nueva York.
El gobernador Andrew Cuomo, en un nuevo llamado de ayuda para lidiar con la pandemia, atribuyó el número de casos al papel que juega la ciudad como acceso a los viajantes internacionales y a su densidad de población: 8,6 millones de personas que comparten el metro, elevadores, edificios residenciales y oficinas.
“Nuestra cercanía nos vuelve vulnerables”, declaró. “Pero es cierto que tus mayores debilidades también son tus principales fortalezas. Nuestra cercanía nos hace ser quienes somos. Eso es Nueva York”.
Algunos expertos de salud pública también atribuyeron el enorme número de casos en la ciudad, en parte, a la enorme campaña en el estado para realizar análisis a sus habitantes.
Troy Tassier, profesor de la Universidad Fordham que estudia epidemiología económica, insinuó que el incremento demuestra que Nueva York habría tenido mejores resultados de haber ordenado antes el distanciamiento social.
En San Francisco, casi 7 millones de personas del área estaban prácticamente confinadas a sus hogares el 17 de marzo, y California ordenó un aislamiento casi absoluto para sus 40 millones de habitantes tres días después.
La orden de permanecer en casa no entró en vigor en el estado de Nueva York hasta la tarde del domingo 22 de marzo, y el sistema escolar que atiende a 1,1 millones de estudiantes en la ciudad no se cerró sino hasta el 15 de marzo, mucho después del cierre de otros distritos.
El doctor Mark Dworkin, profesor de epidemiología en la Universidad de Illinois, campus Chicago, dijo que no ha seguido la situación de Nueva York tan de cerca como para afirmar si él habría actuado de forma distinta, pero resaltó que actuar con presteza es esencial y, a veces, complicado en las primeras etapas, cuando el público no percibe una amenaza inminente.
“Al principio, creo que existe cierto escepticismo de lo que está sucediendo”, comentó. “Creo que eso contribuye, en cierto grado, a no apresurar las medidas de control que sabemos que debemos implementar”.
Después de que se diera a conocer el primer diagnóstico en Nueva York el 1 de marzo — en una empleada de salud que había viajado a Irán y que se mantuvo en aislamiento a su regreso — el alcalde Bill de Blasio y Cuomo inicialmente se refirieron a la enfermedad como una amenaza peligrosa, pero una que el sólido sistema hospitalario de la ciudad podría manejar.
Fuente: AP
25 Marzo 2020 /
Francia reportó 231 nuevas muertes por coronavirus y el total asciende a 1.331
Autoridades sanitarias francesas reportaron este miércoles 231 nuevos decesos como consecuencia del coronavirus en el país, llevando el total a 1.331. Son nueve muertes menos que las informadas el martes. Además, un total de 11.539 personas se encuentran hospitalizadas, lo que representa un aumento de 1.363 con respecto al día anterior.
No obstante, existe la posibilidad de que la cantidad de muertes sea mayor, considerando que el Gobierno únicamente informa los pacientes fallecidos en los hospitales, y no a los que han muerto en las residencias para personas mayores dependientes o en sus casas.
Las cifras llegan el mismo día en el que la ciudad de París anunció que reducirá al mínimo sus servicios de metro y ferrocarriles, y cerrará temporalmente uno de sus dos aeropuertos, Orly, en un nuevo incremento de las medidas de aislamiento social tomadas para combatir la pandemia.
Brasil confirmó 11 nuevas muertes por coronavirus y el total asciende a 57
Brasil confirmó este miércoles que el número de muertos por coronavirus en el país ascendió a 57, mientras que el total de infectados hasta el momento es de 2.433. De acuerdo a las cifras difundidas por el Ministerio de Salud, en las últimas 24 horas se confirmaron 12 fallecidos y 232 nuevos contagios.
La ciudad de San Pablo es la que registra mayor cantidad de infectados (862), y decesos (48).
El presidente Jair Bolsonaro reiteró este miércoles que las medidas de confinamiento social se restrinjan a los ancianos y enfermos, en medio de las críticas de casi todos los sectores políticos: “Si la política de aislamiento continúa tendremos el caos y el virus juntos”.
El mandatario, de 65 años, siguió hoy la línea del discurso protagonizado la noche del martes en un pronunciamiento trasmitido en cadena de radio y televisión en el que contrarió las recomendaciones de la Organización Mundial de la Salud (OMS).
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/M7PMVUSMUREXVC2W26JI5JTF6U.jpg)
Según el mandatario, hay que evitar medidas radicales porque es necesario mantener la economía brasileña a flote y preservar los empleos. La mayor economía latinoamericana prevé un estancamiento del PIB en 2020, según los últimos cálculos del Ejecutivo, considerados demasiado optimistas por los analistas.
Por ello, Bolsonaro defendió el confinamiento tan sólo para aquellas personas mayores de 60 años o con problemas de salud, consideradas como grupos de riesgo, y minimizó las consecuencias del virus.
25 Marzo 2020 /
La pandemia de coronavirus superó las 20 mil muertes a nivel mundial
La pandemia de coronavirus superó este miércoles el saldo de 20 mil muertes en todo el planeta a tres meses del inicio del brote, que ha tenido un crecimiento exponencial y ha trasladado sus principales focos desde China a Europa y Estados Unidos.
El balance de la Universidad Johns Hopkins sitúa la cifra de víctimas fatales del Covid-19 en 20.499, mientras que el conteo de contagiados ronda los 451.355. El mayor impulso de las últimas horas lo dio España, que confirmó otras 740 víctimas fatales y superó a China como el segundo país con más decesos, solo detrás de Italia, que este miércoles reportó otros 683 muertos.
Entre las figuras públicas contagiadas, este miércoles se confirmó el diagnóstico positivo del príncipe Carlos, heredero de Isabel II en la corona británica.
A medida que el nuevo coronavirus se expande, más países decretan órdenes de cuarentena, aislamiento o toque de queda, y este martes el gobierno de India ordenó el confinamiento total en ese país de 1.300 millones de habitantes durante tres semanas.
25 Marzo 2020 /
Un adolescente es la primera víctima menor de edad por coronavirus en EEUU
La muerte de un adolescente en California, supuestamente a causa del COVID-19, requiere más estudios para un diagnóstico definitivo, informaron autoridades sanitarias el martes.
El departamento de Salud Pública del condado de Los Ángeles, que la reportó horas antes como un fallecimiento por coronavirus y, por tanto, la primera muerte de un menor de edad por COVID-19 en Estados Unidos, reparó después que el caso “requerirá más evaluación por parte de los Centros de Enfermedades Control y Prevención”.
“Aunque las primeras pruebas indicaron un resultado positivo para COVID-19, el caso es complejo y puede haber una explicación alternativa para este fallecimiento”, señaló el texto. “La privacidad de los pacientes impide dar más detalles”.
Las autoridades no precisaron la edad exacta, el sexo ni la identidad de la víctima.
El alcalde de Lancaster, R. Rex Parris, dijo al diario Los Angeles Times que el paciente era un adolescente que murió de un choque séptico, una infección generalizada en el cuerpo.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/4UMHUNSTPNBIRAFBLJVO2T3MRA.jpg)
Con todo, tanto el alcalde de Los Ángeles como el gobernador de California aprovecharon el caso para exhortar a los más jóvenes a tomar en serio la pandemia, que ya infectó en el estado a más de 2.000 personas y mató a 40.
Newsom dijo que el 50% de los infectados en su estado tienen entre 18 y 49 años, aunque aclaró que las tasas de hospitalización corresponden a los más ancianos.
Varios estudios coinciden en que el virus afecta desproporcionadamente a pacientes de edad avanzada y a los que tienen afecciones subyacentes.
Un informe reciente de los Centros para el Control de Enfermedades (CDC) encontró que los jóvenes “parecen padecer la enfermedad de la COVID-19 de forma más leve”, sin admisiones en cuidados intensivos o muertes en el país desde el 16 de marzo.
Solo hay dos casos conocidos de menores de edad fallecidos por la enfermedad en China, entre ellos un niño con una condición intestinal preexistente. La situación del otro se desconoce.
En todo Estados Unidos se reportan ya 600 muertos con más de 49.700 infectados desde que se detectó el primer caso en enero, según el recuento de la universidad Johns Hopkins.
(Con información de AFP)
25 Marzo 2020 /
España sumó 740 muertos por coronavirus en las últimas 24 horas y ya tiene más decesos que China: 3.434
España superó este martes a China en cifra de fallecidos por coronavirus, al alcanzar las 3.434 muertes, frente a las 3.281 del país asiático, según cifras del Ministerio de Sanidad español.
Las nuevas muertes por la pandemia en España fueron 738 en las últimas 24 horas, un nuevo máximo diario. La cifra de contagiados alcanzó los 47.610 casos, con un incremento del 20 por ciento respecto a la jornada precedente.
Además, hay 3.166 pacientes en unidades de cuidados intensivos, un 17,4 por ciento más que en el informe difundido este martes.
Después de una semana y media de confinamiento casi total para los españoles que se prorrogará hasta el 11 de abril, el gobierno advirtió repetidamente que esta semana sería “difícil” aunque confía en estar cerca de alcanzar el pico de contagios.
Pese a registrar la cifra más alta de fallecidos en el país desde el comienzo del brote, el ministerio de Sanidad comunicó también un fuerte incremento de los pacientes curados de casi 3.800 a 5.367.
Más de la mitad de los fallecimientos (53%) se concentran en la región de Madrid, la más castigada por la epidemia tanto en decesos como en casos diagnosticados, que registró 290 muertes en las últimas 24 horas.
Sigue Cataluña, con 9.937 diagnosticados y 516 fallecidos.
Ante la saturación del sistema sanitario y funerario, las autoridades regionales instalaron un hospital de campaña en un pabellón de congresos que podrá acoger hasta 5.500 camas y habilitaron una pista de hielo para funcionar como morgue.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/WBROB66MTFHXFJME2NKPMGLZSE.jpg)
La UE expresa su «solidaridad
“España se encuentra ciertamente en primera línea de fuego. Permítanme presentar mis más sinceras condolencias”, dijo en una carta el presidente del Consejo Europeo, Charles Michel, para quien Madrid actuó “con prontitud y fortaleza”.
Ante la progresión de los contagios, que también alcanzaron a 5.400 trabajadores sanitarios, Madrid busca garantizar el suministro de equipos de protección, en alta demanda a nivel mundial, pidiendo ayuda a la OTAN o en el marco de la UE.
Para evitar la carestía de este material, la Comisión Europea lanzó una licitación conjunta, para 25 países, de equipos de protección, como mascarillas. Las ofertas recibidas sobrepasan las demandas, según Bruselas, que rechaza precisar la cantidad.
“Los contratos para estos equipos deberán firmarse rápidamente y, en dos semanas, las mascarillas, los guantes, las batas y las gafas de protección estarán en vuestros hospitales”, apuntó la presidenta del ejecutivo comunitario.
Para ayudar a los países a enfrentar el impacto humano y económico del coronavirus, la UE también flexibilizó sus reglas sobre ayudas públicas y su disciplina fiscal, para que los diferentes gobiernos puedan aumentar el gasto público para apoyar a las empresas, trabajadores y sistemas de salud.
Von der Leyen recordó además que España puede optar a “alrededor de 11.000 millones de euros de la Iniciativa de Inversión de Respuesta al Coronavirus”, lanzada por la Comisión con fondos de cohesión, para apoyar la sanidad, las pymes y el empleo.
“No los vamos a defraudar”, lanzó a aquellos que temen perder el trabajo, tras recordar que “España sufrió mucho durante la crisis económica y financiera de 2008”, que se tradujo especialmente en altos niveles de desempleo en el país mediterráneo.
Infobae.-
24 Marzo 2020 /
El coronavirus continúa expandiéndose por el mundo, con nuevos casos de contagios y víctimas fatales, ahora principalmente en Europa y Estados Unidos. Los gobiernos despliegan más drásticas para intentar frenar el avance de la cepa, que aunque no tiene una alta tasa de mortalidad, presenta dificultades para una temprana detección que ayude a frenar la propagación. Además, la Organización Mundial de la Salud (OMS) ha declarado al coronavirus como una pandemia.
Los horarios están expresados en GMT:
21.00: Los cifra de infectados en el mundo superó la barrera de los 400.000: ya suman 415.876, con 18.574 muertos y 107.811 recuperados.
20.30: Brasil reportó 12 muertos en las últimas 24 horas y el total asciende a 46, con 2.201 infectados.
17.30: Donald Trump aseguró que planea levantar las restricciones en Estados Unidos a mediados de abril.
16.55: Greta Thunberg dijo que es “muy probable” que haya tenido coronavirus. Según contó la activista, se puso en cuarentena tras volver de Alemania y sufrir algunos síntomas, pero no fue diagnosticada por que en Suecia las pruebas solo se realizan a pacientes en estados graves.
16.45: El primer día de confinamiento en Reino Unido ha estado marcado por las aglomeraciones en el metro de Londres, que han llevado a las autoridades locales y al sistema de transportes a recordar la necesidad de reducir al máximo los traslados o, al menos, evitar las horas punta
16.40: Perú confirmó dos nuevas víctimas y eleva el total de muertos a 7. Según informó el Ministerio de Salud, se trata de un varón de 38 años y una mujer de 66 años.
16.30: El primer ministro de Israel, Benjamin Netanyahu, alertó que el país podría registrar 10.000 fallecidos y cerca de un millón de afectados a causa de la pandemia de coronavirus.
16.20: Irlanda ordenó el cierre de todos los negocios no esenciales por el coronavirus
15.50: La pandemia del coronavirus se propagó a las islas Galápagos, Patrimonio Natural de la Humanidad. Las autoridades reportaron cuatro casos en el archipiélago ecuatoriano.
15.30: El gobernador de Nueva York, Andrew Cuomo, informó que los casos de COVID-19 en el estado, epicentro de la pandemia en EEUU, ascendieron hasta 25.665, al tiempo que pidió ayuda federal para aumentar el número de respiradores en el estado.
15.20: El ministro de Sanidad de Afganistán alerta de que el coronavirus podría matar a más de 100.000 afganos.
15.15: El alcalde de Moscú puso en duda las cifras oficiales de contagios ofrecidas por las autoridades rusas, alegando que habría más personas a las que no se les están haciendo las pruebas pero que estarían enfermas igualmente. El gobierno de Vladimir Putin reporta alrededor de medio centenar de casos de coronavirus en el país.
15.00: Tras el anuncio de la India, un tercio de la población mundial está bajo medidas de cuarentena. Según el recuento de la agencia AFP, las órdenes o recomendaciones de confinamiento alcanzan a más de 2.600 millones de personas.
14.50: El gobierno de India ordenó el confinamiento total de este país de 1.300 millones de habitantes durante tres semanas para luchar contra la pandemia del coronavirus. “A partir de medianoche, todo el país está confinado. Para salvar a India, para salvar a cada ciudadano, a ustedes, a sus familias”, dijo el premier Narendra Modi.
14.30: El gobierno de México informó que suspenderá durante un mes todas las reuniones privadas, públicas, sociales o gubernamentales que involucren a más de 100 personas, como parte de las nuevas medidas para frenar el brote de coronavirus, que ha dejado 367 casos y cuatro fallecimientos en el país.
14.20: Donald Trump volvió a deslizar que podría ordenar la reanudación de la actividad económica. “Nuestra gente quiere volver al trabajo. Practicarán el distanciamiento social y todo lo demás, y los adultos mayores serán cuidados. Podemos hacer las dos cosas», sostuvo.
14.00: Paraguay cerrará este martes sus aeropuertos para todos los vuelos comerciales y privados procedentes del exterior y con ello frenar el impacto del coronavirus, que ha dejado 2 muertes y 27 casos positivos, una medida que estará vigente hasta el 12 de abril, con opción de ser prorrogable.
13.40: Wall Street cotiza con una fuerte alza a la espera de la aprobación de la ayuda económica en el Congreso de EEUU.
13.30: Chile reportó 176 nuevos casos de coronavirus, que elevan el total a 922 contagios.
13.20: Los países miembros del G-7 prometieron hacer “todo lo necesario” para restablecer el crecimiento y el empleo.
13.10: La pandemia del coronavirus privará al sector aéreo mundial de 252.000 millones de dólares de ingresos este año, advirtió la Asociación Internacional del Transporte Aéreo (IATA), que duplicó su última estimación.
13.00: Donald Trump reclamó al Congreso a que apruebe hoy, “sin todas las tonterías”, el paquete billonario de rescate por el impacto del coronavirus. “Cuanto más se demore, más difícil será levantar la economía”, advirtió.
12.35: Japón confirmó el aplazamiento de un año de los Juegos Olímpicos. Según las autoridades locales, continuará llamándose “Tokio 2020”.
12.25: Más de 200.000 casos del nuevo coronavirus fueron oficialmente diagnosticados en Europa, la mitad de ellos en Italia (63.927) y España (39.673), según un recuento realizado por la AFP.
12.00: La OMS advirtió que los contagios y muertes por coronavirus crecerán “considerablemente” este martes.
11.25: La prensa japonesa informó que el premier Shinzo Abe pedirá el aplazamiento de los Juegos Olímpicos de Tokio 2020. Según NHK, será por un año.
11.05: El expresidente de Finlandia y premio Nobel de la Paz Martti Ahtisaari, de 82 años, tiene coronavirus.
10.50: El peor día de España en la pandemia de coronavirus: 514 muertos
10.20: Las bolsas europeas repuntan ante la oleada de estímulos para combatir al coronavirus. Según los analistas, en el ánimo positivo de los inversores también está influyendo la decisión de la Reserva Federal de EEUU de ampliar la compra de activos, una medida que ayer redujo las pérdidas en las bolsas pero no pudo evitarlas.
10.00: El ministro francés de Agricultura sugirió a los franceses que se quedaron sin empleo debido al confinamiento por el coronavirus que vayan al campo a ayudar a los agricultores que necesitan mano de obra.
9.40: Irán reportó 122 nuevas muertes por coronavirus y el total llegó a 1.934 víctimas fatales
9.15: El jefe de Protección Civil de Italia, Angelo Borrelli, dio por hecho que la cifra oficial de casos de coronavirus, superior ya a los 60 mil, no es la real y considera “creíble” que los contagios sean diez veces más, lo que implicaría elevar el dato hasta los 600 mil.
8:30: La pandemia del nuevo coronavirus originado en la ciudad de Wuhan, en la provincia de Hubei, en el centro de China, ha provocado ya más de 380.000 contagios y más de 16.500 muertos, con Estados Unidos situado como el tercer país más afectado, con más de 46.000 casos, y con España en cuarta posición, con más de 35.000 positivos.
7:00: Francia entró este martes en “estado de emergencia sanitaria” durante dos meses, un régimen que permite el confinamiento y otras medidas restrictivas de las libertades.
6:30: La Bolsa de Tokio pegó un salto el martes gracias sobre todo a la caída del yen, las intervenciones del Banco de Japón (BoJ) y las nuevas medidas de la Reserva Federal de Estados Unidos (Fed) para amortiguar el impacto de la pandemia de coronavirus.
6:00: La ciudad china de Wuhan, foco de la epidemia de COVID-19, levantará las restricciones a los desplazamientos el 8 de abril después de más de dos meses de confinamiento, anunciaron este martes las autoridades.
5:00: El Centro para el Control y la Prevención de Enfermedades de Corea del Sur anunció este martes que se han registrado 76 nuevos casos de coronavirus, por lo que el total de afectados en el país asciende a 9.037, aunque lo que más preocupa a las autoridades es el aumento de los casos importados de Europa.
4:30: El Ministerio de Salud de China informó este martes de que se han registrado cuatro nuevos casos de coronavirus tras seis días sin registros, mientras que han sido localizados 74 positivos importados, lo que supone un global de 427.
4:20: El presidente de Honduras, Juan Orlando Hernández, anunció a última hora de este lunes que un total de 800.000 familias del país recibirán una ayuda alimentaria como respuesta a la crisis derivada por la pandemia del nuevo coronavirus.
4:00: Un grupo de expertos de Naciones Unidas avisó este lunes de que la pandemia global del coronavirus no podrá pararse si no se proporciona agua a las personas que se encuentran en situación de vulnerabilidad.
3:30: El equipo de abogados del fundador de Wikileaks, Julian Assange, solicitará este miércoles al Tribunal de Westminster que salga de prisión bajo fianza debido a su “vulnerabilidad” ante el coronavirus en el centro en el que se encuentra.
2:30: El presidente de Estados Unidos, Donald Trump, firmó este lunes una orden ejecutiva que prohíbe el acaparamiento y la subida de precios de equipos y suministros médicos para tratar y prevenir el coronavirus.
Infobae.-

24 Marzo 2020 /
Brasil reportó 12 muertos por coronavirus en las últimas 24 horas: ya hay 46 fallecidos y 2.201 infectados
El número de personas diagnosticadas con el nuevo coronavirus en Brasil aumentó a 2.201 y la cifra total de muertes llegó el martes a 46, tras un aumento de 12 muertes en las últimas 24 horas.
Los datos fueron publicados por el Ministerio de Salud, y reflejan un crecimiento del número de casos confirmados fue del 16%, y del de muertes del 35%.
San Pablo sigue liderando el ranking de la enfermedad en Brasil. Según el nuevo balance, el estado tiene 810 casos confirmados de la enfermedad y 40 de las muertes.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/UV4O67C26JF43K2A737ACMN56I.jpg)
El martes las autoridades del estado de San Pablo anunciaron que los presos del estado de San Pablo confeccionarán 320.000 máscaras descartables de protección contra el nuevo coronavirus.
Cinco centros penitenciarios inician el trabajo esta semana y la capacidad máxima de producción debe ser alcanzada la semana próxima. Unos 200 reclusos de varias regiones del estado trabajarán en espacios adaptados dentro de las penitenciarías.
Con información de AFP
24 Marzo 2020 /
India se sumó al confinamiento y ahora un tercio de la población mundial está en cuarentena por el coronavirus: 2.600 millones de personas
Más de un tercio de la población mundial está instada u obligada a quedarse en sus hogares, con algunos casos de toque de queda y permisos restringidos de circulación, mientras más países se suman a las medidas de prevención frente a la pandemia de coronavirus.
El paso decisivo para alcanzar tal cifra lo dio el premier indio, Narendra Modi, quien ordenó el confinamiento total durante tres semanas de los 1.300 millones de habitantes de la India. “A partir de medianoche, todo el país está confinado. Para salvar a India, para salvar a cada ciudadano, a ustedes, a sus familias”, dijo el jefe del gobierno indio en un discurso televisado.
Con ello, más de 2.600 millones de personas, según el recuento de la agencia AFP, están en sus casas evitando la circulación del Covid-19, frente a un estimado mundial de 7.800 millones de habitantes en el planeta.
La gran mayoría de los más de 30 países con medidas restrictivas han optado por un confinamiento obligatorio a su población (como Francia, Italia, Reino Unido, Argentina, Colombia o Perú).
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/6BW724W7S5HOJCET2ZE6TAK3Y4.jpg)
En tanto, países como Alemania o Irán han optado por emitir recomendaciones y la circulación no está prohibida.
Otros diez países o territorios (más de 117 millones de personas) aplican toque de queda por la noche. Es el caso de Chile, Burkina Faso, o ciudades como Manila (Filipinas).
Por último algunos países pusieron ciudades en cuarentena, como Bulgaria o Kazajistán. Estas ciudades totalizan unos 10 millones de habitantes.
Infobae.-
24 Marzo 2020 /
Congreso de EEUU, cerca de acordar ayudas por coronavirus
Importantes funcionarios del Congreso de Estados Unidos y la Casa Blanca salieron de las duras negociaciones en el Capitolios sobre un rescate de casi 2 billones de dólares para hacer frente al brote de coronavirus, indicando que esperaban alcanzar un acuerdo el martes.
El secretario del Tesoro, Steven Mnuchin, y el líder demócrata del Senado, Chuck Schumer, dijeron haber hablado por teléfono con el presidente, Donald Trump, durante la larga noche de conversaciones. Aunque ambas partes resolvieron muchos detalles del amplio paquete, quedaban algunas discrepancias.
Ambos hicieron declaraciones por separado en la medianoche del lunes indicando que las negociaciones continuarían toda la noche.
“Estamos deseando tener un acuerdo mañana”, dijo Mnuchin a la prensa tras salir de la oficina de Schumer.
“El presidente nos da indicaciones”, dijo el secretario del Tesoro. “El presidente querría tener un acuerdo y confía en que podamos concluir esto”.
Poco después Schumer se mostró de acuerdo en que estaban cerca de un acuerdo. “Esa es la expectativa, que terminemos esto mañana y esperemos poder votarlo mañana por la noche”, dijo.
La larga noche de conversaciones indirectas llegó tras un largo día intentando acercar posiciones. El enorme paquete es un amplio esfuerzo por proteger la economía estadounidense, ayudar a los hogares y reforzar el sistema sanitario en medio de la creciente crisis. Mnuchin dijo que se esperaba que las negociaciones se reanudaran a las 9:30 de la mañana EDT.
Durante el día hubo momentos de tensión debido a la resistencia de Washington de responder al creciente brote de coronavirus, mientras el Congreso discutía sobre el plan de rescate de casi 2 billones de dólares y un impaciente Trump se planteaba abiertamente dejar que la cuarentena de 15 días expirase el lunes 30 de marzo.
Mientras Estados Unidos se preparaba para una oleada de enfermos y millones de personas se veían confinadas en casa para evitar un pico de infecciones que podría sobrepasar a los hospitales, la intervención federal más ambiciosa de la era moderna ponía a prueba si Washington podía actuar con rapidez para gestionar la pandemia en casa.
Fuente: AP
24 Marzo 2020/
China reporta 78 casos nuevos de coronavirus
La Comisión Nacional de Salud de China reportó el martes 78 casos nuevos de la enfermedad COVID-19, incluidos 74 que, afirmó, son infecciones “importadas” por personas recién llegadas del extranjero.
Hubo un caso nuevo en la ciudad central de Wuhan, donde se registró el brote del nuevo coronavirus, y no vino del extranjero.
Durante más de una semana, la mayoría de los casos reportados en China han sido de personas procedentes de otros países, mientras que la transmisión comunitaria dentro del país ha disminuido, de acuerdo con la comisión.
Más de 400 casos han venido del extranjero, añadió la comisión. Alrededor del 90% de los 81.171 pacientes infectados del país se han recuperado.
En un intento de evitar un resurgimiento del virus, el gobierno ha impuesto una estricta cuarentena a los individuos que ingresan al país.
Fuente: AP
23 Marzo 2020 /
Boris Johnson ordenó tres semanas de confinamiento obligatorio en el Reino Unido
Boris Johnson ordenó a los ciudadanos del Reino Unido que se queden en sus casas durante tres semanas, ante el avance del coronavirus en el país, donde se registran más de 6.700 casos y 336 muertos.
«A partir de esta noche debo dar al pueblo británico una instrucción muy simple: debes quedarte en casa», manifestó el primer ministro en un pronunciamiento a la población.
Johnson indicó que el virus es “la mayor amenaza” que el Reino Unido enfrentó en décadas, e instó a los ciudadanos a permanecer en sus casas para detener el crecimiento del brote y proteger el sistema de salud británico.
“Sé el daño que hace y hará a la vida de la gente, a sus negocios y a sus empleos”, reconoció Johnson en una comparecencia televisada. “En este momento no tenemos opciones fáciles. La forma de seguir adelante es dura y sigue siendo cierto que tristemente se perderán muchas vidas”, agregó.
El mandatario también anunció nuevas medidas de aislamiento social: sólo se podrá salir de casa para hacer compras esenciales, como comidas y medicamentos; una salida al día para hacer ejercicio físico; ir al trabajo sólo sectores imprescindibles; cerrarán todas las tiendas de productos no esenciales, y se prohíben los eventos sociales.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/BR226EKWQVH27MHR7AXAJ6R4HA.jpg)
“Sin un gran esfuerzo nacional para detener el crecimiento de este virus, llegará un momento en que ningún servicio de salud en el mundo podría hacer frente; porque no habrá suficientes ventiladores, suficientes camas de cuidados intensivos, suficientes médicos y enfermeras», apuntó.
“Por ponerlo simplemente, si demasiada gente enferma gravemente al mismo tiempo, el Sistema Nacional de Salud (NHS) será incapaz de hacer frente a la situación y más gente morirá no sólo de coronavirus, sino de otras enfermedades”, añadió.
“Si no sigue las reglas, la policía tendrá los poderes para hacerlas cumplir, incluso mediante multas y reuniones dispersas”, advirtió Johnson.
Estas medidas estarán vigentes durante tres semanas y luego serán revisadas.
En los últimos días el gobierno de Johnson fue cuestionado por su flexible accionar ante el avance de la pandemia. Un grupo de 250 científicos dirigió una carta al Ejecutivo la semana pasada pidiendo medidas más radicales.
Horas antes el Ejecutivo había instado a sus ciudadanos que se encuentran en el exterior volver “de inmediato” al país, donde crece la preocupación por el avance del coronavirus.
“Estamos instando encarecidamente a los viajeros del Reino Unido en el extranjero a que regresen a casa ahora, mientras hay rutas comerciales para hacerlo”, señaló el secretario de Asuntos Exteriores, Dominic Raab.

23 Marzo 2020 /
Nueva York reportó 5.700 nuevos casos de coronavirus y el total superó los 20 mil contagios
El estado de Nueva York informó que los casos de coronavirus aumentaron en 5.707 con respecto al balance del domingo, con lo que suma un total de 20.875 contagiados y 157 muertes, 43 fallecidos más que en la víspera.
Las cifras continúan en aumento en la metrópoli, que ya es el principal foco infeccioso del país: la Ciudad de Nueva York reportó 3.260 nuevos casos y llegó hasta los 12.305.
Según informó el gobernador Andrew Cuomo, la tasa de hospitalización es de 13%, lo que arroja un estimado de más de 2.500 camas destinadas a pacientes con coronavirus. De estas personas, el 24% ha necesitado ingresar a la Unidad de Cuidados Intensivos.
Si el estado fuese un país, sería el séptimo con más contagios a nivel mundial, por encima de otros fuertemente afectados como Francia o Corea del Sur. A su vez, Estados Unidos es el tercer país con más casos, solo detrás de China e Italia.
Infobae.-
23 Marzo 2020 /
España superó las dos mil muertes por coronavirus: registró 462 en las últimas 24 horas
El total de contagiados del país es de 33.089, de los cuales más de 2.300 están en terapia intensiva. La vicepresidenta Carmen Calvo fue internada con problemas respiratorios, pero aún no se ha comunicado si el test de Covid-19 le ha dado positivo,
462 decesos en las últimas 24 horas que llevan el balance total hasta 2.182 fallecidos, según cifras del ministerio de Sanidad.
El número de fallecimientos se ha multiplicado por dos en apenas tres días en el país, el segundo más afectado de Europa por este virus por detrás de Italia.
Los contagios también van en aumento, pasando de 28.572 a 33.089, a la par que España adquiere cientos de miles de tests para aumentar su capacidad de detección.
Del total de infectados, 3.355 se han curado y 2.355 están en unidades de cuidados intensivos, según las mismas cifras.
La región de Madrid es la más castigada por la epidemia, con un 32% de las infecciones y el 58% de los fallecimientos.
Para frenar la epidemia, el gobierno español declaró el 14 de marzo el estado de alarma para decretar el confinamiento casi total de la población, qsituación que quiere alargar hasta al menos el 11 de abril.
Los 46 millones de habitantes solo pueden salir de sus casas para ir a trabajar o para realizar actividades esenciales como ir a comprar comida o medicamentos o pasear al perro.
Infobae.-

23 Marzo 2020 /
China reporta 39 casos nuevos del coronavirus
La Comisión Nacional de Salud de China reportó el lunes 39 nuevos casos de COVID-19, los cuales dice se deben a infecciones “importadas” en llegadas recientes de personas que estaban en el extranjero.
Durante más de una semana, la mayoría de los casos reportados en China continental han sido detectados en personas que llegan desde otros países, mientras que el contagio comunitario dentro de la nación ha disminuido, de acuerdo con la Comisión.
Con el objetivo de evitar un resurgimiento del virus, que surgió por primera vez a finales del año pasado en la región central del país, el gobierno chino impuso una cuarentena estricta para aquellos que ingresan al territorio.
A partir del lunes, todos los vuelos a Beijing serán desviados a uno de 12 aeropuertos en otras ciudades. Los pasajeros deben aprobar una inspección de salud en esas urbes antes de volar hacia la capital, y luego deben permanecer en una cuarentena de 14 días en un hotel, cubriendo sus propios gastos.
Fuente: AP
23 Marzo 2020 /
Ecuador duplica muertes por coronavirus
El número de fallecidos en Ecuador por el coronavirus se duplicó el domingo, mientras que un motín e intento de fuga en una cárcel de Colombia por temor a la propagación de la enfermedad dejó al menos 23 muertos y más de 80 heridos.
En tanto, Chile extremaba medidas para contener los contagios al poner en vigor un toque de queda nocturno desde el domingo; México procuraba ralentizar aún más su actividad desde el lunes y otras naciones intentaban repatriar a sus ciudadanos varados en diferentes puntos del continente en medio de restricciones a los vuelos internacionales.
La nueva cifra de contagiados en Ecuador es de 789, señaló Alexandra Ocles, secretaria de Gestión de Riesgos, y dijo que el número de fallecidos llegó a 14, siete más respecto al informe anterior. La nación andina ha implementado drásticas medidas restrictivas para frenar la pandemia, incluido un estado de excepción que rige desde hace seis días.
El vicepresidente ecuatoriano Otto Sonnenholzner advirtió que los próximos siete o diez días serán los más difíciles en la batalla contra el coronavirus, y “ahí es donde tenemos que demostrar nuestras ganas de trabajar, nuestra voluntad”.
Ecuador rebasó de momento a Chile (632 y un fallecido hasta el domingo) del segundo lugar con más contagios reportados en Latinoamérica, después de Brasil, que registra más de 1.200.
En Colombia, todos los decesos se dieron durante la noche del sábado en la cárcel La Modelo de Bogotá. También hubo al menos 83 reos heridos allí, y siete trabajadores, dos de ellos de gravedad, según las autoridades.
Fuente: AP
22 Marzo 2020 /
EEUU confirmó otros 100 muertos en las últimas 24 horas y la cifra total asciende a 389 víctimas fatales
El coronavirus ha matado a más de 100 personas en Estados Unidos en las últimas 24 horas, llevando la cifra el domingo a 389 fallecidos de los 278 que se registraron a la misma hora del sábado, según el recuento de la Universidad Johns Hopkins, usado como referencia nacional.
Los estados de Nueva York (114 muertos), Washington (94 muertos) y California (28 muertos) son los más golpeados por la pandemia, que ha contagiado al menos a 30.000 personas en todo el territorio estadounidense.
Nueva York, el más afectado
El gobernador de Nueva York, Andrew Cuomo, reportó este domingo 4.812 nuevos casos de coronavirus en el estado, que suma más de 15 mil contagios y 114 muertes por la pandemia.
De estos casos, 6.927 corresponden a la Ciudad de Nueva York, que se consolida como el principal foco del virus en el país.
Las autoridades estatales, que han lanzado un agresivo plan de diagnósticos para seguir de cerca el avance de la enfermedad, vieron un salto diario que se acerca al 50%. Según detalló Cuomo, más de la mitad de los casos son de pacientes de entre 18 y 49 años. En tanto, el 70% de las 114 víctimas fatales tenían 70 años o más, y la mayoría sufría alguna otra enfermedad.
Cuomo también destacó que no se trata de una situación de corto plazo y el alcance dependerá de cómo se enfrenta la pandemia: según los cálculos oficiales, entre un 40 y 80% podría contagiarse.
Florida, otro de los focos
La cifra de casos de coronavirus confirmados en Florida aumentó en 67 desde el sábado, al pasar de 763 a 830, y los casos mortales subieron de 12 a 13, según el primer informe de este domingo del Departamento de Salud estatal. Los condados vecinos de Broward y Miami Dade (en el sur de Florida), con 180 y 177 casos, respectivamente, siguen siendo los más afectados por la pandemia, de acuerdo con el Departamento de Salud, que publica dos informes al día sobre la situación.
El aumento de la capacidad de diagnóstico, con la adquisición de más kits de pruebas por parte del estado, la incorporación de laboratorios privados al análisis de las muestras y la instalación de centros móviles para detección de la enfermedad, han hecho que las cifras de casos confirmados aumenten rápidamente.
Se han realizado hasta ahora 9.783 pruebas de coronavirus en el estado, de las cuales faltan por conocerse el resultado de 963.Actualmente hay 1.099 personas cuyo estado de salud es monitoreado por las autoridades sanitarias.
En Miami, el alcalde de la ciudad, Francis Suárez, que está enfermo de coronavirus y aislado en su casa, dijo el viernes por la noche en varias entrevistas con medios que no se descarta tomar medidas más drásticas como la cuarentena obligatoria.
Hasta ahora, en el condado de Miami-Dade no hay restricciones de movilidad aunque están cerrados todos los comercios que no sean esenciales. Los restaurantes pueden hacer entregas a domicilio de comida o prepararlas para quien vaya a buscarlas al local y los hoteles y otro tipo de alojamientos transitorios están cerrados salvo excepciones, como las tripulaciones de compañías aérea
La última medida tomada en el condado de Miami Dade, que engloba populosas ciudades como Miami, Miami Beach, Coral Gables y Hialeah, ha sido el cierre de todas las marinas y las rampas para bajar botes al mar, con efecto inmediato.
El alcalde de Miami Dade, Carlos Giménez, mostró su “decepción” por las imágenes que muestran las concentraciones de embarcaciones recreativas en determinados puntos de la bahía de Vizcaya que van contra las medidas de distanciamiento social tomadas para contener la propagación del virus.
Infobae.-

22 Marzo 2020 /
La pandemia del coronavirus superó los 300 mil contagios y las 13.000 muertes a nivel mundial
La pandemia del nuevo coronavirus superó este domingo la valla de los 300.000 contagios y los 13.000 fallecimientos, según el balance global actualizado a este por la Universidad Johns Hopkins.
El virus se ha extendido por 171 países y territorios, dejando tras de sí un total aproximado de 307.341 contagios y 13.049 muertos, según cifras actualizadas hasta las 11 GMT. Por otro lado, el número de personas que han conseguido curarse de Covid-19 asciende a 92.383.
China sigue siendo el país con más casos. El balance allí deja hasta ahora 81.348 personas contagiadas y 3.265 víctimas mortales, con un total de 72.360 personas curadas. Italia continúa en segunda posición, con 53.768 contagios, 4.285 víctimas mortales y 6.072 altas médicas.
En Italia, el país con más muertes, la situación es cada vez más grave, con más de 4.800 víctimas fatales, más de un tercio de la cifra total mundial. El país, de 60 millones de habitantes, es ahora el epicentro de la enfermedad, que apareció en diciembre en el centro de China y luego se expandió por el resto del mundo. El primer ministro Giuseppe Conte anunció el cierre de todas las fábricas no esenciales en un mensaje en televisión el sábado por la noche.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ZM7IEOVG2FHZVHXZIAP4OXRTSI.jpg)
En las últimas horas Estados Unidos se ha convertido en el tercer país del mundo por número de contagiados, con un total de 26.747, con 340 fallecidos y 176 altas, seguido de España, que registra 25.496 casos, 1.381 muertos y 2.125 recuperaciones, según los datos actualizados a las 8.30 de este domingo, antes de la conferencia diaria de las autoridades.
Después, en quinto lugar, se encuentra Alemania, que ya rebasa los 20.000 contagios (22.364). El país solo ha registrado, por el momento, 84 fallecidos y el número de pacientes curados es de 239. A su vez, Irán reportó este domingo un total de 21.638 casos y 1.685 muertes.
Francia acumula un total de 14.485 casos de coronavirus, con 562 víctimas mortales y doce personas recuperadas, seguida por Corea del Sur, que durante varias semanas llegó a ser el país con más contagios del mundo después de China y que ahora tiene el brote en situación casi controlada, con 8.897 positivos, 102 muertos y 1.540 personas curadas.
Suiza contabiliza 6.652 casos positivos y 80 muertos, seguida por Reino Unido, con 5.067 casos y 234 fallecidos. Países Bajos, por su parte, acumula 3.640 casos positivos, con 137 víctimas mortales. Austria, con 3.021 personas contagiadas y ocho víctimas mortales, Bélgica, Noruega, Suecia, Dinamarca y Portugal completan la lista de países europeos con más de un millar de personas contagiadas.
El resto de países con más de un millar de casos declarados son ya Canadá, Australia, Malasia, Japón y Brasil.
Los líderes mundiales prometen hacer todo lo posible para luchar contra la pandemia a medida que aumenta el número de muertos y contagiados. El coronavirus ha llevado a 35 países a aplicar severas normas de confinamiento, que paralizan las economías, el transporte y la vida cotidiana, a medidas que los gobiernos siguen cerrando fronteras.
Las medidas sin precedentes para frenar la epidemia han obligado a cancelar todo tipo de eventos deportivos y aumenta la presión sobre los responsables olímpicos para que anulen los Juegos de Tokio, previstos en julio y agosto.
Aunque por el momento las personas mayores y que ya tenían otras enfermedades son las principales víctimas, la Organización Mundial de la Salud (OMS) advierte que los jóvenes también son vulnerables.
Las tasas de infección son inciertas porque muchos países no hacen tests y la metodología cambia mucho según decide cada autoridad local.
(Con información de Europa Press y AFP)
22 Marzo 2020 /
Un medicamento antigripal en Japón muestra efectividad contra el coronavirus
Esta semana fue noticia el comienzo de la implementación de un medicamento contra la malaria y el paludismo para pacientes que se han contagiado de coronavirus y desarrollaron la enfermedad COVID-19.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/NKOMJH5EBVG7TEK4HXRKVDLKEY.jpg)
Ahora, otro medicamento antigripal ofrece una nueva esperanza contra el coronavirus. Se trata de la droga favipiravir que ha acelerado la curación del COVID-19 en dos estudios con un total de 340 pacientes realizados en Wuhan y Shenzen, en China. Los antivirales ya desarrollados contra otras infecciones son, junto a fármacos contra la malaria, los primeros tratamientos que se han ensayado en China contra el coronavirus SARS-CoV-2.
Mientras la cifra de infectados y muertos crece día a día, y a la espera de que se desarrollen fármacos específicos contra el nuevo coronavirus, la Organización Mundial de la Salud (OMS) anunció el jueves último el ensayo clínico internacional Solidaridad para evaluar la eficacia de estos fármacos ya disponibles.
El favipiravir fue aprobado en Japón rápidamente. Los médicos observaron que reduce el tiempo que necesitan los enfermos para eliminar el nuevo virus del cuerpo, según anunció el martes en rueda de prensa un miembro del ministerio de Ciencia y Tecnología de China, informa la agencia Reuters.
El tiempo que tarda un paciente en dar negativo en el test del coronavirus ha sido de 4 días entre los que tomaron favipiravir y de 11 días entre los que no lo tomaron. Asimismo, se han observado mejoras en radiografías de los pulmones en el 91% de los pacientes tratados con favipiravir, frente al 62% de los pacientes del grupo control.
A la espera de que se publiquen los resultados del estudio, no se sabe aún cuál es el perfil de los pacientes en los que el tratamiento ha sido más beneficioso. Pero el favipiravir “no parece funcionar tan bien cuando el virus ya se ha multiplicado”, precisó una fuente del ministerio de Sanidad de Japón en declaraciones recogidas por The Guardian.
Si bien el favipiravir no forma parte del ensayo Solidaridad impulsado por la OMS, tiene un mecanismo de acción similar a otro fármaco que sí está incluido en el estudio, el remdesivir. Ambos medicamentos boicotean la mutiplicación del virus impidiéndole que replique su ARN.
Los resultados positivos del favipiravir sugieren que el remdesivir, que ha mostrado efectividad contra otros coronavirus en ratones y en células pulmonares humanas infectadas por este tipo de virus, también puede ser eficaz para tratar el Covid-19. Los primeros resultados de los ensayos clínicos con remdesivir realizados en China se esperan para abril.
Otra de las grandes esperanzas contra el nuevo coronavirus, en cambio, no ha obtenido resultados positivos en un ensayo clínico realizado en Wuhan. Se trata de la combinación del lopinavir y el ritonavir, dos fármacos contra el VIH que se toman en una misma píldora.
Esto se desprende de un estudio en el que han participado 199 pacientes hospitalizados en Wuhan, China en los que el Covid-19 se había agravado hasta causar dificultad respiratoria. Según los resultados presentados en la revista The New England Journal of Medicine, el tiempo hasta observar una mejora ha sido el mismo entre los pacientes que recibieron los antivirales y entre los que no los recibieron: una mediana de 16 días.
La mortalidad ha sido de un 19,2% en el grupo tratado con antivirales y de un 25% en el otro grupo, pero la diferencia no llega a ser estadísticamente significativa. Tampoco la carga viral se ha reducido más entre los pacientes tratados. Pero los efectos secundarios sí han sido mayores en este grupo hasta el punto de que un 14% se ha retirado del ensayo clínico por complicaciones gastrointestinales.
Los expertos deben investigar si estos resultados se deben a que este tratamiento es ineficaz contra el nuevo coronavirus o a que los participantes en el ensayo ya habían desarrollado complicaciones demasiado graves para beneficiarse de este tratamiento. En neumonías causadas por bacterias se ha observado que la eficacia de los tratamientos antibióticos es limitada cuando la enfermedad ya está avanzada.
La OMS mantiene este tratamiento como uno de los que se evaluará en los próximos meses en su ensayo clínico internacional.
22Marzo 2020 /
Coronavirus en España: confirmaron 394 nuevas muertes y Pedro Sánchez prorrogó por otros 15 días la cuarentena
El presidente del Gobierno español, Pedro Sánchez, anunció este domingo que el estado de alarma por la epidemia de coronavirus se prolongará en el país otros 15 días, hasta mediados de abril, después de la Semana Santa.
La medida se conoció poco antes del balance diario, que arrojó un aumento diario de 394 muertes (un salto de casi 30%) y 3.646 contagios. Con estas cifras, el balance total de víctimas fatales llegó a 1.720 y los casos superan los 28.500.
Además, hasta el momento se han curado un total de 2.575 personas y hay 1.785 pacientes en las Unidades de Cuidado Intensivo, según cifras del Ministerio de Sanidad.
Sánchez realizó el anuncio de la extensión de la cuarentena a los presidentes de las diferentes Comunidades Autónomas españolas con los que mantuvo un encuentro por videoconferencia para tratar la crisis del coronavirus, según confirmaron a EFE fuentes autonómicas.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/XBLU2KWPNVCSTOX75KLDZQK4JA.jpg)
El Gobierno español decretó el estado de alarma el pasado 14 de marzo, pero desde entonces los casos de contagios y los fallecidos han crecido de manera exponencial hasta alcanzar los 25.000 afectados y más de 1.300 fallecidos, según los últimos datos oficiales. España es ahora mismo el tercer país del mundo con más casos reportados de coronavirus.
Desde el inicio del estado de alarma, los ciudadanos sólo pueden salir para comprar bienes de primera necesidad, acompañar a personas dependientes o ir a trabajar, para aquellos que no puedan hacerlo desde casa. Las fuerzas de seguridad reforzaron los controles en carretera y multiplicaron las multas, para garantizar que la gente no se va a las costas o a residencias secundarias aprovechando el parón de actividad.
El propio Sánchez insistió el sábado por la noche en un mensaje televisado a los españoles que los días más duros de la pandemia aún no habían llegado y que los españoles tenían que llegar a la próxima semana “muy fuertes”, ante el previsible aumento de infectados y muertes.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/QQ2EPC54CBE6VHWEY6ZIUFALF4.jpg)
El coronavirus tiene de momento una letalidad del 5,3%, con un pico del 9% en la región de Madrid, la más castigada del país con un 60% de los fallecidos. La mortalidad se da “fundamentalmente en mayores de 70 años”, señaló María José Sierra, del centro de alertas sanitarias, aunque puntualmente ha habido algunos muertos de menos de 40.
La gran urgencia está en paliar la falta de medios humanos y materiales denunciada por los profesionales sanitarios, en especial allí donde se concentran más casos, como el área metropolitana de Madrid, que afronta una “avalancha”, como dijo Sánchez, o Cataluña.
El desbordamiento es tal que algunas unidades de cuidados intensivos están teniendo que priorizar el ingreso de los pacientes con una mayor expectativa de vida. Igualmente se está recurriendo a medidas extraordinarias, como la medicalización de hoteles en Madrid, una medida que se está preparando también en Barcelona y Andalucía.
(Con información de EFE y AFP)
21 Marzo 2020 /
Italia registró otras 793 muertes en las últimas 24 horas, récord absoluto desde que comenzó la pandemia
Italia contabilizó este sábado 4.825 fallecidos, 793 más en solo 24 horas, y el número de enfermos actuales es de 42.681 personas, cuando el país cumple un mes desde la detección del brote en el norte, informó este sábado el jefe de Protección Civil, Angelo Borrelli.
El número de personas curadas es de 6.072, con lo que la cifra de contagios totales en el país asciende a 53.578 personas, de un total de 60 millones de habitantes. Sigue en cuidados intensivos un total de 2.857 enfermos, 202 más en 24 horas.
Italia es el país con mayor número de muertos en el mundo con coronavirus y la región más afectada es Lombardía (norte), que registra 2.549 fallecidos y 22.264 contagios totales.
El repunte se debe principalmente a las nuevas cifras registradas en Lombardía, donde han muerto 546 personas en 24 horas, según informó el asesor regional de asistencia sanitaria Giulio Gallera. Le siguen Emilia Romaña, con 5.968 contagios, Véneto (4.031), Piamonte (3.461) y Las Marcas (1.981).
Italia cumple este sábado un mes desde que se detectaron los primeros dieciséis casos en Lombardía y Véneto, y lo hace con unas cifras que demuestran que, de momento, el país no ha llegado al pico en la curva de contagios. En las últimas 24 horas, 4.821 personas han sido identificadas con coronavirus y 943 se han curado.
El presidente del Instituto Superior de Sanidad, Silvio Brusaferro, reiteró en la rueda de prensa que la edad media de los fallecidos es de en torno a los 80 años y que la gran mayoría tenía otras patologías. Y aprovechó la ocasión para reprobar a los ciudadanos que no se están “tomando en serio el peligro” que se deriva de esta pandemia.
21 Marzo 2020 /
El epidemiólogo que ayudó a derrotar la viruela explicó las tres condiciones que deben ocurrir para que el mundo vuelva a la normalidad
El médico estadounidense que ha luchado contra los brotes de viruela, gripe y polio calificó el brote de coronavirus como “la pandemia más peligrosa de nuestra era”. Y agregó: “Si no estás preocupado, no estás prestando atención».
Larry Brilliant, de 75 años, es un destacado epidemiólogo que ayudó a la Organización Mundial de la Salud a erradicar la viruela y trabajó como consultor en la película “Contagio”, que fue ampliamente elogiada por su descripción realista de la rápida propagación mundial de un virus.
Durante los últimos 15 años ha advertido de los peligros de la aparición de un nuevo virus que podría provocar la muerte de hasta 165 millones de personas y ahora está criticando las acciones de de algunos gobiernos del mundo por no haber reaccionado a tiempo para reducir el impacto.
El experto habló públicamente por primera vez en 2006 de su temor a un nuevo brote de un virus desconocido hasta entonces, cuando dio una charla de Ted llamada “Ayuda para detener la próxima pandemia”.

Ahora en cuarentena en su casa de California, donde todo el estado ha sido puesto bajo aislamiento, Brilliant cree que la pandemia de la que advirtió entonces es la del coronavirus, el nuevo virus para el que todavía no hay vacuna o cura, y para el que los humanos todavía no han desarrollado inmunidad.
En entrevista con Wired, elogió el trabajo que se está realizando para mantener a la gente en cuarentena, pero afirmó que esto debería haber comenzado semanas antes, cuando el virus podría haber sido cortado o al menos la propagación retrasada por varios meses mientras se trabajaba más en el desarrollo de una vacuna.
También advirtió que el auto-aislamiento y el aplanamiento de la curva de la tasa de infección durante unos pocos meses sólo mantendrá al mundo seguro durante un tiempo, posponiendo el número de casos pero no disminuyéndolos.
Brilliant, sin embargo, sí tiene la esperanza de que se encuentre una vacuna. “No tengo miedo ya que hasta ahora no hay pruebas que sugieran que no se pueda encontrar una para el nuevo coronavirus o que los humanos no desarrollen eventualmente algún tipo de inmunidad a él”. “Debido al intenso interés por derrotarlo, pondremos la influencia científica, el dinero y los recursos para encontrar antivirales que tengan características profilácticas o preventivas que puedan utilizarse además de las vacunas», dijo.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/WK2ZLDOKYBBYXAFHPIIZ6WICYE.jpg)
“Antes de que podamos volver a salir de casa, habrá que hacer muchas más pruebas”, dijo, y añadió que necesitamos algo que se parezca a una prueba de embarazo casera que se pueda hacer en casa de forma segura para identificar los casos. “Esto ayudará a mostrar el verdadero alcance del brote, del cual cree que actualmente sólo estamos viendo una séptima parte”, aseguró.
Según explicó, el mundo no va a empezar a parecer normal hasta que hayan pasado tres cosas:
Uno: “Que averiguemos si la distribución de este virus se parece a un iceberg, que está un séptimo por encima del agua, o a una pirámide, donde vemos todo. Si en este momento sólo vemos una séptima parte de la enfermedad real es porque no estamos haciendo suficientes pruebas. Es como si estuviéramos ciegos”.
Dos: “Que tengamos un tratamiento que funcione, una vacuna o un antiviral”.
Tres: “Tal vez lo más importante, que un gran número de personas -en particular enfermeras, médicos, policías, bomberos y maestros que han tenido la enfermedad- sean inmunes. Para eso tenemos que poder verificarlo y crear un sistema que los identifique, ya sea una pulsera o una tarjeta con su fotografía y algún tipo de sello en ella. Recién entonces estaremos los suficientemente seguros como para enviar a nuestros niños de vuelta a la escuela. Recién entonces sabremos que el profesor no es infeccioso”.
Para Brilliant, “cuando esas tres cosas sucedan, es cuando la normalidad volverá”.
Infobae.-
21 Marzo 2020 /
Irán reportó 123 nuevas muertes por el coronavirus: el total de víctimas fatales llegó a 1.556
Irán informó este sábado de la muerte de otras 123 personas infectadas con el nuevo coronavirus, que llevaron el total de víctimas fatales a 1.556 en el país, mientras que la suma de contagiados llegó a 20.610, tras sumar 966 diagnósticos positivos.
Se trata del primer descenso en la cifra de muertes en varios días, luego de una serie de récords consecutivos en los que el balance diario no dejaba de aumentar. Irán es el tercer país con más muertes en el mundo en el marco de la epidemia, por detrás de China e Italia. En la cifra de contagiados, aunque la metodología cambia en cada país, es superado también por España y Alemania.
Las autoridades iraníes están luchando para combatir el peor brote en el Medio Oriente, y ha enfrentado críticas generalizadas por su lenta respuesta.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/NUMB44KCRRGU3MHKYZRE4RHY7I.jpg)
El mandatario Hassan Rohani indicó el viernes que al final del año persa 1398, “el coronavirus puso en riesgo la vida y la salud de las personas e incluso los negocios”.
El año nuevo o “Noruz” es una festividad con más de 3.000 años de historia que marca el equinoccio de primavera y que fue declarada Patrimonio Inmaterial por la Unesco hace una década.
(Con información de AFP y AP)
21 Marzo 2020 /
España reportó otras 324 muertes por coronavirus: las víctimas fatales suman 1.326 y los contagios alcanzan los 25 mil
El gobierno de España anunció este sábado 324 nuevas muertes por coronavirus, con lo que el total de fallecimientos asciende ya a 1.326 y el número de contagiados llega a 25.000 en el país.
Los fallecidos se incrementaron en un 32,3% en un día, un ritmo similar al del viernes, cuando se superó la barrera de los 1.000 fallecidos.
El número oficial de casos acumulados (24.926) es un 24,75% superior al indicado el viernes. Según el Ministerio de Sanidad, hay 2.125 pacientes que sanaron.
Además, 1.612 contagiados se encuentran en Unidades de Vigilancia Intensiva (UCI), 471 más que este viernes, lo que contribuye a la saturación de estos servicios
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/FJZMOAH6OFHPXGSDRAWB3KQQPY.jpg)
España es actualmente el tercer país del mundo con más casos reportados de coronavirus, sólo por detrás de China e Italia, pero las cifras dependen de los métodos y la capacidad de cada país para realizar tests.
La región más golpeada es la de Madrid, donde viven 6,5 millones de personas y se concentra el 35,8% de casos. La situación ha desbordado a algunas unidades de cuidados intensivos de Madrid, así como de Cataluña, la segunda región más afectada.
Los sanitarios denuncian una falta acuciante de material de protección individual (guantes o mascarillas) y una reducción inquietante de personal debido a los contagios entre los profesionales.
España cumple este sábado una semana en estado de alarma, lo que significa que los ciudadanos sólo pueden salir para comprar bienes de primera necesidad, acompañar a personas dependientes o ir a trabajar, para aquellos que no puedan hacerlo desde casa.
El estado de alarma rige en principio por una semana más, aunque el gobierno de Pedro Sánchez ha avisado de que muy probablemente habrá que prolongarlo.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/VFQXOLB5IZEZZPUCC23X6PUB2U.jpg)
“Los protocolos no estaban pensados para esta afluencia de gente, falta material, falta personal, faltan equipos de protección (…) y todo esto en conjunto crea un caos”, comentó a la AFP Eduardo Fernández, sindicalista y enfermero de la UCI del hospital público madrileño Infanta Sofía.
“Lo peor es que el personal sanitario que está en cuarentena va en aumento”, y eso “va a generar un problema serio”, añadió, precisando que un 10% de la plantilla del centro (1.200) está aislado en su domicilio.
“Los respiradores y los ventiladores asistidos son limitados. No hay para todos” con lo que los médicos se ven obligados a hacer “una tenebrosa selección”, dijo a la AFP José María Garcés, médico jubilado de 66 años que se reincorporó a su hospital de Barcelona esta semana.
En un protocolo que copaba titulares este viernes, la sociedad de médicos intensivos insta a “ingresar prioritariamente a quien más se beneficie o tenga mayor expectativa de vida, en el momento del ingreso”.
“Tenemos algunas unidades asistenciales bajo un estrés cercano al límite”, reconoció en rueda de prensa el director de emergencias sanitarias Fernando Simón.
Si bien la situación no es “generalizable”, esta tensión hace que “en algunas UCIs concretas (…) se tienen que hacer un poco más restrictivos” que de costumbre en la admisión de pacientes de coronavirus.
(Con información de AFP)

20 Marzo 2020
Un estudio realizado en el epicentro de coronavirus advierte de nuevos síntomas
Los problemas digestivos como la diarrea, los vómitos y la pérdida de apetito podrían ser un síntoma de coronavirus, según una investigación. El estudio realizado a 204 pacientes en Wuhan, punto de partida del brote de COVID-19, encontró que 99 pacientes (48,5%) fueron al hospital con problemas digestivos como su principal dolencia.
La mayoría de estas personas no tenían enfermedades digestivas subyacentes.
La pérdida de apetito (83%) y la diarrea (29%) eran los principales síntomas de los pacientes que presentaban problemas digestivos. Otros problemas digestivos notificados son los vómitos (0,8%) y el dolor abdominal (0,4%).
La mayoría de los pacientes también experimentaron problemas respiratorios -como una tos seca persistente o problemas para respirar (los síntomas más comunes del virus- así como preocupaciones digestivas, pero siete pacientes del estudio mostraron sólo síntomas digestivos.
El estudio, realizado por investigadores chinos, ha sido examinado por otros académicos y publicado esta semana en el American Journal of Gastroenterology.
Los investigadores estudiaron 107 hombres y 94 mujeres con una edad promedio de 55 años que dieron positivo en la prueba de COVID-19 entre el 18 de enero y el 28 de febrero. Noventa y nueve tenían síntomas digestivos y 92 de ellos también sufrían problemas respiratorios como resultado de la infección.
«De los 105 pacientes sin síntomas digestivos, 85 se presentaron sólo con síntomas respiratorios, y 20 no tenían síntomas respiratorios ni digestivos como su principal queja», detallaron los especialistas.
El estudio también encontró que los problemas digestivos empeoraron al aumentar la gravedad de la enfermedad. Los pacientes sin síntomas digestivos en este estudio tenían más probabilidades de curarse y ser dados de alta que los pacientes con síntomas digestivos, explicaron los científicos.
Alrededor de un tercio (34,3%) de los pacientes que sí experimentaron problemas digestivos fueron dados de alta para el 5 de marzo, cuando el estudio dejó de recabar datos.cEsta cifra de tratamiento satisfactorio se eleva al 60% en el caso de las personas que no experimentaron síntomas digestivos.
«Encontramos que los síntomas digestivos son una queja común en los pacientes con COVID-19”, aseguraron los investigadores. «Comparados con los pacientes sin síntomas digestivos, aquellos que presentan síntomas digestivos tienen un tiempo más largo desde el inicio hasta el ingreso y un peor pronóstico”, advirtieron.
La Doctora Brennan Spiegel, profesora de medicina y salud pública de la UCLA (Universidad de California en Los Ángeles) y coeditora del American Journal of Gastroenterology, donde se publicó el estudio, explicó: “En este estudio, los pacientes de COVID-19 con síntomas digestivos tienen un peor resultado clínico y un mayor riesgo de [muerte] en comparación con los que no tienen síntomas digestivos, haciendo hincapié en la importancia de incluir síntomas como la diarrea para sospechar de COVID-19 al principio del curso de la enfermedad antes de que se desarrollen los síntomas respiratorios”.
“Esto puede conducir a un diagnóstico más temprano de COVID-19, que puede conducir a un tratamiento más temprano y a una cuarentena más rápida para minimizar la transmisión de personas que de otra forma no estarían diagnosticadas”, agregó.
La razón exacta por la que el virus afecta al sistema digestivo sigue siendo desconocida, pero los académicos creen que podría ser similar a cómo el SARS daña el sistema: el virus se une a un receptor en las células humanas y puede desencadenar que el cuerpo produzca demasiadas células llamadas hepatocitos.
Esto puede conducir a una lesión del tejido hepático. También se cree que el SARS-CoV-2 daña directa o indirectamente el sistema digestivo a través de una respuesta inflamatoria que daña el sistema digestivo. Los investigadores advierten que se necesita más investigación para entender cómo el nuevo coronavirus afecta al cuerpo humano y que es necesario realizar estudios con muestras de mayor tamaño.
Infobae.-
20 Marzo 2020
Italia reportó 627 muertos en las últimas 24 horas y ya son 4.032 los fallecidos por coronavirus
Italia reportó este viernes 627 nuevos fallecidos por el coronavirus registrados en las última 24 horas, lo que ha llevado el número total de muertos a 4.032, y marca un nuevo récord desde el comienzo de la pandemia, de acuerdo Protección Civil.
Con esos números, Italia cuenta ahora con el 36,6% de todas las muertes en el planeta. El jueves, al llegar a los 3.405 muertos, superó a China y se cónvirtió en el país con más víctimas mortales por la pandemia.
Además, se registraron 4.670 contagios nuevos, llevando el número total de casos activos a 37.860 y el total de positivos a 47.021.
La mayor parte de los nuevos fallecimientos, 381, han tenido lugar en Lombardía, la región más afectada, que ya tiene 2.549 casos.
Italia había registrado sus primeros decesos por la enfermedad el 22 de febrero, y a su “paciente uno” como fue llamado, hace exactamente un mes.

20 Marzo 2020
Un estudio preliminar chino indica qué tipo de sangre es más vulnerable y cuál más resistente al coronavirus COVID-19
Las personas con sangre de tipo A podrían ser más vulnerables al coronavirus COVID-19, de acuerdo a un estudio realizado por científicos basados en Wuhan -donde se inició el brote que ahora es pandemia- y Shenzhen, China. La muestra se basó en un universo de 2 mil pacientes que fueron atendidos en ambas ciudades, según publicó el diario South China Morning Post.
Los laboratoristas indicaron que además de ser más propensos a contraer la gripe china, también desarrollarían síntomas más severos en el transcurso de la enfermedad. Sin embargo, los científicos advirtieron que necesitarían hacer más pruebas para que el informe sea más concluyente. Otra limitación del informe fue que no proporcionó una explicación clara sobre el fenómeno, como la interacción molecular entre el virus y los diferentes tipos de glóbulos rojos, de acuerdo a los más escépticos.
“Las personas del grupo sanguíneo A podrían necesitar una protección personal especialmente fortalecida para reducir la posibilidad de infección. Los pacientes infectados que tengan grupo A, además deberán recibir una mayor vigilancia y un tratamiento más agresivo”, sañaló el estudio conducido por Wang Xinghuan del Centro de Medicina Basada en la Evidencia y el Hospital Zhongnan de la Universidad de Wuhan.
El mismo informe también explica que así como un grupo es más vulnerable, hay otro que parecería ser más resistente a la cepa COVID-19. “El grupo sanguíneo O tenía un riesgo significativamente menor para la enfermedad infecciosa en comparación con los grupos sanguíneos que no son O”, según el paper. De 206 pacientes que habían muerto por el nuevo coronavirus en la ciudad epicentro, Wuhan, 85 tenían sangre tipo A, lo que representaba un 63% más que los 52 con tipo O. El patrón, de acuerdo al informe publicado en Medrxiv, existía en diferentes grupos de edad y género.
Los científicos liderados por Xinghuan recomedaron además que “podría ser útil introducir la tipificación sanguínea ABO tanto en pacientes como en personal médico como parte rutinaria del manejo de Sars-CoV-2 y otras infecciones por coronavirus, para ayudar a definir las opciones de manejo y evaluar los niveles de exposición al riesgo de las personas”.
La carrera por la vacuna
En su desesperación por mostrarse activo y no seguir deteriorando su imagen, el régimen chino está dispuesto a presionar al máximo a sus científicos. Así lo dejó ver la periodista Minnie Chan quien reveló ayer que los laboratoristas que trabajaron en el nuevo desarrollo que podría encontrar una cura preventiva contra el coronavirus fueron sometidos a presiones extremas por Beijing en orden de “ganar la carrera” para hallar la vacuna contra la llamada gripe china. El COVID-19, como se identificó a la cepa de este coronavirus, se originó en noviembre pasado en Wuhan y a partir de entonces se extendió a todo el mundo convirtiéndose en pandemia de acuerdo a la Organización Mundial de Salud (OMS) el pasado 11 de marzo.
“Ordenaron a científicos militares chinos ganar una carrera mundial para desarrollar la vacuna contra el coronavirus”, es el título que acompaña la nota de Chan en el South China Morning Post. El martes la televisión estatal CCTV anunció que la Mayor General Chen Wei -conocida como la “Terminator del ébola”- y la Academia Militar de Ciencias Médicas (AMMS) habían sido autorizados a comenzar con las pruebas luego de haber efectuado un desarrollo “exitoso” de la vacuna. La Comisión Militar Central (CMC) fue la encargada de emitir las órdenes a los laboratoristas.
El inicio de las pruebas se anunciaron poco después de que en los Estados Unidos se informara sobre la aplicación de una vacuna experimental en 45 voluntarios norteamericanos, exámenes de laboratorio que comenzaron en tiempo récord teniendo en cuenta desarrollos similares. “El anuncio de China de un ensayo clínico llegó un poco antes de lo que esperaba, aunque creo que la primera dosis de la vacuna recombinante ya se ha inyectado en el cuerpo de Chen y algunos de sus compañeros de equipo”, señaló Tao Lina, experta en este tipo de antivirales situada en Shanghai.
Sin embargo, lo más inquietante que revela en su crónica Chan es la presión que los militares chinos ejercieron sobre el equipo científico para ganar la carrera por la vacuna, algo que podría mejorar la imagen del régimen comunista luego de que una ola de críticas cayera sobre Beijing por la lenta reacción y la falta de datos que sometieron a su población a la exposición del virus letal. De inmediato, la maquinaria propagandística del Partido Comunista Chino (PCC) intentó contrarrestar las críticas argumentando que había una conspiración en su contra.
El temor es que el nuevo informe que indica cuál tipo de sangre es más vulnerable a la cepa mortífera podría también llevar confusión a la comunidad científica al no ser un estudio concluyente.
Fuente: Infobae

20 Marzo 2020
EEUU, México negocian parar parte de cruces transfronterizos
Estados Unidos y México estaban trabajando en un plan que suspendería gran parte de los cruces transfronterizos sin interrumpir el comercio durante el brote de un nuevo coronavirus, dijeron autoridades el jueves.
El Secretario de Relaciones Exteriores de México, Marcelo Ebrard, dijo que propuso medidas al secretario de Estado de Estados Unidos, Mike Pompeo, que “no paralizarán la actividad económica y mantendrán la frontera abierta al comercio y al trabajo”. Prometió dar más detalles el viernes.
Pompeo señaló en Twitter que trabaja en estrecha colaboración con su homólogo mexicano “en restricciones de viaje que equilibran la protección de nuestros ciudadanos ante más contagios de #COVID19. Juntos podemos reducir los riesgos para la salud pública y priorizar el comercio transfronterizo esencial”.
Funcionarios de la Oficina de Aduanas y Protección Fronteriza de Estados Unidos (CBP por sus siglas en inglés) informaron el jueves a líderes empresariales sobre los planes para prohibir los viajes no esenciales, una medida similar a la anunciada antes esta semana para la frontera con Canadá, dijo Paola Ávila, presidenta del grupo empresarial Border Trade Alliance.
La medida cerrará de facto Estados Unidos a las visitas con motivos turísticos y recreativos desde la frontera sur, apuntó Ávila, quien participó en una teleconferencia con representantes de la CBP. Funcionarios del gobierno señalaron que Washington anunciaría el plan el viernes, aunque se siguen ultimando detalles y podría haber cambios, añadió.
Estados Unidos proporcionó una larga lista de trabajadores “esenciales” que no se verían afectados por las restricciones, incluyendo empleados agrícolas, de restaurantes y tiendas de alimentación, y conductores de autobús, añadió Ávila. México estaba preparando medidas similares para visitantes procedente de Estados Unidos.
Funcionarios del Departamento de Seguridad Nacional de Estados Unidos no respondieron de inmediato a una petición de comentarios el jueves en la noche.
Fuente: AP

20 Marzo 2020
Perú reporta 3 muertos por virus; Argentina en cuarentena
El coronavirus provocó los tres primeros muertos en Perú, mientras que Argentina se sumó a otros países de Latinoamérica en imponer una cuarentena obligatoria para frenar la pandemia.
Los fallecidos eran hombres de 78, 69 y 47 años, informó el Ministerio de Salud peruano. El primero tenía antecedentes de hipertensión, el segundo había retornado de España y el tercero padecía asma bronquial y obesidad. Los tres murieron el jueves.
El número de infectados subió a 231, mientras que las autoridades endurecieron la cuarentena de 15 días y detuvieron a medio millar durante la noche del miércoles, cuando está prohibido de salir de casa.
Paralelamente, un juez estadounidense del distrito norte de California, Thomas S. Hixon, ordenó que el encarcelado expresidente Alejandro Toledo (2001-2006) salga de prisión cuando abone una fianza por riesgo a que contraiga el coronavirus.
Toledo, de 74 años y con hipertensión arterial, espera un pedido de extradición hacia Perú mientras es investigado en Lima por supuestos sobornos que habría recibido de la constructora brasileña Odebrecht. El expresidente estará vigilado con GPS en su casa en San Francisco.
Por otro lado, a última hora del jueves el mandatario argentino Alberto Fernández firmó un decreto que impuso el aislamiento social preventivo y obligatorio a partir del viernes hasta el 31 de marzo.
Aclaró que los ciudadanos podrán circular por la vía pública para comprar alimentos y medicamentos. También quedan exentos los trabajadores de la salud y de la industria alimentaria, farmacéutica, del petróleo, de medios de comunicación y agentes de fuerzas de seguridad.
El mandatario dijo que adoptó la resolución debido a que muchos ciudadanos provenientes de países más afectados por el coronavirus y sus contactos no cumplieron con la cuarentena aconsejada.
Al momento del anuncio, el país sudamericano había reportado 128 casos y tres fallecidos.
En Argentina “es algo inédito, una experiencia que no tiene ningún antecedente”, dijo a The Associated Press el analista político Sergio Berensztein. Lo más parecido, recordó, fue durante el conflicto armado con Gran Bretaña por la soberanía de las Islas Malvinas en 1982.
El efecto económico “va a ser muy negativo. La economía ya viene de dos años de caída, y de una década de estanflación…Veníamos muy mal y ahora peor”, advirtió.
En Venezuela, Perú y Ecuador rige la cuarentena total desde principios de la semana, con excepción de personal sanitario y de la alimentación. Otros países de la región adoptaron medidas similares, incluyendo el toque de queda a partir de determinada hora.
En general el acatamiento no es estricto, pese a que las fuerzas de seguridad de los distintos países reportaron detenciones por violar la cuarentena.
Poco después, México actualizó el número de casos a 163. En el país ya hubo un fallecido, un hombre con problemas de obesidad y diabetes que murió el miércoles y cuyo contagio está todavía bajo investigación.
Panamá también difundió su número de infectados, de 136, y un fallecido. De ellos, 115 están aislados en sus domicilios, 21 hospitalizados y diez en cuidados intensivos. El país está tratando de masificar las pruebas para dar con casos a tiempo y evitar una alta tasa de mortalidad, según las autoridades. Se han realizado hasta ahora 1.768, de las cuales 1.631 resultaron negativas.
El gobierno anunció un cerco sanitario que busca restringir la circulación de personas desde la zona metropolitana, incluida la capital, hacia el interior del país y viceversa.
El presidente Laurentino Cortizo escribió más temprano en Twitter que a partir del domingo se suspenderán todas las salidas y llegadas de vuelos internacionales por 30 días. Sólo operarían los de carga, humanitarios y domésticos hasta nuevo aviso.
Por otro lado, la Autoridad del Canal de Panamá informó que uno de sus trabajadores fue diagnosticado con coronavirus. La entidad tomó medidas sanitarias en coordinación con el ministerio de Salud.
Por otro lado, Chile duplicó en tres días el número de casos confirmados, que el jueves ascendió a 342, señalaron las autoridades. De éstos, 19 permanecen hospitalizados.
El ministro de Salud, Jaime Mañalich, precisó en rueda de prensa que en las últimas 24 horas se sumaron 103 contagiados, concentrados en tres barrios de clase alta de Santiago, y que se trata de residentes que visitaron Europa.
En la Isla de Pascua, conocida mundialmente por sus moais o estatuas de piedra gigantes, se declaró una cuarentena por 14 días, agregó.
En Cuba, que exige a sus emigrados ingresar una vez cada 24 meses para no perder derechos civiles y sociales, la cancillería informó que a quienes estuvieran en tiempos de regreso se les eximía de esa condición a partir del jueves.
En una nota, la Cancillería también sugirió a los ciudadanos cubanos evitar los viajes al exterior “por motivos personales” y a los que residen fuera del país a que posterguen sus salidas.
La isla tiene 15 contagiados y un fallecimiento, el de un turista italiano.
Fuente: AP

19 Marzo 2020
Italia llegó a los 3.405 muertos por coronavirus y superó a China como el país con más víctimas fatales de la pandemia
El gobierno italiano informó este jueves que en las últimas 24 horas se sumaron 427 nuevas muertes en el país por el coronavirus. Así, el total de decesos llegó a 3.405, convirtiéndose en el país con más víctimas mortales por la pandemia
Italia supera así en número de fallecidos a China (3.245), donde surgió la enfermedad en diciembre pasado, a Irán (1.284) y a España (767).
Italia había registrado sus primeros decesos por la enfermedad el 22 de febrero y, al día de hoy, en el país hay un total de 33.190 infectados con el COVID-19, mientras que ya fueron dadas de alta 4.440 personas, según el último balance ofrecido en rueda de prensa por el jefe de la Protección Civil, Angelo Borrelli.
Con dichas cifras, el jueves se informó que Europa superó los 100.000 casos confirmados de personas que han contraído el nuevo coronavirus, según un recuento realizado por la AFP.
Con al menos 100.470 casos, de ellos 4.752 fallecidos, Europa es el continente más afectado por la pandemia, por delante de Asia, que registra 94.253 casos y 3.417 muertos. Este número de casos diagnosticados solo refleja una fracción del número real de infectados, ya que muchos países solo hacen pruebas a los casos más graves.
19 Marzo 2020
El príncipe Alberto II de Mónaco tiene coronavirus

AP
El príncipe Alberto de Mónaco dio positivo en la prueba de coronavirus, confirmó este jueves la Casa Real en un comunicado. Su estado, informan, no reviste gravedad, y se continuará informando sobre su salud conforme avancen los días.
En el mismo documento se informa de que el príncipe se hizo el test a comienzos de semana para saber si había contraído la enfermedad. “El soberano está siendo monitorizado por su médico y por especialistas del Centro Hospitalario Princesa Grace», indicaron. “Su estado de salud no es motivo de preocupación”.
Desde la Casa Grimaldi dejaron en claro que sigue trabajando desde su oficina en su residencia y que está en contacto con los miembros del Gobierno.
Alberto se realizó las pruebas a principios de esta semana y “sigue trabajando desde el despacho”, reza la noticia oficial del Palacio, que ha prometido informar “regularmente” de su evolución. En este sentido, continúa en “estrecho en contacto” con otras autoridades para estar al tanto de la actual emergencia sanitaria.
El príncipe ha aprovechado para instar a la ciudadanía a “respetar las medidas de confinamiento y limitar al mínimo los contactos con los demás”. “Solo la observación rigurosa de estas reglas permitirá frenar la propagación del coronavirus”, subraya la Casa Real.
Alberto II de Mónaco, que acaba de cumplir 62 años, está casado desde hace una década con la princesa Charlene, de 42, y tienen mellizos, llamados Jacques y Gabriela, de cinco años. Por el momento se desconoce si la princesa y los pequeños se han sometido al test de COVID-19.

19 Marzo 2020
Chile duplica en tres días casos confirmados de COVID-19
Chile duplicó en tres días el número de casos confirmados del nuevo coronavirus, que el jueves ascendió a 342, por lo que el gobierno impuso una cuarentena en Isla de Pascua para mantenerla libre del virus.
El ministro de Salud, Jaime Mañalich, precisó en una rueda de prensa que en las últimas 24 horas se sumaron 103 contagiados en el país, concentrados especialmente en tres barrios acomodados de Santiago y que se trata de residentes que visitaron Europa.
La autoridad sanitaria informó además que en Rapa Nui o Isla de Pascua, conocida mundialmente por sus moais o estatuas de piedra gigantes, se declaró una cuarentena por 14 días para mantener sin CVID-19 la isla, ubicada a 3.750 kilómetros del continente en el Pacífico sur.
Chile vive bajo estado de catástrofe desde la víspera y el control del orden público quedó en manos de las fuerzas armadas, que pueden restringir la locomoción, las reuniones en espacios públicos, imponer el toque de queda y requisar alimentos y otros artículos de primera necesidad para asegurar los suministros a todos los chilenos.
Los grandes centros públicos del país cerraron sus puertas a partir del jueves y sólo está autorizada la atención en supermercados, farmacias, bancos y centros médicos.
De los 342 contagiados 19 permanecen hospitalizados, de los cuales seis reciben asistencia mecánica respiratoria.
En tanto, millones de personas guardan una cuarentena voluntaria, las clases están suspendidas en todo el país y todas las fronteras fueron cerradas. Sólo pueden ingresar chilenos o extranjeros residentes en el país.
En tanto, el presidente colombiano Iván Duque informó a través de su cuenta oficial en Twitter que “a partir de las 00:00 horas del 23 de marzo, queda prohibida la llegada de todos los vuelos internacionales de pasajeros a los aeropuertos del país, por un periodo de 30 días”.
En Bolivia los casos positivos aumentaron a 15 el jueves y se registró el primero en La Paz, con lo cual cuatro de las nueve regiones ya registran la epidemia, explicó el ministro de Salud, Aníbal Cruz.
La víspera, el país vivió su primera cuarentena de 12 horas que fue acatada con disciplina, según la policía. La jornada laboral se redujo a cinco horas y la presidenta interina Jeanine Áñez anunció el diferimiento en el pago de impuestos y créditos y aprobó paliativos económicos para las familias más pobres.
La pandemia también frenó la campaña electoral para las elecciones presidenciales del 3 de mayo y ha puesto paños fríos a la confrontación política que aún estaba activa tras los violentos enfrentamientos del año pasado que dejaron 35 muertos y derivaron en la renuncia del presidente Evo Morales.
En América Latina se registran más de 1.600 contagiados y 14 fallecidos.
En todo el mundo, 185.000 personas se han infectado y más de 7.300 han fallecido, pero la mitad de los que alguna vez tuvieron el virus se han recuperado. La mayoría de los enfermos presenta síntomas leves como fiebre o tos, pero para las personas mayores o que tienen otros problemas de salud pueden ser peores, incluso neumonía.

19 Marzo 2020
Contagios y muertes por COVID-19 al alza en América Latina
El nuevo coronavirus mantiene los números activos y al alza en cuestión de horas.
Cuba y Costa Rica reportaron sus primeros fallecidos, Nicaragua y El Salvador su primer infectado. Ecuador, Panamá y Perú fueron tres de los países que registraron más casos a lo largo del miércoles. Chile decretó “catástrofe nacional”. Sólo México se ha mostrado cauto para reaccionar ante la pandemia y el gobierno insiste en que “todo a su tiempo”.
Por la mañana, el Ministerio de Salud de Cuba reportó la primera muerte en la isla por el COVID-19: un italiano de 61 años cuyo caso había sido confirmado tras su ingreso al país a comienzos de mes. Hay 11 contagiados en territorio cubano.
Poco después, Ecuador suspendió los viajes interprovinciales por aire y tierra, mientras policías y militares verifican en las calles que los ciudadanos se desplacen sólo por situaciones de emergencia, compra de comida y medicinas o para ayudar a enfermos o ancianos. Quienes infrinjan la cuarentena podrán ser multados con sumas de entre 200 y 6.000 dólares y penas de prisión de uno a tres años.
Hasta ahora hay 168 contagios. La secretaria de Gestión de Riesgos, Alexandra Ocles, informó que tan sólo el miércoles durante el día se registraron 13 más que en la mañana. Agregó que el número de personas en cerco epidemiológico subió a 575 y que el número de fallecidos ascendió a tres.
Entrada la tarde, Costa Rica confirmó su primer muerto. En un tuit, el presidente Carlos Alvarado dijo que se trataba de un adulto mayor.
Panamá difundió información sobre el virus poco después y _con 109 infectados y un fallecido_ decretó toque de queda entre las 9 pm y las 5 am. Los encargados de la seguridad en las calles, así como los servicios de salud y los bomberos, están exentos.
Por la noche, Nicaragua reportó su primer caso confirmado de coronavirus, un nicaragüense de 40 años que llegó al país procedente de Panamá, informó la vicepresidenta Rosario Murillo.
Fuente: AP

19 Marzo 2020
Cuba evacúa crucero rechazado en otros países del Caribe
Un millar de cruceristas y la tripulación de una nave que durante los últimos días fueron rechazados en varios puertos del Caribe, pues a bordo viajan cinco personas infectadas con coronavirus y tiene docenas de casos sospechosos, fueron evacuados a través de Cuba.
La odisea del MS Braemar de la compañía británica Fred Olsen Cruise Lines terminó con el anclaje del barco el miércoles en el puerto de Mariel, a unos 70 kilómetros de La Habana.
Posteriormente los cruceristas fueron trasladados en autobuses a varios aviones en una terminal retirada del aeropuerto José Martí desde donde regresarán a Gran Bretaña.
Las autoridades de la isla autorizaron la operación de evacuación por razones humanitarias.
“Te quiero Cuba”, escribieron las personas a bordo de la nave en un cartel que blandieron al llegar.
Silenciosamente, mientras amanecía, el MS Braemar comenzó a perfilarse en la Bahía de Mariel mientras de fondo se veían las torres de la estación de contenedores, constató The Associated Press.
En la tarde, autobuses blancos, azules y rojos con choferes vestidos con trajes especiales y máscaras transportaron a los pasajeros hasta las escalinatas de aeronaves de la compañía British Airways que realizarán el regreso.
“Cuba recibirá y brindará atención a los pasajeros afectados por el coronavirus del crucero británico MS Braemar. Somos consistentes con nuestra convicción de solidaridad con la humanidad”, dijo en su cuenta de Twitter el presidente Miguel Díaz-Canel.
Con sus enormes ventanales y cinco pisos de altura en forma de cascada, cubiertas exteriores para que los pasajeros disfruten de la vista del mar y varios restaurantes a bordo, el Braemar se convirtió en una trampa para sus casi 700 pasajeros y más de 300 tripulantes.
El MS Braemar, que navegaba por el Caribe desde febrero, detectó cinco casos de coronavirus luego de salir de Cartagena en Colombia a comienzos de marzo. Se le negó la entrada a Curaçao, Barbados y Bahamas, que lo proveyó de alimentos e insumos médicos, pero rechazó recibir a los pasajeros o a la tripulación alegando la imposibilidad de protegerse contra un virus de alto contagio.
El gobierno de Gran Bretaña agradeció públicamente al cubano su gesto de solidaridad.
Un comunicado de la compañía Fred Olsen Cruise Lines indicó que en la nave se encontraban aislados 25 pasajeros y 27 tripulantes, entre ellos las cinco personas que están confirmados con el COVID-19.
“Las operaciones se realizaron de forma segura por personal con competencia”, dijo a periodistas el capitán Ramon Armando Castillo del puerto de Mariel.
En Cuba se elevó a 11 los casos confirmados de personas con COVID-19, entre ellos tres turistas italianos de los cuales uno falleció el miércoles. También se reportaron más de 300 casos sospechosos que se encuentran aislados.
Algunos cubanos, sobre todo en las redes sociales, habían cuestionado la pertinencia de recibir a la nave en momentos en que la mayoría de los países cierran sus fronteras o restringen el paso y cuando la propia isla ya tiene casos con los que lidiar.
“Nuestro país cuenta con los recursos y medios necesarios para realizar una operación exitosa”, respondió a periodistas que lo cuestionaron la víspera el doctor José Raúl de Armas del Ministerio de Salud, quien aseguró que el movimiento será “rápido y preciso”.
Cuba tiene experiencia en el manejo de crisis epidémicas tanto en su territorio como en otros países. En África brindó apoyo durante el brote de ébola.
Hasta el martes en América Latina se habían registrado casi 1.000 casos de COVID-19 y al menos 13 fallecidos.
En todo el mundo, 185.000 personas se han infectado y más de 7.300 han fallecido, pero la mitad de los que alguna vez tuvieron el virus se han recuperado. La mayoría de los enfermos presenta síntomas leves pero para las personas mayores o que tienen otros problemas de salud pueden ser peores.
Fuente: AP
18 Marzo 2020
La Armada de EEUU enviará un buque hospital a Nueva York para asistir a los miles de infectados por coronavirus
La Armada de Estados Unidos enviará a Nueva York un buque hospital para aumentar la capacidad para tratar enfermos de coronavirus en este estado, donde en las últimas 24 horas se han confirmado más de mil nuevos casos.
El barco, el USNS Comfort, cuenta con unas mil habitaciones y atracará en la bahía de Nueva York por decisión del presidente estadounidense, Donald Trump, según anunció este miércoles el gobernador del estado, Andrew Cuomo, tras una conversación con el mandatario.
Además, Cuomo dijo que va a aprobar una orden ejecutiva que obligará a todas las empresas a que al menos la mitad de sus empleados trabajen desde casa, con excepciones para negocios esenciales como farmacias y supermercados, entre otros.
El número de casos confirmados en Nueva York asciende ahora mismo a 2.383, 1.008 más que un día antes, con la mayor parte de ellos (1.339) concentrados en la Gran Manzana, donde hay 695 nuevos positivos.

Cuomo atribuyó el fuerte aumento, en parte, al incremento en el número de pruebas que se están realizando después de que varios laboratorios recibiesen autorización para llevarlas a cabo.
Hasta ahora, 20 personas han muerto en Nueva York por COVID-19, mientras que 108 se han recuperado totalmente de la enfermedad, explicó.
Un “hospital flotante”
La prioridad de las autoridades ahora mismo es aumentar el número de plazas hospitalarias, especialmente en unidades de cuidados intensivos, para poder hacer frente al aluvión de pacientes que se esperan en las próximas semanas.
En ese esfuerzo se enmarca el despliegue “inmediato” en Nueva York del USNS Comfort, un buque que Cuomo describió como un “hospital flotante” y que se ha utilizado en el pasado en distintas emergencias, como la vivida en Puerto Rico por el paso del huracán María y varias situaciones en países latinoamericanos.
«Es un paso extraordinario», aseguró Cuomo, que alabó la cooperación mostrada en las últimas horas con Trump, a quien en los últimos días había criticado por su lenta reacción al coronavirus.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/7WMMX4XQLREEPGKTUYPFXECLUY.jpg)
«Puedo asegurar que está totalmente comprometido a tratar de ayudar a Nueva York. Está siendo muy creativo y muy enérgico y le agradezco su cooperación», dijo el gobernador, del Partido Demócrata.
Además, adelantó que se está estudiando con el Gobierno federal la posibilidad de desplegar hospitales móviles con capacidad para unas 200 o 250 personas, de que se envíen ingenieros del Ejército para acondicionar otros edificios con fines médicos y de que la Agencia Federal de Gestión de Emergencias (FEMA) se movilice.
En total, el estado de Nueva York dispone actualmente de unas 53.000 camas de hospital, 3.000 de ellas en cuidados intensivos, que se considera que serán claramente insuficientes para atender a todos los necesitados cuando llegue el pico del coronavirus a la zona, algo que según las proyecciones que manejan las autoridades podría ocurrir en 45 días.
Con información de EFE / Infobae
18 Marzo 2020
Nuevo coronavirus puede sobrevivir en las superficies durante horas, según estudio
El nuevo coronavirus puede sobrevivir en la superficie o en el aire durante varias horas, según un estudio financiado por el gobierno de Estados Unidos publicado el martes.
El nuevo coronavirus se detectó por hasta dos o tres días en plástico y en acero inoxidable, y por hasta 24 horas en cartón.
El estudio fue publicado en el New England Journal of Medicine (NEJM) y realizado por científicos de los Centros para el Control y la Prevención de Enfermedades (CDC) de EEUU, la Universidad de California, Los Ángeles y Princeton.
Los investigadores usaron un inhalador para simular la tos o el estornudo de una persona y comprobaron que el virus podía detectarse durante tres horas en el aire.
El estudio se publicó por primera vez en un sitio web de preimpresión médica la semana pasada antes de ser revisado por pares, y atrajo mucha atención, incluidas algunas críticas de científicos que dijeron que podría haber exagerado la amenaza en el aire.
Críticos del estudio cuestionaron que un inhalador pudiera imitar correctamente la tos o el estornudo.
Los científicos descubrieron que el virus que causa la enfermedad COVID-19 tenía niveles similares de viabilidad fuera del cuerpo a su predecesor que causó el SARS.
Pero las similitudes descubiertas no explican por qué la nueva pandemia de coronavirus ha infectado a mas de 200.000 personas y ha causado casi 8.000 muertes, mientras que la epidemia de SARS infectó a aproximadamente 8.000 y mató a casi 800.
FUENTE: AFP
18 Marzo 2020
Donald Trump dijo que el desarrollo de la vacuna contra el coronavirus en EEUU es el “más rápido de la historia”
Donald Trump elogió este miércoles los esfuerzos por conseguir una vacuna contra el coronavirus, en referencia al estudio que ya comenzó a probar la fórmula con 45 voluntarios en el estado de Washington.
“Estoy orgulloso de reportar que una candidata a la vacuna ha comenzado la fase 1 de pruebas clínicas. Es uno de los desarrollos más rápidos de la historia”, celebró en una conferencia de prensa. “Solía demorar años«, enfatizó el mandatario, quien resaltó la gran diferencia con la duración de otros procesos previos para una vacuna
“También estamos desarrollando terapias antivirales, con primeros resultados promisorios, para reducir la severidad y duración de los síntomas”, declaró, rodeado del equipo estadounidense encargado de liderar las tareas contra la pandemia.
Entre otras medidas, destacó los planes para aumentar las capacidades de diagnóstico, con un proceso más fácil. “El actual no es un proceso agradable, se los puedo decir porque lo hice”, relató. Según explicó, los expertos están determinando si un auto-hisopado es igual de efectivo, lo cual tendría la ventaja de liberar tareas a muchos profesionales de la salud.
Con respecto a la situación económica, dijo que una tasa de desempleo de 20% sería solo en “el peor de los escenarios”. La cifra había sido deslizada por el secretario del Tesoro, al presionar al Congreso para que apruebe el paquete de medidas de emergencia.
También, Trump informó la suspensión de todos los desalojos y las ejecuciones hipotecarias durante las próximas seis semanas como parte del esfuerzo del gobierno para aliviar el impacto económico de la pandemia del nuevo coronavirus. “Anuncio que el Departamento de Vivienda y Desarrollo Urbano está brindando alivio inmediato a los inquilinos y propietarios suspendiendo todas las ejecuciones hipotecarias y desalojos hasta fines de abril”, dijo.
Además, respondió que “no ve razones” para levantar las tarifas impuestas a China en el marco de la guerra comercial.
Fuente: infobae.-

18 Marzo 2020
Reportan el primer muerto en Cuba por coronavirus
LA HABANA.- Un turista italiano de 61 años ha sido el primer muerto reportado por coronavirus en Cuba, que confirmó además tres nuevos casos de la enfermedad, para un total de nueve en el país, informó este miércoles el Ministerio cubano de Salud (Minsap).
El fallecido fue uno de los tres primeros positivos confirmados en el país caribeño, y desde hace dos días se encontraba en estado crítico y con ventilación artificial en el Instituto de Medicina Tropical Pedro Kourí (IPK) de La Habana, especializado en enfermedades infecciosas.
Los nuevos casos han sido detectados en el centro de la isla en un cubano de 25 años que viajó a España, una cubana de 67 años que regresó de Estados Unidos y un ciudadano estadounidense de 77 años, residente en California.
Fuente: Telemundo 51
18 Marzo 2020
Sudáfrica reporta 116 casos de coronavirus
JOHANNESBURGO (AP) — Sudáfrica se convirtió el miércoles en el nuevo foco de preocupación por el coronavirus en África, al actualizar su cifra de pacientes a 116.
El país con la mayoría de casos en el África subsahariana dijo que 14 nuevos fueron por transmisión local y seis eran en niños menores de 10 años.
Hace días, el ministro de salud Zweli Mkhize calificó de “explosivo” este ritmo. Aunque la pandemia está en sus primeros días en el continente, expertos en salud han advertido que las instalaciones en el país más rico de África podrían saturarse por la propagación del virus.
Otro riesgo es que innumerables sudafricanos todavía se amontonan en trenes y taxis colectivos.
A pesar de los extensos llamados al distanciamiento social, una cajera en una popular farmacia de Johannesburgo confesó que a algunos clientes les parecía grosero cuando sugería que ellos mismos deslizaran sus tarjetas de pago para limitar el contacto. Pese a esto, en la tienda ya se había acabado el desinfectante de manos.
El mismo miércoles, África subsahariana reportó su segunda muerte por COVID-19 en Burkina Faso, un país que no ha tomado medidas duras como el cierre de fronteras o la prohibición de servicios religiosos. Sudán ya había reportado una muerte.
Nigeria, el país más poblado de África, anunció restricciones en la entrada de personas provenientes de países con más de 1.000 casos de coronavirus, incluidos China y Estados Unidos.
Otros tres países africanos anunciaron su primer caso de virus: Gambia, Zambia y Djibouti. De las 54 naciones del continente, 33 ya tienen casos.
La pandemia del coronavirus ha infectado a más de 204.000 personas y matado a más de 8.200 en todo el mundo.
18 Marzo 2020
Sebastián Piñera decretó el estado de catástrofe en Chile ante avance del coronavirus
El presidente chileno Sebastián Piñera decretó el miércoles un estado excepcional de catástrofe en todo el país ante el avance de la epidemia de coronavirus, de la que ya se registran 238 casos confirmados en Chile. La medida regirá por 90 días a partir del jueves.
El mandatario explicó que la medida servirá para dar mayor seguridad a hospitales y centros de atención, proteger cadenas de traslado de insumos médicos, facilitar el cuidado y traslado de pacientes y personal médico así como resguardar el cumplimiento de las cuarentenas, entre otras.
La situación excepcional permitirá también tomar otras decisiones para otorgar mayor seguridad a hospitales y lugares de atención sanitaria, proteger la cadena logística y el tratado de insumos médicos, facilitar el traslado de pacientes o personal médico.
También resguardar el cumplimiento de cuarentenas y medidas de aislamiento, garantizar la cadena de producción y abastecimiento y proteger y guardar las fronteras.
Fuente: Infobae.-
18 Marzo de 2020
La pandemia de coronavirus ya contagió a 200 mil personas y causó más de 8 mil muertes en el mundo
Los contagiados de coronavirus superaron este miércoles los 200 mil casos a nivel mundial, mientras que las víctimas fatales por el Covid-19 suman más de 8 mil, según registros de la Universidad John Hopkins.
Más de 81.000 de los pacientes ya se han recuperado, la mayoría en China, ya que fue en este país donde comenzó el brote y ha lidiado más tiempo con la enfermedad.
En tanto, Europa superó este miércoles a Asia en número de muertes provocadas por el nuevo coronavirus, según un balance realizado por AFP basándose en cifras oficiales. El viejo continente registra más de 3.400 muertos, mientras que hay 3.384 de Asia, donde surgió esta epidemia.
Los países europeos registraron 684 nuevos muertos en las últimas 24 horas y un número total de contagios de 78.766, por lo que es el continente donde la pandemia progresa más rápidamente. Después de China, los estados más afectados son Italia, con 2.503 muertos y 31.506 casos, Irán, con 1.135 muertos (más de 17 mil casos), España, con 558 muertos (13.716 casos), y Francia, con 175 muertos (7.730 casos).
A su vez, el COVID-19, la enfermedad causada por el coronavirus, ya está presente en todos los estados de Estados Unidos, luego de que Virginia Occidental reportó su primer caso. El gobernador de Hawái animó a los viajeros a retrasar sus vacaciones a la isla durante al menos 30 días mientras que el de Nevada (donde está Las Vegas) ordenó el cierre de los casinos de la región durante un mes.
Tras EEUU, Canadá es el más afectado del continente, con 598 casos. En América Latina, Brasil encabeza las cifras, con más de 300 contagios y dos muertos, por delante de Chile (201 contagios) y Perú (117).
Es importante saber que los criterios para elaborar los balances varían según los países y que los casos confirmados solo reflejan una parte de la realidad, ya que la mayoría de países únicamente realizan las pruebas a los enfermos que requieren ser hospitalizados.
Por su parte, la Unesco reportó este miércoles que la mitad de los estudiante del mundo, es decir más de 850 millones de niños y jóvenes, están sin clases debido a la epidemia del coronavirus. Con el cierre total de escuelas y universidades en 102 países y el cierre parcial en otros 11 debido a la pandemia del COVID-19, el número de estudiantes sin clases se ha duplicado con creces en cuatro días y se espera que siga aumentando, señaló la Unesco en un comunicado.
En tanto, gobiernos de todo el mundo lidiaban el miércoles con la forma de implementar los cierres de fronteras, las restricciones de viajes y las cuarentenas que han desatado el caos en el transporte y amenazaron economías pero que, según las autoridades, son necesarios para ralentizar la propagación del nuevo coronavirus.
Los líderes de la Unión Europea acordaron cerrar las fronteras externas del bloque por 30 días, mientras que, según reportes, Estados Unidos y Canadá estarían trabajando en los detalles de un veto mutuo a los viajes transfronterizos no esenciales.
En la mayoría de los casos, el virus causa síntomas suaves o moderados, como fiebre y tos, aunque en personas mayores y otras con patologías previas podría derivar en enfermedades más graves.
Fuente: Infobae

18 de marzo 2020
Irán sufre su mayor repunte de coronavirus, 147 muertos más
Irán reportó el miércoles su mayor aumento hasta ahora en muertos por el nuevo coronavirus, con otros 147 muertos en 24 horas. La cifra, un repunte del 15%, elevaba a 1.135 los fallecidos por el virus en todo el país.
Las autoridades admitieron sus primeros casos del virus a mediados de febrero.
También el número de infectados crecía día a día, con 17.361 infectados en todo el país, indicó el miércoles el viceministro iraní de Salud, Alireza Raisi.
El brote ha arrojado una sombra sobre las celebraciones del Año Nuevo Persa, Nowruz, que suele ser un feriado alegre que comienza el viernes. Las autoridades sanitarias han instado a la gente a evitar los viajes y lugares abarrotados, pero muchos parecían estar ignorando las advertencias, aumentando el riesgo a nuevos focos de infección.
Algunos mercados de alimentación en la capital, Teherán, seguían abarrotados el miércoles, y las autopistas estaban llenas de autos mientras las familias viajaban entre ciudades. Irán anunció que cerraría las mezquitas para las oraciones del viernes por tercer semana consecutiva.
Raisi criticó a la gente por no seguir las recomendaciones y dijo en la televisión nacional que el virus era muy serio. “Esta no es una situación buena en absoluto”, dijo, pidiendo a la población que se quedara en casa.
El presidente del país, Hasán Ruhani, defendió el miércoles la respuesta de su gobierno en medio de acusaciones generalizadas d que las autoridades actuaron demasiado despacio e incluso podrían haber ocultado los primeros casos antes de que el virus se propagara con rapidez por todo Irán.
En un discurso a su gabinete, Ruhani dijo que el gobierno había sido “franco” con el país, afirmando que anunciaron el brote en cuanto supieron de él, el 19 de febrero.
“Hablamos a la gente de forma honesta. No tuvimos una demora”, añadió.
El gobierno ha sido muy criticado por una gestión considerada como lenta e inadecuada. Durante semanas, el gobierno suplicó a los clérigos que cerrasen abarrotados santuarios para contener los contagios. Finalmente, el gobierno los cerró esta semana.
“Por supuesto, fue difícil cerrar las mezquitas y lugares sagrados, pero lo hicimos. Hacerlo era un deber religioso”, dijo Ruhani.
El nuevo virus se ha extendido a más de 100 países, infectado a más de 195.000 personas en todo el mundo y matado a más de 7.800. Para la mayoría, provoca sólo síntomas leves o moderados como fiebre y tos. Pero algunos, especialmente ancianos y personas con problemas médicos previos, pueden sufrir complicaciones más graves como la neumonía. La inmensa mayoría de la gente se recupera.
En Israel, mientras tanto, el Ministerio de Salud informó de 90 nuevos positivos en el virus, elevando el total del país a 427, al día siguiente de que el gobierno emitiera una nueva serie de recomendaciones que restringió los movimientos en el país.
Por el momento no se han registrado muertes, aunque 15 pacientes están graves y el número de infectados ha crecido mucho en los últimos días. Las autoridades han tomado medidas drásticas para contener el brote y advertido de consecuencias catastróficas y miles de muertes si la gente no sigue las instrucciones.
“Hemos visto lo que pasa en otros países que no tomaron estas medidas. Ya han muerto miles de personas en todo el mundo. Como primer ministro, debo decirles la verdad. Para alegría mía, no hemos perdido nadie. Sin embargo, esto no seguirá así”, dijo el martes por la noche con gesto grave el primer ministro, Benjamin Netanyahu, en su comparecencia diaria.
18 de Marzo 2020
EEUU pondera enviar a México a todos los que crucen frontera
El gobierno de Estados Unidos sopesa un plan para devolver inmediatamente a México a todas las personas que crucen la frontera sur de manera ilegal, informaron el martes dos funcionarios gubernamentales, utilizando poderes que, afirman, tiene el presidente durante una pandemia como el actual brote de coronavirus para implementar una de las medidas más agresivas para frenar la inmigración ilegal.
El plan está bajo consideración y no se ha tomado ninguna decisión final, de acuerdo con los funcionarios, quienes hablaron bajo condición de anonimato con The Associated Press debido a que el plan no se ha anunciado.
Los funcionarios señalaron que el presidente Trump tiene la autoridad para tomar este tipo de acciones durante una pandemia y que las medidas de México para frenar la propagación del coronavirus, junto con las de Venezuela, han sido las más débiles en Norte y Sudamérica.
El gobierno había declarado en noviembre de 2018 que cualquier persona que cruzara la frontera de manera ilegal desde México se le negaría el asilo, una medida que ha estado bloqueada en las cortes. El mes pasado, la Corte de Apelaciones del 9no Circuito en San Francisco ratificó la decisión mientras una demanda continúa su curso legal.
La prohibición que se sopesa, y que fue reportada primero por el diario The New York Times, enviaría de regreso a México a todas las personas que crucen la frontera de manera ilegal, no sólo a los solicitantes de asilo.
Heather Swift, portavoz del Departamento de Seguridad Nacional, dijo que el presidente estaba enfocado en proteger a los estadounidenses del coronavirus y que “todas las opciones estaban sobre la mesa”.
Fuente: AP

17 de Marzo 2020
La Unión Europea prohibió el ingreso de personas desde países fuera del bloque durante 30 días
Los líderes de la Unión Europea (UE) respaldaron este martes en una cumbre por videoconferencia la propuesta de la Comisión Europea (CE) de cerrar las fronteras exteriores comunitarias durante 30 días, salvo en algunas excepciones, para frenar la expansión del brote de coronavirus.
El presidente del Consejo Europeo, Charles Michel, anunció en una rueda de prensa al término de la reunión que los jefes de Estado y de Gobierno comunitarios se mostraron a favor de la propuesta según la planteó la Comisión Europea y dijo que la próxima semana volverán a verse por videoconferencia para evaluar la crisis causada por el COVID-19.
“Acordamos reforzar nuestras fronteras exteriores aplicando una restricción temporal de los viajes no esenciales a la UE por un periodo de 30 días, según el enfoque propuesto por la CE”, señaló Michel, quien dejó claro que hoy “reafirmamos la necesidad de trabajar juntos y hacer todo lo necesario para afrontar la crisis y sus consecuencias”.
De acuerdo a la propuesta de la CE, sí podrán entrar en territorio comunitario ciudadanos de la UE o residentes de larga duración que regresen a casa, así como miembros de su familia y del personal diplomático destinado en la Unión.
Michel explicó que, para limitar la expansión del virus, aprobaron las directrices propuestas por la Comisión sobre gestión de fronteras, que buscan garantizar el paso de medicinas, alimentos y bienes y que los ciudadanos europeos puedan viajar a sus países de origen.
Dijo igualmente que “se encontrarán soluciones adecuadas para los trabajadores transfronterizos”.
La presidenta de la Comisión Europea, Ursula von der Leyen, explicó que la restricción temporal de la entrada a la UE tuvo un apoyo unánime y señaló que su aplicación corresponde ahora a los Estados miembros, «que dijeron que actuarán inmediatamente».
A fin de garantizar el suministro de equipos médicos, los líderes respaldaron la propuesta de la CE de que haya una decisión previa para exportar ese material y respaldaron el trabajo del Ejecutivo comunitario con la industria sobre licitaciones públicas y para comprar equipos de protección a través del marco de protección civil europeo.
En tercer lugar, para promover la investigación, Michel dijo que los líderes urgieron a compartir información para poder «desarrollar una vacuna que esté disponible para todos los que la necesiten».
“Invitamos a los Estados miembros a apoyar a las empresas europeas en ese sentido”, agregó.
Para lidiar con las consecuencias socio-económicas de la crisis del coronavirus, los líderes respaldaron la declaración de este lunes del Eurogrupo, los ministros de Finanzas de la zona euro, que junto a sus homólogos del resto de la UE se conjuraron a hacer lo necesario para superar esta crisis.
Los jefes de Estado y de Gobierno invitaron así al Eurogrupo a «seguir de manera constante y estrecha los acontecimientos económicos y financieros y adaptar sin demora una respuesta política coordinada a la situación, que cambia rápidamente».
Michel dijo que los líderes apoyaron las diferentes iniciativas de la CE en el área del mercado interior, como la adaptación de las ayudas de Estado y el uso de las flexibilidades contempladas en el Pacto de Estabilidad y Crecimiento.
Con información de EFE
China dice haber desarrollado “con éxito” la vacuna contra el coronavirus y se prepara para su producción a gran escala
La Academia Militar de Ciencias Médicas de la República Popular China aseguró este martes haber desarrollado “con éxito” la vacuna recombinante contra el coronavirus, y señaló que se prepara para su producción “a gran escala”, de acuerdo a un comunicado emitido por Ministerio de Defensa este país.
La vacuna ha sido aprobada para el inicio de los estudios clínicos en humanos, de acuerdo a normas internacionales y reglamentaciones nacionales, señala el organismo.
Los detalles en la base de datos de registro de ensayos clínicos chinos muestran que una prueba de “Fase 1” que examinará si la vacuna experimental es segura en humanos tiene como objetivo reclutar a 108 personas sanas para que participen del proceso entre el 16 de marzo y el 31 de diciembre.
El ensayo será realizado por la Academia Militar de Ciencias Médicas y la firma de biotecnología CanSino Biologics RIC, reportó la agencia Reuters.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/BSLDW4HJXFB6NMQQEDVALOU75I.jpg)
La droga fue desarrollada en el espacio de un mes por un equipo de investigación liderado por la doctora Chen Wei, reconocida por su estudios sobre los virus del SARS y del Ébola. De hecho, parte del trabajo estuvo basado en el estudio de vacunas existentes contra el Ébola.
Fuente: Reuters/ Infobae.-
El coronavirus que causa estragos en Europa no sería exactamente el mismo que nació en China
El coronavirus que infectó a más de 80.000 personas en China, y que mató a más de 3.200, no es exactamente el mismo que se contagiaron 27.980 italianos ni el que contrajeron 11.300 españoles. A medida que este se va propagando y pasa de un país a otro sufre mutaciones.
Esto fue comprobado esta semana por investigadores de la Universidad de Valencia y de la Fundación para el Fomento de la Investigación Sanitaria y Biomédica de la Comunidad Valenciana, que obtuvieron los primeros genomas del virus en España, a partir de muestras de tres pacientes. De esta manera, pudieron compararlos con el genoma identificado por científicos chinos el 14 de enero, y por los que se aislaron en muchos otros países en las últimas semanas.
La revelación más importante de las mutaciones detectadas en España es que no están asociadas a factores de mayor o menor letalidad que el genoma original del virus. “La conclusión a la que se ha llegado después del análisis realizado es que, hasta ahora, no se ha encontrado ninguna mutación asociada a una mayor virulencia, letalidad, o a alguna propiedad interesante desde el punto de vista clínico”, sostuvo la Universidad de Valencia en un comunicado.
A la misma conclusión llegaron investigadores italianos. Massimo Galli, responsable de enfermedades infecciosas del hospital Sacco de Milán, quien aisló el genoma del virus cuando este se empezó a propagar por Italia, ha encontrado que el COVID-19 ha mutado “dos o tres veces” en territorio italiano, pero sin modificar su letalidad.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ZLM755WJFJEARKWKBDKU5B6GUA.jpg)
Algunos pensaban que las mutaciones podían explicar que en la Lombardía, motor económico del país, la tasa de casos positivos es de 90 por cada 100.000 habitantes, mucho mayor que la del Véneto, con 36,2 por cada 100.000.
Lombardía, cuya capital es Milán, centro económico del país, registra una tasa altísima de letalidad del virus, con casi un 10% de fallecidos sobre el total de infectados, algo que se explica por la avanzada edad de su población y porque no se contabilizan todos los contagiados, lo que de hacerse reduciría el porcentaje. Para Galli, otro factor determinante de los estragos causados por el coronavirus en la región es que pasó “un mes circulando inadvertido por Lombardía”.
Infobae.-
El mundo se recluye entre cierres de negocios y fronteras
BERLÍN (AP) — Decenas de millones de personas se recluyeron el martes bajo órdenes de los gobiernos de aislarse a medida que se blindaban las fronteras, se cerraban escuelas y negocios y entraban en vigor restricciones cada vez más drásticas sobre los viajes.
Otras personas buscaban la manera de regresar a sus países al quedar atrapadas por las restricciones que intentan frenar la propagación del nuevo coronavirus.
Del sudeste asiático hasta el continente americano, pasando por Europa, las restricciones y el distanciamiento social trastornaba la vida de la gente.
En España, el cuarto país en cantidad de infecciones, éstas aumentaron el martes en más de 2.000 a 11.178, y las muertes en 200 a 491. Las cifras españolas solo son superadas por China, Italia e Irán.
Con una incidencia mundial que supera los 183.000 casos, el fuerte aumento de los enfermos en los hospitales de Madrid alienta los temores en Europa sobre lo que se viene. Se han emitido exhortaciones a enviar mascarillas y aparatos de respiración a Italia y España, entre otros países fuertemente afectados.
Mientras las fronteras de blindaban, escuelas y negocios echaban el cierre y las restricciones de movimiento iban en aumento, decenas de millones de personas se recluyeron en casa el martes, siguiendo las recomendaciones de sus gobiernos de aislarse y frenar la expansión del nuevo coronavirus.
En Malasia, los clientes hacían largas colas para comprar en supermercados. En Filipinas, la gente esperaba en enormes atascos de tráfico a pasar por puntos de control donde se les tomaba la temperatura antes de entrar en la capital de la ciudad. Las autoridades de siete condados en la zona de la Bahía de San Francisco emitieron estrictas órdenes de cuarentena para que millones de personas se quedaran en casa, saliendo sólo para comprar comida y medicinas o en salidas absolutamente esenciales.
Las cancelaciones de apreciadas celebraciones y actos comunitarios siguieron aumentando: Tailandia dijo que probablemente suspendería su festival del agua en abril y los organizadores de los llamados “dos minutos más emocionantes del deporte”, el Derbi de Kentucky, estarían preparando el aplazamiento de la carrera de caballos por primera vez desde la II Guerra Mundial, según medios.
Mientras se introducían nuevas medidas para contener el brote, en Wuhan, la ciudad china donde se detectó por primera vez el virus a finales del año pasado, y que lleva semanas aislada, reportó solo un caso nuevo el martes.
Los frentes de batalla se habían trasladado claramente fuera de China, donde ya había menos casos que en el resto del mundo. Y España se convirtió en el cuarto país con más infectados, superando a Corea del Sur, donde la epidemia empezaba a remitir.
El número de casos en todo el mundo alcanzó los 181.000 y un repunte de pacientes en los hospitales de Madrid alimentó los temores en toda Europa a lo que quedaba por delante.
Países como Canadá, Suiza, Rusia y Malasia anunciaron duras restricciones a la circulación de personas por sus fronteras.
Se confirmaron los primeros casos de COVID-19, la enfermedad que produce el virus, en Somalia, que tras casi tres décadas de conflicto armado tiene uno de los sistemas sanitarios más débiles de África.
Mientras la pandemia se extendía, China y Corea del Sur luchaban por mantener sus peleados avances. China puso en cuarentena a los recién llegados al país, que en los últimos días incluyeron varias personas infectadas, y Corea del Sur indicó que aumentaría los controles a personas llegadas del extranjero a partir del jueves.
India cerró el martes el Taj Mahal a los visitantes. La mayoría de escuelas y centros de entretenimiento, como cines, ya habían cerrado en India, el segundo país más poblado del planeta con 1.300 millones de personas.
En Estados Unidos, las autoridades instaron a los estadounidenses mayores y a enfermos crónicos a quedarse en casa, y recomendaron limitar las aglomeraciones a 50 personas. Los estadounidenses que regresaban del extranjero encontraron caóticos controles sanitarios en los aeropuertos que claramente infringían todas las normas de combatir el virus al hacinar a grandes multitudes en espacios abarrotados.
Aun así, algunos países se resistían a tomar medidas más duras para contener el virus.
En Gran Bretaña, bares y restaurantes seguían abiertos y no se prohibieron los grandes eventos. El portavoz del primer ministro dijo que no se descartaba cerrar las escuelas, pero que “el consejo científico y médico es que no es un paso que debamos dar en este momento”.

Londres refuerza su lucha contra el coronavirus tras alarmante advertencia científica
El ejecutivo británico llamó el martes a evitar los viajes internacionales en el marco de una nueva estrategia reforzada contra el coronavirus, motivada por un estudio según el cual sus relajadas medidas previas solo hubiesen reducido las muertes a la mitad.
Según este estudio del Imperial College de Londres, publicado tras una rueda de prensa del primer ministro Boris Johnson el lunes por la noche, la moderada respuesta adoptada hasta entonces habría reducido el número de fallecidos de 500,000 -en ausencia total de medidas- a 260,000 en el país.
Cambiando de rumbo, el primer ministro conservador llamó al conjunto de la población, incluidos quienes no tengan síntomas, a evitar todo “contacto social no esencial”, trabajando desde casa y absteniéndose de ir a bares, restaurantes, teatros y otros eventos sociales.
También llamó a todas las familias en la que uno de sus miembros presente fiebre o tos a confinarse estrictamente en sus hogares sin salir “ni para hacer la compra” si es posible.
El martes, su ministro de Exteriores, Dominic Raab, decidió “con efecto inmediato (…) aconsejar a los ciudadanos británicos en contra de los viajes no esenciales a nivel mundial por un período inicial de 30 días y por supuesto sujeto a continua revisión”.
Estas consignas no son de momento obligatorias y las escuelas permanecen abiertas en el Reino Unido, que el martes tenía 1.543 casos confirmados -aunque no realiza test sistemáticos y reconoce que el número de infectados es mucho mayor- y 55 muertos por coronavirus.
El martes, las calles de Londres aparecían semidesiertas y solo se veía a algunos padres llevando cabizbajos a sus hijos a la escuela.
Numerosas empresas pidieron a sus empleados que realicen teletrabajo, museos como la Tate Gallery y teatros como la Royal Opera House anunciaron el cierre de sus locales, y el abarrotado metro de la capital parecía vacío en hora punta.
Los científicos predijeron que 81% de los británicos y estadounidenses se infectaría, con 510.000 muertes en el Reino Unido y 2,2 millones en Estados Unidos, y la epidemía alcanzaría su punto máximo al cabo de tres meses.
El principal desafío de esta nueva estrategia es no obstante, según el estudio, mantener las medidas “hasta que haya una vacuna disponible”, lo que podría tardar unos 18 meses.
Los científicos advirtieron que de los contrario, la transmisión “se recuperará rápidamente” en cuanto “se relajen” las medidas intensivas.
Johnson había sido duramente criticado por su estrategia ante la pandemia, que consistía en retrasar la imposición de estrictas medidas tomadas en otros países europeos.
Fuente: El Nuevo Herald
Los inquietantes números que indican que en Venezuela la crisis por el coronavirus podría ser dramática
La pandemia por el coronavirus nacida en China hacia noviembre pasado se extiende rápidamente por el mundo y llegó a América Latina hace pocas semanas.
Las estadísticas públicas indican que en algunos casos la explosión en los casos positivos se comienzan a ver hacia la tercera semana de conocido los primeros pacientes. En España, por ejemplo, los enfermos crecieron a un ritmo similar al que muestran Italia y Corea del Sur. Sin embargo, en estos momentos estaría en condiciones de superar esa inquietante curva. Esos dos países llevan diez días por delante en comparación con el territorio español. Pero mientras que en Italia las infecciones continúan acelerándose, en Corea se frenan. Al menos hasta ahora.
Hoy, el gobierno de Pedro Sánchez contabilizó 150 nuevos muertos y casi dos mil contagiados. La preocupación es absoluta.
En Venezuela sucede algo parecido en relación a sus países vecinos y regionales, aunque con menos datos a disposición y con una maquinaria de información oficial de muy dudosa confianza. Ayer por la noche, la dictadura de Nicolás Maduro comunicó que había 16 nuevos casos, sumando un total de 33 pacientes con COVID-19. Hasta el momento los confirmados se distribuyen de la siguiente manera: 13 en Miranda; 8 en Caracas; 5 en Vargas; 2 en Aragua; 2 en Anzoátegui; 1 en Cojedes; 1 en Apure y 1 en Mérida.
Al tiempo que los enumeraba, Maduro anunciaba una cuarentena social. “Es una medida drástica, pero necesaria”, dijo. También afirmó que todos los pacientes eran “importados”. Una clara mentira fácil de refutar: uno de los enfermos es el embajador de la Argentina en Caracas, Eduardo Porretti, quien hace seis meses que no sale del país. Para sumar: el jefe de estado insiste en que será la medicina cubana la que salve a la población.
¿Pero cuáles son los números que indicarían que la llegada del coronavirus a Venezuela será mucho más dramática que en el resto de los países?
Día uno de la pandemia en América Latina
En Brasil se detectó el primer paciente el 25 de febrero. Ecuador, el 1 de marzo. En la Argentina se manifestó el primer contagiado el 3 de marzo. En Chile, el mismo día y en Colombia, tres después. Todos reportaron sólo un enfermo. En Venezuela la confirmación fue reportada el 13 de marzo… con dos casos.
Día dos de la pandemia en América Latina
En la segunda jornada después de haberse encontrado el primer portador de COVID-19, sólo Chile y Ecuador reportaron más positivos. Santiago informó de tres casos en total (4 de marzo); Quito, seis (2 de marzo). Caracas, 10 infectados (14 de marzo).
Día tres de la pandemia en América Latina
Hacia la tercera jornada, Brasil seguía con la misma cantidad de enfermos; Argentina sumó uno, totalizando dos. Colombia seguía con uno. Ecuador con seis, Chile, 4. Pero Venezuela otra vez estiraba a 17 positivos.
Día cuatro de la pandemia en América Latina
Brasil, 4 pacientes. Argentina, 8. Colombia, 3. Chile, 5. Ecuador, 10. Venezuela: 33 enfermos por coronavirus.
Los casos en los demás países no terminaron allí. Desde su primer informado, Brasil llegó a 200 positivos hasta ayer. Argentina ya suma 65, Colombia alcanza los 57; Chile trepó hasta los 156 y Ecuador llegó a los 58. Sin embargo, estas cifras podrían ser superadas con amplitud por Caracas si las estadísticas se mantienen como hasta el momento. ¿Qué número presentará hoy Maduro en su presentación diaria? Es probable que supere a aquellos que ya llevan varios días combatiendo al mal.
Un sistema sanitario colapsado
Para José Oletta, ex ministro de Sanidad y Asistencia Social, la actual estructura de salud es sumamente precaria: “Está extremadamente débil, no puede atender lo cotidiano, menos una situación de emergencia como la que significa una enfermedad emergente”.
Las cifras del sistema de salud demuestran la aguda crisis sanitaria que se vive. En 2019 al menos el 70% de los centros recibieron el suministro de agua una o dos veces por semana, indicó la Encuesta Nacional de Hospitales. Mientras que el 63% reportó fallas en servicio de energía eléctrica, de hecho, el estudio registró 164 muertes atribuibles a estas fallas.
Mientras tanto, Maduro intenta que la población no salga de sus casas. Dispuso que los milicianos -en muchos casos personal de más de 60 años retirado de las fuerzas- sean quienes ayuden a controlar en diversos estados que nadie saliera de su casa y cumpliera con el confinamiento obligatorio. “Venezuela da un paso al frente y declara la cuarentena total”, dijo el gobernante socialista en cadena de radio y televisión.
“A partir de este martes, Venezuela entera entra en cuarentena social. Todo el país, los 23 estados y el Distrito Capital (Caracas), todos a la cuarentena social, a la cuarentena colectiva, medida drástica necesaria”, añadió. Entrará en vigor a partir de las 05H00 (09H00 GMT) del martes. Contempla la suspensión de actividades laborales, salvo las vinculadas con la distribución de alimentos, la seguridad policial y militar, los servicios sanitarios y el transporte.
Es la única forma que tiene de hacer frente a la crisis que ya podría haberse desatado en silencio por todo el territorio. El sistema sanitario del Socialismo del Siglo XXI no podrá hacer frente ni siquiera si el brote es leve. Maduro lo sabe.
Infobae.-
Coronavirus en México al momento: ya son 82 casos positivos, CDMX, Nuevo León, Querétaro y Quintana Roo, los más afectados
La Secretaría de Salud confirmó 29 casos nuevos de Coronavirus en el país. De este modo se cuenta un total de 82 casos en México.
El subsecretario de Prevención y Promoción de la Salud, Hugo López-Gatell detalló esta mañana en la conferencia matutina del Presidente que el Gobierno Federal destinará 3,500 millones de pesos para hacer frente a la pandemia. Asimismo detalló que estiman que la contingencia en el país dure alrededor de 12 semanas.
López-Gatell confirmó que siguen en 82, los casos confirmados de Covid-19, asimismo que hay 171 sospechosos y 579 negativos.
Por su parte Ricardo Cortés Alcalá, director general de Promoción de la Salud, explicó este lunes que el 87% de las personas atendidas con el virus han presentado sintomatología leve, por lo que son considerados casos ambulatorios.
En tanto, el 13% restante han requerido hospitalización, sin embargo, aclaró que estos casos no están necesariamente hospitalizados por presentar síntomas graves, sino debido a que algunas personas pertenecen a grupos vulnerables ante el virus y requieren permanecer en observación.
Hugo López-Gatell, hizo énfasis en que todavía no hay defunciones relacionadas con el Covid-19 y que la persona reportada como grave, aún se encuentra delicada y se está a la espera de información por parte del hospital privado en el que recibe tratamiento.
En relación con las medidas de sana distancia, indicó que en estos días en que los niños aún acudirán a clases, las instituciones educativas se prepararán para la suspensión gradual de las actividades, mientras que los padres y madres tendrán el compromiso de no llevar sus hijos e hijas con sintomatología en la escuela.
Agregó que el hecho de que algunas escuelas hayan decidido adelantar la suspensión de clases no significa ningún atraso; entre más rápido se hagan las intervenciones, mayor desgaste tendrá la población, indicó.
También adelantó que se implementarán protocolos especializados para personas privadas de su libertad y aseguró que tanto la CFE como la Conagua están coordinados con la Secretaría de Salud para garantizar el servicio en todas las unidades médicas del país. Asimismo, dijo que pronto se darán a conocer los protocolos de sanidad en las cámaras de Diputados y Senadores.
Fuente: Infobae.-
Primera muerte por coronavirus en Brasil: un paciente de 62 años falleció en San Pablo
Brasil registró este martes la primera muerte de un paciente con coronavirus en su territorio, registrada en San Pablo, uno de los principales focos de la enfermedad en el país.
La víctima fue un hombre de 62 años, según informó Folha, que agregó que los detalles serán informados por el gobierno local en una conferencia de prensa.
El deceso se produjo el lunes, precisó el alcalde de la ciudad, Bruno Covas, a la radio CBN. “Desde ayer teníamos la información, pero no estaba confirmada. Desgraciadamente fue confirmada esta mañana”, declaró.
Por el momento, se desconoce si el contagio ocurrió en el extranjero o si se trata de una transmisión doméstica. El paciente sufría de diabetes e hipertensión.
El estado de Rio de Janeiro y la ciudad de San Pablo, declararon esta mañana declararon esta mañana el “estado de emergencia”, imponiendo restricciones al funcionamiento de restaurantes y de los transportes públicos.
Brasil ha registrado hasta el momento 234 casos confirmados de Covid-19, según el reporte del lunes, pero la prensa local informa que los contagios ya superaron los 300.
Fuente: Infobae.-
Esta es la vacuna experimental para luchar contra el coronavirus: cómo seguirán los voluntarios sus vidas y qué se hará si enferman
Investigadores estadounidenses administraron este lunes las primeras vacunas en una primera prueba experimental contra el coronavirus, lo que dio lugar a una búsqueda mundial de protección incluso en momentos en que la pandemia aumenta.
Con golpes cuidadosos en los brazos de cuatro voluntarios sanos, los científicos del Instituto de Investigación Washington Kaiser Permanente en Seattle comenzaron la primera etapa de un ansiado estudio para una posible vacuna contra el COVID-19 desarrollada en tiempo récord después de que el nuevo virus explotó en China y se avivó. en todo el mundo.
“Ahora somos del equipo coronavirus”, dijo la líder del estudio de Kaiser Permanente, la doctora Lisa Jackson, en la víspera del experimento. “Todos quieren hacer lo que puedan en esta emergencia”.
/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/CREDAPMXR5F7DBKKEWXPSDEY6U.jpg)
Neal Browning, de 46 años, de Bothell, Washington, es un ingeniero de redes de Microsoft que dice que sus hijas están orgullosas de haber sido voluntario. “Todos los padres quieren que sus hijos los admiren”, dijo. Pero les ha dicho que no se jacten con sus amigos. “También son otras personas. No es solo papá allá afuera”.
El hito del lunes marcó solo el comienzo de una serie de estudios en personas necesarias para probar si las vacunas son seguras y podrían funcionar. Incluso si la investigación va bien, la vacuna no estaría disponible para un uso generalizado sino en un lapso de 12 a 18 meses, dijo el doctor Anthony Fauci de los Institutos Nacionales de Salud de los Estados Unidos (NIH, por sus siglas en inglés).
En una conferencia de prensa, el presidente Donald Trump elogió la rapidez con que la investigación había progresado. Fauci señaló que han pasado 65 días desde que los científicos chinos compartieron la secuencia genética del virus. Dijo que creía que era un récord para desarrollar una vacuna para ser probada.
Esta vacuna candidata, llamada mRNA-1273, fue desarrollada por la NIH y la empresa de biotecnología Moderna Inc. con base en Massachusetts. No hay posibilidad de que los participantes puedan infectarse porque las vacunas no contienen el coronavirus en sí.
No es la única vacuna potencial en proceso. Docenas de grupos de investigación en todo el mundo están compitiendo para crear una vacuna contra COVID-19. Se espera que otro candidato, realizado por Inovio Pharmaceuticals, comience su propio estudio de seguridad el próximo mes en Estados Unidos, China y Corea del Sur.
El experimento de Seattle comenzó días después de que la Organización Mundial de la Salud (OMS) declarara que el nuevo brote de virus era una pandemia debido a su rápida propagación mundial, que ha infectado a más de 183.000 personas y mató a más de 7.000.
Algunos de los voluntarios sanos cuidadosamente seleccionados para el estudio, de entre 18 y 55 años, recibirán dosis más altas que otros para evaluar qué tan fuertes deben ser las inoculaciones. Los científicos verificarán cualquier efecto secundario y extraerán muestras de sangre para evaluar si la vacuna está acelerando el sistema inmune, en busca de pistas alentadoras como las que el NIH ha encontrado anteriormente en ratones vacunados.
“No sabemos si esta vacuna inducirá una respuesta inmune o si será segura. Por eso estamos haciendo una evaluación”, enfatizó Jackson. “No estamos en la etapa en que sería posible o prudente dárselo a la población en general”.
La mayor parte de la investigación de vacunas en curso en todo el mundo se dirige a una proteína llamada “espiga” que tacha la superficie del nuevo coronavirus y permite que invada las células humanas. Bloquee esa proteína y las personas no pueden infectarse.
Los investigadores del NIH copiaron la sección del código genético del virus que contiene las instrucciones para que las células creen la proteína espiga. Moderna encerró ese “ARN mensajero” en una vacuna.
La idea: el cuerpo se convertirá en una mini fábrica, produciendo algunas proteínas de espiga inofensivas. Cuando el sistema inmunitario detecta la proteína extraña, producirá anticuerpos para atacar y estará preparado para reaccionar rápidamente si la persona se encuentra con el virus real.
Esa es una forma mucho más rápida de producir una vacuna que el enfoque tradicional de cultivar virus en el laboratorio y preparar inyecciones de versiones muertas o debilitadas.
Pero debido a que las vacunas se administran a millones de personas sanas, lleva tiempo probarlas en cantidades lo suficientemente grandes como para detectar un efecto secundario poco común, advirtió el doctor Nelson Michael, del Instituto de Investigación del Ejército Walter Reed, que está desarrollando un candidato vacunal diferente.
“La ciencia puede ir muy rápido pero, primero, no hacer daño, ¿verdad?” le dijo a los periodistas la semana pasada.
El instituto de investigación de Seattle es parte de una red gubernamental que prueba todo tipo de vacunas y fue elegido para el estudio de la vacuna contra el coronavirus antes de que COVID-19 comenzara a difundirse ampliamente en el estado de Washington.
Kaiser Permanente examinó a docenas de personas, buscando a aquellos que no tienen problemas de salud crónicos y que actualmente no están enfermos. Los investigadores no están verificando si los posibles voluntarios ya tenían un caso leve de COVID-19 antes de decidir si son elegibles.
Si algunos lo hicieron, los científicos podrán determinar la cantidad de anticuerpos en su análisis de sangre previo a la vacunación y dar cuenta de eso, dijo Jackson. A los participantes se les pagará $100 por cada visita a la clínica en el estudio.
(C) AP.-



:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/2H2GY6PO2ZB7TMJABCJLZ3Q73I.jpg) La calidad e intensidad de la respuesta inflamatoria «varía de un individuo a otro de acuerdo al estado y características propias de la inmunidad de cada uno (Shutterstock)
La calidad e intensidad de la respuesta inflamatoria «varía de un individuo a otro de acuerdo al estado y características propias de la inmunidad de cada uno (Shutterstock):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ARFBWECIPNBNHBPUDK5MGMFBJE.jpg) Administrando altas dosis de Omega 3, vía uno o varios comprimidos, según cree este grupo de científicos argentinos y sus pares desde Harvard, se podrían observar tres mecanismos beneficiosos: su poder antiviral, su poder antiinflamatorio y tercero su poder antitrombótico.(Foto: Shutterstock)
Administrando altas dosis de Omega 3, vía uno o varios comprimidos, según cree este grupo de científicos argentinos y sus pares desde Harvard, se podrían observar tres mecanismos beneficiosos: su poder antiviral, su poder antiinflamatorio y tercero su poder antitrombótico.(Foto: Shutterstock):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JCBYYJIN7VAYJHLCCUS2YTMQL4.jpg) Según la comprensión actual del COVID-19, la morbilidad y la mortalidad asociadas con la enfermedad se deben tanto a la toxicidad directa del virus, así como a la respuesta inflamatoria del cuerpo que conduce a la “tormenta de citoquinas”. Allí el Ácido Eicosapentaenoico (EPA) puede desempeñar un papel beneficioso potencial en la prevención de la infección por SARS-CoV-2. (Shutterstock.com)
Según la comprensión actual del COVID-19, la morbilidad y la mortalidad asociadas con la enfermedad se deben tanto a la toxicidad directa del virus, así como a la respuesta inflamatoria del cuerpo que conduce a la “tormenta de citoquinas”. Allí el Ácido Eicosapentaenoico (EPA) puede desempeñar un papel beneficioso potencial en la prevención de la infección por SARS-CoV-2. (Shutterstock.com):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/6GJGL7Z27XHVDPAGOPM25WT7YQ.jpg) Una empleada trabaja en el Centro de Referencia para Inmunobiológicos Especiales (CRIE) de la Universidad Federal de Sao Paulo, donde se realizan los ensayos de la vacuna contra el coronavirus de la Universidad de Oxford-AstraZeneca (Reuters)
Una empleada trabaja en el Centro de Referencia para Inmunobiológicos Especiales (CRIE) de la Universidad Federal de Sao Paulo, donde se realizan los ensayos de la vacuna contra el coronavirus de la Universidad de Oxford-AstraZeneca (Reuters):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/BLTQ2NQB4ZE6DICNPFX7WSSWVI.jpg) Moderna «en camino» a fase tres de la vacuna de COVID-19 con 30.000 participantes – La fase 3 consistirá en una prueba controlada en colaboración con el Instituto Nacional de Alergias y Enfermedades Infecciosas de EE. UU., (NIAID, en inglés) con dosis de 100 microgramos del fármaco mRNA-1273 y dosis aleatorias similares de placebo (EFE/Sebastiao Moreira/Archivo)
Moderna «en camino» a fase tres de la vacuna de COVID-19 con 30.000 participantes – La fase 3 consistirá en una prueba controlada en colaboración con el Instituto Nacional de Alergias y Enfermedades Infecciosas de EE. UU., (NIAID, en inglés) con dosis de 100 microgramos del fármaco mRNA-1273 y dosis aleatorias similares de placebo (EFE/Sebastiao Moreira/Archivo):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/DQLSH4WAM5IGA2GWYVAULRC6GA.jpg) El doctor Francis Collins, director del NIH sostiene una maqueta representativa del virus SARS-CoV-2 en el Senado de los Estados Unidos durante una de sus presentaciones (Saul Loeb/Pool via REUTERS)
El doctor Francis Collins, director del NIH sostiene una maqueta representativa del virus SARS-CoV-2 en el Senado de los Estados Unidos durante una de sus presentaciones (Saul Loeb/Pool via REUTERS):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/YUOUTY6JVRFFJJMMJ662IUMBBA.jpg) Muestras del sarpullido que aparece en la boca de algunos pacientes con COVID-19 (Hospital Universitario Ramon y Cajal de Madrid)
Muestras del sarpullido que aparece en la boca de algunos pacientes con COVID-19 (Hospital Universitario Ramon y Cajal de Madrid):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/W4NUVPLS4RBRJHPDWKXALIDUK4.jpg)
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/C75TMMCTJRFLLDSLBSFE7AJFI4.jpg) «Para algunas personas, la enfermedad continúa durante algunas semanas” —escribió el epidemiólogo Paul Garner— y no se disipa en el plazo de 14 días que se estableció como promedio habitual. (Pedro PARDO / AFP)
«Para algunas personas, la enfermedad continúa durante algunas semanas” —escribió el epidemiólogo Paul Garner— y no se disipa en el plazo de 14 días que se estableció como promedio habitual. (Pedro PARDO / AFP):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/DTIZCXNYZ5DKZFQAH2OXURIVLE.jpg) Xi Jinping, presidente de China, quiere mejorar la imagen de su país tras ser la fuente del coronavirus y ocultar al resto de los países la letalidad de la enfermedad (DPA)
Xi Jinping, presidente de China, quiere mejorar la imagen de su país tras ser la fuente del coronavirus y ocultar al resto de los países la letalidad de la enfermedad (DPA):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/OQLJ5ZDX6CNAEEDE2RQDHJFWEA.jpg) FOTO DE ARCHIVO: Dos trabajadores trasladan un cuerpo en una funeraria en Brooklyn, Nueva York, el 30 de abril de 2020. REUTERS/Brendan McDermid
FOTO DE ARCHIVO: Dos trabajadores trasladan un cuerpo en una funeraria en Brooklyn, Nueva York, el 30 de abril de 2020. REUTERS/Brendan McDermid
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/2GYBZPU334YMXRSPDBGTVAZAMU.jpg) Un médico trata a un paciente que padece COVID-19 en la Unidad de Cuidados Intensivos (UCI), en el Hospital Scripps Mercy, en Chula Vista, California (REUTERS/Lucy Nicholson)
Un médico trata a un paciente que padece COVID-19 en la Unidad de Cuidados Intensivos (UCI), en el Hospital Scripps Mercy, en Chula Vista, California (REUTERS/Lucy Nicholson):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/6RKSAYIASEOZIWGQYLBTX6SWVU.jpg) Congelados de salmón importado en un supermercado, luego de nuevos casos de infecciones por coronavirus en Beijing, China (Reuters)
Congelados de salmón importado en un supermercado, luego de nuevos casos de infecciones por coronavirus en Beijing, China (Reuters):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EBF7WR5HXKXRQ4EQSYP63NZX5Y.jpg) El doctor Anthony Fauci, director del Instituto Nacional de Alergia y Enfermedades Infecciosas de Estados Unidos, testifica ante el Congreso en Washington.
El doctor Anthony Fauci, director del Instituto Nacional de Alergia y Enfermedades Infecciosas de Estados Unidos, testifica ante el Congreso en Washington.:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/4KPYDYNDHF33NM653YAYJJWYBI.jpg) Gente con máscaras faciales hace fila en la Havana, Cuba, July 8, 2020. Picture taken July 8, 2020. REUTERS/Alexandre Meneghini
Gente con máscaras faciales hace fila en la Havana, Cuba, July 8, 2020. Picture taken July 8, 2020. REUTERS/Alexandre Meneghini:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/B5UARTBOTHB3WTZISVVBPHP5IA.jpg) Imagen de archivo de pasajeros usando mascarillas sentados en un avión en el Aeropuerto Internacional Sharm el-Sheikh, en medio de la pandemia de COVID-19, la enfermedad causada por el coronavirus, en Sharm el-Sheikh, Egipto. 20 de junio, 2020. REUTERS/Mohamed Abd El Ghany/Archivo
Imagen de archivo de pasajeros usando mascarillas sentados en un avión en el Aeropuerto Internacional Sharm el-Sheikh, en medio de la pandemia de COVID-19, la enfermedad causada por el coronavirus, en Sharm el-Sheikh, Egipto. 20 de junio, 2020. REUTERS/Mohamed Abd El Ghany/Archivo
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/VIQLMBMRGD3ASTZOXS6FKVLYRI.jpg) Vista general durante una conferencia de prensa de la Organización Mundial de la Salud (OMS) en Ginebra (Fabrice Coffrini/Pool vía REUTERS)
Vista general durante una conferencia de prensa de la Organización Mundial de la Salud (OMS) en Ginebra (Fabrice Coffrini/Pool vía REUTERS):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/IMDS2SDFHVGH4O425KDTXQWXRY.jpg) Trabajadores de salud trasladan una paciente contagiada de coronavirus al servicio de emergencias de un hospital de Sao Paulo. FOTO DE ARCHIVO. Julio, 2020. REUTERS/Amanda Perobelli
Trabajadores de salud trasladan una paciente contagiada de coronavirus al servicio de emergencias de un hospital de Sao Paulo. FOTO DE ARCHIVO. Julio, 2020. REUTERS/Amanda Perobelli:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EQW6MCRAQQVGXUI7TZHEFEEYIQ.jpg) FOTO DE ARCHIVO: Un empleado toma la temperatura a un hombre frente al Empire State Building en el centro de Manhattan, en la ciudad de Nueva York, Estados Unidos, el 24 de junio de 2020. REUTERS/Mike Segar
FOTO DE ARCHIVO: Un empleado toma la temperatura a un hombre frente al Empire State Building en el centro de Manhattan, en la ciudad de Nueva York, Estados Unidos, el 24 de junio de 2020. REUTERS/Mike Segar:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/PJFVRXJSWBDZ3DAVTFVOHPGYYY.jpg) Las vitaminas como A, C y D, por ejemplo, cumplen un papel importante en la inmunidad, porque cuidan las barreras de defensa primaria (Shutterstock)
Las vitaminas como A, C y D, por ejemplo, cumplen un papel importante en la inmunidad, porque cuidan las barreras de defensa primaria (Shutterstock):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/7GQUXX2F45DNRHG45BVKZRTINA.jpg) El consumo de alimentos fermentados como yogur con probióticos o suplementos dietarios es una de las estrategias para reforzar la microbiota (Shutterstock)
El consumo de alimentos fermentados como yogur con probióticos o suplementos dietarios es una de las estrategias para reforzar la microbiota (Shutterstock):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ENQDKLN5SZDMTOAN52PWZFKDO4.jpg) Expertos piden en Estados Unidos que se analicen problemas potenciales con pruebas para el COVID-19, incluida una utilizada todos los días en la Casa Blanca (EFE/EPA/EMANUELE PENNACCHIO)
Expertos piden en Estados Unidos que se analicen problemas potenciales con pruebas para el COVID-19, incluida una utilizada todos los días en la Casa Blanca (EFE/EPA/EMANUELE PENNACCHIO):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/V2RIDDRTA5B2VKB4E2VH6A4POI.jpg) Infografía que describe el experimento realizado sobre saturación de oxígeno y frecuencia cardíaca (Marcelo Regalado)
Infografía que describe el experimento realizado sobre saturación de oxígeno y frecuencia cardíaca (Marcelo Regalado):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/I7UZTS5MHXJG5HSJKCD3GTLNDU.jpg) Hasta que llegue la vacuna la OMS recomienda continuar con el testeo, el rastreo de contactos y el aislamiento de casos confirmados. En la foto una estación de testeo de coronavirus en Kos, Grecia (REUTERS/Alkis Konstantinidis)
Hasta que llegue la vacuna la OMS recomienda continuar con el testeo, el rastreo de contactos y el aislamiento de casos confirmados. En la foto una estación de testeo de coronavirus en Kos, Grecia (REUTERS/Alkis Konstantinidis):quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/6KE5BNUQQNAQHMKHMLAXH43374.jpg)
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/42KMN6PSFFG5BPQ7FWCDIP2PMQ.jpg)
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/OXT4SKMCFRHIZDSAM7RUN6QQQE.jpg)
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/HFMK6UPUBREHHAQANAUDQH7OYM.jpg)
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/YVB6WUXE6BAEBEJJWKKRELJZWY.jpg)
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/66COD54JFBCIBPDVOUQ4UBDYGU.jpg)
:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/DZN5YQYI7JWR4ZP7PSPSTPQE2U.jpg) FOTO DE ARCHIVO: Un hombre con un EPI salde el Hospital Elmhurst en el barrio de Queens de la ciudad de Nueva York, Estados Unidos, el 5 de abril de 2020. REUTERS / Eduardo Munoz
FOTO DE ARCHIVO: Un hombre con un EPI salde el Hospital Elmhurst en el barrio de Queens de la ciudad de Nueva York, Estados Unidos, el 5 de abril de 2020. REUTERS / Eduardo Munoz:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/SFT7W7CL3ZLMOIYQMQ3SMCXKHM.jpg) Personas compran en una tienda en el primer día de la segunda fase de la reapertura de Nueva York. Foto: REUTERS/Carlo Allegri
Personas compran en una tienda en el primer día de la segunda fase de la reapertura de Nueva York. Foto: REUTERS/Carlo Allegri:quality(85)//cloudfront-us-east-1.images.arcpublishing.com/infobae/4XUFY3Z2PRDXDL5J3OTN24DUQE.jpg) Los alcaldes de siete ciudades de Miami-Dade impusieron la obligatoriedad del uso de mascarillas en todos los espacios públicos
Los alcaldes de siete ciudades de Miami-Dade impusieron la obligatoriedad del uso de mascarillas en todos los espacios públicos:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/VVGZB2KDYNC3PBUVK7P2LKEXWI.jpg) La viróloga Hyeryun Choe
La viróloga Hyeryun Choe:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/QOIRMVCGCUESPB5NFYGZCC2I6Y.jpg) Personas sin hogar duermen en un refugio temporal en el Cashman Center, con espacios marcados para el distanciamiento social para ayudar a frenar la propagación del coronavirus, en Las Vegas, Nevada, EEUU. 30 de marzo de 2020. REUTERS/Steve Marcus/File Photo
Personas sin hogar duermen en un refugio temporal en el Cashman Center, con espacios marcados para el distanciamiento social para ayudar a frenar la propagación del coronavirus, en Las Vegas, Nevada, EEUU. 30 de marzo de 2020. REUTERS/Steve Marcus/File Photo:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/DQ3RI5UANJFONIT6EKMXNQTLBA.png) Nevan Krogan, director del Instituto de Biociencia Cuantitativa de UCSF encabezó el estudio. (Instituto Gladstone)
Nevan Krogan, director del Instituto de Biociencia Cuantitativa de UCSF encabezó el estudio. (Instituto Gladstone):quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/BV2F5FAJY5HVZDCDY7PL2PUPAE) Uno de los grupos de drogas interrumpe la traducción del mensaje del genético del coronavirus a la célula para su reproducción. (NIAID Integrated Research Facility (IRF)/Handout via REUTERS)
Uno de los grupos de drogas interrumpe la traducción del mensaje del genético del coronavirus a la célula para su reproducción. (NIAID Integrated Research Facility (IRF)/Handout via REUTERS):quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/4O3KMFSP2ZDLRLL4BWOHBE5NDM.jpg) Una de las moléculas identificadas, la ternatina-4, es similar al medicamento Aplidin, de PharmaMar, que ya se estudia porque podría tener efectos contra el COVID-19 más importantes que el remdesivir. (EFE/Kiko Huesca)
Una de las moléculas identificadas, la ternatina-4, es similar al medicamento Aplidin, de PharmaMar, que ya se estudia porque podría tener efectos contra el COVID-19 más importantes que el remdesivir. (EFE/Kiko Huesca):quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/6SMAALRDABEE3BGBWZMMDVMSQ4.jpg) Un elemento capital de esta investigación es que identifica vías de ataque que también están en otros coronavirus, y podrían servir para versiones futuras de este u otros patógenos. (NIAID-RML/Handout via REUTERS)
Un elemento capital de esta investigación es que identifica vías de ataque que también están en otros coronavirus, y podrían servir para versiones futuras de este u otros patógenos. (NIAID-RML/Handout via REUTERS):quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/S4KV3WIBDD4QBBGMHKV7U3H37E.jpg) Un hombre con una máscara facial monta una bicicleta junto a otra caminando junto a una pancarta de la Galería de los Uffizi el día de su reapertura con nuevas reglas de distanciamiento social e higiene en vigor después de meses de cierre debido al brote de la enfermedad coronavirus (COVID-19), en Florencia, Italia, el 2 de junio de 2020. REUTERS/Jennifer Lorenzini
Un hombre con una máscara facial monta una bicicleta junto a otra caminando junto a una pancarta de la Galería de los Uffizi el día de su reapertura con nuevas reglas de distanciamiento social e higiene en vigor después de meses de cierre debido al brote de la enfermedad coronavirus (COVID-19), en Florencia, Italia, el 2 de junio de 2020. REUTERS/Jennifer Lorenzini:quality(100)//cloudfront-us-east-1.images.arcpublishing.com/infobae/DL32WGJLFRELHKKCTQLHOHZVQA.jpg) Trabajadores del Servicio de Atención Médico de Urgencias (SAMU) y del Hospital San José trasladan a un paciente al servicio de urgencias para adultos. EFE/Alberto Valdés/Archivo
Trabajadores del Servicio de Atención Médico de Urgencias (SAMU) y del Hospital San José trasladan a un paciente al servicio de urgencias para adultos. EFE/Alberto Valdés/Archivo:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/3C2NTDEZPNDWHJAWI73OEWEGPI.jpg) Hasta el momento ningún estudio demostró la eventual eficacia de la hidroxicloroquina contra el coronavirus
Hasta el momento ningún estudio demostró la eventual eficacia de la hidroxicloroquina contra el coronavirus:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JKBBNVQW2NH4BIXG23ULGXMG4Y.jpg) Las estadísticas y números reales de contagiados y muertos sobre el coronavirus tienen una enorme imprecisión.
Las estadísticas y números reales de contagiados y muertos sobre el coronavirus tienen una enorme imprecisión.:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/4W4DKMWUED74MV33RLK7532CJA.jpg) Muchas escuelas han retomado las clases con medidas de higiene y distanciamiento especiales. Pero no está claro el rol que cumplen los niños y adolescentes en la propagación de la enfermedad.
Muchas escuelas han retomado las clases con medidas de higiene y distanciamiento especiales. Pero no está claro el rol que cumplen los niños y adolescentes en la propagación de la enfermedad.:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/5L7BMYESQRAKZI6ZGODC6NK2OU.jpg) El mercado de Wuhan, en China, que ayudó a la propagación inicial de la enfermedad. Aunque las investigaciones sobre el origen y el «caso cero» todavía están en marcha.
El mercado de Wuhan, en China, que ayudó a la propagación inicial de la enfermedad. Aunque las investigaciones sobre el origen y el «caso cero» todavía están en marcha.:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/MQNFR5CFSDZGQEIQHPZ4J55LAI.jpg) Las dudas sobre si una persona es inmune y por cuanto tiempo después de haber contraído la enfermedad aún persisten
Las dudas sobre si una persona es inmune y por cuanto tiempo después de haber contraído la enfermedad aún persisten:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/YFRCWZDXSBH7VMHIENEN5RWBMA.jpg) Las dudas de por qué algunas personas son afectadas severamente por la enfermedad y otras no aún no tienen respuestas contundentes.
Las dudas de por qué algunas personas son afectadas severamente por la enfermedad y otras no aún no tienen respuestas contundentes.:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/KI7NR43H6JDC7JINDMPDT3IYFE.jpg) Un memorial improvisado para el doctor Li Wenliang, en una de las entradas del Hospital Central de Wuhan, en China. 7 de febrero de 2020. REUTERS/Stringer
Un memorial improvisado para el doctor Li Wenliang, en una de las entradas del Hospital Central de Wuhan, en China. 7 de febrero de 2020. REUTERS/Stringer:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/PNBFVD3VLJCQNAKLUJDT3U7KNM.jpg) El presidente de Brasil, Jair Bolsonaro, saluda a simpatizantes este domingo sobre un caballo, en Brasilia (Brasil). EFE/ Joédson Alves
El presidente de Brasil, Jair Bolsonaro, saluda a simpatizantes este domingo sobre un caballo, en Brasilia (Brasil). EFE/ Joédson Alves:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/NPYSQBXOIFACXJ5MTAV22PY3VA.jpg) Un grupo de personas hace fila para acceder a un banco en el centro de Santiago, Chile. EFE/Alberto Valdés/Archivo
Un grupo de personas hace fila para acceder a un banco en el centro de Santiago, Chile. EFE/Alberto Valdés/Archivo:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JG5EJVR2IYRIIUEATPGBC54D3Y.jpg) La Ciudad de México continúa siendo la entidad con mayor número de contagios y defunciones (Foto: Reuters)
La Ciudad de México continúa siendo la entidad con mayor número de contagios y defunciones (Foto: Reuters):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/2MP6ADDWPFHWFLZRMMUDVYTKBM.jpg) De las 32 entidades federativas del país, únicamente Zacatecas se encuentra en semáforo naranja, todas las demás permanecen en rojo (Foto: EFE)
De las 32 entidades federativas del país, únicamente Zacatecas se encuentra en semáforo naranja, todas las demás permanecen en rojo (Foto: EFE):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/64E3QVO5PVCKFLSCZOL6OIE3MQ.jpg) Personas con tapabocas caminan frente a tiendas cerradas por la situación del coronavirus este viernes en la ciudad de Sao Paulo (Brasil). EFE/Sebastião Moreira
Personas con tapabocas caminan frente a tiendas cerradas por la situación del coronavirus este viernes en la ciudad de Sao Paulo (Brasil). EFE/Sebastião Moreira:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/JDVPUUKU7F44A4SBWQKENE675U.jpg) Trabajadores de la salud y miembros de la Policía Nacional Bolivariana frente a un hospital de Venezuela el 1 de mayo de 2020 (REUTERS/Manuel Alvarado/File Photo)
Trabajadores de la salud y miembros de la Policía Nacional Bolivariana frente a un hospital de Venezuela el 1 de mayo de 2020 (REUTERS/Manuel Alvarado/File Photo):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/MFYLQUM2IAS3ZZAHGHJPSAOVEU.jpg) Uno de los estudios reveló que 33% de los hospitalizados por el coronavirus presentaba al menos un síntoma gastrointestinal y que 62% tenían afectado el hígado. (REUTERS/Maxim Shemetov)
Uno de los estudios reveló que 33% de los hospitalizados por el coronavirus presentaba al menos un síntoma gastrointestinal y que 62% tenían afectado el hígado. (REUTERS/Maxim Shemetov):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/EEEIJIRKFNAV5IBWMKG5VDU5VQ.jpg) Muchos infectados con el nuevo coronavirus llegan a las salas de emergencia con síntomas como vómitos y diarrea, en lugar de síntomas respiratorios o fiebre. (iStock)
Muchos infectados con el nuevo coronavirus llegan a las salas de emergencia con síntomas como vómitos y diarrea, en lugar de síntomas respiratorios o fiebre. (iStock):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/ZPV2IPTP7JFOZCBFBJ75AXVUMI.jpg) En el estudio realizado en Nueva York, el 22% de los pacientes llegó con diarrea, el 7% con dolor abdominal, el 16% con náuseas y el 9% con vómitos. (AP /Yesica Fisch)
En el estudio realizado en Nueva York, el 22% de los pacientes llegó con diarrea, el 7% con dolor abdominal, el 16% con náuseas y el 9% con vómitos. (AP /Yesica Fisch):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/6SMAALRDABEE3BGBWZMMDVMSQ4.jpg) El virus usa su proteína de punta para pegarse a la ECA, una proteína de la superficie de muchas células, entre ellas del intestino delgado, la vesícula biliar y el esófago. (NIAID-RML/Handout via REUTERS)
El virus usa su proteína de punta para pegarse a la ECA, una proteína de la superficie de muchas células, entre ellas del intestino delgado, la vesícula biliar y el esófago. (NIAID-RML/Handout via REUTERS):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/KKUVZP3DJRDMRKFGDDRCAVUBSI.jpg) Un hombre utiliza bolsas de plástico como guantes desechables improvisados para tomar una taza de sopa gratis, en Lima, Perú (AP Foto/Rodrigo Abd)
Un hombre utiliza bolsas de plástico como guantes desechables improvisados para tomar una taza de sopa gratis, en Lima, Perú (AP Foto/Rodrigo Abd):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/RYSIJXR4MBDLFGMVLQP76ZH3ZA.jpg) Vecinos que necesitan comida colocaron trozos de tela roja en sus ventanas para alertar a empleados del Ayuntamiento, que reparten bolsas de alimentos gratis para los necesitados durante una cuarentena para combatir la expansión del coronavirus, en Bogotá, Colombia, el miércoles 27 de mayo de 2020. (AP Foto/Fernando Vergara)
Vecinos que necesitan comida colocaron trozos de tela roja en sus ventanas para alertar a empleados del Ayuntamiento, que reparten bolsas de alimentos gratis para los necesitados durante una cuarentena para combatir la expansión del coronavirus, en Bogotá, Colombia, el miércoles 27 de mayo de 2020. (AP Foto/Fernando Vergara):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/HWGWBPFRZ5A6VPYEJDXKNYKXYI.jpg) Walter Ferreira, a la izquierda, y Laura Dure preparan estofado en un comedor social que alimenta a unas 300 personas cada día en Luque, Paraguay, el lunes 11 de mayo de 2020. En toda la región, se espera que casi 30 millones de personas más se vean en “situaciones de pobreza” y otros 16 millones en pobreza extrema, según las estimaciones de Naciones Unidas. (AP Foto/Jorge Sáenz)
Walter Ferreira, a la izquierda, y Laura Dure preparan estofado en un comedor social que alimenta a unas 300 personas cada día en Luque, Paraguay, el lunes 11 de mayo de 2020. En toda la región, se espera que casi 30 millones de personas más se vean en “situaciones de pobreza” y otros 16 millones en pobreza extrema, según las estimaciones de Naciones Unidas. (AP Foto/Jorge Sáenz):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/D46QUKWQUBHLHEYFBBNHKPWF54.jpg) Maria Rita Dias dos Santos, con mascarilla de protección, lleva a su casa comida casera donada por antiguos presos que participan en una organización sin fines de lucro, que da comida a personas que están pasando problemas por la pandemia del nuevo coronavirus, en la favela de Para-Pedro, en Río de Janeiro, Brasil, el viernes 8 de mayo de 2020. (AP Foto/Silvia Izquierdo)
Maria Rita Dias dos Santos, con mascarilla de protección, lleva a su casa comida casera donada por antiguos presos que participan en una organización sin fines de lucro, que da comida a personas que están pasando problemas por la pandemia del nuevo coronavirus, en la favela de Para-Pedro, en Río de Janeiro, Brasil, el viernes 8 de mayo de 2020. (AP Foto/Silvia Izquierdo):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/NI4LGG3ILJEV7M2SQ37AK4TETU.jpg) Vecinas con mascarilla sostienen cajas de alimentos distribuidas por el gobierno, durante una cuarentena para combatir la expansión del COVID-19 a las afueras de Quito, Ecuador, el miércoles 27 de mayo de 2020. En toda la región, se espera que casi 30 millones de personas más se vean en “situaciones de pobreza” y otros 16 millones en pobreza extrema, según las estimaciones de Naciones Unidas. (AP Foto/Dolores Ochoa)
Vecinas con mascarilla sostienen cajas de alimentos distribuidas por el gobierno, durante una cuarentena para combatir la expansión del COVID-19 a las afueras de Quito, Ecuador, el miércoles 27 de mayo de 2020. En toda la región, se espera que casi 30 millones de personas más se vean en “situaciones de pobreza” y otros 16 millones en pobreza extrema, según las estimaciones de Naciones Unidas. (AP Foto/Dolores Ochoa):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/YBNY3NFDQ5FLHAXKV5IT6SQG3I.jpg) Dolores Pena espera a recibir un plato de comida para ella y su familia en un comedorsocial durante la pandemia del nuevo coronavirus en Luque, Paraguay, el lunes 11 de mayo de 2020. En toda la región ya se ve la sombra del hambre. Ciudadanos desesperados incumplen las cuarentenas para salir en busca de dinero y alimento, o cuelgan banderas rojas y blancas desde sus casas para pedir ayuda. (AP Foto/Jorge Sáenz)
Dolores Pena espera a recibir un plato de comida para ella y su familia en un comedorsocial durante la pandemia del nuevo coronavirus en Luque, Paraguay, el lunes 11 de mayo de 2020. En toda la región ya se ve la sombra del hambre. Ciudadanos desesperados incumplen las cuarentenas para salir en busca de dinero y alimento, o cuelgan banderas rojas y blancas desde sus casas para pedir ayuda. (AP Foto/Jorge Sáenz):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/MIROLBC77VDJLKKXP3FWR37OE4.jpg) El cocinero Walter Ferreira vierte arroz en un estofado en un comedor social en Luque, Paraguay, el lunes 11 de mayo de 2020. El número de comedores benéficos en el país se ha multiplicado, después de que la cuarentena contra la pandemia de coronavirus paralizara la economía del país. (AP Foto/Jorge Saenz)
El cocinero Walter Ferreira vierte arroz en un estofado en un comedor social en Luque, Paraguay, el lunes 11 de mayo de 2020. El número de comedores benéficos en el país se ha multiplicado, después de que la cuarentena contra la pandemia de coronavirus paralizara la economía del país. (AP Foto/Jorge Saenz):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/3QXQOSGQ5C3UGLQSOT3PF27WXM.jpg) Un farmacéutico muestra píldoras de hidroxicloroquina, que es cada vez más difícil de encontrar para los pacientes de otras enfermedades que sí las necesitan (Reuters)
Un farmacéutico muestra píldoras de hidroxicloroquina, que es cada vez más difícil de encontrar para los pacientes de otras enfermedades que sí las necesitan (Reuters):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/PAS34ZAJR5S3DKF4ZP7IYFSOIQ.jpg) El partido de la Bundesliga entre el Bayern Munich y el Eintracht Frankfurt sin público como consecuencia del COVID-19 REUTERS/Andreas Gebert/Pool
El partido de la Bundesliga entre el Bayern Munich y el Eintracht Frankfurt sin público como consecuencia del COVID-19 REUTERS/Andreas Gebert/Pool:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/T44JUDRI6YSLJG4YZRTI25EG3U.jpg) Trabajadores funerarios llevan un ataúd con el cuerpo de una persona que murió por la enfermedad del coronavirus (COVID-19) en un cementerio en Lima, Perú, el 9 de mayo de 2020 (REUTERS/Sebastián Castañeda)
Trabajadores funerarios llevan un ataúd con el cuerpo de una persona que murió por la enfermedad del coronavirus (COVID-19) en un cementerio en Lima, Perú, el 9 de mayo de 2020 (REUTERS/Sebastián Castañeda):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/5VT74KEG2FEJ7NW2PDI7TR2EFM.jpg)
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/O7OAVV2DYZGC3Q6QCVC5ACW6ZM.jpg) Una persona usa una mascarilla mientras viaja en el metro de la ciudad de Nueva York en medio del brote de coronavirus en el distrito de Manhattan, en Nueva York (Reuters)
Una persona usa una mascarilla mientras viaja en el metro de la ciudad de Nueva York en medio del brote de coronavirus en el distrito de Manhattan, en Nueva York (Reuters):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/IIZNZ5SBSK4B6C5Y6QB7TC4R4A.jpg) Pese al agravamiento de la pandemia en Brasil, Bolsonaro sigue rechazando las medidas de confinamiento y distanciamiento social (REUTERS/Adriano Machado)
Pese al agravamiento de la pandemia en Brasil, Bolsonaro sigue rechazando las medidas de confinamiento y distanciamiento social (REUTERS/Adriano Machado):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/DBXJXHNG4BCFJEJFKWAJNUDIAA.jpg) El laboratorio Moderna Inc. en los Estados Unidos desarrolla la vacuna contra la COVID-19 que en julio iniciará su fase dos de ensayos sobre voluntarios (Moderna Inc)
El laboratorio Moderna Inc. en los Estados Unidos desarrolla la vacuna contra la COVID-19 que en julio iniciará su fase dos de ensayos sobre voluntarios (Moderna Inc):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/NDP4FOC55BBVHMSGZHYNTVDJQM.jpg) Brasil, epicentro del nuevo coronavirus SARS-CoV-2 en América Latina y que esta semana ya había superado en número de contagios a Francia y Alemania, ahora tiene también más casos que España (230.698) y que Italia (224.760).
Brasil, epicentro del nuevo coronavirus SARS-CoV-2 en América Latina y que esta semana ya había superado en número de contagios a Francia y Alemania, ahora tiene también más casos que España (230.698) y que Italia (224.760).:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/YDYPPIISCNFEVKSE5FSZX57OPM.jpg) Didier Raoult en su oficina en la institución que dirige, el Instituto Mediterráneo de Infección en el Hospital Universitario (IHU) de Marsella. (GERARD JULIEN / AFP)
Didier Raoult en su oficina en la institución que dirige, el Instituto Mediterráneo de Infección en el Hospital Universitario (IHU) de Marsella. (GERARD JULIEN / AFP):quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/CQD23RA77SC3O5P2ZVYGF5QJSY.jpg)
:quality(70)//cloudfront-us-east-1.images.arcpublishing.com/infobae/3CNN4BVSL5GQTD7A6NUHLWQUYY.jpg)
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/TR4GN2JSDBDXUL6B7QQD4KTK7A.jpg)
:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/GJJBSAW3PLHTKQEUPPMZHAVAK4.jpg) Dos personas con máscaras faciales hacen ejercicios en el parque Sempione, en Milan, Italia REUTERS/Flavio Lo Scalzo/File Photo
Dos personas con máscaras faciales hacen ejercicios en el parque Sempione, en Milan, Italia REUTERS/Flavio Lo Scalzo/File Photo:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/QKEEOVIS4BXJYZEWYXBWNXACOQ.jpg) Un hombre con una máscara facial camina ante la Ópera Real Sueca en Estocolmo, Suecia Fredrik Sandberg/TT News Agency/via REUTERS
Un hombre con una máscara facial camina ante la Ópera Real Sueca en Estocolmo, Suecia Fredrik Sandberg/TT News Agency/via REUTERS:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/GGWUT4TVOZAOPERGKYBLSO7BPM.jpg) Los bares y restaurantes permanecieron abiertos en Suecia durante el brote de Coronavirus REUTERS/Colm Fulton/File Photo
Los bares y restaurantes permanecieron abiertos en Suecia durante el brote de Coronavirus REUTERS/Colm Fulton/File Photo:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/QJIJLGHTZNC5WEVEYJCR2K2G24.jpg) Un paciente intubado es visto en una habitación de la unidad de cuidados intensivos del hospital de Sotiria de Atenas mientras el monitor de un respirador artificial que no se utiliza en un paciente dice «En espera». Hay informes crecientes de que pocos pacientes que usan las máquinas pueden recuperarse. Fotografía tomada el 25 de abril de 2020. (REUTERS / Giorgos Moutafis)
Un paciente intubado es visto en una habitación de la unidad de cuidados intensivos del hospital de Sotiria de Atenas mientras el monitor de un respirador artificial que no se utiliza en un paciente dice «En espera». Hay informes crecientes de que pocos pacientes que usan las máquinas pueden recuperarse. Fotografía tomada el 25 de abril de 2020. (REUTERS / Giorgos Moutafis):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/BHBB4CCCVBEYRMPYEBT2C4YO4E.jpg) Momento en el que un avión se estrella en una de las torres del World Trade Center de Nueva York, el 11 de septiembre de 2001 (Carmen Taylor/KHBS/KHOG-TV, vía AP)
Momento en el que un avión se estrella en una de las torres del World Trade Center de Nueva York, el 11 de septiembre de 2001 (Carmen Taylor/KHBS/KHOG-TV, vía AP):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/222M7ICPCKJBAKABXJTXXRM36Y.jpg) Trump remarcó la necesidad de retomar la actividad económica (To match Insight GM-SILVERADO/ REUTERS/John Gress)
Trump remarcó la necesidad de retomar la actividad económica (To match Insight GM-SILVERADO/ REUTERS/John Gress):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/HTPLPO4VX5AEPITUWMH6GMQ4WI.jpg) Camiones militares italianos atraviesan las calles de Bérgamo después de que el ejército se desplegó para trasladar ataúdes de los cementerios de la ciudad, que estuvo en el centro del brote de la enfermedad del coronavirus. Fotografía tomada el 18 de marzo de 2020. (Sergio Agazzi via REUTERS)
Camiones militares italianos atraviesan las calles de Bérgamo después de que el ejército se desplegó para trasladar ataúdes de los cementerios de la ciudad, que estuvo en el centro del brote de la enfermedad del coronavirus. Fotografía tomada el 18 de marzo de 2020. (Sergio Agazzi via REUTERS):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/MUHLF46GCRCYZLIBSINJN43H64.jpg) Empleados funerarios completamente protegidos trasladan un cuerpo de una víctima de coronavirus en el barrio de Brooklyn de la ciudad de Nueva York (Reuters)
Empleados funerarios completamente protegidos trasladan un cuerpo de una víctima de coronavirus en el barrio de Brooklyn de la ciudad de Nueva York (Reuters):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/ONJA3K7SNRACFL2LWN7NMYI2C4.jpg) Además de afectar los pulmones, el COVID-19 daña los riñones, acelera el sistema inmunológico de manera catastrófica y puede causar coágulos que impiden la circulación de la sangre a los pulmones, el corazón o el cerebro. (REUTERS/Megan Jelinger)
Además de afectar los pulmones, el COVID-19 daña los riñones, acelera el sistema inmunológico de manera catastrófica y puede causar coágulos que impiden la circulación de la sangre a los pulmones, el corazón o el cerebro. (REUTERS/Megan Jelinger):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/DK4MBDJMHBDQFJBULO2A5P7OW4.jpg) Muchos pacientes de COVID-19 están en peligro por su baja oxigenación, pero parecen sentirse bien. (Shutterstock)
Muchos pacientes de COVID-19 están en peligro por su baja oxigenación, pero parecen sentirse bien. (Shutterstock):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/D5G5H3RLDCXWEWA2MPMGJKMQXM.jpg) A seis meses de la pandemia empiezan a surgir manifestaciones reconocibles del modo en que el COVID-19 afecta los sistemas de órganos además del respratorio. (REUTERS/Athit Perawongmetha)
A seis meses de la pandemia empiezan a surgir manifestaciones reconocibles del modo en que el COVID-19 afecta los sistemas de órganos además del respratorio. (REUTERS/Athit Perawongmetha):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/VIZEWFR6SKWVS5W3PYU4VLSVL4.jpg) Por la interconexión entre los sistemas de órganos del cuerpo el COVID-19 presenta desafíos nunca vistos a los médicos, que deben tomar decisiones sin estudios validados. (REUTERS/Maxim Shemetov)
Por la interconexión entre los sistemas de órganos del cuerpo el COVID-19 presenta desafíos nunca vistos a los médicos, que deben tomar decisiones sin estudios validados. (REUTERS/Maxim Shemetov):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/6SMAALRDABEE3BGBWZMMDVMSQ4.jpg) El SARS-CoV-2 parece ser uno de esos patógenos capaces de provocar una reacción desmedida del sistema inmunológico, lo cual agrava el cuadro de los pacientes. (NIAID-RML/via REUTERS)
El SARS-CoV-2 parece ser uno de esos patógenos capaces de provocar una reacción desmedida del sistema inmunológico, lo cual agrava el cuadro de los pacientes. (NIAID-RML/via REUTERS):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/5GZANKRRGZF2LESPHVJLK3UMJ4) El coronavirus parece causar una coagulación excesiva, por lo cual puede obstruir el flujo de sangre al cerebro y causar un ACV.
El coronavirus parece causar una coagulación excesiva, por lo cual puede obstruir el flujo de sangre al cerebro y causar un ACV.:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/4ZEJ3YH4LFHEFG2LGDMPZZ4TFE.jpg) En la sangre de los pacientes de COVID-19 hay indicaciones de daño del tejido muscular cardíaco, no se sabe bien por qué. (iStock)
En la sangre de los pacientes de COVID-19 hay indicaciones de daño del tejido muscular cardíaco, no se sabe bien por qué. (iStock):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/AVFCOJ7DKZFBZH2FVEMKLGZEQU.jpg) Del mismo modo que hubo escasez de respiradores, en muchos hospitales que atienden pacientes de COVID-19 faltaron máquinas de diálisis, ya que el coronavirus ataca los riñones. (Shutterstock)
Del mismo modo que hubo escasez de respiradores, en muchos hospitales que atienden pacientes de COVID-19 faltaron máquinas de diálisis, ya que el coronavirus ataca los riñones. (Shutterstock):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/R7EETFXX3QIOSPAZSRQAUECCMQ.jpg) Pacientes en estado de gravedad pero sin fiebre o con síntomas de crisis diabética sin ser diabéticos son algunos de los misterios del nuevo coronavirus. (REUTERS/Brian Snyder)
Pacientes en estado de gravedad pero sin fiebre o con síntomas de crisis diabética sin ser diabéticos son algunos de los misterios del nuevo coronavirus. (REUTERS/Brian Snyder):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/DYAE7XE4KBCOLEOEEBX6KUKEII.jpg) Los médicos, acostumbrados a estudios y estadísticas, se sienten arrojados de pronto al siglo XVII, abandonados a la búsqueda de pistas para curar solamente en la observación directa. (REUTERS/Fabrizio Bensch)
Los médicos, acostumbrados a estudios y estadísticas, se sienten arrojados de pronto al siglo XVII, abandonados a la búsqueda de pistas para curar solamente en la observación directa. (REUTERS/Fabrizio Bensch):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/2BROENFW4URAXXXIC73EXGAHVM.jpg) Un entierro masivo de víctima del coronavirus en el cementerio Taruma de Manaos (REUTERS/Bruno Kelly)
Un entierro masivo de víctima del coronavirus en el cementerio Taruma de Manaos (REUTERS/Bruno Kelly):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/2JRHCNJ3PBH55N3YEPW46GKIFU.jpg) Varios países ya aprobaron los ensayos en humanos vacunas experimentales para combatir el nuevo coronavirus.
Varios países ya aprobaron los ensayos en humanos vacunas experimentales para combatir el nuevo coronavirus.:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/CIRFDQ2SDJGFXG3JZVULHUYO6M.jpg) El farmacéutico Michael Witte, a la izquierda, le da a Rebecca Sirull, a la derecha, una inyección en el ensayo clínico de la primera etapa del estudio de seguridad de una posible vacuna contra COVID-19, la enfermedad causada por el nuevo coronavirus, el lunes 16 de marzo de 2020, en el Kaiser Permanente Washington Health Research Institute en Seattle. Sirull es el tercer paciente en recibir la inyección en el estudio. (Foto AP / Ted S. Warren)
El farmacéutico Michael Witte, a la izquierda, le da a Rebecca Sirull, a la derecha, una inyección en el ensayo clínico de la primera etapa del estudio de seguridad de una posible vacuna contra COVID-19, la enfermedad causada por el nuevo coronavirus, el lunes 16 de marzo de 2020, en el Kaiser Permanente Washington Health Research Institute en Seattle. Sirull es el tercer paciente en recibir la inyección en el estudio. (Foto AP / Ted S. Warren):quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/AI2RS2W7N5HEVOJ3QNRGJ7N5WI.jpg) Una investigadora trabaja en un laboratorio de la Facultad de Medicina de Duke-NUS, que está desarrollando una forma de rastrear los cambios genéticos que aceleran las pruebas de vacunas contra la enfermedad del coronavirus (COVID-19), en Singapur. 23 de marzo de 2020. REUTERS/Joseph Campbell.
Una investigadora trabaja en un laboratorio de la Facultad de Medicina de Duke-NUS, que está desarrollando una forma de rastrear los cambios genéticos que aceleran las pruebas de vacunas contra la enfermedad del coronavirus (COVID-19), en Singapur. 23 de marzo de 2020. REUTERS/Joseph Campbell.:quality(70)//arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/O72BEXLAZVFMZKNEMMKFTPMAOI.jpg) Este es el modelo Shangrila 510S que quizás hubiera sido apropiado: es para camas de cuidados intensivos y no para ambulancias y el fabricante es el mismo (Beijing Aeonmed)
Este es el modelo Shangrila 510S que quizás hubiera sido apropiado: es para camas de cuidados intensivos y no para ambulancias y el fabricante es el mismo (Beijing Aeonmed)/arc-anglerfish-arc2-prod-infobae.s3.amazonaws.com/public/OUSHCDIYRNHLFCVVU6HKQYCBXA)
